Чем в онкологии удаляют папилломы
Обновлено: 25.04.2024


В большинстве случаев (но не всегда) папиллома — результат вирусной инфекции. Вызывают её вирусы папилломы человека. Они бывают разными — ученые выделяют 27 видов и более 100 подтипов. Некоторые из них безвредны, другие приводят к росту папиллом и даже повышают риск рака.
Ученые считают, что вирусом папилломы заражены 60% людей. Но далеко не у всех возникают бородавки (которые, кстати, тоже бывают разных видов). В группе повышенного риска люди со сниженным иммунитетом, возбудитель легче проникает во влажную, поврежденную кожу.
Кожные бородавки — не единственная разновидность папиллом. Новообразование может появиться везде, где есть эпителий — покровная ткань, которая выстилает многие внутренние органы. Например, на слизистой оболочке рта, носа и его придаточных пазух, в дыхательных путях, в кишечнике. У женщин могут возникать внутрипротоковые папилломы молочной железы. На половых органах, вокруг заднего прохода и иногда во рту папилломавирусная инфекция проявляется в виде остроконечных кондилом.
Опасны ли папилломы? Могут ли они переродиться в рак?
Если на коже или на половых органах появилось что-то похожее на бородавку, лучше показаться врачу. Особенно если новообразование имеет странный внешний вид, быстро растет, кровоточит. Дерматолог осмотрит и, при необходимости, назначит обследование, которое поможет отличить доброкачественное новообразование от рака.
Папиллома — не злокачественная опухоль. Она не прорастает в соседние ткани (хотя вирус может распространяться и приводить к возникновению бородавок на других частях тела), не дает метастазов. Тем не менее, папиллома способна приводить к некоторым проблемам: портить внешность, постоянно мешаться.
Некоторые вирусы папилломы человека могут провоцировать рост злокачественных опухолей. Например, виды ВПЧ 16 и ВПЧ 18 повышают риск развития рака шейки матки. Если появились остроконечные кондиломы, дерматовенерологи рекомендуют сразу посетить врача и удалить их.
Когда родинку или папиллому на коже нужно удалять? На что стоит обращать внимание, если на теле или лице образований много? Как выбрать медицинский центр? На эти и другие вопросы отвечает врач-дерматовенеролог и косметолог Юлия Колос.

Юлия Колос,
кандидат медицинских наук,
врач-дерматовенеролог,
косметолог высшей категории центра медицинской косметологии и дерматологии IN BLOOM
Почему появляются новообразования на коже
— Один из факторов риска — накопительный эффект чрезмерной инсоляции. Вот почему загорать нужно только в правильное время (до 11:00 утра и после 16:00 вечера). Причем играет роль не только интенсивность воздействия солнца, но и частота пребывания на нем.
Мера профилактики — использование солнцезащитных кремов с фактором SPF 50-30. Подобная мера также позволяет коже быть защищенной от фотостарения.
— Особенно тщательно нужно оберегать от чрезмерного солнца детей до 14 лет. Солнечные ожоги, полученные до этого юного возраста, — один из факторов развития меланомы в будущем.
Не все образования удаляются по медицинским показаниям, некоторые — по желанию
Врач объясняет: видов новообразований на коже может быть много. Пигментные невусы, папилломы, мягкие фибромы, кератомы, дерматофибромы и множество других. В каждом случае показания к удалению и методика процедуры будут своими.

Вот почему вначале доктор рекомендует разобраться в природе образования на коже, а потом думать об удалении.
— В целом, новообразования можно разделить на те, которые следует удалять по медицинским показаниям, и те, от которых человек хочет избавиться по эстетическим соображениям.
В первом случае речь идет о том, чтобы удалить образования, обладающие признаками перерождения в злокачественную опухоль или имеющие высокие риски такой трансформации (предраковые заболевания).
Пациенты с подозрением на нехороший диагноз направляются к врачу-онкологу. Также они в обязательном порядке проходят дерматоскопию. Только после этого определяется, доктор какой специальности и с помощью какого метода будет удалять новообразование.
По медицинским показаниям рекомендуется удалять и новообразования, которые постоянно натираются одеждой, воспаляются. Ведь хроническое воспаление — один из факторов риска злокачественного перерождения.
— Часто удаления новообразований проводятся по эстетическим показаниям. После необходимых обследований доктор определяет оптимальный метод удаления.

— В первую очередь дерматоскопия. Это обследование при помощи специального прибора, который позволяет под большим увеличением рассмотреть новообразование, найти или нет опасные признаки и оценить их.
В зависимости от результатов дерматоскопии врач принимает решение о том, когда следует удалять не нужный коже элемент, понадобится ли консультация врача-онколога.
— После удаления (особенно пигментных невусов) необходимо проводить биопсию и отправлять материал на гистологическое исследование.
Если человеку мешает папиллома, то в большинстве случаев врачу достаточно визуального осмотра. При необходимости пациент отправляется на ту же дерматоскопию.
— Кроме всего прочего, прежде чем убирать новообразование, доктор оценивает предполагаемый эстетический результат после удаления. Например, если образование объемное и глубоко залегает, то неизбежно появление рубца. Да, его также можно отшлифовать лазером, но задача врача — предупредить об этом пациента.
Даже от рубца после удаления родинки можно избавиться
Доктор уверена: удаление образований лазером позволяет получить лучший эстетический результат. Все дело в том, что у врача в таком случае есть возможность четко контролировать глубину и площадь воздействия и очень аккуратно работать. Риски появления рубца сводятся к минимуму, а внешний вид кожи сохраняется максимально красивым.

Еще один плюс — рана после лазера покрывается сухой корочкой, что снижает риски инфицирования.
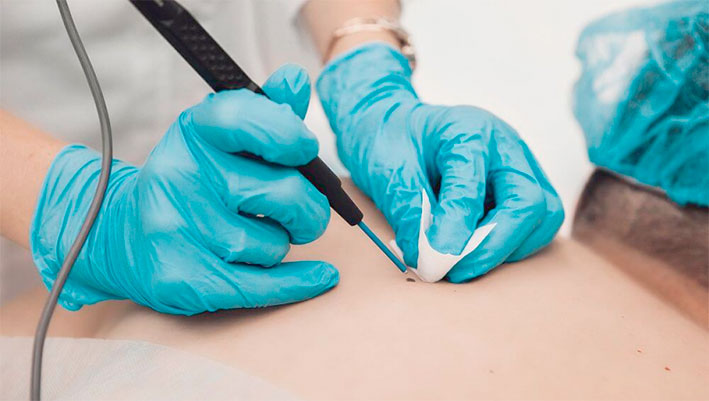
— Особенность удаления новообразований в том, чтобы сделать это радикально. Поэтому технически легче справляться с теми образованиями, которые исходят из эпидермиса (например, папиллома). От них в большинстве случаев можно избавиться бесследно.
Период восстановления после удаления может отличаться. Чаще раны после удаления небольших поверхностных образований на лице заживают за 5-7 дней. Если удалялось более глубокое новообразование, особенно на теле, то заживление длится до 2 недель.
— Как правильно ухаживать за ранкой после удаления новообразования?
— Уход сводится к тому, что рана обрабатывается неспиртовыми антисептиками несколько раз в день, также используется ранозаживляющее средство для более быстрой регенерации и солнцезащитный крем. Последний особенно актуален в случае, если рана находится на открытой поверхности тела. Выбирать солнцезащитный крем нужно грамотно, с SPF-фактором не менее 50. Когда погода совсем мрачная — 30.
Если есть опасные признаки новообразования — это не всегда самое плохое
— При наличии пигментных невусов (родинок) на теле нужно обращать внимание на некоторые признаки. Однако если вы заметили какой-либо из них, это не означает, что все плохо. Это лишь говорит о том, что нужно показаться врачу. Только доктор может дать рекомендации и поставить диагноз.
Признаки, на которые стоит обратить внимание при наличии родинок (пигментных невусов):
- Асимметрия (одна половина невуса не похожа на другую)
- Неровный край
- Неравномерность цвета (например, на фоне темной родинки вкрапление розового, синего, красного и других цветов)
- Диаметр более 6 миллиметров
- Приподнятость над уровнем поверхности кожи
- Постоянное воспаление
- Кровоточивость
- Резкий рост
- Выпадение волос с поверхности родинки или любое изменение, которое ранее не наблюдалось
— На что обращать внимание при выборе медицинского центра для удаления новообразований?
— На наличие у центра медицинской лицензии. Затем стоит поинтересоваться, какой персонал работает в центре. Обычно удаление производит врач-онколог или врач-дерматолог, косметолог.

Имеет значение качество оборудования и наличие его сертификации в нашей стране.
— Грамотный врач перед процедурой назначит пациенту дерматоскопию. А в случае необходимости должно быть организовано гистологическое исследование. Если все эти условия выполняются, можно доверять центру.
Есть несколько типов вируса папилломы человека, и многие из них даже лечить не нужно. О том, почему не стоит бояться, если недуг обнаружен, и как связан ВПЧ с беременностью и родами, рассказывает врач акушер-гинеколог Татьяна Чайкина.

Вирус папилломы человека может передаваться половым и контактным путем
— Вирус папилломы человека сегодня распространен во всем мире, не только в Беларуси. При этом при нормальной работе иммунитета он как попадает в организм, так из него и исчезает.
Вирус больше распространен среди молодежи, потому как парни и девушки сегодня легче вступают в сексуальные контакты, имеют большее количество половых партнеров.
Основной путь передачи — половой. Если мы говорим о вирусах высокого онкогенного риска, которые работают на шейке матки, то другим путем до шейки матки они добраться просто не могут.
Если же речь идет о вирусе папилломы человека невысокого онкогенного риска, то здесь все немного по-другому. Он может вызывать образование наружных кондилом и папиллом на половых органах и часто передается даже контактным путем.
В работе с вирусом папилломы человека имеет значение его тип
— Причем во втором случае не требуется сдавать никаких дополнительных анализов. Для лечения не имеет значения, какой тип папиллома-вируса вызвал появление кондилом или папиллом. Врач просто-напросто решает (в зависимости от состояния пациентки), нужна деструкция образований или их можно просто понаблюдать какое-то время.

Если же говорить о вирусах высокого онкогенного риска (которые встречаются на шейке матки), то имеет значение, какой тип вируса привел к патологическому состоянию. Сегодня в нашей стране распространены 4 типа вируса — 16, 18, 31 и 33. Для их определения врач назначает проведение анализов.
— Их большое количество. Они помогают определить, каким типом вируса вызвана проблема. И врачу становится проще контролировать ситуацию. В основном, все анализы — это различные мазки, которые берет доктор.
ВПЧ не лечится, иногда за ним достаточно просто наблюдать
Врач уверена: однократное обнаружение папиллома-вируса ни о чем не говорит. Тем более, если проблем в ходе осмотра не выявлено (или выявлены, но незначительные), а отклонения есть именно по результатам анализа. Главное — не паниковать.
— Доктор обязательно возьмет мазок на онкоцитологию. Затем проведет кольпоскопию (осмотр шейки матки при помощи специального прибора — прим. И.Р). В ходе комплексного обследования будет решено, необходимо лечиться или достаточно регулярного наблюдения у врача.
Для еще более понятной картины в некоторых случаях врач делает биопсию. Это метод исследования, при котором проводится забор клеток/тканей из органа с диагностической целью.
— Иногда бывает сложно объяснить пациенткам, что ВПЧ не лечится и в определенных случаях за поведением вируса достаточно просто наблюдать.
Препаратов, которые напрямую действуют на ВПЧ, просто не существует. Лечение, которое мы можем провести, — это курс препаратов, которые влияют на иммунитет и опосредованно на папиллома-вирус. То есть помогают организму от него избавиться.
— При этом все иммунные методы лечения не дают 100% гарантии. На Западе в принципе просто наблюдают. В нашем же менталитете принято, что нужно лечить любое заболевание.
Профилактика заражения вирусом папилломы человека — это вакцинация
Сегодня есть возможность предупредить недуг. Для этого необходимо сделать вакцинацию. Способ предпочтителен для юных девушек.

— Если вводить вакцину в организм до того момента, как он впервые встретится с ВПЧ, считается, что женщина будет защищена.
Врач объясняет: в нашей стране нет ограничений по возрасту для того, чтобы сделать прививку. Никто не мешает женщине сделать вакцинацию и в 50 лет. Все зависит от жизненной ситуации и того, как развиваются события.
— Иногда при тяжелых формах дисплазии шейки матки проводится оперативное лечение и рекомендуется вакцина от ВПЧ.
Вирус папилломы человека может вызывать проблемы не только у женщин, но и у мужчин
Врач объясняет, что у сильной половины человечества при заражении ВПЧ также бывают кондиломы и папилломы. Иногда, как и у женщин, могут встречаться злокачественные перерождения.
— Кроме того, сегодня в парах практикуются разнообразные формы сексуальных отношений. В том числе — оральный секс. Вот почему все чаще начал появляться рак ротовой полости, который тесно связан с наличием ВПЧ высокого онкогенного риска.
Так как вирус не лечится, в случае его обнаружения у партнера бояться не стоит. Не помешает лишь использовать барьерную контрацепцию до того момента, пока ВПЧ не исчезнет.
— А как связаны между собой вирус папилломы человека и беременность?
— Опасности с точки зрения плода нет, есть немного другая. Беременность сама по себе — это физиологическое снижение иммунитета. Если будущая мать инфицирована папиллома-вирусом, то развитие событий в сторону дисплазии может ускориться. При этом медики не могут воздействовать на организм беременной. Вот почему вначале рекомендуется проверяться и только потом планировать детей.
Процессы проходят индивидуально. Вовсе не обязательно, что у беременной с наличием ВПЧ будут проблемы с шейкой матки.
— К сожалению, кондиломы при беременности встречаются часто. Работать с ними нельзя. Получается, что могут появиться проблемы у ребенка. Ведь при рождении он проходит через родовые пути и может наглотаться частиц кондилом. Вот почему нередко в таких ситуациях врачи рекомендуют кесарево сечение.
— ВПЧ становится предвестником рака шейки матки. Это правда?
К сожалению, у вирусов высокого онкогенного риска нет симптомов. Вот почему необходимо не забывать о визите к гинекологу раз в год (даже если ничего не беспокоит).
Гинеколог объясняет, что онкология возникает у женщины не потому, что она не лечит папиллома-вирус. При его обнаружении не нужно бояться. Ведь для развития рака в организме должна сложиться очень неблагополучная ситуация. Только в таком случае вирус встроится в клетки и начнет изменять их структуру, что в итоге приведет к злокачественному образованию. Так бывает редко.

1. Существуют около 600 видов этого вируса
— ВПЧ — это общее название группы вирусов с огромным количеством видов. Однако почти все они распространяются среди животных и людям не передаются. Из 600 на человеческие виды остается лишь около сотни. Почти 90% в строении этих вирусов подобны, а 10% отличаются. Одни из них более опасны, так как могут привести к раку, другие — менее.
2. Заразиться ВПЧ очень легко
— ВПЧ передается контактным путем. Давайте разберем подробнее. Скажу совсем просто: это прикосновение кожи одного человека к коже другого человека, а также — кожи к слизистой или слизистой к слизистой.
Опасны все виды полового контакта. Кроме того, передаться вирус может от матери к ребенку при прохождении плода через родовые пути, а также если младенец заглотнет околоплодные воды. Контагиозность (свойство инфекционных болезней передаваться от больных людей здоровым) у ВПЧ очень высока. Даже у СПИДа этот показатель ниже.
3. Презерватив защищает от ВПЧ, но есть нюансы
— Это правило работает, если презерватив во время полового акта не порвался и был сразу утилизирован. Утверждение о том, что вирус может просачиваться сквозь материал презерватива, не более, чем вымысел.

4. ВПЧ проявляет себя в организме по-разному
- На коже и слизистых. Это, как правило, бородавки или, точнее, остроконечные кондиломы сосочковидной формы. Как правило, так себя проявляют доброкачественные штаммы вирусов, которые перерождаются в злокачественную форму крайне редко.
- В гортани (папилломатоз гортани). Встречается эта проблема не так редко, как можно подумать. Чаще всего ею страдают дети. В некоторых случаях требуется даже оперативное вмешательство.
- В области анального отверстия. Появляясь как небольшие бородавки размером со спичечную головку, они могут становиться достаточно объемными.
- В шейке матки.
- В урогенитальном тракте.
Распространенность ВПЧ и, допустим, герпеса одинакова. Но если герпес, попадая в организм, остается там навсегда, то ВПЧ можно побороть.
5. Около 500 тысяч женщин в мире ежегодно
заболевают раком шейки матки
— Из них в течение года уходит из жизни ровно половина. Почти все случаи развития рака шейки матки вызваны ВПЧ. В Беларуси в среднем каждый год опухоль появляется у 300-350 женщин.
6. Сильная иммунная система способна победить вирус

Негативно сказываться в данной ситуации могут следующие факторы:
- болезни, подавляющие иммунную систему;
- прием гормональных препаратов, снижающих активность иммунных клеток;
- дефицит витаминов;
- курение (10 сигарет в день — почти 100-процентная гарантия того, что организм не справится с вирусом);
- злоупотребление алкоголем.
Все эти пункты ускоряют внедрение вируса в хромосомы, то есть приближают рак.
7. У рака шейки матки 3 стадии
— Между здоровой шейкой матки и раком — 3 стадии: дисплазия легкой, средней и тяжелой степени, причем они могут переходить из одной в другую как в сторону ухудшения, так и наоборот.

8. ВПЧ реально выявить на ранних этапах
— После 21 года всем женщинам рекомендуется сдавать мазок из шейки матки на цитологию: обычную (раз в год) или жидкостную (раз в 2 года). Второй вариант дает более точный результат.
9. У ВПЧ бывает скрытая форма
Существуют три вида протекания ВПЧ:
- клинический — проявление на кожных покровах или слизистых в виде кондилом;
- субклинический — когда жалоб у пациента нет, но врач при обследовании видит симптомы ВПЧ;
- латентный — когда человек симптомов не чувствует и врач при осмотре их тоже не замечает. В таком случае свет на ситуацию пролить могут только анализы.
Из симптомов, которые должны насторожить каждую женщину:
- изменение характера выделений;
- зуд в интимной области;
- любой дискомфорт в интимной области.
Но даже если перечисленные симптомы прошли, это не значит, что организм поборол ВПЧ. Необходима консультация врача.
— В зоне риска женщины, рожавшие 4 и более раз. Считается, что шейка слишком часто деформировалась, поэтому она максимально ослаблена и вирусу легче там обосноваться.
10. Самые распространенные штаммы рака шейки матки — 16 и 18
— Рак шейки матки вызывают онкогенные типы вируса папилломы человека. Два из них делают это чаще всего — типы 16 и 18. Вместе они приводят к примерно 70% случаев рака шейки матки во всех странах мира. Прививка от данных штаммов — единственный на данный момент шанс защитить себя.
Вакцины не лечат уже имеющуюся папилломавирусную инфекцию или связанные с ней заболевания, поэтому вакцинацию рекомендуют проводить до начала половой жизни. Поскольку вакцины не защищают ото всех типов ВПЧ, которые вызывают рак шейки матки, девочкам, вакцинированным против ВПЧ, позднее все же придется проходить обследования в рамках скрининга рака шейки матки.
— У привитых людей вероятность заразиться ВПЧ снижается на 60%. Более чем в 15 странах Европы эта прививка внесена в календарь бесплатных.
Кстати, мальчикам прививку тоже делать целесообразно, так как ВПЧ может вызвать рак полового члена (хотя вероятность такого исхода очень невелика). Кроме того, мужчины являются распространителями вируса.
В общем, чем раньше обнаружена проблема, тем больше вариантов быстрого решения у вас на руках. Берегите себя и не пропускайте регулярные обследования.

Вирусы папилломы — единственная на сегодняшний день группа вирусов, для которых ученые доказали индукцию онкологических опухолей. При этом именно ВПЧ — наиболее распространенная половая инфекция — ей заражено более половины взрослых людей. Узнайте, как проявляется вирус папилломы и как его лечить.
Прием гинеколога — 1000 руб. Прием уролога — 1000 руб. Удаление новообразований — от 500 руб. Консультация врача по результатам УЗИ, анализов — всего 500 руб. (по желанию пациента).
Что такое папилломавирус, папилломы, кондиломы
Папилломавирусная инфекция (ВПЧ) принадлежит к роду A семейства Papovaviridae и передается преимущественно половым путем, инфицируя эпителиальные (покровные) клетки — кожу, слизистую и урогенитальную область. Заражение кожи и половых органов происходит через микротравмы. Содержится вирус папилломы в уретре, бартолиниевых железах и семенной жидкости. С папилломавирусом человека связано развитие злокачественных опухолей полового члена, влагалища, шейки матки.

Штаммы ВПЧ, а их науке известно более 100, по разному ведут себя в клетке. Одни существуют отдельно от хромосом, другие способны встраиваться в геном клетки (они чаще всего и вызывают осложнения). При включении ДНК вируса в ядро клетки хозяина, она контролирует клеточный генетический материал, доводя клетку до злокачественной трансформации. За репликационный цикл геном вируса папилломы человека экспрессирует 8 — 10 белковых продуктов. Онкогенность определяют протеины Е6 и Е7. Убить инфекцию сложно — вирус остается жизнеспособным при температуре 50 град. С 30 минут.
Вирус поражает стволовые клетки, расположенные в базальном слое, а они передают инфекцию на поверхностные эпителиальные клетки. Особенно легко поддаются ВПЧ поверхностные делящиеся незрелые клетки, что объясняет высокие риски поражения онкогенами вульвы, нижней части влагалища и шейки матки.
Самое распространенное визуальное проявление папилломавируса — папилломы . Образование получило свое название от латинского papilla – сосок + греческое oma – опухоль. Папилломы способны перерождаться в рак. Предупредить развитие онкологии можно наблюдая за развитием папиллом и своевременно удаляя их.
Разновидность папилломавируса у женщин и мужчин — остроконечные и плоские кондиломы , развивающиеся на половых органах. Их также обязательно удаляют.
Осложнение вируса — предраковое состояние — дисплазия шейки матки и ее логическое завершение — рак шейки матки. Избежать рака можно, вылечив дисплазию. Лечение также заключается в удалении пораженного слоя клеток.
Как передается папилломавирус, риски
Папилломавирус попадает в организм человека разными путями, вероятность заражения — 60%. Получить инфекцию можно следующими способами:
Инфицирование не всегда гарантирует развитие болезни. ВПЧ вызывает заболевание организма в 50% случаев, остальные ограничиваются носительством инфекции: крепкая иммунная система может удерживать вирус в численности неопасной для организма. Инкубационный период колеблется от года до 20 лет, в среднем – 3-5 лет.
Провоцируют развитие болезни нарушение гормонального фона, иммунодефицитные состояния, половые инфекции ( ЗППП, ИППП ). Повышают риски любые состояния, снижающие иммунитет — беременность, вредные привычки, хронические заболевания, стрессы и т.д.
Следует понимать, что инфицирование эпителиальных клеток необходимый, но недостаточный фактор для развития онкологии. По мнению профессора В.А. Молочкова — известного и уважаемого в мире медицине ученого — для развития необратимой неоплазии необходимы ещё ряд факторов:
- активная экспрессия генов Е6, Е7 высокоонкогенных типов hpv16 и hpv18;
- индукция метаболизма эстрадиола в 16-ОН;
- множественные повреждения хромосомной ДНК в инфицированной клетке.
Первая стадия неоплазии CIN I выражается активным копированием вируса и его бессимптомным течением. Развитие опухоли стимулирует взаимодействии папилломавируса с цитомегаловирусами , trachomatis , микоплазмами , уреаплазмами , вирусом простого герпеса 2 типа.
Важные цифры: статистика пугает
Виды ВПЧ
Ученым известно более 100 видов папилломавирусов. Треть из них инфицируют урогенитальный тракт человека, поражая кожу и слизистые половых органов. Пятая часть вирусов этой группы пока ещё не изучена и вполне может преподнести новые неприятные сюрпризы.
Вирус папилломы классифицируется по онкогенности и области поражения:
- Негенитальный — носоглотка, рот, пазухи носа, голосовые связки, легкие;
- Поражающий органы мочевыводящей системы — мочеточники и мочевой пузырь, уретра, почечные лоханки;
- Генитальный у женщин — поражает слизистые наружных половых органов, преддверие влагалища и само влагалище, перианальную область, шейку матки, промежность;
- Генитальный у мужчин — поражает головку полового члена, крайнюю плоть, уздечку, венечную борозду, ствол члена, мошонку, кожу паха, лобок, промежность, перианальную область. Наружное отверстие уретры у мужчин поражается в 20-24% случаев.
По онкогенности ВПЧ можно разделить на:
- HPV низкий риск — 6,11,42,43,44 тип;
- HPV средний риск 31,33,35,51,52,58;
- HPV высокий риск 16,18, 45, 56.
Самые опасные типы папиллома-вируса ВПЧ (hpv) — относящиеся к группе высокого онкологического риска — 16, 18, 31, 33, 35, 39, 45, 51, 52. Именно они вызывают рак половых органов.
Насколько опасен папилломавирус для мужчин и женщин можно понять, рассмотрев таблицу заболеваний, связанных с активностью ВПЧ.
Читайте также:

