Что делать чтобы не осталось шрамов после ветрянки у взрослого
Обновлено: 15.04.2024
Статья написана специалистом с высшим медицинским образованием.
После прыщей и ветрянки на лице часто остаются следы, которые портят внешний вид кожи. Еще 10-15 лет назад помочь таким пациентам было трудно, но современная аппаратная косметология позволяет практически полностью решить эту эстетическую проблему. Кроме того, полезными могут оказаться химические пилинги, а также ряд фармацевтических препаратов и косметологических средств.
Следы от прыщей можно разделить на 3 основных типа – 1) пост-воспалительная эритема или покраснение, 2) пост-воспалительная гиперпигментация или коричневые пятна, 3) атрофические шрамы, которые очень часто образуются на месте крупных воспалительных очагов при акне, а также после ветрянки, 4) келлоидные рубцы, которые встречаются значительно реже. Следовательно, то как убрать следы от прыщей на лице – прежде всего будет зависеть от типа поражения.
1. Пост-воспалительная эритема –
Пост-воспалительная эритема является самым частым типом пятен после прыщей. Такие пятна имеют окраску от розовой – до ярко-красной или фиолетовой. Образуются они на месте папул и пустул (прыщей) – вследствие стойкого расширения кровеносных капилляров, причем это более характерно для людей со светлой кожей. Вы можете ничего не делать с такими пятнами, и они исчезнут самостоятельно, однако это может занять несколько месяцев или даже дольше.
2. Пост-воспалительная гиперпигментация –
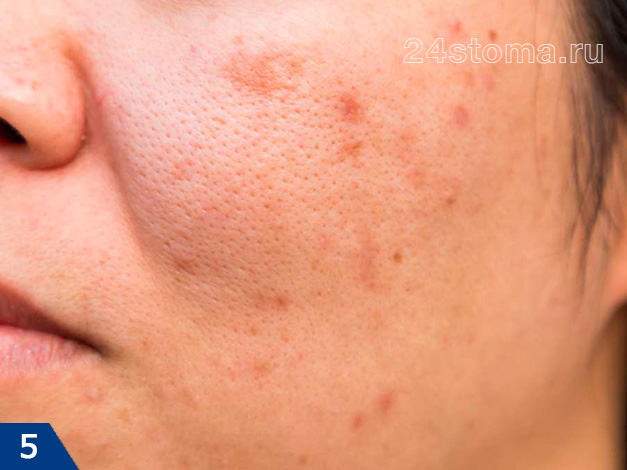
Такие пигментные пятна имеют коричневый оттенок, и связаны с избыточным накоплением пигмента меланина в области воспаленного участка кожи. Такие пятна чаще образуются именно в периоды высокой солнечной активности. Причем на месте прыщей в виде папул без гноя – обычно появляются слабо пигментированные пятна, а на месте пустул с гноем – чаще возникают гиперпигментные пятна.
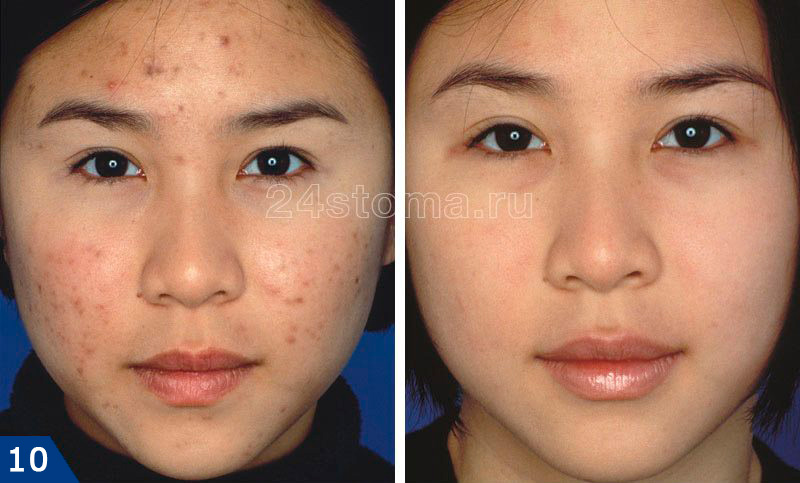
3. Атрофические шрамы (после прыщей или ветрянки) –
Атрофические шрамы выглядят как углубления на поверхности кожи (минус-ткань). Они образуются вследствие нарушения синтеза коллагена в воспаленных участках кожи. Такие рубцы от прыщей, как правило, остаются после заживления крупных воспалительных очагов – таких как узлы или кисты. Иногда рубцевание может нарушать синтез пигмента меланина, что одновременно тогда приведет и к гипопигментации этих участков кожи. Шрамы после прыщей и шрамы после ветрянки – лечатся одинаково.
Ниже мы последовательно разберем лечение всех этих форм.
Как избавиться от красных пятен после прыщей –
Выше мы уже говорили, что такие красные пятна после прыщей правильнее называть пост-воспалительной эритемой. Ее образование на месте разрешившихся прыщей – связано со стойким расширением кровеносных капилляров в очаге воспаления. Соответственно, то, как убрать красные пятна от прыщей – кроется исключительно в применении методов, которые позволяют разрушить расширенные капилляры.
Прежде всего речь идет о применении 2 типов специальных устройств: импульсных лазеров на жидких красителях, а также аппаратов-IPL. Работают они похожим образом: световые импульсы проникают на небольшую глубину сквозь поверхностные слои кожи и поглощаются гемоглобином крови. Это приводит к тому, что в расширенных капиллярах выделяется большое количество тепловой энергии, которая приводит к их коагуляции. В результате – цвет кожи на месте эритемы постепенно восстанавливается до нормального.
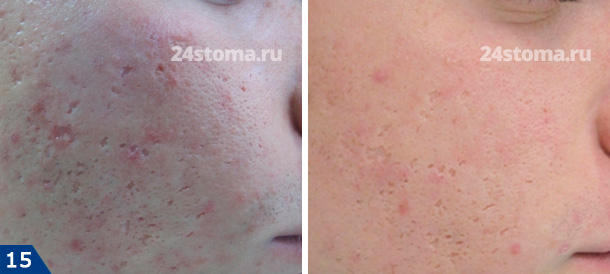
Ниже мы разберем примеры эффективных устройств от эритемы после прыщей.
1. Импульсные лазеры на красителе –
Также этот лазер способствует и уменьшению атрофических рубцов. Поэтому, если вам необходимо не только убрать следы от прыщей в виде красных пятен, но и одновременно есть цель избавиться от шрамов от прыщей – этот лазер может быть неплохим вариантом.
2. Калий-титанилфосфатный лазер (KTP) –
3. Устройства для IPL-терапии –
В целом IPL-устройства достаточно эффективны для лечения красных пятен после прыщей, но они все же уступают тем же импульсным лазерам на красителе. Например, импульсный лазер на красителе может потребовать только 2 сеанса, и в тоже время стойкая эритема на устройстве IPL – может потребовать от 3 до 5 сеансов. Кроме того, IPL-устройства могут использоваться и для терапии активных воспалительных очагов при акне, но для этого используется другой светофильтр (400-600 нм), предназначенный именно для терапии акне.
4. Nd: YAG лазеры –
5. Фракционные RF-устройства –
Важно : сейчас рекламируется множество средств от пятен от прыщей, которые можно купить в аптеке. Такие осветляющие кожу средства (на основе ретиноидов, азелаиновой кислоты, блокаторов тирозиназы и т.д.) – помогают только при коричневых пигментных пятнах. Кроме того, при пост-воспалительной эритеме не стоит делать химические пилинги, т.к. вы получите противоположный эффект.
Как убрать пятна от прыщей коричневого цвета –
Появление после прыщей пигментных пятен коричневого цвета – связано с избыточным образованием пигмента меланина. Этот процесс называется пост-воспалительной гиперпигментацией, но обычно такие пятна тоже проходят сами (в срок от 3 до 24 месяцев). Чтобы избежать появления очагов гиперпигментации на месте прыщей – пациентам с акне необходимо в периоды высокой солнечной активности всегда использовать некомедогенные средства от солнца с SPF от 30.
Как убрать пятна от прыщей на лице – это можно сделать либо при помощи специальных косметических средств, либо при помощи аппаратных методов. Что касается косметических средств, то на самом деле большинство рекламируемых средств либо вообще не эффективны при гиперпигментации, либо имеют очень слабую эффективность. Стандартом для терапии гиперпигментации является эффект, сопоставимый с применением 4% гидрохинона (в настоящий момент он запрещен во многих странах в виду сильного токсического действия).
Лучшее средство от темных пятен после прыщей –
Как избавиться от следов от прыщей быстро –
Терапия очагов гиперпигментации при помощи IPL –
Химические пилинги –
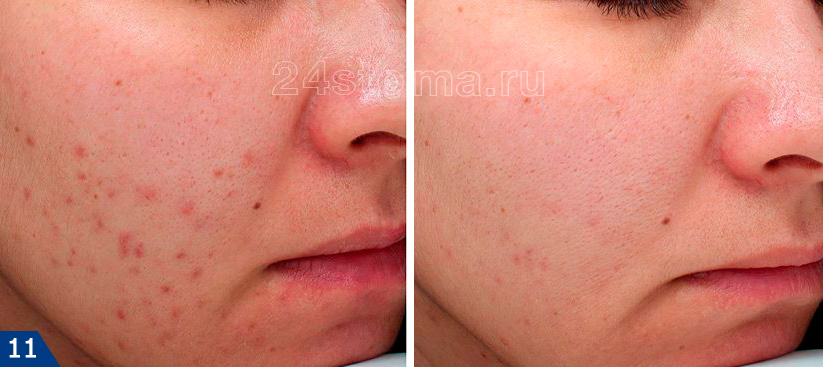
Как убрать шрамы от прыщей и ветрянки –
Шрамы от прыщей и ветрянки являются атрофическими (минус-ткань), хотя иногда после тяжелых форм прыщей могут возникать и келлоидные рубцы. Рубцы после прыщей (также как и рубцы после ветрянки) – являются дефектами дермы и, соответственно, для их коррекции будут применяться методы, воздействующие на дермальный слой кожи. Согласно принятой международной классификации все атрофические рубцы делят на 3 основных типа –
Бесполезные и малополезные методы –
- специальные кремы от шрамов и рубцов типа контрактубекс или любых других (просто ноль эффекта),
- косметические средства с ретиноидами и витамином С (могут использоваться только как подготовительный этап к аппаратным методикам),
- инъекции филлеров (дорого, а эффект временный ).
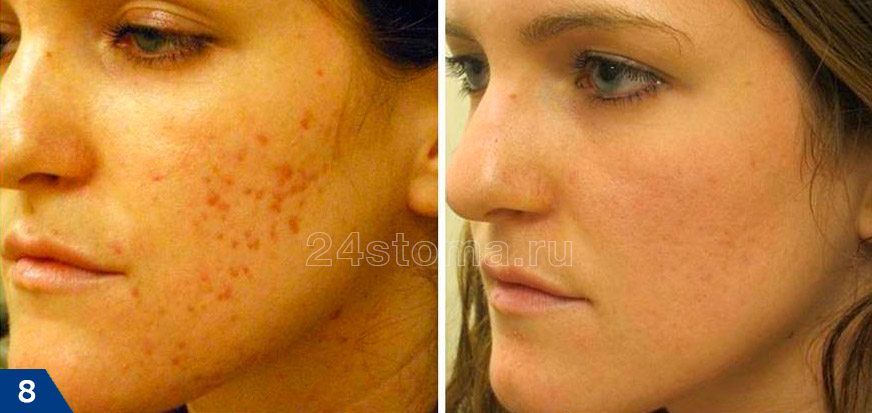
Химический пилинг TCA –
Нужно отметить, что такая высокая концентрация означает определенные риски. Поэтому такой пилинг стоит делать только у очень опытного врача дермато-косметолога. Ниже вы можете увидеть результат после 3 процедур пилинга TCA 50%, где интервалы между процедурами составили 4 недели. Как вы видите – достигнуто существенное улучшение, и далее могут быть использованы и другие методики (например, лазерная шлифовка, либо метод перфорационного удаления отдельных рубцов).
Химический пилинг TCA (фото до и после)
Лазерная шлифовка лица –
Существует огромное количество типов лазеров, которые могут применяться для коррекции шрамов после прыщей и ветрянки, но мы попытаемся систематизировать эту информацию. Все лазеры для коррекции рубцов можно разделить на 2 основные категории (каждая из которых в свою очередь делится еще на две):
- абляционные (традиционные и фракционные),
- неабляционные (традиционные и фракционные).
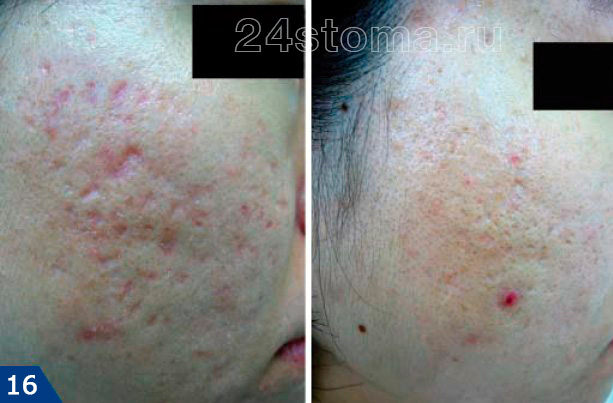
а) Лучшие абляционные лазеры –
Это связано с тем, что традиционные абляционные лазеры работают в режиме сплошной шлифовки (т.е. происходит тотальное повреждение всей поверхности кожи на обрабатываемом участке). В связи с большим количеством побочных эффектов и длительного периода реабилитации – были разработаны абляционные лазеры фракционного типа. Их особенностью является то, что они повреждают кожу фракционно (фрагментарно), т.е. между поврежденными участками кожи остаются неповрежденные участки, которые будут способствовать намного более быстрому заживлению.
а) Неабляционные лазеры (традиционные и фракционные) –
Неабляционные лазеры (в отличие от абляционных) вызывают термическое повреждение только дермы и глубоких слоев эпидермиса, а повреждения поверхностного рогового слоя эпидермиса вообще не происходит. Они стимулируют образование нового коллагена в дерме – в результате чего рубец как бы приподнимается на поверхность. Выше мы уже говорили, что неабляционные лазеры также делятся – на традиционные и фракционные.
Когда мы говорили о лечении пост-воспалительной эритемы – мы уже рассказывали о импульсных лазерах на красителе (585 или 595 nm), KTP-лазерах 532 nm, а также Nd: YAG лазерах 1064 нм. Они как раз и относятся к неабляционным традиционным лазерам. Но кроме них сюда нужно также отнести – лазеры Nd: YAG 1320 нм, а также диодные лазеры 1450 нм. Абсолютно все эти лазеры имеют примерно одинаковую эффективность, которая достаточно скромна.
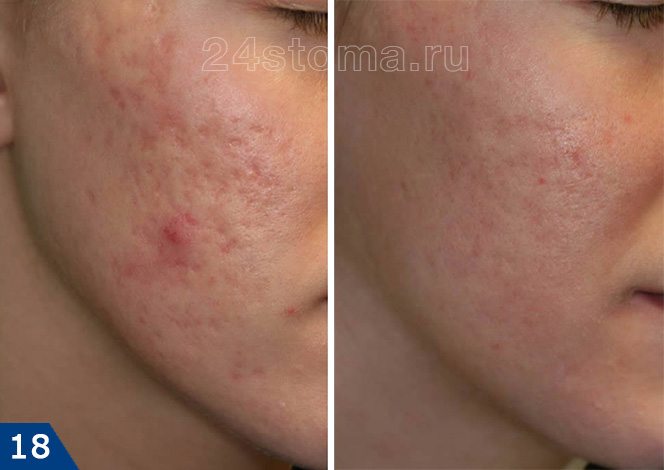
FRAXEL: фото до и после
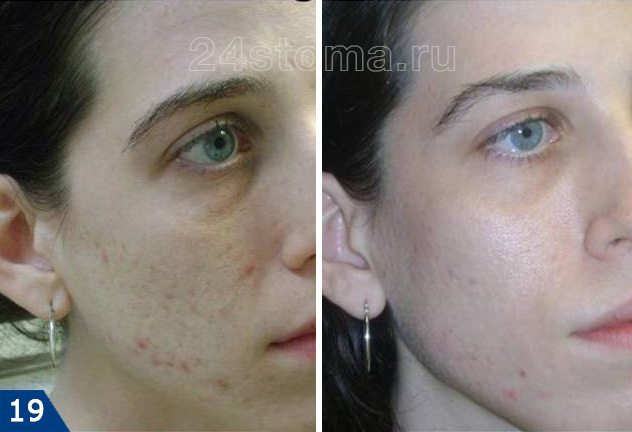
Несколько важных моментов, касающихся лазерной шлифовки –
Фракционный RF-лифтинг –
К фракционным наконечникам этих устройств поставляются одноразовые аппликаторы с микроиглами (электродами размером до 1 мм), при помощи которых производятся термические повреждения в эпидермисе и дерме. Повреждения носят фракционный характер, т.е. они окружены неповрежденными тканями для скорейшей реэпителизации повреждений. Повреждения эпидермиса носят микроскопический характер и не заметны, основной эффект реализуется именно в дерме.
Таким образом, это абляционная методика (с повреждением рогового слоя эпидермиса), но в отличие от процедур лазерной шлифовки – фракционный радиочастотный лифтинг обладает очень коротким периодом реабилитации и отсутствием побочных эффектов. Метод эффективен не только при атрофических рубцах, но и для терапии пост-воспалительной эритемы и гиперпигментации. Ниже вы можете увидеть – фото до и после курса из 3 процедур фракционного RF-лифтинга.
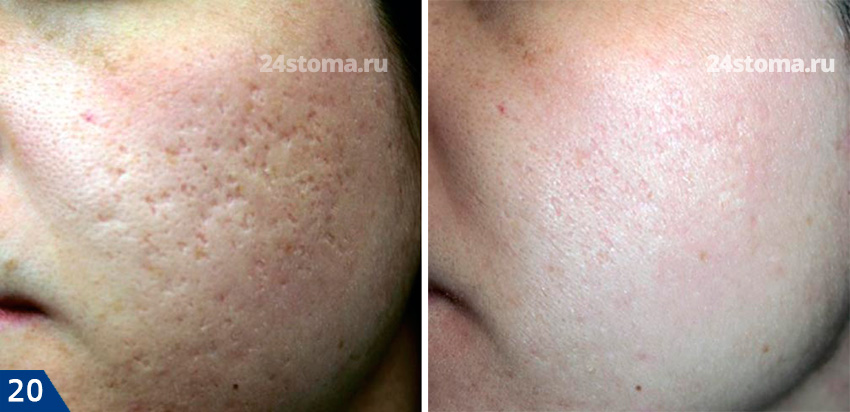
Применение аппарата Дермапен или мезороллера –
Первые результаты можно будет увидеть через 6-8 недель с момента 1 процедуры, а окончательный результат можно будет оценить только спустя 3 месяца после последней процедуры. Тоже самое касается и любых других методов (например, лазерной шлифовки). Это связано с тем, что стимуляция выработки коллагена в ответ на повреждение кожи – отсрочена по времени и нарастает постепенно. Вы, конечно, можете приобрести такой аппарат и попробовать сделать процедуры сами, но более эффективным будет, если процедуры выполнит специалист.
Дермапен: фото до и после
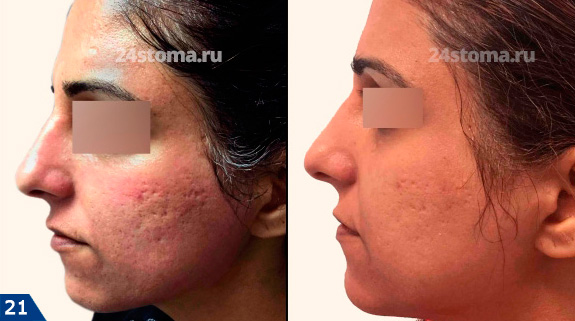
Мезороллер является более дешевой альтернативой аппарату Дермапен. Он работает по тому же принципу – оставляет в коже микроповреждения, однако повреждения наносятся уже не строго вертикально, а под изменяющимся углом (т.к. барабан мезороллера с иглами вращается). Это не слишком хорошо и может привести к огрубению кожи из-за выработки патологического рубцового коллагена. Ниже вы можете увидеть фото до и после 3 процедур, проведенных с интервалом 4 недели.
Мезороллер: фото до и после
Как увеличить эффективность этих методов –
Эффективность применения дермапена или мезороллера может быть увеличена, если вы проведете специальную подготовку. Клинические исследования показали, что если пациент в течение не менее 1 месяца (оптимально 2-3 месяца) – использовал топические ретиноиды, то эффективность метода значительно возрастала. В качестве ретиноидов можно использовать: средства с чистым ретинолом (не менее 0,3-0,4% и вплоть до 1%), а также третиноин 0,025%.
После такой инъекционной подготовки из 4-6 процедур – мы переходим собственно к дермапену или мезороллеру. Надеемся, что наша статья: Как избавиться от пятен после прыщей, шрамов от прыщей и ветрянки – оказалась Вам полезной!
Источники:
Автор: врач Каменских Кирилл Валерьевич , челюстно-лицевой хирург, имеющий повышение квалификации в сфере эстетической косметологии (мезотерапия, ботулотоксины, контурная пластика, нитевой лифтинг, пилинги и др.)
Возможно, шрамы украшают мужчин, но никак не женщин. Причиной появления этих неэстетичных дефектов на лице могут быть не только травмы, но и ветрянка. Отголоски детской болезни со многими остаются на всю жизнь в виде рубцов и шрамов. Но к счастью современная косметология знает, как разгладить шрамы от ветрянки.
Ответы на вопросы от косметолога: как устранить шрамы от ветрянки
Ветрянка и шрамы – два неразлучных понятия в большинстве случаев. Ветряная оспа – заболевание неприятное само по себе из-за своих симптомов. Но её последствия напоминают о болезни и во взрослом возрасте. Благодаря эстетической косметологии, шрам от ветрянки навсегда исчезнет с кожи лица или тела.
От чего остаются шрамы от ветрянки?
В каких случаях остаются шрамы от ветрянки? И почему у одних они есть, а у других нет.
Ветрянка – заболевание, которым многие болеют ещё в детстве, и гораздо реже в зрелом возрасте. Ветряная оспа всегда сопровождается появлением на лице и теле пустул. Они глубоко проникают в кожу, затрагивают базальный слой дермы и нестерпимо зудят.
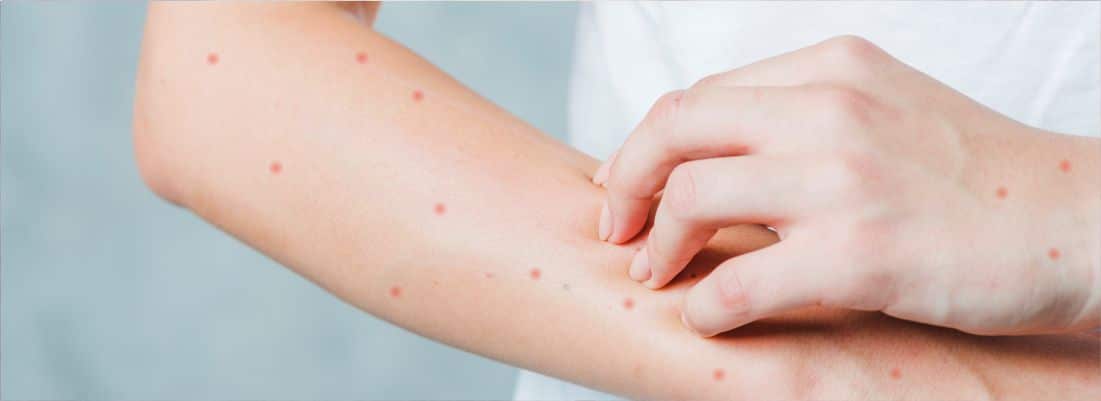
Ветрянка оставляет шрамы далеко не во всех случаях. Если пустулы не трогать, ветряная оспа пройдет бесследно. Но если базальный слой повреждается, от ветрянки остаются шрамы.
Причины шрамов при ветрянке:
- Инфекция. Шрам при ветрянке появляется на месте поврежденной пустулы, в которую проникла инфекция. Бактерии попадают в глубокие слои кожи, изменяя структуру тканей.
- Ослабленный иммунитет. Шрамы от ветрянки у взрослых часто возникают из-за сниженного под действием вируса иммунитета. Клетки кожи восстанавливаются медленно, заживление тканей длится долго.
- Неправильные лекарства. Часто шрамы от ветрянки у взрослых связаны с лечением. Смазывание ороговевших пустул приводит к тому, что омертвевший эпидермис отслаивается быстрее, чем произошло формирование здорового слоя кожи. В результате грязь и инфекция проникают вглубь кожи.
- Применение противорубцовых препаратов. Когда остаются шрамы от ветрянки, это может говорить об использовании противорубцовых мазей до того, как кожа зажила.
- Синтетическая одежда. Натирание одежды или реакция организма на синтетику – причины шрамов от ветрянки. Во время болезни многие терпят зуд, но совсем забывают, что пустулы могут повреждаться об одежду.
Шрам от ветрянки у детей возникает реже, чем у взрослых. Это вполне объяснимо. В зрелом организме замедлены процессы метаболизма – потребуется больше времени и сил на регенерацию клеток кожи. Усугубляет появление шрамов от ветрянки на лице у взрослых и недостаток волокон коллагена.
Как появляются шрамы от ветрянки
Последствия ветрянки – шрам атрофического типа. Его особенность – повреждение базального слоя кожи. Дефект расположен ниже уровня кожи. В этой области тонкая прослойка соединительной ткани, она более подвержена травмам.
Рубцы и шрамы от ветрянки на лице с годами только усугубляются – способность кожи к регенерации снижается, уменьшается эластичность, рубцы углубляются, становятся выраженными.
Лицо в шрамах от ветрянки бывает чаще, чем рубцы на других участках тела. Пустулы локализуются на голове, шеи и спине. Реже высыпания поражают руки. На лице шрамы от ветрянки встречается часто, так как кожа более чувствительна.

Атрофические рубцы и шрамы от ветрянки возникают при глубоких повреждениях кожи. Лицо больше подвержено воздействию ультрафиолета, больные зачастую расчесывают эти участки. Спина и грудь скрыты одеждой и защищены от внешних факторов. В этих зонах шрамы остаются реже.
Шрамы от ветрянки у детей на лице также образуются из-за обильного выделения секрета потовых желез, что усиливает распространение инфекции.
Что нужно делать, чтобы не было шрамов от ветрянки?
Сегодня устранить дефекты кожи возможно, но лучше знать, как избежать шрамов от ветрянки.
Когда при ветрянке остаются шрамы, это, в первую очередь, говорит о неправильных действиях во время болезни. Чтобы оспины и ямки не остались на лице, следует соблюдать простые правила:
- Гигиена. Постельное бельё во время болезни нужно менять один раз в сутки. Инфекция способна долгое время сохраняться на белье, бактерии и вирусы могут попасть в незажившие раны, и тогда у ребенка шрам от ветрянки неизбежно появится.
- Дезинфекция. От шрамов при ветрянке помогает регулярная дезинфекция специальными мазями и растворами, которые назначает врач.
- Нет расчесываниям. Зуд доставляет дискомфорт, но нужно сдерживаться, чтобы не повредить кожу. Именно поэтому во время ветрянки часто используют варежки.
Как убрать шрамы от ветрянки на лице ребенка?
Шрамы на лице ребенка от ветрянки появляются гораздо реже, чем у взрослого. Детям многие салонные процедуры противопоказаны. Если у ребенка остались шрамы от ветрянки, используют исключительно наружные средства. Врач-дерматолог назначит мази, действие которых направлено на увлажнение кожи, смягчение и разглаживание рубцовой ткани.
Что помогает от шрамов от ветрянки?
Более сложная проблема – атрофические шрамы. Эти дефекты затрагивают глубокие слои тканей, расположенные ниже уровня кожи. В таком случае удаление шрамов на лице от ветрянки должно проводиться комплексно:
- устранение огрубевших соединительных тканей
- стимуляция процессов регенерации
Чтобы бесследно удалить шрам от ветрянки на лице, следует дополнительно использовать метод коллагенотерапии. Инъекционная процедура направлена на стимуляцию выработки коллагена, повышение тонуса кожи, выравнивание рельефа.
Можно ли лазером убрать шрам от ветрянки?
Шлифовка шрамов от ветрянки – самый эффективный способ в борьбе с дефектами кожи. Лазер глубоко проникает в кожу, воздействуя на внутриклеточную жидкость. Она нагревается, стимулируя сокращения волокон коллагена и эластина. В зонах воздействия лазера запускаются мощные процессы регенерации. Спустя несколько дней после процедуры кожа заметно разглаживается и уплотняется за счёт естественных процессов синтеза коллагена.

Удаление лазером шрамов от ветрянки – безопасная и безболезненная процедура. После неё эпителий восстанавливается в течение 7-10 дней. Убрать лазером шрамы от ветрянки можно быстро и навсегда.
Лазерная шлифовка лица при шрамах от ветрянки показана даже обладателям тонкой и чувствительной кожи. Лазер способен убрать шрам от ветрянки любой тяжести – от мелкого дефекта до крупного огрубевшего рубца.
Автор статьи: Как избавится от шрамов после ветрянки

Охремчук Елизавета Дмитриевна
Почему ветрянка у взрослых опасна?
Где и как может заразиться ветрянкой взрослый
Парадокс: у взрослого человека в разы больше шансов встретиться с вирусом ветрянки, чем у детей. То же касается и подростков, которые начинают много перемещаться вне дома. Вирус варицелла-зостер крайне летуч, легко перемещается по воздуху, передается воздушно-капельным путем. А заболевший человек заразен еще до появления первых симптомов (примерно за 48 часов до них). То есть, не нужно никакого контакта с больным. Вы можете просто ехать в одном лифте, в одном вагоне метро, вы можете пройти мимо носителя вируса, или сесть на его место за столиком в кафе. Единственное, что спасает - так это нестойкость вируса, попавшего в воздух. Но, рассчитывать на это особо не приходится, если вы еще не болели ветрянкой.
Как не приходится надеяться и на неспецифический иммунитет. Если вам кто-то скажет, что от ветрянки может спасти хороший иммунитет, - не верьте. Единственный способ получить иммунитет к вирусу варицелла-зостер - это заразиться этим вирусом либо через болезнь, либо через вакцинацию. И длится этот иммунитет до тех пор, пока в организме присутствует данный вирус. Поэтому, когда взрослый человек, утверждающий, что не имел ветряной оспы в детстве, не заболевает ветрянкой, то вариантов всего два. Либо в детстве у него имело место бессимптомное течение ветрянки, либо по какой-то причине эта болезнь не была зафиксирована в его детской медкарте. Увы, но до сих пор существуют родители, которые умудряются не помнить, чем болели их дети в детстве.
Для ветрянки у взрослых существует своя сезонность - это зимний и весенний периоды.
Как протекает ветрянка у взрослых
У подростков и взрослых ветрянка практически всегда протекает в осложненной форме.
От момента заражения до первых симптомов ветрянки у взрослого проходит минимум, 7, максимум, 23 дня. Болезнь начинается с резкого поднятия температуры до 39-40 градусов, которая может держаться в течение нескольких дней, с трудом поддаваясь контролю. Это связано с особенностями иммунного ответа на вирус у взрослых.
Важно: ни в коем случае не используйте аспирин (ацетилсалициловую кислоту) или анальгин (баралгин, метамизол натрия) в качестве жаропонижающего и болеутоляющего при ветрянке. По многочисленным научным данным, применение этих препаратов при ветрянке (именно при этом заболевании, а не вообще) часто дает осложнения со стороны печени.
Следом за температурой появляется ветряночная сыпь. При этом температура может оставаться высокой. Классические пузырьки появляются, обычно, сначала на корпусе, затем покрывают шею и лицо. Сыпь может распространиться на слизистые оболочки полости рта, глотки, на язык и даже на слизистые оболочки половых органов. Кроме того, сыпь может затронуть внутренние поверхности век и перейти на роговицу, что чревато потерей зрения.
Помимо вторичной бактериальной инфекции ветрянка у взрослых может привести к следующим серьезным осложнениям:
- вирусная пневмония (особенно часто это осложнение возникает у подростков и беременных).
- частичная или полная потеря зрения (при распространении сыпи на роговицу глаза на месте пузырьков остаются шрамы)
- вульвиты у женщин и воспаления крайней плоти у мужчин
- неврит зрительного нерва (также может привести к потере зрения).
- вирусный трахеит, ларингит (при поражении сыпью слизистых оболочек глотки).
- острый стоматит
- почечная недостаточность
- токсическое поражение печени
- энцефалит и менингит (эти осложнения возникают при поражении вирусом ветрянки нервных клеток и мозговых оболочек.
Как видите, ветрянка у взрослых - это уже совсем не безобидное детское заболевание. И оно требует незамедлительного лечения.
Как лечат ветрянку у взрослых
Детям после 12 лет и взрослым при ветрянке назначается специфическое противовирусное лечение, а также прописывается особый режим. Чаще всего, не дожидаясь начала появления пустул, врач может порекомендовать прием антибиотиков.
Для подавления вирусной активности могут быть назначены:
1. Вироцидные препараты, направленные конкретно против герпес вирусов:
- ацикловир = зовиракс = виролекс (с 2 лет); также используют мазь ацикловир на высыпания и при конъюнктивитах (поражении глаз);
- валацикловир (с 12 лет),
- фамцикловир (с 17 лет), изопринозин.
2. Иммуномодуляторы: интерферон, виферон. При тяжёлых течениях ветрянки больным дают иммуномодуляторы более сильные (тималин, тимоген, ИРС-19) и цитокиновые препараты (ронколейкин).
3. Иммуностимуляторы: циклоферон, анаферон
В тяжёлых случаях ветряной оспы применяют иммуноглобулины внутривенно. Все вышеперечисленные препараты следует применять в возрастных дозировках.
Для облегчения симптомов течения болезни предписываются:
- Постельный режим 3-5 дней (при осложненном течении дольше)
- Тщательный уход за кожей и слизистыми:
- обработка мест высыпания антисептическими препаратами для предотвращения вторичной инфекции, которая часто сопровождает течение ветрянки у взрослых (вплоть до образования гнойников с последующим рубцеванием, оставляющим на коже шрамы).
- обработка слизистой рта – полоскание фурацилином и/или сульфацилом натрия
- при конъюнктивите применяется ацикловировую мазь, и для предотвращения бактериальных осложнений – альбуцид 20%, левомицетиновая мазь или тетрациклиновая.
- антигистаминные препараты (супрастин, тавегил и др);
- жаропонижающие (ибупрофен, нурофен, или физические методы охлаждения – обёртывание).
Кроме того показано обильное щелочное питьё.
Если вторичной бактериальной инфекции избежать не удается, строго по назначению врача применяют антибиотики, при этом препаратом выбора являются цефалоспорины 3 поколения.
Важно: если вы заболели ветрянкой или восстанавливаетесь после нее, остерегайтесь загорать на солнце в этот период, так как ветряночная сыпь может стать причиной нарушения пигментации на пораженных участках кожи. Лучше всего прятать пораженные ветрянкой участки тела до полного заживления, так как даже свежие рубцы от ветрянки могут гиперпигментироваться.
Взрослым с пустулезной формой ветряночной сыпи рекомендуется отказаться от водных процедур до тех пор, пока прыщи не начнут подсыхать.
Ветрянка при беременности
Если не привитая или не переболевшая ветрянкой женщина заболеет во время беременности, у будущего ребенка может развиться врожденная оспа, которая проявляется рубцами (шрамами) на коже, низким весом при рождении, даже задержкой умственного и физического развития. Но риск того, что ветрянка при беременности вызовет те или иные последствия, зависит от срока беременности, на котором произошло заражение. Ветрянка на поздних сроках беременности намного опаснее, чем ветрянка на ранних сроках.
Ветрянка на ранних сроках может привести к замершей беременности и выкидышу, однако, если плод выживет, то риск осложнений ветрянки будет очень мал (менее 1%).
Ветрянка во 2-м триместре имеет последствия для будущего ребенка в около 2% случаев.
Наибольший риск представляет заражение беременной в 3-м триместре. Если беременная заразилась ветрянкой за несколько дней до родов, то риск врожденной ветрянки у будущего ребенка составляет 20-25%.
Источник: Parents Счастливые родители

Пандемия коронавируса заставила медиков и ученых по-новому оценить ситуацию с инфекционными заболеваниями в России. В частности, в последние годы в стране отмечается рост заболеваемости менингококковой инфекцией, что указывает на важность реализации мер по ее предотвращению. О том, какие категории граждан наиболее подвержены менингококковой инфекции, о последствиях ее сочетания с COVID-19, а также в целом о ситуации с коронавирусом в стране рассказал академик РАН, доктор медицинских наук, профессор Николай Брико.

Некоторые люди уверены, что лучше переболеть ветрянкой в детстве, потому что ребенок якобы легче переносит это заболевание, чем взрослый. Поэтому до сих пор встречаются родители, которые пытаются "запланировать" болезнь: ходят в гости к заболевшим знакомым и устраивают "ветряночные вечеринки", отметил в интервью радио Sputnik заместитель директора по научной работе ЦНИИ эпидемиологии Роспотребнадзора Александр Горелов.

В Нижегородской области завершается вакцинация от гриппа, сообщили в пресс-службе правительства региона. Прививочная кампания охватила менее половины населения региона — 1,5 млн человек, включая 388 тыс. детей и подростков.
Помогает ли прививка от пневмококка легче перенести коронавирус в случае осложнений? Важная информация прозвучала на брифинге по итогам деятельности сферы здравоохранения Башкирии в 2020 году. Как сообщил министр отрасли Максим Забелин, действительно, вакцинация от пневмококка уменьшает частоту осложнений при ковиде и развитии бактериальной пневмонии.



"Сегодня в Крыму начинается вакцинация В первую очередь будут прививаться медицинские работники из группы риска, которые работают с пациентами с новой коронавирусной инфекцией. В дальнейшем ежедневное количество вакцинированных будет зависеть от объема поступившей вакцины", - написал глава республики Сергей Аксенов на своей странице в соцсети "ВКонтакте".
В Волгоградской области в 2020 году была лабораторно подтверждена корь. Об этом сообщили в региональном управлении Роспотребнадзора. Известно, что опасная болезнь проявляется у тех, кто не сделал прививку. В нынешнем году в регионе подтвердили 1 случай кори.

Ученые Оксфордского университета и российского НИЦЭМ имени Гамалеи объединят усилия в работе над вакциной от COVID-19. Они договорились провести клинические испытания комбинации двух препаратов - британской вакцины и одного из двух компонентов российского "Спутника V", - об этом сообщили в Российском фонде прямых инвестиций и шведско-британской фармкомпании AstraZeneca.

Каждый год с 1990 по 1994 г., до того, как появилась вакцина против ветряной оспы, в США регистрировалось около 4 миллионов случаев заболевания. Из этого числа приблизительно 10,000 случаев нуждались в госпитализации и 100 больных умирало.
Осложнения ветряной оспы регистрируются с частотой 5–6%, они служат поводом госпитализации в 0,3–0,5%. От общего числа случаев – это несколько тысяч в год. 30% осложнений – неврологические, 20% – пневмонии и бронхиты, 45% – местные осложнения, сопровождающиеся образованием рубцов на коже
Смертность от ветряной оспы – 1 на 60 000 случаев.
У 10-20% переболевших вирус ветряной оспы пожизненно остается в нервных ганглиях и в дальнейшем вызывает другое заболевание, которое может проявиться в пожилом возрасте - опоясывающий лишай или герпес

Общие сведения
Ветряная оспа (ветрянка) является острым, высококонтагиозным вирусным заболеванием, распространенным во всем мире. Как только среди восприимчивых лиц возникает один случай, предотвратить вспышку заболевания очень сложно. В то время, как в детстве ветряная оспа является относительно легким заболеванием, у взрослых она принимает более серьезные формы. Она может быть смертельной, особенно у новорожденных и у лиц с ослабленным иммунитетом.
Возбудитель, вирус ветряной оспы - зостер (VZV), передается воздушно-капельным путем или при прямом контакте, а больные обычно контагиозны за несколько дней до начала сыпи и до момента, когда сыпь покрывается корочкой. Передача инфекции через третьих лиц и предметы обихода невозможна.
VZV является двунитевым ДНК вирусом, принадлежащим к семейству герпес-вирусов. Известен только один серотип, и человек является единственным его резервуаром.
Вирус ветряной оспы VZV попадает в организм человека через слизистую оболочку носоглотки и почти без исключения вызывает клинические проявления болезни у восприимчивых лиц. После инфицирования вирус остается в латентной форме в нервных узлах и в результате активизации VZV может вызвать опоясывающий лишай (или опоясывающий герпес – Herpeszoster) – заболевание, в основном поражающее пожилых людей и лиц с ослабленным иммунитетом.
Вероятность заболеть
Контагиозность вируса ветряной оспы поистине уникальна – она составляет 100%. Заболеванию ветряной оспой подвержены все возрастные группы. Однако эта инфекция чаще всего поражает детей. Около половины заболеваний в детском возрасте приходится на возраст от 5 до 9 лет, реже болеют дети 1–4 и 10–14 лет. Около 10% среди заболевших составляют лица 14 лет и старше. Среди этой возрастной группы за последние 5 лет заболеваемость ветрянкой возросла с 28 до 58 на 100 тыс. населения. Дети первых месяцев жизни чаще всего резистентны к этой инфекции. Однако недоношенные и ослабленные другими заболеваниями дети могут тяжело болеть ветряной оспой.
Максимальная заболеваемость ветряной оспой наблюдается в осенне-зимние месяцы. Эпидемические вспышки отмечаются, главным образом, в организованных коллективах среди детей дошкольного возраста. Дети, посещающие детские сады и ясли, болеют ветрянкой в 7 раз чаще, чем неорганизованные дети.
В группу риска также входят больные с иммунодефицитами, включая ВИЧ-инфекцию. Описаны тяжелые случаи ветряной оспы у детей, получавших гормональную терапию стероидными препаратами. Описаны также случаи врожденной ветряной оспы у детей, чьи матери переболели ветрянкой в первой половине беременности; перинатальная инфекция имеет место у детей, матери которых заболели за 5 дней до и 48 часов после рождения ребенка.
У лиц с тяжелым иммунодефицитом различной этиологии (в редком случае при ВИЧ-инфекции и у пациентов после пересадки органов; часто при акклиматизации, снижении иммунитета, вызванном сильным стрессом) возможно повторное заболевание.
Симптомы
Инкубационный период обычно составляет 14-16 (10-21) дней. После ветряной оспы вирус остается в сенсорных нервных узлах, где он может позднее активизироваться и вызвать опоясывающий герпес. Симптомы ветряной оспы появляются в виде зудящей везикулярной сыпи, обычно начинающейся на лице и верхней части туловища и первоначально сопровождающейся температурой и общим недомоганием. Наличие везикулезной сыпи на коже волосистой части головы является характерным симптомом ветрянки. Элементы сыпи выглядят как мелкие (несколько миллиметров в диаметре) пузырьки, возвышающиеся над покрасневшей поверхностью кожи, заполненные прозрачной жидкостью (в которой содержится вирус ветряной оспы). По мере постепенного распространения сыпи на тело и конечности первые пузырьки (везикулы) подсыхают. Обычно все корочки исчезают через 7-10 дней.
Осложнения после перенесенного заболевания
Хотя ветряная оспа (ветрянка) является относительно доброкачественно протекающим детским заболеванием и редко рассматривается в качестве значительной проблемы общественного здравоохранения, течение заболевания может иногда осложняться пневмонией или энцефалитом, вызванными вирусом VZV, что может привести к стойким последствиям или смертельному исходу. Наиболее опасны буллезная, геморрагическая или гангренозные формы ветряной оспы. Обезображивающие рубцы могут образоваться в результате вторичного инфицирования везикул; кроме того, в результате такого инфицирования может возникнуть некротический фасцит или сепсис.
Осложнения ветряной оспы регистрируются с частотой 5-6%, они служат поводом для госпитализации в 0,3-0,5% пациентов. От общего числа случаев – это несколько тысяч в год. 30% осложнений – неврологические, 20% – пневмонии и бронхиты, 45% – местные осложнения (например, стрептадермия), сопровождающиеся образованием рубцов на коже.
Среди других серьезных проявлений встречается пневмония (чаще у взрослых), редко – синдром врожденной ветряной оспы (вызванный ветрянкой, перенесенной в течение первых 20 недель беременности) и перинатальная ветряная оспа новорожденных, матери которых заболевают ветрянкой в период за 5 дней до и 48 часов после родов. У больных с иммунодефицитами, включая ВИЧ-инфекцию, ветряная оспа протекает в тяжелой форме. Ветряная оспа в тяжелой форме и смертные случаи также могут иметь место у детей, принимающих стероидные гормоны для лечения астмы. В целом, осложнения и смертельные исходы при ветряной оспе чаще наблюдаются среди взрослых, чем у детей.
У 10-20% переболевших вирус ветряной оспы пожизненно остается в нервных ганглиях и в дальнейшем вызывает другое заболевание, которое может проявиться в более старшем возрасте – опоясывающий лишай или герпес (Herpes zoster). Опоясывающий герпес характеризуется затяжными и мучительными невралгическими болями, а также имеет ряд осложнений в виде поражений нервной системы и внутренних органов – параличей, нарушения зрения. Люди с опоясывающим герпесом могут быть источником заражения ветряной оспой.
Смертность
Показатель летальности (число смертей на 100 000 случаев) среди здоровых взрослых в 30-40 раз выше, чем среди детей в возрасте 5-9 лет. Смертность – 1 на 60 000 случаев.
Лечение
Лечение ветряной оспы, в основном, сводится к предотвращению бактериальных осложнений. Во избежание распространения вируса необходимо тщательно соблюдать правила гигиены, включающие ежедневный душ и подстригание ногтей у маленьких детей (для предотвращения расчесывания и разрушения пузырьков сыпи).
Применение антивирусных средств во время лечения, таких как ацикловир, является оправданным только для недоношенных детей, пациентов с нарушениями иммунной системы и взрослых (в связи с большей тяжестью течения инфекции). Традиционное средство "лечения" ветряной оспы – "зеленка" – не является сколь-либо эффективным средством, гораздо эффективнее ванны и ванночки с небольшим добавлением соды, антигистаминные средства и обезболивающие мази для снятия зуда.
Эффективность вакцинации
Помимо вакцинации, нет никаких контрмер по борьбе с распространением ветряной оспы или частотой опоясывающего лишая в восприимчивой к инфекции популяции. Иммуноглобулин ветряной оспы – зостера и лекарства против герпеса стоят очень дорого и, в основном, применяются для профилактики уже после контакта с инфекцией или для лечения ветряной оспы у людей с высоким риском развития тяжелой формы заболевания. По причине крайней контагиозности ветрянки в мире заболевают почти все дети или молодые взрослые. Каждый год с 1990 по 1994 г., до того, как появилась вакцина против ветряной оспы, в США регистрировалось около 4 миллионов случаев заболевания. Из этого числа приблизительно 10,000 заболевших нуждались в госпитализации и 100 больных умирали.
Вакцины против ветряной оспы, полученные с использованием штамма Ока вируса VZV, имеются на рынке с 1994 года. Положительные результаты относительно безопасности, эффективности и анализа эффективности затрат подтвердили обоснованность их внедрения в программы детской иммунизации ряда индустриально развитых стран. После наблюдения за исследуемыми группами населения в течение 20 лет в Японии и 10 лет в США более 90% иммунокомпетентных лиц, вакцинированных в детстве, все еще имели защиту от ветряной оспы.
Исследования показывают, что может быть эффективна и экстренная вакцинация – когда вакцина вводится в течение 96 часов (предпочтительно 72 часов) с момента контакта с VZV, можно ожидать, по крайней мере, 90%-ную защитную эффективность. Лечение от ветряной оспы лицам, получивших вакцину, протекает значительно легче, чем у не привитых.
Вакцины
Имеющиеся на данный момент на рынке вакцины против ветряной оспы получены с использованием так называемого штамма VZV Ока, который был модифицирован посредством последовательного воспроизводства в различных клеточных культурах. Разные составы таких живых, аттенуированных вакцин прошли тщательные испытания и были одобрены для применения в Японии, Республике Корея, США, а также ряде стран Европы. Некоторые вакцины одобрены для применения в возрасте от 9 месяцев и старше.
Согласно современному календарю прививок США дети получают 2 дозы вакцины (1-ю дозу – в 12 месяцев, 2-ю - в 6 лет).
Последние эпидемии
Заболеваемость ветряной оспой распространена повсеместно во всех странах мира. В России отмечается ежегодный рост числа заболеваний этой инфекции. С 1998 по 2007 г. заболеваемость ветрянкой увеличивалась в 1,8 раза ежегодно, каждый год регистрируется 500–700 тыс. случаев ветряной оспы.
Интересен такой факт: вакцина против ветряной оспы стала доступна в Российской Федерации в 2009 году. С конца 2013 по 2015 год был перерыв в поставках вакцины в нашу страну. По данным Роспотребнадзора, в 2015 году был отмечен рост заболеваемости ветрянкой по сравнению с 2014 годом на 16%.
Исторические сведения и интересные факты
Впервые ветряная оспа была описана в середине XVI века в Италии врачами Vidus-Vidius и Ingranus. Длительное время ветряная оспа не признавалась самостоятельным заболеванием и считалась разновидностью натуральной оспы. После того как в 1911 г. в содержимом ветряночных пузырьков был обнаружен возбудитель ветряной оспы, заболевание стали считать отдельной нозологической формой. Сам вирус был выделен лишь в 1958 г. Вирус ветряной оспы поражает только человека, единственным резервуаром инфекции является также человек.
Читайте также:

