Что такое дистрофия при гепатите с
Обновлено: 23.04.2024

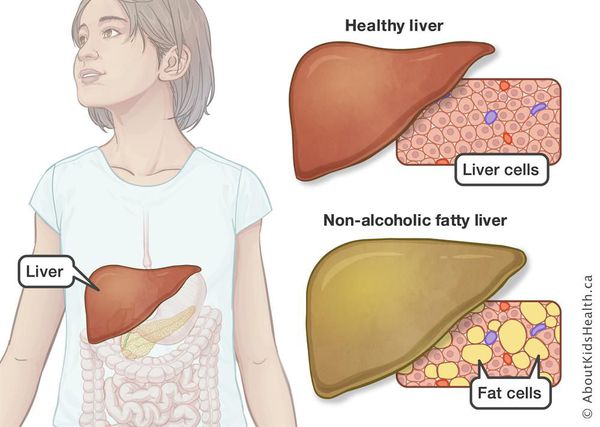
Дистрофия печени – группа заболеваний, при которых происходит перерождение печеночной паренхимы (основной функциональной ткани, состоящей из клеток-гепатоцитов) и ее замещение неспециализированными, недифференцированными тканями. Существует несколько разновидностей печеночной дистрофии: выделяют, в частности, паренхиматозную белковую дистрофию (которая в свою очередь делится на зернистую, гидропическую и гиалиновую); паренхиматозную углеводную, мезенхимальную, паренхиматозную жировую (диссеменированная, зональная, диффузная крупнокапельная или мелкокапельная формы ожирения печени).
Отдельной нозологической единицей является жировой гепатоз: дегенеративно-дистрофический процесс столь высокой интенсивности, что свыше половины всей массы печени приходится на жировые включения в гепатоцитах (в норме этот показатель не должен превышать 5%).
2. Причины
Выделяют несколько групп факторов, могущих обусловливать жировое перерождение печени.
Алиментарный, пищевой фактор имеет значение в случаях грубых диетологических перекосов, когда регулярно потребляется жирная пища в больших количествах.
Накопление избыточных жиров в печени может происходить на фоне и вследствие некоторых хронических заболеваний и патологических состояний, например, общего ожирения с избыточной массой тела, сахарного диабета, амилоидоза и др.
К тому же эффекту может привести интоксикация, в том числе медикаментозная. Очень опасны, в частности, отравления грибами.
К токсической дистрофии относят и перерождения печени вследствие вирусного гепатита в молниеносных формах.
Одной из наиболее распространенных причин жировой дистрофии печени выступает злоупотребление алкоголем.
3. Симптомы и диагностика
При быстром прогрессировании жировой дистрофии или ее переходе в цирроз печени прогноз становится крайне неблагоприятным: развивается печеночная кома (портокавальная кома), и дальнейший отказ органа приводит к летальному исходу.
Диагностика токсической, жировой, белковой, углеводной дистрофии может быть весьма затруднительной, особенно если заболевание протекает бессимптомно или малосимптомно. Нередко при стеатозах или циррозах окончательная картина проясняется только при применении высокотехнологичных визуализирующих методов (магнитно-резонансная или компьютерная томография).
4. Лечение
В то же время, жировая инфильтрация печени, т.е. накопление липидных соединений в больших объемах внутри гепатоцитов, – иногда с прорывом последних и образованием жировых кист, – допускает обратное развитие патологического процесса и поддается успешному лечению. Условием является неукоснительное соблюдение диеты и следование всем врачебным предписаниям.
Заболевания ![частые заболевания]()
Жалобы и симптомы ![Жалобы и симптомы]()
- Боли в правом подреберье
- Тошнота
- Снижение и потеря аппетита
- Желтуха
- Повышение температуры
- Лихорадочное состояние, слабость
- Головная боль
- Отеки
- Пигментация роговицы глаз (коричнево-зеленый ободок)
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика ![Диагностика]()
- УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа)
- Эзофагогастродуоденоскопия (ЭГДС) - гастроскопия (в том числе во сне)
- Фиброскан (эластометрия)
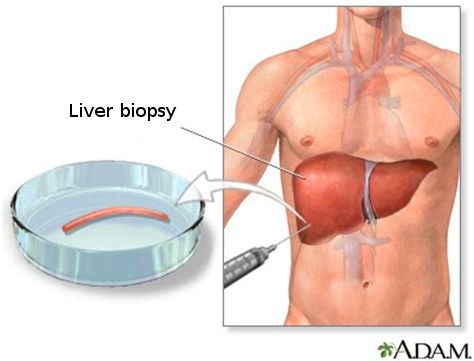
- Биопсия печени
Наши цены ![Типичные жалобы]()
- Консультация врача гепатолога, профессор - 10000 р.
- УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа) - 3500 р.
- Гастроскопия (ЭГДС, эзофаго-гастро-дуоденоскопия) на базе ЛПУ-партнера без наркоза/с наркозом (во сне) - от 6000/10000 р.
- Фиброскан (эластометрия) на базе ЛПУ партнера - от 6000 р.
- Биохимический анализ крови (стандартная, 10 показателей) - 2470 р.
- Биохимический анализ крови (расширенаяая, 14 показателей) 3565 р.
- Общий анализ крови - 675 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
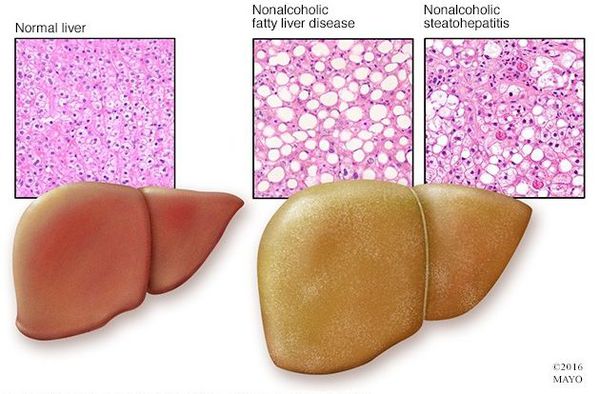
Стеатоз печени – синонимы: жировой гепатоз, жировая дистрофия печени, жировая инфильтрация, липодистрофия – это болезнь печени, которая характеризуется очаговым или рассредоточенным отложением жира в печеночных клетках. Считается распространенной патологией, часто не вызывающей никаких симптомов. В некоторых случаях проявляется воспалительным процессом с дальнейшим развитием цирроза и признаков печеночной недостаточности.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Код по МКБ-10
Причины жировой дистрофии печени
Небольшое количество жировых клеток присутствует в ткани печени у всех здоровых людей. Их доля составляет примерно 5%. О жировой дистрофии говорят в том случае, если такой процент составляет более 10. При запущенной патологии количество жира может составлять 50 и более процентов.
Из-за чего такое происходит? Причин может быть много, и вот некоторые из них.
- Длительная интоксикация печени:
- вследствие излишнего приема спиртных напитков (так называемый алкогольный стеатоз);
- вследствие продолжительного приема лекарств, например, гормональных препаратов, химиопрепаратов, антибиотиков, противотуберкулезных средств.
- Нарушенные процессы обмена:
- гиперфункция коры надпочечников;
- заболевания щитовидки;
- сахарный диабет;
- ожирение.
- Неправильное питание:
- излишнее увлечение жирной и сладкой пищей, что является большой нагрузкой на печень;
- хроническая форма воспалительного процесса в поджелудочной железе или кишечнике;
- нерегулярное питание, длительные строгие диеты, недостаточное поступление с пищей протеинов, витаминных и минеральных веществ;
- редкий и малый прием пищи;
- регулярное переедание.
- Недостаточное поступление кислорода в ткани организма, что может наблюдаться при патологиях дыхательных путей или сердечнососудистых заболеваниях.
Патогенез развития заболевания может протекать по-разному. Так, этиологических причин заболевания может быть две.
Во-первых, жиры могут накапливаться в печени при повышенном их поступлении в организм:
- из-за избытка жиров в пище;
- из-за избытка углеводов в пище (углеводы стимулируют формирование жирных кислот);
- из-за увеличения расхода запасов глюкозы в печени, что заставляет организм изымать жировые запасы из депо и откладывать их в тканях печени;
- вследствие недоокисления жиров, которое может наблюдаться при нарушениях метаболизма, малокровии;
- вследствие повышенной выработки соматотропина, что случается при заболеваниях гипофиза, при черепно-мозговых травмах, либо у больных сахарным диабетом.
Во-вторых, в некоторых случаях жир не покидает печень:
- при дефиците транспортных протеинов, которые способствуют удалению лишнего жира (у хронических алкоголиков, при недостатке в организме белка);
- при наследственной предрасположенности к недостаточному синтезу белков;
- при хроническом поражении токсическими веществами (у алкоголиков, наркоманов, при наличии злокачественных заболеваний).

[14], [15], [16], [17], [18], [19], [20], [21], [22]
Симптомы жировой дистрофии печени
Проблема состоит в том, что заболевание достаточно долго никак себя не проявляет. Например, на начальных этапах, когда жир лишь начинает накапливаться в ткани печени, внешних признаков жировой дистрофии не наблюдается.
- чувство слабости;
- иногда – приступы тошноты;
- ощущение тяжести в области проекции печени;
- повышенное газообразование;
- появление отвращения к жирным продуктам;
- тяжесть в животе;
- болезненность в правом подреберье без видимых причин.
На третьем этапе, который считается предвестником цирроза, начинается процесс разрушения печеночной ткани. Взамен неё разрастается соединительная ткань, что приводит к ухудшению функции печени и нарушению вывода желчи. В этом периоде могут наблюдаться такие симптомы:
- пожелтение глазных склер;
- пожелтение кожных покровов;
- приступы не только тошноты, но и рвоты;
- появление кожной сыпи.
Помимо этого, наблюдается общее снижение иммунитета, что может спровоцировать присоединение инфекционных и простудных заболеваний.
Острая жировая дистрофия печени беременных
Острая жировая дистрофия печени у беременных – это одно из наиболее тяжких осложнений, которые могут возникнуть в процессе вынашивания. К счастью, такая болезнь возникает очень редко.
К развитию заболевания могут привести следующие состояния беременной:
- состояние неукротимой рвоты;
- гепатоз с холестазом;
- гестоз с печеночно-почечным синдромом;
- острая форма жирового гепатоза.
Первые симптомы патологии возникают ещё в период от 30 до 38 недели вынашивания, в редких случаях – раньше. Вначале появляется чувство слабости, вялости, с повторяющимися тошнотой и рвотой, болью в животе. Через некоторое время присоединяется изжога, область пищевода становится болезненной, особенно при глотании – это объясняется формированием язв на поверхности пищеводной трубки.
На следующем этапе появляется желтуха, рвотные массы приобретают коричневый цвет. Часто наблюдается скопление жидкости в брюшной полости, анемия.
Врач в данной ситуации должен вовремя сориентироваться и отличить начало развития острой жировой дистрофии от инфекционных заболеваний пищеварительной системы. Точная диагностика во многом определяет дальнейший исход болезни, ведь на кону стоит не только здоровье, но и жизнь будущей матери и её ребенка.

[23], [24], [25], [26], [27], [28], [29], [30]
Где болит?
Формы
При прогрессировании заболевания в печени происходят различные структурные изменения тканей. Это позволяет условно разделить патологию на несколько форм течения:
- Очаговая диссеминированная дистрофия печени – это патология, при которой точки жира расположены понемногу на разных участках печеночного органа. Обычно такая форма не отличается какими-либо симптомами.
- Выраженная диссеминированная жировая дистрофия печени – это форма болезни, когда вкраплений жира достаточно много и они расположены повсеместно по всему органу. Могут появляться первые признаки заболевания.
- Зональная дистрофия – это форма дистрофии, при которой точки жира можно обнаружить в определенных долях (зонах) печени.
- Диффузная жировая дистрофия печени – патология, когда происходит равномерное заполнение жиром всей печеночной доли. Симптоматика при такой форме уже достаточно выражена.
- Алкогольная жировая дистрофия печени может протекать в редкой особенной форме, именуемой синдромом Циве. Такая форма отличается следующими признаками:
- симптомы появляются резко и выражены ярко;
- анализ крови указывает на повышение билирубина (желтого желчного вещества, образующегося из эритроцитов);
- повышается уровень холестерина в крови;
- повышается количество триглицеридов (жирообразных продуктов, повреждающих мелкие капилляры);
- заметно падает количество гемоглобина (вследствие массового разрушения эритроцитов из-за нарастающего дефицита токоферола, который формируется и скапливается в гепатоцитах).
Также, в зависимости от формы, разливают острую и хроническую дистрофии.
![trusted-source]()
[31], [32], [33], [34], [35], [36], [37]
Диагностика жировой дистрофии печени
- Сбор жалоб, опрос больного относительно симптомов заболевания.
- Опрос пациента о его образе жизни, о наличии вредных привычек, о других сопутствующих заболеваниях.
- Осмотр больного, ощупывание живота и области печени, простукивание зоны расположения печени и селезенки.
Проведение лабораторных исследований:
- общий анализ крови (эритроцитопения, гемоглобинемия, тромбоцитопения, анемия, лейкоцитоз);
- биохимия крови (оценка функциональной способности поджелудочной железы, желчного пузыря);
- анализ последствий алкоголизма (уровень иммуноглобулинов, измерение среднего эритроцитарного объема, уровень трансферрина и пр.);
- оценка содержания маркеров по вирусным печеночным патологиям;
- общее исследование мочи;
- анализ кала.
Проведение инструментальных диагностических процедур:
- УЗИ-сканирование органов брюшной полости, оценка внешних границ и общего состояния печеночного органа;
- метод эзофагогастродуоденоскопии – эндоскопический осмотр состояния пищеварительной системы;
- пункция печени для биопсии и дальнейшего гистологического исследования (изъятие образца печеночной ткани для анализа);
- метод компьютерной томографии – получение послойных рентгеновских снимков печени;
- метод магнитно-резонансной томографии;
- метод эластографии – ультразвуковой анализ для оценки глубины печеночного фиброза;
- метод ретроградной холангиографии – процедура получения рентгеновских снимков после введения контрастного вещества в систему желчевыведения (обычно назначается при холестазе).
Дополнительные консультации специалистов узкого медицинского профиля – это может быть гастроэнтеролог, нарколог, хирург и др.
![trusted-source]()
[38], [39], [40], [41], [42], [43]
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Лечение жировой дистрофии печени
Специальной схемы лечения как таковой при жировой дистрофии печени нет. Терапевтические мероприятия предусматривают исключение провоцирующих факторов и стабилизацию обменных процессов, восстановление тканей печени и устранение токсического воздействия на гепатоциты. В сочетании с медикаментозным лечением пациенту объясняют необходимость ведения здорового образа жизни и правильного питания.
Лечение заболевания при помощи лекарств проводится такими препаратами, как мембраностабилизаторы и антиоксиданты. Препараты при жировой дистрофии печени можно разделить на несколько групп:
- Средства, состоящие из эссенциальных фосфолипидов, например, лекарства на основе фосфатидиэтанолхолина, который способен создавать защиту для клеток печени. К таким медпрепаратам относятся Эссенциале, Хепабос, Эссливер и пр.
- Средства, которые относятся к сульфоаминокислотам (Гептрал, Дибикор и пр.);
- Средства на основе растительных компонентов (Карсил, Лив 52, экстракт артишока и пр.).
Гептрал назначают в виде инъекций, в количестве от 400 до 800 мг в сутки на протяжении 14-20 дней. Далее переходят на 2-4 таблетки в сутки.
Эссенциале принимают по 600 мг трижды в сутки. Курс приема должен составлять не меньше 2-3-х месяцев. Через 20-30 дней лечения дозировку несколько уменьшают, до 300 мг трижды в сутки.
Альфа-липоевую кислоту (Альфа-липон) вводят внутривенно в количестве до 900 мг в сутки, на протяжении месяца. Через 2 недели от начала лечения инфузии можно заменить на пероральный прием по 600 мг/сутки.
Средство на основе артишока – Хофитол – оказывает желчегонное и гепатопротекторное действие, нормализует метаболизм. Хофитол назначают по 3 таблетки трижды в сутки до приема пищи. Длительность терапии – до 1 месяца.
Препарат Лив 52 принимают по 1-2 ч. л. два раза в сутки, либо в таблетированной форме – по 2-3 таблетки до 4-х раз в сутки за полчаса до приема пищи.
Помимо лекарственных средств, для снижения интоксикации печени назначают витаминные средства, такие как витамин E, аскорбиновую кислоту, ниацин и витамин B2.
Из средств народной медицины с успехом могут применяться:
- порошок и палочки корицы – способствуют уменьшению количества глюкозы и холестерина в крови, препятствуют скоплению жира в печени;
- куркума – прекрасный антиоксидант, усиливает выработку желчи, понижает уровень глюкозы в крови;
- расторопша – устраняет спазмы в желчном пузыре, выводит токсические вещества, восстанавливает гепатоциты. Можно принимать и аптечные препараты с расторопшей – это масло растения, либо готовый препарат Гепабене (назначают по 1 капсуле трижды в день);
- щавель – помогает выведению желчи, стабилизирует её выработку. Сокращает содержание жира в печени.
Питание при жировой дистрофии печени
Одним из факторов развития жировой дистрофии печени является малоподвижный образ жизни в сочетании с перееданием. Поэтому очень важно следить за своим питанием и поддерживать нормальный вес. Если пациент страдает ожирением, то ему рекомендуется соблюдать диету (но не строгую) с потерей веса примерно 0,5 кг в неделю. Приветствуются умеренные физические нагрузки: занятия на велотренажере, плавание, ходьба пешком.
Диета при жировой дистрофии печени не просто важна – она играет ведущую роль в эффективности лечения пациентов. В медицинских учреждениях обычно назначают диетический стол №5, с употреблением белковой пищи до 120 г в сутки, ограничением животного жира, а также достаточным количеством полезных для печени продуктов – творога, злаков (овсянка, гречка, пшено, дикий рис). Приветствуется растительная пища – фрукты и овощи, зелень, все виды капусты.
Вместо мясных продуктов рекомендуется употреблять рыбу и продукты моря. Желательно избегать обжаренной пищи – готовьте блюда на пару, отваривайте или запекайте, с минимальным количеством сливочного масла (лучше заменить растительным).
Нельзя забывать и о питьевом режиме: при отсутствии противопоказаний следует пить не менее 2 л воды в сутки, преимущественно в первой половине дня.
Необходимо ограничить или исключить жирную молочную продукцию: цельное молоко, сметану, сыры. Разрешены к употреблению низкожирный кефир, ряженка, йогурт.
Спиртные напитки придется исключить полностью! Кроме алкоголя, под запрет попадают газированные напитки.
Также рекомендуется отказаться от сладостей, белой выпечки, магазинных и жирных соусов, маргарина, колбасных изделий, жирного мяса и сала. Старайтесь употреблять в пищу только натуральные свежие продукты, с минимальным количеством сахара.
Что такое жировой гепатоз, неалкогольная жировая болезнь печени (НАЖБП)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 15 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
![Васильев Роман Владимирович, гастроэнтеролог, гепатолог, врач общей практики - Санкт-Петербург]()
Определение болезни. Причины заболевания
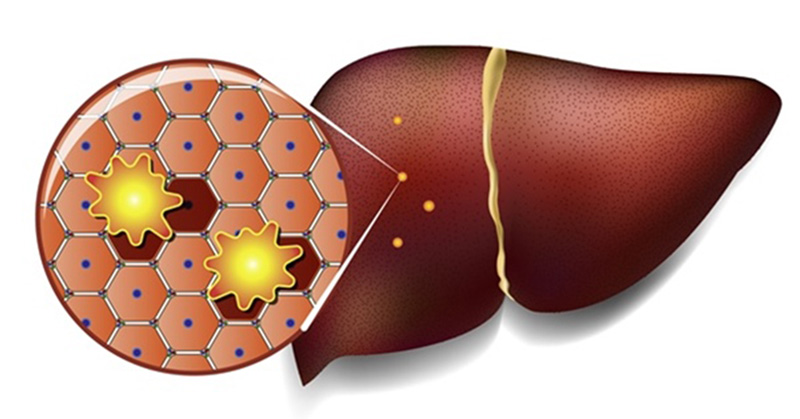
Неалкогольная жировая болезнь печени / НАЖБП (стеатоз печении или жировой гепатоз, неалкогольный стеатогепатит) — это неинфекционное структурное заболевание печени, характеризующееся изменением ткани паренхимы печени вследствие заполнения клеток печени (гепатоцитов) жиром (стеатоз печени), которое развивается из-за нарушения структуры мембран гепатоцитов, замедления и нарушения обменных и окислительных процессов внутри клетки печени.
![Структура здоровой печени и печени при НАЖБП]()
Все эти изменения неуклонно приводят к:
- разрушению клеток печени (неалкогольный стеатогепатит);
- накоплению жировой и формированию фиброзной ткани, что вызывает уже необратимые, структурные (морфологические) изменения паренхимы печени;
- изменению биохимического состава крови;
- развитию метаболического синдрома (гипертоническая болезнь, ожирение, сахарный диабет);
- в конечном итоге, циррозу.
![Патологические изменения ткани печени]()
Метаболический синдром — широко распространённое состояние, характеризующееся снижением биологического действия инсулина (инсулинорезистентность), нарушением углеводного обмена (сахарный диабет II типа), ожирением центрального типа с дисбалансом фракций жира (липопротеинов плазмы и триглицеридов) и артериальной гипертензией. [2] [3] [4]
В большинстве случаев НАЖБП развивается после 30 лет. [7]
Факторами риска данного заболевания являются:
- малоподвижный образ жизни (гиподинамия);
- неправильное питание, переедание;
- длительный приём лекарственных препаратов;
- избыточная масса тела и висцеральное ожирение;
- вредные привычки.
Основными причинам развития НАЖБП являются: [11]
- гормональные нарушения;
- нарушение жирового обмена (дисбаланс липопротеидов плазмы);
- нарушение углеводного обмена (сахарный диабет);
- артериальная гипертензия;
- ночная гипоксемия (синдром обструктивного апноэ сна).
При наличии гипертонической болезни, ожирения, сахарного диабета, регулярном приёме лекарств или в случае присутствия двух состояний из вышеперечисленных вероятность наличия НАЖБП достигает 90 %. [3]
Ожирение определяется по формуле вычисления индекса массы тела (ИМТ): ИМТ = вес (кг) : (рост (м)) 2 . Если человек, например, весит 90 кг, а его рост — 167 см, то его ИМТ = 90 : (1,67х1,67) = 32,3. Этот результат говорит об ожирении I степени.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
У большинства больных данное заболевание на ранних стадиях протекает бессимптомно — в этом и заключается большая опасность.
![Признаки НАЖБП]()
Часто НАЖБП сопутствуют заболевания желчного пузыря: хронический холецистит, желчнокаменная болезнь. Реже, в запущенных случаях, возникают признаки портальной гипертензии: увеличение селезёнки, варикозное расширение вен пищевода и асцит (скопление жидкости в брюшной полости). Как правило, данные симптомы наблюдаются на стадии цирроза печени. [7]
Патогенез жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
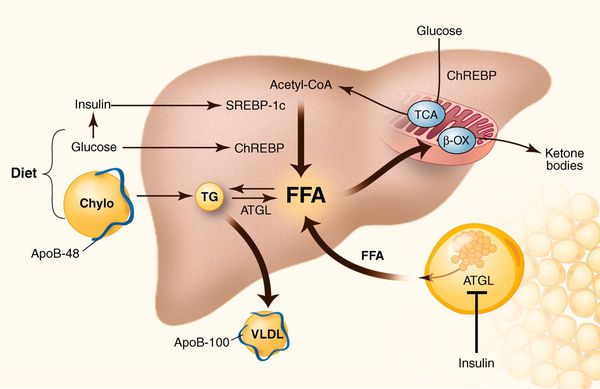
К накоплению холестерина, а именно липидов (жироподобных органических соединений) в печени, приводят, прежде всего, следующие факторы:
- избыточное поступление свободных жирных кислот (FFA) в печень;
- усиленный синтез свободных жирных кислот печени;
- пониженный уровень бета-окисления свободных жирных кислот;
- снижение синтеза или секреции липопротеинов очень высокой плотности. [7]
![Механизм накопления холестерина в печени]()
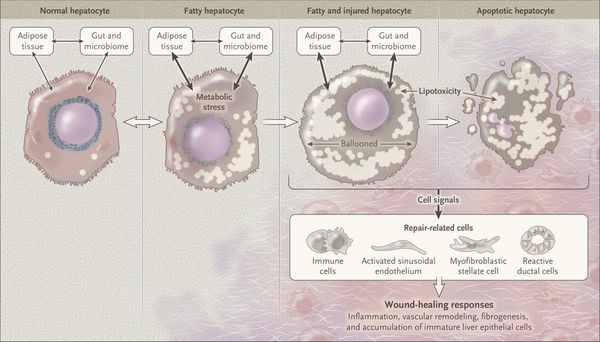
У пациентов с ожирением в ткани печени повышенно содержание свободных жирных кислот, что и может быть причиной нарушения функций печени, так как жирные кислоты химически активны и могут привести к повреждению биологических мембран гепатоцитов, образуя в них ворота для поступления в клетку эндогенного жира, в частности липидов (преимущественно низкой и очень низкой плотности), а транспортом является сложный эфир — триглицерид. [2]
Таким образом, гепатоциты заполняться жиром, и клетка становиться функционально неактивной, раздувается и увеличивается в размерах. При поражении более миллиона клеток макроскопически печень увеличивается в размерах, в участках жировой инфильтрации ткань печени становиться плотнее, и данные участки печени не выполняют своих функций либо выполняют их с существенными дефектами.
![Увеличение гепатоцитов и нарушение функции печени]()
Перекисное окисление липидов в печени приводит к синтезу токсичных промежуточных продуктов, которые могут запускать процесс апоптоза (запрограммированной гибели) клетки, что может вызывать воспалительные процессы в печени и сформировать фиброз. [2]
Также важное патогенетическое значение в формировании НАЖБП имеет индукция цитохрома P-450 2E1 (CYP2E1), который может индуцироваться как кетонами, так и диетой с высоким содержанием жиров и низким содержанием углеводов. [7] CYP2E1 генерирует токсические свободные радикалы, приводящие к повреждению печени и последующему фиброзу.
Кроме того, патогенетическое значение в формировании НАЖБП имеет эндотоксин-опосредованное повреждение, которое, в свою очередь, усиливает выработку провоспалительных цитокинов (ФНО-α, ИЛ-6 и ИЛ-8), приводящих к нарушению целостности мембран гепатоцитов и даже к их некрозу [9] , а также к развитию воспалительной клеточной инфильтрации как в портальных трактах, так и в дольках печени, что приводит к стеатогепатиту.
![Некроз клеток печени]()
Продукты перекисного окисления липидов, некрозы гепатоцитов, ФНО и ИЛ-6 активируют стеллатные (Ito) клетки, вызывающие повреждение гепатоцитов и формирование фиброзных изменений.
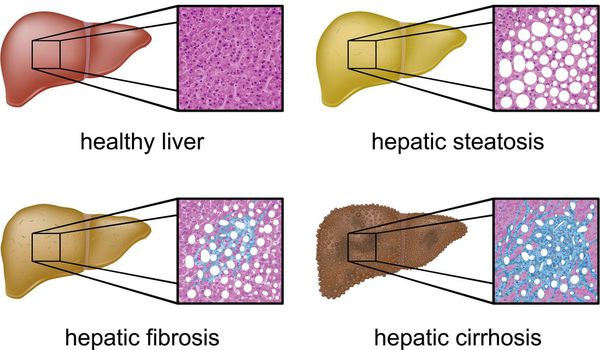
Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В настоящий момент общепринятой классификации НАЖБП не существует, однако ряд авторов выделяет стадии течения заболевания и степени неалкогольного стеатогепатита (НАСГ).
Оценка стеатоза печени и гистологической активности НАЖБП по системе E.M. Brunt: [9] [10] [11]
- I степень (мягкий НАСГ) — стеатоз крупнокапельный, не более 33-66% поражённых гепацитов;
- II степень (умеренный НАСГ) — крупно- и мелкокапельный, от 33% до 66% поражённых гепацитов;
- III степень (тяжелый НАСГ) — крупно- и мелкокапельный, больше 60% поражённых гепацитов.
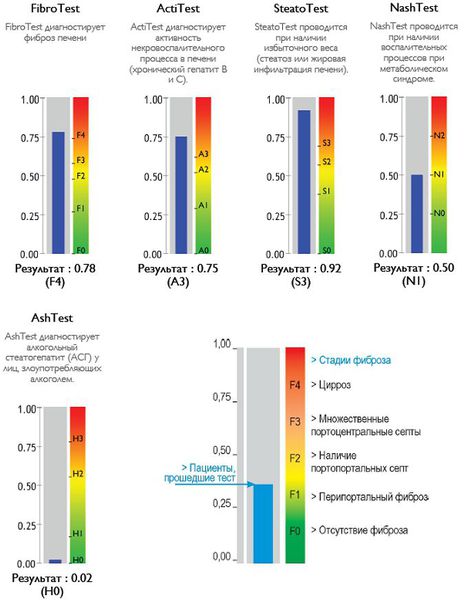
Также можно условно разделить степени стеатоза, фиброза и некроза по результату теста ФиброМакс — степени выраженности жировой инфильтрации:
- S1 (до 33% жировой инфильтрации);
- S2 ( 33-60% жировой инфильтрации)
- S3 (более 60% жировой инфильтрации)
- F1,F2, F3, цирроз.
![Степени выраженности жировой инфильтрации]()
Осложнения жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
Наиболее частые осложнения НАЖБП — это гепатит, замещение нормальной паренхиматозной ткани печени фиброзной — функционально нерабочей тканью с формированием в конечном итоге цирроза печени.
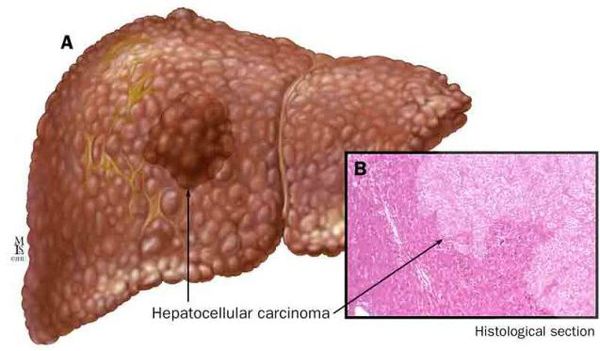
К более редкому осложнению, но всё же встречающемуся, можно отнести рак печени — гепатоцеллюлярную карциному. [9] Чаще всего она встречается на этапе цирроза печени и, как правило, ассоциируется с вирусными гепатитами.
![Гепатоцеллюлярная карцинома]()
Диагностика жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В диагностике НАЖБП используются лабораторные и инструментальные методы исследования.
В первую очередь оценивается состояние печени на предмет воспалительных изменений, инфекционных, аутоиммунных и генетических заболеваний (в том числе болезней накопления) с помощью общеклинических, биохимических и специальных тестов. [7]
Далее проводится оценка выполняемых печенью функций (метаболическая/обменная, пищеварительная, детоксикационная) по способности выработки определённых белков, характеристикам жиров и углеводов. Детоксикационная функция печени оценивается преимущественно при помощи С13-метацетинового теста и некоторых биохимических тестов.
Кода первые два этапа завершены, исследуется структурное состояние печени при помощи УЗИ [4] , МСКТ, МРТ и эластометрии (FibroScan), при необходимости исследуется морфологическое состояние — биопсия печени. [3]
![Биопсия печени]()
С помощью эластометрии исследуется эластичность мягких тканей. Злокачественные опухоли отличаются от доброкачетсвенных повышенной плотностью, неэластичностью, они с трудом поддаются компрессии. На мониторе FibroScan более плотные ткани окрашены в голубой и синий цвет, жировая ткань — жёлто-красный, а соединительная ткань — зелёный. Высокая специфичность метода позволяет избежать необоснованных биопсий.
После проведённой диагностики, устанавливается окончательный диагноз и проводится соответствующее лечение.
Лечение жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
С учётом механизма развития заболевания разработаны схемы курсового лечения НАЖБП, направленные на восстановление структуры клеточных мембран, обменных и окислительных процессов внутри клеток печени на молекулярном уровне, очистку печени от внутриклеточного и висцерального жира, который затрудняет её работу.
В процессе лечения производится:
- коррекция углеводного, жирового (липидного) обмена веществ;
- нормализация процессов окисления в клетке;
- влияние на основные факторы риска;
- снижение массы тела;
- улучшение структуры печени на обратимых стадиях.
После лечения наступает заметное улучшение дезинтоксикационной (защитной), пищеварительной и метаболической функции печени, пациенты теряют в весе, улучшается общее самочувствие, повышается умственная и физическая работоспособность.
Курсовые программы лечения занимают от трёх до шести месяцев и подбираются в зависимости от степени выраженности метаболических нарушений. К ним относятся:
Программы включают в себя предварительное обследование, постановку диагноза и медикаментозное лечение, которое состоит из двух этапов:
- инфузионная терапия с пролонгацией приёма препаратов внутрь, подбор диеты и физической активности;
- сдача контрольных анализов и оценка результатов.
Прогноз. Профилактика
На ранних стадиях заболевания прогноз благоприятный.
Профилактика НАЖБП предполагает правильное питание, активный образ жизни и регулярную календарную диспансеризацию.
К правильному питанию можно отнести включение в свой рацион питания омега-3 полиненасыщенных жирных кислот, коротких углеводов, ограничение потребления приправ, очень жирной и жаренной пищи. Разнообразие рациона питания также является ключевым моментом полноценного питания. Показано потребление продуктов, богатых растительной клетчаткой.
Для активного образа жизни достаточно ходить пешком от 8 000 до 15 000 шагов в сутки и уделять три часа в неделю физическим упражнениям.
В отношении календарной диспансеризации следует ежегодно выполнять УЗИ органов брюшной полости и оценивать уровень своих печёночных ферментов (АЛТ, АСТ, общий билирубин), особенно при приёме каких-либо лекарственных препаратов на постоянной основе.
Жировой гепатоз (стеатоз печени) – мировая эпидемия
![Жировой гепатоз (стеатоз печени) – мировая эпидемия]()
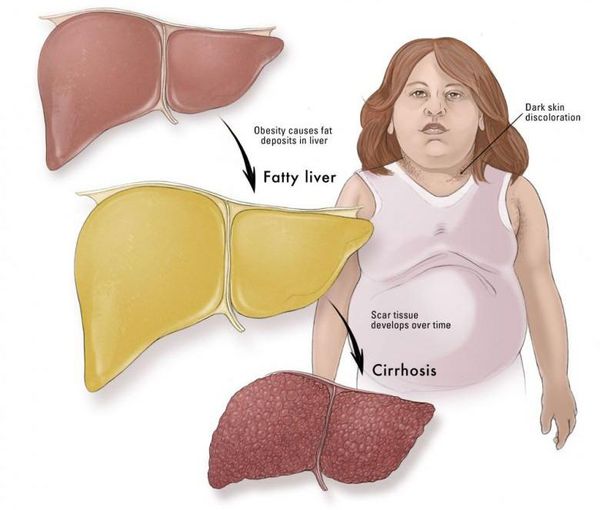
Жировая болезнь печени, или жировой гепатоз, или как еще называют - стеатоз печени - самое распространенное в наше время заболевание печени во всем мире, практически у подавляющего большинства людей старше 40 лет, а в последнее время достаточно частое заболевание людей молодого возраста и не только с избыточным лишним весом. Суть заболевания заключается в ожирении печени, замещением нормальной здоровой печени на жир, что приводит к циррозу, как и любые другие заболевания печени, в том числе вирусные гепатиты.
Диагноз устанавливается при ультразвуковом обследовании печени и при этом чаще всего пациент слышит от врача, что заболевание это практически у всех и единственный способ лечения - снижение веса. Чаще всего эти рекомендации не принимаются всерьез, а снижение веса не такое простое решение, так как причиной ожирения, в том числе внутреннего ожирения, являются патологические изменения в обмене веществ и гормональные нарушения.
Жировой гепатоз или стеатоз печени – не результат плохого поведения, неправильного образа жизни, в том числе питания и физических нагрузок. Жировой гепатоз – это опасная болезнь, которая требует лечения.
Однако, в отличие от многих других заболеваний печени, жировой гепатоз – трудно излечимое заболевание, так как у гепатологов нет единого стандарта медикаментозного лечения этой патологии.
![Метаболический синдром сопровождается жировым гепатозом]()
Поскольку основной причиной заболевания являются обменные и гормональные изменения в организме, так называемый метаболический синдром, то к лечению привлекается эндокринолог. Однако, и в этом случае, только медикаментозное лечение препаратами, восстанавливающими обменные и гормональные процессы, а также способствующие удалению жира из печени, не дает результатов. Индивидуальные рекомендации по питанию и физическим нагрузкам, без которых невозможно получить выздоровление, часто являются непреодолимым препятствием, так как всегда легче принимать таблетки, чем изменять образ жизни.
В нашем центре 10-летний опыт лечения жирового гепатоза показал, что это заболевание излечимое в любой стадии за исключением цирроза, а успех лечения – совместная работа врача и пациента.
В нашем гепатологическом центре установлено уникальное оборудование для оценки степени стеатоза печени (ожирения печени): от S0 до S4, при котором S4 - цирроз (как и при любом другом заболевании печени, сопровождающимся ее разрушением и замещением на другую, не функционирующую ткань). Фиброскан нового поколения позволяет оценить, какая часть печени (в процентах) уже не функционирует как печень. Это важно для диагностики и выбора тактики лечения, а также контроля эффективности лечения. Результатом лечения должно быть выздоровление.
Особенно важно определять степень жирового гепатоза (стеатоза печени), если есть сопутствующие заболевания, например, чаще всего, вирусные гепатит В и гепатит С. Повреждение печени вирусами сопровождается замещением здоровой печени на соединительную ткань, что также ведет ее к циррозу.
Аппарат Фиброскан нового поколения позволяет оценить отдельно степень каждого повреждающего фактора: вируса и жира. От этого зависит тактика лечения. Иногда врач не имеет права назначать противовирусную терапию, если печень поражена жиром и лечение противовирусными препаратами не остановит процесс формирования цирроза.
Обследование для определения степени фиброза и стеатоза на аппарате Фиброскан значительно дешевле, чем определение тех же показателей по крови ФиброМакс , и значительно точнее, так как биохимические показатели – маркеры повреждения печени, - меняются значительно быстрее, чем формирование фиброза и стеатоза.
Аппарат Фиброскан определяет с помощью ультразвуковой диагностики физические характеристики плотности печеночной ткани и результат измерений выражается в физических единицах, которые соответствуют с медицинской точки зрения степеням поражения печени: фиброз от F0 до F4, стеатоз от S0 до S4 (четвертая стадия соответствует циррозу). Результаты измерений выдает программа, что исключает субъективизм в оценке.
Обследование – первый шаг к выздоровлению. Мы проводим обследование в день обращения после бесплатной консультации гепатолога для определения задач и объема обследования. По результатам вам будет назначено эффективное лечение, которое в подавляющем большинстве случаев заканчивается выздоровлением.
Читайте также: