Что такое гемоконтактные вирусные гепатиты
Обновлено: 23.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирусный гепатит D: причины появления, симптомы, диагностика и способы лечения.
Гепатит D (дельта-агент) - это заболевание печени, вызываемое вирусом гепатита дельта. Открытие этого вируса состоялось в середине 70-х годов прошлого века и было связано с выявлением нового антигена в ядрах гепатоцитов у больных тяжелыми формами гепатита В. По данным Всемирной организации здравоохранения, гепатитом D в мире болеют от 15 до 20 млн человек – в основном, взрослое население.
Гепатит D — это вирусное заболевание печени, протекающее как в острой, так и хронической формах, для развития которого необходимо присутствие вируса гепатита B. Без наличия в организме пациента гепатита В заражение гепатитом D невозможно.
HDV относится к числу дефектных РНК-вирусов. Дефектность состоит в том, что дельта-вирус не обладает собственным суперкапсидом (оболочкой) и необходимым набором ферментов, и для его размножения требуется антиген гепатита В (HBsAg). Таким образом, гепатит D не существует сам по себе, но только вместе с гепатитом В.
Вирус гепатита D повреждает непосредственно клетки печени. Этим он отличается от инфицирования вирусом гепатита В, при котором большая часть повреждений печени происходит из-за попыток собственной иммунной системы организма уничтожить пораженные клетки.
Причины появления гепатита D
Гепатит D является инфекцией, переносимой с кровью, передаваемой при контакте с кровью или жидкостями организма инфицированного человека.
Основные пути передачи вируса гепатита D:
- хирургические вмешательства, переливание крови;
- контакт с кровью или с предметами, загрязненными кровью больного (с бритвой, зубной щеткой, маникюрными принадлежностями, медицинским инструментарием);
- во время немедицинских манипуляций - употребления инъекционных наркотиков, выполнения пирсинга, татуировки;
- незащищенные сексуальные контакты;
- во время родов - вертикальная передача вируса (от матери к ребенку).
Причиной вновь возросшей распространенности HDV-инфекции в последние годы, скорее всего, стала миграция населения из неблагополучных и эндемичных по гепатиту дельта регионов, что подтверждается высоким уровнем носительства HDV среди некоренного населения развитых стран.
Классификация заболевания
Коинфекция – одновременное инфицирование вирусами гепатита D и гепатита В.
Суперинфекция – инфицирование вирусом гепатита D ребенка с хроническим гепатитом В или носителя HBsAg (латентной формы НВV-инфекции).
По характеру течения гепатит D делится на острый и хронический.
Симптомы гепатита D
Люди, не имеющие иммунитета к гепатиту В (т.е. ранее не перенесшие заболевание или не вакцинированные от гепатита В), подвержены риску заражения гепатитом В, что в свою очередь является фактором риска заражения гепатитом D.
Несмотря на то что симптомы гепатита D идентичны тем, что проявляются при других формах вирусных гепатитов, заболевание протекает в более тяжелой форме. Инкубационный период гепатита D колеблется в пределах от 21 до 180 дней, однако может быть короче в случаях дополнительного инфицирования.
Преджелтушный период длится от 4 до 10 дней и отличается следующими симптомами: повышенной утомляемостью, эпизодическими подъемами температуры тела, потерей аппетита, периодическими болями в мышцах и суставах. Желтушному периоду соответствуют более характерные симптомы: пожелтение кожных покровов, слизистых оболочек, белков глаз, потемнение мочи, кал светлого цвета, тошнота и рвота, острые боли в животе (в области печени и желудка), кожный зуд. Желтушный период длится в среднем от двух до шести недель.
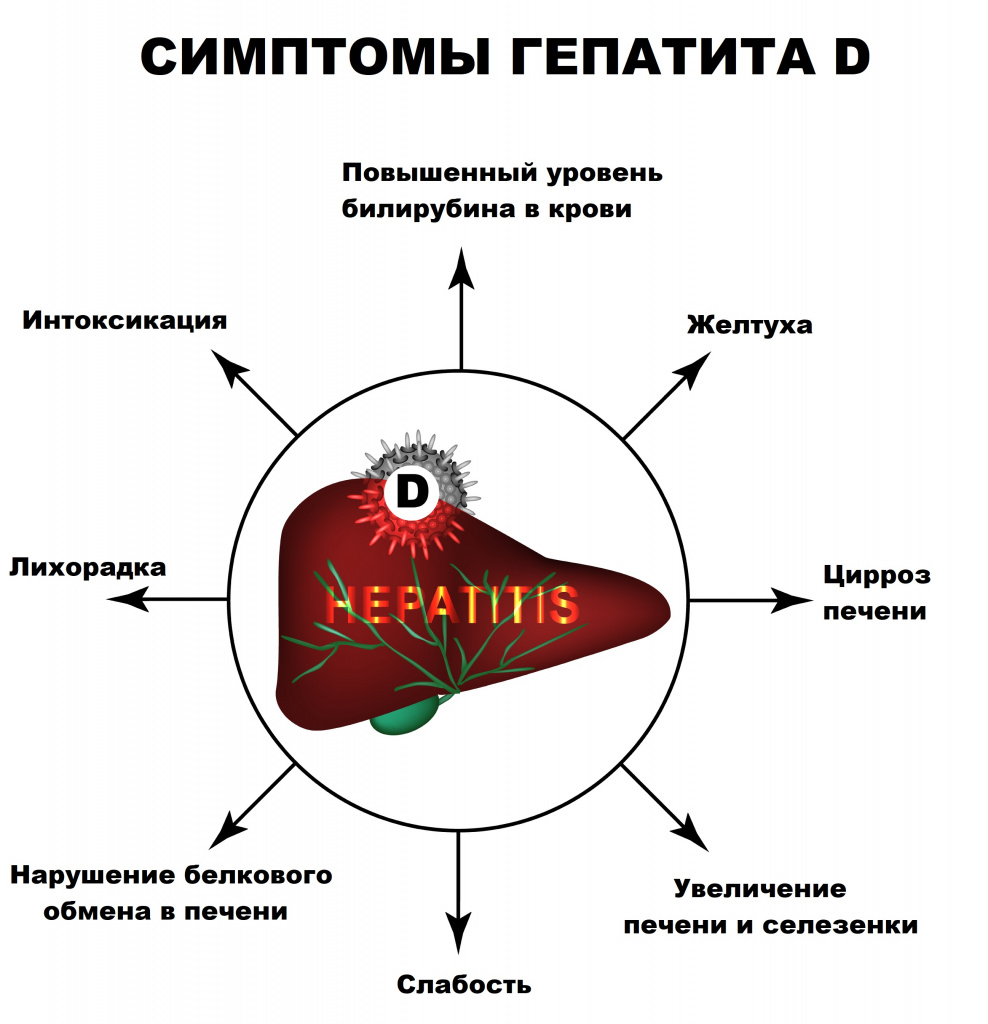
Выделяют два варианта острого гепатита D, существенно отличающиеся по течению и исходам - коинфекция и суперинфекция.
Коинфицирование происходит, если пациент одновременно инфицируется вирусом гепатита D и вирусом гепатита В. В подавляющем большинстве случаев (более 95%) заболевание носит циклическое течение и заканчивается спонтанным выздоровлением, однако при этом наблюдается больший уровень злокачественных нарушений функции печени и смертности, чем при инфицировании только вирусом гепатита В.
Суперинфицирование происходит, если больной с хроническим инфицированием вирусом гепатита В заражается вирусом гепатита D. У таких пациентов, как правило, наблюдается внезапное ухудшение состояния, примерно в 90% случаев отмечается развитие хронического гепатита D, цирроза печени и терминальных стадий заболеваний печени, что делает суперинфицирование очень опасным.
Диагностика гепатита D
Вирус гепатита D состоит из молекулы РНК и группы белков. Для организма человека данные белки являются чужеродными молекулами – антигенами. В ответ на заражение вирусом организм начинает вырабатывать антитела - anti-HDV.
Инфекция HDV диагностируется путем выявления антител к вирусу гепатита D класса иммуноглобулинов G (IgG) и иммуноглобулина M (IgM), подтверждается путем выявления HDV RNA (РНК) в сыворотке крови методом ПЦР.
-
Вирус гепатита D, суммарные антитела. Анализ позволяет определить наличие в крови антител к вирусу гепатита D. Их наличие будет указывать как на присутствие вируса в организме, так и на то, что организм ведет борьбу с вирусом. Антитела будут также выявляться у людей, успешно излечившихся от гепатита D.
Маркёр текущей или недавней инфекции вирусом гепатита D. Особенности инфекции. Вирус гепатита D (HDV) – неполноценный РНК-содержащий вирусный агент, который в своем жизненном цикле зависит от вируса гепатита В, используя его белок (HBsAg) для собственной оболочки. Поэтому гепатит D может разв.
Маркёр острой инфекции. Вирус гепатита D (HDV) – неполноценный РНК-содержащий вирусный агент, который в своем жизненном цикле зависит от вируса гепатита В, используя его белок (HBsAg) для собственной оболочки. Поэтому гепатит D может развиваться только у тех лиц, которые также инфицированы ви.
Количественное определение HBsAg - основного маркёра вирусного гепатита В. HBsAg - наиболее ранний маркёр гепатита В, появляющийся ещё в инкубационном периоде заболевания, до повышения уровня ферментов крови. Вирус гепатита В состоит из оболочки и нуклеокапсида. Оболочка содержит пове.
-
биохимический анализ крови;
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
Тесты на РНК вируса гепатита D используются для мониторинга ответа на противовирусную терапию. Если возможность выполнения количественного исследования на РНК вируса гепатита D отсутствует, для мониторинга ответа на терапию выполняют серологическое исследование на HBsAg. Снижение титра HBsAg часто свидетельствует об исчезновении этого поверхностного антигена и клиренсе вируса гепатита D, хотя исчезновение поверхностного антигена у пациентов, проходящих лечение, встречается редко.
К каким врачам обращаться
Лечением острой формы гепатита D занимаются инфекционисты, хронической – гепатологи или гастроэнтерологи. Для каждого пациента разрабатывается индивидуальная программа, включающая в зависимости от формы и тяжести печеночной инфекции медикаментозную терапию и диетотерапию.
Лечение гепатита D
В настоящее время рекомбинантный альфа-интерферон является одним из немногих препаратов, применяемых у детей и взрослых, который способен оказать помощь при лечении гепатита D.
К основному лечению добавляются симптоматические препараты и иммуномодуляторы. Для поддержания нормального функционирования печени в условиях разрушения клеток ее ткани применяются гепатопротекторы растительного происхождения и на основе аминокислот. Препараты защищают клетки печеночной ткани от отложения жира (жирового гепатоза), способствуют выведению токсинов, нормализуют процессы обмена. Для выведения токсинов также применяются современные сорбирующие препараты. Рекомендуются витаминотерапия, специализированная диета с исключением алкоголя и продуктов, способных вызывать повреждение печени.
Пациентам с фульминантным (злокачественным) гепатитом и болезнью печени в терминальной стадии может быть показана трансплантация печени.
Осложнения
Коинфекция гепатитами D и B считается самой тяжелой формой хронического вирусного гепатита ввиду быстрого развития болезней печени с летальным исходом и гепатоклеточной карциномы.
Пациенты, зараженные и гепатитом B, и гепатитом D, имеют намного большую вероятность развития конечной стадии печеночной недостаточности, быстрого развития цирроза печени, а в случае перехода болезни в хроническую стадию — повышенную вероятность развития рака печени.
Согласно исследованиям, проведенным среди взрослых пациентов, цирроз развивается у 60-70% инфицированных вирусом гепатита D, что является гораздо более высоким показателем, чем у пациентов, страдающих только гепатитом В или С. Болезнь может быстро прогрессировать, и после перенесенного острого гепатита в течение 1–2 лет у 15% пациентов развивается цирроз.
Профилактика гепатита D
К контрольно-профилактическим мерам в отношении гепатита D относится профилактика заражения гепатитом В путем вакцинации, обеспечения безопасности донорской крови, безопасности инъекций, использования стерильного инструментария при нанесении татуировок, выполнении пирсинга, проведении косметических, маникюрных, педикюрных и других процедур, связанных с нарушением целостности кожи и слизистых оболочек. К методам профилактики также можно отнести безопасный секс.
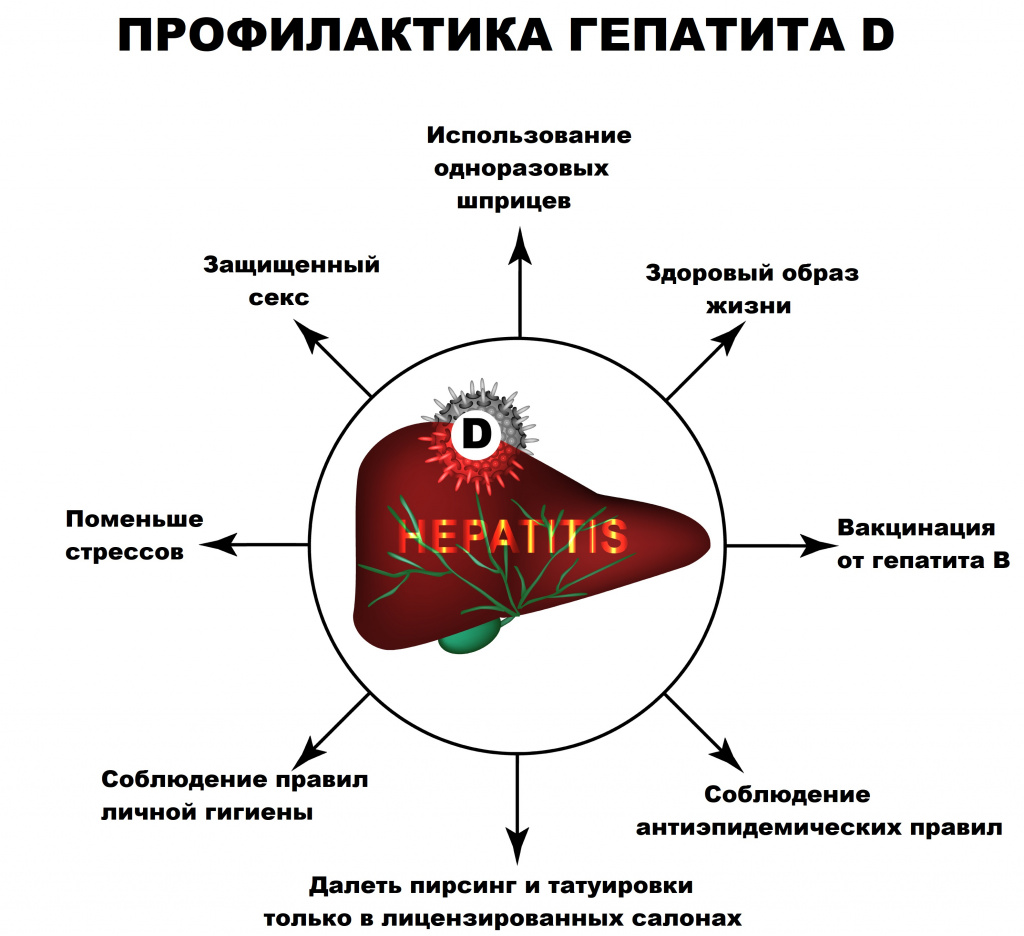
Вакцинация против гепатита B способствует профилактике коинфекции гепатитом D, в связи с чем расширение охвата детей прививками против гепатита B привело к снижению заболеваемости гепатитом D в мире. Однако вакцины, которая бы предотвращала суперинфекцию гепатита D у людей, хронически инфицированных вирусом гепатита В, пока не существует. В результате профилактика суперинфекции гепатита D сводится к ограничению контакта с кровью и жидкостями организма, которые могут содержать вирус гепатита D.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Серьезной проблемой для отечественного здравоохранения являются вирусные гепатиты с гемоконтактным путем передачи: В, С и Дельта.
Опасность заболевания вирусным гепатитом В определяется формированием в 10% случаев, а при вирусном гепатите С - в 80% случаев, осложнений в виде хронических гепатитов с последующим развитием цирроза печени или первичного рака печени.
Основную долю заболевших вирусными гепатитами почти повсеместно составляют лица 15-30 лет, заразившиеся при употреблении психоактивных препаратов и неупорядоченных сексуальных контактах.
Источником инфекции являются больные как клинически выраженными, так и бессимптомными формами острого и хронического гепатитов.
Наибольшую эпидемическую опасность представляют больные бессимптомным формами, особенно в фазе активного размножения вирусов.
В последние годы на территории Пензенской области отмечено увеличение случаев хронических форм заболевания и снижение острых, что характерно и для Российской Федерации в целом.
Гемоконтактные вирусные гепатиты могут передаваться как естественными (от матери к ребенку, незащищенные половые контакты), так и искусственными путями.
Хотя для вирусного гепатита С естественные пути передачи имеют меньшее значение.
Реализация искусственных путей передачи может происходить в лечебно - профилактических учреждениях во время проведения лечебно - диагностических парентеральных манипуляций.
При этом инфицирование осуществляется прии использовании недостаточно очищенного от крови и плохо простерилизованного медицинского или лабораторного инструментария, приборов, аппаратов.
Заражение может происходить также при переливании крови и/или ее компонентов при наличии в них вирусов гепатитов.
В передаче вирусных гепатитов значительное место занимают немедицинские процедуры связанные с нарушением целостности кожных покровов.
Среди таких манипуляций доминирующее положение занимает парентеральное введение психоактивных препаратов (наркотиков).
Возможно заражение при нанесении татуировок, выполнении ритуальных обрядов и других процедур (бритье, маникюр, педикюр, проколы мочка уха, косметические процедуры и др.).
Ведущим мероприятием в профилактике вирусного гепатита В является вакцинация населения против гепатита В.
Вакцинация населения против гепатита В проводится в соответствии с Национальным календарем профилактических прививок, календарем профилактических прививок по эпидемическим показаниям.
Применяемые вакцинные препараты безопасны и обладают высокой иммуногенностью.
Вакцинации против гепатита В включает в себя вакцинацию новорожденных детей, подростков, медицинских работников (в первую очередь тех, кто имеет контакт с кровью) и групп населения, имеющих повышенный риск инфицирования вирусом гепатита В.
За период с 2006 по 2011 год в рамках ПНП иммунизировано 97533 детей и подростков, 118000 взрослых в возрасте до 35 лет, 235000 взрослых в возрасте до 55 лет.
В целом по области за последние 3 года охват прививками взрослого населения в возрасте 18 – 59 лет вырос с 2,8% в 2007 году до 53,7% в 2011 году.
Серьезной проблемой для отечественного здравоохранения являются вирусные гепатиты с гемоконтактным путем передачи: В, С и Дельта.
Опасность заболевания вирусным гепатитом В определяется формированием в 10% случаев, а при вирусном гепатите С - в 80% случаев, осложнений в виде хронических гепатитов с последующим развитием цирроза печени или первичного рака печени.
Основную долю заболевших вирусными гепатитами почти повсеместно составляют лица 15-30 лет, заразившиеся при употреблении психоактивных препаратов и неупорядоченных сексуальных контактах.
Источником инфекции являются больные как клинически выраженными, так и бессимптомными формами острого и хронического гепатитов.
Наибольшую эпидемическую опасность представляют больные бессимптомным формами, особенно в фазе активного размножения вирусов.
В последние годы на территории Пензенской области отмечено увеличение случаев хронических форм заболевания и снижение острых, что характерно и для Российской Федерации в целом.
Гемоконтактные вирусные гепатиты могут передаваться как естественными (от матери к ребенку, незащищенные половые контакты), так и искусственными путями.
Хотя для вирусного гепатита С естественные пути передачи имеют меньшее значение.
Реализация искусственных путей передачи может происходить в лечебно - профилактических учреждениях во время проведения лечебно - диагностических парентеральных манипуляций.
При этом инфицирование осуществляется прии использовании недостаточно очищенного от крови и плохо простерилизованного медицинского или лабораторного инструментария, приборов, аппаратов.
Заражение может происходить также при переливании крови и/или ее компонентов при наличии в них вирусов гепатитов.
В передаче вирусных гепатитов значительное место занимают немедицинские процедуры связанные с нарушением целостности кожных покровов.
Среди таких манипуляций доминирующее положение занимает парентеральное введение психоактивных препаратов (наркотиков).
Возможно заражение при нанесении татуировок, выполнении ритуальных обрядов и других процедур (бритье, маникюр, педикюр, проколы мочка уха, косметические процедуры и др.).
Ведущим мероприятием в профилактике вирусного гепатита В является вакцинация населения против гепатита В.
Вакцинация населения против гепатита В проводится в соответствии с Национальным календарем профилактических прививок, календарем профилактических прививок по эпидемическим показаниям.
Применяемые вакцинные препараты безопасны и обладают высокой иммуногенностью.
Вакцинации против гепатита В включает в себя вакцинацию новорожденных детей, подростков, медицинских работников (в первую очередь тех, кто имеет контакт с кровью) и групп населения, имеющих повышенный риск инфицирования вирусом гепатита В.
За период с 2006 по 2011 год в рамках ПНП иммунизировано 97533 детей и подростков, 118000 взрослых в возрасте до 35 лет, 235000 взрослых в возрасте до 55 лет.
В целом по области за последние 3 года охват прививками взрослого населения в возрасте 18 – 59 лет вырос с 2,8% в 2007 году до 53,7% в 2011 году.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирусный гепатит Е: причины появления, симптомы, диагностика и способы лечения.
Определение
Гепатит Е — это острое (реже хроническое) инфекционное воспалительное заболевание, вызванное вирусом гепатита Е – одноцепочечным РНК-вирусом. Вирус гепатита Е входит в семейство Hepeviridae, а штаммы, которыми могут инфицироваться люди, принадлежат к роду Orthohepevirus и включают 4 основных генотипа:
- 1 и 2 — опасны только для человека и имеют фекально-оральный путь передачи (обычно через загрязненную воду);
- 3 и 4 — есть также у животных (домашних свиней, диких кабанов, оленей, моллюсков), т.е. вирус может передаваться от них людям. Генотип 4 также встречается у кроликов и верблюдов. Эти штаммы вызывают хронические формы заболевания.
Причины появления гепатита Е
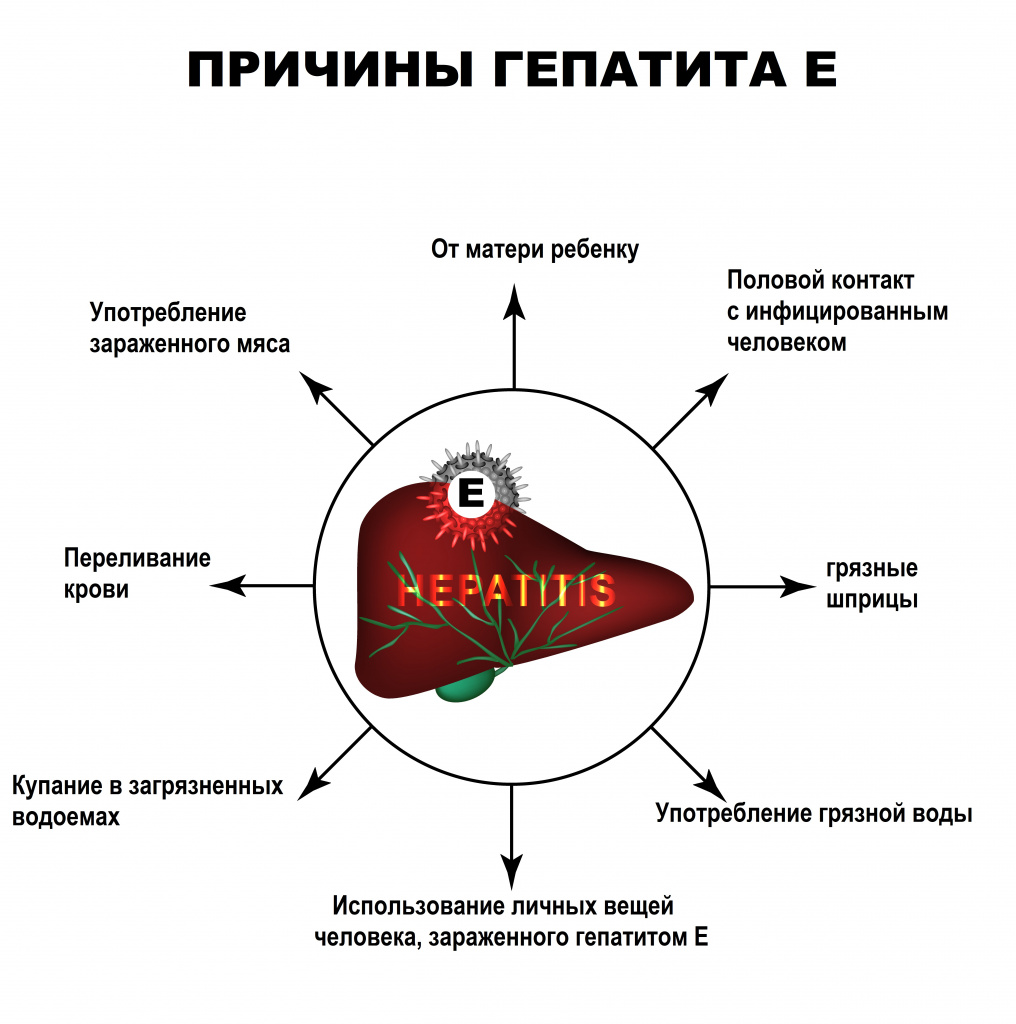
Источник инфекции — вирусоноситель или человек, который уже болен одной из форм гепатита Е, в особенности острой. Вирус распространяется с последней недели инкубационного периода и до 30 дней от начала заболевания. В окружающую среду вирус выделяется с экскрементами инфицированных людей. Реже человек заражается при употреблении сырого или недостаточно термически обработанного зараженного мяса свиней, оленей, моллюсков, а также при прямом контакте с ними.
Вирус длительно сохраняется в воде и при отрицательных температурах, хорошо себя чувствует в желудочно-кишечном тракте человека.
Вирус длительно сохраняется в плохо прожаренном мясе. При нагревании воды до 71°C погибает в течение 20 минут, при кипячении — практически мгновенно. Вирус быстро разрушается под действием хлорсодержащих дезинфицирующих средств.
Вирус провоцирует дегенеративные изменения в гепатоцитах, в том числе, вызывая их гибель по типу баллонной дистрофии — переполнения клетки жидкостью.
- фекально-оральный — через обсемененную вирусом кожу рук (контактно-бытовой путь), питьевую воду или пищу;
- парентеральный — при переливании крови (встречается редко);
- половой путь — при орально-анальном контакте;
- вертикальный — от матери к плоду.
Восприимчивость к гепатиту Е высокая, преимущественно болеют люди в возрасте 15-44 лет. К группе повышенного риска относятся:
- ветеринарные работники, работники животноводческих комплексов, охотники, жители сельской местности, занимающиеся выращиванием поросят;
- сотрудники коммунально-хозяйственных служб;
- люди с иммунодефицитными состояниями;
- пациенты, проходящие иммуносупрессивную терапию на фоне трансплантации органов;
- туристы и лица, прибывшие из стран, расположенных в эндемичных по гепатиту Е регионах мира;
- пациенты с комбинированной соматической патологией (сахарным диабетом, ишемической болезнью сердца, аутоиммунным гепатитом, а также находящиеся на гемодиализе) или хронической вирусной патологией печени (вирусными гепатитами В и С);
- лица, страдающие алкоголизмом.
Случаи хронического течения отмечены у лиц с угнетенным иммунитетом, особенно у реципиентов донорских органов, принимающих иммуносупрессивные препараты. Тем не менее, хроническая форма гепатита Е остается редким явлением.
Классификация заболевания
По клиническим признакам выделяют два варианта заболевания:
- безжелтушная форма — до появления симптомов или при освобождении организма от вируса и формировании стойкого иммунитета;
- желтушная форма — при нарастании симптомов.
- легкая;
- среднетяжелая;
- тяжелая;
- фульминатная (молниеносная, гепатит у беременных).
- с выздоровлением (полным, с остаточными явлениями);
- с хронизацией процесса;
- с неблагоприятным прогнозом (у беременных).
Как и в случае гепатита А, заболевание обычно протекает в бессимптомной и субклинической формах. Болезнь начинается постепенно, инкубационный период длится от 2 до 10 недель. Период выделения вируса начинается за несколько дней до развития признаков заболевания и продолжается 3–4 недели.
При возникновении явных клинических признаков преобладают случаи легкого и среднетяжелого течения.
Симптоматика медленно нарастает: появляется немотивированная слабость, тошнота, возможна рвота, снижение аппетита, повышение температуры до 38,0°С, дискомфорт и тяжесть в правом подреберье и боль в суставах.
Вслед за этими симптомами через 3-7 дней наступает желтушный период, который длится до одного месяца и сопровождается пожелтением кожи и слизистых оболочек, потемнением мочи и обесцвечиванием кала. Общее состояние больных не улучшается, сохраняется плохое самочувствие, выраженный дискомфорт в правом подреберье, увеличенные размеры печени и селезенки, желтушность кожных покровов, нарастает кожный зуд.
При неосложненном и нетяжелом течении гепатит Е медленно регрессирует в течение нескольких недель. Как правило, человек полностью выздоравливает, но иногда развиваются непродолжительные остаточные явления в виде астении и дискомфорта в правом подреберье.
Клинические симптомы хронической формы заболевания выражены нечетко. Чаще выявляется усталость, боль в животе, тошнота, диарея, потеря веса, возможен кожный зуд, артралгии, лихорадка. Желтуха встречается нечасто.
В редких случаях и острый, и хронический гепатит Е могут иметь неврологические проявления. Причем диапазон этих проявлений достаточно широк: синдром Гийена–Барре (острое неврологическое заболевание, которое сопровождается нарушением чувствительности в руках и ногах, мышечной слабостью и иногда параличом), паралич Белла, невралгические амиотрофии, острый поперечный миелит, острый менингоэнцефалит, воспалительные полирадикулопатии, двусторонний плечевой неврит, энцефалит и атаксия.
Диагностика гепатита Е
Заболевание диагностируется путем выявления антител к вирусу гепатита Е с помощью серологических тестов:
-
антитела класса IgG к вирусу гепатита Е;
Серологический маркёр гепатита Е. Специфический маркёр этого гепатита - антитела класса IgG. Эти антитела характерны для острого периода заболевания. Выявляются в крови после появления желтухи. Чувствительность теста (по данным серологического обследования пациентов с установленной виремией) соста.
Читайте также:

