Что такое инфицированная серома
Обновлено: 24.04.2024
Раневые осложнения в области хирургического вмешательства по поводу большой послеоперационной грыжи передней брюшной стенки по-прежнему занимают лидирующие позиции среди всего спектра осложнений у этой категории пациентов [1]. Серома, или лимфоцеле, длительная серозная экссудация являются самыми распространенными осложнениями после герниопластики [2]. Их частота варьирует в широких пределах — от 0,8 до 60% [3—8].
Серому определяют как любое подкожное жидкостное скопление, выявляемое клинически и/или при УЗИ послеоперационной раны [9]. Наличие идентифицированной серомы всегда увеличивает риски некроза подкожного жирового лоскута, вторичного инфицирования, снижает репаративную возможность тканей [3, 10, 11], что в свою очередь ведет к увеличению срока пребывания пациента в стационаре, повышает экономическую нагрузку на медицинское учреждение [8], а также приводит к значительному увеличению сроков реабилитации оперированного больного [12—15].
1-й тип — асимптомные (не требуют дополнительного лечения);
2-й тип — симптомные, требующие простой пункции и аспирации;
3-й тип — симптомные, требуют повторной операции.
Диагностика
Частота выявления серомы может изменяться в зависимости от метода, которым ее диагностируют. По клиническим данным, эта частота будет невысока, а при УЗИ может достигать 100%. Небольшое количество жидкости в области эндопротеза выявляется практически у всех пациентов на 5—7-й день после операции. Однако жидкость обнаруживается не только в пространствах, которые непосредственно контактируют с сеткой, но и в подкожной жировой или предбрюшинной клетчатке, например при расположении эндопротеза в позиции sublay [12, 16].
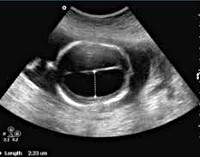
Для диагностики серомы наиболее информативным методом в настоящее время является повторное УЗИ послеоперационной раны, при котором определяют скопление жидкости в подкожной клетчатке, перипротезном пространстве. УЗИ дает возможность определить скопление жидкости значительно лучше по сравнению с осмотром, особенно у пациентов с ожирением. Помимо диагностики серомы, возможно выполнение пункции и эвакуации жидкости под УЗ-контролем [17]. Метод позволяет обнаружить скопления жидкости в разных слоях послеоперационной раны, оценить эхоструктуру и эхогенность тканей передней брюшной стенки в зоне операции, дифференцировать анатомические слои. При повторных исследованиях можно оценить изменение объема жидкости и ее характер. УЗИ предоставляет информацию о положении дренажей и адекватности их функции. С помощью данных УЗИ может быть принято решение о сроках удаления дренажей [17, 18]. Этот метод признается ведущим в выявлении на ранних стадиях формирования таких осложнений, как инфильтрат, абсцесс, серома, а также может выполняться непосредственно у постели больного [19].
С.Г. Измайлов [20] выполнял УЗИ раны на 3, 5, 7, 10, 12-й день после операции. Выявлено, что при неосложненном течении послеоперационного периода ширина гипоэхогенной зоны в области мышечно-апоневротического слоя передней брюшной стенки максимально увеличивается на 3—5-й день. Ее уменьшение происходит в фазе регенерации на 7—10-й день, тогда же появляются участки с повышенной эхогенной структурой. Увеличение ширины гипоэхогенной зоны через 5—7 дней после операции без тенденции к уменьшению свидетельствует о высокой вероятности развития нагноения раны.
Лечение
Четких критериев ведения пациентов с послеоперационной серомой брюшной стенки на сегодняшний день не разработано. Одни авторы активно пропагандируют пункционный способ лечения [21], другие — длительную вакуум-аспирацию [22]. Пункционное лечение под ультразвуковым контролем рекомендуют большинство авторов, которые отмечают высокую чувствительность и специфичность метода [23, 24].
Ф.Н. Ильченко и соавт. [25] отмечают значимость динамического УЗ-контроля раны и пункционного лечения сером в раннем послеоперационном периоде (в пределах 10 сут). По мнению авторов, это позволяет на ранних этапах выявить различные осложнения со стороны послеоперационной раны и вовремя профилактировать развитие нагноения. Клинически значимыми авторы считали жидкостные образования в подкожной клетчатке диаметром 3 см и более, лечение которых проводили пункционным способом под УЗ-контролем. Пункции были проведены в 25% наблюдений (всего 56 пациентов), число пункций варьировало от 2 до 8—10. Авторы сделали вывод, что использование разработанной тактики контроля состояния и ведения раны явилось эффективным способом профилактики нагноения послеоперационной раны у 97,1% пациентов.
А.Г. Измайлов и соавт. [27] в послеоперационном периоде всем пациентам на 3, 5 и 7-е сутки проводили УЗИ с целью контроля течения раневого процесса и при увеличении объема образований послеоперационных ран более 4 см 3 , проводили под УЗ-контролем пункцию с помощью аспирационной иглы.
В работе Н.К. Тарасовой и соавт. [28] описано выполнение пункции серомы под УЗ-контролем при скоплении жидкости более 20 мм. Закрытый способ ведения раны позволил авторам избежать высокой частоты гнойных осложнений, которая составила 0,32%.
А.В. Кузнецов и соавт. [29] провели работу, в которой были проспективно изучены результаты лечения 183 пациентов, оперированных по поводу послеоперационной вентральной грыжи с установкой сетчатого импланта onlay, послеоперационный период которых сопровождался формированием серомы. Пациенты были разделены на четыре группы в зависимости от способа опорожнения жидкостных образований: а) опорожнение через рану перчаточным выпускником; б) опорожнение через рану без дренажа с ежедневным зондированием линии швов; в) опорожнение полости серомы, установка вакуум-дренажа в полость серомы на 3 сут через отдельный прокол, минуя линию швов; г) пункционный способ. После 12 сут при сохранении экссудации всех больных из любой группы переводили на пункционное опорожнение серомы на 21, 36 и 45-е сутки. Лидерами по количеству экссудата явились группы с постоянным нахождением инородного тела (дренажной трубки) в ране. Авторы связывают это с раздражающим действием дополнительного инородного тела в брюшной стенке и активного движения интерстициальной и внутрисосудистой жидкости под действием вакуума. При количестве экссудата менее 5 мл пункции полностью прекращали. Минимально осложнения присутствовали в группе с пункционным ведением послеоперационного периода. Авторы пришли к следующим выводам: наименее желательным способом ведения сером является опорожнение полости с оставлением дренажной резиновой полоски; использование в раннем послеоперационном периоде вакуумного дренажа по Редону при грыжах среднего размера не имеет преимуществ перед пункционным методом; оптимальным для лечения сером после аллопластики грыжевого дефекта является пункционный способ. Это подтверждается на 11,1—27,2% более скорым исчезновением экстравазата, на 9,7—39,4% меньшим риском инфицирования полости серомы, более благоприятным и на 25,6—39,6% более краткосрочным восстановительным периодом.
Таким образом, лечение пациентов с большой послеоперационной вентральной грыжей, у которых течение послеоперационного периода осложнилось образованием серомы, является актуальной и не до конца изученной проблемой. Стандартом диагностики признано повторное УЗИ состояния послеоперационной раны, а лечения — пункционная аспирация серомы.
В настоящее время не разработано четкого и простого алгоритма диагностического мониторинга и лечения при острых жидкостных скоплениях у пациентов после пластики большого послеоперационного грыжевого дефекта передней брюшной стенки с использованием сетчатого эндопротеза, дифференцированного подхода к этой проблеме. Разработка гибкого подхода к данной проблеме с использованием УЗ-мониторинга по сей день актуальная и важная тема.
Серозометра — накопление серозной жидкости в полости матки из-за наличия механических препятствий на пути ее оттока во влагалище или повышенной секреции. На начальных этапах клинически не проявляется и выявляется случайно во время гинекологического обследования. При накоплении больших объемов жидкости пациентку беспокоит тупая боль в надлобковой области, учащенное мочеиспускание, запоры и другие нарушения функции тазовых органов. Для диагностики используют бимануальное обследование, УЗИ, эндоскопические, томографические, цитологические и микробиологические методы. Лечение направлено на устранение заболевания, вызвавшего серозометру.
Общие сведения
Накопление серозной жидкости в матке является неспецифическим проявлением ряда заболеваний, сопровождающихся повышенной секрецией или нарушением оттока экссудата во влагалище. Серозометра чаще возникает во время постменопаузы на фоне инволютивных процессов в женских половых органах и в ходе гинекологического УЗИ диагностируется у 40% пациенток этой группы. При этом наиболее часто подобное нарушение выявляют у женщин с длительностью постменопаузы от 15 до 25 лет. Появление внутриматочной жидкости у пациенток репродуктивного возраста, как правило, имеет другие причины, чем серозометра в постменопаузе, и требует быстрой тщательной дифференциальной диагностики.

Причины серозометры
Скопление серозной жидкости в полости матки может быть обусловлено механическим нарушением проходимости путей оттока во влагалище или повышенной секрецией на фоне неадекватной резорбции и выведения. Основными причинами органической несостоятельности служат:
- Сужение или заращение (атрезия) цервикального канала. Наблюдается при атрофии тканей из-за снижения уровня женских половых гормонов в постменопаузе. Кроме того, нарушение проходимости канала шейки матки может возникнуть на фоне аномалий женских половых органов, цервицита.
- Опухолевые образования. Оттоку жидкости могут препятствовать полипы цервикального канала, множественные мелкие миоматозные узлы, единичная крупная миома или злокачественная опухоль в области перешейка и внутреннего маточного зева.
- Стриктуры цервикального канала, синехии полости матки. Подобные нарушения могут формироваться после неспецифических и специфических воспалений, перенесенных абортов, диагностических выскабливаний и других инвазивных процедур, проводимых в гинекологии.
К возникновению серозометры также приводит избыточная секреция экссудата эндометрием или его поступление из фаллопиевых труб. Гиперпродукция серозной жидкости наблюдается при таких патологических состояниях, как:
- Воспалительные и невоспалительные процессы в эндометрии. В первую очередь, речь идет об эндометрите, эндометриозе, полипах или аденокарциноме матки, гиперплазии слизистой при гормональной дисфункции.
- Внематочная патология. Жидкость в матку может поступать извне — обычно из маточных труб (при аднексите, внематочной беременности, опухолях придатков).
Важную роль в формировании серозометры играют факторы, которые снижают местный или общий иммунитет, вызывают гормональные сбои и преждевременное старение репродуктивной системы. Ключевыми из них являются:
- Вредные привычки и зависимости. Курение и злоупотребление алкоголем, беспорядочная половая жизнь негативно влияют как на иммунную, так и на эндокринную систему, вызывая их истощение.
- Менструальная дисфункция и бессистемный прием гормональных препаратов. Поскольку недостаточное или избыточное содержание женских половых гормонов напрямую влияет на состояние эндометрия и шейки матки, эндокринный дисбаланс может послужить причиной повышенного образования серозной жидкости и нарушений ее оттока.
Дополнительными факторами риска возникновения серозометры служат малоподвижный образ жизни, нерациональное питание с употреблением жирных и других продуктов, усугубляющих обменные нарушения.
Патогенез
При наличии органических изменений цервикального канала, матки и придатков серозная жидкость, продуцируемая эндометрием или поступающая из других отделов женской половой системы, постепенно накапливается в полости матки. В последующем по мере накопления невоспалительного или воспалительного экссудата матка увеличивается в размерах и начинает давить на смежные органы малого таза — мочевой пузырь, прямую кишку, расположенные рядом сосуды и нервы. В далеко зашедших случаях присоединение к серозометре инфекционного процесса может привести к острым воспалительным заболеваниям и накоплению гнойного содержимого - пиометре.
Симптомы серозометры
На начальных этапах присутствие серозной жидкости в полости матки не проявляется клинически и в подавляющем большинстве случаев становится случайной находкой при плановом гинекологическом УЗИ. Если серозометра сочетается с увеличением матки, пациентку беспокоят тупые или ноющие боли в надлобковой области, иногда возникает учащенное мочеиспускание, ощущение давления на мочевой пузырь или прямую кишку, появляются запоры или, наоборот, более частые позывы к дефекации. Боли могут усиливаться во время полового акта или при значительных физических нагрузках.
При сохранении проходимости цервикального канала женщина обычно отмечает увеличение количества влагалищных выделений. Зачастую они имеют водянистую консистенцию, выглядят прозрачными или светло-серыми. Когда к серозометре присоединяются гнойно-воспалительные процессы, характер выделений изменяется: они становятся более густыми, желто-зелеными с неприятным запахом. При этом усиливаются боли, может повышаться температура, беспокоить общее недомогание, слабость, разбитость, усталость, головокружение.
Осложнения
Наиболее грозным осложнением серозометры является присоединение воспалительного процесса с нагноением, выраженными местными и общими проявлениями интоксикации, инфекционным поражением других органов женской половой сферы. Давление увеличенной матки приводит к нарушению функций органов малого таза, а также нарушению оттока крови из нижних конечностей с формированием отеков. Кроме того, поскольку серозометра — не заболевание, а состояние, спровоцированное другой патологией, при несвоевременной диагностике основных причин накопления жидкости в матке могут быть пропущены опухоли и воспалительные заболевания.
Диагностика
Основная задача диагностики при обнаружении серозометры — выявление причин, вызвавших накопление жидкости. С этой целью пациентке рекомендовано комплексное гинекологическое обследование, в которое входят:
- Осмотр акушера-гинеколога. При бимануальном обследовании, как правило, обнаруживается увеличенная матка. Во время осмотра в зеркалах могут наблюдаться водянистые выделения из цервикального канала.
- Комбинированное гинекологическое УЗИ(ТА+ТВ). С помощью трансабдоминального датчика можно выявить аномалии развития, изменение формы матки, гиперпластические процессы в эндометрии, наличие и особенности расположения миоматозных узлов, других новообразований, патологию маточных труб и яичников, оценить проходимость цервикального канала. Для более детальной визуализации трансабдоминальное обследование дополняют трансвагинальным.
- Томографическое исследование. В ходе КТ или МРТ малого таза может быть создано трехмерное изображение органов женской половой системы и обнаружены их патологические изменения.
- Эндоскопические методы диагностики. Для визуального выявления органических изменений в полости матки и цервикальном канале, препятствующих оттоку серозной жидкости, а также патологии, приводящей к гиперсекреции, применяют цервикоскопию и гистероскопию.
- Аспирационная биопсия эндометрия. Исследование позволяет получить материалы для гистологической и цитологической диагностики состояния функционального слоя эндометрия.
- Определение онкомаркеров в крови. Для своевременного обнаружения опухолевого процесса исследуют содержание СА-125 и некоторых других опухолевых антигенов.
- Комплексное лабораторное исследование. Оценка мазка на флору и бакпосева из половых путей направлена на выявление инфекционных агентов, способных вызвать образование воспалительного экссудата.
- Цветовая допплерометрия. При инволюционных процессах в шейке матки, сопровождающихся сужением или атрезией ее канала, наблюдаются допплерометрические признаки склерозирования сосудов.
В репродуктивном возрасте особенно важна дифференциальная диагностика серозометры от других состояний, при которых в полости матки выявляется жидкость, — лохиометры, гематометры, пиометры. В сомнительных случаях к постановке диагноза привлекают онкогинекологов и хирургов.
Лечение серозометры
Схема лечения зависит от объема серозной жидкости, выявленной в полости матки, динамики ее накопления и причин, приведших к возникновению патологического состояния. При небольшом объеме жидкости (до 5 мл) и отсутствии признаков инфекционных процессов рекомендовано динамическое наблюдение с проведением УЗ-контроля и назначение препаратов, которые стимулируют маточное кровообращение, улучшают тонус сосудов и регенерацию эпителия. В таких случаях эффективно дополнительное назначение физиотерапевтических процедур.
Если объем серозной жидкости превышает 5 мл, ее количество увеличивается в динамике, отсутствуют механические препятствия на пути оттока во влагалище, выявлены воспалительные изменения, рекомендована комплексная терапия серозометры. Как правило, пациентке назначают:
- Антибактериальные и противовоспалительные препараты. Оптимальным является назначение этиотропных средств, к которым чувствительны выделенные инфекционные возбудители. При невозможности обнаружить этиологический фактор рекомендован 10—14-дневный курс эмпирической антимикробной терапии, воздействующий на широкий спектр возможных патогенов, в сочетании с нестероидными противовоспалительными средствами.
- Эубиотики и иммуномодуляторы. Препараты этих групп назначают для нормализации влагалищной микрофлоры и улучшения иммунитета.
- Местное (вагинальное) применение средств с эстрадиолом. По результатам наблюдений, дополнение лечения серозометры гормональными препаратами существенно улучшает отдаленные результаты.
При наличии органической патологии, препятствующей оттоку серозной жидкости, показаны специальные методы лечения основной патологии — бужирование цервикального канала, удаление полипа, миомэктомия, терапевтическое и хирургическое лечение объемных новообразований и т. п.
Прогноз и профилактика
При назначении комплексной антибактериальной, противовоспалительной и местной гормональной терапии серозометры прогноз заболевания у пациенток без органических изменений полости матки и цервикального канала благоприятный. По результатам отечественных исследований, у 90% пациенток полость матки полностью опорожняется от жидкости, а ещё у 9% заметно уменьшается ее количество. Прогноз при наличии органической патологии зависит от характера основного заболевания. Специальных методов первичной профилактики серозометры не существует, однако с учетом выявленных факторов риска, эффективными могут быть активный образ жизни, защищенный секс, взвешенный подход к назначению инвазивных методов обследования и лечения, рациональное питание. Для своевременного выявления патологии женщинам в период менопаузы и постменопаузы рекомендован регулярный осмотр гинеколога и проведение гинекологического УЗИ.
Серома – это аномальное скопление серозной жидкости, которое иногда развивается после пластической операции. Особенно часто она образуется после больших разрезов, например при мастэктомии и увеличении груди, абдоминопластике и лифтинге тела или лица. Обычно серома рассасывается сама по себе за несколько недель. Однако накопление жидкости растягивает кожу и вызывает её обвисание, а это, в свою очередь, вызывает дискомфорт и беспокойство, и как следствие более долгий период восстановления, пребывание в больнице, более частые визиты к доктору и дополнительные траты. На образование серомы могут влиять различные факторы, но их роль в патогенезе различна для всех пациентов. Чтобы предотвратить возникновение серомы, очень важно понимать как она появляется.
Когда и почему возникает серома?
Патофизиология серомы ещё не достаточно изучена, но предположительно основной причиной накопления лимфоидной жидкости является нарушение лимфатических капилляров. Однако также считается что серома это больше чем простое накопление сыворотки. Возможно она возникает из-за острого воспаления выделяемой жидкости. Во время операции, окружающие ткани и кровеносные сосуды травмируются. Как реакция на травму, возникает воспаление в месте, которое подвергается операции. Другими словами, тело наполняется лифмой, под воздействием боли и отёков, которые возникают после операции. Иногда, из-за повреждения каналов, вместо естественного уменьшения количества лимфы, она накапливается, что ведёт к образованию серомы.
Пациентам следует знать о возможности образования серомы. Обычно они поддерживают осмотр места, которое подверглось операции, на предмет осложнений. Хотя серома и не очень опасна, она может вести к серьёзным осложнениям, таким как некроз кожного лоскута, замедленное заживление раны, инфекция, склонность к сепсису и лимфедеме. Образование серомы также может быть обусловлено такими факторами как возраст, вес, диабет в истории болезни пациента и повышенное кровяное давление..
Послеоперационная серома
МКБ-10 коды
Описание
Послеоперационная серома. Это скопление серозной жидкости в зоне шва, вызванное травмой мягких тканей. Это осложнение хирургических вмешательств. Он проходит самостоятельно или принимает хроническое течение. Проявляется припухлостью в области шва, ощущением газа, дискомфорта и эффектом перелива жидкости при изменении положения тела. При больших серомах наблюдается нарушение общего состояния, субфебрилитет. Патология может осложниться инфицированием, образованием некроза. Лечение - пункция или дренирование с активной аспирацией на фоне медикаментозной терапии. В некоторых случаях требуются повторяющиеся операции.
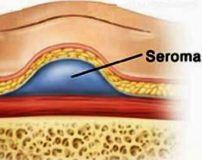
Послеоперационная серома
Дополнительные факты
Послеоперационная серома (шовная серома) - частое осложнение раннего послеоперационного периода. Чаще всего встречается в общей хирургии, маммологии, онкологии и пластической хирургии. По разным данным, частота появления клинически значимых сером после хирургического вмешательства, связанных со значительным отслоением мягких тканей, составляет от 0,8% до 80% и более. Осложнение может возникнуть у пациентов любого возраста и пола, но чаще встречается у женщин средней и старшей возрастной группы.
Клиническая картина
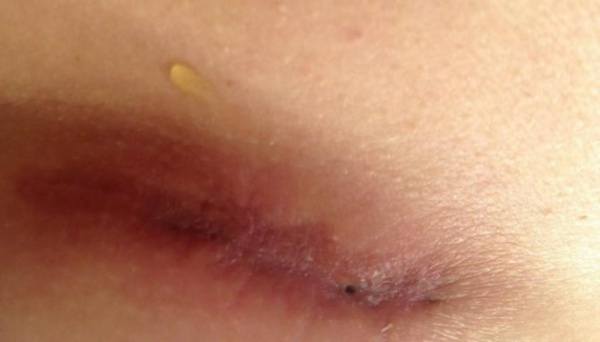
Послеоперационная серома
Причины
Серома - это полиэтиологическое заболевание, которое считается осложнением серьезных хирургических вмешательств. Некоторые специалисты считают, что скопление жидкости в проекции послеоперационной раны нельзя считать осложнением, так как это нормальный процесс заживления в фазе экссудации.
В подтверждение своей точки зрения ученые приводят данные ультразвукового исследования, согласно которым послеоперационные серомы (в том числе клинически незначимые) обнаруживаются у 100% пациентов. Основными факторами, провоцирующими образование больших сером, требующих активных лечебных мероприятий, являются:
• значительное отслоение жировой ткани.
• большая площадь раны.
• жестокие хирургические манипуляции с тканями (многочисленные надрезы, схватывание дробящим инструментом ).
• чрезмерное использование коагуляции.
• большая толщина подкожно-жировой клетчатки (более 5 см).
К предрасполагающим условиям относятся индивидуальные особенности организма, ослабленный иммунитет, сахарный диабет и хронические соматические заболевания, негативно влияющие на процесс заживления ран. Чаще всего послеоперационные серомы развиваются после абдоминопластики, грыжи, маммопластики, мастэктомии, аппендицита и холецистэктомии. При использовании имплантатов большое значение имеет раздражение окружающих тканей и развитие асептического воспаления в результате контакта с эндопротезом.
Патогенез
Существуют разные точки зрения на патогенез сером. Согласно наиболее популярным, обширные разрезы, отслоение структур мягких тканей, раздавливание или прижигание тканей и другие факторы вызывают значительное повреждение мелких лимфатических сосудов. Лимфатические сосуды тромбируются медленнее, чем кровеносные, в результате чего лимфа надолго попадает в ткани. На стадии экссудации жидкая часть крови выходит за пределы кровеносных сосудов, что увеличивает количество жидкости в тканях.
В полостях, возникших в области послеоперационной раны, скапливается жидкость соломенно-желтого цвета, содержащая макрофаги, тучные клетки, лейкоциты и белковые фракции. Обычно эта жидкость асептическая. При попадании микроорганизмов возможно нагноение с образованием абсцесса. Большие скопления жидкости давят на окружающие ткани, нарушают кровоснабжение, в результате чего по краю швов могут образовываться участки некроза.
Послеоперационная серома
Классификация
В клинической практике используется классификация, основанная на необходимости и тактике лечения патологии. Согласно данной систематизации выделяют три группы послеоперационных сером:
• 1 группа. Бессимптомные образования, не требующие лечебных мероприятий.
• 2 группы. Симптоматические серомы, которые можно устранить пункцией или активным дренированием.
• 3 группы. Симптоматические скопления жидкости, требующие повторной операции.
Серая строчка.
Возможные осложнения
Самым серьезным осложнением является нагноение серомы. Формируются большие абсцессы с большим количеством жидкости. Возможно расплавление подлежащих тканей с развитием перитонита. У некоторых пациентов развивается сепсис. Некроз серомы обычно более благоприятен и поражает небольшие участки ткани в области шва. Хронические серомы ухудшают качество жизни и значительно увеличивают продолжительность нетрудоспособности после операции.
Диагностика
Серомы обычно развиваются во время стационарного послеоперационного лечения, поэтому диагноз ставит лечащий врач. Диагностика проводится на основании данных объективного осмотра, при необходимости назначаются дополнительные исследования. Программа обследования может включать:
• Физический осмотр. Наличие ограниченного отека тканей в сочетании с положительным симптомом флюктуации свидетельствует в пользу серомы. При отсутствии инфекции гиперемия не обнаруживается или незначительна, пальпация безболезненна. При инфицировании кожа пурпурно-синюшная, ощущение резко болезненное, определяется плотный отек окружающих тканей.
• УЗИ мягких тканей. Показан для подтверждения диагноза при сомнительном симптоме флюктуации, для уточнения размеров крупных сером на этапе подготовки к хирургическому вмешательству. Указывает на наличие полости, заполненной жидкостью.
• лабораторные тесты. Для изучения характера содержимого серомы проводится цитологическое исследование. При подозрении на инфекцию проводится бактериальный посев жидкости для определения возбудителя. Для оценки степени воспаления назначают общий анализ крови.
Тактика лечения зависит от размера серомы и наличия признаков инфекции.
Лечение
Целью консервативного лечения является снижение вероятности инфицирования, устранение асептического воспаления, уменьшение количества жидкости. Применяются медикаменты следующих групп.
• Антибиотики. При отсутствии нагноения пациентам для профилактики назначают препараты широкого спектра действия внутримышечно. При появлении признаков инфицирования план антибиотикотерапии корректируют с учетом чувствительности возбудителя.
• НВПС. Нестероидные противовоспалительные средства уменьшают проявления воспаления и количество жидкости, выделяющейся в просвет полости послеоперационной серомы. Возможно внутримышечное введение или пероральный прием.
• Глюкокортикоиды. Гормональные препараты устраняют асептическое воспаление, блокируют образование жидкости. Медикаменты вводят в полость серомы после удаления жидкости.
Тактика хирургического лечения определяется размерами серомы, эффективностью лечебных мероприятий на предыдущих стадиях. При неосложненных серомах возможны следующие варианты:
• Проколы. Самый простой способ удалить жидкость. Выполняется один раз в несколько дней; для полного излечения обычно требуется 3-7 проколов.
• Активное стремление. При неэффективности проколов, значительном объеме серомы в полость образования устанавливают дренаж с устройством для активной аспирации.
• Реконструктивные операции. Показано при стойком хроническом течении седины, без результата после лечения более щадящими способами.
При нагноении серомы проводится вскрытие, и гнойная полость дренируется. При образовании участков некроза накладывают повязки до отторжения струпа и полного заживления раны. Все хирургические методы применяются на фоне консервативной терапии.
Прогноз
Прогноз в большинстве случаев благоприятный. Небольшие серомы обычно исчезают сами по себе в течение 1-2 недель. Эффективность проколов серомы при плановых пластических и абдоминальных операциях составляет около 90%. Реконструктивные вмешательства нужны редко. Процент нагноения незначительный, осложнение чаще развивается после неотложных операций, при наличии сопутствующей патологии, избыточного веса.
Профилактика
Профилактические меры включают тщательную оценку риска операции, подробное предоперационное обследование и соблюдение хирургической техники. Хирурги должны воздерживаться от слишком широких разрезов, грубых манипуляций с тканями, чрезмерного использования коагулятора.
Список литературы
Читайте также:

