Что такое инфицированная жидкость
Обновлено: 19.04.2024
- Мы проводим комплексное лечение. При лапароцентезе (проколе брюшной стенки для удаления жидкости из живота) мы устанавливаем временные или постоянные перитонеальные катетеры, а также порт-системы. Это позволяет не ограничивать пациента в движении.
- Если это показано, пациенту назначают специальное питание с ограничением водно-солевой нагрузки.
- Если данное состояние возникло на фоне онкологического заболевания, может быть проведена химиотерапия. Благодаря этому мы достигаем улучшения состояния таких пациентов при прогрессирующем раке яичников и толстой кишки.
- Эффективна внутриполостная химиотерапия. После удаления жидкости в брюшную полость вводится химиопрепарат. Примерно в половине случаев повторная эвакуация жидкости не требуется, как минимум 2 месяца.
Когда пациент с онкологическим заболеванием и асцитом переходит на комплексную терапию, лапароцентез требуется в 2–3 раза реже, чем обычно.
Как проявляется?
Наличие в брюшной полости небольшого количества жидкости никак не проявляет себя клинически. Кроме того, в норме в сутки организм человека производит и поглощает в брюшной полости примерно 1,5 л жидкости. При начальной стадии данного состояния особых жалоб у пациентов нет, и обнаружить жидкость можно только во время ультразвукового исследования.
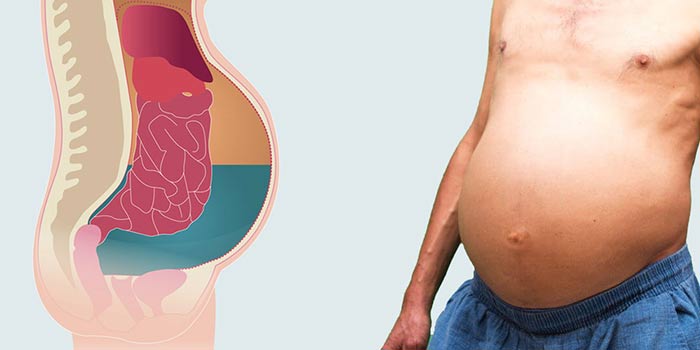
Когда заболевание прогрессирует, жидкости в брюшной полости становится больше, человек чувствует тяжесть в области живота, а в нижней его части — тупые ноющие боли. Впоследствии возникает затруднение дыхания, расстройство пищеварения (тошнота, отрыжка, нарушения стула) и нарушение мочеиспускания. В наиболее тяжёлых формах значительно ухудшается самочувствие, в животе появляются неприятные ощущения, возникает одышка, происходит раннее насыщение, формируется пупочная грыжа, появляются отеки нижних конечностей.
В брюшной полости может скопиться 5–10 л жидкости, а иногда и 20 л. Из-за этого сильно сдавливаются внутренние органы, повышается внутрибрюшное давление, и диафрагма оттесняется в грудную полость. Это влечёт за собой сильное затруднение дыхания. Из-за того, что в органах брюшной полости увеличивается сопротивление кровотоку, возникает сердечная недостаточность. Следствием длительно существующего асцита становится нарушение дренирования лимфатической системы. Из-за этого также возникает нарушение лимфооттока в нижних конечностях и, как следствие, их отёк. Также может произойти обратный ход лимфы во внутренние органы. В результате раковые клетки попадают в здоровые органы из поражённых лимфоузлов. Это может спровоцировать развитие метастазов в печени, желудке, поджелудочной железе и других органах. [4,8]
Небольшой или умеренный асцит развивается у 15–50 процентов пациентов на ранних стадиях рака. Тяжелый встречается на поздних стадиях у 7–15 процентов пациентов. [1]
У пациентов с распространенным раком на поздней стадии чаще всего встречается экссудативный плеврит.
Из-за чего скапливается жидкость?
Патологическое скопление жидкости в брюшной полости происходит при некоторых заболеваниях, при которых нарушается регуляция водно-солевого обмена и нормальная циркуляция. Причиной могут быть:
- Онкологические заболевания: вторичный канцероматоз брюшины, лимфома и лейкоз, метастазы в области ворот печени, первичная мезотелиома.
- Болезни печени и её сосудов: рак печени, портальная гипертензия, цирроз печени, вено-окклюзионная болезнь, болезнь Бадда — Киари.
- Перитонит (воспаление брюшины) различного происхождения: панкреатический, грибковый, паразитарный, туберкулёзный.
- Застойная сердечная недостаточность, констриктивный перикардит.
- Другие болезни: опухоли и кисты яичников (синдром Мейгса), киста поджелудочной железы, болезнь Уиппла, саркоидоз, системная красная волчанка, микседема.
Факторы риска
Среди факторов риска развития асцита наибольшее значение имеют патологии, способные приводить к циррозу печени. В первую очередь, это вирусные гепатиты B и C, алкогольный гепатит. Другие наиболее распространенные факторы риска:

Классификация и виды
- При SAAG более 1,1 причиной асцита, как правило, являются такие патологии, как цирроз, застойная сердечная недостаточность, болезнь Бадда — Киари. Они связаны с повышением давления в воротной вене.
- При SAAG менее 1,1 можно предположить, что скопление жидкости в животе вызвано панкреатитом или онкологическим заболеванием.
По клиническому течению выделяют следующие разновидности асцитов:
В зависимости от тяжести течения:
- 1 степень. Клинические проявления отсутствуют, диагноз устанавливают по данным УЗИ (определение уровня свободной жидкости в брюшной полости).
- 2 степень. Небольшое визуальное увеличение живота.
- 3 степень. Значительное визуальное увеличение живота.
- Резистентный к диуретикам: неэффективно лечение мочегонными препаратами в сочетании с диетой, при которой потребление хлорида натрия ограничено до менее 2 г в сутки (отсутствие результата после 1 недели терапии).
- Неконтролируемый диуретиками: невозможно применять мочегонные средства, потому что они вызывают выраженные побочные эффекты. [6,7]
Как лечить?
Есть несколько основных методов лечения асцита у пациентов с онкологическими заболеваниями:
- консервативная терапия (антагонисты альдостерона, мочегонные препараты) — направлена на нормализацию водно-солевого обмена и уменьшение образования жидкости в брюшной полости;
- лапароцентез — прокол брюшной стенки под контролем ультразвука; используется не только для выведения жидкости, но и для установки дренажа, который будет служить для продолжительного вывода жидкости;
- паллиативные хирургические операции — перитонеовенозный шунт, оментогепатофренопексия, деперитонизация стенок брюшной полости и другие. [1,9]

Клинический случай
После стабилизации общего состояния, на фоне нутритивной поддержки, противорвотной и антисекреторной терапии пациентка Ш. получила специфическое химиотерапевтическое лечение с хорошим эффектом. По факту разрешения асцита при наличии перитонеального порта стало возможным проведение внутрибрюшной химиотерапии.
Из-за чего при раке развивается асцит?
Чаще всего к накоплению жидкости приводят следующие онкологические заболевания:
- рак яичников (у 25–30 процентов пациентов),
- рак молочной железы,
- рак матки,
- рак желудка,
- рак толстой кишки. [2]
Накопление жидкости в брюшной полости при раке происходит из-за того, что поражается брюшина (оболочка, выстилающая изнутри стенки брюшной полости и покрывающая расположенные в ней органы). На её париетальном и висцеральном листках поселяются опухолевые клетки, в результате чего происходит нарушение лимфатического дренажа. Это и вызывает ухудшение всасывания жидкости. Обычно причиной становятся опухоли желудочно-кишечного тракта и асцит при раке яичников.
Когда в печени образуется опухоль или метастазы, причина скопления жидкости в брюшной полости в другом: сжимается венозная система печени и нарушается естественный венозный отток от кишечника. Такое состояние развивается быстро, и обычно течёт дольше и тяжелее. 15 процентов случаев при онкологических заболеваниях приходится именно на эту его форму.
Лимфома брюшной полости вызывает асцит через закупорку и выпот (просачивание) лимфы из внутрибрюшных лимфатических протоков. [2,6]
Особенности лечения асцита у онкобольных
В лечебных учреждениях, которые не специализируются на лечении онкологических заболеваний, подход к пациентам с асцитом может быть неэффективным из-за особенностей этого состояния. Например, основное лечение может заключаться в применении мочегонных препаратов, антагонистов альдостерона, изменении диеты для ограничения водной и солевой нагрузки. Эффективность этого подхода для уменьшения портальной гипертензии относительна, у онкобольных скопление жидкости в брюшной полости вызвано канцероматозом брюшины. Поэтому консервативная терапия не может быть основным методом лечения у таких пациентов.
Обычно жидкость удаляется из брюшной полости с помощью лапароцентеза (абдоминального парацентеза). Это хирургическая процедура, которая проводится хирургом и анестезиологом-реаниматологом. [3,10]
Консервативная терапия
Консервативная терапия применяется в лечении небольших асцитов и средней степени выраженности. Другими словами, если не возникают утомляющие и истощающие симптомы: боль, частое дыхание (тахипноэ) и др. До 65% пациентов имеют улучшение состояния при терапии мочегонными препаратами – так можно выводить до 1 литра жидкости в день. [5]
Хирургическое лечение
Асцит при онкологическом заболевании необходимо лечить хирургическим путём, когда это:
- Рефрактерный, то есть не поддающийся консервативному лечению.
- Большой, то есть если необходимо вывести до 6–10 л жидкости за один раз (эта тяжёлая процедура проводится по строгим медицинским показаниям).
- Гигантский. В этом случае нужна комбинированная операция, которая включает выведение большого объёма жидкости (до 5–7 л) в первые сутки и выведение остального объёма со скоростью не больше, чем 1 л в сутки в течение 7–10 дней.
В классическом варианте лапароцентез проводится на пустой мочевой пузырь, пациент садится, тяжелобольного человека укладывают на бок. [4]
Без соблюдения правил асептики и антисептики проводить лапароцентез опасно. Поэтому выпуск жидкости проводится только в специализированном лечебном учреждении с лицензией на выполнение хирургических вмешательств и имеющим стационар. Если пациент находится в тяжелом состоянии, ему сложно передвигаться, для него вызывают бригаду скорой медицинской помощи.
Сначала выполняется местная анестезия, затем под контролем ультразвука делается прокол троакаром (инструментом в виде тонкой трубки с острым концом) по средней линии живота или по линии, соединяющей пупок с гребнем подвздошной кости. Обычно за один раз выводится не более 5–6 л жидкости. Чтобы артериальное давление резко не упало и не случился коллапс сосудов, жидкость выпускается медленно.
В соответствии с классической методикой пациенту необходимо лежать в течение нескольких часов на свободном от пункции боку. Если в это время незначительное количество жидкости продолжает выделяться, то накладывают резервуар, который убирают через сутки или двое.
Если требуется удалить большое количество жидкости, то происходит потеря белка и солей, что становится причиной белковой недостаточности. Для предотвращения такого осложнения больному вводят альбумин. При повторной пункции может возникнуть ещё одно осложнение — сращение сальника (части брюшины) или кишки с передней стенкой живота. Из-за этого работа кишечника значительно ухудшается, а при последующих пункциях могут развиться тяжёлые осложнения. [4,6]

При современном подходе к проведению лапароцентеза отвод жидкости происходит преимущественно через постоянный перитонеальный катетер. Одновременно дефицит объёма циркулирующей крови замещается плазмаэкспандерами (от англ. plasma expander — увеличивающий объём плазмы). Обычно для этого используются 10–20-процентные растворы альбумина.В некоторых случаях вместо альбумина можно использовать аминостерил, полиглюкин, реополиглюкин (декстран-40), гемацелл и новые препараты на основе крахмала (рефортан, стабизол, ХАЕС-стерил). Такая альтернатива помогает лишь возместить дефицит жидкости в крови, но на дефицит белка эти препараты не влияют.
Некоторым больным с асцитом проводят оментогепатофренопексию. Это лапароскопическая операция, при которой сальник подшивается к участкам поверхности печени и диафрагмы. Благодаря тому, что между сальником и печенью возникает контакт, появляются условия для всасывания асцитической жидкости находящимися рядом тканями. Если у пациента есть канцероматоз брюшины, операция выполняется ограниченно. Обычно у таких больных оментогепатофренопексия становится частью паллиативного лечения. [6,7]
Методы диагностики
Если жидкости в животе скопилось более 500 мл, симптомы может выявить врач во время осмотра. Для подтверждения диагноза применяют УЗИ. Иногда асцит обнаруживают случайно во время ультразвукового исследования или компьютерной томографии живота, которые проводят по другому поводу.
Важно не только выявить жидкость в брюшной полости, но и разобраться в причинах её скопления — это помогает оценить прогноз и назначить эффективное лечение. В большинстве случаев обследование включает следующие лабораторные исследования:
- Биохимический анализ крови — полная биохимическая панель. Она помогает оценить состояние и функции печени, почек, уровни электролитов.
- Исследование свертываемости крови.
- Исследование асцитической жидкости, полученной во время лапароцентеза. Для анализа ее нужно немного — обычно 20 см³, меньше столовой ложки. В ней изучают уровень эритроцитов и лейкоцитов, общего белка, альбумина, амилазы, глюкозы, исследуют на патогенные микроорганизмы. Проводят цитологическое исследование, которое помогает выявить раковые клетки. [6]
Возможные осложнения
Если в брюшной полости скапливается много жидкости, то нарушается работа внутренних органов, возникают затруднения во время дыхания, так как ограничивается подвижность диафрагмы, образуется выпот в плевральной полости.
При повышенном давлении в воротной вене бактерии из кишечника могут самопроизвольно проникать в асцитическую жидкость и вызывать спонтанный бактериальный перитонит.
В редких случаях развивается очень тяжелое осложнение — гепаторенальный синдром. Под этим термином понимают нарушение функции почек при серьезном поражении печени, вплоть до тяжелой почечной недостаточности. Точный механизм развития этого состояния неизвестен, считается, что оно возникает из-за нарушения почечного кровотока, чрезмерного применения мочегонных средств и внутривенного введения контрастных препаратов. [4]
Прогноз
Асцит при онкологических заболеваниях значительно ухудшает прогноз. С момента диагностики в течение 1–4 месяцев остается в живых только половина больных. Средняя продолжительность жизни составляет от 20 до 58 недель. Улучшить выживаемость помогает своевременное лечение в клинике, которая специализируется на работе с такими пациентами. Если скопление жидкости в брюшной полости вызвано циррозом печени, когда нет онкологического заболевания, прогноз лучше, а если хронической сердечной недостаточностью, при соответствующем лечении, может прожить еще годы. [6]
Профилактика
Профилактические меры должны быть направлены на предотвращение заболеваний, которые приводят к развитию асцита. Также важна ранняя диагностика и своевременное лечение, если болезнь уже развилась. [6]
Инфекция - от латинского слова inficio (заражать). Он означает угрозу организму, которую представляют другие организмы (бактерии, вирусы, различные паразиты) вступающие с ним во взаимодействие.
Микроорганизмы живут на коже и даже в коже человека (в потовых железах, волосяных фоликулах). Их огромное количество (до 10 миллионов на 1кв сантиметр кожи). В обычных условиях они безвредны и даже полезны, так как защищают нас от других опасных микроорганизмов. Они питаются продуктами обмена веществ выделяюмися через кожу. Но бывает, при повреждении кожи, они проникают внутрь, и начинают слишком быстро размножаться. Инфекция может привезти к нагноению. Практика показала, что наиболее эффективна в борьбе с инфекцией повязка Acticoat. Купить ее можно в специализированном разделе каталога.
Если вы столкнулись с необходимостью лечить инфицированную рану, то в этой статье мы опишем, как сделать это в домашних условиях. Также вы найдете ответы на такие вопросы: как очистить рану от инфекции, какие современные средства применяются для очистки раны от некротических тканей, как вылечить незаживающие раны (в том числе раны при диабете стопы).
Основные термины
РАНА - нарушение целостности кожи или слизистых на всю их толщину (возможно также повреждение подлежащих тканей; ссадины – это НЕ раны, т.к. повреждение кожи поверхностное).
- Асептическаие раны - наносятся хирургическим инструментом в стерильных условиях.
- Контаминированные (обсемененные) – любые раны, нанесенные в нестерильных условиях.
Инфицированными считаются те раны, количество микроорганизмов в которых представляет опасность (превышает критический уровень 10 в 5 степени на грамм ткани). Со временем, разрушенные клетки тканей, лейкоциты, живые и мёртвые микроорганизмы смешиваются с выделяющейся в рану жидкостью, таким образом появляется гной, такую инфицированную рану называют гнойная рана.
Тут важно заметить, что даже асептические (хирургические) раны могут в определенных условиях стать контаминированными и даже инфицированными (и гнойными). Дело в том, что простерилизовать кожу невозможно, какими бы средствами вы не пользовались. И если происходит разрыв или разрез кожи (даже скальпелем хирурга), то какая-то часть микроорганизмов попадает внутрь: в место скопления огромного количества питательных веществ. И, конечно, микроорганизмы сразу начинают быстро размножаться. Они и могут стать причиной возникновения инфицированной раны.
Повязки для лечения инфицированных ран






Как понять, что рана инфицирована
Инфицированная рана отличается от других по внешнему виду. Вокруг неё и в ней присутствуют, так называемые, признаки воспаления: покраснение, местное повышение температуры (кожа вокруг раны горячая на ощупь), отёк (припухлость вокруг раны) и боль. Часто из раны выделяется гной (мутная жидкость, состоящая из лимфы, остатков погибших клеток, бактерий и лейкоцитов). Все эти симптомы, в том числе и боль, не враги, а помощники.
Безусловно, контроль врача во многих случаях очень важен, так как (и мы говорили об этом выше) наличие таких ран, может быть опасным, и, если у Вас нет достаточного опыта, то Вы можете недооценить серьезность ситуации (!). Врач, оценит можно ли лечить инфицированную рану в домашних условиях, и, если можно, то назначит антибиотики, чтобы подавить размножение бактерий в ране, и повязки, пропитанные различными лекарствами, в том числе гормональными препаратами. Так лечат раны много лет, однако здесь может возникнуть проблема: такое лечение может не оказать должного эффекта. мы потребляем много антибиотиков в пищу. Какую бы еду вы не еду вы не ели (если только вы не выращиваете ее сами), вы неизбежно потребляете антибиотики, которые попали туда при её выращивании и/или приготовлении. Поэтому бактерии, которые попали в рану с нашей кожи, в большинстве случаев, уже стали устойчивы к антибиотикам. В этом случае вылечить гнойную рану, заполненную такими невосприимчивыми к лекарствам микроорганизмами, будет трудно даже врачам. Поэтому, чтобы наверняка вылечить рану, мы рекомендуем вместе совместно с антибиотикотерапией использовать СОВРЕМЕННЫЕ средства для лечения ран.
Говоря слово "современные" имеются ввиду качественные, высокоэффективные лечебные повязки, способные влиять на ход раневого процесса, дать нашим клеткам то, что им нужно, или устранить из раны то, что мешает их развитию.
Антисептические повязки
Пока рана не очистится, заживать она не будет. Начав лечить гнойную рану, для начала постарайтесь её очистить от нагноения при помощи хлоргексидина или перекиси водорода только после этого можно накладывать лечебные повязки.
- сухих инфицированных ран (сухая, покрасневшая, горячая, болезненная рана);
- ран с небольшим количеством выделяемой жидкости (экссудата) и для профилактики инфицирования чистых ран.
Очищая от микроорганизмов, FIBROTUL AG (Фибротюль) не прилипнет к ране. Для этого она специально пропитана мягким парафином, кроме того, в ней много геля, который передаст необходимую для начала заживления влагу. Закрепить повязку можно обычным бинтом, а можно специальной медицинской плёнкой (не всякую плёнку можно накладывать на рану) типа Opsite Flexigrid (Опсайт Флексигрид) или IV3000 (Ай Ви 3000). Бинт немного промокает из-за геля, плёночная же повязка, всю необходимую влагу в ране сохранит, и как бинт обеспечит доступ кислорода (в этом уникальность медицинской плёнки Reactic). Через 2 дня повязку FIBROTUL AG (Фибротюль) нужно заменить. По состоянию раны вы увидите, нужно ли наложить ту же повязку. Если рана перестала быть воспаленной (инфицированной), начала заживать то дальнейшее применение антисептических повязок может быть полезным как дополнительная для профилактика инфицирования. Есть повязка повязка Bactigras (Бактиграс), которая подобна по действию FIBROTUL AG (Фибротюль), но в её составе присутствует не серебро, а хлоргексидином. Как и FIBROTUL AG (Фибротюль) её можно применять на сухих инфицированных ранах, но это ещё и самая лучшая повязка для комплексного лечения ран с обильным отделяемым. Она представляет собой крупноячеистую сетку (кстати, тоже пропитанную мягким парафином, чтобы не прилипать к ране), и её можно использовать как прокладку между раной и другими повязками. Хлоргексидин будет выделяться из сетки и подавлять рост бактерий в ране, а лишняя жидкость из раны (экссудат) будет проходить сквозь ячейки во впитывающую повязку. В качестве впитывающей, можно использовать как марлевые, так и другие повязки, например, Melolin.
Если же вы хотите полного удобства, то возьмите готовую повязку-пластырь со впитывающей подушечкой Primapor. Её края легко приклеятся к здоровой коже вокруг раны, и Вам не нужно будет думать о дополнительной фиксации, как в случае с дезинфицирующей повязки Bactigras (Бактиграс).
Самая мощная повязка от инфекции - "Актикот с серебром"
Правила наложения повязок Актикот
- Промойте рану хлоргексидином или перекисью водорода.
- Выньте повязку Актикот или Актикот-7 из индивидуальной упаковки и положите её на рану (любой стороной).
- Теперь нужно убедиться, что повязка достаточно смочена. Дело в том, что для выхода ионов серебра из нанокристаллов, необходима влажная среда. То есть, В СУХОМ СОСТОЯНИИ АКТИКОТ НЕ РАБОТАЕТ! Тут может быть 2 варианта: либо рана сама по себе влажная, из неё течёт (тогда можно на Актикот положить повязку с впитывающей подушечкой типа Melolin или готовой повязки Primapore (Примапор)), либо рана недостаточно влажная и тогда Актикот нужно смочить.
- ВАЖНО:смачивать Актикот нужно стерильной водой, но ни в коем случае не физ. раствором (не хлорида натрием), или Вы испортите повязку, и она не сработает.
- Смоченную повязку, если нет обильно отделяющейся жидкости накройте плёночной повязкой типа Opsite Flexigrid (Опсайт Флексигрид - специальная плёнка) или Opsite Post Op (Опсайт Пост Оп - плёночная повязка с впитывающей подушечкой, на случай появления экссудата). и Актикот-7 может находиться на ране без замены до 3 и 7 дней, непрерывно очищая рану.
Победа над инфекцией, это первая, но самая важная победа в лечении инфицированных ран. Результат Вы увидите: организм перестал бить тревогу, кожа вокруг раны уже не красная, и все признаки воспаления, которые мы описывали выше, сошли на нет. Лечение раны ещё займет время, но рана уже перестала быть инфицированной и организму теперь будет легче восстановить повреждённые ткани.
Хронические раны (незаживающие раны) и их лечение
Некоторые раны появляются быстро (например, хирург, делая операцию, разрезает кожу – это острая рана; укус собаки – острая рана; и т.п.), а некоторые постепенно и потом долго не заживают. Такие раны называют хроническими.
Представьте себе железную дорогу, по которой постоянно курсируют поезда с продовольствием снабжая всем необходимым жителей города. Пока поставки регулярны, город живёт и процветает, но стоит сократить поставки в несколько раз и в городе начнётся голод. То же самое с питанием клеток: если сосуды не в состоянии пропускать через себя достаточное количество крови, богатой питательными веществами и кислородом, то сначала клетки начнут голодать, а после гибнуть. На месте некогда живой, здоровой ткани возникает поле мёртвых клеток (некроз), не только бесполезных, но и несущих вред организму. Эти мёртвые клетки не связаны между собой так, как живые, они разрушаются, становясь питательной средой для микроорганизмов и, как следствие постоянным источником инфекции.
Пока в ране находятся мёртвые ткани, она не заживёт. Погибшие клетки больше не выполняют своих функций, но занимают место, мешая развитию живой ткани. Очищение раны от некроза трудная задача для организма, часто непосильная, ему нужна помощь. Таким образом, удалить некроз из раны – Ваша первоочередная задача.
Очищение раны от некроза
Pico (Пико) - инновационная система для создания отрицательного давления в ране, в домашних условиях.
Теперь о том, как работает система Pico (Пико)
Подводя итог:
Как видите, современные средства помогут вылечить инфицированные раны, гнойные раны, в том числе при сахарном диабете.
При возникновении сомнений - звоните. Имейте ввиду, что у всех лечебных средств, в том числе и лечебных повязок, есть противопоказания, и для хорошего результата важен правильный их подбор.
Лечение гнойных ран, в том числе трудно заживаемых трофических язв нижних конечностей, ран при сахарном диабете, пролежней, ран после травм, ожогов часто проводят в домашних условиях. Воспаленные гнойные раны всегда содержат большое количество разнообразных микроорганизмов – бактерий и грибов. Для такой раны характерны отечность, покраснение кожи вокруг раны, локальная боль и локальное повышение температуры в месте, где расположена рана.
Этапы заживления гнойной (инфицированной) раны
(концепция T.I.M.E.)
| Цель | Повязки |
| T. Очистить рану: |
Жидкость, выделяемая раной имеет неприятный запах и цвет. Это гнойный экссудат. Лечение гнойных ран включает в себя хирургическую обработку раны и применения перевязочных средств. Хирургическую обработку раны, вскрытие гнойных полостей всегда выполняют в медицинском учреждении - поликлинике, больнице. Лечение гнойных ран перевязочными средствами осуществляется как в медицинских учреждениях, так и в домашних условиях. Чтобы местное лечение было эффективным перевязочные средства должны бороться с инфекцией и обеспечивать отток гнойного экссудата из раны.
Антибактериальные повязки






Рана должна быть чистой
В гнойной ране могут присутствовать струпы, некрозы, корочки, фибрин (это желтая плотная ткань на ране), то такую рану необходимо очистить. Очищения можно добиться применением гидрогелей Neofix FibroGel AG, IntraSite Gel и IntraSite Conformable. Главное назначение этих гелей заключается в увлажнении некрозов и корочек, разрыхлении их, что способствует более легкому удалению некрозов при последующих перевязках. Гидрогели наносятся непосредственно на рану в достаточном количестве чтобы рана была полностью покрыта гидрогелем, слой гидрогеля при этом должен быть не менее 5 мм. Далее рану необходимо закрыть пленочной повязкой, например OpSite Flexigrid, или одной из послеоперационных повязок OpSite Post-Op, PRIMAPORE, NEOFIX Post. Поверх гелей можно использовать абсорбирующие повязки Allevyn Adhesive или Allevyn Sacrum, которые предпочтительнее и удобнее использовать при лечении пролежней, так как эти повязки имеют липкий край и мягкую губчатую подушечку. По истечении максимум трех дней необходимо провести перевязку, удалить гидрогель с поверхности раны, и вместе с ним размягченные некрозы и корочки. В случае если в ране остались участки некрозов, ступы, то необходимо гидрогель использовать не однократно до полного очищения раны. Преимуществом применения для этих целей антимикробного гидрогеля Neofix FibroGel AG заключается в том, что этот гидрогель содержит в своем составе серебро. Этот антимикробный компонент борется с любыми возбудителями инфекции в ране. В результате применения гидрогелей рана очищается. Перевязки необходимо проводить не реже одного раза в 1-3 суток, и лучше под наблюдением лечащего врача.
Необходимо подавить инфекцию
Для борьбы с инфекцией в ране лучше всего использовать повязки ACTICOAT и ACTICOAT7. Это сетчатые абсорбирующие повязки, которые осуществляют беспрепятственный отток экссудата из раны и борются с инфекцией. Данные повязки содержат серебро. Антибактериальная активность серебра известна уже в течение многих лет и его эффективность не вызывает сомнений. На активность серебра не влияет присутствие крови и гноя в ране. Все возбудители раневой инфекции, в том числе бактерии устойчивые к антибиотикам, не обладают устойчивостью к серебру. Серебро обладает универсальным широким спектром действия, в том числе против смешанной микрофлоры, содержащей различные бактерии, грибы, дрожжи. Применение повязок с серебром ведет к быстрому подавлению воспалительной реакции в ране, и вместе с этим уменьшается количество отделяемого экссудата.
Важно, что серебро в повязках ACTICOAT и ACTICOAT7 начинает высвобождаться сразу же как только повязку наложили на рану, и быстро, в течении первых 30 минут, в ране достигается необходимая концентрация серебра для борьбы с инфекцией, и эта концентрация серебра поддерживается на постоянном уровне в течении длительного времени - до 3 дней при применении повязок ACTICOAT и до 7 дней при применении повязок ACTICOAT7, обеспечивая тем самым длительную антибактериальную активность повязок, поэтому повязка ACTICOAT может быть на ране до 3 дней, а повязка ACTICOAT7 до 7 дней, при этом внешние абсорбирующие повязки (марлевые или губчатые Allevyn) необходимо менять ежедневно.
Используйте актикоатную повязку для эффективной борьбы с инфекцией.
Излишки экссудата
Если в ране нет корок, некрозов, то для активного оттока экссудата может быть применена методика локального отрицательного давления. Для этих целей применяют аппарат для лечения ран PICO, который создает постоянный отток гнойного экссудата из раны, что сопровождается уменьшением отека тканей, уменьшением количества бактерий в ране, в результате воспалительная реакция затухает, и начинается рост новых тканей, сосудов, которые заполняют рану, начинает расти эпителий, края раны постепенно сближаются и рана заживает. При применении данного аппарата нет необходимости проводить перевязки ежедневно. Смену повязок достаточно проводить в среднем 1 раз в три дня.
- Carbonet. Это многослойная повязка отлично впитывает вязкий гнойный экссудат, и, благодаря слою из активированного угля абсорбирует запах, который часто сопровождает гнойные раны. Так как Carbonet не содержит антимикробных компонентов, то на гнойных ранах необходимо менять повязки ежедневно.
- Губчатые повязки из полиуретана NEOFIX с серебром - NEOFIX FibroSorb AG и NEOFIX FibroSorb AG Sacrum. Серебро в повязках обеспечивает антимикробное действие.
При использовании для лечения ран повязок NEOFIX FibroSorb AG и NEOFIX FibroSorb AG Sacrum нет необходимости проводить перевязки ежедневно. Смена повязки рекомендуется проводить 1 раз в 2-3 дня в зависимости от степени наполнения повязки экссудатом.
Оптимальная среда для заживления
По мере очищения раны степень экссудации уменьшается, снижается отек тканей, уходит краснота и боль. В этот момент важно создать благоприятную среду, которая будет стимулировать рост грануляций и эпителия, и при этом важно обеспечить защиту раны от инфекции. Для этих целей необходимо применять гидроколлоидные повязки, например NEOFIX Fibrocold Ag, или сетчатые повязки NEOFIX Fibrotul Ag, Bactigras.
Гидроколлоидные повязки NEOFIX Fibrocold Ag имеют неоспоримое преимущество перед гидроколлоидными повязками других производителей - это наличие в повязке активного антимикробного компонента – серебра. Повязка NEOFIX Fibrocold Ag необходимо накладывать на рану со слабой экссудацией. Гидроколлоиды в повязке впитывают экссудат и образуют на поверхности раны гель, который создает оптимальную влажную среду на поверхности раны, при этом серебро оказывает профилактический и лечебный антимикробный эффект. Экссудат раны не изливается на окружающую кожу, а впитывается гидроколлоидами, тем самым обеспечивая защиту окружающей кожи. Внешняя сторона повязки представляет из себя пленочку, которая защищает рану от проникновения воды и бактерий извне. Повязка стимулирует рост грануляций и эпителия, способствует заживлению раны.
Ещё одно из преимуществ гидроколлоидной повязки NEOFIX Fibrocold Ag состоит в том что нет необходимости в ежедневных перевязках, такая повязка может находиться на ране до 7 дней в зависимости от клинической ситуации.
Основное свойство сетчатых повязок NEOFIX Fibrotul Ag и Bactigras это их атравматичность, т.е. эти повязки сменяются без последствий, в отличии от обычных марлевых повязок, которые прилипают к поверхности раны и при последующих перевязках их сложно снять не отрывая новообразованные грануляции и эпителий, поэтому марлевые повязки необходимо отмачивать перед заменой.
При применении сетчатых специализированных повязок NEOFIX Fibrotul Ag и Bactigras в этом нет нужды, т.к. повязки никогда не прилипают к ране, если следовать инструкции производителя и рекомендациям лечащего врача. Сетчатые повязки защищают рану от пересыхания, способствуют поддержанию оптимальной умеренной влажной среды для заживления раны. Кроме того, сетчатые повязки препятствуют скоплению экссудата на поверхности раны, они обеспечивают свободное прохождение выделения из раны в абсорбирующую повязку, что является очень важным, т.к. скопившейся экссудат служит питательной средой для микроорганизмов, и может привести к развитию инфекции в ране.
Повязка Bactigras содержит антисептик хлоргексидина ацетат, а сетчатая повязка NEOFIX Fibrotul Ag содержит серебро, антимикробное действие которого мы рассматривали выше. Хлоргексидина ацетат также обладает широким спектром антимикробного действия против возбудителей раневой инфекции.
Эти две повязки особенно актуально применять для профилактики появления инфекции в ране либо при начальных её проявлениях.
Поверх сетчатых повязок необходимо накладывать впитывающие повязки, например, несколько стерильных марлевых повязок, и фиксировать повязки бинтом. Марлевые повязки необходимо менять ежедневно. Сетчатые повязки можно использовать более долгий срок – до 7 дней.
Сетчатые повязки отлично себя зарекомендовали для лечения ран после проведения аутодермапластики (трансплантации кожи): донорских участков и для приживления пересаженного участка кожи. Повязки находятся на раневой поверхности и не прилипают к ней, а значит не травмируют рану при перевязках, перевязки не сопровождаются кровотечением и безболезненные.
Также преимуществом сетчатых повязок NEOFIX Fibrotul Ag и Bactigras является то, что волокна этих повязок не рвутся, волокна в ране не остаются. При применении обычных марлевых салфеток существует опасность оставления в ране волокон марли, что может привести к воспалительной реакции.
Сетчатые повязки очень гибкие, мягкие, их легко наложить на поверхность раны, в том числе на рану со сложным рельефом, на труднодоступные места, на сложные анатомические области, такие как пальцы, суставы, сгибы.
Повязки NEOFIX Fibrotul Ag и Bactigras имеют кроме стандартных размеров, ещё большие размеры 15 смх100 см, что особенно актуально для лечения больших ожоговых ран.
Таким образом, большое разнообразие перевязочных средств обеспечивает эффективность лечения гнойных ран как в домашних условиях, так и в условиях медицинских учреждений. Однако, лечение обширных гнойных ран должно происходить обязательно под наблюдением врача.
Скопление жидкости в брюшной полости — состояние, которое на языке врачей называется асцитом. Оно не возникает само по себе, это всегда проявление какого-либо заболевания.
Некоторые цифры и факты:
- Чаще всего жидкость в животе скапливается при патологиях печени, две другие распространенные причины — сердечная недостаточность и онкологические заболевания.
- Обычно для того, чтобы скопление жидкости привело к каким-либо симптомам, требуется несколько недель. Но иногда асцит развивается быстрее — в течение нескольких дней.
- В тяжелых случаях в животе накапливается до 35 литров асцитической жидкости .
- Самая распространенная причина этого состояния — цирроз печени. Более чем в 80% случаев к асциту приводит именно он.
Откуда в брюшной полости жидкость?
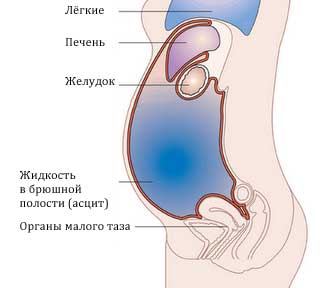
Брюшная полость — это пространство, в котором находятся органы живота. Сверху оно отграничено от грудной клетки дыхательной мышцей — диафрагмой, снизу — мышцами, которые формируют диафрагму таза. Переднюю стенку брюшной полости образуют мышцы брюшного пресса, заднюю — поясничный отдел позвоночника и поясничные мышцы.
Изнутри брюшная полость выстлана тонкой пленкой из соединительной ткани — париетальным листком брюшины. Последняя переходит на внутренние органы и покрывает их снаружи — это уже висцеральный листок брюшины. Таким образом, брюшная полость — это пространство между париетальным и висцеральным листками брюшины. На деле она представляет собой узкую щель.
Выработка и всасывание серозной жидкости — два процесса, которые в норме постоянно находятся в динамическом равновесии. Если последнее нарушается, то в животе скапливается жидкость, это приводит к некоторым симптомам.
При каких заболеваниях жидкость начинает накапливаться в брюшной полости?
Одна из главных причин асцита — портальная гипертензия, состояние, при котором повышается давление в воротной вене — она собирает кровь от кишечника и селезенки и впадает в печень. Вещества, которые всасываются в кишечнике, в первую очередь попадают в этот сосуд. Печеночные клетки — гепатоциты — перерабатывают некоторые полезные вещества и обезвреживают токсины. Именно из-за этого многие лекарства при приеме в виде таблеток действуют хуже, чем будучи введенными внутривенно: всасываясь в кишечнике, они поступают по воротной вене в печень и разрушаются там.
Причины портальной гипертензии
Если кровоток в воротной вене нарушен, возникает портальная гипертензия. Давление крови повышается, и она просачивается через стенку сосуда в брюшную полость. Это происходит при следующих состояниях:
- цирроз печени, к которому, в свою очередь, приводят вирусные гепатиты B и C, поражение печеночной ткани алкоголем, неалкогольная жировая болезнь печени;
- сердечная недостаточность, при которой возникает застой и повышение давления крови в нижней полой вене, собирающей кровь от нижней части тела, а вслед за ней — в воротной вене;
- обструкция и сдавление воротной вены опухолью;
- синдром Бадда-Киари — тромбоз печеночных вен в месте, где они впадают в воротную вену.
Снижение уровня белков в крови
Второй важный механизм развития асцита — снижение в крови уровня белков-альбуминов, которые обеспечивают онкотическое давление и помогают удерживать жидкость в сосудах. При падении уровня белка в плазме жидкость устремляется в ткани, полости тела. Возникают отеки, асцит, гидроторакс (скопление жидкости в плевральной полости внутри грудной клетки). Такое состояние развивается при патологиях печени (так как печеночные клетки синтезируют альбумины), нарушении функции почек (нефротический синдром, когда много белка теряется с мочой), белковом дефиците при голодании.
Скопление жидкости в животе при злокачественных опухолях
К скоплению жидкости в брюшной полости могут приводить злокачественные опухоли, чаще всего рак яичников, молочной железы, желудка и кишечника, поджелудочной железы, брюшины, матки, легкого, печени.
Причины асцита при онкологических заболеваниях:
- Раковые клетки, которые распространяются по поверхности брюшины, раздражают ее и заставляют вырабатывать избыточное количество жидкости.
- При поражении опухолью лимфатических узлов, последние не могут обеспечить нормальный отток лимфы от брюшной полости.
- Опухоль или метастаз могут находиться в печени и нарушать отток крови по воротной вене.
- При поражении печени гепатоциты перестают нормально производить белки.
Другие причины
Реже к скоплению жидкости в брюшной полости приводят такие патологии, как острый и хронический панкреатит (воспаление в поджелудочной железе), сниженная функция щитовидной железы (гипотиреоз), туберкулез, воспаление брюшины (перитонит).

Классификация
Лишняя жидкость может проникать в брюшную полость разными способами, в зависимости от этого классически выделяют две разновидности асцита:
- Транссудативный возникает из-за повышения давления в воротной вене и снижения онкотического давления крови. При этом в асцитической жидкости обычно мало белка.
- Экссудативный — результат воспаления. Характеризуется высоким содержанием белка в асцитической жидкости.
Такая классификация имеет некоторые недостатки, поэтому в настоящее время чаще используется другая, основанная на сывороточно-асцитическом альбуминовом градиенте (сокращенно — SAAG). Этот показатель обозначает разницу между уровнями белков-альбуминов в сыворотке крови и асцитической жидкости:
- НизкийSAAG характерен для скопления жидкости в животе при воспалительных процессах (панкреатит, перитонит), нарушении функции почек.
- При высокомSAAG асцит, скорее всего, вызван портальной гипертензией или нарушением работы сердца.
Сколько жидкости может скапливаться в животе?
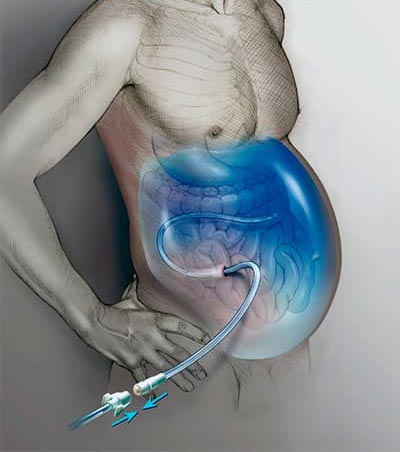
В тяжелых случаях в брюшной полости может скапливаться до 35 литров жидкости. В зависимости от ее объема и клинических проявлений, выделяют три степени асцита:
- Легкая степень: внешние проявления отсутствуют, жидкость можно обнаружить лишь во время ультразвукового исследования.
- Умеренная степень: асцит приводит к умеренному увеличению живота. Обычно это происходит, если в животе скапливается более 400–1000 мл жидкости.
- Тяжелая степень: возникают выраженные симптомы.
Насколько опасно скопление жидкости в животе?
В первую очередь это определяется основным заболеванием. Цирроз и онкопатологии опасны сами по себе, а асцит усугубляет их течение, негативно сказывается на эффективности лечения. Могут возникать осложнения: спонтанный бактериальный перитонит , гепаторенальный синдром (тяжелое нарушение функции почек). При этом прогноз ухудшается. Читайте подробнее о жидкости в брюшной полости при онкологии.
В цену включено:
- Осмотр и консультация хирурга-онколога.
- Общий анализ крови, биохимический анализ крови, ЭКГ.
- УЗИ органов брюшной полости с определением уровня свободной жидкости
- Проведение лапароцентеза с УЗИ навигацией.
- Комплексная медикаментозная терапия, направленная на восстановление водно-электролитного баланса.
Удаление жидкости из брюшной полости проводится с применением наиболее современных методик, передового опыта российских и зарубежных врачей. Мы специализируемся на лечении рака и знаем, что можно сделать.
Читайте также:

