Что такое инфицированный аппендикс
Обновлено: 23.04.2024
Аппендэктомия — операция по удалению червеобразного отростка. Хирургическое вмешательство актуально при остром или хроническом аппендиците, а также наличии новообразований червеобразного отростка.
Наши врачи

Опыт работы: 12 лет.
Записаться на приём
%20200%D1%85200.jpg)
Врач высшей категории
Опыт работы: 22 года.
Записаться на приём

Опыт работы: 15 лет.
Записаться на приём

Опыт работы: 19 лет
Записаться на приём

Опыт работы: 21 год
Записаться на приём

Врач высшей категории
Опыт работы: 22 года
Записаться на приём

Врач высшей категории
Опыт работы: 21 год.
Записаться на приём

Опыт работы: 9 лет.
Записаться на приём

Врач высшей категории
Опыт работы: 38 лет.
Записаться на приём

Опыт работы: 35 лет.
Записаться на приём

Врач высшей категории, кандидат медицинских наук
Опыт работы: 31 год.
Записаться на приём

Врач первой категории
Опыт работы: 22 года.
Записаться на приём
Показания к аппендэктомии
- острый или хронический аппендицит;
- состояние после перенесенного аппендикулярного инфильтрата;
- наличие новообразований червеобразного отростка.
Экстренное проведение операции, как правило, выполняется, не позднее, чем через 1 час после постановки точного диагноза. Если речь идет о перенесенном аппендикулярном инфильтрате или хроническом течении заболевания, оперативное вмешательство производят в плановом порядке (в срок от 2 месяцев до полугода).
Проведение операции может быть отложено на некоторое время у пациентов, находщихся в состоянии интоксикации, детей дошкольного возраста, а также у пожилых больных. При остром аппендиците противопоказаний к проведению аппендэктомии не существует. Единственное состояние, когда оперативное вмешательство не может проводиться — поздняя агония.
Если речь идет о плановой операции, больного следует тщательно обследовать. Прямыми противопоказаниями к радикальному хирургическому вмешательству могут быть острые и хронические патологии сердца, почек, легких, печени.
Подготовка к операции
Аппендэктомия может проводиться, как экстренное или плановое хирургическое вмешательство. Все зависит от того, на какой стадии находится воспалительный процесс, где локализуется аппендикс, какой размер абсцесса, если он имеется.
К операции в брюшной полости приступают только тогда, когда установлен точный диагноз. Экстренная операция проводится при наличии симптомов, опасных для жизни (перитонит и нарастающие проявления сепсиса).
Если пациент обратился за помощью сам, не в ургентном порядке, есть возможность понаблюдать больного и более тщательно подготовиться к предстоящей аппендэктомии. Желательно, чтобы пациент прошел весь комплекс необходимых диагностических исследований, это даст возможность минимизировать риск возникновения большинства осложнений и подобрать оптимальный вариант обезболивания.
Стандартный протокол подготовки
Накануне аппендэктомии, необходимо произвести ряд обязательных подготовительных манипуляций и процедур:
- Исследовать сердечно-сосудистую систему (при помощи ЭКГ);
- Выбрать наиболее приемлемый вариант анестезии;
- Подготовить область живота, которая подвергнется хирургическому вмешательству (выбривание волос на операционном поле);
- Провести ряд лабораторных анализов (общий анализ крови и мочи, коагулограмма, исследование на ВИЧ, сифилис, гепатиты);
- Провести инструментальные исследования (УЗИ червеобразного отростка, органов брюшной полости).
Методы лечения
Традиционный сценарий проведения операции по удалению червеобразного отростка осуществляется путем формирования небольшого разреза, не превышающего 12 сантиметров. Всю процедуру можно условно разделить на несколько этапов:
- Введение пациента в состояние наркоза. Сегодня удаление отростка наиболее часто проводят под общей анестезией. При наличии противопоказаний к общему обезболиванию проводится анестезия методом тугого инфильтрата или посредством проводниковой блокады;
- После этого хирург послойно рассекает брюшную стенку, это позволяет избежать послеоперационных осложнений, связанных с повреждением нервных окончаний, а также своевременно среагировать на внезапное возникновение кровотечения;
- Мышцы, как и края операционной раны, разъединяются тупыми хирургическими инструментами;
- После открытия внутреннего пространства брюшной полости, врач тщательно осматривает саму стенку живота, оценивает состояние соседних органов и начинает извлекать петли кишечника, за которыми располагается сам червеобразный отросток;
- Далее хирург производит удаление аппендикса и зашивает операционную рану. Предварительно, воспаленный отросток изолируют от других тканей при помощи зажима и лигатуры;
- Хирург накладывает на культю кисетный шов (края швов оказываются внутри культи);
- После завершения всех хирургических мероприятий внутри брюшной полости хирург формирует наружные швы. Стенки брюшины, как правило, скрепляются при помощи саморассасывающегося шовного материала. Хирург накладывает от 8 до 12 швов, используя при этом синтетические или шелковые нити;
- Наружный послеоперационный шов подлежит удалению через 1 — 2 недели после операции.
Лапароскопия
Лапароскопическая операция по удалению отростка считается одним из самых популярных способов удаления аппендикса. Хирургическое вмешательство проводится через микроразрезы. Посредством высокотехнологичного эндоскопического оборудования хирург открывает себе доступ в брюшную полость к воспаленному червеобразному отростку.
На начальном этапе операции в брюшную полость вводится газовая смесь. В один из проколов вводится миниатюрная камера, которая будет транслировать изображение на монитор. Хирург сможет увидеть все, что происходит в закрытой брюшной полости. Затем происходят все те же манипуляции, что и при классическом способе оперативного удаления аппендикса.
Малоинвазивные методики удаления аппендикса
Несмотря на то, что классическую аппедэктомию и лапароскопический вариант удаления отростка слепой кишки используют достаточно часто, с каждым днем все больше возрастает популярность малоинвазивных техник. Речь идет о следующих формах хирургического вмешательства:
- трансгастральная аппендэктомия. Выполняется без наружных разрезов Чтобы получить доступ к тканям слепой кишки и попасть в брюшную полость, используют систему гибких инструментов . Приспособления вводят через пищеварительный тракт, проводя по нужному участку кишечника;
- трансвагинальная аппендэктомия. Доступ к очагу воспаления проводится по восходящему пути через микроразрез в стенке влагалища. При выборе данного способа удаление аппендикса, весомую роль играет расположения очага.
Операции данного типа позволяют предупредить осложнения, связанные с непосредственной травматизацией тканей. Они не могут проводиться при подозрении на перитонит, при наличии множественных крупных очагов с воспалением, а также тогда, когда у пациента наблюдаются проявления сепсиса.
Ранний восстановительный период
После окончания операции, пациент наблюдается в течении нескольких дней оперирующим врачом-хирургом. Снятие швов происходит на 7-10-й день после операции.
Ранняя послеоперационная реабилитация включает в себя такие моменты:
- Детоксикация организма (при этом, мероприятия проводятся, как в первый день после хирургического вмешательства, так в последующие дни);
- Соблюдение строгой диеты;
- Восстановление функционального потенциала кишечника и мочевого пузыря.
В послеоперационном периоде пациенту могут назначаться лекарственные препараты (антибиотики, анальгетики). Особое внимание уделяется профилактике запоров (для этого назначается специальная диета и слабительные средства).
Аппендицит — воспаление червеобразного отростка (аппендикса). Эта патология является одной из самых распространенных среди заболеваний органов желудочно-кишечного тракта. По статистике аппендицит развивается у 5-10% всех жителей планеты.
Аппендицит опасен тем, что развивается стремительно и может вызывать серьезные осложнения (в некоторых случаях опасные для жизни). Поэтому при подозрении на данное заболевание надо безотлагательно обращаться к врачу.
Червеобразный отросток — это придаток слепой кишки, полый внутри и не имеющий сквозного прохода. В среднем его длина достигает 5-15 см, в диаметре он обычно не превышает сантиметра. Но встречаются и более короткие (до 3 см) и длинные (свыше 20 см) аппендиксы. Червеобразный отросток отходит от заднебоковой стенки слепой кишки. Однако его локализация относительно остальных органов может быть разным. Встречаются следующие варианты расположения:
Аппендицит, развивающийся при стандартном расположении аппендикса, называют классическим (традиционным). Если червеобразный отросток имеет особую локализацию, речь идет об атипичном аппендиците.
Роль аппендикса
Некоторые пациенты задаются вопросом: если аппендицит — достаточно опасное заболевание, которое может возникнуть у любого человека, то, может, целесообразно было бы в профилактических целях удалять аппендикс, чтобы избежать развития патологии?
Раньше считалось, что червеобразный отросток — это рудимент. То есть когда-то аппендикс имел несколько иной вид и был полноценным органом: люди, жившие в далекие времена, питались совсем иначе, и червеобразный отросток участвовал в процессах пищеварения. Вследствие эволюции пищеварительная система человека изменилась. Аппендикс начал передаваться потомкам в зачаточном состоянии и перестал выполнять какие-либо полезные функции. В начале 20 века даже удаляли червеобразные отростки у грудных детей — с целью профилактики аппендицита. Тогда и выяснилось, что важность аппендикса сильно недооценивают. У пациентов, которым в детстве вырезали червеобразный отросток, значительно снижался иммунитет, они гораздо чаще, чем другие, страдали различными заболеваниями. Также у таких людей наблюдались проблемы с пищеварением. Поэтому со временем врачи отказались от практики удаления аппендикса в профилактических целях.
Лечение аппендицита практически всегда подразумевает удаление аппендикса (за исключением случаев, когда операция противопоказана пациенту), так как он не является жизненно важным органом. Но это не значит, что в результате хирургического вмешательства у человека обязательно начнутся проблемы со здоровьем. Ему просто придется уделять больше внимания своему иммунитету. А избежать дисбактериоза кишечника помогают современные препараты — пробиотики и пребиотики.
Виды аппендицита

Аппендицит можно классифицировать по форме и по характеру течения. По форме заболевание бывает:
- Острым. Развивается стремительно, проявляется ярко выраженными симптомами. При отсутствии врачебной помощи продолжает прогрессировать. В очень редких случаях происходит самоизлечение. Однако полагаться на такую возможность не рекомендуется, при бездействии аппендицит может вызвать серьезные осложнения.
- Хроническим. Достаточно редкая форма. В большинстве случаев развивается вследствие перенесенного острого аппендицита при отсутствии лечения. Имеет те же симптомы, что и острый аппендицит, однако признаки проявляются более вяло. Как и любому другому хроническому заболеванию, ему свойственны периоды обострений и ремиссий.
По характеру течения острое заболевание (согласно наиболее распространенной хирургической классификации) бывает неосложненным и осложненным. К разновидностям неосложненной патологии относятся:
- Катаральный (простой, поверхностный) аппендицит. Воспаляется только слизистая оболочка червеобразного отростка.
- Деструктивный (с разрушением тканей) аппендицит. Имеет две формы — флегмонозную (поражаются более глубокие слои тканей аппендикса) и гангренозную (происходит омертвение стенки червеобразного отростка).
К осложнениям острого аппендицита относят:
- Перфорацию (разрыв) стенки червеобразного отростка.
- Образование аппендикулярного инфильтрата (воспалительной опухоли вокруг аппендикса).
- Перитонит (воспаление брюшины).
- Развитие абсцессов (гнойников).
- Сепсис (заражение крови).
- Пилефлебит (гнойный воспалительный процесс, в результате которого происходит тромбоз воротной вены — крупного сосуда, доставляющего кровь от органов брюшной полости к печени для ее обезвреживания).
Хронический аппендицит подразделяется на:
- Резидуальный (остаточный). Является последствием перенесенного острого аппендицита, закончившегося самоизлечением. Проявляется тупыми ноющими болями в правой подвздошной области. Развитие резидуального аппендицита часто связано с образованием спаек.
- Рецидивирующий. Возникает на фоне перенесенного острого аппендицита. Носит приступообразный характер: время от времени происходят обострения, сменяющиеся ремиссией.
- Первично-хронический. Развивается самостоятельно, без предшествия острого аппендицита.
Причины возникновения аппендицита
Точные причины развития заболевания не установлены до сих пор. Существует несколько гипотез, наиболее распространенными из которых являются:
- Инфекционная теория. Эта гипотеза связывает развитие острого аппендицита с нарушением баланса микрофлоры внутри червеобразного отростка, вследствие чего бактерии, являющиеся безопасными при нормальных условиях, по непонятным причинам становятся вирулентными (ядовитыми), вторгаются в слизистую оболочку аппендикса и вызывают воспаление. Теория была предложена в 1908 году немецким патологоанатомом Ашоффом, ее придерживаются и некоторые современные ученые.
- Ангионевротическая теория. Ее сторонники считают, что вследствие психогенных нарушений (нервно-психических расстройств, например, неврозов) в аппендиксе происходит спазм сосудов, за счет чего сильно ухудшается питание тканей. Некоторые участки тканей отмирают, а затем становятся очагами инфекции. В итоге развивается воспаление.
- Теория застоя. Приверженцы этой гипотезы считают, что аппендицит возникает из-за застоя в кишечнике каловых масс, в результате которого каловые камни (отвердевшая каловая масса) попадают внутрь червеобразного отростка.
Современные медики приходят к выводу, что единственной причины развития аппендицита, актуальной для всех случаев заболевания, не существует. В каждой конкретной ситуации могут быть свои причины. К факторам риска относят:
- Закупоривание просвета червеобразного отростка инородным телом, гельминтами, опухолями (как доброкачественными, так и злокачественными).
- Инфекции. Возбудители брюшного тифа, туберкулеза и прочих заболеваний способны вызывать воспаление аппендикса.
- Травмы живота, из-за которых может произойти перемещение аппендикса или его перегиб и дальнейшая закупорка.
- Системные васкулиты (воспаления стенок сосудов);
- Переедание;
- Частые запоры;
- Недостаток растительной пищи в рационе.
Стенки аппендикса становятся более уязвимыми перед негативными факторами при сбоях работы иммунной системы.
Симптомы аппендицита
Симптомами острого аппендицита являются:
У пожилых людей симптомы аппендицита могут проявляться менее отчетливо: незначительные боли, несильная тошнота. Высокая температура и напряженность брюшной стенки наблюдаются не во всех случаях. При этом аппендицит у пожилых людей часто отличается тяжелым течением и развитием осложнений. Поэтому при малейших подозрениях на аппендицит у пациента преклонного возраста следует сразу же обращаться к врачу.
У детей до 5 лет симптомы аппендицита выражены не так ярко, как у взрослых. Боли часто не имеют четкой локализации. Распознать аппендицит у маленького ребенка можно по повышению температуры тела, диарее и наличию на языке налета. Несмотря на то, что такие симптомы могут иметь и другие, гораздо менее опасные, заболевания, юного пациента необходимо обязательно показать доктору.
Диагностика аппендицита
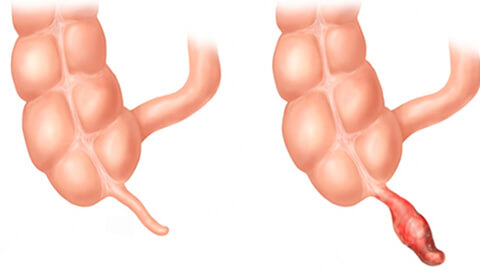
Диагностику аппендицита осуществляет хирург. Сначала проводится сбор анамнеза и опрос пациента, а также визуальный осмотр с ощупыванием живота. В ходе обследования выявляются четкие симптомы, свидетельствующие о наличии заболевания. Также проводятся следующие исследования (необязательно все из перечня — зависит от конкретного случая):
-
и мочи (особое внимание уделяется уровню лейкоцитов в крови — при аппендиците он повышен); ; ;
- компьютерная томография;
- магнитно-резонансное исследование.
Также могут назначаться дополнительные исследования:
- анализ кала (на присутствие скрытой крови или яйца глист);
- копрограмма (комплексный анализ кала);
- ирригоскопия (рентгенологическое обследование кишечника);
- лапароскопическое обследование через стенку живота.
Лечение аппендицита
Лечение острого аппендицита практически всегда осуществляется хирургическими методами. Консервативная терапия проводится лишь при наличии у пациента противопоказаний к операции. При хроническом аппендиците медикаментозное лечение может назначаться не только при наличии противопоказаний к хирургическому, но и если заболевание протекает вяло, с редкими и неявными обострениями.
Операция (аппендоктомия) подразумевает удаление воспаленного червеобразного отростка. Она может проводиться двумя методами:
- Традиционным (классическим). Червеобразный отросток удаляется через разрез в передней брюшной стенке. Затем разрез зашивают.
- Лапароскопическим. Такая операция гораздо менее травматична и имеет более короткий реабилитационный период. Хирургическое вмешательство проводится с помощью тонкого прибора лапароскопа, оснащенного видеокамерой, через небольшой прокол в передней брюшной стенке.
До и после операции пациенту назначаются антибиотики. Метод хирургического вмешательства выбирается врачом в зависимости от сложности случая и наличия/отсутствия осложнений.
Профилактика аппендицита
Специфической профилактики аппендицита не существует. На пользу пойдет здоровый образ жизни (отказ от вредных привычек, правильное питание, умеренная физическая активность). Также к профилактическим мерам можно отнести своевременное лечение любых инфекционных и воспалительных заболеваний, патологий ЖКТ и глистных инвазий.
Гнойный аппендицит – это острое воспаление червеобразного отростка кишечника, сопровождающееся гнойным расплавлением его тканей. Характеризуется возникновением сильных болей в эпигастрии, мигрирующих в правую подвздошную область, тошноты и рвоты, повышением температуры тела. Диагностика основана на клиническом осмотре и выявлении специфичных симптомов. Лечение только хирургическое, возможно проведение операции как по классической методике (лапаротомия), так и более современным эндоскопическим способом (лапароскопия выполняется только при отсутствии разлитого перитонита, абсцессов брюшной полости).
Общие сведения
Гнойный аппендицит – наиболее распространенная хирургическая патология органов брюшной полости (до 90%), среди всех хирургических заболеваний гнойный аппендицит диагностируется в 30% случаев. Частота гнойного воспаления червеобразного отростка составляет 1 случай на 200-300 человек в год.
Обычно гнойный аппендицит поражает взрослое население, женщины болеют в два раза чаще мужчин. У детей, стариков и беременных гнойный аппендицит встречается достаточно редко, но протекает тяжелее, имеет стертую клиническую картину и труден в диагностике. В хирургической практике это наиболее частая причина развития перитонита. В целом, при своевременном хирургическом лечении исход при гнойном аппендиците благоприятен, при возникновении осложнений прогноз значительно ухудшается.
Причины
Гнойный аппендицит составляет около 60% всех форм воспалительного процесса в червеобразном отростке. В настоящее время выделяют несколько теорий возникновения гнойного аппендицита: механическую, инфекционную, сосудистую и эндокринную. Для понимания этих теорий следует знать, для чего служит червеобразный отросток в организме. Аппендикс выполняет функцию иммунного фильтра для кишечника и других внутренних органов.
По механической теории к развитию гнойного аппендицита предрасполагают особенности строения червеобразного отростка: он имеет узкий извитой просвет, плохое кровоснабжение, часто перегибается. В связи с этим нередко происходит закупорка просвета аппендикса копролитами (каловыми камнями). Чаще всего их формирование связано с недостаточным количеством потребляемой клетчатки, жидкости, а также с индивидуальными особенностями организма. Обтурация просвета аппендикса может вызываться не только копролитом (35% случаев), но и гиперплазированными лимфатическими фолликулами, опухолью, инородным телом, паразитами.
После закупорки просвета отростка в нем нарастает давление, ухудшается кровоснабжение, начинает активно размножаться кишечная флора. Это ведет к возникновению и прогрессированию воспаления, которое в течение нескольких дней может привести к некрозам и перфорации стенки отростка, распространению воспалительного процесса на брюшину (перитониту). Состав микробной флоры при гнойном аппендиците полиморфен и неспецифичен.
Инфекционная теория указывает на возможность возникновения местного воспалительного процесса в червеобразном отростке при амебиазе, иерсиниозе, брюшном тифе, туберкулезе. Однако учеными не доказана специфическая природа воспаления. Менее признанными теориями формирования гнойного аппендицита являются сосудистая и эндокринная. Первая гипотеза предполагает возможность возникновения патологии на фоне васкулитов - чаще это происходит у пожилых людей (первичный аппендицит).
Эндокринная теория рассматривает червеобразный отросток как место скопления специфических клеток, секретирующих серотонин – гормон воспаления. Также выделяют различные пути проникновения инфекции в червеобразный отросток: чаще всего это энтерогенный путь, намного реже гемато- или лимфогенный.
Патанатомия
Флегмонозный червеобразный отросток во время операции выглядит утолщенным, гиперемированным, серозная оболочка покрыта фибриновым налетом. На разрезе определяются изъязвления слизистой аппендикса, в его полости - скопления гноя. Гангренозно измененный аппендикс во время операции расползается в руках, в его стенке видны участки некрозов, отмечается тромбоз сосудов брыжейки. Цвет гангренозного отростка грязно-зеленый, от него исходит неприятный гнилостный запах. Вокруг слепой кишки определяется умеренное количество мутного фибринового выпота (при условии, что перфорация не произошла). Если прогрессирование воспаления приводит к разрыву аппендикса, чаще всего это оканчивается местным или разлитым перитонитом.
Классификация
Классификация вплотную связана с патоморфологическими изменениями, происходящими в червеобразном отростке. На начальных этапах формирования воспалительного процесса в аппендиксе, до начала гнойного пропитывания тканей, аппендицит является катаральным. Прогрессирование воспаления ведет к инфильтрации тканей аппендикса лейкоцитами – наступает стадия гнойного флегмонозного аппендицита. Дальнейшее расплавление приводит к разрывам тканей – формируется гангренозно-перфоративный гнойный аппендицит.
Симптомы гнойного аппендицита
Первым проявлением флегмонозного процесса обычно является боль. Возникает она чаще всего в эпигастрии, затем перемещается в правую подвздошную область. Боль умеренная, тупая, постоянная, усиливается в положении на левом боку, при натуживании и кашле. По мере прогрессирования воспалительного процесса боль может уменьшаться и даже кратковременно исчезать (связано это с гибелью нервных волокон). Однако в течение нескольких часов болевой синдром возвращается, становится сильнее, сопровождается повышением температуры до фебрильных цифр, явлениями выраженной интоксикации – обычно это говорит о развитии диффузного воспаления брюшины.
Пациента может беспокоить тошнота, одно- или двукратная рвота, понос. Достаточно редко отмечается тахикардия, эпизоды увеличения артериального давления. В начальных стадиях повышение температуры обычно незначительное, не выше 38°С. Течение заболевания может осложниться при несвоевременном обращении в клинику, а также при длительном откладывании операции. Червеобразный отросток постепенно расплавляется, вокруг него образуется воспалительный инфильтрат. С течением времени происходит либо дальнейшее расплавление тканей с формированием аппендикулярного абсцесса, либо распространение процесса на соседние органы.
Осложнения
Осложнение заболевания в виде перитонита буквально за несколько часов может приводить к развитию абсцессов не только вокруг червеобразного отростка, но и между петлями кишечника (межкишечный абсцесс), в малом тазу, под печенью. Это часто служит причиной некроза стенок кишечника, формирования спаек и свищей, кишечной непроходимости, пилефлебита. Возможно распространение процесса на органы грудной полости (пневмония, плеврит), малого таза (эндометрит).
Диагностика
Диагностика гнойного аппендицита обычно не представляет трудностей, хотя для правильной постановки диагноза иногда требуется наблюдение за пациентом в течение 2-3 часов. Осмотр абдоминального хирурга позволяет провести дифференциальный диагноз гнойного аппендицита с другими заболеваниями органов брюшной полости. Если исключена другая патология, но диагноз гнойного аппендицита остается под сомнением, может потребоваться консультация врача-эндоскописта с последующим проведением диагностической лапароскопии.
Большое значение придается клиническому осмотру пациента. При ректальном исследовании отмечается болезненность передней стенки прямой кишки из-за воспалительного выпота в брюшной полости. Отмечается разница между ректальной и подмышечной температурой более 1 градуса. Характерен симптом Кохера – перемещение боли в правую подвздошную область в течение нескольких часов от начала заболевания, симптом Бартомье – болезненность в правой подвздошной области усиливается при пальпации на левом боку. О воспалении свидетельствует и симптом Щеткина-Блюмберга – если при пальпации в проекции червеобразного отростка аккуратно надавить ладонью на переднюю брюшную стенку, а затем резко отнять руку – боль усилится.
Из клинических анализов информативен лишь общий анализ крови: в нем при флегмонозном процессе будут выявлены воспалительные изменения, которые значительно усугубляются на фоне развития гангренозного аппендицита. УЗИ органов брюшной полости, обзорная рентгенография назначаются только при необходимости дифференциальной диагностики с другой патологией. При подозрении на острый аппендицит обязательно проведение электрокардиографии, так как этот диагноз достаточно часто ошибочно ставится при остром инфаркте миокарда.
Дифференциальный диагноз гнойного аппендицита проводят с почечной коликой и правосторонним пиелонефритом, острой патологией правого яичника, внематочной беременностью (разрыв правой маточной трубы), дивертикулитом Меккеля, различными воспалительными заболеваниями тонкого и толстого кишечника, язвенной болезнью в стадии обострения, особенно с прободением язвы желудка, холециститом, правосторонней пневмонией и плевритом.
Лечение гнойного аппендицита
Лечение патологии только хирургическое. В первые часы заболевания бывает достаточно сложно определиться с медицинским заключением, в этом случае пациент направляется под наблюдение в отделение абдоминальной хирургии, где в течение двух-трех часов должен быть установлен правильный диагноз, проведена предоперационная подготовка. Подготовка к операции включает санитарную обработку (гигиенический душ), профилактику тромбоэмболических осложнений (тугое бинтование конечностей, введение гепарина). Если пациент принимал пищу в течение последних шести часов до операции, производится промывание желудка через зонд. Также нужно опорожнить мочевой пузырь. При необходимости назначаются седативные препараты.
Оперативное вмешательство при неосложненных формах гнойного аппендицита (флегмонозный, гангренозный без перфорации) обычно проводится лапароскопическим методом – частота осложнений после такой операции минимальна, послеоперационный период протекает намного легче, быстрее восстанавливается трудоспособность. На теле не остается грубых рубцов, послеоперационная рана редко воспаляется.
При наличии осложнений (перфорация, перитонит, формирование абсцессов брюшной полости) операцию лучше провести путем классической лапаротомной аппендэктомии, которая позволит осуществить тщательную ревизию брюшной полости, обнаружить абсцессы, спайки, провести санацию очагов инфекции. В послеоперационном периоде рекомендуется соблюдение диеты, ограничение физических нагрузок. Пациент должен наблюдаться у хирурга, осуществлять тщательный уход за послеоперационной раной.
Прогноз и профилактика
Специфической профилактики гнойного аппендицита не существует, рекомендуется правильное питание с употреблением достаточного количества клетчатки, жидкости, санация очагов хронических инфекций. Прогноз при неосложненных формах патологии достаточно благоприятный, но при распространении воспаления значительно ухудшается.
Аппендикулярный абсцесс – отграниченный участок гнойного воспаления брюшины, возникший вследствие деструкции червеобразного отростка. Проявляется на 5-6 сутки после клиники острого аппендицита резким обострением лихорадки и болевого синдрома, тахикардией, интоксикацией, диспепсическими явлениями. Диагноз устанавливают после изучения анамнеза, проведения общего анализа крови, УЗИ и рентгенографии органов брюшной полости. Показана экстренная операция - вскрытие и дренирование гнойника. Назначается антибактериальная и дезинтоксикационная терапия; в последующем производится аппендэктомия.
МКБ-10
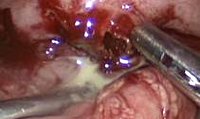
Общие сведения
Аппендикулярный абсцесс является серьезным и опасным осложнением деструктивного острого аппендицита - его флегмонозной, апостематозной, флегмонозно-язвенной или гангренозной форм. Аппендикулярный абсцесс может возникать в позднем периоде заболевания до операции при нагноении аппендикулярного инфильтрата или в послеоперационном периоде вследствие отграничения воспалительного процесса при перитоните. По данным специалистов в сфере абдоминальной хирургии, частота развития аппендикулярного абсцесса при остром аппендиците составляет 1-3% случаев.

Причины
Аппендикулярный абсцесс обычно бывает вызван ассоциацией кишечной палочки, неклостридиальной анаэробной микрофлоры и кокков. Нагноению аппендикулярного инфильтрата с развитием абсцесса способствуют позднее обращение больного за медицинской помощью, несвоевременная диагностика острого аппендицита. После аппендэктомии к развитию аппендикулярного абсцесса могут приводить снижение иммунологической реактивности организма, высокая вирулентность микроорганизмов и их устойчивость к применяемым антибиотикам, иногда - дефекты оперативной техники.
Патогенез
Формирование аппендикулярного инфильтрата обычно происходит на 2-3 день после появления первых признаков острого аппендицита. Воспаление аппендикса не распространяется на всю брюшную полость благодаря защитной физиологической функции брюшины. Отграничение первичного воспалительного очага в слепом отростке от окружающих органов происходит за счет образования фибринозного экссудата, развития спаечного процесса и сращивания самого отростка с петлями толстого кишечника, участком слепой кишки, большим сальником и париетальной брюшиной.
Сформировавшийся аппендикулярный инфильтрат при затухании воспаления в слепом отростке (например, после консервативной терапии) может постепенно рассосаться; при деструкции аппендикса и распространении инфекции за его пределы – нагноиться с образованием абсцесса. Расположение аппендикулярного абсцесса в брюшной полости зависит от локализации слепого отростка: чаще - в правой подвздошной ямке, также может быть ретроцекальное (ретроперитонеальное) или тазовое расположение гнойника.
Симптомы аппендикулярного абсцесса
Начало заболевания проявляется клиникой острого аппендицита с типичным болевым синдромом и повышением температуры тела. Через 2-3 суток от начала приступа в результате отграничения воспаления в слепом отростке острые явления стихают, болевые ощущения приобретают тупой, тянущий характер, снижается температура, отмечается нормализация общего состояния. При пальпации брюшная стенка не напряжена, участвует в дыхательном акте, в правой подвздошной области определяется незначительная болезненность и наличие малоподвижного уплотнения без четких контуров – аппендикуллярного инфильтрата.
Развитие аппендикулярного абсцесса на 5–6 сутки заболевания проявляется ухудшением общего состояния больного, резкими подъемами температуры (особенно вечером), ознобом и потливостью, тахикардией, явлениями интоксикации, плохим аппетитом, интенсивным болевым синдромом пульсирующего характера в правой подвздошной области или внизу живота, нарастанием болей при движении, кашле, ходьбе.
При пальпации отмечаются слабовыраженные признаки раздражения брюшины: брюшная стенка напряжена, резко болезненна в месте локализации аппендикулярного абсцесса (положительный симптом Щеткина-Блюмберга), отстает при дыхании, в правом нижнем квадранте прощупывается болезненное тугоэластичное образование, иногда с размягчением в центре и флюктуацией.
Язык обложен плотным налетом, наблюдаются диспепсические явления: нарушение стула, рвота, вздутие живота; при межкишечном расположении аппендикулярного абсцесса - явления частичной кишечной непроходимости, при тазовом - учащенные позывы на мочеиспускание и опорожнение кишечника, боли при дефекации, выделение слизи из ануса. При прорыве аппендикулярного абсцесса в кишечник отмечается улучшение самочувствия, уменьшение болей, снижение температуры, появление жидкого стула с большим количеством зловонного гноя.
Осложнения
Вскрытие аппендикуллярного абсцесса в брюшную полость приводит к развитию перитонита, сопровождается септикопиемией – появлением вторичных гнойных очагов различной локализации, нарастанием признаков интоксикации, тахикардией, лихорадкой. Среди осложнений встречаются забрюшинные или тазовые флегмоны, гнойный параколит и паранефрит, абсцесс печени, поддиафрагмальный абсцесс, гнойный тромбофлебит воротной вены, спаечная кишечная непроходимость, инфекции мочевых путей, свищи брюшной стенки.
Диагностика
В распознавании аппендикулярного абсцесса важны данные анамнеза, общего осмотра и результаты специальных методов диагностики. При вагинальном или ректальном пальцевом исследовании абдоминальному хирургу иногда удается пропальпировать нижний полюс абсцесса как болезненное выпячивание свода влагалища или передней стенки прямой кишки. Результаты общего анализа крови при аппендикулярном абсцессе показывают нарастание лейкоцитоза со сдвигом лейкоцитарной формулы влево, значительное увеличение СОЭ.
УЗИ брюшной полости проводится для уточнения локализации и размера аппендикулярного абсцесса, выявления скопления жидкости в области воспаления. При обзорной рентгенографии органов брюшной полости определяется гомогенное затемнение в подвздошной области справа и небольшое смещение петель кишечника в сторону срединной линии; в зоне аппендикулярного абсцесса выявляется уровень жидкости и скопление газов в кишечнике (пневматоз). Аппендикулярный абсцесс необходимо дифференцировать с перекрутом кисты яичника, разлитым гнойным перитонитом, опухолью слепой кишки.
Лечение аппендикуллярного абцесса
На стадии инфильтрата экстренная операция по поводу острого аппендицита противопоказана, его лечат консервативно в условиях стационара: назначается строгий постельный режим, в первые 2-3 суток холод на живот, затем – тепло, щадящая диета, антибиотикотерапия. Слабительные и наркотические препараты исключены. Иногда с целью рассасывания инфильтрата назначаются паранефральные новокаиновые блокады. При полном рассасывании аппендикулярного инфильтрата через 1-2 месяца проводят плановую аппендэктомию, так как возможны повторные приступы острого аппендицита, развитие инфильтрата, абсцесса и тяжелых осложнений.
Лечение сформировавшегося аппендикуллярного абсцесса – оперативное: гнойник вскрывают и дренируют, доступ зависит от локализации гнойника. В некоторых случаях при аппендикулярном абсцессе может выполняться его чрескожное дренирование под контролем УЗИ с использованием местной анестезии. Оперативное вскрытие и опорожнение гнойника проводится под общим наркозом правосторонним боковым внебрюшинным доступом.
При тазовом аппендикулярном абсцессе его вскрывают у мужчин через прямую кишку, у женщин – через задний свод влагалища с предварительной пробной пункцией. Гнойное содержимое аппендикулярного абсцесса аспирируют или удаляют тампонами, полость промывают антисептиками и дренируют, используя двухпросветные трубки. Удаление слепого отростка предпочтительно, но если нет такой возможности, его не удаляют из-за опасности распространения гноя в свободную брюшную полость, травмирования воспаленной кишечной стенки, образующей стенку аппендикулярного абсцесса.
В послеоперационном периоде проводится тщательный уход за дренажем, промывание и аспирация содержимого полости, антибиотикотерапия (сочетание аминогликозидов с метронидазолом), дезинтоксикационная и общеукрепляющая терапия. Дренаж остается до тех пор, пока из раны отделяется гнойное содержимое. После удаления дренажной трубки рана заживает вторичным натяжением. Если не была произведена аппендэктомия, ее выполняют планово через 1-2 месяца после стихания воспаления.
Прогноз и профилактика
При отсутствии лечения аппендикуллярный абсцесс может самопроизвольно вскрыться в просвет кишки, брюшную полость или забрюшинное пространство, иногда в мочевой пузырь или влагалище, очень редко через брюшную стенку наружу. Прогноз серьезный, исход заболевания определяется своевременностью и адекватностью оперативного вмешательства. Профилактика аппендикулярного абсцесса заключается в раннем распознавании острого аппендицита и проведении аппендэктомии в первые 2-е суток.
Читайте также:

