Что такое молекулярно биологическое исследование отделяемого из уретры на вирус
Обновлено: 15.04.2024
Исследование проводят методом посева на плотные питательные среды с использованием прибора WASP, Copan, Италия. Идентификацию микроорганизмов проводят методом масс-спектрометрии с помощью прибора Microflex Brucker Daltonik MALDI Biotyper, BRUKER, Германия. Определение чувствительности к антимикробным препаратам проводят диско-диффузионным методом с использованием анализатора ADAGIO, BIO-RAD, Франция; определение чувствительности к бактериофагам – путем посева бактериальной культуры на плотную питательную среду с последующим нанесением бактериофага.
Бактериологическое исследование биоматериала с целью выделения и идентификации условно-патогенных микроорганизмов – возбудителей неспецифических инфекционно-воспалительных заболеваний урогенитального тракта − с определением чувствительности выделенных патогенов к стандартному спектру антимикробных препаратов (антибиотиков, АМП) и бактериофагам.
Синонимы: Genitourinary tract Culture, Routine; Antibiotic Susceptibility and Bacteriophage Efficiency testing.
Микроорганизмы, составляющие нормальную микрофлору мочеполовой системы, составляют её биоценоз. У женщин детородного возраста микробная флора влагалища представлена строгими и факультативными анаэробными микроорганизмами (к ним в большей степени относятся лактобациллы) и значительно в меньшей степени аэробными и микроаэрофильными условно-патогенными бактериями. Другие отделы (полость матки, внутренний канал шейки матки) стерильны.
У девочек до наступления полового созревания преобладает кокковая флора и грамположительные палочки (дифтероиды).
У здоровых мужчин дистальные отделы уретры контаминированы грамположительными кокками и палочками в небольшом количестве. Проксимальные отделы уретры, простата и семявыводящие канальцы стерильны.
Изменение численности того или иного вида микроорганизмов или появление несвойственных данному месту обитания бактерий ведут к возникновению признаков инфекционно-воспалительных заболеваний.
Данный метод включает в себя качественное и полуколичественное бактериологическое исследование биоматериала с целью выделения и идентификации возбудителей инфекционно-воспалительных заболеваний неспецифического характера и определение чувствительности выделенных микроорганизмов к антимикробным препаратам (антибиотикам, АМП).
Антибиотики относятся к лекарственным препаратам, эффективность которых является наиболее очевидной для лечения бактериальной инфекции. Основным ограничением эффективности антимикробных препаратов является способность микроорганизмов формировать устойчивость (резистентность) к их действию. Этот естественный процесс многократно ускоряется при необоснованном и избыточном применении антимикробных препаратов в качестве средств профилактики в медицине, средств самолечения широкими кругами населения.
Учитывая наличие указанных проблем, антимикробный препарат следует назначать только при наличии обоснованных показаний (документированная или предполагаемая бактериальная инфекция) и с учетом результатов определения чувствительности к нему выделенного возбудителя.
В ряде случаев, в условиях растущей антибиотикорезистентности, а также для пациентов, имеющих противопоказания к приему антибиотиков, актуальной альтернативой антибактериальным препаратам служат бактериофаги. В медицине используют их способность разрушать клетки болезнетворных микроорганизмов. Литическое действие бактериофагов строго специфично. В производстве фаговых препаратов учитывают специфичность бактериофагов и готовят поливалентные фаговые препараты – смеси бактериофагов, активных в отношении различных типов возбудителей. При применении бактериофаги не нарушают нормального биоценоза человека, могут применяться в комплексной терапии с другими лекарственными средствами. Бактериофаги не вызывают дисбиоз, аллергию, не подавляют иммунную систему; разрешены к применению у детей с 0 месяцев, у беременных и в период лактации. При необходимости использования бактериофагов в лечебных и/или профилактических целях необходимо проводить оценку чувствительности к ним возбудителя.
- условно-патогенные микроорганизмы: энтеробактерии, неферментирующие грамотрицательные бактерии, стрептококки, энтерококки, стафилококки, коринеформные бактерии и дрожжеподобные грибы.
С какой целью проводят посев отделяемого половых органов на микрофлору, определение чувствительности к антимикробным препаратам и бактериофагам
Исследование проводят для определения бактериальной природы инфекционно-воспалительного заболевания неспецифического характера, обоснования рациональной антибиотикотерапии и подбора препаратов бактериофагов.
При заборе соскоба или мазка из уретры специальной щеточкой, зондом берется биоматериал (слизь, отделяемое) для его последующего изучения в микроскоп. Если полученный от пациента материал наносится на предметное стекло без изменений, то такой препарат называют нативным.
Иногда его закрепляют и окрашивают, для этого чаще всего используется окраска по Граму или метиленовый синий. Окрашивание облегчает визуализацию в микроскоп гонококков, трихомонад, лейкоцитов, эпителиальных клеток.
Однако, отделяемое уретры не всегда наносят на стекло. Для диагностики таких ЗППП, как генитальный герпес, хламидиоз, микоплазмоз, такой способ не подходит.
В этом случае материал вносится в пробирку, пробирка закрывается и доставляется в лабораторию для проведения ПЦР. У мужчин с симптомами заболеваний мочеполовых органов обычно выполняют оба вида исследований: и ПЦР, и обычную микроскопию.
1. Показания к забору материала
Показаниями для взятия соскоба и урогенитального мазка из уретры у мужчин являются:
- 1 Болезненное мочеиспускание.
- 2 Учащение мочеиспускания.
- 3 Наличие слизистых, слизисто-гнойных или творожистых выделений (слизь, гной, серозный выпот).
- 4 Покраснение, отек тканей вокруг уретры и другие симптомы уретрита.
- 5 Сыпь на головке и крайней плоти полового члена.
- 6 Отек, покраснение и другие признаки воспаления головки полового члена и крайней плоти (баланит, баланопостит, постит).
- 7 Отек и другие признаки воспаления яичек и их придатков, семенных пузырьков.
- 8 Увеличение паховых лимфоузлов.
- 9 Отсутствие симптомов у мужчины, но наличие вышеперечисленных симптомов ЗППП у полового партнера. Нередко у мужчин ИППП протекают бессимптомно, в то время как женщина имеет ярко-выраженную симптоматику.
- 10 Ежегодный скрининг и диспансеризация половых инфекций рекомендуются каждому молодому мужчине, имеющему более 1 партнера/год, даже при использовании презервативов.
- 11 Бесплодие в паре, прерывание беременности на любых сроках у женщины в паре.
- 12 Подготовка женщины к предстоящей беременности также может быть показанием для диагностики ЗППП у будущего отца.
Нередко у мужчин половые инфекции протекают бессимптомно, но приводят к развитию заболевания у женщины.
Пациенту необходимо понимать, что на точность результата влияет множество условий: правильная подготовка больного к исследованию, техника забора материала и приготовления мазка, сроки и условия транспортировки материала в лабораторию.
2. Подготовка к сдаче анализа
Важно правильно подготовиться к взятию мазка:

Рисунок 1 – Направление на микроскопическое исследование отделяемого из уретры у мужчин
3. Как берется соскоб из уретры?
Процедура приготовления препарата представляет собой нанесение полученного с поверхности слизистой уретры отделяемого на предметное стекло. Для более детального исследования под микроскопом мазок может быть окрашен специальными красителями.
- 1 Как правило, забор материала для мазка осуществляется в положении стоя, с приспущенным бельем.
- 2 При помощи салфетки удаляется слизь с наружного отверстия уретры, в отверстие вводится специальная щетка, зонд для соскоба со слизистой.
- 3 При отсутствии выделений пациента просят помассировать мочеиспускательный канал от основания полового члена до головки.
- 4 Щеточка вводится вглубь уретры на 2 см. Не стоит выполнять вращающие движения зондом, так как данная манипуляция сопровождается выраженными болевыми ощущениями.
- 5 Полученный материал наносится на предметные стекла и маркируется.
- 6 Для выявления подвижных трихомонад готовится нативный препарат: к нанесенному на предметное стекло материалу добавляется физраствор (37°С). Данный метод применим при наличии у мужчины обильных выделений из мочеиспускательного канала.
- 7 Для последующей микроскопии в лаборатории стекла должны высушиваться на воздухе и маркироваться. При отсроченном исследовании может выполняться фиксация полученного биоматериала на стекле.
Современные лаборатории предлагают проведение комплексного исследования отделяемого из уретры: микроскопия простого мазка в сочетании с бакпосевом и определением ДНК наиболее частых возбудителей половых инфекций при помощи ПЦР.
| Возбудители |
|---|
| Chlamydia trachomatis |
| Mycoplasma hominis |
| Mycoplasma genitalium |
| Ureaplasma urealyticum, Ureaplasma parvum |
| Neisseria gonorrhoae |
| Trichomonas vaginalis |
| Gardnerella vaginalis |
| Candida albicans |
| Герпес-вирус человека 1 и 2 типа |
| Вирусы папилломы человека высокоонкогенные (16,18 и др.) и низкоонкогенные (6,11 и др.) |
4. Болезненность процедуры
Забор отделяемого для микроскопии мазка и ПЦР сопровождается режущими болями в области мочеиспускательного канала. После взятия материала боль проходит в течение нескольких минут. Рези и жжение в уретре могут появляться в начале мочеиспускания в течение нескольких часов после процедуры.
Прием Канефрона, Цистона, Фитолизина или урологических сборов, обильное питье компотов и морсов помогут облегчить неприятные симптомы. Лучше отказаться от пряностей, алкоголя, копченостей на 2-3 дня, тогда продукты метаболизма в выделяемой моче не будут сильно раздражать поврежденную слизистую оболочку уретры.
5. Нормальные результаты
Следует отметить, что наиболее правильную расшифровку полученных результатов мазка на флору может выполнить врач-уролог.

Таблица 2 - Нормальные показатели при микроскопии мазка на флору у мужчин
- 1 Эпителий. В норме в общем мазке определяется небольшое количество эпителия мочеиспускательного канала (плоский, реже цилиндрический, количество клеток эпителия не более 5-10 в поле зрения). Обнаружение клеток переходного эпителия наблюдается при простатите и воспалении простатической части уретры. Превышение нормальных значений наблюдается при остром и хроническом воспалительном процессе.
- 2 Уровень лейкоцитов менее 4-5 в поле зрения свидетельствует об отсутствии воспалительного процесса. Повышение уровня лейкоцитов указывает на воспалительный процесс в урогенитальном тракте и требует более глубокого обследования пациента (ПЦР).
- 3 Слизь. Большое количество слизи в общем мазке (++ или +++) наблюдается при воспалении.
- 4 Микрофлора. Большая часть микроорганизмов, попадающих на слизистые уретры, удаляется с током мочи. Организмы, которые смогли прикрепиться к эпителию, размножиться в окружающих условиях, являются микрофлорой уретры. Развитие инфекционного процесса сопровождается воспалительным ответом и повышением числа лейкоцитов в мазке. У мужчин на слизистой уретры в норме могут определяться S. epidermidis, Streptococcus spp., Corynebacterium spp. в небольшом количестве. Нормальная микрофлора очень чувствительна к местным и общим изменениям в организме.
- 5 Трихомонады и гонококки в норме не должны быть обнаружены при микроскопии. Их обнаружение свидетельствует о трихомониазе и гонорее.
- 6 В норме может определяться малое количество внеклеточных диплококков, уточнение их вида производится с помощью ПЦР.
- 7 Грибы рода Candida не должны обнаруживаться при микроскопии.
- 8 Ключевые клетки и гарднереллы в общем мазке визуализируются при гарднереллезе (баквагинозе).
6. Уретрит
Диагноз "уретрит" подтверждается при выявлении 4 и более лейкоцитов в поле зрения микроскопа.
Микроскопия мазка из уретры позволяет диагностировать воспалительный процесс в мочеиспускательном канале, оценить количество и вид эпителиальных клеток, а также определить патогенные микроорганизмы (гонококки и трихомонады).
При наличии патологических изменений и отклонений от нормальных значений мужчине назначаются дополнительные методы лабораторной диагностики (чаще ПЦР, реже бакпосев).
7. Мазок из уретры в диагностике ИППП
7.1. Гонорея
Возбудители гонореи – Neisseria gonorrhoeae (гонококки Нейссера), бобовидные кокки, расположенные попарно, вогнутыми сторонами друг к другу.
Гонококки выявляются при:
- Микроскопии окрашенного препарата (окраска по Граму, окраска метиленовым синим). Результат может быть положительным (обнаружены) или отрицательным (не обнаружены).
- ПЦР. Результат ПЦР может быть положительным или отрицательным.
- Бакпосеве (посев на шоколадный агар). Метод используется для постановки диагноза у детей вне зависимости от результатов микроскопии, при выявлении грамотрицательных диплококков в мазке и отсутствии клинических проявлений.
Гонококковый уретрит подтверждается при следующих результатах:
- 1 Отсутствие/снижение уровня нормальной микрофлоры.
- 2 Повышение числа полиморфноядерных, не разрушенных лейкоцитов (более 4-5).
- 3 Выявление внутриклеточных диплококков (располагаются внутри фагоцитов).
- 4 Выявление внеклеточных диплококков.
7.2. Трихомониаз
Возбудитель – влагалищная трихомонада, Trichomonas vaginalis, простейшее. Для обнаружения трихомонад необходимо исследовать свежесобранный материал из уретры.
Для подтверждения трихомониаза у мужчин используются:
7.3. Хламидиоз
Хламидии трахоматис плохо видны в обычный микроскоп, поэтому материал, полученный при соскобе из уретры, исследуется методом ПЦР. Информативность и достоверность такого анализа при правильной подготовке (см. выше) очень высоки.
При хламидиозе и хламидийном уретрите возможны следующие результаты:
- 1 При изучении простого мазка в микроскоп выявляется увеличение количества лейкоцитов (4 и более в поле зрения).
- 2 Количество эпителиальных клеток может быть увеличено или в пределах нормы.
- 3 При ПЦР - ДНК хламидий трахоматис обнаружены.
7.4. Генитальный герпес
Исследование на генитальный герпес проводится в условиях специализированной лаборатории. Микроскопия с применением обычных методов окрашивания препаратов не применима ввиду низкой чувствительности и специфичности. Основные методы диагностики – иммунолюминесцентный (РИФ), молекулярно-генетический (ПЦР) методы.
7.5. Папилломавирусная инфекция
В лабораторной диагностике ВПЧ применяют исключительно молекулярно-биологические методы (ПЦР). Микроскопия препаратов, окрашенных по Папаниколау, характеризуется низкой чувствительностью.
Характерные цитологические признаки ВПЧ: наличие койлоцитов (клетки с неоднородными гиперхромными ядрами, перинуклеарно определяется более светлый ободок цитоплазмы), потеря ядер. Описанные морфологические изменения клеток должны быть подтверждены молекулярно-биологическими методами (ПЦР).
8. Неспецифический уретрит
Если у мужчины по результатам микроскопии наблюдается воспалительный процесс, но возбудители ИППП (гонококки, хламидии, микоплазмы, уреаплазмы, трихомонады и др.) не обнаружены, то говорят о неспецифическом уретрите.
В основе развития данной формы уретрита лежат факультативные и анаэробные бактерии (стафилококки, стрептококки, Enterobacteriae), гарднереллы, грибки кандиды.
Диагноз неспецифического уретрита – диагноз исключения, который ставится после отрицательных результатов на половые инфекции как у пациента, так и у его полового партнера - женщины.
- 1 Более 4-5 лейкоцитов в поле зрения микроскопа (увеличение ×1000), в не менее, чем 5 полях зрения.
- 2 При хроническом неспецифическом уретрите в мазке на флору определяются преимущественно лимфоциты.
9. Что делать после получения результатов?
Нередко пациенты с симптомами ИППП используют в качестве основного источника информации Рунет, находят платные лаборатории, в которых можно пройти обследование без направления врача.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Полимеразную цепную реакцию (ПЦР, PCR) изобрёл в 1983 году Кэри Мюллис (американский учёный). Впоследствии он получил за это изобретение Нобелевскую премию. В настоящее время ПЦР-диагностика является, одним из самых точных и чувствительных методов диагностики инфекционных заболеваний.
Полимеразная цепная реакция (ПЦР) — экспериментальный метод молекулярной биологии, способ значительного увеличения малых концентраций определённых фрагментов нуклеиновой кислоты (ДНК) в биологическом материале (пробе).
В основе метода ПЦР лежит многократное удвоение определённого участка ДНК при помощи ферментов в искусственных условиях (in vitro). В результате нарабатываются количества ДНК, достаточные для визуальной детекции. При этом происходит копирование только того участка, который удовлетворяет заданным условиям, и только в том случае, если он присутствует в исследуемом образце.
Кроме простого увеличения числа копий ДНК (этот процесс называется амплификацией), ПЦР позволяет производить множество других манипуляций с генетическим материалом (введение мутаций, сращивание фрагментов ДНК), и широко используется в биологической и медицинской практике, например, для диагностики заболеваний (наследственных, инфекционных), для установления отцовства, для клонирования генов, введения мутаций, выделения новых генов.
Специфичность и применение
ПЦР позволяет диагностировать наличие долго растущих возбудителей, не прибегая к трудоёмким микробиологическим методам, что особенно актуально в гинекологии и урологии при диагностике урогенитальных инфекций, передающихся половым путем (ИППП).
-
Исследование урогенитального тракта методом ПЦР на ИППП ;
-
тест методом ПЦР на коронавирус Covid-19, мазок из носа и зева на определение РНК вируса SARS-CoV-2;
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
Особенно эффективен метод ПЦР для диагностики трудно культивируемых, некультивируемых и скрыто существующих форм микроорганизмов, с которыми часто приходится сталкиваться при латентных и хронических инфекциях, поскольку этот метод позволяет избежать сложностей, связанных с выращиванием таких микроорганизмов в лабораторных условиях.
Применение ПЦР-диагностики также очень эффективно в отношении возбудителей с высокой антигенной изменчивостью и внутриклеточных паразитов. Методом ПЦР возможно выявление возбудителей не только в клиническом материале, полученном от больного, но и в материале, получаемом из объектов внешней среды (вода, почва и т. д.). В урологической и гинекологической практике - для выявления хламидиоза, уреаплазмоза, гонореи, герпеса, гарднереллёза, микоплазменной инфекции, ВПЧ - вирусов папилломы человека; в пульмонологии - для дифференциальной диагностики вирусных и бактериальных пневмоний, туберкулёза; в гастроэнтерологии - для выявления хеликобактериоза; в клинике инфекционных заболеваний - в качестве экспресс-метода диагностики сальмонеллёза, дифтерии, вирусных гепатитов В, С и G; в гематологии - для выявления цитомегаловирусной инфекции, онковирусов.
Специфичность ПЦР основана на образовании комплементарных комплексов между матрицей и праймерами - короткими синтетическими олигонуклеотидами длиной 18 - 30 букв. Каждый из праймеров сопоставим (комплементарен) с одной из цепей двуцепочечной матрицы, обрамляя начало и конец амплифицируемого участка.
После соединения (гибридизации) матрицы с праймером (отжиг), последний служит затравкой для ДНК-полимеразы при синтезе комплементарной цепи матрицы.
Проведение ПЦР
Для проведения ПЦР в простейшем случае требуются следующие компоненты:
- ДНК-матрица, содержащая тот участок ДНК, который требуется амплифицировать;
- два праймера, комплементарные концам требуемого фрагмента;
- термостабильная ДНК-полимераза;
- дезоксинуклеотидтрифосфаты (A, G, C, T);
- ионы Mg2+, необходимые для работы полимеразы;
- буферный раствор.
ПЦР проводят в амплификаторе — приборе, обеспечивающем периодическое охлаждение и нагревание пробирок, обычно с точностью не менее 0,1°C. Чтобы избежать испарения реакционной смеси, в пробирку добавляют высококипящее масло, например, вазелиновое. Добавление специфичеких ферментов может увеличить выход ПЦР-реакции.
Ход реакции
Обычно при проведении ПЦР выполняется 20 - 35 циклов, каждый из которых состоит из трех стадий. Двухцепочечную ДНК-матрицу нагревают до 94 - 96°C (или до 98°C, если используется особенно термостабильная полимераза) на 0,5 - 2 минуты, чтобы цепи ДНК разошлись. Эта стадия называется денатурацией — разрушаются водородные связи между двумя цепями. Иногда перед первым циклом проводят предварительный прогрев реакционной смеси в течение 2 - 5 минут для полной денатурации матрицы и праймеров.
Когда цепи разошлись, температуру понижают, чтобы праймеры могли связаться с одноцепочечной матрицей. Эта стадия называется отжигом. Температура отжига зависит от праймеров и обычно выбирается на 4 - 5°С ниже их температуры плавления. Время стадии — 0,5 - 2 минут.
ДНК-полимераза реплицирует матричную цепь, используя праймер в качестве затравки. Это — стадия элонгации. Температура элонгации зависит от полимеразы. Часто используемые полимеразы наиболее активны при 72°C. Время элонгации зависит как от типа ДНК-полимеразы, так и от длины амплифицируемого фрагмента. Обычно время элонгации принимают равным одной минуте на каждую тысячу пар оснований. После окончания всех циклов часто проводят дополнительную стадию финальной элонгации, чтобы достроить все одноцепочечные фрагменты. Эта стадия длится 10 - 15 мин.
Подготовка материала к исследованию и транспорт его в лабораторию
Для успешного проведения анализа важно правильно собрать материал у пациента и правильно провести его подготовку. Известно, что в лабораторной диагностике большинство ошибок (до 70%) совершается именно на этапе пробоподготовки. Для взятия крови в лаборатории ИНВИТРО в настоящее время применяются вакуумные системы, которые с одной стороны минимально травмируют пациента, а с другой - позволяют произвести взятие материала таким образом, что он не контактирует ни с персоналом, ни с окружающей средой. Это позволяет избежать контаминации (загрязнения) материала и обеспечивает объективность анализа ПЦР.
ДНК – дезоксирибонуклеиновая кислота - биологический полимер, один из двух типов нуклеиновых кислот, обеспечивающих хранение, передачу из поколения в поколение и реализацию генетической программы развития и функционирования живых организмов. Основная роль ДНК в клетках — долговременное хранение информации о структуре РНК и белков.
РНК– рибонуклеиновая кислота - биологический полимер, близкий по своему химическому строению к ДНК. Молекула РНК построена из тех же мономерных звеньев - нуклеотидов, что и ДНК. В природе РНК, как правило, существует в виде одиночной цепочки. У некоторых вирусов РНК является носителем генетической информации. В клетке играет важную роль при передаче информации от ДНК к белку. РНК синтезируется на ДНК-матрице. Процесс этот называется транскрипцией. В ДНК имеются участки, где содержится информация, ответственная за синтез трех видов РНК, различающихся по выполняемым функциям: информационной или матричной РНК (мРНК), рибосомальной (рРНК) и транспортной (тРНК). Все три вида РНК тем или иным способом участвуют в синтезе белка. Однако информация по синтезу белка содержится только в мРНК.
Нуклеоти́ды - основная повторяющаяся единица в молекулах нуклеиновых кислот, продукт химического соединения азотистого основания, пятиуглеродного сахара (пентозы) и одной или нескольких фосфатных групп. Нуклеотиды, представленные в нуклеиновых кислотах, содержат одну фосфатную группу. Они называются по содержащемуся в них азотистому основанию - адениновый (A), содержащий аденин, гуаниновый (G) - гуанин, цитозиновый (C) - цитозин, тиминовый (Т) - тимин, урациловый (U) - урацил. В состав ДНК входят 4 типа нуклеотидов - A, T, G, C, в состав РНК также 4 типа - A, U, G, C. Сахаром в составе всех нуклеотидов ДНК является дезоксирибоза, РНК - рибоза. При образовании нуклеиновых кислот нуклеотиды, связываясь, образуют сахаро-фосфатный остов молекулы, по одну сторону которого находятся основания.
Праймер – котроткая ДНК, используемая для репликации матричной цепи. Каждый из праймеров комплементарен одной из цепей двуцепочечной матрицы, обрамляя начало и конец амплифицируемого участка.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер
Определение ДНК вируса папилломы человека: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показание к назначению исследования
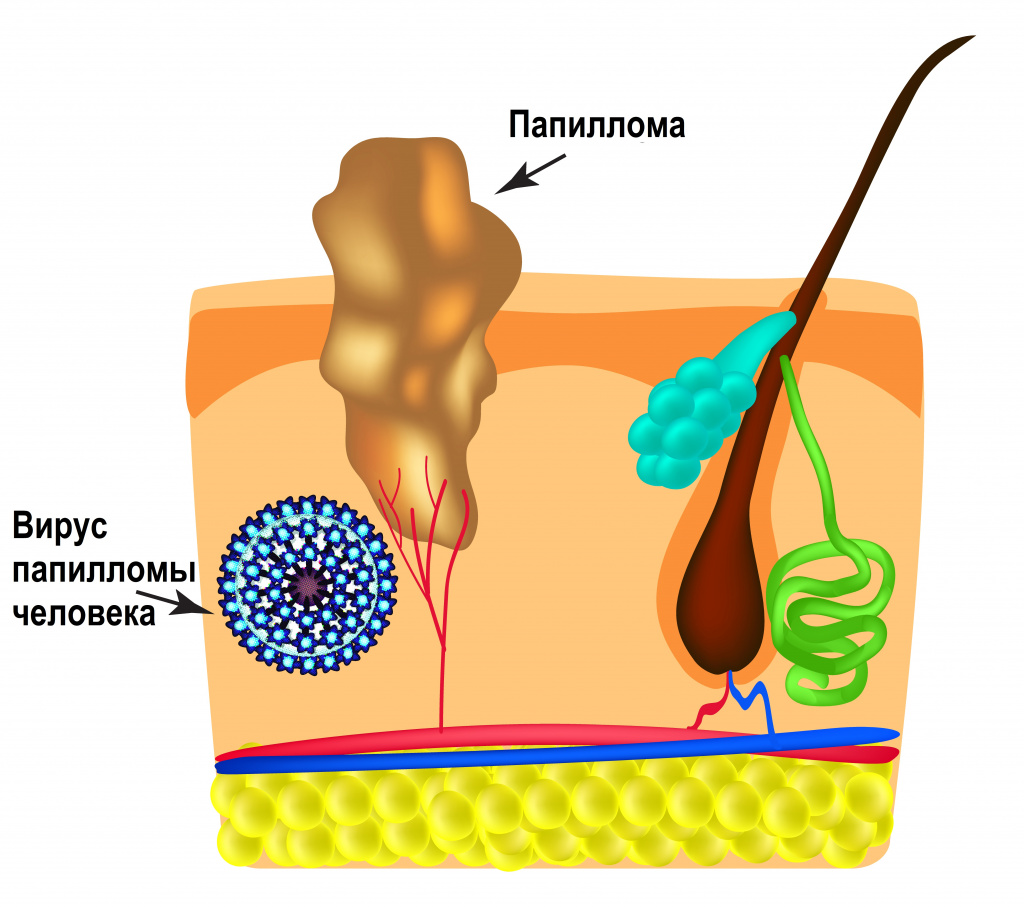
Вирусы папилломы человека (ВПЧ) - это группа генетически разнообразных ДНК-содержащих вирусов, относящихся к семейству Papillomaviridae и поражающих эпителий кожных покровов и слизистых оболочек ротовой полости и аногенитальной зоны.
Инфицирование вирусом папилломы человека клинически может проявляться остроконечными кондиломами, папилломами или злокачественной трансформацией клеток. По данным, которые приводит Всемирная организация здравоохранения, 50-80% населения инфицировано ВПЧ, а 5-10% из них имеют клинические проявления заболевания.
Наследственный материал (геном) вируса папилломы человека заключен в белковую оболочку, состоящую из больших (L1) и малых (L2) структурных белков. В зависимости от строения генома L1 были выявлены и описаны различные типы вируса папилломы человека. К настоящему времени выявлено и описано более 200 генотипов вируса папилломы человека, около 45 из них могут инфицировать эпителиальный слой урогенитального тракта.
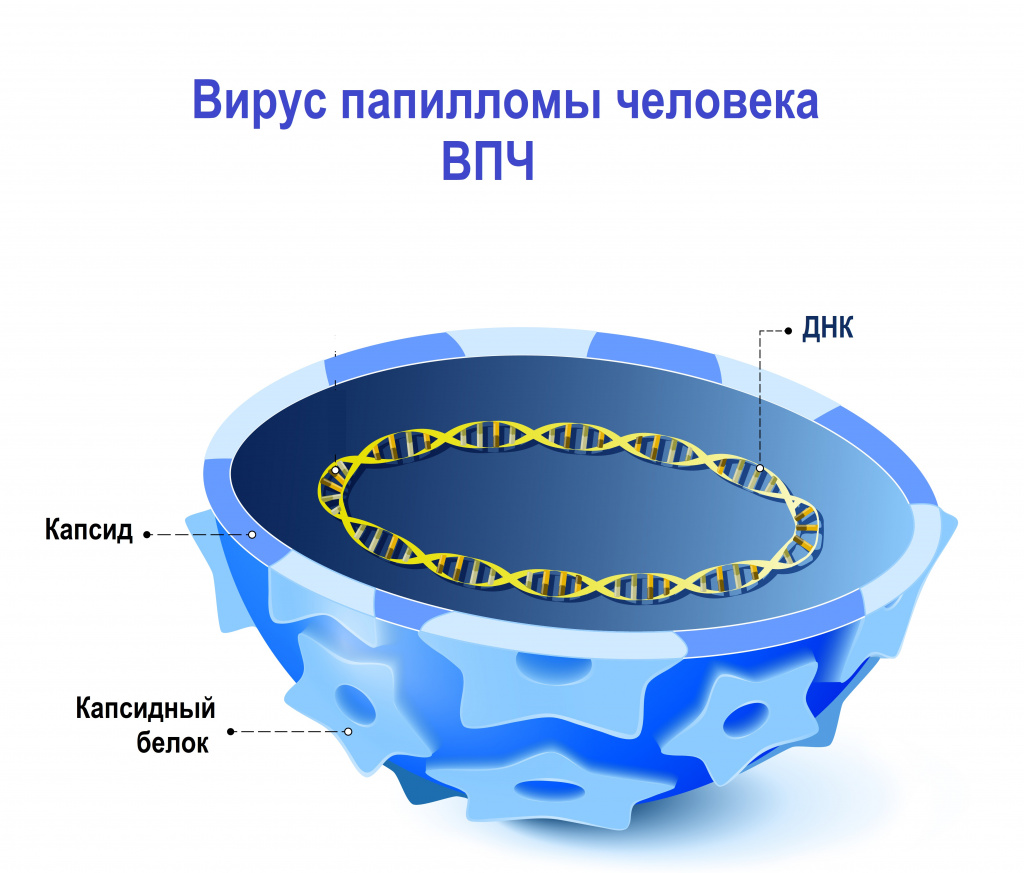
ВПЧ обладает тропностью (свойством поражать определенные органы и/или ткани) к коже и слизистым оболочкам. Источником возбудителя инфекции является больной человек или вирусоноситель.
Основной путь передачи возбудителя - половой (генитально-генитальный, мануально-генитальный, орально-генитальный), однако возможна передача и при соприкосновении (при кожном контакте). Кроме того, ВПЧ может передаваться от матери плоду во время родов.
Риск передачи при однократном половом контакте равен 80% - особенно у девушек, не достигших половой зрелости, из-за особенностей строения эпителия шейки матки в юном возрасте.
Факторы, способствующие инфицированию вирусом папилломы человека и развитию заболевания:
- раннее начало половой жизни;
- частая смена половых партнеров;
- сопутствующая урогенитальная инфекция и нарушение биоценоза влагалища;
- частые роды и аборты;
- иммунодефицитные состояния;
- генетическая предрасположенность и гормональные факторы.
Интервал между инфицированием ВПЧ и инвазивным (проникающим) раком составляет около 10 лет или более.
Инвазивному раку предшествуют предраковые поражения шейки матки, вульвы, влагалища, анального канала, полового члена различной степени тяжести.
Вирус папилломы человека не проникает в кровь, поэтому инфекционный процесс протекает без развития воспалительной реакции.
Выделяют вирусы высокого онкогенного (или канцерогенного) риска (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого онкогенного риска (типы 6, 11, 42, 43, 44).
Типы ВПЧ низкого канцерогенного риска связаны с развитием остроконечных кондилом, папиллом и дисплазиями легкой степени. Типы ВПЧ высокого канцерогенного риска, наряду с остроконечными кондиломами и дисплазиями, также могут вызывать злокачественную трансформацию эпителия, приводя к развитию рака.
Например, высокоонкогенные типы ВПЧ 16 и 18 вызывают в 70% случаев рак шейки матки, в 80% рак вульвы и влагалища, в 92% анальный рак, в 95% рак ротовой полости, в 89% рак ротоглотки, в 63% рак полового члена. Генотипы ВПЧ 6 и 11 обуславливают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза.
Таким образом, дифференцированное определение ДНК вируса папилломы человека назначают в следующих случаях:
- для подтверждения ВПЧ при наличии папилломатозных разрастаний и изменений на слизистых оболочках половых органов;
- для скрининга (обследования лиц, не считающих себя больными) с целью выявления скрыто протекающего заболевания;
- для контроля эффективности проводимой терапии.
- с 21 года до 29 лет - не реже 1 раза в 3 года;
- с 30 до 69 лет - не реже 1 раза в 5 лет.
Высокая сексуальная активность предполагает проведение скрининга с18 лет.
Подготовка к процедуре
Обследование женщин целесообразно проводить в первую половину менструального цикла, но не ранее 5-го дня. Допустимо обследование во второй половине цикла, но не позднее, чем за 5 дней до предполагаемого начала менструации.
Накануне и в день обследования пациентке не рекомендуется спринцевать влагалище. Забор биоматериала не следует осуществлять ранее 24-48 часов после полового контакта, интравагинального УЗИ и кольпоскопии.
Соскоб из уретры проводят до или через 2-3 часа после мочеиспускания.
Мужчинам необходимо исключить половые контакты за 1–2 суток до взятия мазка (соскоба). Нельзя мочиться в течение 1,5-2 часов до процедуры.
Срок исполнения
До 2 рабочих дней, указанный срок не включает день взятия биоматериала.
Что может повлиять на результат
В случае несоблюдения правил подготовки полученный результат может быть некорректным.
Дифференцированное определение ДНК ВПЧ (вируса папилломы человека, Humanpapillomavirus, HPV) 21 типа (6, 11, 16, 18, 26, 31, 33, 35, 39, 44, 45, 51, 52, 53, 56, 58, 59, 66, 68, 73, 82) + КВМ
Синонимы: Анализ урогенитального соскоба на ВПЧ. HPV DNA, 21 Types, Scrape of Urogenital Epithelial Cells. Краткое описание исследования «Дифференцированное определение ДНК ВПЧ (Вирус папилломы человека, Human papillomavirus, HPV) 21 типа (6, 11, 16, 18, 26, 31, 33, 35, 39.
Исследуемый материал: соскоб эпителиальных клеток урогенитального тракта.
Форма представления результатов: количественный результат по каждому выявляемому показателю.
Единицы измерения: логарифм копий ДНК ВПЧ на 105 эпителиальных клеток (lg копий ДНК/105 эпит. клеток).
До проведения тестов по выявлению ДНК ВПЧ выполняется контроль взятия материала (КВМ). Если в пробе значение КВМ неудовлетворительное (менее 4 lg (10000) копий ДНК человека в пробе), исследование ДНК ВПЧ не проводится и рекомендуется повторное взятие биологического материала.
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Расшифровка показателей
Количественный формат теста позволяет выявить вирус, оценить степень риска и возможное наличие предраковых изменений при высокой вирусной нагрузке.
Интерпретация положительного результата
В анализируемом образце биологического материала обнаруженная ДНК, специфичная для вируса папилломы человека исследуемых типов в выявленной концентрации, свидетельствует о наличии возбудителя.
Если абсолютное содержание ВПЧ превышает клинически значимое, напротив обнаруженного штамма вируса указывается его концентрация. Чем выше значение, тем выше риск развития болезней, вызываемых вирусом папилломы человека.
Рост вирусной нагрузки через 3, 6 и 9 мес. после проведенного лечения свидетельствует о возможности рецидива.
- генотипы низкого онкогенного риска: 6, 11, 44;
- генотипы высокого онкогенного риска: 16, 18, 26, 31, 33, 35, 39, 45, 51, 52, 53, 56, 58, 59, 66, 68, 73, 82.
Выявление нескольких генотипов вируса предполагает менее благоприятный прогноз течения заболевания и более высокий риск персистенции.
При обнаружении 16 и 18 генотипов рекомендуется проводить кольпоскопическое обследование, не откладывая.
При выявлении других типов высокого риска назначают цитологическое обследование, а при его положительном результате - кольпоскопию.
Дополнительное обследование при отклонении от нормы
Врач интерпретирует результат анализа с учетом данных о пациенте и болезни, заключений осмотра, цитологического и гистологического исследований.
Гинеколог, уролог или проктолог может назначить дополнительные исследования:
-
цитологическое исследование биоматериала соскобов вульвы и влагалища, кроме шейки матки (окрашивание по Папаниколау, Рар-тест);
В цитологическом методе диагностики для окрашивания биологического материала используют несколько способов окраски. Применение определённого метода окрашивания позволяет решить специфические задачи. Каждый метод окрашивания имеет свои особенности, специфику, например, характер окрашивания ядра, ц.
Читайте также:

