Что такое острый гепатит в без дельта агента
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Хронический гепатит В – хроническое заболевание печени, продолжающееся более 6 месяцев, в основе которого лежит инфицирование и поражение печени вирусом гепатита В (HBV), проявляющееся воспалительными, некротическими и фибротическими изменениями печеночной ткани различной степени тяжести.
Острый гепатит В – острое инфекционное заболевание, вызываемое вирусом гепатита В (HBV). Характеризуется острым поражением печени и интоксикацией (с желтухой (35%) или без нее (65%)) и протекает с выраженным многообразием клинических проявлений и исходов: от выздоровления (около 90% пациентов) до развития хронического гепатита В, цирроза печени и гепатоцеллюлярной карциномы (печеночно-клеточного рака).
Гепатит B относится к заболеваниям, представляющим потенциальную угрозу для жизни, и является одной из основных проблем здравоохранения во всем мире.
Причины появления вирусного гепатита В
Заболевание имеет преимущественно парентеральный механизм передачи, то есть возбудитель попадает непосредственно в кровь: например, во время переливания крови, инвазивных исследований, оперативных вмешательств, гемодиализа и т.д.
В последние годы врачи констатируют увеличение полового пути передачи вируса. У 25% пациентов не удается установить источник заражения.
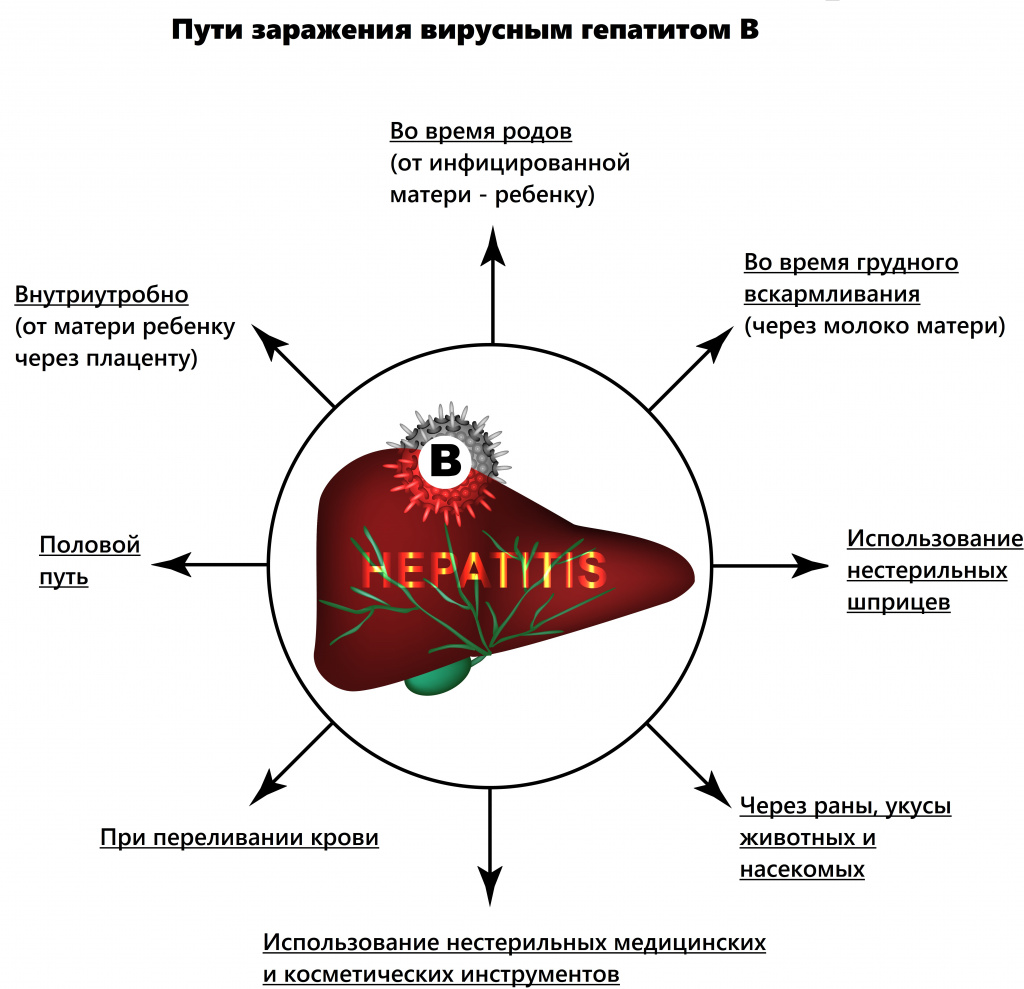
В группу риска входят гомосексуалисты, медицинские работники, члены семьи носителя HBV, пациенты с хроническими заболеваниями кожи. При развитии острого гепатита В в первом и втором триместрах беременности вероятность заражения плода небольшая, в третьем триместре инфицирование почти закономерно (вертикальный путь заражения).
Возбудитель заболевания - вирус из семейства гепаднавирусов, содержащий ДНК. Структура вируса:
- ядерный антиген (НВсАg);
- антиген инфекционности (НВеАg);
- поверхностный антиген (HBsAg);
- поверхностные белки для связывания с рецепторами гепатоцита (preS1-Ag и preS2-Ag);
- Х-антиген (НВхАg), регуляторный белок, усиливающий синтез вирусных белков.
Есть предположение, что именно он ответственен за канцерогенез и развитие гепатоцеллюлярной карциномы;
- вирусный гепатит В легкой степени;
- вирусный гепатит В средней степени тяжести;
- вирусный гепатит В тяжелый.
- острый (молниеносный) гепатит;
- хронический гепатит.
Инкубационный период
Продолжительность периода составляет в среднем от 30 до 180 дней. В течение этого времени пациент может предъявлять жалобы на головную боль, тошноту, хроническую усталость, ухудшение памяти и снижение аппетита. В некоторых случаях наблюдается вечернее незначительное повышение температуры тела.
Для этого периода развития заболевания характерны появление рвоты, изжоги, отрыжки, вздутие живота, боли в суставах и в мышцах, температура тела может повышаться до 38,00С.
Наблюдаются кожный зуд, желтуха, кровоизлияния на коже и кровоточивость десен, потемнение мочи и обесцвечивание кала, увеличивается печень, нарушается сон, пациент испытывает сильные головные боли, снижается артериальное давление, учащается сердцебиение, наблюдаются отеки ног.
При переходе гепатита в хроническую форму симптоматические проявления уменьшаются и наступает период ремиссии. Однако каждое новое обострение вирусного гепатита В протекает тяжелее предыдущего, что связано с разрушением ткани печени, которое постепенно приводит к развитию цирроза и печеночной недостаточности.
Переход гепатита В в цирроз
Для этой стадии характерно расстройство психики, наблюдаются кровотечения в области пищевода, желудка и прямой кишки, развивается асцит (в брюшной полости присутствует свободная жидкость), кожа становится бледной, печень уменьшается и становится плотной.
Диагностика
Лабораторные методы исследования – это первый этап диагностики заболевания.
В общем анализе крови может наблюдаться повышение лейкоцитов (более 9-11*109/л), сдвиг лейкоцитарной формулы влево и увеличение СОЭ (скорости оседания эритроцитов) более 30-40 мм/ч.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Хронический гепатит В — воспалительное заболевание печени, вызванное вирусом гепатита В, текущее без улучшения в течение 6 мес и более.
Классификация
Этиология и патогенез
Этиология
Возбудитель - ДНК-содержащий вирус диаметром 42 нм семейства Неpadnaviridae. Липопротеидная оболочка содержит поверхностный антиген (НВsAg), в структуру нуклеокапсида входят ДНК, ДНК-полимераза, протеинкиназа, ядерный антиген (НВcAg) и его секретируемая субъединица (НВeAg).
Вирусы не оказывают прямого цитопатического действия на печёночные клетки. Ведущая роль в патогенезе повреждения печени принадлежит Т-клеточным иммунным реакциям. НВV обладает способностью к репликации в мононуклеарных фагоцитах. Внепечёночные проявления инфекции (например, кожная сыпь, артралгии, гломерулонефрит, миокардит, узелковый периартериит и др.) представляют собой иммунокомплексные синдромы.
Хронизация острого гепатита В обусловлена слабым гуморальным (низкая продукция анти-НВs приводит к персистенции внеклеточного вируса) и клеточным иммунным ответом (низкая продукция сенсибилизированных к НВcAg Т-хелперов и цитотоксических Т-лимфоцитов обусловливает персистенцию внутриклеточного вируса).
Эпидемиология
В мире насчитывают 300-400 млн человек инфицированных вирусом гепатита В. Распространённость носительства вируса варьирует в различных регионах:
Клиническая картина
Cимптомы, течение
Специфические симптомы хронического гепатита В отсутствуют. В большинстве случаев клинических признаков заболевания нет. Ряд пациентов имеют повышенную утомляемость, мышечные и суставные боли, клинические проявления цирроза печени. У отдельных больных могут быть внепечёночные проявления: узелковый периартериит, гломерулонефрит, криоглобулинемия, папулезный акродерматит, апластическая анемия и др.
Диагностика
На доцирротической стадии малоинформативно, может бьггь незначительная гепатомегалия. Появление желтухи, спленомегалии, телеангиэктазий указывает на декомпенсацию функции печени или присоединение острого гепатита другой этиологии (НВV, алкогольный, лекарственный и др.).
Биохимический анализ крови: цитолитический синдром отражает активность трансаминаз (АЛТ и АСТ). Однако их нормальные показатели не исключают гистологическую активность.
Серологические исследования: по наличию НВsAg устанавливают диагноз хронического вирусного гепатита В. В фазе репликации выявляют НВeAg и НВV-ДНК, причём при инфицировании мутантным по ргесоге области генома вирусом НВeAg может отсутствовать.
УЗИ и КТ позволяют определить наличие гепатомегалии (как правило, незначительной), диффузные изменения паренхимы печени. На стадии цирроза печени указанные методы выявляют спленомегалию (может быть и на доцирротической стадии), расширение системы воротной вены печени, асцит. ФЭГДС может обнаружить признаки портальной гипертензии (варикозное расширение вен пищевода и желудка).
Биопсия печени - при гистологическом исследовании биоптата находят дистрофию (преимущественно гидропическую) и некроз гепатоцитов, воспалительную
клеточную инфильтрацию и фиброзные изменения в дольках, а также портальных трактах. На НВV-инфекцию может указывать выявление "матовостекловидных" гепатоцитов (содержат НВsAg) при окрашивании по Шиката. Для полуколичественной оценки степени активности воспаления и выраженности фиброза определяют индекс гистологической активности.
- Шкала METAVIR - более чувствительный способ оценки степени фиброза, поскольку в ней выделяют умеренную стадию (фиброз портальных трактов с
- Уровень некротических и воспалительных изменений (А) в ткани печени по шкале МЕТАVIR определяют по интегральному показателю выраженности
- Шкала Ishak предусматривает 7- балльную классификацию фиброза печени - от 0 (фиброз отсутствует) до 6 баллов (цирроз), но она не получила широкого
В биоптате печени могут быть определены маркёры вируса гепатита В (HBsAg, HBcAg и НВV-ДНК), однако в клинической практике эти исследования не используют. Неинвазивные методы оценки выраженности фиброза подразделяют на два типа:
- исследование сывороточных маркёров фиброгенеза (гиалуроновая кислота, проколлаген-III-пептид, тканевые ингибиторы матриксных металлопротеиназ и др.) и/или косвенных показателей печёночного фиброза (например, АPRI — индекс соотношения активности АСТ и количества тромбоцитов).
Дифференциальный диагноз
Дифференциальный диагноз проводят с болезнями печени другой этиологии. Необходимо помнить о возможности сочетанной этиологии гепатита, например, вирусной и алкогольной, вирусной и лекарственной, вирусной и метаболической и др.
Осложнения
Лечение
Основу лечения хронического вирусного гепатита В составляет противовирусная терапия, направленная на элиминацию вируса и подавление вызванного им
воспалительного процесса, что предотвращает прогрессирование заболевания до терминальной стадии - цирроза печени и его осложнений. Исследования последних лет указывают на увеличение риска развития цирроза и гепатоцеллюлярной карциномы при вирусной нагрузке, соответствующей концентрации сывороточной НВV-ДНК 10 4 копий/мл и более, у пациентов с постоянно нормальным уровнем АЛТ. Эта группа больных также подлежит противовирусному лечению.
Диета с ограничением животных жиров, необходимо исключить алкоголь. При наличии асцита — ограничение потребления поваренной соли и жидкости.
При инфицировании НВeAg-позитивным вирусом применяют интерферон альфа в дозе 5-6 млн МЕ ежедневно или 10 млн МЕ 3 раза в нед в виде внутримышечных или подкожных инъекций в течение 24 нед.
Ряд исследований показывает более высокую эффективность применения пегинтерферонов альфа как при НВeAg-позитивном, так и при НВeAg-негативном
У 2-8% больных хроническим гепатитом В на фоне терапии как обычными, так и пегинтерферонами возможно достижение сероконверсии по НВsAg, что служит оптимальным результатом лечения.
Накоплены данные о более высокой эффективности ламивудина по сравнению с интерфероном альфа у НВeAg-негативных больных. Ламивудин назначают
внутрь взрослым и подросткам (16 лет и старше) в дозе 100 мг/сут, детям — 2-3 мг/кг в день на протяжении 48 нед и более (причём его можно применять в стадии декомпенсированного цирроза печени). Курс лечения — не менее 12 мес, однако при длительном лечении следует учитывать высокую вероятность селекции мутантных по гену ДНК-полимеразы штаммов вируса, обладающих более низкой чувствительностью к ламивудину. Применение ламивудина нормализует активность АЛТ при хроническом вирусном гепатите В у 41-72% больных, снижает индекс гистологической активности — у 49-70%, уменьшает индекс фиброза — у 34-47%, причём при инфицировании НВeAg-позитивным вирусом в 86-90% случаев регистрируют исчезновение НВV-ДНК и сероконверсию по НВeAg. Однако, у большинства пациентов вирусологический ответ нестойкий, а частота рецидивов достигает 80% и более. В 10-15% случаев рецидив репликации НВV наступает на фоне лечения, что обусловлено селекцией резистентных штаммов вируса. Эта селекция чаще происходит у пациентов, получающих противовирусное лечение после трансплантации печени, что, вероятно, связано с усиленной репликацией НВV на фоне медикаментозной иммуносупрессии.
Энтекавир. Стандартная дозировка составляет 0,5 мг/сут внутрь; для пациентов, резистентных к ламивудину, — 1 мг/сут. У НВeAg-позитивных больных
лечение продолжается по меньшей мере до достижения стойкой сероконверсии по НВeAg и исчезновения НВV ДНК или до появления анти-НВs (последний вариант, как указывалось ранее, оптимальный). У НВeAg-негативных больных — до исчезновения НВV ДНК или до появления анти-НВs.
В большом сравнительном исследовании у первичных НВeAg-позитивных пациентов энтекавир продемонстрировал более высокую частоту снижения концентрации НВV ДНК до неопределяемого уровня по сравнению с ламивудином (80% и 39% соответственно). По частоте сероконверсии по НВeAg и НВsAg, а также нормализации АЛТ результаты лечения двумя препаратами были сопоставимы. У НВeAg-негативных больных на фоне 96-недельной терапии энтекавиром частота негативизации НВV ДНК достигает 94%. Частота биохимического ответа достоверно не отличается от такового при применении ламивудина.
При лечении пациентов, инфицированных ламивудин-резистентными штаммами вируса, нормализация АЛТ, исчезновение НВV ДНК и сероконверсия по НВeAg наблюдалась в 85%, 30% и 16% соответственно.
Телбивудин *' применяют в дозе 600 мг 1 раз в сутки внутрь независимо от приёма пищи. Сравнительное исследование 3 фазы показало, что в группе пациентов, получавших телбивудин *" , значительно чаще, чем при лечении ламивудином наблюдалось состояние исчезновение сывороточной НВV-ДНК через 52 нед терапии. Эти результаты были достоверны как в группе НВeAg-позитивных пациентов (60% против 40%, р<0,01) так и в группе НВeAg-негативных (88% против 71%, р<0,01). Кроме того, в работе оценивали терапевтический ответ на препарат, то есть комплексную первичную конечную точку, состоящую из супрессии вируса (НВV-ДНК в сыворотке < 10 4 копий/мл) в сочетании с нормализацией АЛТ или исчезновением НВeAg, В группе НВeAg-позитивных пациентов терапевтический ответ был значительно лучше у телбивудина *" , чем у ламивудина (75% против 67%, р<0,01), а в группе НВeAg-негативных — ответ был сопоставим (75% против 77%, р>0,05).
Использование телбивудина*" ассоциировалось с более низким уровнем развития резистентности и более низкой частой неудач терапии, чем при применениии ламивудина (4% против 8%), а также существенно более редким возникновением выраженного повышения активности АЛТ, обусловленного резистентностью.
Себиво (телбивудин) - новейший аналог нуклеозида тимидина для лечения пациентов с хроническим гепатитом В как у вновь диагностированных, так и у пациентов с опытом лечения другими противовирусными препаратами.
Себиво блокирует активность ДНК-полимеразы ВГВ и подавляет репликацию вируса. Себиво специфичен к ВГВ и неэффективен в отношении других РНК и ДНК-вирусов, включая ВИЧ. Результаты мультицентрового исследования "GLOBE" показали, что ранний вирусологический ответ на лечение телбивудином является главным предиктором успеха дальнейшего лечения. Так, HB e (не точно, плохо видно) Ag-негативные пациенты, достигшие отрицательного ПЦР на 24-ой неделе, демонстрировали высокую эффективность препарата и через 2 года лечения (88% сохранили отрицательную ПЦР, 83% нормальный уровень АЛТ, у 2% была реактивация вируса). Препарат имеет наилучший профиль безопасности по сравнению с существующими противовирусными препаратами: не обладает генотоксичностью, нефротоксичностью и канцерогенностью.
В большинстве европейских стран Себиво рекомендован как препарат первой линии для пациентов с хроническим гепатитом В.
Показания к применению: хронический гепатит В у взрослых пациентов с подтвержденной репликацией вируса и активным воспалительным процессом в печени.
Способ применения и дозы: для лечения хронического гепатита В рекомендуемая доза телбивудина составляет 600 мг 1 раз в сутки внутрь независимо от приема пищи.
Накопленные данные об эффективности комбинированного лечения указанными нуклеозидными аналогами противоречивы.
Показано при угрожающей жизни портальной гипертензии, а именно при наличии варикозного расширения вен пищевода и желудка, резистентного асцита.
Выполняют следующие хирургические вмешательства: склерозирование или лигирование варикозных вен, наложение портокавальных анастомозов, трансъюгулярное портокавальное шунтирование и др.
Острый гепатит В — заболевание с парентеральным механизмом передачи возбудителя — ВГВ. Характеризуется развитием циклически протекающего паренхиматозного гепатита с наличием или отсутствием желтухи, заканчивающегося у взрослых больных в большинстве случаев (до 90–95%) выздоровлением, а также возможностью развития хронического гепатита В и формирования с течением времени у части пациентов цирроза печени и гепатоцеллюлярной карциномы
Классификация
Осложнения : острая и подострая дистрофия печени с развитием печѐночной энцефалопатии и печѐночной комы.
- Иннапарантная – нет клиники, нормальные показатели АЛТ, в крови специфические маркеры вирусных гепатитов.
- Субклиническая – нет клиники, в крови специфические маркеры вирусных гепатитов, в сочетании с изменениями в биохимических пробах печени.
- Типичная желтушная циклическая – желтуха с цитолитическим синдромом с четким разграничением 3-х периодов болезни, специфические маркеры вирусных гепатитов.
- Типичная желтушная с холестатическим компонентом – желтуха более интенсивная, высокая билирубинемия, незначительная трансаминаземия, имеется тенденция к повышению ЩФ, в крови специфические маркеры вирусных гепатитов. Более продолжителен желтушный период.
- Атипичная холестатическая – наблюдается редко, у больных пожилого возраста. Желтуха интенсивная с выраженным зудом кожи. Гипербилирубинемия, гиперхолестеринемия, повышение ЩФ и ГГТП. Тенденция к ускорению СОЭ и субфебрилитет в желтушном периоде, в крови специфические маркеры вирусных гепатитов.
- Атипичная безжелтушная – клинические симптомы, идентичные преджелтушному периоду, полное отсутствие желтухи, гепатомегалия. Специфические маркеры вирусных гепатитов в сочетании с повышенным уровнем АЛТ.
- Острая циклическая – в течение 1-1,5 месяцев прекращается репликация вируса, он элиминируется из организма и наступает полная санация (для ГА, ГЕ – типичная форма; ГВ, ГС и ГД – один из вариантов).
- Острая прогредиентная – фаза активной репликации вируса сохраняется 1,5-3 месяца. Завершение инфекции: либо санация, либо трансформация в хроническое течение (ГВ, ГС и ГД).
Что такое Острый вирусный гепатит В с дельта-агентом -
Вирус гепатита В (HBV) относится к гепаднавирусам. Похожие вирусы вызывают гепатит у сурков, сусликов и китайских уток, что позволяет использовать этих животных в качестве экспериментальных моделей при разработке лекарственных препаратов и вакцин.
Вирус гепатита В очень устойчив во внешней среде, обладает высокой инфекционностью. При сохранном иммунном ответе у переболевшего гепатитом В человека формируется стойкий пожизненный иммунитет.
Во внешей среде вирус гепатита В может сохраняться около недели - даже в засохшем и незаметном пятне крови, на лезвии бритвы, конце иглы.
Патогенез (что происходит?) во время Острого вирусного гепатита В с дельта-агентом:
Патологический процесс представляет собой коинфекцию в случае одновременного инфицирования ВГВ и дельта-вирусом. Вирус гепатита (ВГБ) является мелким сферическим агентом, состоящим из генома (HDV RNA) и протеина, кодирующего синтез специфического дельта-антигена (дельта-Ag). Геном вируса содержит однонитевую РНК очень маленького размера. ВГО является уникальным, в связи с тем что в результате своей дефектности (вирус не имеет собственных внутренней и внешней оболочек, а также полимеразы) его репликация возможна и зависит от вируса-помощника, которым является HBV Внешняя оболочка дельта-вируса представлена поверхностным антигеном HBV-HBsAg (рис 25) В связи с этим носители HBsAg и больные ХВГВ имеют повышенный риск инфицирования дельта-вирусом. Не исключается возможность прямого цитопатического действия HDV.
Заражение человека происходит или одновременно с HBV (коин-фекция), или наслаивается на хроническое носительство HBsAg (суперинфекция HDV). В литературе описаны случаи, когда в трансплантированной печени были обнаружены HDV RNA и HDAg при полном отсутствии в сыворотке крови маркеров HBV, без клинических проявлений заболевания. В последующем эта латентная фаза сменялась клинически выраженной.
В повреждении гепатоцитов ведущая роль принадлежит вирусу гепатита D. При коинфекции активная репликация HDV подавляет репродукцию HBV. При этом исчезает HBV DNA и HBeAg, а у ряда больных перестает определяться HBsAg. Одновременно с исчезновением маркеров HBV могут исчезнуть и маркеры HDV.
HDV оказывает прямое цитопатическое действие на гепатоцить. Морфологические изменения в печени при ОВГБ аналогичны гистологической картине при ОВГВ. В России ОВГБ наиболее часто регистрируется в регионах с повышенной заболеваемостью ОВГВ (Тыва, Якутия).
Высокий риск заражения ОВГБ имеют носители HBsAg и больные; ХВГВ, получавшие гемотрансфузии. Группу риска составляют также, наркоманы с внутривенным введением наркотических средств.
Маркеры HDV нередко выявляются при обследовании супружеских пар, а также в семейных очагах.
Симптомы Острого вирусного гепатита В с дельта-агентом:
Особенности клинических проявлений. Длительность инкубационного периода при ВГБ составляет в среднем 30-35 дней (максимальные колебания - от 6 нед до 6 мес). Клинические проявления в общем сходны с таковыми при ОВГВ без дельта-вируса, однако отмечается более тяжелое течение заболевания при наличии коинфекции. Особенностью является острое начало заболевания, повышение температуры тела до высоких цифр, артралгии, ухудшение состояния при нарастании желтухи, субфебрильная температура. Характерным для этой формы микст-гепатита является наличие обострений через 2-3 нед от начала заболевания, которые могут быть клинически выраженными или сопровождаться повторным повышением активности АлАТ, тимоловой пробы в 2-3 раза по сравнению с нормой.
Течение болезни, как правило, циклическое, чаще в форме средней тяжести и заканчивается выздоровлением.
Выделяют преджелтушный и желтушный периоды болезни. Первый начинается, как правило, более остро и характеризуется ухудшение общего самочувствия, диспепсическими явлениями, мигрирующий болями в крупных суставах, у половины больных болями в праподреберье (в отличие от ОВГВ без дельта-вируса). Может наблюдатъся лихорадка выше 38 °С. Продолжительность преджелтушного иода несколько короче, чем при ОВГВ без дельта-вируса (в среднем около 5 дней).
Желтушный период характеризуется субфебрильной температурой, нарастающей интоксикацией, усиливающимися болями в правом подреберье. Чаще, нежели при ОВГВ без дельта-вируса, отмечаются дерматологическая симптоматика (уртикарная сыпь) и спленомегалия. Для данного заболевания наиболее характерна средне-тяжелая форма, хота не исключается развитие легкой и тяжелой, вплоть до фульминантного гепатита с летальным исходом.
Диагностика Острого вирусного гепатита В с дельта-агентом:
Особенности диагностики. Диагностика микст-гепатита основана на выявлении специфических маркеров инфекции.
Особенностью клинико-лабораторных проявлений данной коинфекции является двухфазное течение болезни с клинико-ферментативным обострением. Предполагают, что первый подъем активности аминотрансфераз связан с репликацией HBV, а второй - с HDV. Часто активность АсАт и АлАТ, а также коэффициент Де Ритиса больше 1. При биохимическом исследовании крови выявляется выраженный цитолитический синдром (более высокая активность аминотрансфераз по сравнению с HBV), в сыворотке крови значительно повышено содержание прямого билирубина, тимоловой пробы (не свойственно HBV). Указанные изменения и их отличия связаны с глубиной повреждения гепатоцитов, вовлечением ядерных и митохондриальных структур, обусловленных цитопатическим действием HDV. При окпа ске иммунопероксидазой в ядрах гепатоцитов выявляются дельта-частицы (см рис. VIII цветной вклейки).
Лечение Острого вирусного гепатита В с дельта-агентом:
Особенности лечения HBV+ HDV. Применение интерферонов в остром периоде заболевания целесообразно лишь в случаях длительной персистенции HBeAg, свидетельствующей о возможной хронизации инфекционного процесса.
При сравнении HBV и (HBV + HDV) необходимо отметить, что коинфекция характеризуется более продолжительным периодом реконвалесценции. При элиминации HBsAg и нормализации клинико-лабораторных показателей процесс завершается выздоровлением.
Осложнение - печеночная кома.
К каким докторам следует обращаться если у Вас Острый вирусный гепатит В с дельта-агентом:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Острого вирусного гепатита В с дельта-агентом, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Гепатит В у детей — острое или хроническое заболевание печени, которое вызывает вирус, содержащий ДНК. Путь заражения: парентеральный.
Виды гепатита В по международной классификации:
- острый гепатит В с дельта-агентом (коинфекция) без печеночной комы
- острый гепатит В с дельта-агентом (коинфекция) и печеночной комой
- острый гепатит В без дельта-агента и без печеночной комы
- острый гепатит В без дельта-агента с печеночной комой
Эпидемиология
Гепатиту В подвержены только люди, им не могут болеть животные. Такие инфекции называются антропозными. Вирус переносят вирусоносители без клинических проявлений болезни, но также заразиться можно и от больных с хроническими или острыми формами заболевания.
Согласно неполным данным, в мире в обще числится 300 млн вирусоносителей, из которых 5 млн проживают в России. Самое маленькое количество носителей (до 1%) находится в США, Канаде, Австралии, Центральной и Северной Европе. От 6 до 8% вирусоносителей проживают в Японии, странах Средиземноморья, Юго-Западной Африке. А в Тропической Африке, на островах Океании, в Тайване и Юго-Восточной Азии зафиксировано официально 20-50% вирусоносителей гепатита В.
Основной маркер инфекции – HbsAg – обнаруживается практически во всех жидкостях, выделениях организма инфицированного человека. Например, его выделяют из мочи, крови, спермы, вагинального секрета, грудного молока и т. д. Концентрация вируса максимальна в крови, сперме и слюне больного, потому именно эти жидкости представляют самую большую опасность для здоровых окружающих.
Парентеральный путь передачи инфекции означает, что заражение может произойти при переливании крови, плазмы, альбумина и пр.; при использовании зараженных и непростерилизованных должным образом игл, шприцев, хирургических инструментов и т. д. Есть высокий риск заражения при татуировках, шрамировании, проведении операций, стоматологических операциях, эндоскопическом исследовании, дуоденальном зондировании и других манипуляциях, входе которых нарушается целостность кожных покровов и слизистых оболочек.
Также вирусом гепатита В можно заразиться при сексуальном контакте (если на слизистых оболочках гениталий и на кожных покровах есть микротравмы).
Инфекцию передает и зараженная мать ребенку. Этот путь характерен для регионов, в которых большое количество вирусоносителей. Если мать больна гепатитом на последних трех месяцах вынашивания, то ребенок почти гарантированно родится с гепатитом В. Плод может подхватить инфекцию через плаценту, в ходе родового процесса или после рождения. Через плаценту гепатит В передается лишь в 10 случаях из 100. Риск инфицирования резко возрастает при выявлении в крови матери HBeAg, особенно в высокой концентрации (до 95%). При наличии микротрещин на сосках матери младенец может инфицироваться (вирус попадает с кровью вместе с молоком в организм младенца).
Инфекция особенно широко распространяется, если есть такие факторы как скученность (нахождение в группах), низкая культура общения, низкий санитарно-гигиенический уровень жизни и пр.
Восприимчивость к вирусу высокая, но часто болезнь переносится бессимптомно. Потому учет больных нельзя считать абсолютно точным. После перенесения болезни в организме формируется стойкий иммунитет, действующий всю жизнь. Повторные заболевания очень и очень редки.
Классификация
Болезнь классифицируют по типу, тяжести и течению. Критерии аналогичные таковым при гепатите А. Помимо легкой, среднетяжелой и тяжелой существует злокачественная форма (только при заболевании гепатитом В и дельта).
Течение гепатита В бывает:
- острое;
- затяжное;
- хроническое.
Злокачественной форме подвержены только дети до 1 года. Различают период предвестников (начальный период болезни) и период развития массивных некрозов печени.
Болезнь имеет острое начало, температура тела достигает 38—39 °С, появляются такие симптомы как вялость, резкий упадок сил, понижения тонуса мышц, порой сонливость, которая сменяется приступами беспокойства или двигательным возбуждением.
Для болезни характерны расстройства пищеварительной системы, что проявляется в тошноте, срыгивании (у младенцев), рвоте, порой в жидком учащенном стуле.
Со дня появления желтухи возникает повторная рвота с примесью крови, психомоторное возбуждение, учащенное токсическое дыхание, тахикардия, вздутие живота. Выражен геморрагический синдром, температура повышена, диурез (количество мочи) снижен.
Болезнь можно выявиться с помощью таких биохимических показателей:
- билирубин-ферментная диссоциация;
- билирубин-протеидная диссоциация.
Течение
Течение гепатита В разделяют на острое, затяжное и хроническое. У 90 больных детей из 100 наблюдается острое течение. Острая фаза завершается на 25-30 сутки с начала болезни, более чем у трети детей констатируют выздоровление. У двух третей печень незначительно увеличена, отмечается гиперферментемия.
У 10 детей из 100 наблюдается затяжное течение гепатита В. Гепатомегалия и гиперферментемия продолжаются от 4 до 6 месяцев. В исходе желтушечных форм болезни хронический гепатит не формируется.
Острый манифестный гепатит В у детей обычно заканчивается выздоровлением, функции печени восстанавливаются. Но возможен и фиброз печени или осложнения со стороны желчных путей и желудочно-кишечного тракта.
Что провоцирует / Причины Гепатита В у детей:
Возбудитель болезни—вирус из семейства гепаднавирусов, содержащий ДНК. Вирусы гепатита В именуются также частицами Дейна. Они имеют сферическую форму, диаметр 42 нм.
Вирус содержит 3 антигена: HBcAg, HBeAg и HBsAg. Он имеет устойчивость как к низким, так и к высоким температурам среды. При температуре 100° С вирус инактивируется (погибает) через 2—10 мин. В комнатной температуре он может жить от 3 до 6 месяцев. От 6 до 12 месяцев ВГВ может жить в холодильнике, сохраняя свои свойства. Также до 20 лет вирус хранится в замороженном виде, на 5 лет дольше – в высушенной плазме.
Химическими веществами вирус можно убить не сразу. Понадобится 2 часа, чтобы инактивировать ВГВ 1—2% раствором хлорамина и 7 суток – 1,5% раствор формалина. Нельзя убить вирус гепатита В эфиром, лиофилизацией, ультрафиолетом, кислотами и т. д. При автоклавировании (120°С) активность вируса полностью подавляется через 5 минут, а при воздействии сухого жара (160 °С) — через 2 часа.
Патогенез (что происходит?) во время Гепатита В у детей:
Первый этап патогенеза – заражение организма вирусом. Далее происходит приникновение ВГВ в клетку, размножение и выделение вируса на поверхность гепатоцита, а также в кровь. После этого включаются иммунные реакции, призванные уничтожить вирус; поражаются внепеченочные органы и системы. Вследствие данных процессов формируется иммунитет, вирус уходит из организма, организм выздоравливает.
Иммунные комплексы образуются вследствие накапливания в крови специфических антител, которые связывают антигены вируса. Комплексы фагоцитируются макрофагами и выделяются почками. При этом могут возникать различные иммунокомплексные поражения. Так наступает выздоровление, избавление от вируса.
Если иммунный ответ на антигены вируса адекватный – формируется острая форма гепатита со стандартными циклами, болезнь заканчивается выздоровлением. Если иммунный ответ снижен, не происходит эффективной элиминации инфицированных клеток печени. Как следствие – клинические проявления выражены слабо, возможно развитие хронической формы гепатита В.
Патоморфология
Классификация по морфологическим изменениям позволяет выделить такие варианты острого гепатита В у детей: циклический, массивный некроз печени и холестатический перихолангиолитический гепатит.
При циклической форме гепатита дистрофические, воспалительные и пролиферагивные изменения более выражены в центре долек. При массивном некрозе печени морфологические изменения максимально выражены. При холестатическом (перихолангиолитическом) гепатите максимальные морфологические изменения обнаруживаются внутри печеночных желчных ходов; наблюдается картина холангиолита и перихолангиолита.
Симптомы Гепатита В у детей:
Типичные случаи болезни делят на четыре периода:
- инкубационный
- преджелтушный
- желтушный
- период реконвалесценции.
От 3 до 6 месяцев длится инкубационный период при данном заболевании. Чаще всего это 2-4 месяца. Редко инкубационный период длится меньше или больше указанного срока. У детей первых месяцев жизни инкубационный период обычно короче, чем у старших детей.

В инкубационном периоде симптомы не проявляются, но в конце его в крови активизируются леченочно-клеточные ферменты, выявляют также маркеры активно текущей инфекции: HBsAg, HBeAg, анти-НВс lgM.
Преджелтушечный период называют начальным. Болезнь развивается постепенно. В 40 случаях из 100 отмечается повышенная температура. В первый день заболевания в большинстве случаев температура нормальная.
Для болезни характерны такие симптомы как слабость в теле, вялость, повышенная утомляемость и плохой аппетит. Иногда они выражены слабо, потому все эти проявления можно не заметить. Начало болезни знаменуется потемнением мочи и светлыми каловыми массами.
Редко, но симптомы начала заболевания могут быть выражены ярко. Появляется тошнота, многократная рвота, кружится голова, появляется сонливость. Могу возникать расстройства пищеварительной системы: снижение аппетита, нежелание принимать любую пищу, запоры, метеоризм (повышенное газообразование), редко – жидкий повторяющийся стул.
В начальном периоде заболевания самыми объективными симптомами являются уплотнение, увеличение и болезненность печени. Преджелтушечный период длится от 2-3 часов до 2-3 недель. Средний срок – 5 суток.
Разгар заболевания называется желтушечным периодом. За 1-2 дня до его начала моча темнее, в большинстве случаев также обесцвечивается кал. Симптомы интоксикации организма при это становятся сильнее. Желтуха проявляется не сразу, наростая на протяжении 5-7 дней. Иногда этот срок удлиняется до 2 недель и более. Кожные покровы могут быть как желтыми, так и желто-красными или желто-зелеными.
Редко проявляется такой симптом как кожные высыпания. Сыпь располагается симметрично на конечностях, ягодицах и туловище, бывает пятнисто-папулезной, красного цвета, диаметром до 2 мм. Такие высыпания называются синдромом Джанотти—Крости.
При тяжелых формах гепатита А на высоте симптомов могут появиться кровоизлияния в кожу – точечные или значительные. Вместе с нарастанием желтухи увеличивается печень с уплотнением края. Также тяжелые формы отличаются развитием анемии в некоторых случаях.
Анализ крови в желтушном периоде показывает нормальное или пониженное количество лейкоцитов. СОЭ в большинстве случаев в норме.
Реконвалесцентный (восстановительный) период характеризуется восстановлением аппетита и двигательной активности. При этом гепатомегалия сохраняется у 50% больных, более чем у 60% больных отмечается незначительная гиперферментемия.
Диагностика Гепатита В у детей:
Признаком гепатита В является 7-дневное и более длительное усиление желтушности кожных покровов и видимых слизистых оболочек. Интенсивная желтуха сохраняется (без нарастания) на протяжении 7-14 дней. Та же динамика и у размеров печени.
Важны такие эпидемиологические данные как гемотрансфузии, перенесенные операции, инъекции и проч., которые были проведены за 3-6 месяцев до проявления гепатита. Важно знать, имел ли заболевший контакт с вирусоносителем или больным с хронической формой гепатита В.
Дифференциальная диагностика
Острый гепатит В отличают от других гепатитов по определенным признакам. Окончательный анализ ставят только с помощью определения в сыворотке крови специфических маркеров.
Объективные трудности могут возникать и при дифференциальной диагностике гепатита В с другими заболеваниями, имеющими на разных стадиях и в разных формах схожую симптоматику.
Лечение Гепатита В у детей:
Следует придерживаться принципов лечения, аналогичных таковым при заболевании гепатитом А. Для гепатита В характерно течение в тяжелой и злокачественной формах. Заболевание может оканчиваться не только выздоровлением, но и переходом в хроническую форму или циррозом. Потому важно, чтобы врач дал конкретные рекомендации, которых следует четко придерживаться.
Дети с легкой и тяжелой формой гепатита В лечатся дома. Конкретные рекомендации по режиму активности, диете такие же, как при гепатите А. Сроки, которые нужно придерживаться этих рекомендаций, при данном виде гепатита длиннее, зависят от течения заболевания.
Если болезнь имеет гладкое течение, ограничения относительно режима активности и диеты могут быть сняты через пол года после начала гепатита В. Через год от начала можно разрешить ребенку занятия спортом.
Медикаментозная терапия – как при гепатите А. При среднетяжелых и тяжелых формах болезни базисную терапию дополняют интерфероном – внутримышечными инъекциями. Срок лечения им – 15 дней. Врачи могут назначить также циклоферон – 10—15 мг/кг.
При тяжелых формах болезни показана детоксикация с помощью гемодеза, реополиглюкина, 10% раствора глюкозы. Также врач может назначить прием кортикостероидных гормонов. Если есть угроза развития злокачественной формы гепатита В, назначают кортикостероидные гормоны, плазму, альбумин, гемодез, ингибиторы протеолиза, лазикс и маннитол. Могут быть показания к назначению гепарина (внутривенное введение).
В комплекс патогенетических средств целесообразно включать и гипербарическую оксигенацию (1—2 сеанса в сутки). Терапия малоэффективна при развитии глубокой печеночной комы.
Если ребенка лечили в стационаре, выписка происходит на 30-40 день болезни. Последующее наблюдение проводится в консультативно-диспансерном кабинете при инфекционном стационаре. Или же наблюдение проводит лечащий врач. Рекомендовано провести первый после выписки осмотр не позже чем через 30 дней, а последующие осмотры – через 3, 4 и 6 месяцев. Если болезнь никак не проявляется, и жалобы отсутствуют, ребенок снимается с диспансерного учета. Либо – при наличии жалоб – ребенок обследуется раз в 30 дней, пока симптомы не пропадут. Дети с обострением заболевания или подозрением на формирование хронического гепатита подлежат повторной госпитализации.
Профилактика Гепатита В у детей:
Кровь доноров должна проверяться на HBsAg с помощью ИФА или РИА, также проверяют активность АлAT. Донорами не могут быть люди, которые перенесли вирусный гепатит, а также больные хроническими заболеваниями печени. Противопоказано донорство лиц, которым переливали кровь или ее компоненты в последние пол года. Также доноров обследуют на анти-НВс.
Всех беременных женщину двукратно обследуют на HBsAg. В случае выявления HBsAg вопрос о вынашивании беременности решают индивидуально. Риск инфицирования новорожденного уменьшается при кесаревом сечении вместо родов обычным путем.
Для профилактики посттрансфузионного гепатита большое значение имеет строгое соблюдение показаний к гемотерапии. В отделениях высокого риска заражения гепатитом В нужно строго соблюдать противоэпидемические мероприятия. В реанимационных блоках, центрах гемодиализа, палатах интенсивной терапии и др. рекомендуют использовать одноразовые инструменты, тщательно очищать от крови сложные медаппараты, максимально разобщать больных и т. д. Во всех этих случаях идентификацию HBsAg проводят высокочувствительными методами и не реже 1 раза в месяц.
Сотрудники выше перечисленных организаций во избежание заражения должны соблюдать правила личной гигиены в обязательном порядке, работа с кровью проводится только в резиновых перчатках.
Для предотвращения распространения инфекции в семьях больных гепатитом и носителей ВГВ проводится текущая дезинфекция. Предметы гигиены должны быть строго индивидуальны. Все члены должны быть проинформированы о условиях, в которых происходит заражение, чтобы избежать таких ситуаций. За членами семей больных хроническим гепатитом В и носителей HBsAg устанавливается медицинское наблюдение.
Специфическая профилактика гепатита В проводится с помощью пассивной и активной иммунизации детей с высоким риском инфицирования. Пассивная иммунизация проводится иммуноглобулином содержанием антител к HBsAg. Она рекомендована для таких детей:
- которые рождены от матерей, являющихся носительницами HBsAg
- которые рождены от матерей, заболевших острым гепатитом В в последние месяцы беременности
- после попадания в организм вируссодержащего материала
- при длительно сохраняющейся угрозе инфицирования.
Пик концентрации анти-HBs в крови достигается через 2—5 суток при внутримышечном введении иммуноглобулина. Чтобы получить пролонгированный эффект, иммуноглобулин вводят повторно. Гепатит В при своевременном введении иммуноглобулина удается предотвратить в 70-90 случаях из 100.
Активную иммунизацию проводят:
- детям, рожденным от матерей с гепатитом или от носительниц HBcAg
- новорожденным в районах с высоким уровнем носительства HBsAg
- больным, которым часто проводят различные парентеральные манипуляции (например, при сахарном диабете, хронической почечной недостаточности и т. д.).
- детям, которые находятся в тесном контакте с носителем HBsAg
- медицинскому персоналу гепатитных отделений, центров гемодиализа, отделений службы крови и пр.
- лицам, получившим случайную травму инструментами, загрязненными кровью больных гепатитом В или носителями HBsAg.
Активная иммунизация необходима только тем детям, в крови у которых нет маркеров ВГВ. Вакцинация имеет высокую эффективность. Противопоказаний к вакцинации против гепатита В нет. Заболеваемость гепатитом В снижается в 10-30 раз именно благодаря вакцинации.
Для предотвращения вертикальной передачи ВГВ первую фазу вакцин вводят в первые сутки после рождения. Ревакцинация ребенка необходима далее в 1, 2 и 12 месяцев.
Широкое внедрение вакцинации против гепатита В позволит снизить заболеваемость острым, хроническим гепатитом В, циррозом и первичным раком печени.
К каким докторам следует обращаться если у Вас Гепатит В у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гепатита В у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

