Что такое папула при чуме
Обновлено: 18.04.2024
Патогенез чумы. Патогенез поражений возбудителем чумы. Признаки чумы. Клиника чумы. Клинические проявления чумы.
Чумная палочка внедряется в организм в месте укуса блохи. В свою очередь, инфинирование блохи происходит при её питании кровью грызунов в период бактериемии, предшествующей гибели животных. Патогенез заболевания до конца не изучен. Ни один Аг или токсин, синтезируемый Y. pestis, в отдельности не в состоянии вызвать заболевание.
Механизм развития чумы включает три стадии.
1. Лимфогенный перенос возбудителя чумы от места проникновения до лимфатических барьеров.
2. Распространение возбудителя чумы из лимфатических узлов в кровоток (бактериемия).
3. Распространение чумы до забарьерных клеточных систем (генерализованная септицемия). Проникшие бактерии чумы активно поглощаются фагоцитами, однако фагоцитарные реакции носят незавершённый характер и способствуют дальнейшему распространению возбудителя. Одновременно чумная палочка распространяется лимфогенно, вызывая множественный лимфаденит. Затем возбудитель чумы проникает в кровоток и диссеминирует в различные органы и ткани.
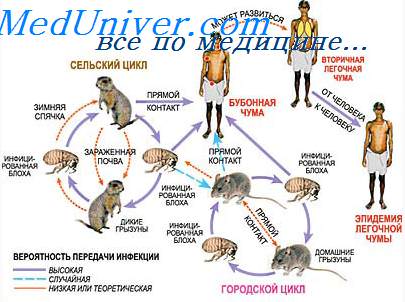
Признаки чумы. Клиника чумы. Клинические проявления чумы
Продолжительность инкубационного периода чумы составляет 3-6 сут (при эпидемиях или септических формах сокращается до 1-2 дней).
Чумная палочка не вызывает воспалительных изменений кожи и мигрирует в ближайший лимфатический узел, где развивается серозно-геморрагическое воспаление, и формируется резко болезненный бубон.
Патогенетически различают первичные (всегда связаны с местом входных ворот инфекции) и вторичные бубоны чумы (возникают лимфогенно). По клиническим проявлениям выделяют преимущественно локальные (кожную, кожно-бубонную и бубонную), генерализованные или внутренне-септические формы (первично- и вторично-септические), внешне диссеминированные формы чумы (первичную и вторичную лёгочную, кишечную).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Легочная чума – это острое высококонтагиозное инфекционное заболевание с воздушно-капельным путем передачи. Характерно появление симптомов выраженной общей интоксикации, признаков поражения дыхательной и сердечно-сосудистой систем, сепсиса. Основу диагностики составляет бактериологический метод и ПЦР, для исследования используют различные жидкости организма. Дополнительно проводят серологические анализы. В качестве специфической терапии применяют антибактериальные препараты, прежде всего – аминогликозиды и тетрациклины. Параллельно назначают симптоматическое лечение для коррекции состояния пациента.
МКБ-10

Общие сведения

Причины
Возбудитель – грамотрицательная палочка Yersinia pestis. Патоген достаточно устойчив во внешней среде. При температуре 22° С может сохранять жизнеспособность до 4 месяцев, при 100° С инактивируется через 1 минуту. Иерсиния гибнет под воздействием растворов лизола, сулемы и карболовой кислоты, прямых солнечных лучей. Чувствительна к высушиванию и антибактериальным препаратам. В мокроте и крови сохраняется до месяца.
Из-за наличия экзо- и эндотоксина бактерия оказывает выраженное токсическое действие на организм человека. Специфические факторы агрессии и инвазии позволяют ей угнетать активность макрофагов и персистировать в них. При 37° С в инфицированном организме микроб образует капсулу, в результате чего его вирулентность возрастает. Источник заболевания – человек, больной первично- или вторично-легочной формой чумы. Передача происходит аэрогенным путем.
Патогенез
При первичном инфицировании входными воротами являются слизистые оболочки респираторного тракта. С током лимфы бацилла попадает в регионарные лимфоузлы, где поглощается макрофагами. Незавершенный фагоцитоз способствует выживанию и размножению микробов внутри фагоцитов. В месте локализации патогена возникает серозно-геморрагическое воспаление. Паренхима легких становится полнокровной, формируется интерстициальный и альвеолярный отек. В процесс часто вовлекается плевра. Из-за токсинов повреждается эндотелий сосудов, образуются стазы, тромбы, очаги кровоизлияний, зоны некроза.
Попадание возбудителя в кровь способствует генерализации инфекции. Возникает бактериемия, появляются вторичные отсевы. Парез капилляров обуславливает нарушения функций сердечно-сосудистой системы, почек и других органов. Зараженные погибают от сердечной или дыхательной недостаточности. При сепсисе пациенты умирают от шока с ДВС-синдромом. Вторичная форма обусловлена заносом иерсиний в легочную ткань в результате бактериемии, в последующем патологический процесс развивается как при первичном типе патологии.
Классификация
Как самостоятельное заболевание легочную чуму не выделяют, считают разновидностью патологии, вызываемой чумной палочкой. Легочная форма представляет собой один из наиболее тяжелых вариантов течения болезни, может обуславливать развитие эпидемий, что позволило отнести ее к разряду особо опасных инфекций. Различают следующие типы:
- Первично-легочная чума. Развивается при передаче возбудителя посредством аэрозоля при контакте с больным легочным видом инфекции. Характерно очень тяжелое течение, симптомы интоксикации, плевропневмония с кровянистой жидкой мокротой. Бубоны определяются редко. Без соответствующего лечения смерть наступает на 3-4 день. При молниеносном течении пациенты умирают в первые сутки.
- Вторично-легочная чума. Больной инфицируется трансмиссивным, контактным или алиментарным путями, легкие поражаются в 5-10% случаев в результате гематогенного заноса возбудителя. Объективно обнаруживаются бубоны первого и второго порядков. На фоне клинических проявлений основной формы на 2-3 день появляются те же признаки чумной пневмонии, что при первичном варианте. Пациент становится источником аэрогенного заражения.
Симптомы легочной чумы
Инкубационный период составляет от 3 до 10 дней, в среднем 4-6 суток, может сокращаться до одного дня. Течение инфекции условно разделяют на три периода: начальный, разгара заболевания и терминальный. Патология манифестирует внезапно с резкого подъема температуры тела до 39-40° С. Отмечаются симптомы выраженной интоксикации, головные и мышечные боли, слабость, ознобы, рвота. Пациенты жалуются на одышку, кашель с отхождением стекловидной прозрачной мокроты. Нередко беспокоит режущая боль, тяжесть в груди, тахикардия, конъюнктивит.
В разгар чумы обращают на себя внимание симптомы расстройства деятельности нервных структур. На начальных этапах пациенты возбуждены или заторможены. По мере прогрессирования патологии развивается токсическая энцефалопатия. Речь становится замедленной, невнятной, нарушается координация движений, повышается чувствительность к звуковым и световым раздражителям. Формируются различные степени нарушения сознания вплоть до комы.
В результате пареза сосудистого русла и нарушения микроциркуляции возникают отклонения со стороны кардиоваскулярной системы, ОПН. Нарастает цианоз и боли в груди, черты лица заостряются, выявляется одышка до 60 в минуту. Отмечается глухость сердечных тонов, тахикардия, пульс может быть аритмичным. Давление резко падает, в терминальном периоде почти не определяется. Присоединяется геморрагический синдром. На коже видны участки с кровоизлияниями, петехиями. Больные погибают от дыхательной недостаточности или выраженных гемодинамических нарушений.
Вторичная легочная чума формируется как осложнение на фоне основной формы патологии. Симптомы поражения ЦНС, респираторной и сосудистой систем соответствует приведенному выше описанию. После перенесенной инфекции формируется стойкий клеточный иммунитет, однако при массивном инфицировании не исключается повторное заражение.
Осложнения
Наиболее частое осложнение – развитие острой сердечно-сосудистой и дыхательной недостаточности. Нередки эпизоды возникновения инфекционно-токсического шока и ДВС-синдрома. Вследствие повышенного тромбообразования формируется гангрена кончиков пальцев, возможно острое повреждение почек. Последующие нарушения со стороны системы свертывания крови способствуют массивным кровотечениям. Токсическое поражение ЦНС осложняется комой, в литературе описаны факты чумного менингита. Бактериемия и образование новых очагов в различных органах приводят к сепсису.
Диагностика
Легочный вариант патологии диагностируется на основании клинических и лабораторных данных. При объективном осмотре на начальных стадиях врач-инфекционист обращает внимание на одутловатость и гиперемию лица, инъекцию сосудов склеры, обложенность языка. Отмечается фебрильная лихорадка, кашель с примесью крови, боль в грудной клетке. При аускультации выслушиваются мелкопузырчатые влажные хрипы, шум трения плевры, тахипноэ, в сердечных точках – глухость тонов, тахикардия, аритмии. Нарастает гипотензия.
В терминальной фазе выражен цианоз кожных покровов. В случае вторичного вовлечения респираторной ткани определяются бубоны. Характерно появление неврологической симптоматики как следствия инфекционно-токсической энцефалопатии. При развитии геморрагического синдрома выявляются кровотечения, кровоизлияния в кожные покровы и слизистые оболочки. Для подтверждения диагноза используются следующие методы:
- Общелабораторные исследования. В общем анализе крови отмечается лейкоцитоз со сдвигом формулы влево, ускорение СОЭ. В анализе мочи обнаруживается протеинурия и гематурия, гиалиновые и зернистые цилиндры. При присоединении ДВС-синдрома изменения в коагулограмме соответствуют стадии процесса.
- Идентификация возбудителя. Определяющий способ в диагностике – бактериоскопический метод. В качестве материала используют мокроту, кровь, мазки из зева, пунктат из бубонов, отделяемое из язв. Проводят микроскопию мазков. Выполняют посев биологических жидкостей на питательные среды. Быстрым и качественным анализом считается ПЦР. Дополнительно применяют ИФА, РИФ, РПГА. Возможен биологический способ с заражением лабораторных животных.
- Рентгенография грудной клетки. При рентгенологическом исследовании определяются очаговые и инфильтративные тени, что подтверждает наличие пневмонии. Нередко на снимках отмечаются признаки вовлечения плевры, возможно обнаружение выпота.
Дифференциальная диагностика проводится с крупозной пневмонией. Важно отличить патологию от легочной формы сибирской язвы. Чумная пневмония может напоминать изменения при туляремии, брюшном и сыпном тифах, повреждение легких во время гриппозной инфекции. При вторичном инфицировании необходимо исключить острые гнойные лимфадениты стрептококкового и стафилококкового происхождения, содоку, болезнь кошачьих царапин.
Лечение легочной чумы
Консервативная терапия
Пациенты с подозрением на чуму подлежат изоляции с соблюдением противоэпидемических мероприятий. Больной должен соблюдать строгий постельный режим. Терапия имеет комплексный характер, сочетает этиотропный и патогенетический аспекты. Специфическое этиологическое лечение проводится антибактериальными препаратами из группы аминогликозидов, тетрациклинов. Чаще применяют стрептомицин внутримышечно и тетрациклин внутривенно. В качестве альтернативы используют гентамицин, доксициклин, рифампицин, ципрофлоксацин, цефалоспорины.
При развитии менингита назначают хлорамфеникол в сочетании с другими антибиотиками. Продолжительность курса приема препаратов составляет не менее 10 дней, далее – по показаниям. Ведение беременных женщин имеет некоторые трудности из-за нежелательного влияния многих медикаментов на плод. Схему медикаментозной терапии в подобных случаях составляют с учетом возможных рисков, иностранные специалисты рекомендуют отдавать предпочтение гентамицину.
С целью дезинтоксикации назначают инфузионную терапию коллоидными и кристаллоидными растворами с форсированным диурезом, плазмаферез. При необходимости применяют кардиотонические средства, жаропонижающие препараты, глюкокортикостероиды. Свежезамороженную плазму, альбумин человека вводят при нарушениях гемостаза и синтеза белков. Для предупреждения развития стрессовых язв рекомендованы ингибиторы протонной помпы. Возможно введение противочумной сыворотки и гамма-глобулина.
Присоединение осложнений, таких как отек легких, сепсис, ДВС-синдром, требует коррекции лечебных мероприятий. В план терапии включают ингибиторы протеиназ плазмы, гемостатики, адрено- и симпатомиметики и другие препараты. При дыхательной недостаточности необходима ингаляция кислородно-воздушной смеси, по показаниям – перевод на ИВЛ. Дополнительно используют витамины группы В, витамин К.
Хирургическое лечение
Хирургические вмешательства могут потребоваться при вторично-легочной форме чумы, сопровождающейся образованием бубонов. При нагноении и вскрытии воспаленных лимфоузлов проводится их оперативное лечение. Также применяют местное введение антибиотиков, активных к стафилококкам, непосредственно в бубон после появления флюктуации или спонтанного дренирования.
Прогноз и профилактика
Прогноз серьезный. Коэффициент летальности без терапии составляет 30-100%. Правильно подобранное лечение позволяет значительно снизить данный показатель. Мероприятия неспецифической профилактики направлены на выявление и обезвреживание очагов, госпитализацию и изоляцию инфицированных, ветеринарный надзор за животными. Важным элементом борьбы с распространением чумы является уничтожение грызунов и блох.
После выздоровления реконвалесценты находятся на диспансерном учете в течение 3 месяцев. Все контактные лица подлежат изоляции и экстренной профилактике доксициклином или стрептомицином курсом длительностью 7 дней. Выписка осуществляется при полном клиническом выздоровлении (не ранее 6 недель) и только после трехкратного отрицательного бактериологического исследования. Специфическая профилактика проводится путем иммунизации населения из групп риска сухой живой аттенуированной вакциной.
Клиника и признаки чумы. Варианты и формы течения чумы
Инкубационный период 3-6 дней, может быть короче. Болезнь начинается остро, иногда внезапно, с сильного озноба, сменяющегося жаром, быстрым подъемом температуры до 40°С. Больные жалуются на сильную головную боль, головокружение, резкую слабость, тошноту, иногда появляется рвота, боль в мышцах. Состояние многих возбужденное, больные говорливы, излишне подвижны, суетливы, возможны бред и галлюцинации. Иногда, напротив, апатичны. Кожные покровы лица гиперемированы, оно одутловатое, глаза инъецированы, походка шатающаяся, речь невнятная, что бывало причиной диагностических ошибок, когда больных чумой в начальной стадии принимали за опьяневшего.
Клиническое течение чумы отличается разнообразием форм. Помимо общетоксического синдрома, вскоре на первый план выходят те или иные ее проявления. Общепринятой классификацией чумы является предложенная Г.П. Рудневым, большим знатоком этой инфекции. Он рассматривает клинику чумы с патогенетических и эпидемиологических позиций, что важно для практики ведения больных чумой и проведения противоэпидемических мероприятий.

Чумной бубон
Различают локальные формы-кожную, кожно-бубонную, бубонную и генерализованные: внутренне диссеминированные (первично-септическая) и внешне диссеминированные (первично-легочная, вторично-легочная, кишечная).
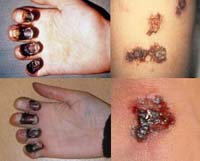
При кожной форме чумы местные изменения проходят стадии пятна, папулы, везикулы, пустулы, язвы. Язва отличается болезненностью, медленным заживлением с образованием рубца.
Характерным признаком бубонной формы является резко болезненный, увеличенный лимфоузел. Наиболее часто при чуме увеличиваются паховые, подмышечные и шейные лимфоузлы; они болезненны, локальная боль появляется в месте будущего бубона гораздо раньше, чем сам бубон. Над бубоном появляется отечность, увеличенные лимфоузлы сливаются в единый конгломерат, резко болезненный. Изменения окраски кожи, приобретающей красный лоснящийся цвет, появляются позднее самого бубона. Бубоны раньше, как правило, самостоятельно вскрывались с образованием втянутого рубца или склерозировались.
При современном лечении они могут рассасываться. В прошлом летальность даже при бубонной форме чумы достигала 40-90%. В настоящее время при антибиотикотерапии все больные выздоравливают.
Первично-септическая форма чумы встречается редко (1-3% случаев). Изменений на коже при этой форме болезни не наблюдается. Болезнь сразу приобретает картину остроразвивающегося сепсиса с быстрым нарастанием токсикоза, возможным появлением менингоэн-цефалита, развитием ТГС и скоротечным течением (1-3 дня). Заканчивается летальным исходом при явлениях ИТШ и комы.
Вторично-септическая форма чумы - следствие бубонной формы, которая быстро переходит в сепсис с прогрессирующей бактериемией и интоксикацией. Для нее характерны вторичные очаги инфекции с выраженными проявлениями геморрагической септицемии. Эта форма отличается большой тяжестью течения и частыми летальными исходами.
Клиника вторичной легочной чумы напоминает описанную картину поражения легких при первичной легочной чуме с той разницей, что ей предшествует развитие прогрессирующей бубонной формы, когда возникает гематогенная генерализация инфекции.
Чума – это высококонтагиозная бактериальная инфекция с множественными путями передачи и эпидемическим распространением, протекающая с лихорадочно-интоксикационным синдромом, поражением лимфоузлов, легких и кожи. Клиническому течению различных форм чумы свойственна высокая лихорадка, тяжелая интоксикация, возбуждение, мучительная жажда, рвота, регионарный лимфаденит, геморрагическая сыпь, ДВС-синдром, а также свои специфические симптомы (некротические язвы, чумные бубоны, ИТШ, кровохарканье). Диагностика чумы осуществляется лабораторными методами (бакпосев, ИФА, РНГА, ПЦР). Лечение проводится в условиях строгой изоляции: показаны тетрациклиновые антибиотики, дезинтоксикация, патогенетическая и симптоматическая терапия.
МКБ-10
Общие сведения
Чума представляет собой острое инфекционное заболевание, передающееся преимущественно по трансмиссивному механизму, проявляющееся воспалением лимфоузлов, легких, других органов, имеющим серозно-геморрагический характер, либо протекающее в септической форме. Чума относится к группе особо опасных инфекций.

Причины чумы
Характеристика возбудителя
Yersinia pestis представляет собой неподвижную факультативно-анаэробную грамотрицательную палочковидную бактерию из рода энтеробактерий. Чумная палочка может длительно сохранять жизнеспособность в отделяемом больных людей, трупах (в бубонном гное иерсинии живут до 20-30 дней, в трупах людей и павших животных – до 60 дней), переносит замораживание. К факторам внешней среды (солнечные лучи, атмосферный кислород, нагревание, изменение кислотности среды, дезинфекция) эта бактерия довольно чувствительна.
Пути заражения
Резервуар и источник чумы – дикие грызуны (сурки, полевки, песчанки, пищухи). В различных природных очагах резервуаром могут служить разные виды грызунов, в городских условиях – преимущественно крысы. Резистентные к человеческой чуме собаки могут служить источником возбудителя для блох. В редких случаях (при легочной форме чумы, либо при непосредственном соприкосновении с бубонным гноем) источником инфекции может стать человек, блохи также могут получать возбудителя от больных септической формой чумы. Нередко заражение происходит непосредственно от чумных трупов.
Чума передается при помощи разнообразных механизмов, ведущее место среди которых занимает трансмиссивный. Переносчиками возбудителя чумы являются блохи и клещи некоторых видов. Блохи заражают животных, которые переносят возбудителя с миграцией, распространяя также блох. Люди заражаются при втирании в кожу при расчесах экскрементов блох. Насекомые сохраняют заразность около 7 недель (имеются данные о контагиозности блох на протяжении года).
Заражение чумой также может происходить контактным путем (через поврежденные кожные покровы при взаимодействии с мертвым животными, разделке туш, заготовке шкур и др.), алиментарно (при употреблении мяса больных животных в пищу).
Люди обладают абсолютной естественной восприимчивостью к инфекции, заболевание развивается при заражении любым путем и в любом возрасте. Постинфекционный иммунитет относительный, от повторного заражения не защищает, однако повторные случаи чумы обычно протекают в более легкой форме.
Классификация
Чума классифицируется по клиническим формам в зависимости от преимущественной симптоматики. Различают локальные, генерализованные и внешнедиссеминированные формы:
- Локальная чума подразделяется на кожную, бубонную и кожно-бубонную.
- Генерализованная чума бывает первично- и вторично-септической.
- Внешнедиссеминированная форма подразделяется на первично- и вторично- легочную, а также – кишечную.
Симптомы чумы
Инкубационный период чумы в среднем занимает около 3-6 суток (максимально до 9 дней). При массовых эпидемиях или в случае генерализованных форм инкубационный период может укорачиваться до одного – двух дней. Начало заболевания острое, характеризуется быстрым развитием лихорадки, сопровождающейся потрясающим ознобом, выраженным интоксикационным синдромом.
Больные могут жаловаться на боль в мышцах, суставах, крестцовой области. Появляется рвота (часто – с кровью), жажда (мучительная). С первых же часов больные пребывают в возбужденном состоянии, могут отмечаться расстройства восприятия (бред, галлюцинации). Нарушается координация, теряется внятность речи. Заметно реже возникают вялость и апатия, больные ослабевают вплоть до невозможности подняться с постели.
Кожная форма
Проявляется в виде карбункула в области внедрения возбудителя. Карбункул прогрессирует, проходя последовательно следующие стадии: сначала на гиперемированной, отечной коже образуется пустула (выражено болезненная, наполнена геморрагическим содержимым), которая после вскрытия оставляет язву с приподнятыми краями и желтоватым дном. Язва склонна увеличиваться. Вскоре в ее центра образуется некротический черный струп, быстро заполняющий все дно язвы. После отторжения струпа карбункул заживает, оставляя грубый рубец.
Бубонная форма
Является наиболее распространенной формой чумы. Бубонами называют специфически измененные лимфатические узлы. Таким образом, при этой форме инфекции преимущественным клиническим проявлением выступает регионарный в отношении области внедрения возбудителя гнойный лимфаденит. Бубоны, как правило, единичны, в некоторых случаях могут быть множественными. Первоначально в области лимфоузла отмечается болезненность, спустя 1-2 дня при пальпации обнаруживаются увеличенные болезненные лимфатические узлы, сначала плотные, при прогрессировании процесса размягчающиеся до тестообразной консистенции, сливаясь в единый спаянный с окружающими тканями конгломерат. Дальнейшее течение бубона может вести как к его самостоятельному рассасыванию, так и к формированию язвы, области склерозирования или некроза. Разгар заболевания продолжается с течение недели, затем наступает период реконвалесценции, и клиническая симптоматика постепенно стихает.
Кожно-бубонная форма
Характеризуется сочетанием кожных проявлений с лимфаденопатией. Локальные формы чумы могут прогрессировать во вторично-септическую и вторично-легочную форму. Клиническое течение этих форм не отличается от их первичных аналогов.
Первично-септическая форма
Развивается молниеносно, после укороченной инкубации (1-2 дня), характеризуется быстрым нарастанием тяжелой интоксикации, выраженным геморрагическим синдромом (многочисленными геморрагиями в кожных покровах, слизистых оболочках, конъюнктиве, кишечными и почечными кровотечениями), скорым развитием инфекционно-токсического шока. Септическая форма чумы без должной своевременной медицинской помощи заканчивается смертью.
Первично-лёгочная форма
Возникает в случае аэрогенного пути заражения, инкубационный период при этом также сокращается, может составлять несколько часов или продолжаться о двух дней. Начало острое, характерное для всех форм чумы – нарастающая интоксикация, лихорадка. Легочная симптоматика проявляется ко второму – третьему дню заболевания: отмечается сильный изнуряющий кашель, сначала с прозрачной стекловидной, позднее - с пенистой кровянистой мокротой, имеет место боль в груди, затруднение дыхания. Прогрессирующая интоксикация способствует развитию острой сердечно-сосудистой недостаточности. Исходом этого состояния может стать сопор и последующая кома.
Кишечная форма
Характеризуется интенсивными резкими болями в животе при тяжелой общей интоксикации и лихорадке, вскоре присоединяется частая рвота, диарея. Стул обильный, с примесями слизи и крови. Нередко – тенезмы (мучительные позывы к дефекации). Учитывая широкое распространение других кишечных инфекций, в настоящее время так и не решен вопрос: является ли кишечная чума самостоятельной формой заболевания, развившейся в результате попадания микроорганизмов в кишечник, или она связана с активизацией кишечной флоры.
Диагностика
Ввиду особой опасности инфекции и крайне высокой восприимчивости к микроорганизму, выделение возбудителя производится в условиях специально оборудованных лабораторий. Забор материала производят из бубонов, карбункулов, язв, мокроты и слизи из ротоглотки. Возможно выделение возбудителя из крови. Специфическую бактериологическую диагностику производят для подтверждения клинического диагноза, либо, при продолжительной интенсивной лихорадке у больных, в эпидемиологическом очаге.
Серологическая диагностика чумы может производиться с помощью РНГА, ИФА, РНАТ, РНАГ и РТПГА. Возможно выделение ДНК чумной палочки с помощью ПЦР. Неспецифические методы диагностики - анализ крови, мочи (отмечается картина острого бактериального поражения), при легочной форме - рентгенография легких (отмечаются признаки пневмонии).
Лечение чумы
Лечение производится в специализированных инфекционных отделениях стационара, в условиях строгой изоляции. Этиотропная терапия проводится антибактериальными средствами в соответствии с клинической формой заболевания. Продолжительность курса занимает 7-10 дней.
- Специфическая терапия. При кожной форме назначают ко-тримоксазол, при бубонной – внутривенно хлорамфеникол со стрептомицином. Можно также применять антибиотики тетрациклинового ряда. Тетрациклином или доксициклином дополняется комплекс хлорамфеникола со стрептомицином при чумной пневмонии и сепсисе.
- Неспецифическая терапия. Включает комплекс дезинтоксикационных мероприятий (внутривенная инфузия солевых р-ров, декстрана, альбумина, плазмы) в сочетании с форсированием диуреза, средства, способствующие улучшению микроциркуляции (пентоксифиллин). При необходимости назначаются сердечно-сосудистые, бронхолитические средства, жаропонижающие препараты.
Прогноз
В настоящее время в условиях современных стационаров при применении антибактериальных средств смертность от чумы довольно низка – не боле 5-10%. Ранняя медицинская помощь, предотвращение генерализации способствуют выздоровлению без выраженных последствий. В редких случаях развивается скоротечный чумной сепсис (молниеносная форма чумы), плохо поддающийся диагностированию и терапии, нередко заканчивающийся скорым летальным исходом.
Профилактика
В настоящее время в развитых странах инфекция практически отсутствует, поэтому основные профилактические мероприятия направлены на исключение завоза возбудителя из эпидемиологически опасных регионов и санацию природных очагов. Специфическая профилактика заключается в вакцинации живой чумной вакциной, производится населению в районах с неблагоприятной эпидемиологической обстановкой (распространенность чумы среди грызунов, случаи заражения домашних животных) и лицам, отправляющимся в регионы с повышенной опасностью заражения.
Выявления больного чумой является показанием к принятию срочных мер по его изолированию. При вынужденных контактах с больными используют средства индивидуальной профилактики – противочумные костюмы. Контактные лица наблюдаются в течение 6 дней, в случае контакта с больным легочной формой чумы производится профилактическая антибиотикотерапия. Выписка больных из стационара производится не ранее 4 недель после клинического выздоровления и отрицательных тестов на бактериовыделительство (при легочной форме – после 6 недель).
Читайте также:

