Что такое репродуктивный гепатит
Обновлено: 19.04.2024
Гепатит D. Вирус гепатита D. Свойства вируса гепатита D. Патогенез гепатита D.
Вирус гепатита D обнаружил М. Ризетто и сотр. (1977) в ядрах гепатоцитов во время необычно тяжёлой вспышки сывороточного гепатита в Южной Европе. Позднее его стали обнаруживать повсеместно, особенно часто в Северной Америке и странах Северо-Западной Европы.
Возбудитель гепатита D — дефектный РНК-содержащий вирус рода Deltavirus семейства Togaviridae. Его выделяют только от пациентов, инфицированных вирусом гепатита В.
Дефектность возбудителя гепатита D проявляется в полной зависимости от его передачи, репродукции и наличия вируса гепатита В. Соответственно, моноинфекция вирусом гепатита D абсолютно невозможна. Вирионы вируса гепатита D имеют сферическую форму, 35-37 нм в диаметре. Геном вируса образует однонитевая кольцевая молекула РНК, что сближает вирус гепатита D с виро-идами. Её последовательности не имеют гомологии с ДНК возбудителя гепатита В, но суперкап-сид вируса гепатита D включает значительное количество HBsAg вируса гепатита В. Резервуар возбудителя — инфицированный человек; вирус передаётся парентеральным путём. Возможна вертикальная передача вируса гепатита D от матери к плоду.

Патогенез поражений и клинические проявления гепатита D
Инфицирование HBsAg-положительных лиц сопровождается активным размножением вируса гепатита D в печени и развитием хронического гепатита — прогрессирующего или фульминантного. Клинически проявляется только у лиц, инфицированных вирусом гепатита В. Может протекать в двух вариантах:
Коинфекция гепатита D (одновременное заражение вирусами гепатитов В и D), Отмечают короткий продромальный период с высокой лихорадкой; часто мигрирующие боли в крупных суставах; нарастание интоксикации в желтушном периоде; часто болевой синдром (боль в проекции печени или эпигастрии); возникновение через 2-3 нед от начала заболевания или клинико-лабораторного обострения.
Течение гепатита D относительно доброкачественное, но восстановительный период протекает длительное время.
Суперинфекция гепатита D (заражение вирусом гепатита D человека, инфицированного вирусом гепатита В). Отмечают короткие инкубационный и преджелтушный периоды (3-5 дней) с высокой лихорадкой, выраженной интоксикацией, повторной рвотой, болевым синдромом, артралгиями. Характерны выраженная желтуха, развитие отёчно-асцитического синдрома, выраженная гепатоспленомегалия, повторные клинико-лабораторные обострения. При данном варианте возможно развитие злокачественной (фульминантной) формы заболевания с летальным исходом.
Репродукция вируса гепатита В. Репликативный цикл вируса гепатита В.
Вирус гепатита В не способен размножаться in vitro. Некоторые этапы его репродукции остаются плохо изученными. Геном представлен двухцепочечной молекулой ДНК, но плюс-нить несколько короче, каждая нить имеет на концах одинаковые двойные сегменты, обеспечивающие интеграцию в геном клетки. Вирионы содержат полимеразу, способную транскрибировать ДНК в РНК.
После раздевания вирусные ДНК и полимераза мигрируют в ядро, где под действием последней осуществляется дополнение плюс-цепи ДНК (в качестве матрицы используется минус-цепь). Полная двухцепочечная ДНК транскрибируется с образованием небольших молекул мРНК и полной молекулы +РНК (эта прегеномная РНК служит матрицей для репликации генома). Синтез различных вирусных ферментов и белков реализуется на небольших молекулах мРНК. Репликация генома осуществляется через ряд, последовательных процессов.
• Прегеномная +РНК взаимодействует с вирусной полимеразой. Фермент действует как обратная транскриптаза и синтезирует -ДНК, используя +РНК как матрицу (позднее она разрушается).
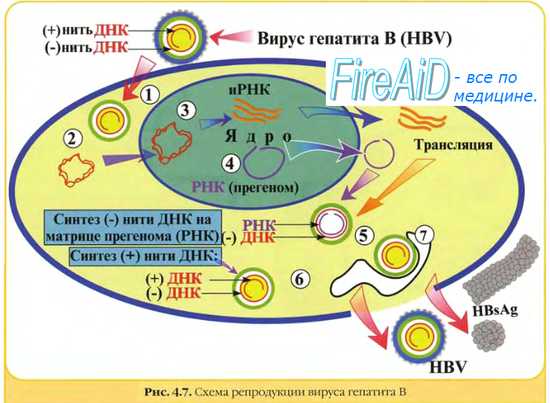
• Затем -ДНК используется как матрица для транскрипции +ДНК, но этот процесс носит незавершённый характер и заканчивается образованием двойной молекулы с неполной плюс-цепью.
Сборка вирионов вируса гепатита В заканчивается формированием оболочки, включающей специфический поверхностный Аг (HBsAg).
Интеграция вируса гепатита В. Одновременно с реализацией сложного репродуктивного цикла вирусная ДНК может интегрироваться в геном клетки путём расщепления на множество фрагментов, встраивающихся в различные участки клеточной ДНК. После встраивания доступным для считывания остаётся лишь фрагмент, кодирующий HBsAg, что даёт ему возможность реплицироваться даже при отсутствии возможности для полной репродукции вируса.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
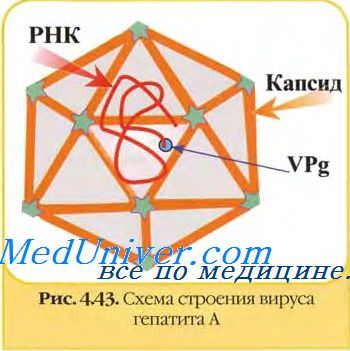
Возбудитель гепатита А представлен одним антигенным типом и содержит главный антиген (HA-антиген), по которому его идентифицируют.
Патогенез поражений гепатита А
Попадая в организм человека с водой или пищей, вирус гепатита А размножается в эпителии слизистой оболочки тонкой кишки и регионарных лимфоидных тканях. Затем наступает фаза кратковременной вирусемии. Максимальная концентрация вируса в крови возникает в конце инкубационного периода и в преджелтушном периоде.
В это время возбудитель гепатита А выделяется с фекалиями. Основная мишень для цитопатогенного действия гепатита А — гепатоциты.
Репродукция вируса гепатита А в их цитоплазме приводит к гибели клеток. Цитопатический эффект усиливают иммунные механизмы, в частности NK-клетки, активированные ИФН, синтез которого индуцируется вирусом.
Принципы микробиологической диагностики гепатита А
Маркёры репликации вируса гепатита А — AT(IgM и IgG) к Аг вируса гепатита А и вирусная РНК.
Указанные маркёры определяют в ИФА и РИА. Выявление антигенов вируса гепатита А в фекалиях имеет ограниченное значение, так как пик его образования приходится на инкубационный и начало желтушного периодов.
Выявление Аг вируса гепатита А можно использовать для эпидемиологического обследования контактных лиц. К заражению вирусом гепатита А чувствительны приматы, но в широкой клинической практике данный метод диагностики не используют.
Монослойные культуры клеток нечувствительны к вирусу гепатита А, и для выделения возбудителя предпочтительнее использовать лейкоцитарные или органные культуры. Вирус гепатита А отличает слабый цитопатический эффект.
Лечение и профилактика гепатита А
Средства специфической противовирусной химиотерапии вирусного гепатита А отсутствуют, лечение симптоматическое. Разработанный сывороточный Ig предупреждает развитие заболевания в течение 3 мес, но также значительно смягчает течение заболевания. Его применяют для пассивной иммунизации лиц, направляющихся в эндемичные районы.
Для активной иммунопрофилактики вирусного гепатита А используют убитые и рекомбинантные вакцины. Общие профилактические мероприятия направлены на улучшение санитарной обстановки, включают соблюдение карантинных мероприятий, улучшение условий водоснабжения и повышение гигиенической культуры населения.
Что такое гепатит А (болезнь Боткина)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит А (Hepatitis A viruses, HAV) — острое инфекционное заболевание, вызываемое вирусом гепатита А, клинически характеризующееся синдромом общей инфекционной интоксикации, синдромом нарушения пигментного обмена, синдромами энтерита, холестаза, увеличением печени и в некоторых случая селезёнки, сопровождающееся нарушением функции печени, преимущественно доброкачественного течения.

Этиология
семейство — пикорнавирусы (Picornaviridae)
вид — вирус гепатита А (HAV)

Во внешней среде очень устойчив: при температуре окружающей среды около 4°C сохраняется несколько месяцев, при 2°C — несколько лет, при замораживании очень длительно, при комнатной температуре — несколько недель. В растворе хлорсодержащих средств (0,5-1 мг/л) гибнет в течение часа, при 2,0-2,5 мг/л — в течение 15 минут, ультрафиолетовое облучение приводит к гибели в течение минуты, при кипячении сохраняется до 5 минут. В кислой среде желудка не погибает.
Наиболее значимым маркером вирусного гепатита А являются антитела класса М (анти-HAV IgM), которые образуются в начальный период заболевания и выявляются до 5 месяцев. Появление анти-HAV IgG (маркера перенесённой ранее инфекции) начинается с 3-4 недели заболевания. Антиген вируса выявляется в каловых массах за 7-10 дней до начала манифестных (явно выраженных) проявлений болезни. [1] [2] [4]
Эпидемиология
Заражение гепатитом А происходит при контакте с источником инфекции — живым человеком (больной различными формами заболевания и вирусоноситель). Больные с типичными формами являются главным источником распространения вируса (от конца скрытого и всего желтушного периодов).
Ежегодно в мире регистрируется примерно 1,5 млн случаев заболевания (количество субклинических и бессимптомных форм сложно даже представить). Смертность по миру в 2016 г., по данным ВОЗ, составила 7134 человек [10] .
Условно существует территориальное распределение по уровням инфицирования населения: высокий, средний и низкий.
Районы с высоким уровнем инфицирования это преимущественно Юго-Восточная Азия, Средняя Азия, Африка, Центральная Америка (плохие санитарные условия и низкий доход) — большинство населения к периоду взросления уже переболели и имеют иммунитет, вспышки болезни встречаются редко.
Районы со средним уровнем инфицирования — страны с переходной экономикой, развивающиеся, имеющие различия в санитарно-гигиенических условиях на территории одного региона, например Россия (большая часть населения к периоду взросления не болела и не имеет иммунитета к вирусу, возможны большие вспышки болезни).
Районы с низким уровнем инфицирования — развитые страны с высоким уровнем дохода и хорошими санитарно-гигиеническими условиями, например США, Канада, Европа, Австралия. Большинство людей не имеет иммунитета и не болела, вспышки случаются редко и чаще среди групп риска [7] .
В окружающую среду вирус выделяется преимущественно с фекалиями.
Механизм передачи: фекально-оральный (пути — водный, контактно-бытовой, пищевой), парентеральный (редко при переливании крови), половой (орально-анальный контакт).
Восприимчивость населения высокая.
Факторы риска заражения:
- высокая скученность населения;
- несоблюдение правил личной гигиены и правил хранения, обработки и приготовления продуктов питания;
- неудовлетворительное состояние объектов водоснабжения;
- бытовой очаг заболевания.
Кто находится в группе риска
- путешественники (особенно в страны жаркого климата и с плохими социальными условиями);
- гомосексуалисты;
- люди, употребляющие наркотики (любые), алкоголики;
- медработники (непривитые и не болевшие);
- бездомные;
- люди, имеющие постоянные контакты (в силу профессии или иных причин) с мигрантами из неблагополучных по гепатиту А регионов.
Характерна осенне-весенняя сезонность, повышенная привязанность к жарким южным регионам.
Иммунитет после перенесённого заболевания стойкий, пожизненный, то есть повторно заболеть нельзя [1] [3] [4] [7] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита А
Заболевание начинается постепенно. Инкубационный период гепатита А протекает 7-50 дней.
Синдромы вирусного гепатита А:
- общей инфекционной интоксикации;
- нарушения пигментного обмена (желтуха);
- энтерита (воспаление слизистой тонкой кишки);
- холестаза (уменьшение количества желчи, поступающей в двенадцатиперстную кишку);
- гепатолиенальный (увеличение печени и селезёнки);
- отёчный;
- нарушения функции печени.
Типичное течение болезни — это желтушная форма болезни средней степени тяжести (устаревшее название — желтуха или болезнь Боткина).
Начальный период болезни (преджелтушный) имеет продолжительность от 2 до 15 дней и может протекать по нескольким вариантам:
При осмотре обнаруживается увеличение печени и, в меньшей степени, селезёнки, чувствительность края печени, повышение ЧСС (пульса), носовые кровотечения. В конце периода моча темнее, а кал становится светлее.
Следующий период (желтушный) длительностью около 7-15 дней характеризуется снижением выраженности симптомов предшествующего периода (то есть с появлением желтухи самочувствие улучшается). Усиливается желтушное окрашивание склер, кожных покровов и слизистой оболочки ротоглотки. Моча приобретает цвет тёмного пива, кал белеет. Присутствует общая слабость, недомогание, плохой аппетит, чувство тяжести и переполненности в правом подреберье, больной расчёсывает себя из-за зуда кожи (лихенификация), появляются петехии (мелкие кровоизлияния) на коже.

При врачебном исследовании выявляется увеличение печени и селезёнки, явственно положителен симптом Ортнера (болезненность при поколачивании ребром ладони по правой рёберной дуге), гипотония (может быть и нормотония), токсическая брадикардия (снижение ЧСС), появляются периферические отёки, возможны боли в суставах (артралгии).
Далее при благоприятном течении заболевания (которое наблюдается в большинстве случаев) происходит регресс клинической симптоматики, осветление мочи и потемнение кала, более медленное спадение желтушности кожи, склер и слизистых оболочек.
Под нетипичным течением болезни подразумеваются лёгкие безжелтушные формы гепатита А (отсутствие симптомов или лёгкая слабость без желтухи, тяжесть в правом подреберье), фульминантные формы.
Факторы, увеличивающие риск тяжёлого течения гепатита А:
Последствия для беременных
У беременных гепатит А протекает в целом несколько тяжелее, чем у небеременных. Примерно в 36 % случаев возможно развитие слабости родовой деятельности, преждевременные роды (31-37 неделя) и послеродовые кровотечения. Вирус не проникает через плаценту, то есть какого-то специфического действия на плод не оказывает. В грудном молоке вирус не содержится [1] [2] [4] [7] .
Патогенез гепатита А
Воротами для проникновения вируса является слизистая оболочка органов желудочно-кишечного тракта, где происходит его первичное размножение в эндотелиальной выстилке тонкого кишечника и мезентериальных лимфоузлах.

Далее происходит гематогенное распространение вирусных частиц и проникновение их в печень, где они локализуются в ретикулогистиоцитарных клетках Купфера и гепатоцитах. В результате этого происходит повреждение клеток:
- проникновение вируса в клетку;
- захват лизосомой;
- разрушение белковой оболочки вируса;
- сборка белков по программе вирусной РНК;
- встраивание этих белков в цитолемму клетки;
- образование патологических пор в оболочке клетки;
- поступление внутрь клетки ионов натрия и воды;
- баллонная дистрофия (разрушение ультраструктур клетки и образование крупных вакуолей) с последующим некрозом (его объём, как правило, ограничен);
- гибель клетки и лимфоцитарная иммунная реакция, приводящая к основному объёму поражения.

В дальнейшем вирус попадает в желчь, с ней он проникает в кишечник и выводится в окружающую среду с фекалиями. Вследствие компетентных реакций иммунной защиты размножение вируса заканчивается, и он покидает организм больного. [2] [3] [4]
Классификация и стадии развития гепатита А
По степени разнообразия проявлений выделяют две формы гепатита А:
- клинически выраженная (желтушная, безжелтушная, стёртая);
- субклиническая (инаппарантная).
По длительности течения также выделяют две формы гепатита А:
- острая циклическая (до трёх месяцев);
- острая затяжная (более трёх месяцев).
Степени тяжести гепатита А:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная).
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), заболевание подразделяют на три вида:
- В15. Острый гепатит А;
- В15.0. Гепатит А с печёночной комой;
- В15.9. Гепатит А без печёночной комы. [2][4]
Осложнения гепатита А
Заболевание может привести к следующим осложнениям:
- печёночная кома (дисфункция центральной нервной системы, связанная с тяжёлым поражением печени — встречается крайне редко);
- холецистохолангит (выраженные боли в правом подреберье, нарастание желтухи и зуда кожи);
- гемолитико-уремический синдром, преимущественно у детей (гемолитическая анемия, тромбоцитопения, острая почечная недостаточность);
- развитие аутоиммунного гепатита I типа.
Гепатит А не приводит к формированию хронических форм, однако из-за выраженного воспалительного процесса возможно появление длительных резидуальных (остаточных) явлений:
- дискинезия (нарушение моторики) желчевыводящих путей;
- постгепатитная гепатомегалия (увеличение размеров печени из-за разрастания соединительной ткани);

- постгепатитный синдром (повышенная утомляемость, аснено-невротические проявления, тошнота, дискомфорт в правом подреберье). [1][5]
Диагностика гепатита А
Методы лабораторной диагностики:
- Клинический анализ крови — нормоцитоз или лейкопения, лимфо- и моноцитоз, нейтропения, СОЭ в норме или снижена.
- Биохимический анализ крови — повышение общего билирубина и в большей степени его связанной фракции (реакция Эрлиха), повышение аланинаминотрансферазы и аспартатаминотрансферазы, снижение протромбинового индекса, повышение тимоловой пробы (снижение альбуминов и повышение гамма-глобулинов), повышение гамма-глутамилтранспептидазы, щелочной фосфатазы и другие показатели.
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина. Ранее, особенно в вооруженных силах, для выявления больных на начальной стадии практиковалось использование пробы Разина: утром производится опускание индикаторной полоски в мочу (при наличии уробилина она меняет цвет), и военнослужащий с подозрением на заболевание госпитализировался для углублённого обследования. Тест на уробилин становится положительным в самом начале заболевания — в конце инкубационного периода из-за болезни печёночной клетки.
- Серологические тесты — выявления анти-HAV IgM и анти-HAV IgG методом ИФА (иммуноферментного анализа) в различные периоды заболевания и HAV RNA с помощью ПЦР-диагностики (полимеразной цепной реакции) в острый период.
- Ультразвуковое исследование органов брюшной полости — увеличение печени и иногда селезёнки, реактивные изменения структуры печёночной ткани, лимфаденопатия ворот печени.
Обследование лиц, бывших в контакте с больным
Лица, контактирующие с больным вирусным гепатитом А, подлежат осмотру врачом-инфекционистом с последующим наблюдением до 35 дней со дня разобщения с больным. Наблюдение включает термометрию, осмотр кожных покровов, определение размеров печени и селезёнки, а также лабораторное обследование (АЛТ, общий билирубин, антитела классов М и G к вирусу гепатита А вначале и через три недели от первичного обследования).
Дифференциальная диагностика проводится со следующими основными заболеваниями:
- в начальный период: ;
- гастрит, гастроэнтероколит;
- полиартрит;
- энтеровирусная инфекция;
- в желтушный период: ;
- псевдотуберкулёз; ;
- желтухи другой этиологии (гемолитическая болезнь, токсические поражения, опухоли ЖКТ и другие заболевания);
- гепатиты другой этиологии (вирусные гепатиты В, С, Д, Е и другие, аутоиммунные гепатиты, болезнь Вильсона — Коновалова и т.п.) [1][2][3][4][9] .
Лечение гепатита А
Этиотропная терапия (направленная на устранение причины заболевания) не разработана.
Медикаменты
В зависимости от степени тяжести и конкретных проявлений назначается инфузионная терапия с глюкозо-солевыми растворами, обогащёнными витаминами. Показано назначение сорбентов, препаратов повышения энергетических ресурсов, при необходимости назначаются гепатопротекторы, в тяжёлых случаях — гормональные препараты, препараты крови, гипербарическая оксигенация и плазмаферез.

Нужна ли госпитализация
В случае лёгких форм гепатита А лечение может проводиться на дому (при наличии условий). Госпитализация потребуется, начиная со среднетяжёлых форм, лицам групп риска по тяжёлому течению, пациентам с осложнёнными формами, беременным и детям. Каких-либо особенностей при дальнейшем лечении вирусного гепатита А у детей нет.
Режим постельный или полупостельный. При гепатите А нарушаются процессы образования энергии в митохондриях, поэтому предпочтителен длительный отдых.
Лечение в стационаре и выписка
Лечение гепатита А проходит в инфекционном отделении больницы. Выписка пациентов происходит после появления стойкой и выраженной тенденции к клиническому улучшению, а также улучшения лабораторных показателей.
Критерии выписки больных:
- стойкая и выраженная тенденция к клиническому улучшению (отсутствие интоксикации, уменьшение размеров печени, регресс желтухи);
- стабильное улучшение лабораторных показателей (нормализация уровня билирубина, значительное снижение уровня АЛТ и АСТ).
При неосложнённых формах реконвалесценты (выздоравливающие больные) подлежат наблюдению в течении трёх месяцев с осмотром и обследованием не реже одного раза в месяц. [2] [3] [6]
Физиотерапия
В фазе реконвалесценции, особенно при затяжных формах болезни, возможно применение физиотерапевтических методов лечения:
- грязевых аппликаций на область правого подреберья;
- акупунктуры;
- массажа проекции области печени, желчного пузыря, желчевыводящих протоков.
Диета
Показана диета № 5 по Певзнеру — механически и химически щадящая, употребление повышенного количества жидкости и витаминов, запрет алкоголя. Исключается острое, жареное, копчёное, ограничивается кислое и соль. Все блюда готовятся на пару, тушатся, отвариваются и подаются только в тёплом виде.
Прогноз. Профилактика
Прогноз заболевания, как правило, благоприятный. Пациенты выздоравливают спустя 1-3 месяца после выписки из стационара. В редких случаях заболевание приобретает затяжной характер.
Критерии излеченности:
- отсутствие интоксикации;
- полная нормализация уровня билирубина, АЛТ и АСТ;
- нормализация размеров печени и селезёнки;
- появление в крови антител к вирусу гепатита А класса G (Anti-HAV-IgG).
Неспецифические мероприятия, позволяющие снизить количество случаев инфицирования:
- обеспечение условий и факторов потребления безопасной питьевой воды (водоснабжение);
- обеспечение и контроль за соблюдением утилизации сточных вод (канализационное хозяйство);
- контроль за качеством обследования персонала, связанного с пищевой промышленностью;
- контроль и соблюдение технологии хранения, приготовления и транспортировки пищевых продуктов и воды.
К личным профилактическим мерам относится тщательное мытьё рук после посещения туалета, смены подгузников, а также перед приготовлением или приёмом пищи.
Вакцинация
Специфическим профилактическим мероприятием является проведение иммунизации против гепатита А: практически у 100% привитых двукратно людей вырабатывается стойкий иммунитет, предотвращающий развитие заболевания. Вакцинация — это самый лучший способ предотвратить заражение.

Гепатит это острое или хроническое воспаление печени вследствие действия разных факторов: аутоиммунного и инфекционного процесса, интоксикации бытовыми веществами, ядами, лекарственными препаратами, алкоголем. Заболевание протекает в разных клинических вариантах — от бессимптомного носительства до развития цирроза печени, гепатоцеллюлярного рака. Общие симптомы — интоксикация, боль в правом подреберье, желтушность кожи и слизистых оболочек. В диагностике решающую роль играют биохимические пробы крови, УЗИ и биопсия печени. Лечение включает обязательное соблюдение диеты, симптоматическую и патогенетическую терапию.
Виды гепатита
В зависимости от причины возникновения выделяют разные виды гепатита:
вирусный: гепатит A, B, C, D, E, G;
токсический: алкогольный, лекарственный, гепатит при отравлениях химическими веществами;
По течению гепатиты классифицируют на острый и хронический. Острая форма, как правило, заканчивается полным выздоровлением или переходит в хроническую форму.
Вирусные гепатиты
Гепатит А или болезнь Боткина — острое поражение печени, сопровождающееся омертвением гепатоцитов (клеток паренхимы печени). Имеет доброкачественное течение. Заболевание не переходит в хроническую форму, не вызывает постоянных повреждений печеночной ткани. Чаще развивается у мужчин, чем у женщин. Гепатит А предотвращает вакцинирование.
Гепатит В или сывороточный - это поражение клеток печени аутоиммунного характера. После попадания вируса в кровь, идет скрытая фаза размножения и накопления инфекции. По мере увеличения концентрации вируса в печени возникает клиника гепатита. Заболевание имеет два исхода — полное восстановление функций печени или хронизация воспаления. Универсальный способ защиты — вакцина против гепатита В.

Гепатит С вызывается РНК-содержащим вирусом гепатита С, который способен паразитировать только в организме человека. Инфекция передается через зараженную кровь и нестерильные инструменты. Иногда возможно заражение при контакте со слюной, спермой и мочой носителя. На ранней стадии симптомы не проявляются вообще или могут ошибочно быть приняты за признаки другого заболевания. Гепатит С склонен к перерождению в гепатоцеллюлярный рак и цирроз печени. Вакцины против гепатита С не существует.
Гепатит D или дельта-гепатит размножается в печеночной ткани только в присутствии вируса гепатита В, что значительно утяжеляет его течение и ухудшает прогноз. К заболеванию восприимчивы носители и больные вирусным гепатитом В. Острые формы заканчиваются выздоровлением, реже развивается хронический гепатит, который в дальнейшем приводит к циррозу печени. Вакцина против гепатита В не защищает от заражения вирусом гепатита D.
Гепатит Е по способам передачи и симптоматике близок к гепатиту А. Однако тяжелые исходы при гепатите Е встречаются чаще, чем при болезни Боткина. Инфекция крайне опасна для беременных женщин. Заболевание распространено в тропических странах, где снабжение населения чистой водой недостаточно.
Гепатит G провоцирует HGV-вирус. Возбудитель по своим свойствам схож с вирусом гепатита С. Основной признак заболевания — длительная желтушность кожи и слизистых на протяжении трех недель. Вирус распространен в Западной Африке.
Токсические гепатиты
Развиваются в результате попадания в организм токсических веществ. Губительно воздействуют на клетки печени ядовитые грибы, сельскохозяйственные и бытовые химические вещества, металлы, хлорированные углеводороды. Яды проникают в организм через кожу, при вдыхании и употреблении внутрь.
Справка! Действие токсических компонентов значительно усиливается у людей с дефицитом белка, истощением, при употреблении больших доз алкоголя.
Беспорядочный прием гепатотоксических медикаментов провоцирует лекарственный гепатит. Вероятность поражения клеток печени зависит от индивидуальной чувствительности к тому или иному препарату. Вообще, любое лекарственное средство способно вызвать воспаление печени и формирование гепатита разной степени тяжести.
Длительное злоупотребление алкоголем становится причиной возникновения алкогольного гепатита. Как правило, развивается спустя 5–7 лет регулярного употребления спиртных напитков. Это предвестник или начальное проявление цирроза печени. Имеет неблагоприятный прогноз.
Лучевой гепатит
Это редкая форма гепатита, возникает из-за воздействия на организм больших доз ионизирующего излучения. Радиоактивные вещества попадают в организм с воздухом, через пищеварительный тракт, кожу и слизистые оболочки. Клинические симптомы и степень повреждения печеночной ткани зависят от дозы радиации. Облучение в дозе более 1 рад запускают изменения в клетках печени. Доза свыше 1000 рад — смертельная.
Аутоиммунный гепатит
Возникает вследствие дефекта иммунной системы, когда она начинает вырабатывать антитела к печеночным клеткам. Предположительно выработку этих антител инициируют вирусы (Эпштейна-Барр, гепатита А, В, С, кори), некоторые лекарственные препараты.
Благоприятным фоном для аутоиммунного гепатита становятся сопутствующие заболевания — язвенный колит, синовит (воспаление синовиальной оболочки сустава), тиреоидит (воспаление щитовидной железы). Чаще всего одновременно с печенью поражаются железы внешней и внутренней секреции.
В зависимости от вырабатываемых антител выделяют аутоиммунный гепатит 1 типа, 2 типа и 3 типа. Все типы имеют быстро прогрессирующее течение, поэтому у пациентов молниеносно развивается цирроз печени, печеночная недостаточность, которые часто становятся причиной гибели.
Стеатогепатит
Это воспаление клеток печени на фоне ее жировой трансформации. Появлению заболевания способствует злоупотребление алкоголем, голодание, диеты, прием гормональных и нестероидных противовоспалительных препаратов, операции на органах ЖКТ. В группе риска находятся люди с лишним весом, хроническим алкоголизмом, сахарным диабетом.
Ишемический гепатит (инфаркт печени)
Развивается в условиях недостаточного снабжения печеночной ткани кровью и кислородом. Спровоцировать патологию может дыхательная и сердечная недостаточность, сепсис, тромбоз печеночной артерии. При массивной гибели гепатоцитов молниеносно прогрессирует почечная недостаточность. Заболевание встречается крайне редко, с преобладанием среди людей пожилого и старческого возраста.
Реактивный гепатит
Это вторичное поражение печени, которое возникает на фоне заболеваний пищеварительной и других систем. Инициируют гепатит гельминты (глисты), операции на печени, обширные ожоги, анемия, бронхиальная астма, аллергия, а также лекарственная интоксикация. При постановке правильного диагноза и лечении основной патологии гепатит заканчивается полным выздоровлением.
Причины гепатита
Острое воспаление печеночной ткани чаще связано с вирусной инфекцией. Вирус гепатита внедряется в организм, пребывает в подчелюстных лимфатических узлах, далее через глотку или кишечник попадает в кровеносную систему, откуда с током крови мигрирует в печень, где начинает размножаться. В ответ на действие инфекции развивается воспалительный процесс, повреждаются гепатоциты, снижается дезинтоксикационная и барьерная функция печени.
Справка! Гепатит могут вызвать неспецифические для печени вирусы: герпес, мононуклеоз, цитомегаловирус, вирус Эпштейна-Барр, СПИД, краснуха.
Основной источник инфекции — зараженный человек. Механизм передачи вируса — через зараженную воду и пищу, кровь, при использовании нестерильных стоматологических и хирургических инструментов, шприцов. Также возможна передача инфекции от матери ребенку во время беременности и родов.
Другие возможные причины острого гепатита:
заболевания желчных путей,
токсические факторы: алкоголь, лекарства, наркотические вещества.
Хронический гепатит - это осложнение нелеченого или недостаточно вылеченного острого воспаления печени. При бессимптомном течении заболевание своевременно не диагностируют, происходит хронизация воспалительного процесса, образование очагов дистрофии печеночной ткани. Редко хроническая форма развивается самостоятельно, например, при отравлении сильными ядами.
Симптомы гепатита
Клиническая картина зависит от формы гепатита, степени поражения клеток печени и наличия сопутствующих заболеваний. Обычно легкие формы протекают бессимптомно, и переходят в хроническую форму, если случайно не были обнаружены при медосмотре. При тяжелом течении гепатита симптоматика более выраженная, и сочетается с общей интоксикацией, лихорадкой, поражением других органов и систем.
Острый гепатит начинается спонтанно на фоне видимого благополучия. В отдельных случаях появлению болезни предшествует общая слабость, недомогание, утрата аппетита, тошнота, мышечная боль, которые ошибочно принимают за симптомы другого заболевания.
Наиболее заметный симптом гепатита - это желтушное окрашивание кожи и слизистых оболочек. Желтуха возникает, когда непереработанный печенью билирубин попадает в кровь, и придает коже желтый окрас. Желтушный цвет в начале приобретают слизистые оболочки ротовой полости, склеры, обесцвечивается кал, становится мутной моча. В дальнейшем желтеет кожа. Однако имеют место и безжелтушные формы.
Болезненные ощущения слабо-выражены, так как в печеночных тканях отсутствуют чувствительные нервные окончания. Боль провоцирует увеличение печени в размере, перенапряжение фиброзной оболочки, воспалительные изменения в желчном пузыре. Боль, как правило, ощущается в правом подреберье, и отдает в правую лопатку и плечо.
По мере прогрессирования гепатита возникают разные клинические синдромы:
интоксикационный: нарушение сна, головная боль, быстрая утомляемость, общая слабость;
диспепсический: тошнота, рвота, отсутствие аппетита, отрыжка, неприятный привкус во рту, диарея, повышенное газообразование;
субфебрилитет: повышение температуры до 37.5°С на протяжении 7–10 дней;
геморрагический: маточные и носовые кровотечения из-за пониженной свертываемости крови, склонность к образованию синяков;
дермальный синдром: зуд, возникновение сосудистых звездочек на коже и красных точек (петехий), покраснение ладоней.
При благоприятном исходе наблюдается постепенное угасание клинических и лабораторных признаков желтухи, размеры печени и селезенки уменьшаются до нормальных. В противном случае заболевание переходит в хроническую форму.
Хронический гепатит имеет волнообразное течение. При активной форме симптомы ярко-выражены, проявляются в полном объеме. При малоактивном процессе клинические проявления незначительные или отсутствуют вообще. Обострение провоцирует злоупотребление алкоголем, витаминная недостаточность, интоксикация.
На фоне хронического гепатита увеличивается в размерах селезенка и регионарные лимфатические узлы. При пальпации печень плотная, увеличенная и болезненная.
Диагностика гепатита
Вопросами диагностики, лечения и профилактики гепатита занимается гастроэнтеролог. Из-за возможного скрытого течения болезнь определяют случайно при профилактических обследованиях или диагностике по поводу других патологий.
Для обнаружения вируса гепатита информативны лабораторные исследования:
Общий и биохимический анализ крови. При положительном результате снижен уровень лейкоцитов, альбумина и билирубина, возрастает количество лимфоцитов, скорость оседания эритроцитов.
Иммуноферментный анализ. Это выявление в крови специфических антител к вирусу гепатита, которые вырабатывает организм против возбудителя инфекции. В активном периоде определяют эти самые антитела IgM, в стадии выздоровления — антитела IgG. Тест не информативен на доклиническом этапе.
Биохимические пробы печени. Это показатели биохимического состава крови, которые отражают функциональное состояние печени. Позволяют исключить заболевания желчевыводящих путей и других систем организма со схожей симптоматикой.
Полимеразная цепная реакция (ПРЦ-анализ). Биологический материал из зева исследуют на наличие фрагментов ДНК, свойственных вирусам гепатита. Тест обладает высокой чувствительностью и специфичностью, позволяет обнаружить вирус на любой стадии заболевания, в том числе в инкубационном периоде. ПЦР рекомендовано повторять дважды, так как существует вероятность ложноположительной реакции.
Выявить произошедшие изменения в печени, определить ее структуру и размеры позволяет ультразвуковое исследование. По показаниям выполняют сцинтиграфию гепатобилиарной системы (осмотр желчного пузыря, желчевыводящих путей с помощью введения препаратов, содержащих радиоактивные вещества). Наиболее достоверный метод исследования это биопсия печени. По результатам анализа определяют степень распространения патологического процесса, прогнозируют исход заболевания.
Лечение гепатита
Медицинскую помощь предоставляют в стационаре. Госпитализация показана при тяжелом общем состоянии. При вирусных гепатитах больного изолируют на 1–2 недели, потом он перестает быть носителем инфекции. Всем пациентам рекомендовано соблюдать постельный режим, организовать дробное питание и обильное питье, ограничить жирную пищу, полностью исключить алкоголь.
Специфическая терапия острых вирусных гепатитов это назначение противовирусных препаратов длительным курсом. Продолжительность лечения и дозировку определяет врач с учетом типа вируса, тяжести течения заболевания.

В комплекс лечебных мер включают другие препараты:
солевые растворы внутривенно для поддержания кислотно-щелочного равновесия;
препараты с лактулозой для приведения в норму физиологического равновесия в кишечнике;
спазмолитики для профилактики нарушения и прекращения оттока желчи;
гепатопротекторы для восстановления функций и тканей печени.
Аутоиммунный гепатит лечат с помощью кортикостероидов и иммунодепрессантов при постоянном контроле биохимических показателей крови. В случае развития осложнений, лечения дополняют соответствующими мерами. Некоторым пациентам назначают антидепрессанты, так как психоэмоциональное состояние негативно сказывается на эффективности терапии.
Хорошие результаты в лечении гепатитов дает оксигенобаротерапия. Это насыщение организма кислородом под высоким давлением. Для снижения концентрации в крови вирусов, антител к печеночным клеткам и токсинов назначают центрифужный плазмофорез. Из периферической вены производят забор крови, помещают в центрифугу, где происходит разделение на плазму и клеточную массу. Плазму удаляют, а клеточную массу вместе к плазмозамещающими растоврами капельно возвращают обратно.
При благоприятном исходе пациент выздоравливает в течение месяца. После выздоровления необходимо диспансерное наблюдение у гастроэнтеролога последующие 3–6 месяцев.
Базисная терапия хронических гепатитов включает прием гепатопротекторов для регенерации и защиты печеночной ткани. В комплексе принимают медикаменты для нормализации пищеварительных процессов и обмена веществ, пробиотики, поливитаминные комплексы.
Профилактика гепатита
Основная профилактика вирусного гепатита — вакцинация. Отказ от наркотиков, безопасный секс, проведение лечебных и косметологических процедур в сертифицированных учреждениях минимизируют риск возникновения вирусных гепатитов.
В профилактике токсического гепатита эффективно недопущение гепатотравмирующих факторов — алкоголя, токсинов лекарственных и наркотических веществ. Для здоровья важно употреблять очищенную воду, подвергать продукты тщательной термической обработке, соблюдать правила гигиены.
Читайте также:

