Что такое вирус мтс
Обновлено: 25.04.2024
От него не скроешься. Рано или поздно с ним встречается каждый человек. Надо ли его бояться? А может, инфекция совсем безобидна? Паниковать не стоит, но и легкомысленное отношение – ошибка.
— Елена Геннадьевна, что такое вирус Эпштейна-Барр?
— Среди герпес-вирусов насчитывают 8 типов, вызывающих патологии у вида Homo sapiens, то есть у людей. Вирус Эпштейна-Барр – герпес-вирус IV типа. После заражения вирусом Эпштейна-Барр инфекция остаётся в организме навсегда и никогда его не покидает.
Вирус Эпштейна-Барр – один из самых распространённых герпес-вирусов у людей. Восприимчивость к нему человека высока. Многие дети инфицируются до достижения годовалого возраста, а к 40-50 годам инфекция есть в организме практически у каждого.
— Как происходит заражение вирусом Эпштейна-Барр?
Вирус Эпштейна-Барр проникает в организм через верхние дыхательные пути, и уже оттуда распространяется в лимфоидную ткань, вызывая поражения лимфоузлов, миндалин, селезёнки и печени.
При размножении в организме вирус Эпштейна-Барр воздействует на иммунную систему. Механизм воздействия сложен, но в конечном результате за счёт поражения В-лимфоцитов и угнетения Т-клеточного иммунитета происходит подавление выработки интерферона – белка, отвечающего за противовирусную защиту организма.
В современном мире у детей отмечается всплеск заболеваемости, особенно в городах. Наиболее высока вероятность заразиться в местах скопления людей.
— А бессимптомный носитель может быть опасен?
— Чаще всего источником инфекции становится человек в острой стадии болезни. Но передача от бессимптомного носителя не исключена.
— Какую болезнь вызывает вирус Эпштейна-Барр?
— Классическое проявление – инфекционный мононуклеоз. Для него характерны общие интоксикационные симптомы: высокая температура тела, сонливость, вялость, головные боли, боль в горле, увеличение лимфоузлов (или лимфопролиферативный синдром).
Лимфопролиферативный синдром сочетает:
- Поражение рото-, носоглотки: острый фарингит с гипертрофией (увеличением) лимфоидной ткани носоглотки, острые аденоидит и тонзиллит. Это проявляется затруднённым носовым дыханием, храпом во сне.
- Поражение периферических лимфатических узлов (часто поражаются переднешейные, подчелюстные и заднешейные).
Выраженное увеличение шейных лимфоузлов может сопровождаться одутловатостью лица, пастозностью век. - Увеличение печени и селезёнки.
Читайте материалы по теме:
Знать, что ребёнок инфицирован, важно и по другой причине. Вирус Эпштейна-Барр может изменить реакцию на некоторые антибиотики, спровоцировать токсикоаллергическую реакцию. Поэтому следует обязательно своевременно выявлять вирус и сообщать о нём лечащим врачам, они будут подбирать антибиотики с учётом этого факта.
Тяжёлые последствия возникают, если первичное заражение происходит у женщины в период беременности. Вирус Эпштейна-Барр преодолевает плацентарный барьер, это грозит гибелью плода или значительными дефектами развития.
— Есть мнение, что вирус Эпштейна-Барр вызывает гепатит и даже лимфому. Это правда?
— Герпетические вирусы кровотоком разносятся по всему организму, поражают все группы лимфатических узлов. И печень, и селезёнка при остром течении мононуклеоза увеличены. При этом течение болезни обычно благоприятное, здоровье печени полностью восстанавливается.
Утверждать, что вирус Эпштейна-Барр непременно приводит к лимфоме, нельзя. Обнаружить вирус недостаточно: если инфицировано практически всё население планеты, естественно, анализы обнаружат наличие вируса в организме, но ведь лимфомой заболевает далеко не каждый. Конечно, хроническое подавление иммунной системы может приводить к разным нарушениям, в том числе к онкологическим заболеваниям. Но достоверной связи нет. А скомпенсировать иммунные нарушения современная медицина в силах.
Паниковать точно не стоит. Но и надеяться на самостоятельное излечение не надо. Когда ребёнок постоянно болеет, родители зачастую впадают в отчаяние. И хотя избавиться от герпес-вирусов навсегда невозможно, вполне можно облегчить состояние и в разы уменьшить частоту заболеваний. Лечиться можно и нужно.
Подробнее о гепатитах читайте в наших статьях:
— Какими методами можно проверить, присутствует ли в организме вирус Эпштейна-Барр? Какие анализы его выявляют?
Метод ИФА точнее, он в любом случае покажет и наличие инфекции, и выраженность инфекционного процесса. Выводы в данном случае делают по присутствию в крови специфических иммуноглобулинов (антител) к вирусу. Например, если обнаружены иммуноглобулины класса М (IgM), можно говорить об острой фазе инфекции (первичном заражении либо реактивации вируса, когда-то попавшего в организм). Если найдена определённая фракция иммуноглобулина класса G (IgG), это свидетельствует, что организм в прошлом уже сталкивался с инфекцией. Поэтому для определения диагностического метода нужна консультация врача.
— Какими методами лечения вируса Эпштейна-Барр располагает современная медицина?
— Это сложная задача. Если для герпес-вирусов I и II типа (вирусов простого герпеса) есть специфические противовирусные средства, то для вируса Эпштейна-Барр и цитомегаловируса специфической терапии пока не разработали. При лёгком течении болезнь может пройти сама, но при тяжёлом течении с поражением костного мозга медицинская помощь необходима. Лечение направлено на стимуляцию иммунитета, применяются интерфероны. Схему лечения выбирают, исходя из множества факторов, определять её должен только врач.
После излечения вирус продолжает жить в организме. Периодически могут возникать обострения: из-за переохлаждения, длительного пребывания под солнцем, стресса и т. д. Проявления инфекции – всегда повод идти к врачу.
Беседовала Дарья Ушкова
Редакция рекомендует:
Для справки:
Королёва Елена Геннадьевна
Вирусы могут быть двух типов:
1. Подделка – используется название и логотип какого-нибудь известного приложения, но внутри только зловредный код. Большая часть вирусов именно такого типа.
2. Троянский конь – в нормальное приложение добавляется зловредный код, который работает вместе с приложением.
Что могут вирусы
1. Воровать деньги с SIM-карты: звонить или отправлять SMS на платные номера до тех пор, пока на SIM-карте не закончатся деньги.
3. Блокировать нормальную работу устройства: отображать баннер-вымогатель, который не дает пользоваться устройством.
4. Использовать мощность вашего устройства: показывать скрытую рекламу или майнить криптовалюты.
Как вирусы попадают на смартфон или планшет
Мошенники маскируют вирусы под безобидные приложения и файлы: браузеры, плееры, игры, навигаторы, книги, антивирусы. Затем они распространяют их:
1. На сайтах для взрослых, сайтах со взломанными приложениями и пиратскими фильмами, торрент-трекерах и т.п.
Например, ищете в интернете какую-нибудь игру или программу, и попадаете на форум. Кто-то оставил нужную ссылку или файл, и все дружно его благодарят.
На самом деле форум и комментаторы не настоящие.

На самом деле это не так и с устройством все в порядке.
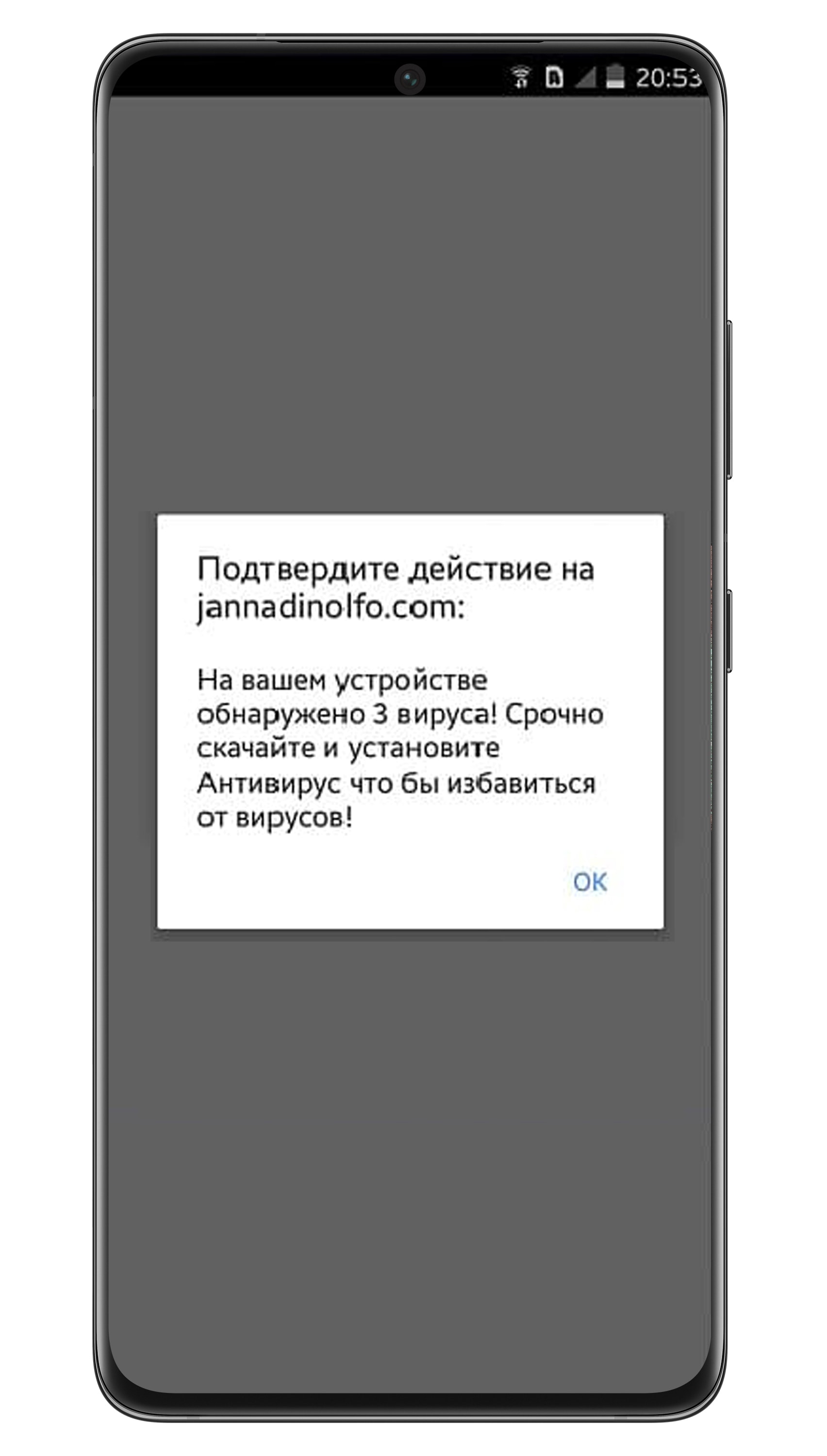
2. По SMS, MMS и электронной почте
Будьте осторожны, чудес не бывает. В большинстве случев это мошенники.
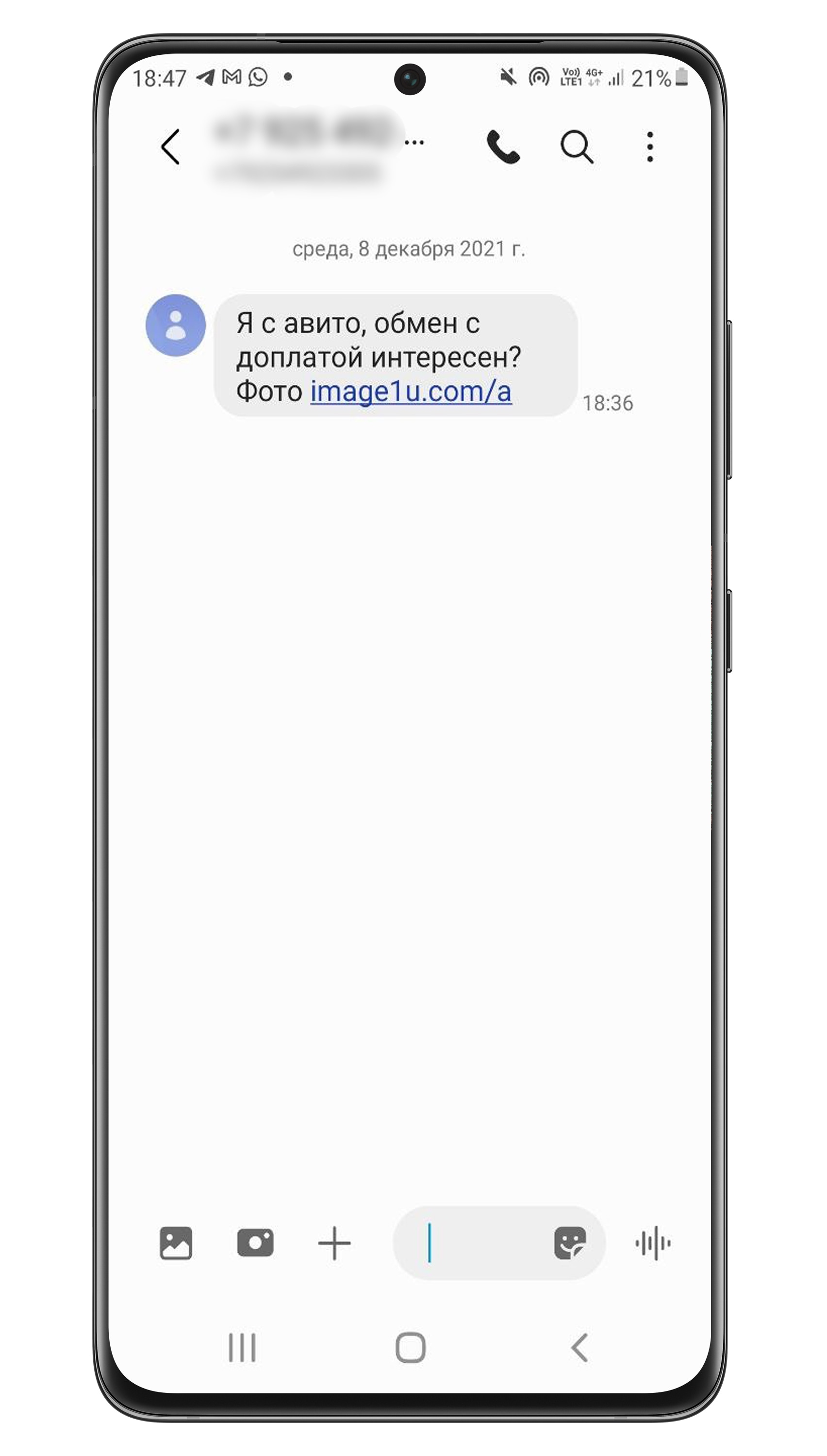
Как вирусы заражают смартфон или планшет
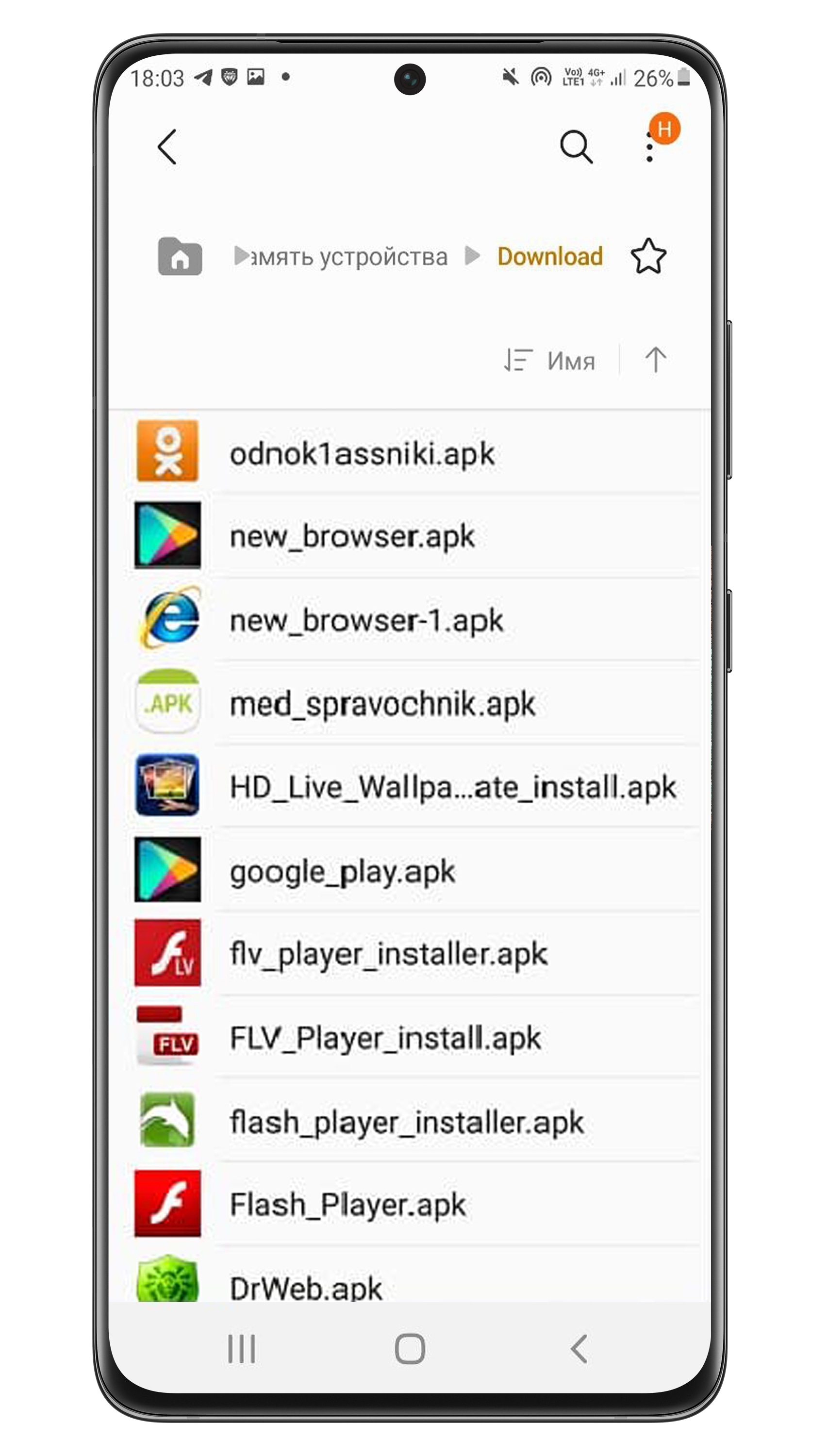
Если установить вирус, он начнет работать на вашем устройстве.
Как отличить вирус от нормального приложения
Сравним настоящие приложения и вирусы. На старых версиях Андроид приложения запрашивают разрешения при установке.
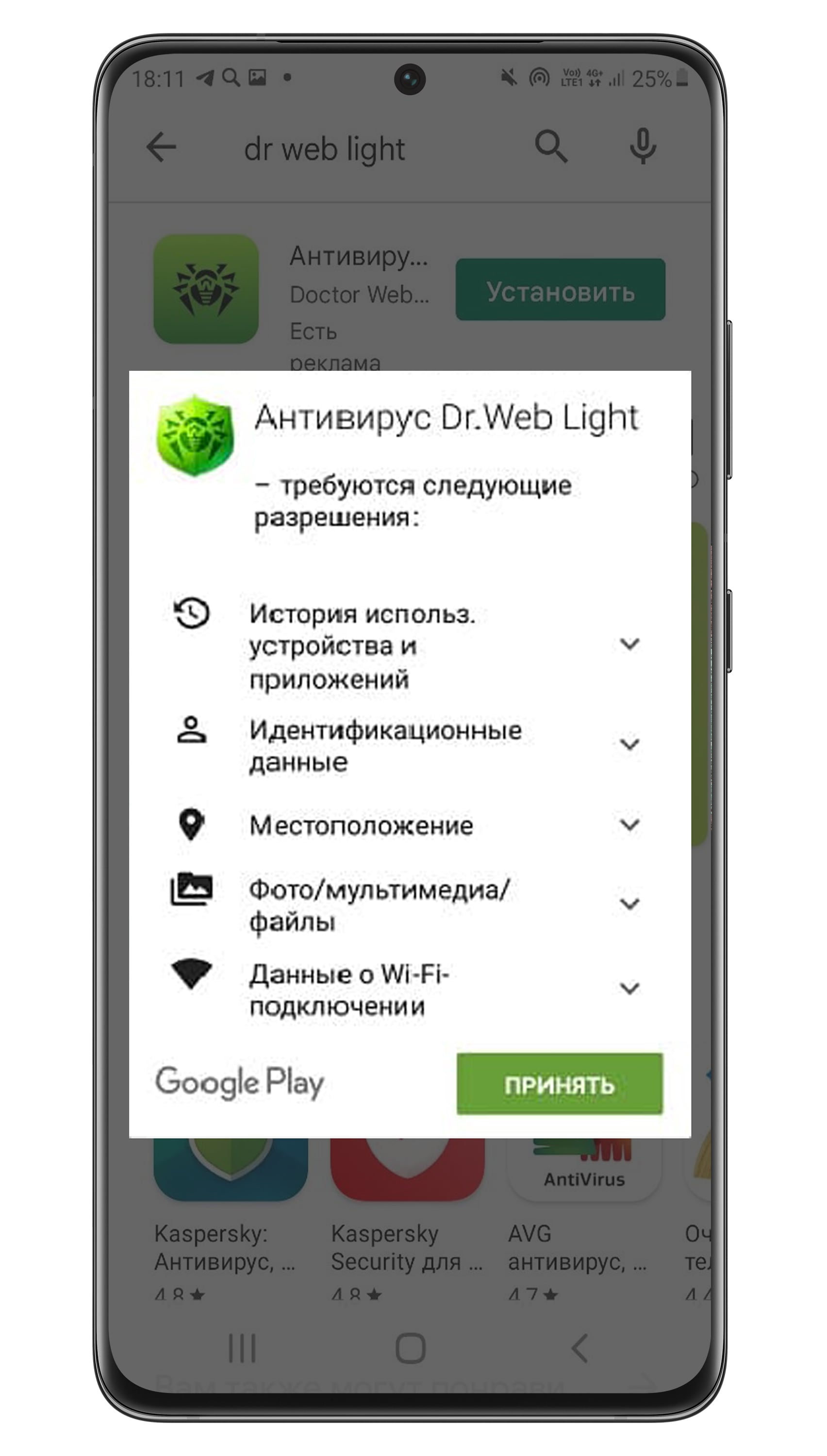

На новых версиях Андроид приложения запрашивают разрешения уже в процессе работы.
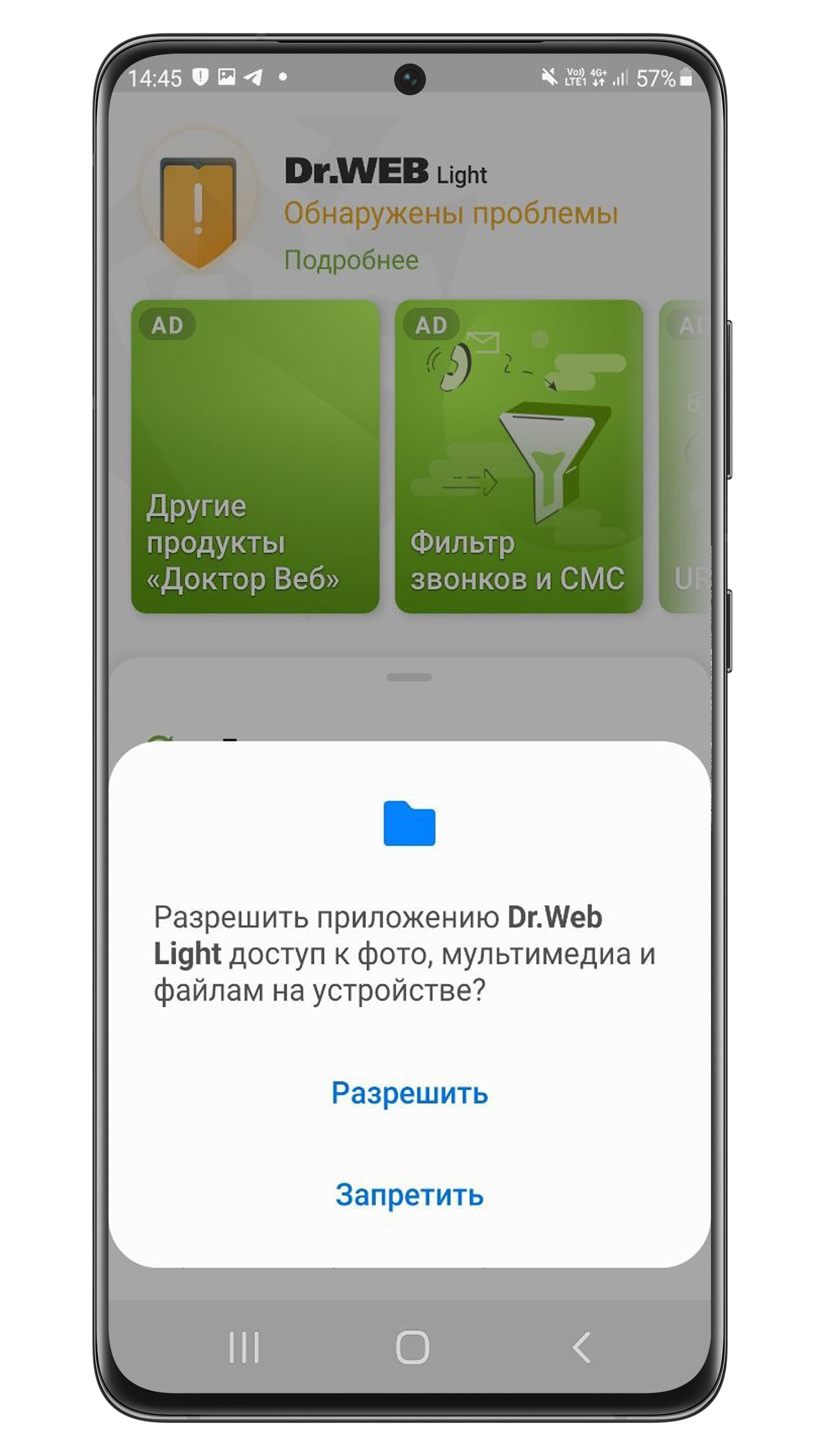

Если мошенники захотят поснимать вашей камерой — потребуется доступ к камере и интернету.
Если потребуются ваши файлы — попросят доступ к памяти и интернету.
Захотят заблокировать экран баннером — запросят права администратора.
А некоторые вирусы вообще умеют скрывать разрешения при установке.
Опознать качественно сделанный вирус сложно — либо нужно смотреть исходный код приложения, либо установить вирус на устройство, снять с него логи (журнал происшествий) и разбираться в них. К счастью, такие вирусы встречаются редко. Чаще вам пригодятся два ориентира:
Если приложение скачалось с неизвестного сайта и запрашивает доступ к платным функциям — это вирус в 99% случаев.
Как обезопасить смартфон или планшет от вирусов
1. Устанавливайте приложения только из Play Маркет и подходите к их выбору серьезно
Отличить вирус от нормального приложения неподготовленному человеку очень сложно. Чтобы обезопасить пользователей, компания Google сделала специальный каталог с приложениями — Play Маркет.
Прежде чем добавить приложение в Play Маркет, Google проверяет, нет ли в нем зловредного кода. Пользователи, которые скачивают приложения из Play Маркет, более защищены, чем те, которые скачивают приложения с разных сайтов и форумов. Но помните, что нет ничего полностью безопасного, поэтому подходите к выбору приложений серьезно: внимательно читайте разрешения и смотрите на рейтинги.
2. Не переходите по неизвестным ссылкам в SMS, MMS или почте
3. Не рутируйте устройство и не устанавливайте неофициальные прошивки
Если на устройстве есть рут, вирус сможет прописаться в системные приложения и тогда его сможет удалить только полная перепрошивка устройства.
4. Отключите автополучение MMS на вашем устройстве
Мошенники могут автоматически загружать вирусы на устройство через MMS. Это связано с уязвимостями библиотеки Stagefright.
Как понять, что на смартфоне или планшете появился вирус
Не существует однозначных признаков, все зависит от вируса. Одни заметны сразу после установки (появляется баннер и блокируется доступ к устройству), другие могут долгое время себя не выдавать. В большинстве случаев признаки такие:
- Появляются большие счета за SMS или звонки;
- Появляется баннер с требованием заплатить мошенникам, который не дает пользоваться устройством;
- Появляются незнакомые программы;
- Очень быстро начинает садиться батарея;
- Быстро расходуется интернет-трафик непонятными приложениями;
- Устройство начинает сильно тормозить.
Как удалить вирус, если меню открывается
Вытащите SIM-карту, чтобы не списывались деньги со счета.
Скачайте антивирус, которому доверяете, через Wi-Fi из Play Маркет.
Устройство вирусов и механизмы работы антивирусов меняются ежедневно, поэтому посоветовать какой-то конкретный антивирус невозможно. Ориентируйтесь на рейтинги других пользователей и отзывы. По мнению автора, неплохие антивирусы: Eset, Kaspersky и Dr. Web.
Проверьте устройство антивирусом и удалите все найденные вирусы.
Удалите антивирус, который установили.
Скачайте другой антивирус и проверьте устройство еще раз.
Просмотрите все установленные приложения и удалите неизвестные вам.
Если предыдущие варианты не помогают, сделайте сброс данных устройства.
Как удалить вирус, если меню не открывается (баннер-вымогатель)
Если на экране появился баннер-вымогатель и не дает пользоваться устройством:
Не перечисляйте деньги мошенникам — они все равно не разблокируют устройство.
Вытащите SIM-карту, чтобы не списывались деньги со счета.
Загрузите устройство в безопасном режиме.
Если баннер в безопасном режиме пропал, отключите права администратора у всех приложений.
Если баннер не пропал, перейдите к пункту №11.
Просмотрите все установленные приложения и удалите неизвестные Вам.
Перезагрузите устройство. Устройство загрузится в обычном режиме, баннера не должен быть.
Если после перезагрузки баннер появился, перейдите к пункту №11.
Скачайте антивирус, которому доверяете, через Wi-Fi из Play Маркет.
Устройство вирусов и механизмы работы антивирусов меняются ежедневно, поэтому посоветовать какой-то конкретный антивирус невозможно. Ориентируйтесь на рейтинги других пользователей и отзывы. По мнению автора, неплохие антивирусы: Eset, Kaspersky и Dr. Web.
Проверьте устройство антивирусом и удалите все найденные вирусы.
Удалите антивирус, который установили.
Скачайте другой антивирус и проверьте устройство еще раз.
Если предыдущие варианты не помогают, сделайте сброс данных устройства.
Нужен ли антивирус на Android
Если вы начинающий пользователь и не уверены в своих силах – нужен. Но только один.
Если пользуетесь устройством осторожно и соблюдаете правила безопасности, антивирус можно не устанавливать.

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 24.01.2022
- Reading time: 4 минут чтения
Норовирусы — распространенная причина пищевых инфекций, проявляющихся рвотой и диареей. Заражение происходит через загрязненные руки и пищу. Распространению вируса способствует несоблюдение элементарных правил гигиены. Каждый третий случай норовирусных инфекций касается детей до 5 лет, однако норовирусы также очень легко передаются взрослым и вызывают те же симптомы.
Вирус легко распространяется в среде, становясь причиной эндемической диареи, например, во время курортного сезона.
Норовирусы – характеристики семейства калицивирусов
Норовирусы относятся к семейству калицивирусов (Calciviridae), включающему в себя различные типы одноцепочечных РНК-вирусов. К ним относятся:
- Норовирусы , вызывающие острый вирусный гастроэнтерит (неправильно называемый желудочным гриппом) у людей всех возрастов;
- Саповирусы , вызывающие острую диарею преимущественно у детей.
Семейство калицивирусов также включает лаговирус и пузырчатый вирус — непатогенные для человека.
Норовирусы и ротавирусы — в чем разница?
Ротавирусы вызывают норовирусоподобные инфекции желудочно-кишечного тракта, но относятся к другому семейству (ротавирусы – семейство Reoviridae) и характеризуются иной структурой (двухцепочечные РНК).
Отличить инфекции можно по следующим факторам:
- Норовирусы вызывают диарею и рвоту у людей разного возраста, а ротавирусы чаще всего являются причиной диареи у младенцев и у маленьких детей.
- Инфекция, вызванная ротавирусами, дает симптомы, похожие на норовирусную инфекцию, однако период инкубации в этом случае длиннее.
- Ротавирус вызывает водянистую диарею и рвоту, лихорадку и боль в животе. Дети во время болезни теряют аппетит, что может очень быстро привести к обезвоживанию. Обезвоживание, если его не лечить должным образом, опасно для жизни.
Так как уже доступны ротавирусные вакцины, эта инфекция во многих странах распространена менее, чем норовирусная, которая сейчас является основной причиной диареи вирусного происхождения.
Симптомы норовирусной инфекции
Случаи норовирусных инфекций возможны в течение всего года, но в умеренном климате они увеличиваются в период с ноября по апрель.
Симптомы обычно появляются внезапно, через 24-48 часов после воздействия норовируса, но также могут возникать в течение 12-72 часов. У большинства пациентов они длятся от 1 до 3 дней, однако могут быть и дольше.
Норовирусы вызывают острый гастроэнтерит. Основные симптомы:
- тошнота, рвота (чаще, чем при гастроэнтерите, вызванном другими вирусами);
- диарея (обычно умеренная – 4-8 раз за 24 часа) без крови и слизи в кале;
- слабость;
- схваткообразные боли в животе;
- реже лихорадка, озноб, мышечные и головные боли.
Симптомы обезвоживания включают в себя:
- снижение частоты мочеиспускания;
- сухость во рту и горле;
- головокружение при вставании.
Симптомы могут проявляться в разной комбинации: у некоторых пациентов, например, наблюдается только диарея, у других только рвота или только боли в животе. У детей обезвоживание проявляется рядом симптомов:
- плач без слез;
- сонливость;
- капризы;
- отсутствие мочеиспускания более 3 часов;
- изменения ритма дыхания — глубокое, ускоренное дыхание;
- сухость слизистых оболочек
Норовирусы называются норуолковскими, так как впервые вспышка острого гастроэнтерита была замечена в школе в Норуолке, штат США. Все люди, заболевшие в то время, имели одинаковые симптомы норовирусной инфекции: диарея, рвота, тошнота, лихорадка. У всех них симптомы исчезали в течение 2 дней.
Как распространяется норовирусная инфекция?
Норовирусом можно заразиться очень легко:
- капельно при контакте с больным человеком;
- с плохо вымытой или загрязненной на этапе приготовления пищей;
- при прикосновении к загрязненным поверхностям и переносе вируса грязными руками в рот (фекально-оральный путь).
Источником заражения также — загрязненные дверные ручки, телефоны, краны. Заражение также может произойти в результате употребления загрязненной норовирусом воды или случайного проглатывания воды из бассейна.
Продукты, обычно связанные с передачей инфекций:
- листовые овощи;
- свежие фрукты;
- ракообразные, особенно устрицы;
- салаты, бутерброды;
- размороженные фрукты и овощи.
Рост заболеваемости норовирусной инфекцией в мире наблюдается сезонно, зимой и летом. В северном полушарии наибольшее число случаев кишечного гриппа, вызванного норовирусом, наблюдается в зимние месяцы, с ноября по апрель, а в странах южного полушария с мая по сентябрь.
Норовирусы распространяются легко и быстро: для заражения достаточно следового количества инфекционного материала – 10-100 вирионов (вирусных частиц). Источник инфекции в первую очередь — больные люди, выделяющие огромное количество вирусных частиц.
От заражения до появления первых симптомов проходит 12-48 часов. Период наибольшей заразности приходится на время появления симптомов норовирусной инфекции, поскольку вирус присутствует в кале и рвотных массах больных людей. Время выведения вируса составляет около двух недель после исчезновения симптомов. У людей с ослабленным иммунитетом и детей вирусная экскреция в стуле может сохраняться гораздо дольше.
Течение болезни обычно слабое, но быстро может произойти обезвоживание организма, особенно у детей и пожилых людей.
Диагностика норовируса
Норовирус обычно диагностируется на основании тщательного анамнеза и обследования пациента. Лабораторные исследования, при характерных симптомах и в единичных случаях инфекции, могут не проводиться. Лабораторные тесты необходимы для выявления эпидемий и мониторинга эффективности мер по прекращению распространения вируса.
Диагностика предполагает исследование образца кала на наличие норовируса. Образец следует брать в острой фазе заболевания, предпочтительно до 72 часов после появления первых симптомов, когда консистенция кала еще полутвердая или жидкая.
В острой фазе заболевания наибольшее количество вирусов можно обнаружить в кале. Вирус может быть обнаружен при обследовании кала также позже, после исчезновения симптомов, до 10 дней после заболевания.
Также положительный результат анализа кала на норовирус наблюдается у некоторых пациентов даже через несколько недель после выздоровления, это называется носительством. Больной выздоровев, может выделять норовирусы с калом, что может способствовать развитию эпидемии.
В случае эпидемии также должна проверяться на норовориус вода.
Норовирусы – лечение
Симптомы норовирусной инфекции сохраняются в течение 1–3 дней и обычно проходят самостоятельно. Противодиарейные препараты и антибиотики в этом случае не применяют. В тяжелых случаях врачи назначают противорвотные средства.
Лечение норовирусной инфекции заключается в обеспечении адекватной гидратации организма. Особенно опасно обезвоживание для маленьких детей. Для обеспечения эффективной гидратации во время диареи рекомендуется гипоосмолярный пероральный регидратационный раствор со сбалансированной концентрацией глюкозы и электролитов. В первые 3-6 часов после каждой рвоты или жидкого стула следует вводить 50 мл приготовленного раствора на килограмм массы тела и дополнительно 5-10 мл/кг массы тела.
Если возникает рвота, регидратационные жидкости вводят часто, но в небольших объемах, например, по 5 мл каждые 5 минут. Если рвота сохраняется, необходимо внутривенное введение. Стационарное лечение для внутривенной регидратации следует проводить, если у пациента наблюдается сильное обезвоживание, нарушение сознания или постоянная рвота, препятствующая пероральной регидратации.
Когда симптомы стихнут, следует продолжить гидратацию и вернуться к питанию. Диета должна быть легкоусвояемой, можно давать рисовую кашу или постные бульоны с белым измельченным мясом. Нельзя пить молоко, колу, фруктовые соки и газированные напитки.
У детей нормальное питание следует возобновить не позднее, чем через 4 часа. В случае младенцев, находящихся на грудном вскармливании и искусственном вскармливании, рекомендуется продолжать текущее кормление. Детям постарше можно давать без ограничений, например, отварной картофель, рис, каши, нежирное мясо и йогурт, фрукты и овощи.
Могут использоваться в качестве дополнения штаммы пробиотиков с документированной эффективностью, т.е. препараты, включающие живые бактерии, сходные с таковыми из физиологической флоры.
Профилактика норовирусной инфекции
Норовирусы относительно устойчивы к температуре (как к замораживанию, так и к термической обработке; температура 60°С инактивирует норовирусы только через 30 минут), хлорной дезинфекции (ниже 6,25 мг/л до 30 минут); норовирус не погибает от алкоголя или стандартных чистящих средств
Основна профилактики против всех кишечных инфекций — гигиена:
- частое мытье рук, особенно после посещения туалета;
- поддержание чистоты в туалетах (сиденье унитаза, дверные ручки, краны);
- поддержание чистоты общих поверхностей в местах, где находится много людей.
Очень важно соблюдать правила гигиены при уходе за больным человеком, так как норовирусы содержатся в кале и рвотных массах инфицированных людей. Необходимо немедленно тщательно очистить и продезинфицировать место, когда больного вырвало, унитаз и раковину после посещения больным туалета.
Пациент должен быть максимально изолирован от других людей, чтобы снизить риск передачи инфекции. При возникновении вспышки норовируса среди людей, пребывающих друг с другом, например, в доме отдыха, необходимо соблюдать правила гигиенического мытья рук.
Правильная гигиена очень важна в местах общественного питания, при обработке продуктов питания и подаче напитков, в том числе напитков, содержащих кубики льда.
Больные люди должны оставаться дома ещё 2 дня после исчезновения симптомов. Во время появления симптомов заболевания и через несколько дней после их исчезновения следует избегать приготовления пищи для окружающих. Пациентам с симптомами норовирусной инфекции не разрешается пользоваться общественными бассейнами во время симптомов и в течение одной недели после того, как они стихли.
Вакцинация — эффективная форма профилактики заболевания, но работа над вакциной против норовирусов все еще продолжается. Работу тормозит частая рекомбинация между штаммами вируса способствующая быстрым изменениям его генетического разнообразия. Многие рекомбинанты столь же заразны и вирулентны, как и прототипы штаммов. Если вакцина будет разработана, то это будет отличный шанс снизить заболеваемость и смертность от диареи среди детей и взрослых во всем мире.
Злокачественная опухоль существенно отличается от здоровой ткани, которая ее окружает. Ее клетки способны делиться неограниченное количество раз. На определенной стадии они начинают отрываться от новообразования и распространяться по организму, образуя вторичные очаги роста – метастазы (от греческого metastasis – перемещение). Структура дочерней опухоли обычно не отличается первичной. Современной медициной изучено несколько путей миграции патологического материала. Основные из них:
- Гематогенный (диссеминирование по кровеносным сосудам)
- Лимфогенный (транспортирование по лимфатической системе)
- Имплантационный (результат контакта с воспринимающей поверхностью)
Метастазирование по кровеносной системе возможно практически в любой орган, но наиболее частыми мишенями становятся легкие и печень.
Пути метастазирования в печень
Детоксикационная функция печени – фильтрация венозной крови, поступающей из органов желудочно-кишечного тракта, поджелудочной железы, селезенки, желчного пузыря (система воротной вены). Интенсивность кровообращения (более 1,5 литров в минуту), замедление кровотока в синусоидных капиллярах создают благоприятные условия для оседания и размножения опухолевых клеток. При поражении любого органа системы воротной вены повышается вероятность попадания метастазов в печень.
Поражения могут быть одиночными или множественными, но проявляются не сразу и протекают бессимптомно. Опасны тем, что сам орган обладает высокой регенеративной способностью, а факторы местного иммунитета могут временно блокировать активность вторичных очагов. Через какое время они проявят себя – неизвестно, у каждого организма все индивидуально. Механизм запуска роста дочерних поражений не изучен в достаточной мере, но рост числа клеток говорит о долгосрочности первичного процесса, прогрессировании заболевания.
Опухоли каких органов могут метастазировать в печень?
- пищевод, ,
- толстая кишка,
- поджелудочная железа,
- молочная железа,
-
.
Симптомы и диагностика
Неспецифичность симптоматики опухолевого поражения может затруднить раннюю диагностику. Что должно насторожить?
- Болевые ощущения в правом подреберье,
- Диспепсия (расстройство пищеварения),
- Резкая потеря веса,
- Кожный зуд,
- Желтуха,
- Расширение поверхностных вен, водянка живота,
- Дисфункция кишечника и др.
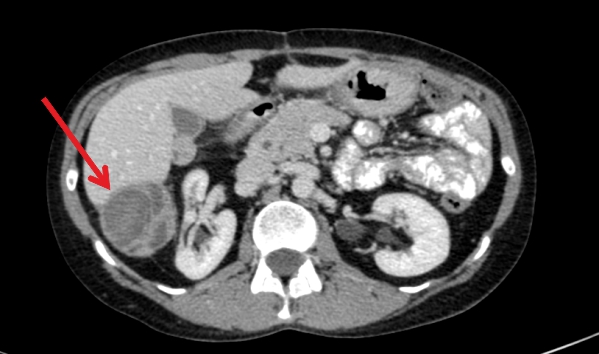
Метастазы в печени на УЗИ
Ультразвуковая диагностика не способна дать полную информацию. Для изучения морфологического строения клеток, их типа и зрелости, возможно проведение УЗИ с биопсией. Получение образцов ткани на цитологическое и гистологическое исследование проводится безопасным забором при помощи игл различного диаметра. Биопсия метастазов в печени позволяет установить локализацию первичной опухоли. Это особенно важно в случаях невыявленных первичных поражений. Проведение биопсии безвредно и не оказывает влияния на увеличение скорости метастазирования.
Уточнить величину, локализацию, распространение, характер роста, наличие некротизированной ткани, абсцесса, инфильтрацию в органы – позволяют современные методы рентген-диагностики:
- Компьютерная мультиспиральная томография
- Магнитно-резонансная томография
- Ангиографическое исследование,
- Позитронно-эмиссионная томография.
С помощью этих методов, по степени уменьшения очага воспаления, можно также контролировать динамику заболевания.
Прогноз эффективности
Своевременная терапия дает положительный результат в большинстве случаев. Проведение консервативного лечения может быть осложнено чувствительностью органа к лекарству. Введенные противоопухолевые препараты разрушают активно делящиеся клетки, замедляют рост опухоли. Проведение терапии позволяет уменьшить размер новообразования для последующего хирургического вмешательства. Одиночные метастазы рака удаляются хирургически. Правильное питание, образ жизни, распорядок дня – составляющие части комплексной терапии.
Прогноз эффективности лечения во многом зависит от фенотипа, характера поражения, числа метастатических узлов и локализации первичной опухоли. Метастазы опасны риском внутренних кровотечений, сдавлением кровеносных сосудов, токсическим повышением уровня билирубина, нарушением оттока желчи.
Наличие внепеченочных метастазов, множественные запущенные поражения печени, к сожалению, дают неблагоприятный прогноз.
Основные методы лечения
Стратегию лечения согласовывают в зависимости от количества очагов поражения, типа рака, степени нарушения функционирования печени и других поврежденных органов. Активное вмешательство, терапия и прочие методы способствуют продлению жизни и существенному улучшению ее качества. Комплекс процедур может включать:
Читайте также:

