Что за вирус диплококки
Обновлено: 25.04.2024
Что такое уретрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Барашиков Д. В., уролога со стажем в 20 лет.
Над статьей доктора Барашиков Д. В. работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Уретрит (urethritis, греч. urethra — мочеиспускательный канал, -itis — воспалительный ответ) — воспалительный процесс в стенке мочеиспускательного канала [1] .
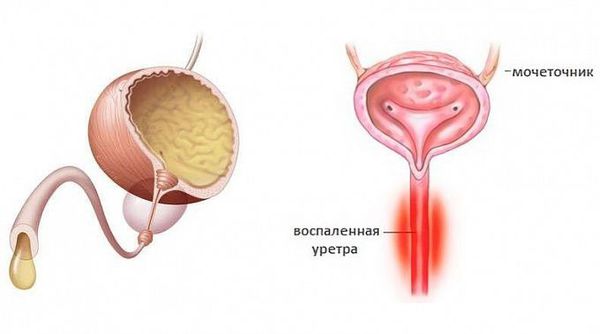
Уретриты могут иметь гонорейную природу и негонорейную. Негонококковый уретрит является распространенным заболеванием — ежегодно во всём мире регистрируют около 50 млн. случаев. По статистике в США и Великобритании заболеваемость негонококковым уретритом значительно превышает заболеваемость гонококковым уретритом, одна из причин — лабораторные анализы стали лучше выявлять заболевание [1] . Среди самых распространённых причин возникновения негонококковых уретритов называют хламидийную инфекцию.
Болезнь протекает в острой и хронической форме. Установлено, что острый уретрит чаще вызван сочетанием бактерий Chlamydia trachomatis и Ureaplasma urealyticum (у 45,4 % пациентов), подострый — Chlamydia trachomatis (у 66,7 %) [2] .
Наиболее частый путь передачи — половой, реже воспалительный процесс инициируется условно-патогенной флорой. Уретрит может быть вызван бактериями, грибками или вирусами (например, вирусом герпеса).
Причины уретрита
Гораздо реже уретрит инициируется сопутствующими заболеваниями, воздействием агрессивных веществ (спермицидных лубрикантов, спиртосодержащих растворов) или травмами.
Предрасполагающими факторами для развития уретрита могут служить:
- переохлаждение;
- травма (микротравма во время полового акта) половых органов;
- сопутствующие заболевания (сахарный диабет, мочекаменная болезнь, аутоимунные заболевания, дисбиоз влагалища);
- снижение общего иммунитета, изменение гормонального статуса (менопауза);
- оперативные вмешательства и манипуляции (например цистоскопия — эндоскопическое исследование мочевого пузыря, катетеризация, бужирование уретры);
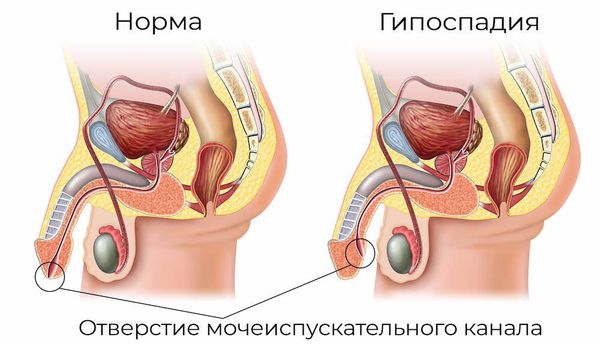
- аномалии развития половых органов: гипоспадия — это генетическое нарушение, при которой наружное отверстие уретры располагается в нетипичном месте (передней стенке влагалища или на теле полового члена);
- несоблюдение личной гигиены;
- употребление в больших количествах острого, кислого, солёного и алкоголя;
- малоподвижный образ жизни, сидячая работа.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы уретрита
Выраженность клинических симптомов зависит от стадии воспалительного процесса. Как правило, в острую стадию имеются жжение, "резь" или зуд в начале мочеиспускания, выделения из наружного отверстия мочеиспускательного канала.
При визуальном осмотре выявляют гиперемию, отёк слизистой оболочки в области наружного отверстия мочеиспускательного канала, обильное слизистое или гнойное отделяемое, при пальпации мочеиспускательного канала наблюдаются болезненные ощущения [3] . В дальнейшем гиперемия, отёк и выделения из уретры уменьшаются, становятся незначительным, либо прекращаются. При сохранении симптомов заболевание переходит в хроническую форму спустя два месяца.
Уретрит у мужчин
У мужчин клиническая картина ярко выражена, нередко сочетается с затруднением мочеиспускания.
Уретрит у женщин
У женщин заболевание чаще всего проявляется симптомами острого цистита: частыми, болезненными мочеиспусканиями и болью внизу живота. Женщины более часто страдают клинически выраженными симптомами уретрита по сравнению с мужчинами, что связано с анатомическими особенностями строения мочеполовой системы — короткая уретра (около 1 см) и близкое расположение анального отверстия. Учитывая строение уретры, уретрит у женщин чаще приводит к развитию восходящей инфекции и может стать причиной бесплодия.
У достаточно большого количества пациентов уретрит изначально протекает со стёртыми проявлениями (торпидная или вялотекущая форма). Пациенты предъявляют жалобы лишь на скудное отделяемое из уретры по утрам на нижнем белье. В некоторых случаях возможно "склеивание" и незначительная гиперемия наружного отверстия уретры, разбрызгивание мочи при мочеиспускании. Цвет и прозрачность мочи обычно не меняется.
При торпидных уретритах воспалительный синдром достаточно часто не ограничивается передней уретрой, а распространяется на задний отдел, предстательную железу и шейку мочевого пузыря.
Тотальный уретрит характеризуется частыми, императивными позывами к мочеиспусканию, болью внизу живота и промежности. Нередко имеется примесь крови в моче, либо примесь гнойного отделяемого. Воспалительная реакция в остром периоде длится от нескольких дней до трёх недель.
Патогенез уретрита
У мужчин микрофлора уретры остается постоянной на протяжении всей жизни. Её представляют стафилококки, дифтероиды, диплококки, палочки и анаэробы (пептококки, бактероиды, энтеробактерии и клостридии). Микроорганизмы заселяют лишь первые несколько сантиметров мочеиспускательного канала — на остальном протяжении он почти стерилен. Реакция в канале нейтрально-щелочная.
В норме у женщин микрофлора уретры представлена теми же бактериями, что у мужчин, но в большем количестве. В небольшом количестве в уретре присутствуют лактобацилы и кишечная палочка. Бактерии свободно размножаются, не вызывая при этом воспаления. В медицине этот процесс называется колонизацией.
От первоночальной колонизации уретры зависит устойчивость слизистой к воспалительным процессам. Если баланс микрофлоры нарушен, она может стать одной из факторов развития уретрита или привести к хроническому течению болезни [15] .
Различные инфекционные агенты, попадая на слизистую оболочку мочеиспускательного канала, адгезируются (сцепляются с поверхностью) и вызывают локальную воспалительную реакцию, либо персистируют (присутствуют в неактивном состоянии) в ней продолжительное время без клинических признаков уретрита.
Классификация и стадии развития уретрита
Уретрит подразделяется по своей этиологии на:
- Гоноррейный уретрит.
- Негоноррейный:
- инфекционный, в том числе бактериальный уретрит (бактериальный-патогенная и условно-патогенная флора, например хламидийный уретрит, а также вирусный, спирохетный, кандидомикотический уретрит, амебный, микоплазменный, трихомонадный уретрит);
- неинфекционный (посттравматический, аллергический, аутоимунный) [4] .
По Международной классификации болезней МКБ-10 к уретриту и уретральному синдрому также относятся:
- уретральный абсцесс (абсцесс железы Купера, железы Литтре);
- неспецифический уретрит (негонококковый, невенерический);
- другие уретриты (уретральный меатит, язва наружного отверстия уретры, постменопаузальный уретрит).
Классификация по локализации воспалительного процесса достаточно условная.
По глубине (степени) поражения выделяют следующие виды уретритов (преимущественно у мужчин):
- передний уретрит (передняя уретра, висячий отдел);
- задний уретрит (простатический отдел уретры);
- тотальный уретрит (поражение уретры на всем протяжении).
По клиническому течению выделяют уретриты:
- острый;
- хронический;
- торпидный.
Осложнения уретрита
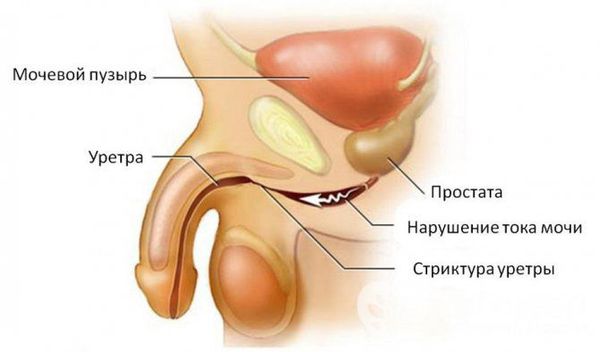
При отсутствии адекватной терапии активный процесс переходит в хроническую форму с периодическими эпизодами обострения. Это, в свою очередь, может привести к рубцовой деформации (стриктуре) уретры на любых уровнях, к развитию баланопостита (воспаление головки полового члена), простатита, везикулита, орхоэпидидимита (воспаления яичка с придатком) и воспалительных заболеваний верхних мочевыводящих путей (пиелонефрита) [5] . В случае развития пиелонефрита к симптомам может присоединиться гипертермия (повышение температуры тела), озноб, усиление боли и общая слабость.
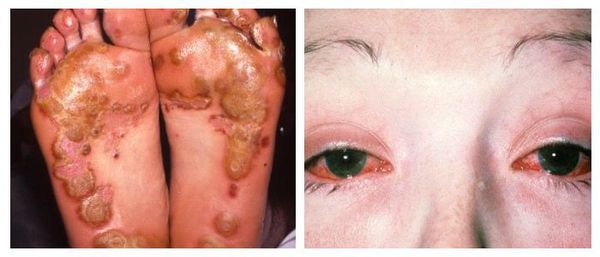
Наиболее тяжёлым осложнением уретрита, вызванного хламидийной инфекцией, является синдром Рейтера — реактивный артрит (или негнойное воспаление суставов) в сочетании с конъюнктивитом (воспалительным процессом конъюнктивы, тонкой прозрачной ткани, выстилающей внутреннюю поверхность века и видимую часть склеры) [6] .
Диагностика уретрита
Рекомендации Центра Контроля Заболеваемости (CDC) и Европейской Ассоциации урологов на сегодняшний день являются наиболее авторитетными и регулярно обновляющимися клиническими рекомендациями по диагностике и лечению инфекций урогенитального тракта [7] [8] .
Симптомы уретрита могут быть схожими с симптомами других заболеваний мочеполовой системы, поэтому очень важно провести дифференциальную диагностику. В этом помогает правильно и тщательно собранный анамнез, жалобы пациента, лабораторная и инструментальная диагностика [3] .
Первоначально проводится стандартный осмотр и сбор анамнеза. Во время беседы врач должен выяснить, что именно беспокоит пациента, когда возникли первые симптомы, был ли в недавнем времени незащищенный половой акт, назначалось ли ранее лечение по поводу ИППП, имеются ли хронические заболевания.
После этого проводится гинекологический осмотр у женщин для исключения воспалительных заболеваний половой сферы, при отсутствии последних — обследование у уролога. Врач оценивает состояния мочеиспускательного канала, выявляет наличие выделений (гнойных или слизистых). Параллельно осматривается кожный покров промежности и наружные половые органы на наличие гиперемии (покраснения), налёта и высыпаний. Всем пациенткам для подтверждения диагноза дистопии наружного отверстия уретры выполняется пальцевое исследование влагалища. Оно позволяет выявить уретро-гименальные спайки, приводящие к интравагинальному смещению и зиянию наружного отверстия уретры при половом акте, что способствует повторному инфицированию нижних мочевыводящих путей и механической травме наружного отверстия уретры [9] .
После осмотра и у мужчин, и у женщин производится забор мазков из уретры для микроскопии и бактериологического исследования с целью выявления возбудителя болезни [10] . Также исследуют общий анализ мочи, а также анализ мочи по Нечипоренко на наличие лейкоцитов, бактерий и кристаллов солей.
Проведение 3-х стаканной пробы мочи позволяет косвенно определить уровень распространенности воспалительного процесса. Оценивается количество лейкоцитов в поле зрения:
- в первой порции — соответствует уретриту;
- во второй порции — циститу, простатиту (у мужчин);
- в третьей порции — воспалению верхних мочевыводящих путей (пиелонефрит).
Бактериологическое исследование (посев) отделяемого из уретры позволяет выявить патогенную и условно-патогенную микрофлору, ее титр (концентрацию) и чувствительность к антибиотикам. Диагностически значимым титром у женщин является 10х4, у мужчин — 10х3 КОЕ/мл.
Серологический метод – определение антител (иммуноглобулинов класса G, M и А) в венозной крови пациента к наиболее распространенным возбудителям уретрита. Используется как вспомогательный метод.
ПЦР – методика исследования отделяемого из уретры, крови или мочи, а также иных биологических жидкостей посредством полимеразной цепной реакции, с целью обнаружения в них определенных возбудителей.
Приемуществом метода является высокая чувствительность. Вероятность ложноотрицательного ответа ничтожно мала, а вероятность ложноположительного ответа составляет менее 1 %.
Существуют специально разработанные диагностические комплексы [11] . К ним относятся исследования "Андрофлор" у мужчин и "Фемофлор" у женщин, которые включают в себя наиболее полную и комплексную этиологическую диагностику острых и хронических заболеваний и оценку микробиоценоза урогенитального тракта.
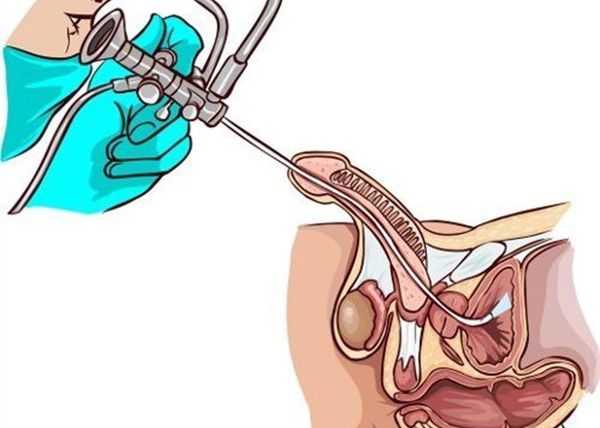
Наряду с лабораторными исследованиями, немаловажную роль играет проведение специфических исследований, таких как уретроцистоскопия или уретрография. В первом случае в мочеиспускательный канал вводят цистоскоп, с помощью которого визуализируют слизистую оболочку уретры, мочевого пузыря. При уретрографии диагностика проводится с использованием рентгеноконтрастного вещества и выполнения серии снимков для оценки проходимости и наличия патологических процессов в уретре.
Для исключения органических изменений и дифференциальной диагностики с другими заболеваниями, выполняется ультразвуковое исследование органов малого таза и верхних мочевых путей (мочевого пузыря, матки, придатков, простаты и семенных пузырьков, почек).
Лечение уретрита
В случае обнаружения у себя симптомов уретрита, необходимо обратиться к квалифицированному специалисту: урологу, гинекологу либо дерматовенерологу.
Чем лечить уретрит
Лечение уретрита — медикаментозное. Терапия зависит от типа уретрита и направлена на устранение его причины. При гоноррейном уретрите необходима консультация дерматовенеролога с последующей антибактериальной терапией и контролем излеченности пациента и его полового партнера.
Основные препараты для лечения уретрита — это антибиотики. Лечение мужчин, ведущих половую жизнь, как правило, включает в себя инъекции цефтриаксона для лечения гонореи и пероральный приём азитромицина для лечения хламидиоза. Если обследование исключает гонорею и хламидиоз, то может применяться антибиотик триметоприм или фторхинолон (например, ципрофлоксацин). У женщин лечение такое же, как и лечение цистита. Для лечения инфекции, вызванной вирусом простого герпеса, могут потребоваться противовирусные препараты.
При негоноррейных бактериальных и грибковых уретритах основным методом является назначение антибактериальной и антимикотической терапии после верификации диагноза и определения чувствительности микрофлоры к антибиотикам (мазок, ПЦР диагностика, исключение гинекологических заболеваний и других воспалительных процессов, имеющих сходную клиническую картину).
В некоторых случаях возможно назначение эмпирической терапии, основанной на опыте лечения и частоте выявляемости возбудителя, обычно при недостатке точных данных. Сначала назначается препарат, а в дальнейшем врач оценивает, насколько он эффективен.
Параллельно базовой терапии пациенту назначают препараты, стимулирующие общий и местный иммунный ответ. Также применяют препараты для стимуляции местного иммунитета и профиллактики рецидивов. Доказана высокая эффективность препарата Уро-Ваксом при негонококковых бактериальных уретритах, вызванных E. coli.
Для купирования внезапных и непреодолимых позывов к мочеиспусканию применяют ингибиторы М-холинорецепторов (солифенацин), селективные агонисты бета3-адренорецепторов (мирабегрон) и блокаторы альфа-адренорецепторов (тамсулозин). Механизм действия данных препаратов направлен на расслабление гладкомышечных клеток (снятие спазма) в строме простаты, шейке и мышечной оболочке мочевого пузыря.
Дополнительным методом является физиотерапия, действие которой направлено на уменьшение воспалительного, болевого синдрома, улучшение микроциркуляции в тканях [12] .
Физиотерапия при уретрите
В современных рекомендациях Европейской ассоциации урологов и публикациях в качественных научных журналах физиотерапия для лечения уретртита не упоминается. Это говорит о том, что эффективность физиопроцедур не доказана и их можно использовать только в дополнение к основному лечению.
Фитотерапия при уретрите
Фитотерапия может облегчить симптомы уретрита на этапе диагностики и в комплексе с верно подобранным антибиотиком. Однако нет убедительных доказательств о её влиянии на уропатогены в отличие от антибактериальных препаратов, которые являются основой лечения. В рекомендации Европейской ассоциации урологов фитотерапия не входит.
Прогноз. Профилактика
Своевременное лечение бактериального уретрита и соблюдение рекомендаций гарантирует полное выздоровление. После санированного (пролеченного) бактериального уретрита возможно реинфицирование (повторное заражение) при незащищенных половых актах с инфицированным партнером. Поэтому при уретритах, вызванных ИППП, для профилактики рецидивов лечение обязательно должен проходить и половой партнёр.
Учитывая распространенность и многогранность клинической картины уретрита, а также риск развития осложнений, для профилактики рекомендуется придерживаться определенных правил поведения:
- Барьерный метод контрацепции с непостоянным половым партнером (при выявлении патогенной микрофлоры рекомендуется обследование полового партнёра).
- Соблюдение личной гигиены: для женщин — вытирать интимную зону, начиная спереди и по направлению назад. Использование мыла может привести к дисбалансу полезных бактерий, что может вызвать присоединение инфекции. Мужчинам во время принятия душа необходимо сдвигать крайнюю плоть и тщательно обрабатывать головку полового члена.
- Адекватная физическая активность, укрепление иммунитета.
- Правильное питание.
- Своевременное лечение сопутствующих заболеваний, регулярные осмотры специалистов (1-2 раза в год у гинеколога или уролога).
- При появлении даже незначительных симптомов необходимо обратиться к урологу либо гинекологу. Перед этим важно исключить самостоятельный прием препаратов, так как это сгладит клиническую картину и затруднит диагностику [12] .
Диплококки в мазке у женщины причины свидетельствования развитии патогенной микрофлоры, которая может при несвоевременно лечении перерасти в более серьезные заболевания с неприятными последствиями. Все болезни связанные с мочеполовой системой в большинстве своем передаются при половом акте. Поэтому всегда следует помнить и относится к себе с большой ответственностью, вовремя посещать врачей и при малейших симптомах обращаться за квалифицированной помощью.

Виды диплококков
Существует 3 основных вида диплококков:
| Вид | Описание |
| Гонококки или венерические возбудители гонореи. | Эти бактерии, проникая в организм, образуют цепочки или бобовидные формы, которые способны вызывать жжение в области уретры во время мочеиспускания. Так же появляются желтые редкие выделения, и они сопровождаются неприятным запахом рыбы. Внутри влагалища такие бактерии могут вызывать нагноения области матки. |
| Менингококковые бактерии или малоподвижные организмы. | Они успешно разрушаются при снижении температуры тела. Локализуются они в носоглотке и на оболочках головного мозга. |
| Пневмококковые инфекции. | Для них характерны болезненные восприятия в области груди, боязнь света, частая дезориентация в пространстве. |
Внутриклеточные или внеклеточные диплококки - это одни и те же бактерии, нарушающие внутреннюю микрофлору.
Микрофлора влагалища здоровой женщины
Бактерии во влагалище здоровой женщины всегда находятся в балансе. Среди бактерий присутствуют: бифидобактерии, пептококки и даже диплококки. Все кокки в балансе играют неоценимую роль в здоровье женщины: поддерживают уровень кислотности, регулируют обмен веществ, убивают вредоносных микроорганизмов.

Если кислотность среды влагалища повышается то остается недолго ждать появления грамположительных диплококков и это первый звоночек в сбое внутреннего секрета. При длительном присутствии гонококков в организме могут появиться неприятные последствия:
Пути заражения
Диплококки чаще обнаруживают в мазке при биологических исследования. Их присутствие уже может свидетельствовать о нарушениях микрофлоры половых органов. Путь заражения зависит от патогенности бактерии:
-
Внутриклеточная гонококковая бактерия проникает в организм через незащищенный секс, при совместном использовании индивидуальных предметов и внутриутробно. Гонорея является одним из самых неприятных заболеваний, которое при отсутствии лечения может повлечь неприятные последствия.



Чтобы определить тот или иной вид диплококка, приходя к доктору, все женщины должны в точности описывать свои ощущения, процесс мочеиспускания, присутствии необычных выделений и не свойственных беспокойств.
Как определить присутствие патогенных диплококков
Во время каждого осмотра могут быть обнаружены последствия воздействия организмов. Приходя к доктору, все женщины должны в точности описывать свои ощущения, процесс мочеиспускания, присутствии необычных выделений и не свойственных беспокойств. Опираясь на ваше самочувствие, доктор сможет вовремя назначить необходимые анализы. К таким анализам относится сдача мочи и мазок. Сам мазок берется из уретры, влагалища и около маточного пространства.

Если в моче определяется присутствие большого количества лейкоцитов - это первый признак воспалительного процесса в теле. Мазки дают более точный результат при рассмотрении в микроскоп. Заражение бактериями происходит по следующим причинам:
- элементарное несоблюдение собственной гигиены;
- применение антибиотиков без назначения лечащего врача и спринцевание без надобности;
- начало половой жизни в раннем возрасте;
- тесное синтетическое белье (очень близко граничит с анальным отверстием и является совершенным переносчиком бактерий во влагалище);
- незащищенные половые акты с венерически больным партнером;
- проблемы с гормональным балансом;
- частые спринцевания (многие считают процедуру полезной, однако она вымывает все полезные вещества и приводит к сильному раздражению в слизистой влагалища);
- ношение синтетического нижнего белья;
- падение иммунитета в организме;
- частая смена половых партнеров.

Что означают диплококки в мазке?
Диплококки - это обозначение целой группы микроорганизмов. Они отличаются тем, что располагаются парами и имеют оболочку. Могут существовать в клетке и во внеклеточном пространстве:
-
Внеклеточные диплококки в мазке у женщин не слишком опасны. Обнаружение их в мазке не говорит о патологии. Такие бактерии легко разрушаются под влиянием антисептиков и кислой среды, которая присутствует во влагалище здоровой женщины.


Также различают грамотрицательные и грамположительные бактерии. К первому типу относятся микроорганизмы с тонкой оболочкой и высокой устойчивостью к антибиотикам. Грамположительные диплококки легче подавляются лактобактериями во влагалище, восприимчивы к воздействию антисептиков и антибактериальных препаратов. Они обнаруживаются на слизистой здоровых людей, и способны причинить вред при активном размножении из-за снижения иммунитета или нарушения микрофлоры.

Некоторые виды микроорганизмов, например, стрептококки, стафилококки и гарднерелла являются частью нормальной микрофлоры. Они, наряду с лактобактериями, заселяют слизистую оболочку влагалища. Здоровой женщине они не причиняют дискомфорта. Рост колоний условно-патогенных микроорганизмов приводит к дисбиозу. Происходит это преимущественно из-за снижения местного и общего иммунитета, пренебрежения правилами личной гигиены.
Способы лечения от гонореи и болезнетворных кокков
Самым действенным и распространенным способом лечения от болезни является применение антибиотиков. Они могут быть введены в тело пероральным способом (в рот с помощью таблеток), введением антибиотика внутримышечно (с помощью уколов), и спринцевание в места скопления диплококков. Все способы очень действенны, но используются на разных стадиях болезни и очень индивидуально.
Для лечения кокков врачи чаще всего назначают препарат Метронидазол. Его можно использовать даже в момент беременности и при кормлении грудью. Доктор может назначить для терапии лекарство Тинидазол.

Обязательно параллельно с антибиотиками нужно принимать препараты с лактобактериями. Такой курс лечения будет эффективным и приведет к быстрому выздоровлению. Часто врачи назначаются иммуностимулирующие лекарства и антисептические средства.
В момент лечения пациент должен следить за личной гигиеной и обязательно носить хлопковое белье. Курс терапии антибактериальными средствами составляет 7-10 дней. Длительность лечения определяется индивидуально после обследования пациента.
После завершения лечения нужно сдать дополнительный анализ мазка на флору. Если врач определит, что кокки все еще присутствуют, тогда придется повторить терапию. Часто пациентам назначают несколько таких курсов лечения.

Обязательно нужно провести обследование и лечение для полового партнера пациента. В этом случае не будет повторное заражение диплококками.
Схема лечения
Грамположительные диплококки обычно не требуют проведения лечебных мероприятий. У здоровой женщины они подавляются лактобактериями и не вызывают дискомфорта. При возникновении дисбиоза требуется повышение иммунитета и восстановление баланса микроорганизмов. Как правило, в этом случае прописывают общеукрепляющие средства и пробиотики.

Серьезные воспалительные процессы купируются антибиотиками, а также антисептическими и противовоспалительными средствами. Подбирать лечение самостоятельно нельзя. Если препарат окажется неподходящим, колонии патогенов продолжат размножаться, а остатки полезной микрофлоры погибнут. Это приведет к хронизации процесса и тяжелым осложнениям вплоть до воспаления матки и бесплодия.
При обнаружении диплококков в мазке не стоит впадать в панику. Не всегда эти микроорганизмы вызывают заболевания. Даже если патология есть, на начальных стадиях от нее легко избавиться. Главное, правильно подобрать лечение и соблюдать все рекомендации врача.

Как защититься от заболевания?
Если вы больны гонореей или другими видами кокков сообщите об этом своему постоянному партнеру и не заражайте других людей занимаясь с ними незащищенным сексом.
Так же действенным способом от заражения будет применение презервативов (контрацептивов), постоянная гигиена половых органов и ежедневная смена нижнего белья.
При ношении каждодневных прокладок следует их менять после 2-х часового использования. Ведь температура тела и влажность в промежности повышается, что является отличным плацдармом для создания условий к размножению всех видов бактерий.

Еще одним и немаловажным способом при лечении будет использование индивидуальных банных принадлежностей: мочалка, мыло, полотенце.
Другие заболевания, связанные с диплококками
Neisseria meningitidis — это грамотрицательная бактерия, которая колонизирует носоглотку человека. Она имеет 13 серотипов и является основной причиной бактериального менингита и сепсиса (заражение крови). Патогенность бактерии заключается в том, что капсула, которой окружена нейссерия, сопротивляется фагоцитозу человеческого тела. Заставляет ее размножаться в организме, вызывая инфекционные процессы. В основном вызывает воспаление лобных пазух, бронхит, плеврит, сепсис и т. д.

Менингококк обычно заражает детей и подростков с ослабленным иммунитетом. Как правило, болезнь начинается через день-два после проникновения патогена в организм. Бактерия локализуется в верхних дыхательных путях, не вызывая никаких симптомов. Основной путь передачи - воздушно-капельный.
Пневмококк является распространенной причиной инфекции среднего уха. Заболевание проявляется сильной болью в ухе, лихорадкой, недомоганием и иногда снижение слуха. В качестве заболевания особенно опасен менингит. При этом пневмококки после менингококков представляют собой вторую по распространенности причину бактериального менингита. Заболевание часто встречается у детей в результате инфекции верхних дыхательных путей.

Профилактика заболевания
Самым частым путем заражения этими бактериями является половой. По этой причине важно исключить беспорядочные сексуальные контакты, пользоваться презервативами и придерживаться правил личной гигиены. Исключить заражение гонококками, менингококками или пневмококками поможет соблюдение следующих рекомендаций:
- отказ от вредных привычек;
- соблюдение правильного питания;
- регулярная смена белья и мытье тела;
- недопущение серьезных нервных истощений;

Так же действенным способом от заражения будет применение презервативов (контрацептивов), постоянная гигиена половых органов и ежедневная смена нижнего белья. При ношении каждодневных прокладок следует их менять после 2-х часового использования. Ведь температура тела и влажность в промежности повышается, что является отличным плацдармом для создания условий к размножению всех видов бактерий. Еще одним и немаловажным способом при лечении будет использование индивидуальных банных принадлежностей: мочалка, мыло, полотенце.
На сервисе СпросиВрача доступна консультация венеролога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте. Если диплококки находятся внеклеточно, то это условно-патогенная флора, которая не требует лечения в отсутствии жалоб
Для профилактики развития воспалительного процесса достаточно поддерживать нормобиоценоз во влагалище - для этого необходимо соблюдать простые правила:
1. Не использовать ежедневные прокладки для профилактики развития парникового эффекта и создания хорошего микроклимата для роста патологической микрофлоры
2. Не носить синтетического белья. Также отказаться от ношения стринг - они приводят к миграции кишечной микрофлоры во влагалище
3. Достаточный питьевой режим. Также употреблять в сутки не менее 1 стакана кисломолочных продуктов
4. Наличие физической активности для профилактики застоя крови в малом тазу и скопления там медиаторов воспаления

Здравствуйте Наталья.
Вам необходимо сделать мазок на гонорею с исследованием методом ПЦР, либо посев на гонококк.


Здравствуйте, Наталья. При обнаружении диплококк и отсутствии жалоб лечения не требуется. Это условно-патогенная флора.

Здравствуйте, Наталья.
Что за мазок сдавали месяц назад?
Сейчас что-то беспокоит Вас - зуд, выделения, жжение, неприятный запах?
Адэль, ничего не беспокоит сейчас. Беспокоил герпес, три недели назад, сдавала пцр , кроме герпеса 1 и 2 типа все было отрицательно. Контактов не было после анализа, поэтому непонятно откуда вылезли диплококки

Если по ПЦР гонококков не было - то их и нет.
Поясню
Есть две формы диплококков - внеклеточные и внутриклеточные
Гонококки - это внутриклеточные бактерии. Они патогенны и вызывают гонорею. Если Вы сдавали ПЦР и гонококки были отрицательны - значит у Вас внеклеточная форма диплококков - что является нормальной условно-патогенной флорой. Во влагалище есть хорошая микрофлора влагалища (лактобактерии) и условно-патогенная (которая всегда есть во влагалище и выполняет свою функцию, но в определенных обстоятельствах - снижение иммунитета, переохлаждение, перенесенное заболевание, прием антибиотиков, сильный стресс - условно-патогенной флоры становится больше, появляются симптомы - выделения, зуд, жжение, неприятный запах) - это диплококки в том числе. Это не инфекции, передающиеся половым путем, это нарушение баланса микрофлоры влагалища. Чтобы сохранить баланс флоры достаточно просто соблюдать режим:
1. Не носить синтетическое белье - только хлопковое и свободное.
2. Не носить ежедневные прокладки - они создают "парниковый эффект", и в результате начинает расти анаэробная флора, которой не нужен кислород, кандида и другие микроорганизмы.
3. Ограничить сладкое – это питательный субстрат для условно-патогенной флоры, и добавить в рацион больше кисломолочной продукции. Например, стакан кефира каждый вечер.
4. Питьевой режим - не менее 30 мл чистой воды на килограмм веса.
5. Подмываться средствами гигиены без всяких добавок и отдушек - чем проще, тем лучше. Не спринцеваться
Соблюдайте здоровый образ жизни - больше прогулок на свежем воздухе, сбалансированное питание, полноценный сон и отдых, умеренная физическая активность, и самое главное: избегать стрессов

Здравствуйте. Чтобы исключить гонорею нужно сдать анализ методом ПЦР или мазок на гонорею, если у вас диплококки обнаружены внеклеточно, то это как правило вариант нормы.
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте, Екатерина! Правильно сначала дообследоваться, и только по результатам решать вопрос о приеме антибиотиков. Если лечение ещё не начали сдать пцр на ИППП (фемофлор 13), посев на патогенную микрофлору из цервикального канала, лечение по результатам.


Екатерина, добрый день! Вам необходимо сдать следующие анализы: ПЦР мазок (качественный) на хламидии, уреаплазму, микоплазиу генитальную гонорею и бакпосев выделений из цервикального канала с чувствительностью к антибиотикам. По данным анализам будет понятна причина воспаления и чем лечить!
Илона, я уже запуталась в анализах, я правильно поняла, мне надо сдать фемофлор 16 и ПЦР на ИППП или что то еще?

Катя, сдайте то, что я написала. Вы сдадите фемофлор, а чувствительности к антибиотикам там не будет и Вы ещё 7 дней будете ждать, чтобы высеять

Добрый день! У вас есть жалобы на выделения,жжение,зуд ? Скорее всего у вас бактериальный или анаэробный вагиноз , но чтобы правильно назначить вам лечение вам нужно сдать Фемофлор 16 и пцр из цервикального канала на ИППП ( микоплазма гениталиум ,хламидия ,гонорея,трихомонада ), ph влагалищных выделений . Сейчас принимать антибиотики не нужно.
Дарья, здравствуйте. У меня иногда низ живота болит и после того как получила результат, почувствовала жжение, но не сильно и выделений не много и обычного светлого цвета. Я правильно поняла, что ПЦР на ИПП + фемофлор 16+ ph?


С такими анализами сначала необходимо было делать мазок на ИППП методом ПЦР или Фемофлор, а уже потом, по результатам назначать лечение.

Екатерина ,добрый день! Соглашусь с коллегами, перед началом лечения сдайте мазок на инфекции передаваемые половым путем (ИППП) - это и есть фемофлор. По получении результата будет понятно - достаточно этой терапии или необходима коррекция.
Жанна, здравствуйте. Все эти анализы платные и я их хочу сдать в Гемотесте, но не могу понять что именно, там есть и ПЦР на ИППП и фемофлор 12,16 и отдельно посевы. Не хочу одно и тоже сдавать, как определиться?


Фемофлор 13 это и есть ПЦР на ИППП, только все инфекции которые необходимо обследовать объединены комплексом в одном названии, то есть нужно сдать фемофлор 13 и посев на патогенную микрофлору из цервикального канала с определением чувствительности к антибиотикам.

Добрый день! Я Вас понял)) сейчас постараюсь объяснить! Есть фемофлор 13 и фемофлр 16 и просто мазок методом ПЦР, отдельно на определенные виды бактерий и вирусов. В фемофлор 13 собраны все основные инфекции передаваемые половым путем (ИППП) ( это гонорея, микоплазма гениталиум, хламидии, герпес 1 и 2 типа, цитомегаловирус и трихомонады) плюс он показывает количественно уровень уреаплазмы, кандиды альбиканс(вызывает молочницу), количество лактобактерий (это нормальная микрофлора) и три условно патогенных бактерии, которые в малом количестве содержатся во влагалище, а в большом вызывают дисбактериоз. Фемофлор 16 похожий анализ методом пцр, но в нем не определяются ИППП, а определяются все уреаплазмы, кандида альбиканс, лактобактерии, и гораздо больше бактерий ( не три), которые вызываю дисбактериоз влагалища, т.е. этот мазок больше для диагностики дисбактериоза влагалища (бактериального вагиноза), а не воспаления. Дальше: еще есть посев на флору и чувствительность к антибиотикам, это не мазок методом ПЦР, а посев на специальные среды материала из влагалища с определение чувствительности к антибиотикам. В этом анализе высевается микрофлора, которая не определяется (в большинстве случаев) в фемофлоре 13 и16 , это немного другой анализ. Это коротко! Сейчас сдайте фемофлор 13 и посев на флору и чувствительность к антибиотикам, этого должно быть достаточно!!
Читайте также:

