Чума чи є вона сьогодні
Обновлено: 23.04.2024
Последние две пандемии взяли начало в Китае, а затем по торговым путям распространились практически по всему миру, что нанесло колоссальный вред цивилизации.
Как видите, болезнь хоть и в настоящее время редкая, но абсолютно никто не застрахован от встречи с ним, особенно люди, проживающие в очагах циркуляции возбудителя.
Но насколько в условиях современного здравоохранения эта инфекция фатальна для человека, ведь в доантибиотическую эпоху было невозможно спасти до 60% заболевших? Именно на этот вопрос постараюсь ответить в данной статье.
Основным распространителем болезни являются крысы. Однако, животные не являются резервуаром для бактерий. Последние находятся в блохах, которые живут на шкурке крыс. Человек же заражается при укусе насекомого или от другого больного.
Существует 3 самые распространенные формы заболевания:
- Бубонная чума - самая частая форма. Для неё характерны выраженная интоксикация с лихорадкой и наличие бубона - воспаленного лимфатического узла;
- Легочная чума - наиболее заразная для других людей форма, ведь возбудитель выделяется с кашлем. Характерны интоксикация и явления пневмонии. Является промежуточной по тяжести формой чумы;
- Септицемическая чума - самая опасная форма. Проявляется сепсисом и шоком, что часто приводит к фатальным последствиям.
Варианты заболевания могут в любой момент переходить в другие, но только в сторону утяжеления.
Главным в лечении чумы является немедленное назначение антибактериальных препаратов. Отличную эффективность показывают гентамицин и стрептомицин, благодаря чему смертность от этой особо опасной инфекции снизилась до 5-8%. Естественно, она выше у легочной и септицемической форм.
Как видите, благодаря развитию фармакологии человечеству удается справляться даже с такими опасными инфекциями как чума, но перед миром нависает другая опасность. Микробы быстро учатся защищаться от антибиотиков. Но это совсем другая история.
Чумная болезнь вызывается зоонозной бактерией Yersinia pestis, обнаруживаемой обычно в организме мелких млекопитающих и в обитающих на них блохах. Между животными инфекция передается блохами. Заражение человека может иметь место в результате:
- укуса инфицированной блохи – переносчика болезни;
- незащищенного контакта с инфицированными биологическими жидкостями или зараженными материалами;
- вдыхания инфицированных мелких частиц/мелкодисперсных капель, выдыхаемых пациентом с легочной формой чумы (воздушно-капельным путем).
У человека чума, особенно ее септическая (в результате попадания бактерий в кровоток) и легочная формы, без лечения может быть очень тяжелым заболеванием с коэффициентом летальности 30-100%. Без раннего начала лечения легочная форма всегда приводит к смерти. Она носит особенно контагиозный характер и способна вызывать тяжелые эпидемии, передаваясь от человека человеку воздушно-капельным путем.
Признаки и симптомы
У человека, заразившегося чумой, по прошествии инкубационного периода от 1 до 7 дней обычно развивается острое лихорадочное состояние. Типичными симптомами являются внезапное повышение температуры, озноб, головная боль и ломота в теле, а также слабость, тошнота и рвота.
В зависимости от пути проникновения инфекции различаются две основные формы чумной инфекции: бубонная и легочная. Все формы чумы поддаются лечению, если выявляются достаточно рано.
Где встречается чума?
Как болезнь животных чума встречается повсеместно, за исключением Океании. Риск заболевания чумой человека возникает тогда, когда отдельно взятая популяция людей проживает на месте, где присутствует естественный очаг чумы (т.е. имеются бактерии, животные резервуары и переносчики).
Эпидемии чумы случались в Африке, Азии и Южной Америке, однако с 1990-х годов большая часть заболеваний человека чумой имела место в Африке. К трем наиболее эндемичным странам относятся: Мадагаскар, Демократическая Республика Конго и Перу. На Мадагаскаре случаи бубонной чумы регистрируются практически каждый год во время эпидемического сезона (сентябрь-апрель).
Диагностика чумы
Для подтверждения диагноза чумы требуется лабораторное тестирование. Образцовым методов подтверждения наличия чумы у пациента является изоляция Y. pestis из образца гноя из бубона, образца крови или мокроты. Существуют разные методы выявления специфического антигена Y. pestis. Одним из них является лабораторно валидированный экспресс-тест с использованием тест-полоски. Этот метод сегодня широко применяется в странах Африки и Южной Америки при поддержке ВОЗ.
Лечение
Профилактика
Профилактические меры включают в себя информирование населения о наличии зоонозной чумы в районе их проживания и распространение рекомендаций о необходимости защищать себя от укусов блох и не касаться трупов павших животных. Как правило, следует рекомендовать избегать прямого контакта с инфицированными биологическими жидкостями и тканями. При работе с потенциально инфицированными пациентами и сборе образцов для тестирования следует соблюдать стандартные меры предосторожности.
Вакцинация
ВОЗ не рекомендует проводить вакцинацию населения, за исключением групп повышенного риска (например, сотрудников лабораторий, которые постоянно подвергаются риску заражения, и работников здравоохранения).
Борьба со вспышками чумы
Эпиднадзор и контроль
Для осуществления эпиднадзора и контроля необходимо проводить обследование животных и блох, вовлеченных в чумной цикл в регионе, а также разработку программ по контролю за природными условиями, направленных на изучение природного зоонозного характера цикла инфекции и ограничение распространения заболевания. Активное продолжительное наблюдение за очагами проживания животных, сопровождаемое незамедлительными мерами реагирования во время вспышек заболевания среди животных, позволяет успешно уменьшить число вспышек заболевания чумой среди людей.
Для эффективного и результативного реагирования на вспышки чумы важным условием является наличие информированных и бдительных кадров здравоохранения (и местного сообщества), что позволит быстро диагностировать случаи болезни и оказывать надлежащую помощь инфицированным, выявлять факторы риска, вести непрерывный эпиднадзор, бороться с переносчиками и их хозяевами, лабораторно подтверждать диагнозы и передавать компетентным органам информацию о результатах тестирования.
Ответные действия ВОЗ
Целью ВОЗ является предупреждение вспышек чумы путем проведения эпиднадзора и оказания содействия странам повышенного риска в разработке планов обеспечения готовности. Поскольку резервуар инфекции среди животных может быть разным в зависимости от региона, что оказывает влияние на уровень риска и условия передачи инфекции человеку, ВОЗ разработала конкретные рекомендации для Индийского субконтинента, Южной Америки и стран Африки к югу от Сахары.
ВОЗ сотрудничает с министерствами здравоохранения для оказания поддержки странам, где происходят вспышки заболевания, в целях принятия на местах мер по борьбе со вспышками.
Примерно через две недели в мадагаскарской столице Антананариву от дыхательной недостаточности скончалась женщина. Посев показал большое количество чумной палочки в мокроте. Позже выяснится, что незадолго до смерти она встречалась с 31-летним пассажиром автобуса из Анказоба в Таматаву. Именно его ВОЗ затем признает нулевым пациентом крупнейшей за последние десятилетия эпидемии чумы 2017 года, которая заразила больше 2,5 тысяч жителей острова и убила 202 из них.

Число заболевших чумой в Мадагаскаре в 2017 году
Почему болезнь, которая в XIV-XV веках уничтожила почти половину населения Европы, до сих пор существует в мире, где роботы делают операции, а оспа, дифтерия и полиомиелит давно побеждены?
Вечный голод
Грамотрицательная чумная палочка Yersinia pestis появилась сравнительно недавно — генетические данные показывают, что она отделилась от своей ближайшей родственницы, бактерии Yersinia pseudotuberculosis, провоцирующей у людей дальневосточную скарлатиноподобную лихорадку, не более 10-20 тысяч лет назад. Y. pseudotuberculosis и ее родственница Y. enterocolitica — добропорядочные болезнетворные бактерии, которые строго соблюдают главное правило паразитов: не убивать свою жертву слишком быстро, чтобы успеть заразить других.

Yersinia pestis, возбудитель чумы
Larry Stauffer / CDC
Быстрая смерть хозяев не дает их иммунной системе полноценно отреагировать на инфекцию, поэтому кровь жертвы оказывается переполнена возбудителями — в миллилитре может содержаться до 100 миллионов бактерий. Даже небольшого количества крови, которое способна поглотить блоха, оказывается достаточно, чтобы заразить человека.

Xenopsylla cheopis, один из переносчиков чумной палочки
Katja ZSM / Wikimedia Commons
Если человек заражается в результате укуса блохи, это обычно приводит к бубонной форме чумы — при ней поражаются лимфоузлы, которые образуют характерные вспухшие узлы-бубоны. Однако в зависимости от восприимчивости организма возможно развитие септической и вторично-легочной формы чумы. Во втором случае у человека развивается чумная пневмония, он начинает кашлять, распространяя чумную палочку воздушно-капельным путем, а у зараженных начинается первичная легочная форма — так было в Мадагаскаре.
Хранилище чумы
По его словам, в некоторых природных очагах чумы паузы между эпизоотиями, то есть периоды, когда ученые не фиксируют зараженных чумой животных, могут длиться по десять лет и больше.
Существует версия, что после гибели животных в их норах остаются блохи-носители, которые могут жить без питания по пять-шесть, а по некоторым данным — и до десяти месяцев, пока в норе не появится новая жертва.
Кроме того, в цикле могут участвовать не только грызуны — чумная палочка может жить в организмах более 300 видов теплокровных животных, в их числе кошачьи, обезьяны, верблюды, другие копытные и даже птицы.
Наконец, следует учесть, что ученые не могут проверить все норы и всех зверьков.
В очаге
В России существует 11 природных очагов чумы, все они расположены в южных регионах.
Один из самых активных (именно здесь в последние 10 лет регистрировались случаи заражения людей) — Горно-Алтайский очаг. Это примерно 600 квадратных километров горной местности в Кош-Агачском районе Республики Алтай, в 300 километрах от Горно-Алтайска, столицы республики. Регион находится на границе трех государств: Китая, Монголии и Казахстана.
Сотрудники Алтайской противочумной станции следят за состоянием очага: подсчитывают плотность нор сурков, проверяют, есть ли на пойманных животных зараженные блохи. За все время наблюдений на территории очага было обнаружено 65 штаммов микроба чумы, из них два — алтайского подвида Y. p. altaica.

Активность природных очагов чумы на территориях России и стран СНГ в 2012 году. Границы очагов к 2020 году изменились незначительно. (1) широкое (более 1 тыс. км 2 ) распространение чумы среди животных; (2) локальное (менее 1 тыс. км 2 ) распространение; (3) территории, на которых у животных обнаруживают в крови антигены чумы; (4) возбудитель и его следы не обнаружены; (5) нет данных
Н.В. Попов и др. / Проблемы особо опасных инфекций, вып. 3, 2013
В 2019 году на двух сурках (из, в среднем, 2 500 пойманных и обследованных животных) обнаружились блохи, инфицированные чумной палочкой. При этом индекс обилия (среднее число блох, приходящееся на одно животное) составил для сурков 0,2 (против 0,5 в 2018 году). На территориях, где в 2014–2018 годах наблюдалась повышенная активность циркуляции чумной палочки, численность серого сурка значительно снизилась и тенденции к ее восстановлению не отмечается. Однако повысилась плотность населения сурков в высокогорной местности. В этих местах, где раньше не регистрировали циркуляцию возбудителя, плотность сурковых нор достигла пяти на гектар. Поэтому ученые ожидают эпизоотий в поселениях сурка в высокогорных районах.
В соседнем, Тувинском природном очаге чумы в 2019 году эпизоотическая ситуация характеризовалась широким распространением основного подвида чумного микроба вдоль государственной границы страны. В 2020 году прогнозируется сохранение повышенной численности носителей и переносчиков чумы в очаге и продолжение эпизоотической активности на всей его территории.
Во всех остальных природных очагах чумы, расположенных на территории России, ситуация на протяжении многих лет остается спокойной. Долгие годы в них не обнаруживают зараженных животных. Например, в ближайшем к Москве Прикаспийском Северо-западном степном очаге эпизоотии чумы не регистрируют с 1991 года. По прогнозам, и в 2020 году эпизоотических проявлений чумы на территории России не ожидается, кроме двух самых активных очагов, упомянутых выше.
Ситуацию в очагах чумы контролируют противочумные станции. Их сотрудники регулярно отлавливают грызунов и проверяют их на антитела к инфекции и сами микробы.
Другие форпосты
В России и в соседних странах чума находится под контролем, здесь фиксируются лишь единичные случаи заражения людей. Самая тяжелая ситуация в Африке. Например, на острове Мадагаскар регистрируется до 500 случаев заболевания, до 150 человек в год умирают от инфекции. Вместе с Демократической Республикой Конго и Перу, Мадагаскар входит в тройку эндемичных по чуме стран, где периодически возникают вспышки болезни.
Из-за низкой санитарии в городских трущобах острова, крысы и другие мелкие грызуны, которые переносят чумную палочку, хорошо приспособились к городским условиям. Есть версия, что одной из причин их переселения в город становятся ежегодные лесные пожары.
Дубянский поясняет, что Мадагаскар попал в лидеры не вполне заслуженно — там работает Институт Пастера, который наладил систему диагностики и лечения чумы, поэтому можно быть уверенным, что статистика по этой стране практически полна. В странах континентальной Африки ситуация может быть значительно хуже, но мы об этом не знаем, потому что диагностические средства в дефиците.
Как протекает болезнь
Инкубационный период легочной чумы совсем короткий — около суток. И ровно столько же времени есть у человека, чтобы обратиться за помощью при первых симптомах заболевания, в противном случае риск летального исхода резко повышается.
Без лечения антибиотиками (стрептомицин в мазях, таблетках, уколах; при тяжелых формах добавляются антибиотики тетрациклинового ряда) человек может погибнуть через 2-3 суток после появления первых симптомов.
Последняя крупная вспышка заболевания на континенте случилась в Демократической Республике Конго в 2006 году и унесла жизни около ста человек. За последние десять лет страна смогла снизить уровень заболеваемости чумой в среднем до 70 человек в год, хотя в 2018 болезнью переболели 133 человека.
В 2010 году ВОЗ отметила резкий подъем заболеваемости чумой в Перу, но за период 2010-2019 годов переболели чумой всего 67 человек, 8 из которых скончалось. Такой показатель для Перу можно считать хорошим, ведь в одном только 2003 году чумой переболели 198 человек. Ситуация с иностранными медицинскими организациями и уровнем диагностики повторяется и здесь. Североамериканский сосед Перу — США — как ни странно, тоже пополняет статистику чумной болезни. Ежегодно на западном побережье в среднем регистрируется до пяти-шести случаев чумы в год. Люди заражаются, в основном, от блох луговых собачек и других грызунов в природных очагах чумы.

Распределение природных очагов чумы в марте 2016 года
World Health Organization
В целом природные очаги чумы находятся на Евроазиатском, Африканском и Американском континентах в зоне между 50° северной и 40° южной широты. Синантропные (связанные с человеческим жильем) очаги чумы, где источником возбудителя болезни являются серая и черная крысы, характерны только для тропиков и субтропиков на территории между 35° северной и 35° южной широты. И дальше: страны Средней Азии, Китай, Индия — природные очаги чумы есть и там.
Природные очаги, которые располагаются на территории двух стран, обычно становятся предметом сотрудничества этих стран в области недопущения циркуляции микроба через границу. Обычно это карантинные мероприятия в регионе, в котором произошел случай заболевания. Карантин позволяет пресечь перенос возбудителя на территорию другой страны в организме человека, у которого еще не развились симптомы чумной болезни. За животными так уследить не удается.
Всего за 10-е годы нашего века монгольский минздрав сообщил о семи случаях заболевания. Четыре из них закончились смертью больных. В мае 2019 года не удалось спасти семейную пару, заразившуюся чумой после обеда, главным блюдом которого был пойманный ими сурок.
Чума XXI века
Отдельные вспышки заболевания могут перерасти в эпидемию при совпадении двух условий:
слабый противочумной контроль со стороны служб здравоохранения региона,
низкая осведомленность населения о способах заражения чумой.
Изучение природной очаговости чумы, ежегодный мониторинг эпизоотий, должные профилактические мероприятия — все это, по словам Дубянского, несмотря на низкую эпидемиологическую опасность чумы, в России развито хорошо. Возможно, именно поэтому она и низкая. Это наследство Советского Союза — хотя официально в Стране Советов чумы не было, известно о вспышке легочной чумы в 1921 году на Дальнем Востоке и эпидемиях чумы в Калмыцкой АССР и Сталинградской области в 1937 году. То, что за последние десять лет в России чумой заболело три человека, можно считать успехом работы российской противочумной службы.
Во многих развивающихся странах, жители которых до сих пор добывают пищу на охоте, работа противочумных служб может нивелироваться банальным незнанием охотников и их семей о способах заражения чумой. В таких местностях люди употребляют в пищу пойманную ими дичь, которую никто не проверял на наличие чумной палочки в их организме. В лучшем случае заболевшие своевременно попадают в больницу.
Однако в целом чума остается непобежденной, и судьба оспы ей не грозит: носители чумы столь многочисленны и столь тесно связаны с биоценозами, что уничтожить их, не уничтожив попутно огромные биоценозы невозможно.
Дубянский напомнил, что площади очагов чумы обычно исчисляется сотнями и тысячами квадратных километров — ни одна страна мира не может позволить себе такие глобальные противочумные мероприятия.
В середине прошлого столетия в СССР попытки ликвидации природных очагов чумы предпринимались: на мелких грызунов ставили капканы и уничтожали их ратицидами, но ни к чему особенному это не привело. Помимо явного вредного влияния химикатов на окружающую среду, буквальное уничтожение целого вида в отдельно взятой местности грозит неминуемыми изменениями во всем биогеоценозе, причем не самыми благоприятными — это же беспокоит и противников генного драйва малярийных комаров в Африке.
Норы и подземные ходы мелких грызунов участвуют в процессе миграции органических и неорганических веществ в почве. Исчезновение их создателей повышает риск деградации земель, вплоть до заболачивания или опустынивания.
Поздние исследования показали, что эффективность столь радикальных мероприятий невысока: ратицидная эффективность истребительных работ против носителей чумы в период исследований не превышала 57 процентов, и в целом профилактические мероприятия по ограничению численности малых песчанок в Волго-Уральских песках не предотвратили эпизоотии чумы, не снизили их интенсивность, лишь ограничив широту распространения.
Также мешает полному истреблению носителей чумной палочки ее способность приживаться у самых разных видов животных.
Например, как рассказывает Дубянский, раньше Забайкальский степной очаг был заселен в основном сурком-тарбаганом. Со временем сотрудники противочумной станции и местные охотники истребили почти всех особей тарбагана, и, казалось, победа над чумой была одержана. Но чумная палочка перескочила на даурского суслика, и со временем тот стал новым основным носителем инфекции.
С переносчиками дело обстоит немного иначе. Блох можно уничтожить, но делается это только в крайних случаях, если эпизоотия чумы обнаружена в непосредственной близости к человеку. Противочумная служба проводит дезинсекцию в радиусе нескольких (а то и тысяч) гектар от населенного пункта, рядом с которым обнаружена эпизоотия чумы. Она вносит в найденные норы грызунов инсектициды, убивающие блох. Таким образом прерывается циркуляция возбудителя, а риск заражения человека через укус блохи сводится к минимуму. При этом численность грызунов остается нетронутой.
В связи с этим актуальным становится другой подход противочумной работы. Все больше внимания в опасных очагах уделяется профилактической работе по предотвращению распространения возбудителя чумной болезни за пределы природного очага. Население, проживающее на территории такого очага, должно информироваться о самом факте наличия заболевания в регионе, о недопустимости употребления в пищу непроверенного мяса (промысловых и диких животных), о необходимости оставаться дома и обращаться за медицинской помощью при недомогании после употребления такого мяса или контакта с дикими животными.
Современная профилактика инфекционных заболеваний не может обойтись без вакцинации. От чумы есть вакцина: она создает стойкий иммунитет против чумной палочки длительностью до года. Прививка показана работникам противочумных служб, врачам в эндемичных регионах и людям, которые живут в особо опасных зонах с подтвержденными эпизоотиями чумы. ВОЗ не рекомендует проводить повальную вакцинацию населения, так как процент людей, проживающий в очагах инфекции невелик, а при необходимости поездки в эндемичные территории вопрос о вакцинации решается индивидуально.
Что касается эпидемиологии чумы среди людей, то в современных реалиях в России невозможно заразиться чумой, просто выйдя на улицу, даже если находиться посреди природного очага чумы. Большинство случаев заболевания связано с заражением чумой от трупов животных. При своевременном обнаружении и изоляции больного, риск передачи бубонной чумы сводится к нулю. При легочной форме он немного выше: от медиков в эндемичных регионах требуется особая внимательность при обнаружении больного с симптомами чумы и характерной историей заболевания. От его действий может зависеть эпидемиологическая обстановка города, региона и даже страны (как это было на Мадагаскаре).
Бояться новой глобальной пандемии чумы не стоит. Да, чума продолжает существовать в некоторых уголках нашей планеты, но мы за ней внимательно следим. Если что-то идет не так и болезнь вырывается за пределы своего обитания, то человечество к этому вызову готово. Антибиотики, если их применить на ранних этапах заболевания, позволяют полностью излечить человека от этой когда-то смертельной болезни.

Эпидемия бубонной чумы в средневековой Европе остается самой серьезной по последствиям эпидемией в истории. От наших генов до языка, от экономики до системы права, от технологий до искусства — изменения, вызванные эпидемией чумы, остаются с нами и сегодня.
Появление карантинов в Средневековой Европе удивительно: инфекционной теории в тот момент не существовало. Бедствие таких масштабов мог вызвать только гнев бога, разозленного на грешников. Божественная кара, по общему мнению, распространялась через миазмы воздуха, причем технология формирования этих болезнетворных воздушных начал широко обсуждалась. По одной из версией виновником был вулкан Этна на Сицилии — именно через этот остров чума попала в Европу.
Карантин был попыткой избежать повторного распространения черной смерти: пик эпидемии в Европе пришелся на 1347-1353 годы. Эпидемия началась в центральной Азии в 1330-х годах и распространилась и на восток, и на запад. В Европу чуму завезли кораблем, который пришел на Сицилию из Крыма. По легенде, в 1346 году золотоордынский хан Джанибек держал в осаде Генуэзскую крепость Каффу (в нынешней Феодосии). Монгольские войска были ослаблены чумой, и Джанибек приказал забрасывать крепость катапультами с чумными трупами, чтобы уравнять силы — по крайней мере, так события описывает очевидец. Несмотря на оригинальное применение биооружия монгольским ханом, осада кончилась отступлением Джанибека, а генуэзские купцы отправились сначала на Сицилию через Константинополь, а потом и в Геную, распространяя инфекцию. Четырьмя годами позже чума охватила уже всю Европа — от Скандинавии до России.


Издание Vox приводит карту распространения черной смерти. Пандемия практически не затронула Польшу: во-первых, она была аграрной страной с небольшими городами и низкой плотностью населения, а во-вторых, закрыла границы — и потеряла всего около 15% жителей. В Милане ввели жесткий карантин: изолировали заболевших вместе с семьями в их домах, наглухо закладывая двери и окна кирпичом.
Труд и экономическое устройство
Эпидемия усилила уже существовавшие тенденции, которые в итоге сыграли значительную роль в переходе от Средневековья к эпохе Возрождения. Среди ключевых изменений — трансформация трудовых отношений, прежде всего между крестьянами и феодалами. Европа до чумы была густо населена, труд стоил дешево, земля дорого, плодородная земля — еще дороже, а в годы с плохим урожаем многие умирали от голода. Черная смерть сократила население как минимум на треть, и ситуация получилась обратная. Обрабатывать земли было некому, лендлорды стали предлагать крестьянам более выгодные условия и фиксированные контракты на выполнение работ. Крестьяне, в свою очередь, начали мигрировать в поисках большего заработка. В Италии распространилась издольщина: лендлорды обеспечивали крестьян землей, жильем, зерном и инструментами, а взамен получали долю от урожая. Некоторые государства даже вводили законы, запрещавшие перемещения работников и повышение оплаты труда, но работали они плохо. Крепостное право в Западной Европе фактически перестало существовать.

Землевладельцы однозначно проиграли: некоторым пришлось отказаться от возделывания зерна в пользу скотоводства (в основном, заводили овец, с которых получали и шерсть, и мясо). Скотоводство было менее трудоемким и менее рискованным, но и намного менее прибыльным делом. Те лендлорды, которым повезло меньше, пошли в наемные войска или даже промышляли разбоем.
— французский поэт Гийом де Машо, 1349 год.
В ремесленном труде изменения были еще сильнее. Плотников, каменщиков, портных, сапожников, кузнецов стало меньше. Стоимость их услуг выросла и оставалась высокой еще долго — обучать новое поколение ремеслу стало практически некому. Города соревновались за квалифицированных работников: предлагали ускоренную выдачу лицензий, снижение налогов и бесплатное жилье.

Чума не исчезла после эпидемии черной смерти 1347-1353 годов: в Европе вплоть до середины XVII века каждый год возникали локальные вспышки. Количество жителей Европы выросло до показателей первой половины XIV века только через 200 лет. Поскольку эффект был долгосрочным, другим способом восполнить нехватку рабочей силы стали технологические инновации: изобрели прялку и печатный станок, в производстве стали широко использовать ветряные и водяные мельницы.
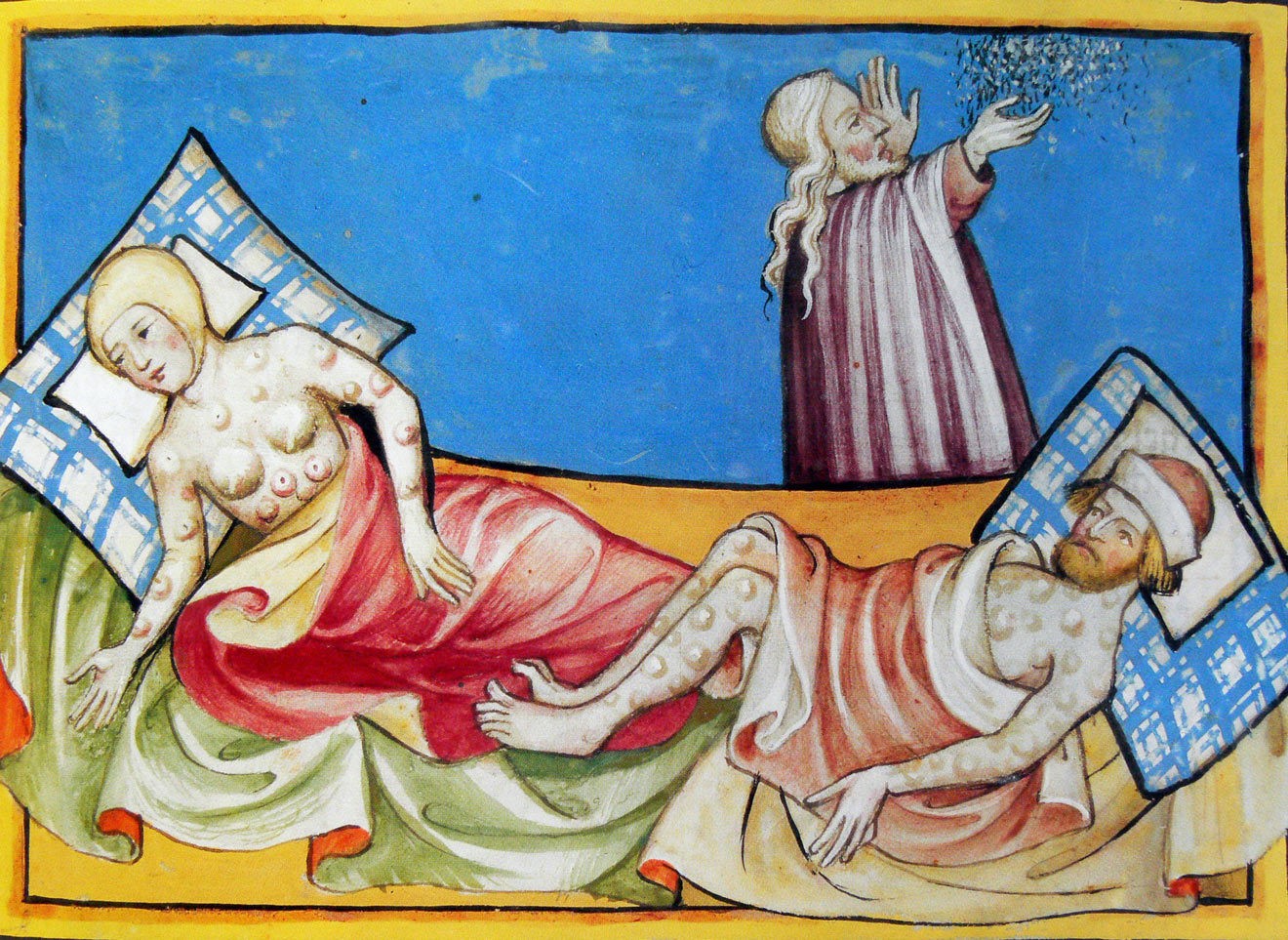
Зараженные бубонной чумой. Миниатюра из Тоггенбургской Библии, 1411 год (Фото: Kupferstichkabinett, Staatliche Museen zu Berlin)
Церковь: от самобичевания к протестантизму
Еще одним последствием эпидемии стало ослабление церкви. Многие считали черную смерть знаком наступления последних времен, а священники мало того, что никак не могли помочь зараженным, так еще и заболевали и сами. При этом религиозность общества только росла: широко распространились практики аскетизма и самобичевания. Некоторые историки полагают, что именно в это время неудачи церкви положили начало идеям протестантизма.
Несмотря на опасную работу, самые привлекательные места погибших священнослужителей — в больших приходах, богатых районах, на позициях личного священника — быстро занимались. В то время как выжившие священнослужители получали более высокий сан, многие деревни остались без пастора. Церковь начала в ускоренном режиме обучать новых служителей. Церковная жизнь была крайне привлекательной, и желающих было много, но часто они не умели даже читать. Давать им полноценное образование не было ни времени, ни ресурсов — церковь зависела от доходов с земли, как и лендлорды. В итоге, многие приходы были заняты неквалифицированными священниками, которые плохо справлялись с обязанностями, но при этом много зарабатывали. Судя по всему, их образ жизни сложно было назвать духовным: священнослужителей начали обвинять в жадности, непотизме, невежестве, пьянстве, обжорстве и разврате. Антиклерикальные настроения докатились и до церковной верхушки, и до светских элит.
— из письма архиепископа Кентерберийского Симона Ислипа епископам южных провинций Англии: он настаивал на ограничении зарплат и перемещений священников по аналогии со светскими законами, 28 мая 1350 года.
*Курат — католический священник, имеющий полномочия исповеди и попечения о душах паствы в целом. В XIV веке такое право давалось лишь избранным, самым опытным и благочестивым священникам.
Частично решить проблему помогло образование. В Кембридже был основан Тринити Холл (1350 год), в Оксфорде открылись Кентерберийский (1362-1540 годы) и Новый (1379 год) колледжи. Карл IV, император Священной Римской империи, в 1355-1368 годы основал целых пять университетов — всего в Европе их в то время было порядка тридцати. В документах о создании новых учебных заведений борьба с последствиями чумы часто упоминается как причина основания.

Несмотря на то, что в долгосрочной перспективе европейские общества выиграли от роста образованности, во время эпидемии и в первые десятилетия после нее церковь теряла позиции. У института церкви не было глобального решения о том, как справляться с божьей карой, а малообразованные священники на местах развлекались на деньги, собранные с паствы, вместо того, чтобы помогать своему приходу. Последовавший за этим антиклерикализм позволил развиться светскому подходу к болезни — заниматься и лечением, и объяснением болезни стали, в первую очередь, врачи, а контролем над заболеваниями озаботились государства и локальные власти.
Государство: новые законы и отношения в обществе
Итальянские города начали действовать раньше всех. Во Флоренции давно считали, что дурные запахи вызывают болезни: еще с XIII века там регулярно вычищали сточные канавы и законодательно выделяли специальные места для дурнопахнущих занятий (например, забой животных). С пришествием чумы Флоренция ввела новые законы: заболевшие люди и все смердящие вещи должны покинуть город, чтобы избежать порчи воздуха. Одежду заболевших было запрещено носить и продавать — по закону, ее нужно было уничтожить. Запретили проституцию — и потому что, по мнению врачей, сексуальный контакт способствовал заражению, и из-за соображений греховности. По схожей логике некоторых городах вводили запрет на демонстрацию роскоши: чтобы ослабить черную смерть, нужно избегать греха.

Мышление властей, как и всего общества, было во многом религиозным, и во многом было подвержено предрассудкам и суевериям. Иногда власти шли на поводу у общественного мнения, и это приводило к трагическим последствиям.
Вопреки церковной версии о божьей каре, ходили слухи, что эпидемия — это происки дьявола. Кто-то утверждал, что ни бог, ни дьявол тут ни при чем, а чума — это попытка уничтожить христианство иноверцами. На роли приспешников зла и врагов христиан быстро нашлись кандидаты. Обвиняли чужестранцев, бедняков, больных проказой, мусульман и евреев. На первом месте была версия о евреях, отравивших колодцы и источники заморским ядом.
Еврей Балавиньи, хирург из Тонона, был заключен в Шильонском замке [. ]. После завершения пыток, через продолжительное время, он признался, что примерно десять недель назад раввин Якоб [. ] отправил ему в Тонон пригоршню яда размером с яйцо, в форме порошка, лежащего в мешочке из тонкой кожи, вместе с письмом, в котором приказывал, из послушания вере и под страхом отлучения, положить яд в самый большой и популярный колодец города, чтобы отравить людей.
— отчет о допросе евреев Савойи, который запросил Страсбург. Там городской совет изучал опыт соседних регионов, чтобы решить, как поступить с евреями. В замке Шильон было допрошено десять евреев, под пытками все признались в масштабном сговоре и были казнены.
В качестве дополнительного аргумента обвинители указывали на то, что евреи реже заражались чумой. Похоже, это действительно было так — сегодня это связывают с развитыми гигиеническими практиками в иудейских общинах. Иудеи принимали ванну как минимум раз в неделю, а руки мыли постоянно, в частности, перед каждым приемом пищи. Кроме того, евреи строго следили за выполнением похоронных обрядов. Средний житель Европы того времени мог не мыть руки годами, а в разгар эпидемии трупы часто оставались на улицах, становясь источником заражения.

— пишет о последствиях черной смерти французский хронист Жан де Венетт в 1360 году. Сегодня с ним можно поспорить. Ряд долгосрочных последствий — технологические изобретения, развитие законодательства, светская инфекционная теория и многие другие — кажутся позитивными. Тем не менее, многое о том времени неизвестно: некоторые ученые даже не уверены в том, что эпидемия была вызвана бубонной чумой.
Масштаб последствий вызывает соблазн приписать все заслуги эпидемии, но важно не упускать из вида множество других факторов, которые влияли на развитие ситуации. Антисемитизм не был чем-то новым, как и неподобающее поведение многих священников. Феодализм в Западной Европе начал ослабевать еще до пришествия черной смерти, а в Восточной — вообще не был распространен. И если на западных территориях чума ускорила этот процесс, то в Польше, Литве, Венгрии, наоборот, закрепилось крепостное право — по целому ряду причин. Смертей от чумы там было чуть меньше, а лендлорды договорились друг с другом вместо того, чтобы конкурировать за рабочую силу, и, в итоге, начали экспортировать зерно на запад.
Настолько разный результат изменения трудовых отношений на западе и на востоке Европы во время эпидемии показывает, что ключевую роль в трансформациях сыграли внешние обстоятельства и уже существующие тренды, а эпидемия чумы стала важным, но не определяющим фактором.
Что почитать по теме:
Подписывайтесь и читайте нас в Яндекс.Дзене — технологии, инновации, эко-номика, образование и шеринг в одном канале.

Чумная палочка (Yersinia pestis) живет в организмах грызунов, а ее переносчиком являются блохи. Болезнетворная бактерия размножается в пищеводе блохи и создает чумной блок (пробку). При укусах часть микробов смывается током крови и попадает в организм жертвы, вызывая заражение.
Победить чуму удалось благодаря разработкам советских ученых из НИИ эпидемиологии и гигиены Красной Армии. Они создали антибиотик стрептомицин, в 1947 году лекарство помогло полностью излечить первых пациентов. Сейчас в мире случаются отдельные вспышки чумы, при правильном лечении смертность не превышает 5 - 10%.
ОСПА: БОЛЕЮТ ВСЕ
Натуральной оспой страдают только люди, ее возбудитель - вирус variola. Инфекция передается воздушно-капельным путем и через предметы обихода. Сначала на коже появляются пузырьки (оспины), вскоре они превращаются в эрозии. Также оспины развиваются на слизистых оболочках носа, ротоглотки, гортани, на внутренних органах. У больного может развиться инфекционно-токсический шок и внутренние кровотечения.
Победить оспу удалось благодаря вакцинации. Еще в 1796 году английский врач Эдуард Дженнер втер в надрез на руке восьмилетнего мальчика содержимое из пузырьков с кожи доярки, заразившейся коровьей оспой (это легкая форма болезни, передающаяся людям от коров). Затем ребенку привили натуральную человеческую оспу, мальчик не заболел.
В 1800 г. ввели обязательную вакцинацию в английской армии и на флоте, в 1807 г. началось первое в мире всеобщее оспопрививание в Баварии. В Советском Союзе обязательная прививка от оспы появилась в 1924 году, а в 1958 году СССР предложил программу искоренения оспы во всем мире. ВОЗ поддержала разработки советских медиков, приняв соответствующую резолюцию. Благодаря всеобщей вакцинации человечества оспу удалось полностью уничтожить, о чем ВОЗ торжественно объявила в 1980 г.
ТИФ: СПУТНИК ВОЙН ПАЛ ЖЕРТВОЙ АНТИБИОТИКОВ
Эта лихорадка, которая сопровождается помрачением сознания, часто была спутником войн. Историки отмечают, что в Русско-турецкую войну 1768 - 1774 гг. от сыпного тифа людей погибло больше чем на поле сражений. В голодное послереволюционное время в 1917 - 1921 гг. в России тиф унес жизни более 3 млн человек.
Сыпной тиф переносят платяные вши, брюшной передается через продукты питания. Возбудители сыпного тифа поражают стенки сосудов, в том числе в центральной нервной системе, что ведет к появлению бреда, помутнению сознания. Высок риск внутренних кровотечений, в том числе мозговых, в результате которых больные погибают.
При брюшном тифе быстро происходит интоксикация организма, пациент страдает от диареи, развивается обезвоживание, часто также происходит нарушение сознания, начинаются бред и галлюцинации.
В 1942 году в СССР появилась эффективная вакцина от инфекции, а полностью победить болезнь удалось благодаря антибиотикам. Сейчас вспышки тифа встречаются в Северной Африке и Юго-Восточной Азии. Чаще всего люди заражаются через воду и продукты. Туристам рекомендуется делать прививки против брюшного тифа и строго соблюдать правила гигиены.
ХОЛЕРА: СПАСЛА ВАКЦИНА ОТ УЧЕНИКА ИЛЬИ МЕЧНИКОВА
В конце XIX века появилась первая вакцина от холеры. Ее создал Владимир Хавкин, ученик знаменитого биолога, нобелевского лауреата Ильи Мечникова. Хавкин эмигрировал в Париж, устроился в Институт Пастера, и в 1892 г. испытал на себе и нескольких друзьях новую вакцину. Эксперимент прошел успешно. Сейчас ВОЗ считает вакцинацию основным средством борьбы в очагах холеры. Лечится инфекция антибиотиками.
ВОПРОС-РЕБРОМ:
Могут ли вернуться в нашу жизнь катастрофические эпидемии?
КСТАТИ
История показывает, что даже при самых страшных эпидемиях человечество всегда как-то выживало, приспосабливалось. Например, когда свирепствовала чума, около 3% заболевших выздоравливали благодаря особым вариантам генов. А еще было замечено, что болезнь часто обходит стороной кавалеристов - оказалось, чумные блохи не выносят конский пот. В общем, выход так или иначе находится. Когда-то казалось, что люди могут вымереть от сифилиса, а сейчас его без особых сложностей полностью вылечивают антибиотиками.
ЧИТАЙТЕ ТАКЖЕ
Всемирная организация здравоохранения объявила о том, что лихорадка Эбола опасна для всей планеты. Но, как выясняется, не только она
САМАЯ ЗЛАЯ ЛИХОРАДКА
Возрастная категория сайта 18 +
Читайте также:

