Чума вирус грипп вакцина
Обновлено: 24.04.2024
Штаммы вируса гриппа. Антигены вируса гриппа. Строение вируса гриппа.
Вирулентные штаммы вируса гриппа, в отличие от невирулентных, обязательно активизируются за счет расщепления протеазами. Гемагглютинины вируса гриппа расщепляются внутриклеточно и потому способны инфицировать клетки различных тканей и вызывать системную инфекцию. Ортомиксовирусы с нерасщепленным НА имеют низкую инфекционную активность. Инфекционная форма вируса с расщепленным НА в организме млекопитающих образуется только в клетках, выстилающих дыхательный тракт. При отсутствии трипсина в культуре клеток расщепляется НА только вирулентных штаммов вируса. Для вируса гриппа птиц установлена строгая корреляция между расщепляемостью НА, способностью размножаться в культуре клеток и патогенностью для кур. Расщепление НА на субъединицы не является обязательным для сборки и выхода вирионов из клетки и проявления гемагглютинирующей активности. Полагают, что фактором, детерминирующим патогенность вируса гриппа птиц, является чувствительность НА к протеолитическому расщеплению.
В сайте расщепления НА у вирулентных штаммов вируса гриппа содержится несколько основных аминокислот, а у невирулентных — только один остаток аргинина. Таким образом, только участок из нескольких основных аминокислот у С-конца НА образует сайт узнавания для ферментов, ответственных за расщепление.

Основные функции НА: гемагглютинирующая активность вируса; прикрепление вирионов к клеткам-мишеням путем связывания с сиалосодержащими рецепторами; слияние вирусной и клеточной мембран. НА является основным специфическим антигеном вируса, определяющим (наряду с NA) подтип и вызывающим образование антител, нейтрализующих инфекционность вируса и его ГА-активность. НА играет главную роль в индукции протективного иммунитета при гриппе. В молекуле НА имеются 3-4 антигенных домена, изменения в которых определяют антигенный дрейф. NA является ферментом, катализирующим отщепление сиаловой кислоты от субстрата. Удаление сиаловой кислоты с НА облегчает его расщепление клеточными протеазами. Антитела к белку NA имеют вспомогательное значение в защите и нейтрализуют вирус лишь при высоком титре. Матриксный белок М - самый низкомолекулярный структурный белок. Он принимает участие в морфогенезе вириона и стабилизации его структуры. Нуклеопротеид (NP) - основной внутренний белок, формирующий субъединицы капсида. Белки NP и М являются типоспецифическими антигенами, общими для всех вирусов гриппа одного типа, и в этом отношении резко отличаются от высокодивергентных поверхностных белков. Они не вызывают образования протективных антител. Однако нуклеопротеин вируса гриппа — основной антиген, узнаваемый цитотоксическими Т-лимфоцитами. Аминокислотные последовательности 260—283 нуклеопротеина вируса гриппа А являются индукторами Т-клеточного ответа. Изменение антигенных свойств вируса гриппа — результат двух генетических процессов: антигенных дрейфа и шифта. Антигенный дрейф происходит в основном через накопление аминокислотных замен (точечных мутаций) в НА1. Замена одного аминокислотного остатка в эпитопе нарушает его связывание с соответствующими МАТ. Основные механизмы антигенного шифта — реассортация отдельных генов, возвращение в популяцию старых генов, прямые мутации, изменяющие специфичность к хозяину. NA может измениться независимо от НА. Вариабельность НА вируса гриппа А значительно выше вариабельности НА вируса гриппа В.
В процессе адаптации вируса гриппа к различным системам наблюдают изменение антигенной структуры НА, в основе которой лежит селекция мутантов с измененной рецепторсвязывающей специфичностью. Вирусы гриппа А и В человека, размноженные в КЭ, могут изменяться антигенно и претерпевать мутации в ГА (замена трех аминокислот в ГА). Вирус, размноженный в КЭ или в культуре клеток, защищает против культурального вируса более эффективно, чем против полевого вируса, выделенного от человека.
Один и тот же клинический изолят вируса гриппа при размножении в культуре клеток животных (МДСК) или в КЭ имеет разные антигенные свойства, что связано с заменой одной-двух аминокислот в разных участках молекулы НА. Особенно заметные изменения антигенности в молекуле НА наблюдали при замене аминокислотных остатков 187 и 189 в процессе адаптации вируса к КЭ. Изменение сайта гликозилирования может сопровождаться изменением антигенности и вирулентности вируса. Состав углеводов гемагглютинина вирусов и гриппа птиц может изменяться в различных хозяйских клетках даже в течение одного пассажа. У вирусов гриппа птиц типа А идентифицировано девять нейраминидазных N-антигенов, обозначенных 1-9, и 13 гемагглютинирующих антигенов Н, обозначенных 1-13. Состав Н- и N-антигенов полевых изолятов зависит от вида птиц, места и времени вспышек гриппа. Свиньи восприимчивы к различным подтипам вируса гриппа А и, возможно, вместе с водоплавающей птицей являются главным резервуаром вируса гриппа в природе.
В пермиссивных клетках вирусный НА активируется путем расщепления на две части НА1 и НА2, которые остаются связанными дисульфидными связями. Вирионы прикрепляются к клеткам, активированным НА, соединяются с рецепторами сиаловой кислоты плазматической мембраны и входят в клетку эндоцитозом. После сплавления оболочки вируса и эндоплазматической мембраны транскрипционный комплекс освобождается и транспортируется в ядро, где происходит транскрипция и репликация РНК.
Так же, как у всех других вирусов с негативно-полярным РНК-геномом, геном ортомиксовирусов выполняет две функции: 1) матричную для синтеза мРНК и 2) матричную для синтеза позитивно-полярной промежуточной формы РНК, которая служит матрицей для синтеза потомства геномной РНК. Из 8 первичных транскриптов, синтезированных на 8 генных сегментах вирусов гриппа А и В, 6 являются моноцисторными и транслируются прямо в белки. Два других — подвергаются сплайсингу с образованием двух мРНК, которые транслируются с различных рамок считывания с образованием двух белков. Вирусные белки синтезируются, используя клеточный механизм трансляции. Ортомиксовирусы используют несколько механизмов для увеличения кодирующей способности: сплайсинг мРНК, спаренную стоп-старт-трансляцию тандемных генов и сдвиг рамки считывания.
Репликация геномных РНК сегментов требует синтеза полноразмерных, положительной полярности РНК посредников, которые, в отличие от соответствующих мРНК транскриптов, не имеют КЭП-структуры на 5'-конце и поли (А) последовательности на З'-конце. Вновь синтезированный нуклеопротеин присоединяется к этим РНК, облегчая их использование в качестве матрицы для синтеза геномной РНК. Вирионы формируются почкованием, включая М белок и нуклеокапсид, которые встроены на плазматической мембране, в которую включены НА и NA. Механизмы копирования каждого РНК сегмента и включение их в каждый вирион неизвестны.
Хотя в результате реассортации генов теоретически могут возникать вирусы с любой комбинацией Н и N генов, однако только ограниченное число вирусов с определенной комбинацией Н и N генов оказались важными патогенами, имеющими право на существование. В том числе вызывающие респираторную патологию у людей: H1N1, H2N2, H3N2, H5N1 и, возможно, H3N8; у лошадей H7N7 и H3N8; у норок H10N4; у котиков H7N7 и H4N5; вирусы, часто выделяемые от свиней - H1N1 и H3N2. Главными возбудителями гриппа птиц являются вирусы с H5N2 и H7N1, хотя встречаются и другие варианты вируса гриппа А. Так как установлена резистентность диких видов птиц к вирусу гриппа А, им отводили роль резервуара вируса, прежде всего для домашней птицы. При экспериментальном заражении вирусом H1N5 дикие утки, как правило, не проявляли клинических признаков болезни, хотя вирус в их организме размножался и выделялся во внешнюю среду. Латентное инфицирование вирусом гриппа может иметь место у других домашних и диких животных.
Эпидемии гриппа уносили жизни людей миллионами, веками ученые не могли выяснить причину и научиться побеждать эту болезнь. Казалось бы, в современном мире не должно остаться вопросов, но ежегодно происходит 3-5 миллионов случаев болезни с тяжелым течением и 390-650 тысяч смертей! А тема вакцинации продолжает обрастать мифами. Почему вакцина не защищает на 100%, зачем нужно каждый год разрабатывать новую и почему в условиях COVID-19 особенно важно привиться от гриппа? Ответы в нашем обзорном материале.
Начало XX века: испанка
Самая известная пандемия гриппа, которая на слуху у всех – испанка. Откуда началась пандемия, доподлинно неизвестно. Есть мнение, что в числе первых стран был Китай. Чуть позже – Америка и Франция, и только спустя несколько месяцев – Испания, Италия, Швейцария и далее весь мир.
Отличительной чертой болезни было быстрое развитие тяжелой пневмонии. Испанка уносила жизни молодого поколения, почти не затрагивая людей 50-60 лет. Позднее медицина объяснит эту загадку тем, что у старшего поколения уже был сформирован иммунитет за счет ранее перенесенного гриппа с похожими штаммами.
В те времена врачи были почти бессильны. Они искали различные способы лечения, но единственное, что хоть как-то помогало, было переливание крови от уже переболевших и выздоровевших.
1-я половина ХХ века: открытие причины болезни
Как ни странно, такие бедствия влекут за собой еще и важные открытия в развитии науки. В 1933 году исследования британских ученых: Патрика Лэйдло, Уилсона Смита и Кристофера Эндрюса – привели к открытию вируса. Они провели эксперименты на лабораторных хорьках (а позднее – мышах) и доказали, что виновник заболевания не бактерия, а вирус.
В разработке первой вакцины принял участие шеффилдский профессор, Чарльз Стюарт-Харрис (автор классических учебников по вирусологии).
Еще одной сложностью стало то, что вирус быстро мутирует, но тогда ученые еще об этом не знали и грипп возвращался снова и снова.
Середина ХХ века: раскрыт секрет вируса
К этому времени ученые уже выделили 3 типа вируса гриппа. Их обозначили А, В и С.
1957 год. Американский вирусолог, Морис Хиллеман с коллегами при открытии очередной разновидности вируса гриппа обнаружили, что люди, пережившие пандемию 1889-1890 годов, имели устойчивость к новому вирусу. Ученые выявили, какие именно белки отвечают за формирование иммунитета и разработали подходящую вакцину.
Оказалось, что вирус гриппа состоит из поверхностных и внутренних антигенов. Поверхностные антигены изменчивы, а внутренние – постоянны.
Поверхностные антигены – это:
гемагглютинин (в наименовании штамма обозначается Н) – обеспечивает способность вируса присоединяться к клетке;
нейраминидаза (обозначается N) – отвечает за способность вирусной частицы проникать в клетку-хозяина и за способность вирусных частиц выходить из клетки после размножения.
Комбинации разных поверхностных антигенов определяют разные штаммы одного вируса A (H1N5, H1N1 и др.). Один из последних выявленных штаммов H18N11 обнаружен в 2013 году у летучих мышей в Центральной Америке.
Внутренние антигены составляют сердцевину (геном) вируса в виде рибонуклеопротеинового комплекса (нуклеопротеин в комплексе с вирусной РНК) и определяют тип вируса (А, В или С).
Однако страны, не имеющие вакцину, продолжали страдать от возвращения вируса, вспышки зафиксированы в конце 1969, в 1970 и 1972 годах. Однако, таких разрушительных последствий уже не было, ведь к этому времени существовали антибиотики, спасавшие от вторичных инфекций; была вакцинация в ряде государств; а также у многих переболевших сформировался иммунитет.
Необычное решение
Если для защиты от большинства вакциноуправляемых инфекций (корь, дифтерия, полиомиелит и т.д.) десятки лет применяется один и тот же состав вакцины, и при этом бывает достаточно 1 курса, а иногда и одной инъекции препарата для выработки у человека иммунитета на всю жизнь, то в ситуации с постоянно мутирующим гриппом ученым нужно было искать иной способ изготовления эффективной вакцины.
Найденное решение поражает своей трудоемкостью и масштабностью. Каждый год к сезону подъема заболеваемости гриппом нужно производить вакцины с новым составом! А для уменьшения риска ошибок предложено включать в вакцину не один штамм, а набор (обычно из трех) наиболее вероятных штаммов. Потребовалась система мониторинга и прогноза циркуляции вируса гриппа во всех странах на всех континентах.
В 1952 году в структуре ВОЗ была создана Глобальная система эпиднадзора за гриппом и принятия ответных мер (Global Influenza Surveillance and Response System (GISRS). Её работа заключается в сборе информации о вирусах со всех уголков мира. Полученные данные вносят в единую базу, и специальная комиссия принимает решение о прогнозе, какие штаммы гриппа будут активно циркулировать и могут вызвать эпидемию в предстоящем сезоне. Учитывается масса факторов, включая и агрессивность вновь выявленных вирусов, и схожесть с ранее циркулирующими штаммами, и наличие иммунитета в популяции.
Именно с участием этой системы появилась возможность эффективной вакцинопрофилактики гриппа.
Как это происходит
Каждый год в феврале происходит заседание ВОЗ, на котором по данным GISRS выдаются рекомендации производителям о штаммах вируса гриппа, которые следует включать в вакцину. В конце февраля-начале марта начинается выращивание штаммов. Почти все изготовители вакцин используют для этого старую проверенную технологию: вирус гриппа размножается в куриных эмбрионах. Если рекомендованный штамм хорошо культивируется – его и берут в производство. Иногда из-за плохого роста какого-либо типа вируса срочно подбирается хорошо растущий аналог со сходной антигенной структурой.
После этого процесс изготовления вакцины включается на полную мощность. Как правило, около 4 месяцев уходит на производство трех (или четырех) штаммов, обезвреживание (разными способами для разных типов вакцин), очистку, контроль качества, смешивание компонентов и расфасовку. Процесс производства вакцины рекомендуем посмотреть в ролике наших партнеров Sanofi Pasteur:
Конец ХХ – начало XXI вв.: врасплох
В таких редких случаях, когда происходят непредвиденные мутации гриппа, вакцины создают в экстренном порядке, чтобы не дать инфекции распространиться масштабно, и применяют отдельно, или включают новый штамм в сезонную вакцину.
В целом за почти 70 лет существования GISRS, система великолепно оправдала себя и показала правильность принятой стратегии по профилактике гриппа путем адаптации производства вакцины под мутации вируса.
На графике наглядно видно снижение заболеваемости в прямой зависимости от количества получивших прививку:
Почему вакцина не защищает на 100%?
Ранее мы уже разбирали случаи, когда привитые тоже могут болеть. Повторяясь, отметим, что любые вакцины не дают гарантии 100%. В инструкции к препаратам вы увидите показатели эффективности всегда выше 80%, близкие к 95-99%.
На эффективность влияют исходные характеристики вакцины и иммунный статус конкретного человека. В случае с гриппом, мы описали дополнительные риски и сложности, связанные с ежегодным прогнозированием и обновлением штаммов.
Ученые имеют богатый опыт борьбы с этим неуловимым врагом, в мире известно более 2000 серотипов вирусов гриппа. Однако риск появления совершенно новой мутации существует всегда, и пока ученые не могут этим управлять. Также как и не могут создать такую вакцину, которая бы защитила от гриппа пожизненно и на 100%.
Стоит ли прививаться, когда вы не уверены в прогнозах Глобальной системы эпиднадзора за гриппом – решать вам. Возможно, сделать сложный выбор помогут цифры: в России среди заболевших гриппом А – непривитые составили 91,8%, а среди умерших – 100%.
Сегодня: современные вакцины
Производство вакцин от гриппа — это вообще постоянная эволюция. Первые вакцины были живые. При производстве использовались ослабленные вирусы. Применялись в виде спрея в нос. Имели очень много побочных эффектов.
Представитель: Ультравак (Россия).
Затем – стали применять инактивированные вакцины. Первые из них содержали хоть и очищенные, но цельные вирусы (цельновирионные вакцины). Их реактогенность (способность оказывать побочные эффекты) была очень высока.
Представитель: Грипповак (Россия).
Позднее стали производить вакцины с разрушенным вирусом (расщепленные или сплит-вакцины). Они имеют меньше побочных реакций и достаточно высокую иммуногенность. В состав таких вакцин входят все вирионные белки вируса (и поверхностные, и внутренние антигены), но вследствие высокой очистки в них отсутствуют вирусные липиды и белки куриного эмбриона.
Представители: Ультрикс (Россия), ФЛЮ-М (Россия), Ваксигрип (Франция), Флюарикс (Германия), Флюваксин (Китай).
Следующий класс вакцин — субъединичные. Они содержат только очищенные поверхностные антигены вируса гриппа. Удалены не только белки вириона и куриного эмбриона, но и внутренние антигены. За счет этого достигнуто значительное снижение реактогенности. Для увеличения длительности и напряженности иммунитета производители субъединичных вакцин нередко в состав добавляют адъювант – вещество, которое усиливает иммунный ответ.
Представители: Инфлювак (Нидерланды),Гриппол плюс (Россия), Совигрипп (Россия).
Помимо обновления технологии инактивации, сборки, очистки гриппозных вакцин, ведутся и иные научные работы по поиску путей повышения качества, переносимости и эффективности противогриппозных вакцин.
Одним из способов повышения эффективности стала рекомендация ВОЗ переориентировать производства с 3-валентных на 4-валентные вакцины. Квадривалентные вакцины содержат белки сразу четырех опасных штаммов.
Примеры: Ультрикс Квадри (Россия), Гриппол квадривалент (Россия).
Кому нельзя?
У всех вакцин против гриппа имеются абсолютные и временные противопоказания, которые указываются в инструкциях к препаратам.
Вакцинация не проводится:
- Если у вас гиперчувствительность к куриному белку, и есть тяжёлая аллергическая реакция на вакцину. Ключевое здесь — тяжёлая.
- При острой болезни, простуде, которая протекает с температурой выше 38°С.
- Если у врача есть основания, что не будет сформирован иммунный ответ организма. Например, если пациент принимает терапию, которая подавляет иммунный ответ.
- Живая вакцина не применяется у детей до 3 лет, беременных женщин и у людей с нарушениями иммунитета.
Помните: Вводимая вакцина не вызывает заболевание и не способствует более тяжелому течению гриппа и других ОРВИ.
Почему особенно важно привиться в условиях COVID-19?
Какую вакцину от гриппа выбрать?
Грипп – смертельно опасная болезнь, важно в принципе сделать прививку ЛЮБОЙ ДОСТУПНОЙ ВАМ вакциной. Все вакцины сезона 2020-2021 будут содержать актуальные штаммы вирусов: (A/Guangdong-Maonan/SWL1536/2019(H1N1)pdm09; A/HongKong/2671/2019 (H3N2); B/Washington/02/2019 (B/Victorialineage). Для четырехвалентных вакцин ВОЗ рекомендовал дополнительно штамм подобный B/Phuket/3073/2013 (B/Yamagatalineage), который присутствовал в аналогичной вакцине в эпидемическом сезоне 2019-2020 годов.
Со времен первых эпидемий чумы врачи-практики спорили о том, можно заразиться чумой от больного или нет и если можно, то каким способом. Мнения высказывались противоречивые. С одной стороны, утверждалось, что прикосновение к больным и их вещам опасно. С другой стороны, близость к больным, нахождение на инфицированной территории считались безопасными. Ясного ответа не было, поскольку втирание гноя больного в кожу или ношение его одежды далеко не всегда приводило к заражению.
Многие врачи усматривали связь между чумой и малярией. Первый опыт по самозаражению чумой провел в городе Александрия в 1802 году английский врач А. Уайт. Он хотел доказать, что чума может вызвать приступ малярии. Уайт извлек гнойное содержимое бубона чумной больной и втер себе в левое бедро. Даже когда на его собственном бедре появился карбункул и лимфатические узлы начали увеличиваться, врач продолжал утверждать, что заболел малярией. Лишь на восьмой день, когда симптомы стали очевидными, он поставил себе диагноз чумы и был доставлен в госпиталь, где и скончался.
Сейчас понятно, что от человека к человеку чума передается в основном воздушно-капельным путем, поэтому больные, особенно легочной формой чумы, представляют огромную опасность для окружающих. Также возбудитель чумы может проникнуть в организм человека через кровь, кожу и слизистые оболочки. Хотя причина болезни долгое время оставалась невыясненной, врачи давно искали способы защиты страшного заболевания. Задолго до начала эры антибиотиков, с помощью которых сегодня чуму довольно успешно вылечивают, и вакцинопрофилактики они предлагали различные способы повышения устойчивости организма к чуме.
Трагически закончился эксперимент, проделанный в 1817 году австрийским врачом А. Розенфельдом. Он уверял, что снадобье, приготовленное из костного порошка и высушенных лимфатических желез, взятых из останков умерших от чумы, при приеме внутрь полностью защищает от болезни. В одном из госпиталей Константинополя Розенфельд заперся в палате с двадцатью больными чумой, предварительно приняв рекламируемый им препарат. Сначала все шло хорошо. Шесть недель, отведенные для проведения эксперимента, заканчивались, и исследователь уже собирался покинуть госпиталь, когда внезапно заболел бубонной формой чумы, от которой и скончался.

Создатель первой в мире вакцины от чумы Владимир Хавкин проводит вакцинацию местного населения. Калькутта, 1893 год
Поиски средств профилактики и лечения чумы продолжались. Первую лечебную противочумную сыворотку приготовил Иерсен. После инъекции сыворотки больным чума протекала в более легкой форме, число смертельных случаев снижалось. До открытия антибактериальных препаратов эта вакцина была главным терапевтическим средством в лечении чумы, но при наиболее тяжелой, легочной, форме заболевания она не помогала.

В это же время на островах Ява и Мадагаскар французские ученые Л. Оттен и Г. Жирар тоже вели работы по созданию живой вакцины. Жирару удалось выделить штамм чумного микроба, который спонтанно потерял вирулентность, то есть перестал быть опасным для человека. Вакцину на основе этого штамма ученый назвал инициалами погибшей на Мадагаскаре девочки, у которой он был выделен, – EV. Вакцина оказалась безвредной и высоко иммуногенной, поэтому штамм ЕV и по сей день используется для приготовления живой противочумной вакцины.
Новую вакцину против чумы создал научный сотрудник Иркутского научно-исследовательского противочумного института Сибири и Дальнего Востока В.П. Смирнов, участвовавший в ликвидации 24 локальных вспышек чумы за пределами нашей страны. На основании многочисленных опытов на лабораторных животных он подтвердил способность микроба чумы вызывать легочную форму болезни при заражении через конъюнктиву глаза. Эти эксперименты легли в основу разработки конъюнктивального и комбинированного (подкожно-конъюнктивального) методов вакцинации против чумы. Чтобы убедиться в эффективности предложенного им метода, Смирнов сделал себе инъекцию новой вакцины и одновременно инфицировал себя вирулентным штаммом наиболее опасной, легочной, формы чумы. Для чистоты эксперимента ученый категорически отказался от лечения. На 16-й день после самозаражения он покинул изолятор. По заключению врачебной комиссии Смирнов перенес кожно-бубонную форму чумы. Эксперты констатировали, что предложенные В.П. Смирновым методы вакцинации оказались эффективными. Впоследствии в Монгольской Народной Республике при ликвидации вспышки чумы этими методами было привито 115 333 человека, из которых заболели лишь двое.
Живые вирусные вакцины. Особенности живых вакцин.
Живые вирусные вакцины — это, как правило, искусственно ослабленные посредством культивирования или природные авирулентные либо слабовирулентные иммуногенные штаммы вируса, которые, размножаясь в естественно восприимчивом организме, не проявляют повышения вирулентности и потеряли способность к горизонтальной передаче.
Безопасные высокоиммуногенные живые вакцины являются лучшими из всех существующих вирусных вакцин. Применение многих из них дало блестящие результаты в борьбе с наиболее опасными вирусными болезнями человека и животных. В основе эффективности живых вакцин лежит имитация субклинической инфекции. Живые вакцины вызывают иммунный ответ на каждый протективный антиген вируса.
Основным преимуществом живых вакцин считается активизация всех звеньев иммунной системы, вызывающая сбалансированный иммунный ответ (системный и локальный, иммуноглобулиновый и клеточный). Это имеет особое значение при тех инфекциях, когда клеточный иммунитет играет важную роль, а также при инфекциях слизистых оболочек, где требуется как системный, так и локальный иммунитет. Местное применение живых вакцин обычно является более эффективным для стимулирования локального ответа у непраймированных хозяев, чем инактивированные вакцины, вводимые парентерально.
В идеале, вакцинация должна повторять иммунологические стимулы естественной инфекции, сводя до минимума нежелательные эффекты. Она должна вызывать напряженный продолжительный иммунитет при введении в небольшой дозе. Ее введение, как правило, не должно сопровождаться слабой, кратковременной общей и местной реакцией. Хотя после введения живой вакцины иногда допускается развитие у небольшой части реципиентов отдельных слабовыраженных клинических признаков, напоминающих легкое течение естественной болезни. Живые вакцины больше, чем другие, отвечают этим требованиям и, кроме того, отличаются низкой стоимостью и простотой применения разными способами.
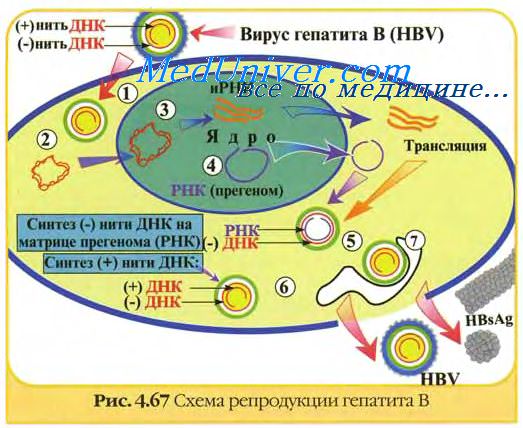
Вакцинные вирусные штаммы должны обладать генетической и фенотипической стабильностью. Их приживляемость в привитом организме должна быть выраженной, а способность к размножению ограниченной. Вакцинные штаммы обладают значительно менее выраженной инвазивностью, чем их вирулентные предшественники. Это связано в значительной мере с их частично ограниченной репликацией в месте проникновения и в органах-мишенях естественного хозяина. Репликация вакцинных штаммов в организме легче ограничивается естественными неспецифическими защитными механизмами. Вакцинные штаммы размножаются в привитом организме до тех пор, пока его защитные механизмы не затормозят их развитие.
В течение этого времени образуется такое количество антигена, которое значительно превышает его при введении с инактивированной вакциной.
Для аттенуации вирусов обычно применяют пассажи вируса в неестественном хозяине или культуре клеток, пассажи при пониженной температуре и мутагенез с последующей селекцией мутантов с измененным фенотипом.
Большинство современных живых вакцин, используемых для профилактики инфекционных болезней человека и животных, получены пассажами вирулентного вируса в гетерологичном хозяине (животные, куриные эмбрионы, различные клеточные культуры). Аттенуированные в чужеродном организме вирусы приобретают множественные мутации в геноме, препятствующие реверсии вирулентных свойств.
В настоящее время в практике широко применяют живые вакцины против многих вирусных заболеваний человека (полиомиелит, желтая лихорадка, грипп, корь, краснуха, паротит и др.) и животных (чума крупного рогатого скота, свиней, плотоядных, бешенство, герпес-, пикорна-, коронавирусные и другие болезни). Однако еще не удалось получить эффективных вакцин против ряда вирусных болезней человека (СПИД, парагрипп, респираторно-синциальная инфекция, денгевирусная инфекция и другие) и животных (африканская чума свиней, инфекционная анемия лошадей и другие).
Имеется много примеров тому, что традиционные методы аттенуации вирусов еще не исчерпали своих возможностей и продолжают играть существенную роль в разработке живых вакцин. Однако их значение постепенно уменьшается по мере увеличения масштабов использования новой технологии конструирования вакцинных штаммов. Несмотря на значительный прогресс в этой области, принципы получения живых вирусных вакцин, заложенные Л. Пастером, до сих пор не потеряли своей актуальности.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Классификация вирусных вакцин. Типы вирусных вакцин.
Современной науке известны сотни видов патогенных вирусов, относящихся к 26 семействам, избирательно поражающим различные системы организма человека и животных. Природное многообразие вирусных болезней вызывало необходимость наряду с санитарно-гигиеническими мерами прибегнуть к специфической профилактике с использованием широкого круга вакцинных препаратов.
Вакцинопрофилактика занимает ведущее место в борьбе со многими вирусными заболеваниями человека и животных. Несмотря на большое разнообразие вирусов и вызываемых ими заболеваний, имеются общие принципы приготовления и применения вирусных вакцин. Однако в настоящее время не все вирусные болезни в одинаковой степени удается контролировать с помощью вакцинации.
Вакцинация должна сопровождаться развитием иммунологической памяти. В идеале, это поддержание специфических антител в высокой концентрации в сыворотке крови и на месте внедрения вируса. В тоже время Т-клетки, ответственные за специфический клеточный иммунитет, должны находиться в состоянии готовности быстро синтезировать свои летальные продукты (т.е. гранзимы и перфорины), когда происходит инфицирование. Все существующие на сегодня вакцины можно разделить на три общие группы: инактивированные (убитые), живые (аттенуированные) и компонентные (субъединичные) вакцины. Каждая из этих категорий вакцин имеет свои преимущества и недостатки.
В зависимости от технологии изготовления различают несколько типов вирусных вакцин:
1. Живые реплицирующиеся вакцины:
— вакцины из природно ослабленных или гетерологичных вирусов;
— вакцины из вирусов, аттенуированных пассажами в гетерологичных организмах или в культурах клеток при обычной или пониженной температуре, или реассортацией вирусных генов.

2. Нереплицирующиеся вакцины, содержащие природные вирусные антигены:
- вакцины из инактивированных целых вирионов и неструктурных вирусных белков;
- вакцины из нативных вирусных субъединиц.
3. Вакцины, полученные с помощью рекомбинантной ДНК или других новых технологий:
- вакцины, полученные путем делеции гена (генов) или точечного мутагенеза;
- вакцины на основе вирусных белков, экспрессированных in vitro в клетках эукариотов или прокатиотов;
- вакцины из вирусных белков, собранных в вирусоподобные частицы;
- вакцины, экспрессирующие вирусные антигены с помощью вирусных векторов;
- вакцины на основе вирусных химер;
- ДНК-вакцины.
4. Синтетические полипептидные вакцины.
Живые вакцины содержат авирулентные штаммы вирусов, аттенуированные разными способами, и отличаются способностью размножаться в привитом организме (реплицирующиеся антигены). Остальные типы вакцин готовят из инактивированных вирусов или их антигенных и иммуногенных компонентов (нереплицирующиеся антигены).
Используя другие принципы классификации, вакцинные препараты можно разделить на две большие группы: цельновирионные и компонентные (субъединичные). Причем к первой группе относятся как традиционные живые, так и инактивированные вакцины. Живые гомологичные вакцины, в свою очередь, могут различаться способом получения и быть представленными природно аттенуированными или искусственно ослабленными штаммами, включая рекомбинантные и реассортантные, а также штаммы, аттенуированные цельнонаправленными изменениями генома биотехнологическими методами.
К компонентным (субъединичным) вакцинам можно отнести все, которые не входят в рубрику цельновирионных вакцин. Прежде всего, сюда относятся вакцины, полученные из компонентов вирионов или вирус-инфицированных клеток после их разрушения. Кроме них к этой категории относятся субъединичные вакцины, приготовленные из вирусных белков, экспрессируемых клонированными вирусными генами в эукариотических или прокариотических системах. Сюда же можно отнести живые рекомбинантные вакцины, которые по своей сути являются реплицирующимися субъединичными вакцинами. Клонированные гены, реплицируясь в составе вирусного вектора, обеспечивают экспрессию белков, ответственных за индукцию специфического иммунитета.
Вакцины на основе вирусспецифических пептидов, получаемых синтетическим путем, в известном смысле, тоже можно отнести к разряду субъединичных (эпитопных) вакцин.
Анализ имеющихся данных свидетельствует о достаточно высокой эффективности многих вирусных вакцин, применяемых в медицинской и ветеринарной практике. Это, прежде всего, относится к живым вакцинам, применяемым для контроля таких массовых и опасных заболеваний человека, как полиомиелит, желтая лихорадка, корь, эпидемический паротит, краснуха и др. Аналогичным примером из практики ветеринарной медицины могут служить живые вакцины против чумы свиней, крупного рогатого скота и плотоядных, против ньюкаслской болезни и другие. Примером инактивированных вакцин могут служить вакцины против полиомиелита, гриппа, ящура и многих других болезней.
Некоторые из живых вакцин (оспа человека, полиомиелит, желтая лихорадка, корь, чума крупного рогатого скота, классическая чума свиней и др.) отвечают требованиям безопасности (генетическая стабильность, отсутствие реверсии, слабая реактогенность), обеспечивают длительный напряженный иммунитет и могут служить образцом для вновь создаваемых вакцинных препаратов.
Возбудители многих вирусных заболеваний (полиомиелит, грипп, ящур, катаральная лихорадка овец, чума лошадей и др.) существуют в виде нескольких антигенных типов. Поскольку иммунизация против одного из этих типов не защищает от заражения другими, эффективная профилактика возможна только при вакцинации поливалентной вакциной, содержащей антигены нескольких антигенных типов данного вируса. Вакцины, содержащие антигены более чем одного вида возбудителя, называют комбинированными (ассоциированными).
Большинство применяемых в настоящее время вакцин содержит антигены, идентичные или подобные антигенам вирулентного вируса, против которого предполагается создать иммунитет. Такие вакцины называют гомологичными. В некоторых случаях для приготовления вакцин используют гетерологичные вирусы, содержащие перекрестно-реагирующие антигены и создающие достаточный иммунитет. Такие вакцины называются гетерологичными.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

