Цитопатическое действие вируса полиомиелита
Обновлено: 25.04.2024
Механизмы развития полиомиелита. Клиника и признаки полиомиелита
Pohovirus проникает в организм человека через рот и локализуется в слизистых оболочках ротоглотки и кишечника, в регионарных лимфатических узлах. У подавляющего большинства заразившихся дальнейшего распространения инфекции не происходит и развиваются бессимптомные или абортивные формы заболевания.
Репликация и накопление вируса во входных воротах инфекции может привести к вирусемии. Нейротропность Pohovirus закономерно обеспечивает поражение нервных клеток. Примерно у 1% от числа инфицированных вирус преодолевает гематоэнцефа-лический барьер и поражает ЦНС — нервные клетки преимущественно передних рогов серого вещества спинного мозга, ядра продолговатого мозга и моста головного мозга (варолиев мост), где развиваются дистрофические, часто необратимые процессы. На месте гибели нейронов образуются пролиферативно-клеточные инфильтраты. В зависимости от основной локализации поражения нервной системы развиваются вялые параличи мышц конечностей, туловища, межреберной мускулатуры с их атрофией, расстройства дыхания. В последующем возникают резидуальные явления: мышечные атрофии, контрактуры, костные деформации, остеопороз.
Перенесенная инфекция независимо от клинической формы обеспечивает стойкий, длительный типоспецифический иммунитет.
Инкубационный период составляет в среднем 6-20 дней (от 3-35 дней). Клиническая классификация предусматривает выделение форм полиомиелита без поражения и с поражением нервной системы.
Непаралитический полиомиелит представлен инаппарантной, абортивной и менингеальной формами.
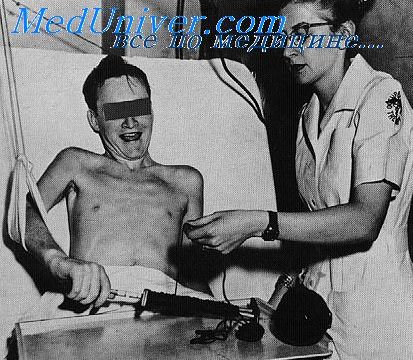
Паралитический полиомиелит разделяют на формы по локализации патологического процесса: спинальная, бульбарная, понтинная, смешанная, с выделением препара-литической, паралитической, восстановительной, резидуальной стадий. Выделяют легкую, средней тяжести и тяжелую формы.
Выделение Polwvirus производят из фекалий и носоглоточных смывов в течение первой недели болезни (на культурах тканей). Дифференциальную диагностику проводят с серозными менингитами (энтеровирусными, паротитным, туберкулезным и др.), полирадикулоневритом, миелитом, полиомиелитоподобными заболеваниями, костно-суставной патологией, стволовым энцефалитом, невритом лицевого нерва.
Лечение. Объем терапевтических мероприятий зависит от клинической формы полиомиелита При непаралитических формах используют патогенетические и симптоматические средства — постельный режим, дезинтоксикационные и диуретические препараты, анальгетики, витамины группы В.
При паралитических формах в начальном периоде требуются абсолютный покой и тепловой юмфорт, показана дегидратационная терапия. Имеется опыт использования в разные сроки болезни человеческого иммуноглобулина. Антибиотики назначают лишь при развитии бактериальных осложнений. Больных полиомиелитом изолируют не менее чем на 3 нед Основные профилактические мероприятия проводят путем плановой вакцинации живой вакной (трехвалентной), начиная с двухмесячного возраста трехкратно с интервалом в 1,5 мес. Последующая ревакцинация проводится в возрасте 1 года, 2 и 7 лет. В странах с тропическим и субтропическим климатом эффективность иммунопрофилактики снижается в связи с интерференцией вакцинальных штаммов вирусов с широко распространенными в этих регионах другими кишечными вирусами, а также с длительным кормлением грудью, в результате чего нейтрализующие антитела попадают к детям с молоком матери.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Клиника полиомиелита. Диагностика полиомиелита. Лечение полиомиелита. Профилактика полиомиелита.
Абортивная инфекция полиомиелита не вызывает развития специфического симптомокомплекса и проявляется лишь подъёмом температуры тела, слабостью, катаральными либо желудочно-кишечными расстройствами.
У незначительной части заболевших полиомиелитом развивается менингеальная форма полиомиелита по типу самоограничивающегося асептического менингита.
Паралитическая форма полиомиелита (наблюдают у 0.1-1% пациентов) начинается бурно, с подъёмом температуры тела до 33-40 °С, сочетающимся с неврологическими расстройствами. Параличи развиваются внезапно, на 3—5-е сутки. При поражениях клеток передних рогов спинного мозга возникает сминальный полиомиелит.
Чаще наблюдают асимметричные поражения полиомиелита нижних конечностей (60-80%); вследствие поражения моторных нейронов развивается атрофия мышц. Особую опасность представляют поражения нервов, иннервирующих диафрагму, из-за риска развития дыхательной недостаточности.
При поражении полиомиелитом нейронов продолговатого мозга и варолиевого моста (понтинная форма) развивается бульбарный полиомиелит.
Полиомиелит носит более тяжёлый характер, так как возможно вовлечение центров, контролирующих работу дыхательных мышц или мышц мягкого нёба и гортани. Часто наблюдают присоединение бактериальных инфекций с развитием тяжёлых, часто фатальных пневмоний.
Наиболее тяжело протекают сочетанные спинально-бульбарные поражения полиомиелита. Частота и тяжесть паралитической формы полиомиелита увеличиваются с возрастом. Для детей старше 10-15 лет более характерно развитие тяжёлых, калечащих форм заболевания. После выздоровления развивается стойкая невосприимчивость.
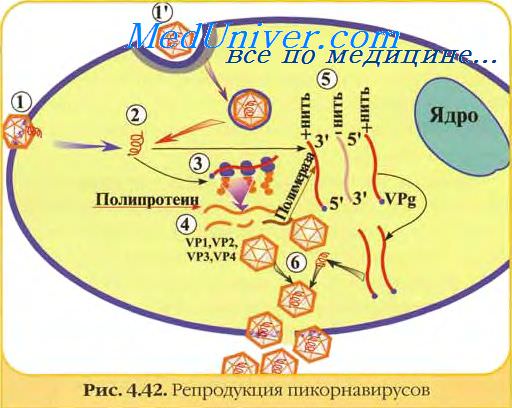
Принципы микробиологической диагностики полиомиелита
Идентификация возбудителя полиомиелита имеет особое значение, так как многие энтеровирусы и герпесвирусы способны вызывать похожие поражения. Материалы для исследований — кровь и СМЖ.
Выделение возбудителя полиомиелита проводят в первичных культурах ткани (эмбрионы) или культурах клеток HeLa, Нер-2, СОЦ и др. Идентификацию полиовирусов осуществляют по цитопатическому эффекту и в РН с типовой аптисывороткой.
Вирусспецифические AT к полиомиелиту определяют в сыворотке и СМЖ; выявление высоких титров IgM указывает на наличие инфекции.
Лечение и профилактика полиомиелита
Средства специфической противовирусной терапии полиомиелита отсутствуют; проводят симптоматическое лечение и предупреждают развитие вторичных бактериальных инфекций.
После стихания клинических проявлений полиомиелита осуществляют коррекцию ортопедических дефектов, включая физиотерапию, оперативные вмешательства и применение специальных устройств. Для специфической иммунопрофилактики разработаны ослабленная живая вакцина Сэбина и убитая вакцина Солка. В РФ используют живую вакцину Сэбина.
Из других средств профилактики полиомиелита следует упомянуть необходимость постоянного контроля за санитарно-гигиеническим режимом в детских учреждениях. Особое внимание следует уделить обеззараживанию молока (кипячение, пастеризация).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Механизмы развития полиомиелита. Клиника и признаки полиомиелита
Pohovirus проникает в организм человека через рот и локализуется в слизистых оболочках ротоглотки и кишечника, в регионарных лимфатических узлах. У подавляющего большинства заразившихся дальнейшего распространения инфекции не происходит и развиваются бессимптомные или абортивные формы заболевания.
Репликация и накопление вируса во входных воротах инфекции может привести к вирусемии. Нейротропность Pohovirus закономерно обеспечивает поражение нервных клеток. Примерно у 1% от числа инфицированных вирус преодолевает гематоэнцефа-лический барьер и поражает ЦНС — нервные клетки преимущественно передних рогов серого вещества спинного мозга, ядра продолговатого мозга и моста головного мозга (варолиев мост), где развиваются дистрофические, часто необратимые процессы. На месте гибели нейронов образуются пролиферативно-клеточные инфильтраты. В зависимости от основной локализации поражения нервной системы развиваются вялые параличи мышц конечностей, туловища, межреберной мускулатуры с их атрофией, расстройства дыхания. В последующем возникают резидуальные явления: мышечные атрофии, контрактуры, костные деформации, остеопороз.
Перенесенная инфекция независимо от клинической формы обеспечивает стойкий, длительный типоспецифический иммунитет.
Инкубационный период составляет в среднем 6-20 дней (от 3-35 дней). Клиническая классификация предусматривает выделение форм полиомиелита без поражения и с поражением нервной системы.
Непаралитический полиомиелит представлен инаппарантной, абортивной и менингеальной формами.

Паралитический полиомиелит разделяют на формы по локализации патологического процесса: спинальная, бульбарная, понтинная, смешанная, с выделением препара-литической, паралитической, восстановительной, резидуальной стадий. Выделяют легкую, средней тяжести и тяжелую формы.
Выделение Polwvirus производят из фекалий и носоглоточных смывов в течение первой недели болезни (на культурах тканей). Дифференциальную диагностику проводят с серозными менингитами (энтеровирусными, паротитным, туберкулезным и др.), полирадикулоневритом, миелитом, полиомиелитоподобными заболеваниями, костно-суставной патологией, стволовым энцефалитом, невритом лицевого нерва.
Лечение. Объем терапевтических мероприятий зависит от клинической формы полиомиелита При непаралитических формах используют патогенетические и симптоматические средства — постельный режим, дезинтоксикационные и диуретические препараты, анальгетики, витамины группы В.
При паралитических формах в начальном периоде требуются абсолютный покой и тепловой юмфорт, показана дегидратационная терапия. Имеется опыт использования в разные сроки болезни человеческого иммуноглобулина. Антибиотики назначают лишь при развитии бактериальных осложнений. Больных полиомиелитом изолируют не менее чем на 3 нед Основные профилактические мероприятия проводят путем плановой вакцинации живой вакной (трехвалентной), начиная с двухмесячного возраста трехкратно с интервалом в 1,5 мес. Последующая ревакцинация проводится в возрасте 1 года, 2 и 7 лет. В странах с тропическим и субтропическим климатом эффективность иммунопрофилактики снижается в связи с интерференцией вакцинальных штаммов вирусов с широко распространенными в этих регионах другими кишечными вирусами, а также с длительным кормлением грудью, в результате чего нейтрализующие антитела попадают к детям с молоком матери.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Тест позволяет количественно определить концентрацию IgG антител к вирусу полиомиелита 1-го и 3-го типов.
Вирус полиомиелита относится к роду энтеровирусов, семейству пикорнавирусов, РНК-содержащий. Полиомиелит – острая высоко заразная вирусная инфекция, в большинстве случаев протекает в бессимптомной (инаппарантной) – около 95% случаев или стертой (абортивной) форме. Абортивная – наиболее частая из клинически выраженных форм, проявляется лихорадкой, недомоганием, сонливостью, головной болью, тошнотой, рвотой, запором, болью в горле.
Попадая в глотку и желудочно-кишечный тракт, вирус размножается в эпителиальных клетках, регионарных лимфатических узлах кишечника, в последующем попадает в кровь, что приводит к его распространению во многие органы и ткани. С этой стадией инфекции связано развитие латентных и абортивных форм болезни. Менингеальная форма (серозный менингит) встречается относительно редко, обычно начинаясь как абортивная – с лихорадки, боли в горле, рвоты и недомогания, после чего через 1-2 дня появляются симптомы раздражения мозговых оболочек (ригидность затылочных мышц, рвота, сильная головная боль, боли в руках, ногах, спине и шее). У небольшой части пациентов вирус проникает в ЦНС, размножается в мотонейронах, вызывая их гибель и парезы или параличи иннервируемых ими мышц (паралитической формой представлено 0,1-1% случаев полиомиелита).
Источником инфекции является больной или вирусоноситель, выделяющий вирус с секретами верхних дыхательных путей (в течение всего инкубационного периода и в первую неделю заболевания, реже – до 1,5 месяцев) или с фекалиями (1-6 месяцев). Передача инфекции возможна фекально-оральным путем, через слюну больного, реже – водным путем.
- тип 1 (штамм Брунгильд) часто протекает с тяжелыми симптомами,
- тип 2 (штамм Лансинг) – с умеренно выраженными симптомами,
- тип 3 (штамм Леон) – редкий, но с тяжелыми симптомами.
До начала применения вакцинации полиомиелит был распространен повсеместно. Заболевание возникает только у непривитых лиц, более восприимчивы дети до семи лет. В результате применения вакцинации в Европейском регионе, в том числе Российской Федерации, в 2002 году сертифицирована ликвидация полиомиелита. Крайне редко (в особенности при современных схемах иммунизации) возможен полиомиелит, ассоциированный с применением полиомиелитной вакцины (у реципиента или контактного лица). В ряде стран, особенно Азиатского региона, полиомиелит по-прежнему остается эндемичным, возможны переносы заболевания туристами и мигрантами.
Результат серологического теста не может являться основанием для диагноза или терапевтических решений. Предварительный диагноз полиомиелита устанавливается на основании эпидемиологических и клинических данных, окончательный – после комплексного вирусологического (идентификация вируса), серологического и клинико-инструментального обследования.
Специальной подготовки не требуется. Желательно проводить взятие крови не ранее, чем через 4 часа после последнего приема пищи.
С целью обнаружения и количественного определения антител к вирусу полиомиелита 1-го и 3-го типов. Результаты серологических тестов не могут быть основой для диагноза или принятия терапевтических решений, необходимо учитывать анамнез пациентов и результаты дополнительных тестов.
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Положительный результат серологического теста может быть связан с заболеванием в прошлом или наличием иммунитета после вакцинации (см. описание).
Клиника полиомиелита. Диагностика полиомиелита. Лечение полиомиелита. Профилактика полиомиелита.
Абортивная инфекция полиомиелита не вызывает развития специфического симптомокомплекса и проявляется лишь подъёмом температуры тела, слабостью, катаральными либо желудочно-кишечными расстройствами.
У незначительной части заболевших полиомиелитом развивается менингеальная форма полиомиелита по типу самоограничивающегося асептического менингита.
Паралитическая форма полиомиелита (наблюдают у 0.1-1% пациентов) начинается бурно, с подъёмом температуры тела до 33-40 °С, сочетающимся с неврологическими расстройствами. Параличи развиваются внезапно, на 3—5-е сутки. При поражениях клеток передних рогов спинного мозга возникает сминальный полиомиелит.
Чаще наблюдают асимметричные поражения полиомиелита нижних конечностей (60-80%); вследствие поражения моторных нейронов развивается атрофия мышц. Особую опасность представляют поражения нервов, иннервирующих диафрагму, из-за риска развития дыхательной недостаточности.
При поражении полиомиелитом нейронов продолговатого мозга и варолиевого моста (понтинная форма) развивается бульбарный полиомиелит.
Полиомиелит носит более тяжёлый характер, так как возможно вовлечение центров, контролирующих работу дыхательных мышц или мышц мягкого нёба и гортани. Часто наблюдают присоединение бактериальных инфекций с развитием тяжёлых, часто фатальных пневмоний.
Наиболее тяжело протекают сочетанные спинально-бульбарные поражения полиомиелита. Частота и тяжесть паралитической формы полиомиелита увеличиваются с возрастом. Для детей старше 10-15 лет более характерно развитие тяжёлых, калечащих форм заболевания. После выздоровления развивается стойкая невосприимчивость.

Принципы микробиологической диагностики полиомиелита
Идентификация возбудителя полиомиелита имеет особое значение, так как многие энтеровирусы и герпесвирусы способны вызывать похожие поражения. Материалы для исследований — кровь и СМЖ.
Выделение возбудителя полиомиелита проводят в первичных культурах ткани (эмбрионы) или культурах клеток HeLa, Нер-2, СОЦ и др. Идентификацию полиовирусов осуществляют по цитопатическому эффекту и в РН с типовой аптисывороткой.
Вирусспецифические AT к полиомиелиту определяют в сыворотке и СМЖ; выявление высоких титров IgM указывает на наличие инфекции.
Лечение и профилактика полиомиелита
Средства специфической противовирусной терапии полиомиелита отсутствуют; проводят симптоматическое лечение и предупреждают развитие вторичных бактериальных инфекций.
После стихания клинических проявлений полиомиелита осуществляют коррекцию ортопедических дефектов, включая физиотерапию, оперативные вмешательства и применение специальных устройств. Для специфической иммунопрофилактики разработаны ослабленная живая вакцина Сэбина и убитая вакцина Солка. В РФ используют живую вакцину Сэбина.
Из других средств профилактики полиомиелита следует упомянуть необходимость постоянного контроля за санитарно-гигиеническим режимом в детских учреждениях. Особое внимание следует уделить обеззараживанию молока (кипячение, пастеризация).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

