Цмв герпес эпштейн барра
Обновлено: 13.05.2024
Комплексное исследование, направленное на обнаружение генетического материала (ДНК) цитомегаловируса, вирус Эпштейна – Барр, вируса герпеса человека 6-го типа методом полимеразной цепной реакции в режиме реального времени.
Синонимы русские
Цитомегаловирус; ЦМВ; вирус Эпштейна – Барр; ЭБВ; герпес-вирус 6-го типа; ВГЧ-6; ДНК [полимеразная цепная реакция в режиме реального времени]; количественный анализ.
Синонимы английские
Cytomegalovirus; CMV; Epstein Barr-Virus; EBV; Human Herpes Virus 6; HHV-6; DNA [polymerase chain reaction, real-time PCR]; quantitative; qRT-PCR.
Метод исследования
Полимеразная цепная реакция в режиме реального времени.
Какой биоматериал можно использовать для исследования?
Ликвор, мазок из зева (ротоглотки), слюна, биоптат (биоптат лёгких, печени, ЖКТ), венозная кровь.
Общая информация об исследовании
Цитомегаловирус, вирус Эпштейна – Барр, вирус герпеса человека 6-го типа являются представителями семейства герпес-вирусов. Они обладают высокой патогенностью для человека, имеют способность к длительному латентному существованию, к персистенции в организме человека и могут вызывать заболевания с различными клиническими проявлениями.
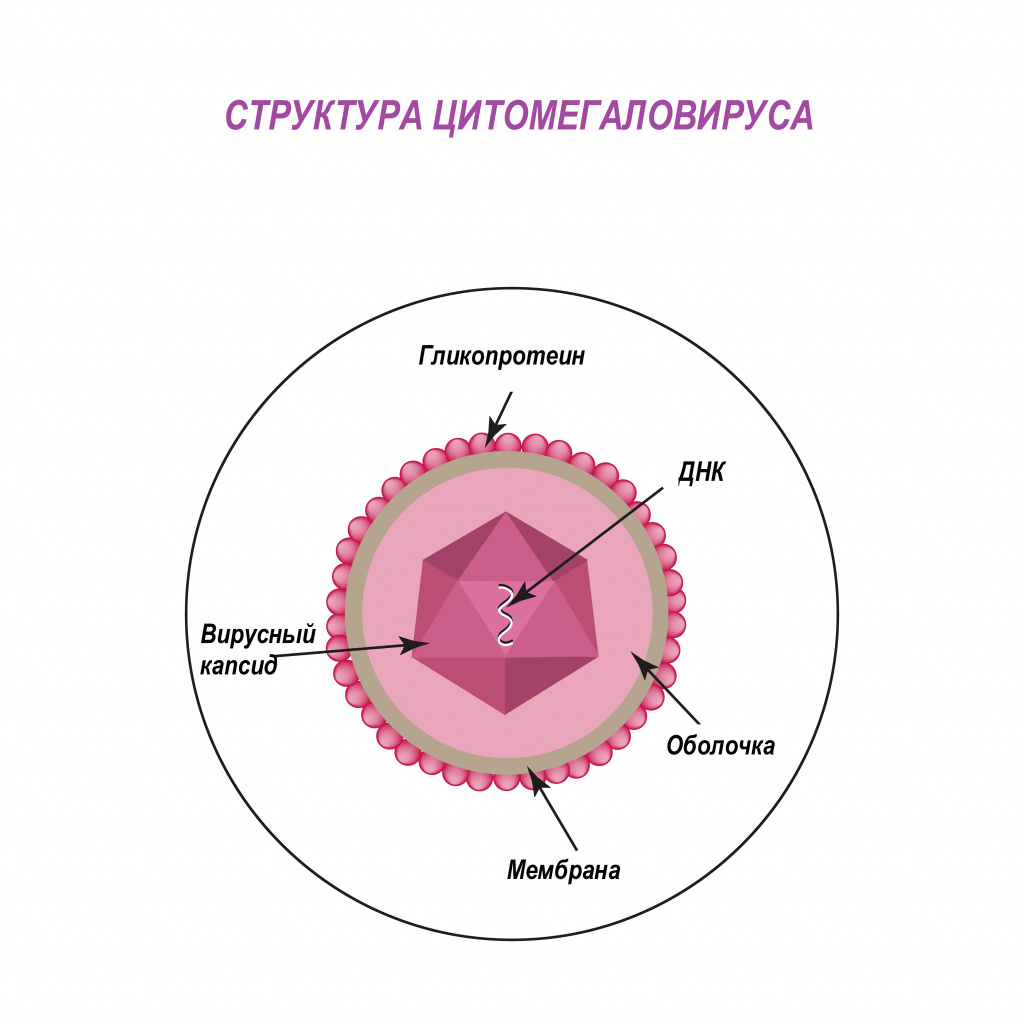
Цитомегаловирус (Cytomegalovirus) относится к семейству герпес-вирусов человека, рода Cytomegalovirus и является возбудителем цитомегаловирусной инфекции. Цитомегаловирусная инфекция (ЦМВИ) – это широко распространенная инфекция человека, характеризующаяся легким, бессимптомным течением у людей в обычных условиях и с нормально функционирующей иммунной системой. Особое клиническое значение она приобретает у лиц с патологией иммунной системы, иммунодефицитными состояниями и у беременных женщин из-за риска внутриутробного инфицирования плода.
Цитомегаловирус является ДНКсодержащим вирусом, обладающим способностью к медленному распространению в культуре инфицированных клеток и приводящим к их изменению и увеличению размера (цитомегалии). Источником инфекции является человек, выделяющий вирус через различные биологические жидкости. К ним относятся кровь, слюна, моча, грудное молоко, цервикальный и вагинальный секрет, семенная жидкость, ликвор, содержимое желудочно-кишечного тракта и прочие секреты. Инфекция передается воздушно-капельным, контактным, половым путем, в результате переливания крови от инфицированного донора. Возможно также заражение при трансплантации органов и вертикальный путь передачи, от инфицированной женщины к ребенку во время беременности или родов. Длительность инкубационного периода заболевания часто установить невозможно, так как большинство клинических случаев не распознается и протекает в латентной, бессимптомной, форме.
Различают приобретенную и врождённую формы ЦМВИ. Приобретенная форма инфекции протекает в виде острого локализованного процесса, схожего по клинической симптоматике с острой респираторной вирусной инфекцией или инфекционным мононуклеозом. Отмечается повышение температуры тела, слабость, общее недомогание, боль в горле, миалгия, увеличение шейных лимфатических узлов. В редких случаях отмечаются осложнения в виде артралгий, артритов, пневмонии, цитомегаловирусного гепатита. У детей до трех месяцев жизни, а также у лиц с патологией иммунной системы (иммунодефицитными состояниями, ВИЧ-инфекцией, после трансплантации органов, лечения иммуносупрессивными препаратами, при злокачественных заболеваниях) ЦМВИ может протекать в тяжелой форме с развитием серьезных осложнений. При этом развиваются тяжелые поражения легких, почек, печени, желудочно-кишечного тракта, нервной системы с развитием вирусного энцефалита. Врождённая форма ЦМВИ возникает в результате трансплацентарной передачи инфекции от матери плоду при инфицировании женщины на ранних сроках беременности, особенно при первичном инфицировании. Развивается острая врождённая ЦМВИ, приводящая к самопроизвольному аборту или гибели эмбриона. При поражении плода на более поздних сроках беременности развивается геморрагический синдром с кровоизлияниями в кожу, внутренние органы, отмечается поражение нервной системы.
Вирус Эпштейна – Барр (EBV) относится к семейству герпес-вирусов (Herpesviridae) человека 4-й группы. Он представляет собой ДНКсодержащий лимфопролиферативный вирус. Его основной особенностью является способность реплицироваться преимущественно в В-лимфоцитах без последующего разрушения клеток.Помимо этого, вирус может инфицировать Т-лимфоциты и эпителиальные клетки.
Источником инфекции является больной человек или вирусоноситель. Путь передачи вируса – преимущественно воздушно-капельный. У 90-95 % населения некоторых стран выявляются антитела к антигенам вируса, что свидетельствует о предшествующем инфицировании вирусом. Острая инфекция обычно протекает бессимптомно у детей с нормально функционирующей иммунной системой, клинически проявляясь в виде инфекционного мононуклеоза у 30-50 % иммунокомпетентных подростков и взрослых. При патологиях иммунной системы, иммунодефицитных состояниях, при применении иммуносупрессивных препаратов возможно развитие разнообразных патологических процессов и заболеваний, вызванных вирусом Эпштейна – Барр. У таких больных присутствие вируса ассоциировано с развитием различных лимфопролиферативных нарушений и некоторых онкологических процессов, включающих лимфому Беркитта, назофарингеальную карциному, лимфогранулематоз (болезнь Ходжкина), В-клеточную лимфому. Также вирус обнаруживается у пациентов при некоторых аутоиммунных заболеваниях, синдроме хронической усталости.
Инфекционный мононуклеоз – это острое вирусное заболевание, причиной которого является вирус Эпштейна – Барр. В основном заболевание регистрируется у детей и лиц молодого возраста до 35 лет. Инкубационный период заболевания составляет в среднем 5-14 дней, иногда до 30 дней. К клиническим проявлениям заболевания относятся лихорадка, головная боль, поражение зева, нёбных, глоточных миндалин, лимфатических узлов (лимфоаденопатия), увеличение печени и селезенки. Заболевание может протекать в легкой, средней тяжести и тяжелой форме. К осложнениям инфекционного мононуклеоза относятся отиты, синуситы, паратонзиллиты, пневмонии, гепатиты. Редко могут встречаться разрывы селезенки, острая печеночная недостаточность, острая гемолитическая анемия, тромбоцитопения, миокардит, неврит, менингит, менингоэнцефалит. В редких случаях развивается хроническая активная инфекция, при которой симптомы заболевания сохраняются на протяжении более чем 6 месяцев после первичного инфицирования вирусом Эпштейна – Барр.
Вирус герпеса человека типа 6 (ВГЧ-6) представляет собой ДНКсодержащий вирус, относящийся к семейству герпес-вирусов человека. Он способен к репликации в Т-лимфоцитах, но может быть обнаружен в В-лимфоцитах, моноцитах, эндотелиальных клетках, гепатоцитах и ряде других. Источником инфекции является больной человек или вирусоноситель. Путь передачи вируса преимущественно воздушно-капельный. Возможна передача вируса вертикальным путем от матери к плоду во время беременности, при гемотрансфузиях, во время операций и при трансплантации органов.
Вирус способен проникать в лимфатическую систему и вызывать заболевания с разнообразной клинической симптоматикой. Чаще всего патологический процесс, вызванный ВГЧ-6, развивается у лиц с патологией иммунной системы, иммунодефицитными состояниями, в частности при ВИЧ-инфекции, при применении иммуносупрессивной терапии, после трансплантации органов, при аутоиммунных заболеваниях.
В большинстве случаев инфекция, вызванная ВГЧ-6, протекает бессимптомно. К основным клиническим проявлениям относятся лихорадка, экзантема в виде эритематозных пятен или пятнисто-папулезной сыпи. В некоторых случаях возможно развитие осложнений со стороны центральной нервной системы: судороги, энцефалит, менингоэнцефалит, серозный менингит. У иммунокопрометированных лиц инфекция характеризуется тяжелым течением, генерализацией процесса. Развиваются лимфаденопатии, пневмония, гепатит, энцефалит.
Диагностика вирусной инфекции, вызванной представленными вирусами, является комплексной и основана на оценке клинических проявлений заболеваний и лабораторных методов диагностики. Современные методы лабораторной диагностики играют важную роль в диагностики герпес-вирусных инфекций, особенно на ранних стадиях инфекционного процесса. К таким методам относится метод полимеразной цепной реакции в режиме реального времени. Полимеразная цепная реакция (ПЦР) – это метод молекулярной диагностики, позволяющий выявлять генетический материал возбудителя на ранних этапах заболевания. Он характеризуется высокими показателями диагностической чувствительности и специфичности, быстротой получения конечного результата и доступностью. Особенностью метода является возможность выявлять ДНК (дезоксирибонуклеиновую кислоту) бактерий даже при их малом содержании в исследуемом биологическом материале. Метод основан на многократном увеличении числа копий специфичного для данного возбудителя участка ДНК. Для диагностики может использоваться разнообразный биологический материал, взятый у детей, взрослых лиц, людей с патологией иммунной системы, беременных женщин. Метод позволяет определять количество молекул ДНК исследуемого вируса, что является важным в диагностике острой формы инфекции, реактивации персистентной инфекции, носительстве вируса, а также при контроле эффективности проводимой противовирусной терапии.
Для чего используется исследование?
- Для диагностики и подтверждения инфекционного процесса, вызванного цитомегаловирусом, вирусом Эпштейна – Барр, вирусом герпеса человека 6-го типа.
- Для диагностики острой или текущей вирусной инфекции.
- Для диагностики первичной инфекции и/или активной формы инфекции в период реактивации (обострения) персистентной инфекции.
- Для дифференциальной диагностики инфекций, вызванных герпес-вирусами.
- Для дифференциальной диагностики инфекций, протекающих с развитием ангин, тонзиллитов, высыпаниями, лихорадкой.
Когда назначается исследование?
- При диагностике и дифференциальной диагностике инфекций, вызванных герпес-вирусами.
- При клинических проявлениях заболеваний, вызванных цитомегаловирусом, вирусом Эпштейна – Барр, вирусом герпеса человека 6-го типа, или при их бессимптомном, латентном течении.
- При обследовании женщин, планирующих беременность, и женщин при патологиях имеющейся беременности.
- При комплексном обследовании пациентов с лимфопролиферативными заболеваниями и гемобластозами.
- При обследовании реципиентов органов и тканей до и после трансплантации, при проведении иммуносупрессивной терапии.
- При диагностике вирус-ассоциированных заболеваний у ВИЧ-инфицированных и при других иммунодефицитных состояниях.
- При контроле за эффективностью проведенного лечения противовирусными препаратами.
Что означают результаты?
ДНК CMV концентрация: не обнаружено.
ДНК EBV концентрация: не обнаружено.
ДНК HHV6 концентрация: не обнаружено.
* При положительном результате показатель выдается в копиях на миллилитр (копий/мл).
Причины положительного результата:
- Инфицирование цитомегаловирусом или носительство вируса.
- Инфицирование вирусом Эпштейна – Барр или носительство вируса.
- Инфицирование вирусом герпеса человека 6-го типа или носительство вируса.
Причины отрицательного результата:
- Отсутствие инфицирования цитомегаловирусом;
- Отсутствие инфицирования вирусом Эпштейна – Барр;
- Отсутствие инфицирования вирусом герпеса человека 6-го типа.
Также рекомендуется
- Cytomegalovirus, ДНК, количественно [реал-тайм ПЦР]
- Антитела к Cytomegalovirus (IgG) с определением авидности
- Определение авидности иммуноглобулинов класса IgG к капсидному антигену (VCA) вируса Эпштейна – Барр
Кто назначает исследование?
Терапевт, врач общей практики, инфекционист, аллерголог-иммунолог, акушер-гинеколог, неонатолог, педиатр, уролог, оториноларинголог, гематолог, невропатолог, хирург, онколог.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус Эпштейна–Барр: причины появления, симптомы, диагностика и способы лечения.
Вирус Эпштейна–Барр может инфицировать различные типы клеток, включая B-клетки иммунной системы (разновидность лейкоцитов – белых кровяных телец) и эпителиальные клетки слизистых оболочек.
ВЭБ является представителем ДНК-содержащих вирусов из семейства Herpesviridae (герпесвирусы), подсемейства гамма-герпесвирусов и рода лимфокриптовирусов. В процессе репликации (самокопирования) вируса экспрессируется свыше 70 различных вирусспецифических белков. В настоящее время выделены группы иммуногенных белков, определение антител к которым дает возможность дифференцировать стадию инфекции (ЕА – ранний антиген, ЕВNА-1 — ядерный антиген, VCA — капсидный антиген, LMP — латентный мембранный белок).
Другой способ заражения – контактно-бытовой (вирус передается через зубные щетки, столовые приборы, полотенца и т.д.). ВЭБ также может распространяться через кровь и сперму.
ВЭБ размножается в В-лимфоцитах и эпителиальных клетках, в связи с чем характерно многообразие клинических проявлений данной патологии. Важной отличительной чертой вируса является то, что он не тормозит и не нарушает размножение В-лимфоцитов, а, наоборот, стимулирует его. В этом заключается особенность возбудителя - он размножается в клетках иммунной системы, заставляя их клонировать свою, вирусную, ДНК.
Хронический воспалительный процесс, вызванный ВЭБ, приводит к структурным и метаболическим нарушениям пораженных тканей, что является причиной возникновения разнообразной соматической патологии.
Классификация вируса Эпштейна-Барр
Единой классификации вирусной инфекции Эпштейна-Барр (ВИЭБ) не существует, к использованию в практической медицине предлагается следующая:
- по времени инфицирования – врожденная и приобретенная;
- по форме заболевания – типичная (инфекционный мононуклеоз) и атипичная: стертая, асимптомная, с поражением внутренних органов;
- по тяжести течения – легкая, средней степени и тяжелая;
- по продолжительности течения – острая, затяжная, хроническая;
- по фазе активности – активная и неактивная;
- смешанная инфекция – чаще всего наблюдается в сочетании с цитомегаловирусом.
- Инфекционный мононуклеоз (железистая лихорадка, болезнь Филатова) – распространенное инфекционное заболевание, основными проявлениями которого является подъем температуры до высоких значений, увеличение лимфатических узлов, воспаление слизистой оболочки глотки, увеличение печени и селезенки. ВЭБ в данном случае проникает через эпителий слизистых оболочек верхних дыхательных путей.
- Лимфогранулематоз (болезнь Ходжкина) и некоторые виды неходжкинских лимфом – группа заболеваний, объединенных злокачественной моноклональной пролиферацией лимфоидных клеток в лимфоузлах, костном мозге, селезенке, печени и желудочно-кишечном тракте.
- Синдром хронической усталости – состояние, характеризующееся длительным чувством усталости, которое не проходит после продолжительного отдыха.
- Синдром Алисы в стране чудес – состояние, клиническим проявлением которого является нарушение ощущения своего тела и отдельных его частей. Человек ощущает себя или части своего тела очень большими или очень маленькими по сравнению с действительностью.
- Гепатит, спровоцированный ВЭБ, часто является осложнением инфекционного мононуклеоза. Появляется слабость, тошнота, желтушность кожи и слизистых, увеличивается печень.
- Герпетическая инфекция в виде генитального или лабиального (на губах) поражения. Также возможен стоматит, вызванный ВЭБ. При активации инфекции появляется чувство жжения и боль, а затем множество маленьких пузырьков.
- Посттрансплантационная лимфопролиферативная болезнь – вторичное злокачественное заболевание, развивающееся после трансплантации гемопоэтических стволовых клеток (метод лечения, применяемый при онкологии, заболеваниях крови и др.), ассоциированное с ВЭБ-инфекцией.
- Рассеянный склероз – хроническое аутоиммунное заболевание, при котором поражается миелиновая оболочка нервных волокон головного и спинного мозга. Характеризуется большим количеством симптомов и зависит от уровня поражения: часто снижается мышечная сила, угасают рефлексы, появляются параличи (обездвиженность) различных локализаций.
- Волосатая лейкоплакия – на слизистой оболочке языка по бокам, на спинке либо на его нижней части появляются белые участки с шероховатой поверхностью. Они безболезненны и не причиняют существенного дискомфорта. Основная опасность заключается в возможности озлокачествления измененных клеток слизистой.
- Назофарингеальная карцинома – злокачественное образование глотки. Среди его симптомов часто встречаются заложенность носа, потеря слуха, частые отиты, появление крови в слюне, кровянистые выделения из носа, увеличение лимфоузлов, головные боли.
- Аутоиммунный тиреоидит – хроническое заболевание щитовидной железы, при котором в организме образуются антитела к тканям щитовидной железы. При данном заболевании возможно появление зоба (увеличение щитовидной железы), развитие симптомов гипотиреоза: отеки, повышенная утомляемость, сонливость, запоры, сухость кожи, выпадение волос.
Лабораторное обследование включает:
-
вирус Эпштейна–Барр, определение ДНК в крови (Epstein Barr virus, DNA);
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус Эпштейна-Барр относится к семейству герпесвирусов, подсемейство g-герпесвирусов - вирус герпеса человека IV типа. Вирусная частица состоит из нуклеоида, капсида и оболочки.
Нуклеоид содержит двухцепочечную ДНК, он окружен капсидом, состоящим из белковых субъединиц. Нуклеоид и капсид (нуклеокапсид) окружены липидсодержащей внешней оболочкой, образующейся из ядерной или наружной мембраны клетки-хозяина, в которую ещё до начала сборки вирусной частицы встраиваются некоторые вирусные белки.
При инфицировании вирус проникает в эпителий ротоглотки и слюнных желёз человека и вызывает активную инфекцию с лизисом клеток и высвобождением вирусных частиц, в результате чего вирус обнаруживается в слюне. Кроме того, он может проникать в В-лимфоциты и эпителий носоглотки и вызывать латентную инфекцию. Вирус Эпштейна-Барр можно обнаружить в оральных секретах здоровых, но латентно инфицированных людей. Вирус тропен к В-лимфоцитам, Т-лимфоциты он не поражает. Проникнув в лимфоциты, вирус Эпштейна-Барр может вызывать их трансформацию, в результате которой образуются способные к неограниченной пролиферации клоны атипичных лимфоцитов, содержащие кольцевую вирусную ДНК в виде плазмиды. Рецептором вируса на эпителиальных клетках и В-лимфоцитах служит молекула CD21, которая служит также рецептором фрагмента комплемента C3d. Вирус запускает как гуморальный, так и клеточный ответ. Среди образующихся антител есть специфические к антигенам вируса и неспецифические, гетерофильные. Последние появляются в результате поликлональной активации В-лимфоцитов (это может быть причиной интерференции при проведении ряда серологических исследований у людей с активной инфекцией вирусом Эпштейна-Барр). Главную роль в элиминации данной инфекции играет клеточный иммунитет. При острой инфекции первичная репродукция вируса в В-лимфоцитах сменяется выраженной пролиферацией Т-лимфоцитов с соотношением CD4/CD8 меньше 1.
Острая инфекция вирусом Эпштейна-Барр известна под названиями инфекционный мононуклеоз, болезнь Филатова, моноцитарная ангина, идиопатическая железистая лихорадка, болезнь Афейффера, острый доброкачественный лимфобластоз.
Вирус Эпштейна-Барр - главная причина мононуклеоподобного синдрома (хотя острая первичная инфекция, вызванная этим вирусом, и инфекционный мононуклеоз не являются синонимами). Для острой инфекции характерно повышение температуры, боли в горле и увеличение заднешейных лимфоузлов (реже – переднешейных и локтевых, встречается генерализованное увеличение лимфоузлов). В 50% случаев выявляется увеличение селезенки, в 10 - 30% случаев – увеличение печени. Другими проявлениями инфекции могут быть сыпь и периорбитальный отек. Изредка наблюдаются осложнения, в том числе, неврологические, изменения со стороны системы крови в виде гемолитической или апластической анемии, нейтропении, тромбоцитопении. После перенесённого заболевания иногда подолгу сохраняется фарингит, увеличение лимфоузлов, утомляемость и неспособность концентрации внимания.
Заболевание малоконтагиозно. Инкубационный период (период активного размножения и распространения вируса по всей лимфоидной ткани) может длиться от 30 до 50 суток. Инфицирование данным вирусом в любом возрасте, а у детей особенно, в большинстве случаев может протекать бессимптомно или как респираторная инфекция. Доля серопозитивных лиц (имеющих специфические антитела к антигенам вируса) уже среди подростков в разных странах составляет от 50 до 90%, среди взрослых людей серологические признаки инфекции обнаруживаются почти в 100% случаев. Вирус выделяется со слюной, передается через поцелуи и другие контакты слизистой со слюной или загрязнёнными ею предметами. Трансплацентарная передача вируса происходит редко. Иммунитет при инфекционном мононуклеозе стойкий.
Хотя канцерогенность вируса окончательно не доказана, есть основания полагать, что он может играть роль в развитии ряда злокачественных новообразований – лимфомы Беркитта, рака носоглотки, лимфогранулематоза и ряда посттрансплантационных лимфопролиферативных синдромов. На фоне нарушения клеточного иммунитета (СПИД, иммуносупрессия при трансплантации и пр.) вирус Эпштейна - Барр может вызывать инфекционный мононуклеоз с летальным исходом или лимфопролиферативные синдромы с развитием В-клеточных лимфом.
Диагностика инфекционного мононуклеоза основывается на клинической картине, характерных изменениях в клиническом анализе крови:
Синонимы: ОАК. CBC without differential. Краткая характеристика исследования Общий анализ крови Кровь состоит из жидкой части (плазмы) и клеточных, форменных элементов (эритроциты, лейкоциты, тромбоциты). Состав и концентрация клеточных элементов в крови меняются при различных физио.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цитомегаловирус: причины появления, симптомы, диагностика и способы лечения.
Определение
Цитомегаловирус (ЦМВ, или цитомегаловирусная болезнь) – хроническое инфекционное заболевание вирусной этиологии, характеризующееся многообразием клинических форм и проявлений - от бессимптомного течения до тяжелого поражения внутренних органов и центральной нервной системы. Возбудитель ЦМВ – представитель семейства герпесвирусов (вирус герпеса человека 5-го типа).
Попадая в клетки организма, цитомегаловирус способен оставаться в них пожизненно. У лиц с нормально функционирующей иммунной системой в подавляющем большинстве случаев инфекция протекает по типу вирусоносительства. При угнетении иммунитета вирус активизируется, вызывая клинические симптомы болезни.
По различным данным доля носителей цитомегаловируса в России составляет порядка 73-90% - то есть именно у такого количества людей выявляются антитела к ЦМВ.
Причины появления цитомегаловирусной болезни
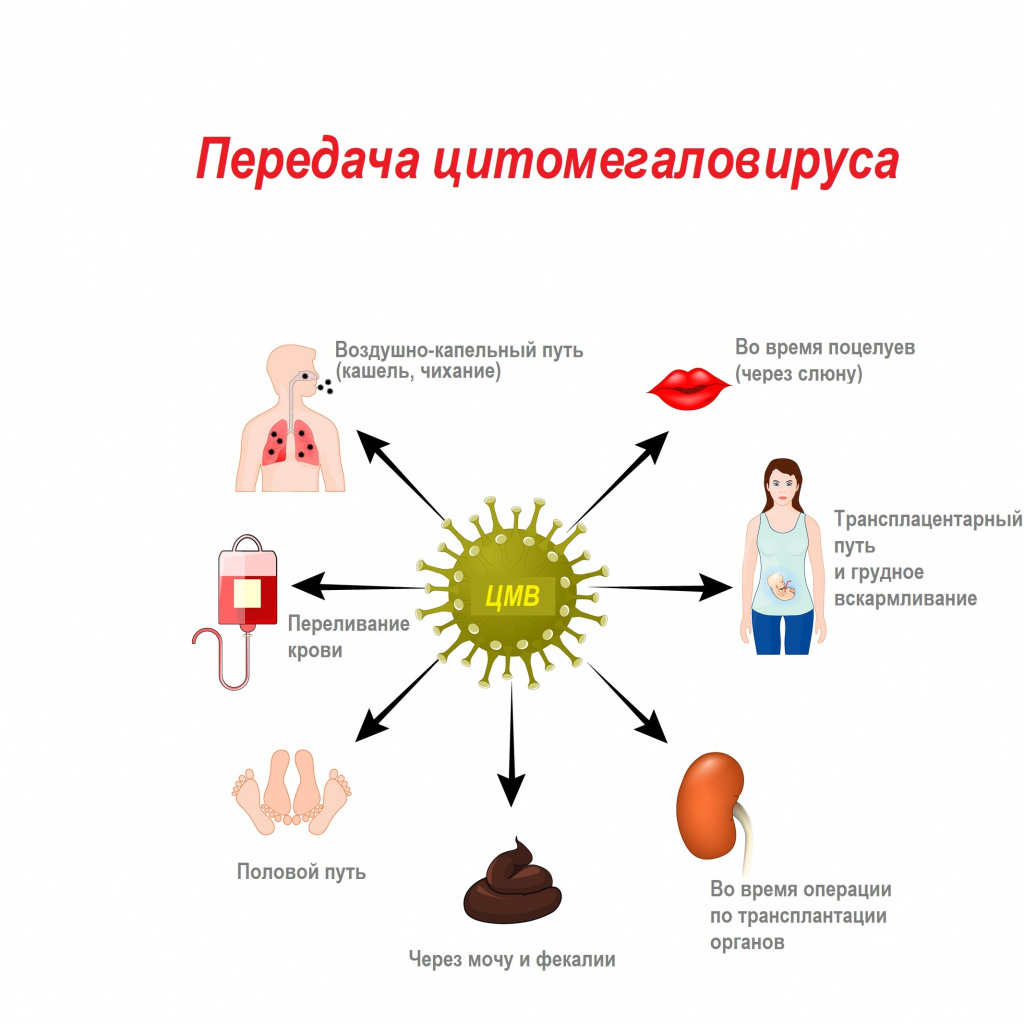
Цитомегаловирус передается через биологические жидкости: слюну, мочу, кровь, вагинальный секрет, слезы, сперму, фекалии, грудное молоко.
Из-за лабильности возбудителя и низкой концентрации вируса в выделениях для передачи инфекции необходим длительный, частый и тесный контакт с носителем.
Механизмы передачи вируса — воздушно-капельный (аэрозольный путь), контактный (контактно-бытовой и половой), гемоконтактный (парентеральный, а также при пересадке органов), вертикальный (от матери к плоду), фекально-оральный (алиментарный — через грудное молоко).
Заражение плода реализуется за счет трансплацентарной передачи от матери к плоду, которая возможна в течение всей беременности. Наибольшую опасность для плода представляет первичная инфекция на ранних сроках беременности, поскольку часто вызывает формирование врожденных пороков развития.
Особое свойство ЦМВ — способность вызывать депрессию практически всех звеньев иммунитета, резко угнетать продукцию интерферонов, в первую очередь ИНФ-α. При острой инфекции вирус поражает преимущественно эпителиальные клетки легких, печени, кишечника, почек, мочевого пузыря, молочных и слюнных желез, генитального тракта. Цитомегаловирус может инфицировать нервные клетки, клетки гладкой мускулатуры, костного мозга.
Классификация заболевания
По характеру инфицирования:
- врожденное (внутриутробное),
- постнатальное (приобретенное).
- латентная инфекция,
- персистирующая инфекция,
- активная (низкой, средней, высокой степени тяжести) инфекция.
- острая инфекция,
- реактивация вируса,
- реинфекция.
Инкубационный период цитомегаловирусной болезни составляет от 15 дней до трех месяцев (при манифестной, выраженной форме заболевания). Однако чаще первичное инфицирование протекает или бессимптомно, или по типу легкой формы ОРЗ – у пациента наблюдаются незначительная слабость, лихорадка (температура 37,1-38,0°С), дискомфорт в мышцах, першение в горле, иногда насморк, увеличение шейных лимфатических узлов, болезненность слюнных желез, головная боль, отсутствие аппетита.
У беременных острая первичная инфекция протекает, как правило, бессимптомно (25–50%) или с неспецифическими проявлениями (с лихорадкой, астенией и головной болью).
В редких случаях развиваются гепато- и спленомегалия, гепатит с минимальной степенью активности цитолитического синдрома, дерматиты, васкулиты, интерстициальный пневмонический процесс, тромбоцитоз или тромбоцитопения, лимфоцитоз.
У больных с иммунодефицитом цитомегаловирусная инфекция протекает тяжело - вирус быстро распространяется по организму и вызывает серьезные осложнения.
Диагностика цитомегаловируса
Диагностические мероприятия начинаются со сбора жалоб и анамнеза, в том числе акушерско-гинекологического анамнеза матери.
Затем врач проводит объективное обследование (физикальное, неврологическое и антропометрическое).
Лабораторные исследования - общие и специфические:
-
общий анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Синонимы: Анализ крови на антитела к цитомегаловирусу; АТ-ЦМВ-IgМ; цитомегаловирусная инфекция; ЦМВ-инфекция; специфические иммуноглобулины класса М к цитомегаловирусу. Cytomegalovirus; CMV Antibody; IgM; CMV infection; CMV-specific IgM. Краткое описание исследования Anti-CMV.
Синонимы: Анализ крови на антитела к цитомегаловирусу; АТ-ЦМВ-IgG; Цитомегаловирусная инфекция; ЦМВ-инфекция; Специфические иммуноглобулины класса G к цитомегаловирусу. Cytomegalovirus; CMV Antibody, IgG; CMV infection; CMV-specific IgG. Краткое описание исследования Anti-CMV-IgG .
Цитомегаловирус – широко распространённый вирус семейства герпесвирусов. После окончания острого периода инфекция цитомегаловирусом обычно переходит в латентную форму, из которой может реактивироваться. Цитомегаловирус относят к так называемым оппортунистическим инфекциям: выраженные клинич.
Цитомегаловирус – широко распространённый вирус семейства герпесвирусов. После окончания острого периода инфекция цитомегаловирусом обычно переходит в латентную форму, из которой может реактивироваться. Цитомегаловирус относят к так называемым оппортунистическим инфекциям: выраженные клинич.
Цитомегаловирус – широко распространённый вирус семейства герпесвирусов. После окончания острого периода инфекция цитомегаловирусом обычно переходит в латентную форму, из которой может реактивироваться. Цитомегаловирус относят к так называемым оппортунистическим инфекциям: выраженные клинич.
Цитомегаловирус – широко распространённый вирус семейства герпесвирусов. После окончания острого периода инфекция цитомегаловирусом обычно переходит в латентную форму, из которой может реактивироваться. Цитомегаловирус относят к так называемым оппортунистическим инфекциям: выраженные клинич.
Цитомегаловирус – широко распространённый вирус семейства герпесвирусов. После окончания острого периода инфекция цитомегаловирусом обычно переходит в латентную форму, из которой может реактивироваться. Цитомегаловирус относят к так называемым оппортунистическим инфекциям: выраженные клинич.
Цитомегаловирус – широко распространённый вирус семейства герпесвирусов. После окончания острого периода инфекция цитомегаловирусом обычно переходит в латентную форму, из которой может реактивироваться. Цитомегаловирус относят к так называемым оппортунистическим инфекциям: выраженные клинич.
Цитомегаловирус – широко распространённый вирус семейства герпесвирусов. После окончания острого периода инфекция цитомегаловирусом обычно переходит в латентную форму, из которой может реактивироваться. Цитомегаловирус относят к так называемым оппортунистическим инфекциям: выраженные клинич.
Цитомегаловирус – широко распространённый вирус семейства герпесвирусов. После окончания острого периода инфекция цитомегаловирусом обычно переходит в латентную форму, из которой может реактивироваться. Цитомегаловирус относят к так называемым оппортунистическим инфекциям: выраженные клинич.
Цитомегаловирус – широко распространённый вирус семейства герпесвирусов. После окончания острого периода инфекция цитомегаловирусом обычно переходит в латентную форму, из которой может реактивироваться. Цитомегаловирус относят к так называемым оппортунистическим инфекциям: выраженные клинич.
Цитомегаловирус – широко распространённый вирус семейства герпесвирусов. После окончания острого периода инфекция цитомегаловирусом обычно переходит в латентную форму, из которой может реактивироваться. Цитомегаловирус относят к так называемым оппортунистическим инфекциям: выраженные клинич.
Цитомегаловирус – широко распространённый вирус семейства герпесвирусов. После окончания острого периода инфекция цитомегаловирусом обычно переходит в латентную форму, из которой может реактивироваться. Цитомегаловирус относят к так называемым оппортунистическим инфекциям: выраженные клинич.
Цитомегаловирусная инфекция входит в группу репродуктивно значимых инфекций, обозначаемых как TORCH-комплекс (название образовано начальными буквами в латинских наименованиях - Toxoplasma, Rubella, Cytomegalovirus, Herpes); первичное инфицирование данными возбудителями, либо обострение .
К каким врачам обращаться
С первичными жалобами пациенты обращаются к врачу-терапевту или врачу общей практики (семейному врачу), детей ведет врач-педиатр . Могут потребоваться консультации инфекциониста - для верификации диагноза, стоматолога - при поражениях слизистой оболочки рта, кардиолога - при наличии врожденного порока сердца, нейрохирурга - при пороках центральной нервной системы, невропатолога - для оценки неврологической патологии, гематолога - при выраженных гематологических изменениях и геморрагическом синдроме, окулиста - для исследования глазного дна, отоларинголога - для исследования слухового аппарата.
Лечение цитомегаловирусной болезни
Субклинические формы ЦМВ-инфекции и латентное носительство крайне распространены, поэтому в большинстве случаев не требуют специфической терапии даже при выявлении антител. Их лечение направлено на усиление защитных сил организма при помощи иммуномодуляторов и профилактику факторов риска, которые приводят к обострению заболевания.
Для терапии клинически активных форм инфекции применяют:
- комплекс патогенетической (противовирусной) терапии, который разрабатывается профильными специалистами и включает препараты прямого противовирусного действия для минимизации риска осложнений, сокращения времени течения заболевания, а также профилактики рецидивов;
- иммунотерапию – антицитомегаловирусный иммуноглобулин назначают преимущественно детям при манифестных формах заболевания и беременным;
- дезинтоксикационную терапию, которая направлена на купирование синдрома интоксикации;
- метаболическую терапию - для восстановления обмена веществ в организме;
- симптоматическую терапию - для купирования воспалительных и токсических проявлений заболевания.
Проблема клинически выраженной инфекции актуальна для лиц, имеющих иммуносупрессию иной природы, в частности, онкогематологических пациентов, больных лучевой болезнью, лиц, длительно принимающих кортикостероидную, туберкулостатическую терапию, а также перенесших ожоговую травму.
Острое течение ЦМВ может привести к развитию гепатита с повышением уровня аминотрансфераз и атипичным лимфоцитозом.
Ученые предполагают роль цитомегаловируса как одного из кофакторов в развитии системных васкулитов, хронических диссеминированных заболеваний легких (в частности, фиброзирующего альвеолита), криоглобулинемии, опухолевых процессов (аденокарциномы предстательной железы, аденокарциномы толстой кишки, рака шейки матки), атеросклероза, кардиомиопатии, детского церебрального паралича, эпилепсии, синдрома Гийена-Барре, синдрома хронической усталости, аутизма.
Первичное инфицирование цитомагаловирусом у беременных женщин существенно повышает риск преждевременных родов, самопроизвольного выкидыша, многоводия, замершей беременности, внутриутробного инфицирования и даже гибели плода. Врожденная ЦМВ-инфекция может стать триггерным фактором развития тяжелых генерализованных форм и инвалидизирующих исходов заболевания, таких как потеря слуха, зрения, умственная отсталость, микроцефалия, судорожный синдром и пр. Такие пожизненные проблемы со здоровьем развиваются примерно у каждого пятого ребенка с врожденной цитомегаловирусной инфекцией.
Профилактика цитомегаловирусной болезни
Женщинам, планирующим беременность, необходимо пройти обследование на наличие ЦМВ. При обнаружении вируса важно получить консультацию врача-иммунолога.
Профилактика или превентивное лечение (активный мониторинг пациентов по уровню вирусной нагрузки и назначение противовирусных препаратов пациентам с признаками инфекции) являются эффективными способами предотвращения развития цитомегаловирусной инфекции после трансплантации органов.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

