Дают ли больничный при карантине по ветрянке
Обновлено: 23.04.2024
Ветрянка – вирусное заболевание, которое знакомо гражданам по сыпи, что появляется на коже в период болезни. На данный момент для профилактики ветряной оспы проводится вакцинация детям и взрослым. Людей, не прошедших вакцинацию и не переболевших ранее, при выявлении очага заболевания ждет карантин.
Зачем объявляются карантин при ветрянке?
Ветрянка относится к крайне заразным заболеваниям. Она передается аэрогенным (воздушно-капельным) путем, из-за чего отследить распространение болезни практически невозможно. В связи с этим каждый случай или подозрение на ветряную оспу фиксируется и ставится на учет в соответствии с санитарно-эпидемиологическими правилами СП 3.1.3525-18 “О профилактике ветряной оспы и опоясывающего лишая”.
Карантин при ветрянке объявляется для контроля за очагом заболевания. Все, кто контактировал с пациентом, если они не привиты или не переболели ветрянкой раньше, должны самоизолироваться дома или в стационарных учреждениях, если симптомы тяжелые.
Сколько длится инкубационный период у детей при ветряной оспе?
Чаще всего вирус подхватывают дети в возрасте от 3 до 7 лет. Болезнь протекает без осложнений. Симптомами являются:
- повышение температуры (выше 38 градусов на протяжении нескольких дней);
- апатия;
- потеря аппетита;
- сыпь.
В некоторых случаях ветрянка проходит бессимптомно или появляется только сыпь. Инкубационный период длится от 10 до 21 дня. Ребенок является заразным еще 5 дней после появления последних высыпаний.
Сколько длится инкубационный период ветрянки у взрослых?
Ветрянка у беременной женщины может привести к патологии ребенка, включая врожденную оспу у новорожденного.
Период карантина при ветрянке
Максимальные и минимальные сроки карантина при ветрянке во всех учреждениях идентичны. Конкретная продолжительность указывается в приказе, но обычно составляет 21 день, который отдается местным органом исполнительной власти на основании медицинского заключения.
Как считается карантин по ветрянке?
Карантин при ветряной оспе может продлеваться несколько раз. Все зависит от количества зараженных и периода выявления новых больных. После каждого случая выявления заболевшего в соответствии с приказом период с карантинными мерами продлевается, чтобы достигнуть 21 дня с новым больным.
Часто в детских садах карантин заканчивается после того, как ветряной оспой переболели все воспитанники в группе.
В течение всего периода проводится мониторинг состояния детей для быстрого выявления новых случаев заболевания.
Условия карантина в детском саду
При наличии симптомов ветрянки родители и малолетний сын или дочь должны обратиться к лечащему врачу. Если наблюдение проводится в государственной поликлинике, то порядок действий следующий:
- Врач выявляет заболевание или подозрение на него.
- В течение 2 часов с момента выявления ребенка с ветрянкой мед.работник обязан известить органы исполнительной власти об обнаружении очага заболевания.
- Врач обязан сообщить в течение 2-12 часов информацию о ребенке с ветряной оспой в детский сад.
- При наличии от 2 зараженных в группе объявляется карантин.
- Детский сад обязан уведомить всех родителей об предпринятых мерах и возможности отказаться от посещения садика или о переводе в другую группу.
Если диагноз поставил врач в частной клинике, сообщать об этом в детский сад он не обязан. Однако все равно сообщает в местные органы исполнительной власти для регистрации случая. Далее в дошкольное образовательное учреждение звонят из местной администрации. Также родители могут сами сообщить о болезни воспитателю.
Дети, у которых выявлено заболевание, не могут посещать детский сад, лечение ветрянки проводится на дому. Остальные воспитанники могут продолжать ходить в садик по желанию родителей.
Для обеспечения безопасности других детей предпринимаются следующие меры профилактики:
- группа не выходит на прогулки одновременно с другими группами;
- используется отдельный вход, чтобы не пересекаться с другими детсадовцами;
- 2 раза в день проводится влажная уборка помещения и игрушек;
- проводится кварцевание помещение;
- 2 раза в день мед.работник проводит визуальный осмотр детсадовцев для выявления зараженных;
- отменяются любые мероприятия (поход в бассейн, музей, зоопарк и т.д.).
Если ребенка не было в группе в день объявления ветрянки, его могут перевести в другую группу как потенциально незаразного.
Как проходит карантин по ветрянке в школе?
Объявление карантина в школе проводится по той же схеме, что и для детского сада. О регистрации случая ветрянки сообщает врач, после чего из местного органа исполнительной власти должен поступить приказ о соблюдении карантинных мер.
В первую очередь проводится выявление учеников, которые могли заразиться. В эту категорию входят школьники, которые общались с больным за 2 дня до появления симптомов или в течение 5 дней после.
Детей, которые контактировали с больным, отправляют на карантин. Такому разобщению в соответствии с санитарно-эпидемиологическими правилами не подлежат только ученики старше 7 лет, которые уже переболели ветрянкой или прошли полный курс вакцинации.
Школьники, которые не отправлены на карантин при ветрянке, продолжают ходить в школу. Однако:
- отменяются все массовые мероприятия, включая школьные поездки;
- мед.персонал каждый день проверяет состояние учеников из класса, где был выявлен заболевший;
- особое внимание уделяется влажной уборке помещения.
Также в школу, при выявлении более 5 больных ветрянкой, отправляется комиссия для контроля за соблюдением правил карантина.
Правила карантина при ветрянке у взрослых
После того, как работодатель получил извещение, что один из сотрудников болен ветрянкой он должен:
Приказ о карантине на производстве оформляется при наличии более 5 заболевших ветрянкой. Сотрудники, отправленные на домашнюю изоляцию в соответствии со ст. 76 Трудового Кодекса не получают заработную плату, если иное не установлено местными нормативными актами или уставом компании. Однако при наличии листка от инфекциониста в соответствии со ст. 6 ФЗ №255 “Об обязательном социальном страховании” отстраненные сотрудники получают пособие по временной нетрудоспособности.
Сотрудники, которые контактировали с больным ветрянкой, до объявления карантина могут быть переведены на удаленную работу. Без приказа, находясь на обсервации, рассчитывать на пособие они не могут.
Больничный при карантине по ветряной оспе
Больничный лист по ветрянке выписывается врачом-инфекционистом или лечащим врачом. При наличии этого листа в соответствии с ФЗ №255 взрослый будет получать пособие по временной нетрудоспособности в случаях, если:
- заболел он сам;
- он контактировал с зараженным на производстве, где объявлен карантин;
- он является родителем ребенка, в группе которого объявлен карантин.
Больничный лист родитель может получить даже в тому случае, если его ребенок не болен и не входит в группу риска (переболел раньше или прошел полный курс вакцинации).
Нюансы
Обсервация – основной метод профилактики ветрянки и контроля за заболеванием. Больной должен находиться на домашнем лечении, где также рекомендуется соблюдать определенные правила, чтобы не заразить родных:
- больному выделяется отдельная комната;
- помещение необходимо как можно чаще проветривать;
- при контакте с больным рекомендуется надевать медицинские маски или марлевые повязки;
- каждый день должна проводиться влажная уборка помещения;
- по возможности используется кварцевая лампа для обеззараживания комнаты и предметов.
Еще один вариант профилактики ветрянки – вакцинация. Существует плановая и экстренная вакцинация.
Плановая вакцинация против ветряной оспы – это инъекция, которая минимизирует риск подхватить заболевание. Детям до 13 лет делают 1 прививку, взрослым – 2 с интервалом в 10 недель. Окончательное формирование иммунитета к ветрянке заканчивается через 6 недель после последней инъекции. До этого времени стоит избегать контактов с больными.
Экстренная вакцинация делается, если плановая еще не прошла и гражданин раньше не болел ветряной оспой. Сделать укол нужно не позднее, чем за 72 часа с момента контакта с потенциальным больным.
Вакцина уменьшает риск заразиться, потому рекомендована и взрослым, и детям. В случае заражения после вакцинации, ветрянка проходит без осложнений даже у взрослых.
Ветряная оспа относится к числу наиболее распространенных заболеваний детского возраста. За последние годы заболеваемость ветрянкой в России увеличилась почти в 2 раза. Преимущественно болеют дети в возрасте от 1 до 10 лет, максимальная заболеваемость отмечается среди детей в возрасте 3-4 лет. Дети до 6 месяцев практически не болеют ветряной оспой, т.к. мать передает им собственный иммунитет через плаценту и во время грудного вскармливания. Пик заболеваемости отмечается в осенне-зимний период.
В том числе по го Саранск всего 2313 случаев, детей до 14 лет – 2128 или 92%. Дети до 1 года – 39 случаев, 3-6 лет- 1420 случаев, организованных – 1365 случаев (96,1%).
Что такое ветряная оспа?
Ветряная оспа – острая вирусная инфекция с воздушно-капельным путем передачи, характеризующаяся появлением на коже и слизистых оболочках сыпи в виде мелких пузырьков.
Возбудителем ветряной оспы является вирус Varicella zoster, относящийся к семейству герпетических вирусов. Во внешней среде вирус неустойчив и быстро погибает.
Единственным источником инфекции является человек. Восприимчивость к ветряной оспе очень высокая.
Больные становятся заразными в конце инкубационного периода (за 48 часов до появления сыпи) и до 5-го дня с момента появления последнего элемента сыпи.
Путь передачи инфекции – воздушно-капельный.
Вирусы в огромном количестве выделяются при чихании, кашле, разговоре. Также возможна передача вируса от матери плоду во время беременности. Через третьих лиц передача инфекции невозможна. На обуви и одежде принести вирус домой тоже нет шансов.
В связи с большой летучестью вируса, его распространение возможно с этажа на этаж, на расстояние до 20 метров.
Клиническая картина.
Инкубационный период продолжается от 10 до 21 дня (чаще 14-17 дней).

У детей заболевание начинается с подъема температуры до 38,5 – 39 о С, отмечается слабость, снижение аппетита, головная боль. Ребенок становится капризным, отказывается от еды. Одновременно с подъемом температуры появляется сыпь. Выраженность лихорадки соответствует обилию сыпи. Продолжительность лихорадки 3-5 дней. Каждое новое высыпание сопровождается подъемом температуры тела. Сыпь сначала имеет вид красных пятнышек, которые в течение нескольких часов превращаются в папулы, далее в пузырьки, а через 1-2 дня на месте сыпи остается корочка. Размеры пузырьков сопоставимы с размером булавочной головки. После отпадения корочки остается красное пятно, иногда – рубец. Первые элементы сыпи обычно появляются на коже лица, волосистой части головы, спине, животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует. Детей очень беспокоит зуд ветряночных пузырьков, в связи с чем дети часто их расчесывают, сдирают, после чего остается рубец, а также возможно нагноение в связи с присоединением вторичной бактериальной инфекции. Известны случаи, когда на протяжении всей болезни появляются только единичные элементы или даже сыпь отсутствует. Такие случаи встречаются, в основном, у детей.
Выздоровление наступает не ранее 10 дня с момента высыпаний.
Осложнения заболевания.
Ветряная оспа считается доброкачественным заболеванием, однако, в ряде случаев могут развиться тяжелые осложнения. Среди осложнений ветряной оспы наиболее частыми являются гнойные поражения кожи – фурункулы, абсцессы и др. тяжело протекает специфическая пневмония, а самым грозным осложнением этой инфекции является поражение центральной нервной системы в форме энцефалита или менингита.
Для предотвращения присоединения вторичной инфекции необходимо следить за частотой рук, одежды, постельного белья больного. В период высыпаний и лихорадки больной должен соблюдать постельный режим.
Элементы сыпи рекомендуется смазывать раствором бриллиантового зеленого. В период высыпаний разрешается мытье с использованием щадящего мыла, мочалку использовать нельзя, так как существует опасность повреждения корочек.
Родители должны своевременно отреагировать на изменения сыпи и вызвать врача для предупреждения развития осложнений:
-если более недели держится температура выше 37 0 С или температура с каждым днем растет,
-если сыпь распространяется на слизистые оболочки: глаза, ротовою полость, или на половые органы, т.к. аналогичные изменения могут быть на внутренних органах.
-при появлении кашля или насморка, т.к. герпетические высыпания могут находиться в носоглотке
-при появлении поноса и частой рвоты,
т.е. во всех случаях, когда ветрянка протекает атипично.
В любом случае, как только вы заметили первые признаки недомогания ребенка и сыпь, сразу вызовите врача. Только он точно определит, ветряная оспа у ребенка или другое заболевание (не опытному взгляду отличить симптомы ветряной оспы от аллергии или других заболеваний с сыпью довольно сложно), и будет контролировать течение болезни.
Ветряная оспа у взрослых
Ветряная оспа во взрослом возрасте протекает намного тяжелее. Отличительной особенностью ветряной оспы у взрослых являются выраженные симптомы интоксикации и частое развития осложнений, вплоть до летального исхода. Ветряная оспа у взрослых часто осложняется гнойничковыми поражениями кожи, конъюнктивитом, стоматитом. Самыми опасными осложнениями ветряной оспы являются поражения внутренних органов и головного мозга. В числе наиболее распространенных - пневмония, менингит, энцефалит, миокардит.
Ветряная оспа у беременных.
Беременная женщина, заболевшая ветряной оспой, нуждается в тщательном наблюдении врача. Инфекция опасна как для самой женщины, так и для плода. Ветряная оспа может вызвать патологию зрения, а также задержку умственного и физического развития плода.
Профилактика.
Общая профилактика ветряной оспы заключается в своевременной диагностике заболевания, изоляции больного с последующим проветриванием и влажной уборкой помещения с целью предотвращения распространения инфекции.
Больного ветряной оспой изолируют до 5-го дня от момента появления последних элементов сыпи. В детских коллективах карантин накладывается с 11 по 21 день от момента контакта.
На сегодняшний день разработана специфическая профилактика ветряной оспы. Вакцинация проводится детям, не болевшим ранее этой инфекцией. Вакцина вводится подкожно: детям, в возрасте от 1 года до 13 лет - однократно; детям старше 13 лет и взрослым необходимо двукратное введение вакцины с интервалами между введениями 6-10 недель.
Вакцинация показана лицам, относящимся к группе высокого риска: лицам, страдающим тяжелыми хроническими заболеваниями, больным острым лейкозом, лицам, получающим иммунодепрессанты, лучевую терапию, пациентам, которым планируется провести трансплантацию органа.
Среди привитых лиц случаи заражения ветряной оспой крайне редки. Если заражение произошло, то заболевание протекает в легкой или скрытой форме. После проведенной вакцинации у ребенка в этот же день начинает формироваться иммунитет, который заканчивает свое формирование через 6 недель. Именно с этого момента при контакте с больным ребенком не стоит опасаться заболевания.


Ветряная оспа относится к числу наиболее распространенных заболеваний детского возраста. За последние годы заболеваемость ветрянкой в России увеличилась почти в 2 раза. Преимущественно болеют дети в возрасте от 1 до 10 лет, максимальная заболеваемость отмечается среди детей в возрасте 3-4 лет. Дети до 6 месяцев практически не болеют ветряной оспой, т.к. мать передает им собственный иммунитет через плаценту и во время грудного вскармливания. Пик заболеваемости отмечается в осенне-зимний период.
Что такое ветряная оспа?
Ветряная оспа – острая вирусная инфекция с воздушно-капельным путем передачи, характеризующаяся появлением на коже и слизистых оболочках сыпи в виде мелких пузырьков.
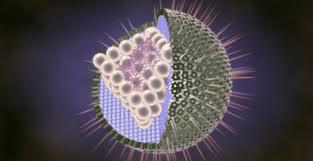
Возбудителем ветряной оспы является вирус Varicella zoster, относящийся к семейству герпетических вирусов. Во внешней среде вирус неустойчив и быстро погибает.
Единственным источником инфекции является человек. Восприимчивость к ветряной оспе очень высокая.
Больные становятся заразными в конце инкубационного периода (за 48 часов до появления сыпи) и до 5-го дня с момента появления последнего элемента сыпи.
Путь передачи инфекции –воздушно-капельный.
Вирусы в огромном количестве выделяются при чихании, кашле, разговоре. Также возможна передача вируса от матери плоду во время беременности. Через третьих лиц передача инфекции невозможна. На обуви и одежде принести вирус домой тоже нет шансов.
В связи с большой летучестью вируса, его распространение возможно с этажа на этаж, на расстояние до 20 метров.
Ветряная оспа у взрослых протекает намного тяжелее, чем у детей, и способна вызвать серьезные осложнения.
Клиническая картина.
Инкубационный период продолжается от 10 до 21 дня (чаще 14-17 дней).
У детей заболевание начинается с подъема температуры до 38,5 – 39 о С, отмечается слабость, снижение аппетита, головная боль. Ребенок становится капризным, отказывается от еды. Одновременно с подъемом температуры появляется сыпь. Выраженность лихорадки соответствует обилию сыпи. Продолжительность лихорадки 3-5 дней. Каждое новое высыпание сопровождается подъемом температуры тела. Сыпь сначала имеет вид красных пятнышек, которые в течение нескольких часов превращаются в папулы, далее в пузырьки, а через 1-2 дня на месте сыпи остается корочка. Размеры пузырьков сопоставимы с размером булавочной головки. После отпадения корочки остается красное пятно, иногда – рубец. Первые элементы сыпи обычно появляются на коже лица, волосистой части головы, спине, животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует. Детей очень беспокоит зуд ветряночных пузырьков, в связи с чем дети часто их расчесывают, сдирают, после чего остается рубец, а также возможно нагноение в связи с присоединением вторичной бактериальной инфекции. Известны случаи, когда на протяжении всей болезни появляются только единичные элементы или даже сыпь отсутствует. Такие случаи встречаются, в основном, у детей.
Выздоровление наступает не ранее 10 дня с момента высыпаний.
Осложнения заболевания.
Ветряная оспа считается доброкачественным заболеванием, однако, в ряде случаев могут развиться тяжелые осложнения. Среди осложнений ветряной оспы наиболее частыми являются гнойные поражения кожи – фурункулы, абсцессы и др. тяжело протекает специфическая пневмония, а самым грозным осложнением этой инфекции является поражение центральной нервной системы в форме энцефалита или менингита.
Для предотвращения присоединения вторичной инфекции необходимо следить за частотой рук, одежды, постельного белья больного. В период высыпаний и лихорадки больной должен соблюдать постельный режим.
Элементы сыпи рекомендуется смазывать раствором бриллиантового зеленого. В период высыпаний разрешается мытье с использованием щадящего мыла, мочалку использовать нельзя, так как существует опасность повреждения корочек.
Родители должны своевременно отреагировать на изменения сыпи и вызвать врача для предупреждения развития осложнений:
· если более недели держится температура выше 37 или температура с каждым днем растет,
· если сыпь распространяется на слизистые оболочки: глаза, ротовою полость, или на половые органы, т.к. аналогичные изменения могут быть на внутренних органах.
· при появлении кашля или насморка, т.к. герпетические высыпания могут находиться в носоглотке
· при появлении поноса и частой рвоты,
т.е. во всех случаях, когда ветрянка протекает атипично.
В любом случае, как только вы заметили первые признаки недомогания ребенка и сыпь, сразу вызовите врача. Только он точно определит, ветряная оспа у ребенка или другое заболевание (не опытному взгляду отличить симптомы ветряной оспы от аллергии или других заболеваний с сыпью довольно сложно), и будет контролировать течение болезни.
Ветряная оспа у взрослых
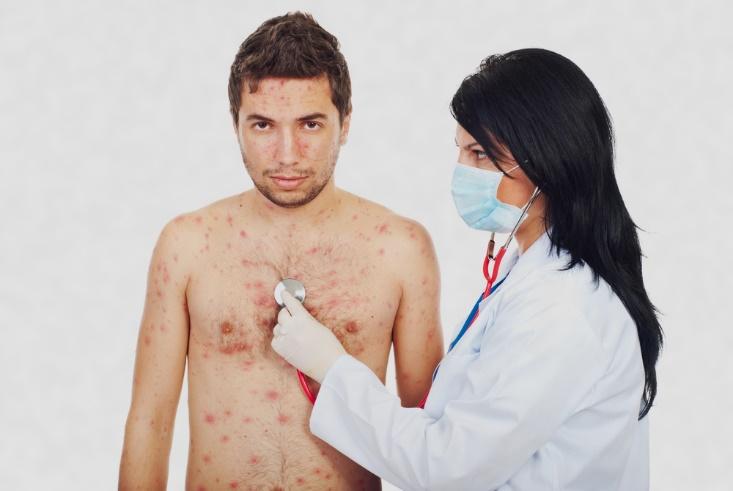
Ветряная оспа во взрослом возрасте протекает намного тяжелее. Отличительной особенностью ветряной оспы у взрослых являются выраженные симптомы интоксикации и частое развития осложнений, вплоть до летального исхода. Ветряная оспа у взрослых часто осложняется гнойничковыми поражениями кожи, конъюнктивитом, стоматитом. Самыми опасными осложнениями ветряной оспы являются поражения внутренних органов и головного мозга. В числе наиболее распространенных –пневмония, менингит, энцефалит, миокардит.
Ветряная оспа у беременных.
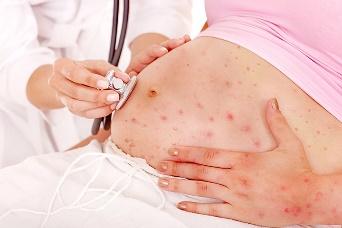
Беременная женщина, заболевшая ветряной оспой, нуждается в тщательном наблюдении врача. Инфекция опасна как для самой женщины, так и для плода. Ветряная оспа может вызвать патологию зрения, а также задержку умственного и физического развития плода.
Профилактика.
Общая профилактика ветряной оспы заключается в своевременной диагностике заболевания, изоляции больного с последующим проветриванием и влажной уборкой помещения с целью предотвращения распространения инфекции. Больного ветряной оспой изолируют до 5-го дня от момента появления последних элементов сыпи. В детских коллективах карантин накладывается с 11 по 21 день от момента контакта.
На сегодняшний день разработана специфическая профилактика ветряной оспы. Вакцинация проводится детям, не болевшим ранее этой инфекцией. Вакцина вводится подкожно: детям, в возрасте от 1 года до 13 лет - однократно; детям старше 13 лет и взрослым необходимо двукратное введение вакцины с интервалами между введениями 6-10 недель.
Вакцинация показана лицам, относящимся к группе высокого риска: лицам, страдающим тяжелыми хроническими заболеваниями, больным острым лейкозом, лицам, получающим иммунодепрессанты, лучевую терапию, пациентам, которым планируется провести трансплантацию органа.
Среди привитых лиц случаи заражения ветряной оспой крайне редки. Если заражение произошло, то заболевание протекает в легкой или скрытой форме. После проведенной вакцинации у ребенка в этот же день начинает формироваться иммунитет, который заканчивает свое формирование через 6 недель. Именно с этого момента при контакте с больным ребенком не стоит опасаться заболевания.
Современное законодательство Российской Федерации стоит на страже сохранения здоровья граждан. Поэтому при возникновении эпидемий, больные инфекционными заболеваниями и лица, находящиеся с ними в контакте, изолируются от здоровых людей. При этом лица, уходящие на карантин в 2022 году, получают листок нетрудоспособности, который гарантирует им социальную выплату за весь период нахождения в изоляции.
Когда выдается листок нетрудоспособности при карантине в 2022 году?
Список заболеваний, при обнаружении которых объявляется карантин, определён приказом Минздрава РФ № 715 от 1 декабря 2004 года. В него включены следующие инфекции: гельминтоз, дифтерия, гепатит А, малярия, холера, чума, сибирская язва и другие. В обновлённый перечень в 2022 году входит новая коронавирусная инфекция (2019-nCoV).
Нормативная база
Оплата бюллетеней по карантину регламентируется Федеральным законом №255-ФЗ от 29 декабря 2006 года (статья 6 пункт 6 в редакции Федерального закона от 02.07.2013 N 185-ФЗ). Согласно постановлению право на социальные выплаты имеют застрахованные граждане России, а также иностранные граждане временно или постоянно проживающие и работающие по трудовому договору на территории РФ.
Оплата бюллетеней лицам, контактировавшим с заразными заболеваниями, начисляется в размере 2/3 от оклада работника. Сумма пособия за первые 7 дней больничного поступает на карточку работника в течение 5 дней с момента оформления листка нетрудоспособности, вторая сумма зачисляется через 1 рабочий день после закрытия бюллетеня. Все выплаты по карантину производятся из фонда социального страхования.
Кто имеет право выдавать и получать листок нетрудоспособности по карантину?
Листок нетрудоспособности по карантину в 2022 году выдается работнику в том случае, если карантин объявлен официально на работе или в детском дошкольном учреждении, который посещает его ребёнок в возрасте до семи лет. При выдаче такого бюллетеня ставятся код 03, который обозначает, что на карантине находится либо сам пациент, либо его ребёнок.
Больничный лист по карантину выдается в медицинском учреждении по месту проживания работника лечащим врачом или инфекционистом согласно статье 6 ФЗ РФ № 255 от 29 декабря 2006 года.
Ситуации, в которых можно получить листок нетрудоспособности по карантину в 2022 году:
- Работник находился в контакте с заболевшим лицом.
- Сам работник является бессимптомным носителем инфекции.
- На попечении работника находится недееспоспособный человек любого возраста, который заболел инфекционным заболеванием.
- В детском дошкольном учреждении, куда ходит ребёнок работника, объявлен официальный карантин (на момент выдачи бюллетеня возраст ребёнка должен быть менее 7 лет).
В последнем случае больничный лист при карантине по уходу за ребенком выдается работающему родителю или опекуну, при этом в разделе по уходу вписываются возраст ребёнка и код лица, которому выдан бюллетень.
Как оформляется больничный лист при карантине в 2022 году?
Если работник имеет право на листок нетрудоспособности по карантину в 2022 году (вернулся из очага заражения или был в контакте с инфекционным больным), то он может получить больничный лист следующим образом:
- Вызвать на дом врача.
- Предоставить ему документы (паспорт, страховой полис, СНИЛС), а также документ о контакте с инфекционным больным, результат анализа о бактерионосительстве или предписание Роспотребнадзора.
- После того, как врач или фельдшер оформит листок нетрудоспособности по карантину и отправит его в ФСС, нужно сообщить номер бюллетеня и даты начала и окончания карантина своему работодателю.
Если требуется оформление бюллетеня по карантину по уходу за ребёнком до 7 лет, нужно обратиться к врачу-педиатру или к инфекционисту в свою поликлинику.
Выдавать бюллетень по карантину имеют право только врачи, которые числятся в Федеральном регистре медработников, при этом медицинский центр или больница должны быть в реестре медицинских организаций ЕГИСЗ.
Порядок заполнения листка нетрудоспособности по карантину

- краткое название организации;
- код подчинённости;
- номер регистрации в ФСС;
- СНИЛС и ИНН работника;
- страховой стаж и нестраховые периоды;
- общий заработок за 2 года и средняя зарплата за 1 день;
- даты начала и окончания бюллетеня;
- пособие за счёт ФСС;
- общая сумма выплат.
Основная задача бухгалтера – своевременно предоставить сведения и документы в ФСС, а Соцстрах сам начислит и выплатит пособие работнику.
Оплата больничного листа по карантину производится исключительно за счёт ФСС. Организация при этом не несёт никаких убытков.
Пример листка нетрудоспособности
Рассчитывается бюллетень исходя из МРОТ, для этого сначала определяется минимальная сумма за день. Для этого нужно МРОТ разделить на 30 или 31 (количество дней). Например, МРОТ в 2021 году составляет 12792 рублей, делим это число на 30 и получаем 426,4 рубля. Это минимальная сумма страховой выплаты в день. Далее рассчитывается средний заработок с учётом регионального коэффициента, занятости и общего рабочего стажа.
Например, женщина работает уборщицей в кафе в городе Сочи на 0,5 ставки. В 2021 году она находилась на карантине с 06 по 26 мая. Высчитываем пособие, исходя из МРОТ, с учётом отработанного времени: 426,4 рублей * 0,5 ставки = 213,2 рублей. Региональных надбавок по городу Сочи нет. Поскольку женщина была на карантине 21 день, умножаем 213,4 на 21 день и получаем 4 481.4 рубля – пособие по карантину.
Как происходит оплата больничного листа при карантине?
Размер выплат по листку нетрудоспособности при карантине с кодом 03 определяется статьёй 183 ТК Федерального закона. Все дни нахождения на карантине оплачиваются федеральной службой страхования. В этом случае социальное пособие выплачивается целиком с первого дня нетрудоспособности. Однако, процент выплат зависит от среднего заработка и от стажа работника:
- Если человек отработал на предприятии более 8 лет, выплаты составляют 100 %.
- При стаже от 5 и до 8 лет выплаты составляют 80 %.
- При стаже от 0,5 и до 5 лет выплаты составляют 60 %.
Чтобы работник своевременно получил социальные выплаты, он должен сообщить работодателю о том, что сидит на карантине и номер больничного листа. Работодатель, в свою очередь, сообщает все необходимые данные о работнике в ФСС в течение 2-х дней. После получения всех данных, работники Соцстраха рассчитывают сумму пособия и выплачивают работнику сумму за 7 дней. Последующая выплата начисляется в течение рабочего дня после того, как больничный лист по карантину будет закрыт.
Сотрудник, работающий на предприятии неофициально, не имеет право на получение социальных выплат по карантину.
Что делать, если на карантин закрыли школу или детский сад?
Что делать родителям, если детский сад закрыли на карантин в 2022 году? Во-первых, сходить к участковому педиатру за бюллетенем. Обычно, информация о карантине передаётся в детскую поликлинику по месту жительства.
Если ребёнок посещает детский сад не по месту жительства, то следует взять справку от эпидемиолога поликлиники, что в детсаду официальный карантин. С ней нужно прийти к участковому педиатру и получить листок нетрудоспособности по уходу за ребёнком до 7 лет на основании статьи 6 Федерального закона №255-ФЗ от 29 декабря 2006 года.
- Неофициальный карантин в детском саду не даёт права на больничный лист родителям.
- Листок нетрудоспособности по уходу за ребёнком до 7 лет выдаётся только одному из родителей или опекунов.
- Если ребенок до 7 лет ходит в школу, то родителям больничный лист по карантину не выдаётся на основании Федерального закона №255-ФЗ от 29 декабря 2006 года статья 6 пункт 6.
Сами учителя и воспитатели могут обратиться в поликлинику за выдачей листка нетрудоспособности, если учреждение закрыто на карантин. Оплата пособия осуществляется в размере 2/3 от оклада, начисляется и оплачивается всё фондом социального страхования.
Однако педагогам и воспитателям не обязательно брать бюллетень, поскольку карантин в школе или детском саду приравнивается к каникулам на основании Особенностей Приказа Минобрнауки п.п. 5.1, 5.2 от 11.05.2016 № 536. Они по договорённости с руководством должны:
- находятся на территории школы не менее 4-х часов;
- осуществляют учебно-воспитательную и просветительскую работу;
- проводят дистанционные занятия с детьми;
- участвуют в организации и подготовке мероприятий;
- осуществляют корректировку учебного плана.
Руководство обычно лояльно относится к своим сотрудникам и не отправляет их на изоляцию. В этом случае оплата вынужденного простоя из-за карантина может сохраняться в полном объёме с учётом премий и надбавок.
Как получить больничный лист по карантину с ребёнком
Родители детей-дошкольников могут получить больничный лист в 2022 году, обратившись к врачу-педиатру детской поликлиники по месту жительства. Оплата такого больничного листа по карантину рассчитывается, исходя из МРОТ и производится исключительно из фондов Соцстраха. Родители школьников не могут получить бюллетень на время карантина в школе, даже если их детям ещё не исполнилось 7 лет (основание Федеральный закон №255-ФЗ от 29 декабря 2006 года статья 6 пункт 6).
Большинство работодателей идут навстречу работникам, в семье у которых есть школьники младших классов. Такие работники могут работать неполный день или на других условиях осуществлять уход за ребёнком, без отрыва от производства. Если есть возможность, то лучше перейти на удалёнку, также можно взять оплачиваемый или неоплачиваемый отпуск.
Переход сотрудника на дистанционную работу не считается переводом на другую работу.
Оплачивается ли больничный лист по карантину, если работник находится в ежегодном отпуске?
Если работник, находящийся в ежегодном оплачиваемом отпуске, претендует на получение больничного по карантину, то ориентируемся на закон № 255-ФЗ. Порядок выдачи больничного листа определяется Приказом Министерства здравоохранения РФ от 01.09.2020 № 925н, который пришёл на смену утратившему силу приказу Минздрава №624н. Указанные нормативы говорят о том, что при наступлении карантина в ежегодном оплачиваемом отпуске, оплата социального пособия не производится и отпуск не переносится. Ориентируемся на разъяснения по этому поводу в письме Минтруда от 09.04.2020 № 14-2/В-393: пособие по карантину за период отпуска не начисляется, за это время работник получил отпускные.
В том случае, если отпуск закончился, а карантин ещё нет, то оставшиеся дни оплачиваются работнику по тарифной сетке (размер 2/3 оклада) из фонда социального страхования. Цель выплаты пособия – компенсация заработной платы за то время, пока работник находится на изоляции. В оплачиваемом отпуске работник уже получил отпускные, поэтому выплата социального пособия ему не предусмотрена.
Как получить больничный лист по карантину лицам старше 65 лет?
Получить больничный лист по карантину и социальные выплаты в 2022 году может любой человек, в том числе и пенсионер в возрасте 65 и более лет, если он контактировал с инфекционным больным и если он работает официально. При этом он должен:
- Позвонить в поликлинику и сообщить, о том, что контактировал с заразным больным.
- Дождаться подтверждения о получении предписания Роспотребнадзора на его имя.
- Сидеть дома весь период карантина и не контактировать с другими людьми.
Если работающий пенсионер в возрасте 65 лет и старше хочет взять больничный лист по самоизоляции, предусмотренной для таких лиц на основании Постановления от 31 марта 2021 года № 494, то сделать это он не может. Самоизоляция для работающих лиц в возрасте 65 и более лет отменена с мая 2021 года на основании письма из Министерства Труда от 16.03.2021 года № 17-1/10/П-1979. С 1 мая 2021 года самоизоляция для определённых категорий лиц носит не обязательный, а рекомендательный характер.
Согласно вышепредставленному документу всех работающих пенсионеров (65+) рекомендуется перевести на удалённую работу, за исключением работников, трудящихся на критически важных объектах, таких как здравоохранение и транспорт. Такие меры могут быть введены в обязательном порядке на региональном уровне.
Кому выдается листок нетрудоспособности по карантину с коронавирусом?
На изоляцию отправляют граждан всех возрастов, включая детей и пенсионеров. Но больничный лист при карантине с коронавирусом выдаётся только работающим гражданам и выплачивается службой Соцстраха в размере 2/3 от оклада . При этом работник должен соблюдать режим самоизоляции и не контактировать со здоровыми людьми
Как оформить листок нетрудоспособности по карантину коронавируса?
Как оформляется больничный лист по карантину беременным?
Если беременная женщина контактировала с больным особо опасной инфекцией, то на основании предписаний Роспортебназора ей выдаётся больничный лист сроком на 14 дней. Это регламентировано Постановлением Главного государственного санитарного врача РФ №7 от 18.03.2020. В течение этого срока она наблюдает за своим состоянием и сообщает об этом лечащему врачу. Если никаких симптомов у неё нет, то по истечении срока карантина, она может выйти на работу.
Что делать, если работнику не выдали листок нетрудоспособности по карантину?
Если работник сообщил в больницу о том, что он контактировал с особо опасной инфекцией, то врачи должны проверить информацию и выдать ему больничный лист по карантину. Бывает, что поликлинике не передали данные о случае контакта с инфекцией или на человека нет распоряжения Роспортебнадзора, тогда врач не может оформить больничный лист по карантину.
Некоторые нюансы, которые следует знать о больничном листе по карантину
За всеми контактными, находящимися на карантине, наблюдают медики. Они просят измерять температуру тела и записывать появляющиеся симптомы. Если по окончанию срока изоляции, человек не предъявляет никаких жалоб, то его выписывают на работу.
Человек на карантине должен соблюдать режим изоляции и не контактировать со здоровыми людьми, чтобы не распространять инфекцию. Если он не соблюдает такие требования, то в 2022 году его могут лишить социальной выплаты по карантину или наложить штраф до 15 тысяч рублей (основание приказы № 99-ФЗ и № 100-ФЗ 1.04.2020).
Читайте также:

