Дисбактериоз влагалища при герпесе
Обновлено: 24.04.2024
Синонимы
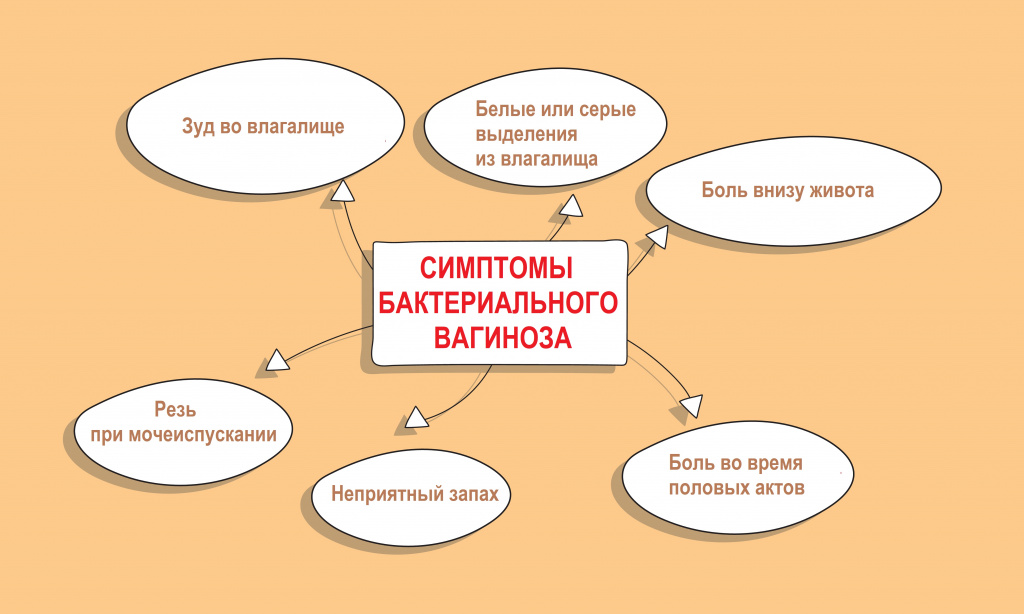
Симптомы бактериального вагиноза
Основными жалобами являются зуд, жжение, дискомфорт в области влагалища, обильные серые выделения из половых путей. Часто единственным симптомом БВ является повышенное количество белей, у 87% женщин с неприятным запахом, беспокоящие больных длительное временя (в среднем 2 года и более). Зуд в области наружных гениталий отмечают 26% больных, жжение — 28%, диспареунию (болезненность во время полового акта) — 23%. Дизурические расстройства (нарушения мочеиспускания) наблюдают лишь у 15% женщин, боли в области влагалища или промежности у 21%.
Причины бактериального вагиноза
БВ не передается половым путём. Однако установлено, что существует определённая корреляция между возникновением БВ и сексуальным поведением: раннее начало половой жизни, её особенности, число половых партнеров и др. Число половых партнёров — более значительный фактор для развития БВ, чем число половых контактов. Сексуальная активность при БВ выше, чем в группе здоровых женщин. К возникновению заболевания предрасполагают:
- наличие эндокринной патологии,
- курение,
- длительный прием антибиотиков,
- прием оральных контрацептивов в течение длительного времени,
- снижение иммунитета.
БВ часто встречается у девочек старших возрастных групп, так как в его развитии большое значение имеет гормональный фон.
Под влиянием эндогенных и экзогенных факторов происходит нарушение баланса микроэкосистеме влагалища с характерным каскадом изменений. Внешние и внутренние факторы, влияющие на изменения влагалищной микрофлоры и способствующие развитию бактериального вагиноза
- возрастные гормональные изменения (при созревании, в менопаузе), при патологии беременности, после родов, абортов (гормональный стресс);
- нарушения в системе местного иммунитета;
- изменения влагалищного антибиоза или антагонизма между влагалищными микроорганизмами;снижение количества лактобактерий, продуцирующих перекись водорода, концентрации перекиси водорода в содержимом влагалища;
- гипотрофия или атрофия слизистой оболочки влагалища, нарушение рецепторов клеток влагалищного эпителия;
- ЖКТ в качестве резервуара микроорганизмов, ассоциированных с БВ
- терапия антибиотиками, цитостатиками, кортико- стероидами, антивирусными, противогрибковыми препаратами, облучение (или лучевая терапия);
- нарушения личной гигиены половых органов;
- частые и чрезмерные влагалищные души, спринцевания;
- пороки развития или анатомические деформации после разрывов в родах, хирургических вмешательств и/или лучевой терапии;
- кисты или полипы девственной плевы, стенок влагалища;инородные тела во влагалище, матке: влагалищные тампоны или диафрагмы, пессарии, ВМС и др.;
- спермициды.
Общепризнанно, что специфических возбудителей БВ не существует. В настоящее время бактериальный вагиноз рассматривается как заболевание, связанное с дисбиозом влагалища. Этиологическим фактором БВ выступает ассоциация анаэробных и факультативноанаэробных микроорганизмов. Нарушение микроэкологии влагалища выражается в чрезмерном увеличении облигатно-анаэробных (Mobiluncus spp), факультативно-анаэробных (Gardnerella vaginalis, Escherichia coli) и условно-патогенных микроорганизмов, а также резким снижением или отсутствием молочно-кислых бактерий. Среди других микроорганизмов, ассоциируемых с БВ, встречают Bacteroides spp., пептококки, пептострептококки и др. Гарднереллы и микоплазмы также встречают в полимикробных комплексах. Для подобных полимикробных процессов (микстинфекции) характерно то, что этиологическим фактором выступает не один какой-либо микроорганизм, а их ассоциация с присущими только ей биологическими свойствами.
В последние годы установлено, что выявленная Gardnerella vaginalis не является определяющим патогномоничным признаком бактериального вагиноза, так как данный микроорганизм в низких концентрациях обнаруживается в норме.
В результате нарушения микробиоценоза влагалища рН вагинального содержимого изменяется с 4,5 до 7–7,5, анаэробы образуют летучие амины с неприятным запахом гнилой рыбы. Изменение рН не следствие БВ, а его причина. Во многом изменение pH связано с нарушениями регуляторной функции эпителия влагалища, обусловленными рядом причин. К активации этих процессов приводит хроническая урогенитальная инфекция, изменение гормонального статуса, кислотноосновного состояния, соматические заболевания, нерациональная антибиотикотерапия, неблагоприятные факторы внешней среды, внутриклеточный паразитизм и др.
Диагностика бактериального вагиноза
3) положительный аминный тест (появление запаха гнилой рыбы при добавлении к влагалищному отделяемому капли 10%-ного раствора гидроокиси калия);
4) большое количество ключевых клеток (эпителиальных клеток с размытыми краями, на поверхности которых находится большое количество мелких грамвариабельных палочек) в мазках, окрашенных по Граму.
Лечение бактериального вагиноза
Всем женщинам с симптомами БВ необходимо лечение. Принцип лечения — создание оптимальных физиологических условий влагалищной среды и восстановление микробиоценоза. Лечение проводит врач, подбирая курс препаратов, обладающих активностью в отношении анаэробных микроорганизмов, которые преобладают во влагалищных мазках. Следует воздержаться от препаратов общего действия ввиду опасности развития кишечного дисбактериоза.
Лечение БВ эффективно, если исчезают субъективные ощущения и нормализуются лабораторные показатели. Через неделю после завершения терапии необходимо проводить первое обследование, повторное — через 4–6 недель.
Рецидивы БВ встречают довольно часто. Для лечения рецидивов используют альтернативные схемы. Клинические испытания показали, что лечение половых партнёров не влияет ни на успешность проводимого у женщины лечения, ни на частоту рецидивов, следовательно, рутинное лечение половых партнеров не рекомендовано.
Профилактика бактериального вагиноза
Важный аспект проблемы дисбиотических заболеваний влагалища — профилактические мероприятия, такие как половое воспитание, обучение грамотному применению контрацептивов и антибактериальных препаратов. Для профилактики БВ необходима нормализация гормонального статуса, ограничение приёма антибиотиков широкого спектра действия, соблюдение личной гигиены, исключение беспорядочных сексуальных связей, своевременное лечение заболеваний, передающихся половым путем (ЗППП) и дисбактериоза кишечника.
Эпидемиология бактериального вагиноза
Бактериальный вагиноз — самое распространённое инфекционное заболевание женской половой системы. В различных популяциях женщин и в разных странах БВ имеется у 15 — 80% женщин. По официальным данным медицинской статистики в странах Запада, симптомы вагиноза, главным образом выделения, ежегодно обнаруживают более чем у 10 млн женщин. БВ распространён с одинаковой частотой среди женщин различных расовых групп. Данные о заболеваемости БВ вариабельны, что обусловлено различными популяциями обследуемых женщин, применением нестандартных методов диагностики, неоднозначной трактовкой заболевания, игнорированием социальных и демографических факторов.
Скрининг
Обследованию подлежат все пациентки с жалобами на бели с неприятным запахом, зуд, жжение в области влагалища и промежности, диспареунию. Обязательному обследованию подлежат все беременные при первичном обращении в женскую консультацию, а также в каждом триместре и перед родами.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бактериальный вагиноз: причины появления, симптомы, диагностика и способы лечения.
Определение
Бактериальный вагиноз — это инфекционное полимикробное заболевание, связанное с изменением микрофлоры влагалища, при котором происходит значимое уменьшение количества или полное исчезновение палочек Додерлейна (лактобактерий) и их замещение факультативными анаэробными микроорганизмами и/или возбудителем гарднереллеза. Увеличение уровня лейкоцитов в вагинальном отделяемом и признаки воспаления стенок влагалища могут отсутствовать.
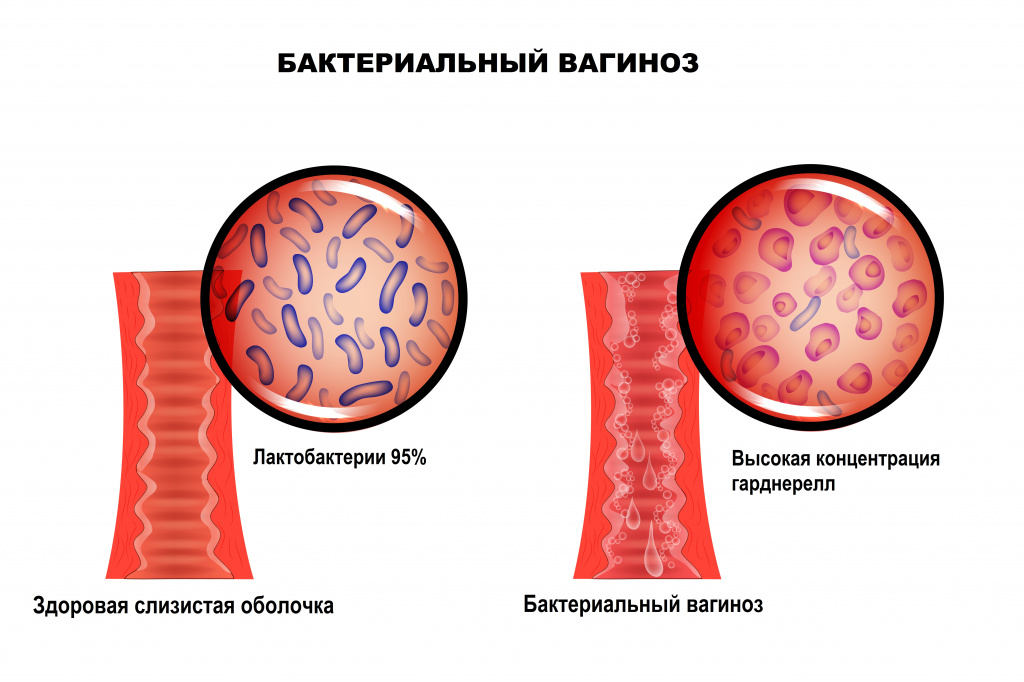
Отличительной особенностью заболевания является отсутствие какого-либо одного конкретного возбудителя. Микрофлора, приходящая на смену лактобактериям, может быть различной и чаще всего представлена условно-патогенными бактериями. Кислотность среды влагалища смещается в сторону ощелачивания. При нарушении экосистемы влагалища формируется хорошо структурированная полимикробная пленка (биопленка - форма микробных сообществ), покрывающая вагинальный эпителий и состоящая из анаэробных бактерий, что приводит к рецидивирующему течению бактериального вагиноза. В биопленках бактерии защищены от компонентов врожденного и приобретенного иммунитета.
В норме ведущее место (95%) в вагинальном микробиоценозе занимают палочки Додерлейна, продуцирующие перекись водорода и молочную кислоту.
Они поддерживают постоянство богатой кислородом кислой рН-среды и играют роль местных факторов защиты. В случае нарушения защитных механизмов патогенные или условно-патогенные микроорганизмы транзиторной или факультативной флоры прикрепляются к клеткам влагалищного эпителия с последующим размножением и повреждением тканей.
Бактериальный вагиноз является наиболее частой причиной патологических вагинальных выделений у женщин репродуктивного возраста, однако иногда он может наблюдаться и у девочек до менархе, и у женщин в период менопаузы.
Причины появления бактериального вагиноза
Предрасполагающие факторы, ведущие к развитию бактериального вагиноза:
- использование антибактериальных препаратов;
- длительное применение внутриматочных контрацептивов;
- ношение синтетического нижнего белья, злоупотребление прокладками на каждый день и тампонами, которые препятствуют проникновению кислорода;
- длительный прием антибиотиков;
- хронические заболевания кишечника и другие состояния, вызывающие дисбактериоз;
- использование пероральных контрацептивов;
- перенесенные ранее воспалительные заболевания урогенитального тракта;
- нарушение гормонального статуса, сопровождающееся нарушением менструального цикла, преимущественно по типу олигоменореи или аменореи;
- атрофия слизистой оболочки влагалища;
- снижение иммунитета;
- воздействие малых доз ионизирующего излучения;
- стрессовые воздействия на организм.
Классификация бактериального вагиноза на основании микроскопического исследования:
- Компенсированный бактериальный вагиноз — количество лактобактерий снижено, что является фактором риска заселения влагалища патогенными микроорганизмами.
- Субкомпенсированный — низкий уровень лактобактерий и растущее число условно-патогенных микроорганизмов.
- Декомпенсированный — в мазке выявляются условно-патогенные микроорганизмы, лактобактерии отсутствуют, выражены клинические симптомы бактериального вагиноза.
У большинства женщин бактериальный вагиноз протекает бессимптомно и может быть обнаружен случайно во время рутинного осмотра и взятия мазка.
Интенсивный рост факультативной флоры, образование патологических биопленок сопровождается появлением влагалищных выделений с характерным неприятным запахом.
Хронический бактериальный вагиноз — это непрерывное течение заболевания более 2-х месяцев, несмотря на проводимое лечение. Как правило, он сочетается с нарушением гормонального фона и атрофией слизистой оболочки влагалища.
Диагностика бактериального вагиноза
При постановке диагноза у врача есть четыре критерия, которыми он пользуется. Наличие у пациентки трех из них говорит в пользу бактериального вагиноза.
Микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму. Материалом для оценки состояния флоры влагалища служат гинекологические мазки (отделяемое наружных половых органов, уретры, влагалища, шейки матки, полости матки).
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Неприятный запах из влагалища: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
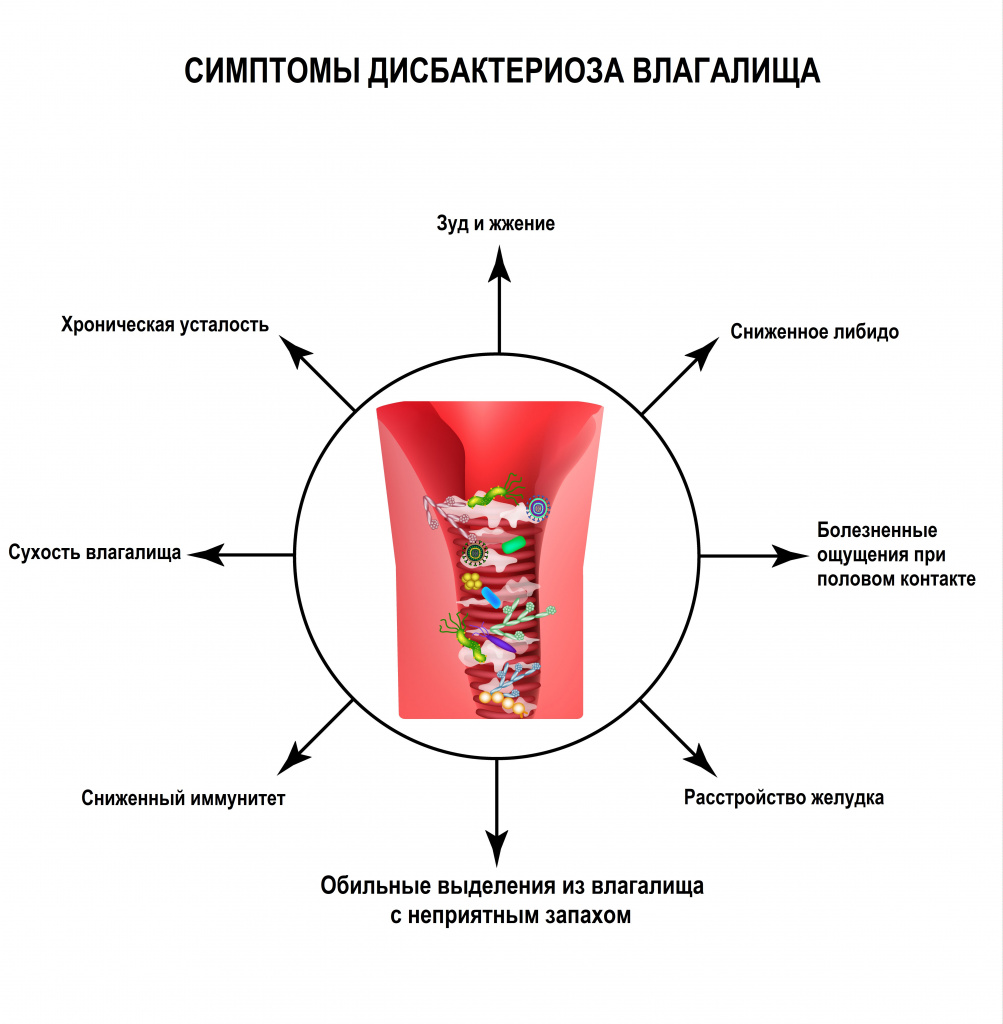
Бактериальный, неспецифический вагиноз, лактобациллез, вагинальный дисмикробизм, дисбактериоз влагалища – все это синонимы синдрома, являющегося наиболее частой причиной выделений и неприятного запаха из влагалища у женщин детородного возраста и в период менопаузы. Он возникает в результате изменения состава нормальной микрофлоры влагалища, которую составляют лактобактерии (более 80%), бифидумбактерии (около 10%), пептострептококки и другие анаэробные бактерии и грибы, и роста патогенной и условно-патогенной микрофлоры.
Разновидности неприятного запаха из влагалища
Первые два представленных ниже типа биоценоза влагалища характерны для такого состояния женской половой сферы, при которой не отмечается зуда, жжения и запаха, при остальных типах микрофлоры влагалища эти неприятные симптомы появляются.
- Слизистая влагалища содержит только характерные для нее микроорганизмы и небольшое количество бактерий (в основном – лактобактерий).
- Нормоценоз – нормальное состояние микрофлоры влагалища, при котором количество лактобактерий повышается.
- Промежуточный тип – умеренное или сниженное количество нормальных бактерий с присоединением нехарактерных микроорганизмов, ростом условно-патогенной и патогенной микрофлоры и присутствием небольшого количества воспалительных клеток.
- Дисбиоз влагалища – преобладание нехарактерной микрофлоры над нормальной.
- Вагинит – крайняя степень бактериального вагиноза, которая характеризуется наличием во влагалище большого количества воспалительных клеток и инфекции.
Благодаря лакто- и бифидумбактериям поддерживается кислая среда слизистой влагалища, в которой не могут размножаться кокки и грибы. В результате уменьшения их количества происходит защелачивание слизистой и создаются благоприятные условия для роста этих патогенных и условно-патогенных микроорганизмов.
Риск заражения бактериальным вагинозом напрямую зависит от количества половых партнеров. Кроме того, вероятно заражение через предметы быта или медицинский инструментарий (достаточно редкая причина).
Симптомы вагиноза могут появиться и при несоблюдении правил использования внутриматочных контрацептивов, вагинальных колец, гормональных препаратов. Перенесенные половые инфекции (хламидиоз, гонорея, трихомоноз, ВИЧ, генитальный герпес) также являются возможной причиной заболевания, в частности, при отсутствии контроля состояния пациентки врачом во время лечения и после него.
Изменение состава микрофлоры влагалища может стать осложнением после оперативных вмешательств: удаления матки, абортов, тазовых абсцессов, выскабливания стенок полости матки, кесарева сечения, а также следствием заражения или преждевременного отхождения околоплодных вод у беременных, преждевременных родов или рождения маловесных детей.
Одной из причин изменения состава микрофлоры влагалища и появления неприятного запаха врачи называют прием антибиотиков и противогрибковых препаратов.
К каким врачам обращаться при появлении неприятного вагинального запаха
Диагностику и лечение следует начать с посещения гинеколога . При подозрении на заболевания, передающиеся половым путем может потребоваться консультация инфекциониста или дерматовенеролога.
Если дисбиоз влагалища стал следствием приема лекарственных препаратов, то можно обратиться к терапевту , который назначит лекарства, нормализующие микрофлору не только влагалища, но и кишечника.
Диагностика и обследования при вагинальном запахе
Для постановки точного диагноза требуется целый ряд исследований:
-
При подозрении на развитие бактериальной инфекции назначают клинический анализ крови (лейкоциты, нейрофилы, тромбоциты) и клинический анализ мочи (лейкоциты, эритроциты).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Основным местом локализации первичной генитальной инфекции ВПГ у женщин является шейка матки. Чаще всего, герпетические поражения у женщин локализуются на больших и малых половых губах (68,6%), в области вульвы (41,8%), клитора (35,7%), влагалища и шейки матки (84,4%).
ВПГ был изолирован из шейки матки во время первичного заражения у 88—90 % женщин с первичной инфекцией ВПГ-2, которые имели везикулезную сыпь на наружных гениталиях, у 65 % — с повторным эпизодом инфекции ВПГ-2, и у 80 % женщин с ВПГ-1. Большинство (89 %) женщин, выделяющих вирус при первичном эпизоде заболевания, имели изменения на шейке матки.
Особенностью генитального герпеса (Herpes genitalis) женских половых органов является многоочаговость. В патологический процесс нередко вовлекаются нижний отдел мочеиспускательного канала, слизистая оболочка ануса и прямой кишки. Вовлечение в инфекционный процесс этих органов может происходить вторично, вслед за возникновением герпеса наружных гениталий, но может протекать и как изолированное поражение.
Рецидивирующая герпетическая инфекция (РГИ) может проявляться клиникой вульвовагинита и цервицита, вызывать поражения слизистой матки, труб и придатков. В 83,6 % случаев при стойких, не поддающихся терапии кольпитах, лейкоплакиях шейки матки выделяют вирус простого герпеса (ВПГ) как один из ведущих этиологических факторов заболевания.
По некоторым данным, в 66 % случаев у женщин герпетическая инфекция (ГИ) протекает атипично. Об имеющейся длительно текущей хронической ГИ можно говорить на основании особенностей клинического течения, наличия герпетического антигена в эпителиальных клетках вульвы, влагалища и периферической крови.
д) хронических часто рецидивирующих сальпингоофоритах (воспаление маточных труб и яичников) и эндометритах, не поддающихся стандартной антибактериальной терапии;
У 1–2% женщин, поступающих в гинекологическую клинику, независимо от основного заболевания, обнаруживают цитологические доказательства ВПГ-инфекции.
Герпес наружных половых органов у женщин
При рецидивирующем герпесе (РГ) наружных половых органов у женщин, очаг поражения находится в области наружных гениталий и перианальной области. Герпетические высыпания у женщин возникают на больших и малых половых губах, области лобка и промежности.
Типичная форма РГ наружных гениталий характеризуется ярко выраженными симптомами болезни, классическим развитием очага поражения (эритема, образование везикул, развитие эрозивно-язвенных элементов, эпителизация) и субъективными ощущениями (зуд, чувство жжения, болезненность, недомогание). проявляется повторяющимися пузырьковыми высыпаниями. Выраженная симптоматика позволяет врачам визуально поставить диагноз РГГ, своевременно назначить лечение и информировать больного об инфекционном характере заболевания и опасности заражения полового партнера.
Герпес нижнего отдела урогенитального тракта, анальной области и ампулы прямой кишки
Поражение слизистых оболочек входа во влагалище, влагалища, влагалищной части шейки матки, цервикального канала, уретры, мочевого пузыря, анальной области и ампулы прямой кишки проявляется в двух клинических формах:
- очаговой, характеризующейся появлением типичных для простого герпеса слизистых оболочек везикулезно-эрозивных элементов,
- диффузной, при которой патологический процесс протекает по типу неспецифического воспаления.
Герпес верхнего отдела полового тракта (поражение матки, маточных труб).
Типичная клиническая картина герпетических поражений органов верхнего отдела мочеполового тракта проявляется симптомами неспецифического воспаления. Неспецифические герпетические поражения внутренних половых органов проявляются эндоцервицитом, эрозией шейки матки, вагинитом. Ряд авторов цервициты без наружных язв также относят к атипичным проявлениям ГГ.
Клинические проявления герпетических поражений внутренних половых органов не имеют специфических особенностей по сравнению с воспалительными процессами невирусной этиологии. Обычно больные предъявляют жалобы на выделения из влагалища, периодически появляющиеся боли в малом тазу, области проекции матки, яичников.
Герпетические поражения шейки матки
Герпетические поражения шейки матки могут носить типичный и нетипичный характер. В типичном варианте генитального герпеса – это всегда хорошо заметные множественные, довольно мелкие, с четкими границами округлые эрозии; высыпные элементы быстро минуют везикулярную стадию, в которой, кстати, эти элементы плохо различимы без применения кольпоскопии. Проблема причастности ВПГ к развитию нетипичных герпетических изменений слизистой шейки матки в настоящее время находится в стадии исследований.
При кольпоскопии в острый период герпетической инфекции шейки матки определяют изъязвление с неровными краями с сукровицей в области дна. Эволюция этого поражения идет от изъязвления с красным дном к простой эрозии до полного исчезновения в течение 3-х недель. К предшествующим изменениям относят маленькие буллезные образования, затем округлые микроэрозии с последующим формированием простых красных пятен, которые похожи на местный пятнистый кольпит.
Исследования показали, что выделение ДНК ВПГ с поверхности эрозии шейки матки в 60 % случаев сопровождается репликативной фазой ГИ (репликация и сборка вирусных частиц в инфицированных клетках). При эрозии и дисплазии шейки матки ВПГ-2 выявляется в 27,2% случаев непосредственно в соскобах со слизистой цервикального канала и сопровождается повышением титра специфических иммуноглобулинов в крови до диагностических уровней.
Особое значение влияние герпетической инфекции на состояние эпителия шейки матки имеет у женщин, длительно принимающих оральные гормональные контрацептивы. Известно, что длительный прием комбинированных стероидов в той или иной мере усиливает процессы плоскоклеточной метаплазии, а также может вызывать эффект эндоцервикальной гиперплазии, причем этот эффект в случае его развития наблюдается как в эпителии цервикального канала, так и в участках псевдоэрозии на фоне эктропиона, в полипах слизистой цервикального канала. В связи с этим прием оральных комбинированных контрацептивов может являться кофактором в развитии рака шейки матки, особенно в сочетании с герпетической инфекцией.
Герпетический цервицит
Герпетический цервицит – это воспалительный процесс, вызванный ВПГ. Для клинических проявлений герпетического цервицита характерно разнообразие проявлений — от легкой гиперемии с небольшим количеством эрозий до тяжелого некротического поражения (под эрозией шейки матки понимают дефект эпителия в результате воспаления). Цервицит диагностируется у 70-90% женщин с герпетическим поражением половых органов. Шейка матки при герпетическом эндоцервиците отечна, часто имеет эрозии, легко кровоточит при манипуляциях.
Герпетический эндометрит
Эндометрит — это воспаление внутренней (слизистой) оболочки матки (эндометрия) с поражением как функционального, так и базального слоя. Эндометрит, вызванный вирусом простого герпеса, является следствием длительной персистенции (существования) вируса в эндометрии. Герпетический эндометрит, как правило, возникает при атипичном или бессимптомном течении ГГ, типичная форма отмечается редко (~20% случаев). Клинические симптомы при вирусном поражении эндометрия чаще всего отсутствуют или проявляются нетипично, что приводит к ошибкам в диагностике и позднему началу лечения.
При герпетическомпоражении ткани нарушаются факторы местного и общего иммунитета, целостность поверхности эпителия, что приводит к созданию благоприятных условий для развития других инфекционных процессов .
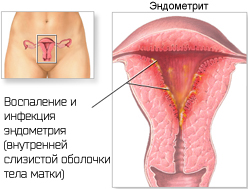
Клинически герпетический эндометрит чаще проявляется во второй фазе менструального цикла или во время беременности, что, возможно, обусловлено повышением уровня простагландинов в этот период или супрессией Т-клеточного звена иммунитета, способствующих реактивации ВПГ, персистирующего в эндометрии. Субклиническая латентная внутриматочная герпетическая инфекция является важным фактором невынашивания беременности. Эндометриты ВПГ-этиологии встречаются нечасто, но эти заболевания очень опасны и могут вызвать гибель женщины и плода.
Герпес уретры и мочевого пузыря (герпетический уретрит)
Герпетический уретрит у женщин субъективно проявляется болями и резями в начале мочеиспускания, частыми позывами к мочеиспусканию. У 4,8% женщин имеет место очень болезненное мочеиспускание, или задержка мочеиспускания в результате инфекции уретры и слизистой оболочки мочевого пузыря. Нормализация функции мочевого пузыря у больных с задержкой мочеиспускания обычно происходит в течение 6–10 дней.
При осмотре наблюдаются гиперемия наружного отверстия уретры, наличие скудных слизистых выделений; при уретроскопии в передней части уретры иногда удается обнаружить мелкие поверхностные эрозии, катаральное воспаление.
Герпетический цистит
Ведущими симптомами герпетического цистита являются цисталгия, появление болей в конце мочеиспускания, дизурические явления. При герпетическом цистите появляются гематурия (кровь в моче), появление болей в конце мочеиспускания, боли в области мочевого пузыря. У женщины это может быть первым и единственным признаком ВПГ-инфицирования мочеполовой сферы. Он нередко возникает в первые 1-3 месяца после начала половой жизни или после смены полового партнера.
Герпес анальной области и прямой кишки
Очаг поражения в анальной области обычно представляет собой рецидивирующую трещину, что нередко является поводом для диагностических ошибок. Такие больные с ошибочным диагнозом "трещина заднего прохода" попадают к хирургам. Зудящая форма герпеса ануса и герпетическое поражение геморроидальных узлов, также трудны для диагностики.
Поражение анальной области может возникнуть первично как самостоятельное заболевание или вторично – в результате затекания отделяемого влагалища и мацерации слизистой оболочки ануса при наличии у пациентки герпетического кольпита, сопровождающегося обильной экссудацией.
При поражении сфинктера и слизистой оболочки ампулы прямой кишки (герпетический проктит) больных беспокоят зуд, чувство жжения и болезненность в очаге поражения, возникают мелкие эрозии в виде поверхностных трещин с фиксированной локализацией, кровоточащие при дефекации. При ректоскопии определяется катаральное воспаление, иногда эрозии.
Герпес внутренних гениталий - субклиническая и бессимптомная формы.
Для субклинической формы герпеса внутренних гениталий (влагалища, матки, яичников и т.д.) типично отсутствие у пациентки жалоб, иногда имеются указания на периодически появляющиеся необильные слизистые выделения из влагалища. При гинекологическом осмотре симптомы воспаления не выявляются. При динамическом лабораторном исследовании мазков отделяемого канала шейки матки, влагалища и уретры периодически выявляется повышенное количество лейкоцитов (до 200–250 и выше в поле зрения), свидетельствующее о наличии воспалительного процесса. При вирусологическом исследовании мазков методом иммунофлюоресценции в лейкоцитах определяется антиген ВПГ.
Бессимптомная форма герпеса внутренних гениталий характеризуется отсутствием у больных каких-либо жалоб на половую сферу, объективных клинических данных, подтверждающих воспаление. При лабораторном исследовании отделяемого урогенитального тракта выделяется ВПГ, в то время как в мазках признаков воспаления (лейкоцитоза) нет. Бессимптомная форма герпеса внутренних гениталий выявляется у 20–40% женщин, страдающих РГГ ягодицы и бедра. Это важное обстоятельство необходимо учитывать при планировании беременности у женщин с этой формой РГГ в связи с существующей вероятностью развития во время беременности осложнений ВПГ-инфекции.
Согласно данным литературы, у 83,6% женщин, страдающих не поддающимися терапии кольпитами и лейкоплакией шейки матки, ВПГ является одним из факторов заболевания. Доказано, что ВПГ может быть причиной развития эндометрита и сальпингоофорита.
Герпетический вульвовагинит
У женщин часто встречаются герпетический вульвовагинит, особенностью течения которого является нередкое присоединение отека пораженной области. Вирус герпеса могут изолированно поражать вульву и влагалище. Заражение происходит от больных. Герпетический вульвовагинит проявляется мелкими пузырьками на гиперемированной вульве. Пузырьки содержат прозрачную, а при присоединении вторичной инфекции — гнойную жидкость. Через 5—7 дней пузырьки вскрываются с образованием эрозий и язвочек, которые покрываются струпом. В начале заболевания выражены жжение, боли и зуд в области вульвы. Общие симптомы включают головную боль, озноб, повышение температуры тела.
Генитальный герпес во время беременности
Заболевание ВПГ женщин во время беременности может явиться причиной гибели плода, мертворождения, преждевременных родов. Герпесвирусы вызывают до 30% спонтанных абортов на ранних сроках беременности и свыше 50% поздних выкидышей, занимают второе место после вируса краснухи по тератогенности (развитие уродств плода).
Тяжелейшие формы неонатального герпеса развиваются при инфицировании новорожденного вирусом простого герпеса в родах. При первичном ГГ у матери инфицируется от 30% до 80% детей, при рецидивирующем герпесе – 3–5%. Инфицирование плода во время родоразрешения, если у матери в конце беременности имели место герпетические высыпания, происходит у 50% женщин, больных РГГ; при этом у 60–80% инфицированных детей развивается энцефалит.
Герпес менструальный
Менструальный герпес — это генитальный герпес (ГГ) с монотонным типом рецидивирования и тяжелым течением, характеризующийся ежемесячными обострениями инфекционного процесса до, во время или после менструации. Такое течение заболевания может стать для женщины сильнейшим психотравмирующим фактором, ограничивающим ее социальную активность и снижающим качество жизни.
Этот вариант ГИ является сложным для лечения. Поэтому разработка адекватных и эффективных способов лечения и профилактики рецидивов у больных с данными формами ГГ остается актуальной. Европейские стандарты лечения пациенток предусматривают длительную (годами) супрессивную терапию противовирусными препаратами , что не исключает повторного рецидирования ГГ и бессимптомного вирусовыделения, появления побочных эффектов и резистентности вирусов герпеса к лекарственной терапии.
Читайте также:

