Для безжелтушной формы гепатита не характерно
Обновлено: 23.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирусный гепатит Е: причины появления, симптомы, диагностика и способы лечения.
Определение
Гепатит Е — это острое (реже хроническое) инфекционное воспалительное заболевание, вызванное вирусом гепатита Е – одноцепочечным РНК-вирусом. Вирус гепатита Е входит в семейство Hepeviridae, а штаммы, которыми могут инфицироваться люди, принадлежат к роду Orthohepevirus и включают 4 основных генотипа:
- 1 и 2 — опасны только для человека и имеют фекально-оральный путь передачи (обычно через загрязненную воду);
- 3 и 4 — есть также у животных (домашних свиней, диких кабанов, оленей, моллюсков), т.е. вирус может передаваться от них людям. Генотип 4 также встречается у кроликов и верблюдов. Эти штаммы вызывают хронические формы заболевания.
Причины появления гепатита Е
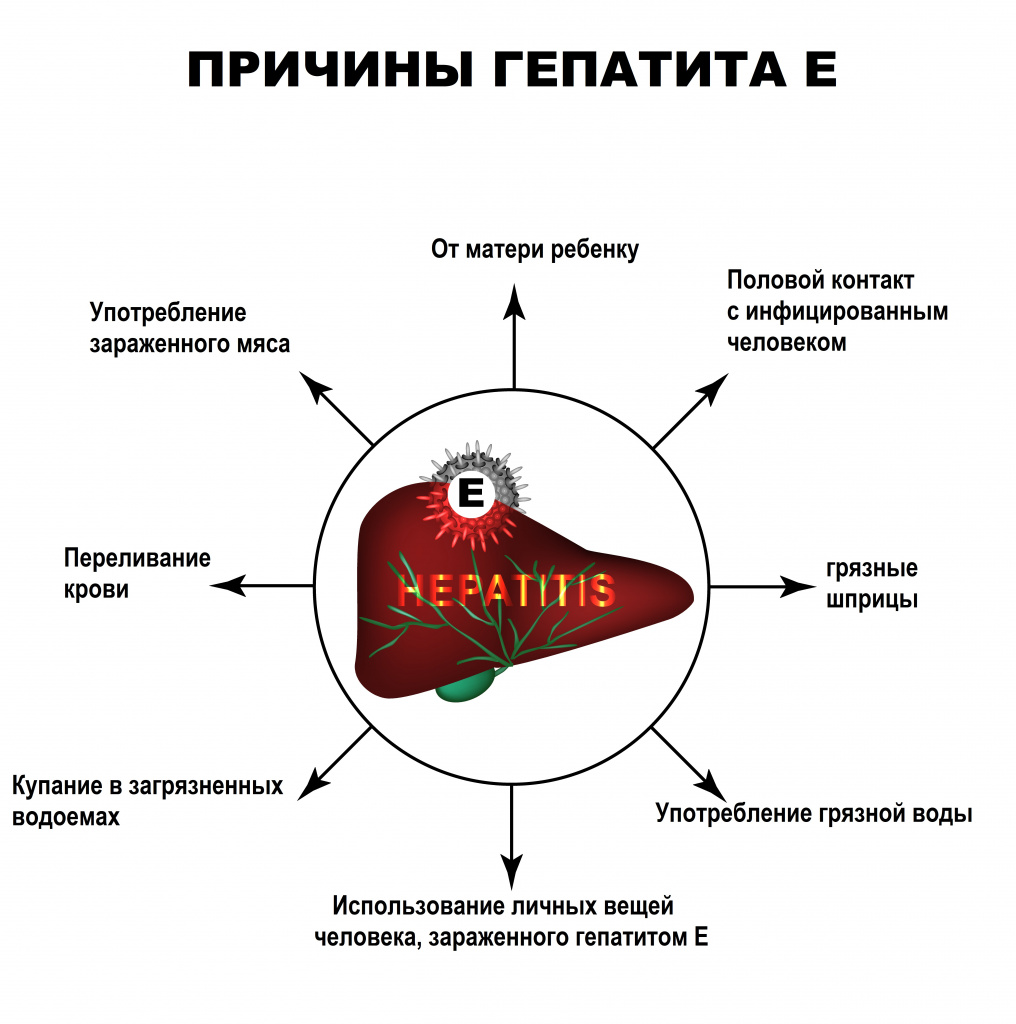
Источник инфекции — вирусоноситель или человек, который уже болен одной из форм гепатита Е, в особенности острой. Вирус распространяется с последней недели инкубационного периода и до 30 дней от начала заболевания. В окружающую среду вирус выделяется с экскрементами инфицированных людей. Реже человек заражается при употреблении сырого или недостаточно термически обработанного зараженного мяса свиней, оленей, моллюсков, а также при прямом контакте с ними.
Вирус длительно сохраняется в воде и при отрицательных температурах, хорошо себя чувствует в желудочно-кишечном тракте человека.
Вирус длительно сохраняется в плохо прожаренном мясе. При нагревании воды до 71°C погибает в течение 20 минут, при кипячении — практически мгновенно. Вирус быстро разрушается под действием хлорсодержащих дезинфицирующих средств.
Вирус провоцирует дегенеративные изменения в гепатоцитах, в том числе, вызывая их гибель по типу баллонной дистрофии — переполнения клетки жидкостью.
- фекально-оральный — через обсемененную вирусом кожу рук (контактно-бытовой путь), питьевую воду или пищу;
- парентеральный — при переливании крови (встречается редко);
- половой путь — при орально-анальном контакте;
- вертикальный — от матери к плоду.
Восприимчивость к гепатиту Е высокая, преимущественно болеют люди в возрасте 15-44 лет. К группе повышенного риска относятся:
- ветеринарные работники, работники животноводческих комплексов, охотники, жители сельской местности, занимающиеся выращиванием поросят;
- сотрудники коммунально-хозяйственных служб;
- люди с иммунодефицитными состояниями;
- пациенты, проходящие иммуносупрессивную терапию на фоне трансплантации органов;
- туристы и лица, прибывшие из стран, расположенных в эндемичных по гепатиту Е регионах мира;
- пациенты с комбинированной соматической патологией (сахарным диабетом, ишемической болезнью сердца, аутоиммунным гепатитом, а также находящиеся на гемодиализе) или хронической вирусной патологией печени (вирусными гепатитами В и С);
- лица, страдающие алкоголизмом.
Случаи хронического течения отмечены у лиц с угнетенным иммунитетом, особенно у реципиентов донорских органов, принимающих иммуносупрессивные препараты. Тем не менее, хроническая форма гепатита Е остается редким явлением.
Классификация заболевания
По клиническим признакам выделяют два варианта заболевания:
- безжелтушная форма — до появления симптомов или при освобождении организма от вируса и формировании стойкого иммунитета;
- желтушная форма — при нарастании симптомов.
- легкая;
- среднетяжелая;
- тяжелая;
- фульминатная (молниеносная, гепатит у беременных).
- с выздоровлением (полным, с остаточными явлениями);
- с хронизацией процесса;
- с неблагоприятным прогнозом (у беременных).
Как и в случае гепатита А, заболевание обычно протекает в бессимптомной и субклинической формах. Болезнь начинается постепенно, инкубационный период длится от 2 до 10 недель. Период выделения вируса начинается за несколько дней до развития признаков заболевания и продолжается 3–4 недели.
При возникновении явных клинических признаков преобладают случаи легкого и среднетяжелого течения.
Симптоматика медленно нарастает: появляется немотивированная слабость, тошнота, возможна рвота, снижение аппетита, повышение температуры до 38,0°С, дискомфорт и тяжесть в правом подреберье и боль в суставах.
Вслед за этими симптомами через 3-7 дней наступает желтушный период, который длится до одного месяца и сопровождается пожелтением кожи и слизистых оболочек, потемнением мочи и обесцвечиванием кала. Общее состояние больных не улучшается, сохраняется плохое самочувствие, выраженный дискомфорт в правом подреберье, увеличенные размеры печени и селезенки, желтушность кожных покровов, нарастает кожный зуд.
При неосложненном и нетяжелом течении гепатит Е медленно регрессирует в течение нескольких недель. Как правило, человек полностью выздоравливает, но иногда развиваются непродолжительные остаточные явления в виде астении и дискомфорта в правом подреберье.
Клинические симптомы хронической формы заболевания выражены нечетко. Чаще выявляется усталость, боль в животе, тошнота, диарея, потеря веса, возможен кожный зуд, артралгии, лихорадка. Желтуха встречается нечасто.
В редких случаях и острый, и хронический гепатит Е могут иметь неврологические проявления. Причем диапазон этих проявлений достаточно широк: синдром Гийена–Барре (острое неврологическое заболевание, которое сопровождается нарушением чувствительности в руках и ногах, мышечной слабостью и иногда параличом), паралич Белла, невралгические амиотрофии, острый поперечный миелит, острый менингоэнцефалит, воспалительные полирадикулопатии, двусторонний плечевой неврит, энцефалит и атаксия.
Диагностика гепатита Е
Заболевание диагностируется путем выявления антител к вирусу гепатита Е с помощью серологических тестов:
-
антитела класса IgG к вирусу гепатита Е;
Серологический маркёр гепатита Е. Специфический маркёр этого гепатита - антитела класса IgG. Эти антитела характерны для острого периода заболевания. Выявляются в крови после появления желтухи. Чувствительность теста (по данным серологического обследования пациентов с установленной виремией) соста.
Что такое гепатит А (болезнь Боткина)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит А (Hepatitis A viruses, HAV) — острое инфекционное заболевание, вызываемое вирусом гепатита А, клинически характеризующееся синдромом общей инфекционной интоксикации, синдромом нарушения пигментного обмена, синдромами энтерита, холестаза, увеличением печени и в некоторых случая селезёнки, сопровождающееся нарушением функции печени, преимущественно доброкачественного течения.

Этиология
семейство — пикорнавирусы (Picornaviridae)
вид — вирус гепатита А (HAV)

Во внешней среде очень устойчив: при температуре окружающей среды около 4°C сохраняется несколько месяцев, при 2°C — несколько лет, при замораживании очень длительно, при комнатной температуре — несколько недель. В растворе хлорсодержащих средств (0,5-1 мг/л) гибнет в течение часа, при 2,0-2,5 мг/л — в течение 15 минут, ультрафиолетовое облучение приводит к гибели в течение минуты, при кипячении сохраняется до 5 минут. В кислой среде желудка не погибает.
Наиболее значимым маркером вирусного гепатита А являются антитела класса М (анти-HAV IgM), которые образуются в начальный период заболевания и выявляются до 5 месяцев. Появление анти-HAV IgG (маркера перенесённой ранее инфекции) начинается с 3-4 недели заболевания. Антиген вируса выявляется в каловых массах за 7-10 дней до начала манифестных (явно выраженных) проявлений болезни. [1] [2] [4]
Эпидемиология
Заражение гепатитом А происходит при контакте с источником инфекции — живым человеком (больной различными формами заболевания и вирусоноситель). Больные с типичными формами являются главным источником распространения вируса (от конца скрытого и всего желтушного периодов).
Ежегодно в мире регистрируется примерно 1,5 млн случаев заболевания (количество субклинических и бессимптомных форм сложно даже представить). Смертность по миру в 2016 г., по данным ВОЗ, составила 7134 человек [10] .
Условно существует территориальное распределение по уровням инфицирования населения: высокий, средний и низкий.
Районы с высоким уровнем инфицирования это преимущественно Юго-Восточная Азия, Средняя Азия, Африка, Центральная Америка (плохие санитарные условия и низкий доход) — большинство населения к периоду взросления уже переболели и имеют иммунитет, вспышки болезни встречаются редко.
Районы со средним уровнем инфицирования — страны с переходной экономикой, развивающиеся, имеющие различия в санитарно-гигиенических условиях на территории одного региона, например Россия (большая часть населения к периоду взросления не болела и не имеет иммунитета к вирусу, возможны большие вспышки болезни).
Районы с низким уровнем инфицирования — развитые страны с высоким уровнем дохода и хорошими санитарно-гигиеническими условиями, например США, Канада, Европа, Австралия. Большинство людей не имеет иммунитета и не болела, вспышки случаются редко и чаще среди групп риска [7] .
В окружающую среду вирус выделяется преимущественно с фекалиями.
Механизм передачи: фекально-оральный (пути — водный, контактно-бытовой, пищевой), парентеральный (редко при переливании крови), половой (орально-анальный контакт).
Восприимчивость населения высокая.
Факторы риска заражения:
- высокая скученность населения;
- несоблюдение правил личной гигиены и правил хранения, обработки и приготовления продуктов питания;
- неудовлетворительное состояние объектов водоснабжения;
- бытовой очаг заболевания.
Кто находится в группе риска
- путешественники (особенно в страны жаркого климата и с плохими социальными условиями);
- гомосексуалисты;
- люди, употребляющие наркотики (любые), алкоголики;
- медработники (непривитые и не болевшие);
- бездомные;
- люди, имеющие постоянные контакты (в силу профессии или иных причин) с мигрантами из неблагополучных по гепатиту А регионов.
Характерна осенне-весенняя сезонность, повышенная привязанность к жарким южным регионам.
Иммунитет после перенесённого заболевания стойкий, пожизненный, то есть повторно заболеть нельзя [1] [3] [4] [7] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита А
Заболевание начинается постепенно. Инкубационный период гепатита А протекает 7-50 дней.
Синдромы вирусного гепатита А:
- общей инфекционной интоксикации;
- нарушения пигментного обмена (желтуха);
- энтерита (воспаление слизистой тонкой кишки);
- холестаза (уменьшение количества желчи, поступающей в двенадцатиперстную кишку);
- гепатолиенальный (увеличение печени и селезёнки);
- отёчный;
- нарушения функции печени.
Типичное течение болезни — это желтушная форма болезни средней степени тяжести (устаревшее название — желтуха или болезнь Боткина).
Начальный период болезни (преджелтушный) имеет продолжительность от 2 до 15 дней и может протекать по нескольким вариантам:
При осмотре обнаруживается увеличение печени и, в меньшей степени, селезёнки, чувствительность края печени, повышение ЧСС (пульса), носовые кровотечения. В конце периода моча темнее, а кал становится светлее.
Следующий период (желтушный) длительностью около 7-15 дней характеризуется снижением выраженности симптомов предшествующего периода (то есть с появлением желтухи самочувствие улучшается). Усиливается желтушное окрашивание склер, кожных покровов и слизистой оболочки ротоглотки. Моча приобретает цвет тёмного пива, кал белеет. Присутствует общая слабость, недомогание, плохой аппетит, чувство тяжести и переполненности в правом подреберье, больной расчёсывает себя из-за зуда кожи (лихенификация), появляются петехии (мелкие кровоизлияния) на коже.

При врачебном исследовании выявляется увеличение печени и селезёнки, явственно положителен симптом Ортнера (болезненность при поколачивании ребром ладони по правой рёберной дуге), гипотония (может быть и нормотония), токсическая брадикардия (снижение ЧСС), появляются периферические отёки, возможны боли в суставах (артралгии).
Далее при благоприятном течении заболевания (которое наблюдается в большинстве случаев) происходит регресс клинической симптоматики, осветление мочи и потемнение кала, более медленное спадение желтушности кожи, склер и слизистых оболочек.
Под нетипичным течением болезни подразумеваются лёгкие безжелтушные формы гепатита А (отсутствие симптомов или лёгкая слабость без желтухи, тяжесть в правом подреберье), фульминантные формы.
Факторы, увеличивающие риск тяжёлого течения гепатита А:
Последствия для беременных
У беременных гепатит А протекает в целом несколько тяжелее, чем у небеременных. Примерно в 36 % случаев возможно развитие слабости родовой деятельности, преждевременные роды (31-37 неделя) и послеродовые кровотечения. Вирус не проникает через плаценту, то есть какого-то специфического действия на плод не оказывает. В грудном молоке вирус не содержится [1] [2] [4] [7] .
Патогенез гепатита А
Воротами для проникновения вируса является слизистая оболочка органов желудочно-кишечного тракта, где происходит его первичное размножение в эндотелиальной выстилке тонкого кишечника и мезентериальных лимфоузлах.

Далее происходит гематогенное распространение вирусных частиц и проникновение их в печень, где они локализуются в ретикулогистиоцитарных клетках Купфера и гепатоцитах. В результате этого происходит повреждение клеток:
- проникновение вируса в клетку;
- захват лизосомой;
- разрушение белковой оболочки вируса;
- сборка белков по программе вирусной РНК;
- встраивание этих белков в цитолемму клетки;
- образование патологических пор в оболочке клетки;
- поступление внутрь клетки ионов натрия и воды;
- баллонная дистрофия (разрушение ультраструктур клетки и образование крупных вакуолей) с последующим некрозом (его объём, как правило, ограничен);
- гибель клетки и лимфоцитарная иммунная реакция, приводящая к основному объёму поражения.

В дальнейшем вирус попадает в желчь, с ней он проникает в кишечник и выводится в окружающую среду с фекалиями. Вследствие компетентных реакций иммунной защиты размножение вируса заканчивается, и он покидает организм больного. [2] [3] [4]
Классификация и стадии развития гепатита А
По степени разнообразия проявлений выделяют две формы гепатита А:
- клинически выраженная (желтушная, безжелтушная, стёртая);
- субклиническая (инаппарантная).
По длительности течения также выделяют две формы гепатита А:
- острая циклическая (до трёх месяцев);
- острая затяжная (более трёх месяцев).
Степени тяжести гепатита А:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная).
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), заболевание подразделяют на три вида:
- В15. Острый гепатит А;
- В15.0. Гепатит А с печёночной комой;
- В15.9. Гепатит А без печёночной комы. [2][4]
Осложнения гепатита А
Заболевание может привести к следующим осложнениям:
- печёночная кома (дисфункция центральной нервной системы, связанная с тяжёлым поражением печени — встречается крайне редко);
- холецистохолангит (выраженные боли в правом подреберье, нарастание желтухи и зуда кожи);
- гемолитико-уремический синдром, преимущественно у детей (гемолитическая анемия, тромбоцитопения, острая почечная недостаточность);
- развитие аутоиммунного гепатита I типа.
Гепатит А не приводит к формированию хронических форм, однако из-за выраженного воспалительного процесса возможно появление длительных резидуальных (остаточных) явлений:
- дискинезия (нарушение моторики) желчевыводящих путей;
- постгепатитная гепатомегалия (увеличение размеров печени из-за разрастания соединительной ткани);

- постгепатитный синдром (повышенная утомляемость, аснено-невротические проявления, тошнота, дискомфорт в правом подреберье). [1][5]
Диагностика гепатита А
Методы лабораторной диагностики:
- Клинический анализ крови — нормоцитоз или лейкопения, лимфо- и моноцитоз, нейтропения, СОЭ в норме или снижена.
- Биохимический анализ крови — повышение общего билирубина и в большей степени его связанной фракции (реакция Эрлиха), повышение аланинаминотрансферазы и аспартатаминотрансферазы, снижение протромбинового индекса, повышение тимоловой пробы (снижение альбуминов и повышение гамма-глобулинов), повышение гамма-глутамилтранспептидазы, щелочной фосфатазы и другие показатели.
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина. Ранее, особенно в вооруженных силах, для выявления больных на начальной стадии практиковалось использование пробы Разина: утром производится опускание индикаторной полоски в мочу (при наличии уробилина она меняет цвет), и военнослужащий с подозрением на заболевание госпитализировался для углублённого обследования. Тест на уробилин становится положительным в самом начале заболевания — в конце инкубационного периода из-за болезни печёночной клетки.
- Серологические тесты — выявления анти-HAV IgM и анти-HAV IgG методом ИФА (иммуноферментного анализа) в различные периоды заболевания и HAV RNA с помощью ПЦР-диагностики (полимеразной цепной реакции) в острый период.
- Ультразвуковое исследование органов брюшной полости — увеличение печени и иногда селезёнки, реактивные изменения структуры печёночной ткани, лимфаденопатия ворот печени.
Обследование лиц, бывших в контакте с больным
Лица, контактирующие с больным вирусным гепатитом А, подлежат осмотру врачом-инфекционистом с последующим наблюдением до 35 дней со дня разобщения с больным. Наблюдение включает термометрию, осмотр кожных покровов, определение размеров печени и селезёнки, а также лабораторное обследование (АЛТ, общий билирубин, антитела классов М и G к вирусу гепатита А вначале и через три недели от первичного обследования).
Дифференциальная диагностика проводится со следующими основными заболеваниями:
- в начальный период: ;
- гастрит, гастроэнтероколит;
- полиартрит;
- энтеровирусная инфекция;
- в желтушный период: ;
- псевдотуберкулёз; ;
- желтухи другой этиологии (гемолитическая болезнь, токсические поражения, опухоли ЖКТ и другие заболевания);
- гепатиты другой этиологии (вирусные гепатиты В, С, Д, Е и другие, аутоиммунные гепатиты, болезнь Вильсона — Коновалова и т.п.) [1][2][3][4][9] .
Лечение гепатита А
Этиотропная терапия (направленная на устранение причины заболевания) не разработана.
Медикаменты
В зависимости от степени тяжести и конкретных проявлений назначается инфузионная терапия с глюкозо-солевыми растворами, обогащёнными витаминами. Показано назначение сорбентов, препаратов повышения энергетических ресурсов, при необходимости назначаются гепатопротекторы, в тяжёлых случаях — гормональные препараты, препараты крови, гипербарическая оксигенация и плазмаферез.

Нужна ли госпитализация
В случае лёгких форм гепатита А лечение может проводиться на дому (при наличии условий). Госпитализация потребуется, начиная со среднетяжёлых форм, лицам групп риска по тяжёлому течению, пациентам с осложнёнными формами, беременным и детям. Каких-либо особенностей при дальнейшем лечении вирусного гепатита А у детей нет.
Режим постельный или полупостельный. При гепатите А нарушаются процессы образования энергии в митохондриях, поэтому предпочтителен длительный отдых.
Лечение в стационаре и выписка
Лечение гепатита А проходит в инфекционном отделении больницы. Выписка пациентов происходит после появления стойкой и выраженной тенденции к клиническому улучшению, а также улучшения лабораторных показателей.
Критерии выписки больных:
- стойкая и выраженная тенденция к клиническому улучшению (отсутствие интоксикации, уменьшение размеров печени, регресс желтухи);
- стабильное улучшение лабораторных показателей (нормализация уровня билирубина, значительное снижение уровня АЛТ и АСТ).
При неосложнённых формах реконвалесценты (выздоравливающие больные) подлежат наблюдению в течении трёх месяцев с осмотром и обследованием не реже одного раза в месяц. [2] [3] [6]
Физиотерапия
В фазе реконвалесценции, особенно при затяжных формах болезни, возможно применение физиотерапевтических методов лечения:
- грязевых аппликаций на область правого подреберья;
- акупунктуры;
- массажа проекции области печени, желчного пузыря, желчевыводящих протоков.
Диета
Показана диета № 5 по Певзнеру — механически и химически щадящая, употребление повышенного количества жидкости и витаминов, запрет алкоголя. Исключается острое, жареное, копчёное, ограничивается кислое и соль. Все блюда готовятся на пару, тушатся, отвариваются и подаются только в тёплом виде.
Прогноз. Профилактика
Прогноз заболевания, как правило, благоприятный. Пациенты выздоравливают спустя 1-3 месяца после выписки из стационара. В редких случаях заболевание приобретает затяжной характер.
Критерии излеченности:
- отсутствие интоксикации;
- полная нормализация уровня билирубина, АЛТ и АСТ;
- нормализация размеров печени и селезёнки;
- появление в крови антител к вирусу гепатита А класса G (Anti-HAV-IgG).
Неспецифические мероприятия, позволяющие снизить количество случаев инфицирования:
- обеспечение условий и факторов потребления безопасной питьевой воды (водоснабжение);
- обеспечение и контроль за соблюдением утилизации сточных вод (канализационное хозяйство);
- контроль за качеством обследования персонала, связанного с пищевой промышленностью;
- контроль и соблюдение технологии хранения, приготовления и транспортировки пищевых продуктов и воды.
К личным профилактическим мерам относится тщательное мытьё рук после посещения туалета, смены подгузников, а также перед приготовлением или приёмом пищи.
Вакцинация
Специфическим профилактическим мероприятием является проведение иммунизации против гепатита А: практически у 100% привитых двукратно людей вырабатывается стойкий иммунитет, предотвращающий развитие заболевания. Вакцинация — это самый лучший способ предотвратить заражение.
Вирусный гепатит A (болезнь Боткина) – острая антропонозная, циклически протекающая вирусная инфекция с преимущественным фекально-оральным механизмом заражения, поражением печени и, в клинически выраженных случаях, – интоксикационным синдромом и желтухой.
Вирус гепатита A считается одной из самых частых причин инфекционных заболеваний c фекально-оральным механизмом распространения.
Этиология
Возбудитель – вирус гепатита A (HAV – в английской аббревиатуре) – РНК-содержащий энтеровирус типа 72, относится к роду Enterovirus семейства Picornaviridae.
Во внешней среде он отличается большей устойчивостью в сравнении с типичными пикорнавирусами. Он сохраняет свою жизнеспособность в течение нескольких лет при окружающей температуре 20ºC, нескольких месяцев при температуре 4ºC, нескольких недель при температуре жилой комнаты.
Инактивация вируса происходит при кипячении в течение 5-ти минут. Вирус чувствителен к формалину и ультрафиолетовому облучению, обладает относительной устойчивостью к хлору, не инактивируется хлороформом и эфиром; кислотоустойчив и продолжительно сохраняется в воде и продуктах питания, канализационных стоках, на поверхности различных бытовых предметах.
Известен только один серологический тип вируса гепатита A, изоляты вируса подразделяются на семь генотипов, из них I, II, III, VII вызывают заболевание у человека.
Эпидемиология
В регионах с высоким показателем распространения инфекции, к которым относятся развивающиеся государства, отличающиеся неудовлетворительными санитарными условиями, отсутствием гигиенической культуры, около 90% детей до 10-ти летнего возраста переболевают гепатитом A и приобретают иммунитет. В подобных регионах эпидемии возникают нечасто и заболеваемость среди взрослого населения невысокая.
В регионах со средним показателем распространенности инфекции, к которым относятся государства с переходной экономикой и лучшими санитарными условиями, детям зачастую удается избежать заражения гепатитом A, что, в свою очередь, приводит к более высокому уровню заболеваемости среди взрослого населения. Не исключаются значительные вспышки заболеваемости.
В регионах с невысоким показателем распространённости инфекции, к которым относятся развитые государства с удовлетворительными санитарными и гигиеническими условиями, показатели заболеваемости относительно невысокие. Заболевание возникает в различных возрастных группаху лиц, пребывающих на территориях с высокой эндемичностью, а также в ограниченных группах населения, таких как замкнутые религиозные общины, воинские коллективы.
Резервуаром инфекции считаются больные с безжелтушной, субклинической инфекцией или больные в инкубационном, продромальном периодах и в начальной фазе периода разгара болезни, в испражнениях которых выявляются HAV или антигены HAV.
Преобладающий механизм заражения вирусом гепатита A – фекально-оральный, осуществляемый посредством водного, пищевого и контактно-бытового путей передачи. Распространение вируса через воду может приводить к эпидемическим вспышкам вирусного гепатита A.
Восприимчивость к вирусу высокая, преимущественно заболевают дети в возрасте 3–12 лет и лица молодого возраста.
Отмечается также повторяющееся увеличение заболеваемости спустя 3–5, 7–20 лет, что, скорее всего, зависит от изменения иммунной структуры популяции хозяев вируса. Сезонное увеличение численности больных фиксируется в летне-осенний период.
Патогенез
Вирус гепатита внедряется в организм человека через слизистую оболочку желудочно-кишечного тракта. Его размножение осуществляется в эндотелиальных клетках тонкой кишки, мезентериальных лимфоузлах, после чего с током крови вирус заносится в печень, где проникает в ретикулогистиоцитарные клетки Купфера, гепатоциты, что сопровождается их повреждением.
Внедрение вируса в гепатоциты и его репликация сопровождается изменением внутриклеточных метаболических процессов, в том числе и в мембранах. В последующем возбудитель поступает в кишечник с желчью и затем с фекалиями удаляется из организма.
Вирус гепатита отличается достаточно высокой иммуногенностью и уже с первых суток болезни индуцирует специфическую сенсибилизацию лимфоцитов. Анти-HAV совместно с лимфоцитами-киллерами вызывают антителозависимую деструкцию гепатоцитов.
Формирование иммунного ответа сопровождается очищением организма от возбудителя, совпадающего, как правило, с возникновением желтухи. В некоторых случаях на фоне предшествовавших вирусных поражений печени, при длительной интоксикации алкоголем, наркотиками, токсичными лекарственными фармпрепаратами, а также у ослабленных лиц, особенно при смешанных инфекциях, возможны молниеносные, коматозные формы болезни с возникновением острого некроза печени.
Клиническая картина
Инкубационный период длится от 7-ми до 50-ти дней (чаще 15–30 дней).
Преджелтушный период
Для HAV характерен начальный (преджелтушный период), длительность которого составляет 4–7 дней.
Преджелтушный период наиболее часто имеет гриппоподобное течение, в более редких случаях – диспепсическое, астеновегетативное, смешанное или артралгическое течение.
Гриппоподобное начало заболевания отличается нарастанием температуры тела до субфебрильной, что сопровождается головной болью, болью в мышцах и суставах, в редких случаях незначительным насморком, болезненными ощущениями в ротоглотке.
Явления астенизации, диспепсические нарушения выражены незначительно.
Диспепсическое начало преджелтушного периода отличается значительным снижением или отсутствием аппетита, болью и дискомфортными ощущениями в эпигастральной области, правой подреберной области. Не исключается возникновение тошноты и рвоты, учащения стула до 5-ти раз в сутки.
Астеновегетативное начало заболевания отличается постепенно нарастающим общим недомоганием, раздражительностью, повышенной сонливостью, головной болью и головокружением.
Смешанный вариант начала болезни отличается возникновением признаков нескольких синдромов.
Артралгическое начало заболевания отличается невыраженной болью и чувством скованности в коленных суставах.
За 2–3 дня до желтушного окрашивания склер больные могут заметить потемнение мочи до темно-коричневого цвета и обесцвечивание фекалий.
Интенсивность клинических проявлений в преджелтушном периоде имеют прогностическое значение: неоднократная рвота, интенсивная боль в правом подреберье, продолжительная лихорадка указывают на более вероятное тяжелое течение в желтушном периоде и опасность острого массивного некроза печени.
Желтушный период
Желтушный период характеризуется желтушным окрашиванием склер, слизистых оболочек и кожных покровов, которое в течение последующей недели достигает максимального развития. Моча приобретает еще более темное окрашивание, каловые массы полностью обесцвечиваются.
При возникновении желтухи некоторые проявления преджелтушного периода значительно ослабевают или полностью стихают, температура тела нормализуется. Продолжительное время сохраняются общее недомогание, сниженный аппетит и ощущение тяжести в правом подреберье.
Обследование больного позволяет выявить увеличение, повышение плотности и болевой чувствительности края печени, положительный симптом Ортнера. Артериальное давление понижено или нормальное, частота сердечных сокращений урежается.
Тяжесть течения заболевания определяется в соответствии с клиническими проявлениями и лабораторными показателями.
Легкая форма отличается общим удовлетворительным состоянием больного: проявления интоксикации могут отсутствовать или выражены незначительно. Билирубинемия не превышает 100 мкмоль/л, а протромбиновый индекс превышает 60%.
Цвет кожи нормализуется в течение 2–3-х недель, активность АЛТ восстанавливается в течение 1-го месяца.
Среднетяжелая форма отличается симптомами интоксикации (анорексия, общее недомогание, ухудшение сна, тошнота, рвота). Печень увеличивается умеренно. Билирубинемия может колебаться от 100 до 200 мкмоль/л, протромбиновый индекс составляет 50–60%, сулемовый титр – от 1,2 до 1,5 ед.
Желтушность кожных покровов может сохраняться 3–4 недели, повышенная активность АЛТ определяется до 1,5 месяцев. В случаях, когда по основным клинико-лабораторным показателям состояние больного диагностируется как легкое, однако нормализация активности АЛТ превышает 1 месяц, заболевание необходимо рассматривать как среднетяжелое.
С другой стороны, если в самый разгар болезни ведущие клинико-лабораторные показатели соответствуют тяжелому состоянию больного, но желтушный период протекает быстро (до 20-ти дней) и активность АЛТ нормализуется в течение 30-ти дней, более обоснованно относить данную форму гепатита к среднетяжелой.
Тяжелая форма отличается выраженными симптомами общей интоксикации, билирубинемия превышает 200 мкмоль/л, протромбиновый индекс не превышает 50%, сулемовый титр – менее 1,2 ед.
В разгаре заболевания наблюдается общее тяжелое состояние больного, продолжительность желтухи превышает 4 недели, повышенная активность АЛТ сохраняется свыше 1,5 месяцев. Если по общеклиническим симптомам заболевание оценивается как среднетяжелое, но повышение активности АЛТ сохраняется свыше 1,5 месяцев, течение заболевания расценивается как тяжелое.
Молниеносное течение (фульминантная форма) отличается возникновением за несколько часов острой печеночной энцефалопатии. Подобное течение характеризуется быстрым нарастанием печеночной комы (острой печеночной недостаточности), наиболее часто на 4–5-й день от возникновения желтухи. Практически у всех больных развиваются геморрагии в местах инъекций, носовые кровотечения, рвота содержимым, по виду напоминающим кофейную гущу.
Довольно часто отмечается формирование отеков на стопах и в нижней трети голеней. О выраженной деструкции печеночных клеток свидетельствует значительное увеличение активности аминотрансфераз, притом, что АСТ превалирует над АЛТ.
Развитие комы в некоторых случаях завершается смертельным исходом, особенно при отсутствии или неадекватной превентивной интенсивной терапии.
Циклическая форма развивается ориентировочно в 90–95% случаев, в более редких случаях заболевание протекает волнообразно (одно или два обострения на протяжении 1–3-х месяцев от начала заболевания).
Периоды улучшения состояния сменяются обострениями с симптомами периода разгара болезни.
Продолжительный период выздоровления обычно завершается полным выздоровлением. Серьезное нарушение диеты, употребление алкогольных напитков, повышенная физическая активность, наличие иных сопутствующих очагов инфекции могут привести к обострению болезни и изменению лабораторных показателей на характерные для острого периода заболевания.
Не исключается возникновение бессимптомного обострения, только с патологическими изменениями лабораторных показателей без клинических проявлений.
Безжелтушная форма вирусного гепатита в раннем периоде развивается по смешанному астено-диспепсическому варианту. Спустя 2–3 дня возникает субфебрилитет, чувство тяжести в эпигастральной области и правом подреберье, ухудшение аппетита, подташнивание и рвота.
В разгаре болезни усиливается проявление интоксикационного синдрома, тошнота становится более интенсивной, усиливается чувство тяжести в правом подреберье и эпигастральной области.
При осмотре выявляется плотный, болезненный нижний край печени, выступающий на 1–3 см из-под правого подреберья, иногда возникает субиктеричность склер.
Активность аминотрансфераз может повыситься в 3–5 раз с преобладанием показателей АЛТ над АСТ. Нередко выявляется повышение активности лактатдегидрогеназы.
Безжелтушная форма отличается легким течением, и в редких случаях ее длительность может превышать один месяц.
Холестатическая форма отличается выраженной и продолжительной желтухой свыше 30–40 дней, упорным зудом, минимальной интоксикацией, возможным субфебрилитетом с невысокой активностью АЛТ и значительной гипербилирубинемией, высокими показателями щелочной фосфатазы.
Субклиническая форма развивается без клинической симптоматики гепатита, иногда возможно выявить незначительное увеличение печени. Активность трансфераз повышается умеренно.
Субклинические и инаппарантные (обнаружение анти- HAV IgM при полном отсутствии клинико-биохимческих признаков) формы, как и безжелтушные, выявляются в очагах вирусного гепатита A при проведении специальных исследований лиц, которые контактировали с больными желтушной формой.
Диагностика
Диагноз вирусного гепатита A подтверждается при выявлении характерной клинической симптоматики, которая сопровождается лабораторными изменениями (нарастание активности АЛТ, АСТ; увеличение тимоловой пробы и снижение протромбинового индекса); обязательно учитываются сведения о контакте с больным вирусным гепатитом A, употребление необработанной воды из непроверенных источников.
Выявление специфических маркеров вируса гепатита A: анти-HAV IgM, которые возможно обнаружить в остром периоде; анти-HAV IgG, которые возможно обнаружить через 2 недели болезни, а затем в течение многих лет.
Дифференциальная диагностика
Начальный период заболевания и безжелтушные формы гепатита A необходимо дифференцировать от острых респираторных заболеваний, острых кишечных инфекций, заболеваний желудка и гепатобилиарной системы иной этиологии, полиартритами различной этиологии, острого холецистопанкреатита.
Для исключения вирусных гепатитов B и C определяют HBsAg, суммарные анти-HBcor, суммарные анти-HVC методом иммуноферментного анализа.
Лечение
Госпитализации подлежат больные с тяжелым и среднетяжелым течением заболевания; беременные; лица с наличием иных, отягощающих общее состояние заболеваний.
Лечебные мероприятия должны способствовать устранению интоксикации, уменьшению функциональной нагрузки на печень, предупреждению массивного некроза гепатоцитов, что обеспечивается базисной терапией и патогенетической фармакотерапией.
Базисная терапия предусматривает охранительный двигательный режим (продолжительность и степень ограничений определяется тяжестью течения заболевания), диета (исключается черный хлеб, мясо и рыба с повышенной жирностью, термически не обработанные овощи и фрукты, различные рыбные и мясные бульоны, лук, чеснок и специи), прием пищи должен осуществляться 5–6 раз в день. Питание должно быть физиологически полноценным.
Медикаментозная терапия предусматривает:
– дезинтоксикационную терапию (на пике интоксикации внутривенное капельное введение растворов в зависимости от тяжести течения заболевания, пероральное применение энтеросорбентов и фармпрепаратов лактулозы);
– назначение спазмолитических фармпрепаратов для облегчения выделения желчи и уменьшения болевых проявлений;
– назначение желчегонных фармпрепаратов (урсодезоксихолевой кислоты) после восстановления окрашивания стула;
– применение фармпрепаратов, обладающих гепатопротекторным действием;
– глюкокортикоидную терапию при развитии фульминантной формы гепатита и признаков массивного некроза печени или коматозного состояния.
Прогноз
После перенесенного вирусного гепатита A формируется стойкий, возможно пожизненный, иммунитет. Течение заболевания относительно благоприятное (вирусоносительство и хроническое течение не развивается), возникновение злокачественной формы маловероятно.
Диспансерный осмотр реконвалесцентов проводится через 1 месяц после выписки из стационара, при выявлении клинических или биохимических изменений назначается дополнительный осмотр и обследование спустя 3 месяца.
Профилактика
Наиболее важным направлением профилактики является обеспечение обеззараженной водой, безопасными в эпидемическом отношении продуктами питания; обеспечение условий, гарантирующих соблюдение санитарных норм и правил, предъявляемых к заготовке, транспортировке, хранению, технологии приготовления и реализации продуктов питания; соблюдение правил личной гигиены, гигиеническое воспитание детей.
Своевременное выявление, изоляция больных в дожелтушном периоде заболевания, особенно лиц, работающих на предприятиях общественного питания, водообеспечения, в детских дошкольных и общеобразовательных учреждениях.
Применение нормального донорского иммуноглобулина человека с известным содержанием специфических антител с целью повышения невосприимчивости организма к вирусу гепатита A.
Проведение вакцинопрофилактики обеспечивает поствакцинальный иммунитет на протяжении 10 лет.
В эпидемическом очаге при выявлении больного гепатитом A проводят текущую заключительную дезинфекцию, пациента изолируют.
За контактными лицами проводится медицинское наблюдение на протяжении 35-ти дней.
Желтуха — симптом различных заболеваний: окрашивание в жёлтый цвет слизистых оболочек, склер и кожи, обусловленное отложением в них жёлчных пигментов.
Классификация • Надпечёночная • Печёночная (печёночноклеточная) • Подпечёночная (холестатическая).
Обмен билирубина • Непрямой билирубин (несвязанный, неконъюгированный) образуется при распаде Hb в клетках ретикуло-эндотелиальной системы (80%) и других гемсодержащих белков (миоглобина, цитохромов и др.) в печени (20%) •• Непрямой билирубин нерастворим в воде, липотропен, почками не выводится, токсичен, в крови связан с альбумином •• Печёночные клетки поглощают непрямой билирубин из крови и конъюгируют его с глюкуроновыми кислотами (с помощью фермента уридиндифосфатглюкуронилтрансферазы [УДФГТ]) с образованием прямого (связанного, конъюгированного) билирубина •• Прямой билирубин водорастворим, не растворяется в жирах, нетоксичен, может выводиться почками (при циркуляции в крови в больших концентрациях) •• Прямой билирубин выводиться с жёлчью •• В кишечнике под воздействием ферментов бактерий прямой билирубин преобразуется в уробилиногены, которые придают характерную окраску калу. Уробилиногены частично всасываются и по воротной вене попадают в печень, где разрушаются гепатоцитами до ди- и трипирролов. Через средние и нижние прямокишечные вены, анастомозирующие с системой нижней полой вены, уробилиногены попадают в системный кровоток и затем выводятся почками •• У здоровых лиц общий билирубин сыворотки крови в основном представлен непрямым билирубином (не более 20 мкмоль/л), прямой билирубин составляет не более 25% от общего, кал окрашен, в моче присутствуют следы уробилина.
ЭТИОЛОГИЯ
• Надпечёночная желтуха обусловлена усиленным гемолизом эритроцитов •• Отравления веществами, вызывающими гемолиз (например, змеиным ядом, сульфаниламидами, мышьяковистым водородом) •• Переливание несовместимой крови •• Крупные гематомы •• Гемолитическая болезнь новорождённых •• Аутоиммунная гемолитическая анемия •• Наследственные гемолитические анемии (микросфероцитарная анемия Минковского–Шоффара, серповидноклеточная анемия, талассемия и т.д.).
• Печёночная желтуха •• Повреждение гепатоцитов: инфекционный, токсический (лекарства, алкоголь) гепатит, цирроз печени •• Низкая активность УДФГТ у новорождённых (транзиторная желтуха новорождённых) •• Печёночная желтуха может быть наследственной ••• Нарушение транспорта билирубина из гепатоцитов в жёлчь (синдром Дубина–Джонсона) ••• Отсутствие УДФГТ — синдром Криглера–Найара I типа ••• Значительная недостаточность (менее 10% от нормы) УДФГТ — синдром Криглера–Найара II типа ••• Недостаточная активность УДФГТ (синдром Жильбера–Мейленграхта).
• Подпечёночная желтуха развивается при наличии препятствия оттоку жёлчи в двенадцатиперстную кишку •• Камни в жёлчных путях •• Рак желчевыводящих путей и рак головки поджелудочной железы •• Паразитарные поражения печени •• Атрезии желчевыводящих путей.
ПАТОГЕНЕЗ • Все виды желтух объединены одним признаком — гипербилирубинемией, от которой зависит яркость окраски кожи: от светло-лимонного оттенка до оранжево-жёлтого и зелёного или оливково-жёлтого цвета •• Пожелтение кожи и склер начинается при концентрации билирубина более 26 ммоль/л •• Пропитывание кожи пигментом требует времени: при экспериментальной перевязке общего жёлчного протока гипербилирубинемия нарастает через 24 ч, но кожа окрашивается лишь 5–8 дней спустя • Существует 4 основных механизма развития желтухи •• Повышение образования непрямого билирубина (гемолиз) •• Нарушение захвата непрямого билирубина гепатоцитами и его транспорта внутри гепатоцита •• Нарушение процесса конъюгации непрямого билирубина в гепатоцитах •• Нарушение экскреции прямого билирубина из гепатоцита в жёлчный капилляр или обструкция на уровне более крупных желчевыводящих путей.
• Гемолиз •• Концентрация непрямого билирубина в сыворотке крови повышена умеренно (обычно в 2–3 раза), т.к. функции печени не нарушены •• Кал окрашен очень интенсивно (образуется много прямого билирубина и он выводится в жёлчь) •• В моче повышена концентрация уробилина (т.к. уробилиноген в большом количестве всасывается через прямокишечные вены и фильтруется в мочу).
• Гепатиты •• В сыворотке крови повышена концентрация непрямого (нарушение захвата, транспорта и конъюгации) и прямого (нарушение экскреции, разрушение гепатоцитов, нарушение оттока вследствие сдавливания жёлчных протоков в портальных трактах воспалительными инфильтратами) билирубина •• В большинстве случаев в большей степени повышена концентрация прямого билирубина (внутрипечёночный холестаз); нарастание концентрации непрямого билирубина указывает на преобладание некроза гепатоцитов •• Кал обычно обесцвечен, но может быть и не изменен •• Моча тёмная за счёт прямого билирубина (фильтруется в мочу) и уробилиногена (не разрушается в печени, поступает в системный кровоток и фильтруется в мочу).
• Холестаз •• В сыворотке крови повышена концентрация прямого билирубина •• Кал обесцвечен •• Моча тёмная (за счёт фильтрации в мочу прямого билирубина), уробилин в моче отсутствует (т.к. прямой билирубина не поступает в кишечник).
Анамнез • Отягощенный семейный анамнез в отношении анемии, любых проявлений заболеваний печени и желчевыводящий путей • Контакт с больными инфекционным гепатитами, пребывание в эндемичных по гепатитам регионах в течение последних 2 мес, парентеральные вмешательства, введение наркотиков, случайные половые связи в течение последних 6 мес • Работа с гепатотоксичными веществами • Злоупотребление алкоголем • Лечение гепатотоксичными препаратами • Жёлчная колика, желчнокаменная болезнь • Ухудшение общего состояния, уменьшение массы тела.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
• Начало заболевания: с продромального периода (синдром интоксикации, тошнота, рвота, диспепсия — при инфекционных гепатитах), после жёлчной колики (при желчнокаменной болезни), постепенное (при опухолях), после инфекции или переохлаждения (при гемолитических анемиях) • Желтуха при гемолизе неяркая, больной скорее бледен, чем желтушен, при обструкции желтуха с зелёным оттенком, при гепатитах — с оранжевым (при холестатических формах — с зелёным).
• Надпечёночная желтуха •• Спленомегалия преобладает над увеличением печени •• Интенсивная окраска кала •• Проявления анемии.
• Печёночная желтуха •• Увеличение и уплотнение печени с начала заболевания •• Возможен кожный зуд •• Селезёнка иногда увеличена •• При тяжёлых формах могут быть проявления геморрагического синдрома, печёночной энцефалопатии •• Кал обесцвечен на высоте заболевания, моча тёмная •• При хроническом гепатите и циррозе печени — внепечёночные знаки (телеангиэктазии, печёночные ладони), признаки портальной гипертензии, асцит.
• Подпечёночная желтуха •• Кожный зуд, как правило, резко выражен •• Жёлчный пузырь увеличенный и безболезненный при опухолях, при желчнокаменной болезни он может не пальпироваться, однако в его проекции обнаруживают болевую точку •• Печень увеличена •• Кал обесцвечен, моча тёмная •• Признаки основного заболевания.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
• ОАК • Функциональные пробы печени • Определение прямого билирубина и уробилина в моче • Протеинограмма • Подсчёт ретикулоцитов, определение осмотической резистентности эритроцитов, исследование мазка крови, проба Кумбса, пункция костного мозга показаны при подозрении на гемолитическую анемию • Маркёры вирусных гепатитов при печёночной желтухе.
• Надпечёночная желтуха •• Концентрация билирубина в сыворотки крови повышена преимущественно за счёт непрямого билирубина •• Другие показатели функциональных проб печени не изменены •• Ретикулоцитоз •• Осмотическая резистентность эритроцитов может быть снижена •• Возможные изменения формы и размеров эритроцитов •• Признаки раздражения костного мозга.
• Печёночная желтуха •• Концентрация билирубина в сыворотке крови повышена преимущественно за счёт прямого билирубина •• Активность АЛТ в сыворотке крови значительно повышена при остром гепатите, незначительно или умеренно — при хроническом •• При холестатических формах острого гепатита повышены концентрации холестерина, -глутамил транспептидазы, ЩФ •• При тяжёлых формах острого гепатита, циррозе печени содержание альбумина, протромбиновый индекс, результаты сулемовой пробы снижены •• Концентрация иммуноглобулинов и результаты тимоловой пробы могут быть повышены.
• Подпечёночная желтуха •• Концентрация билирубина в сыворотке увеличена преимущественно за счёт прямой фракции •• Концентрации холестерин, ЩФ, g -глутамил транспептидазы в сыворотке крови значительно повышены •• Активность АЛТ в сыворотке крови не изменена, при длительном холестазе умеренно повышена •• ПТИ может быть снижен, после введения менадиона натрия бисульфита повышается •• Повышена концентрация a 2- и b -глобулинов.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ • УЗИ, КТ печени, желчевыводящих путей, поджелудочной железы позволяет диагностировать механическую желтуху, а также выявить пустой жёлчный пузырь (механические препятствия отсутствуют) при холестатической форме острого вирусного гепатита • Обзорная рентгенография грудной клетки позволяет выявить опухоли и их метастазы • При ФЭГДС можно оценить состояние большого дуоденального сосочка и возможность оттока жёлчи через него • Эндоскопическая ретроградная холангиопанкреатография или чрескожная чреспечёночная холангиография показаны при сомнительных результатах УЗИ в случаях, когда предполагается блокада внепечёночных жёлчных путей.
ЛЕЧЕНИЕ определяется этиологией заболевания, вызвавшего желтуху — см. Анемия гемолитическая, Анемии гемолитические аутоиммунные, Анемия серповидноклеточная, Гепатит вирусный острый, Гепатит вирусный хронический, Цирроз печени, Болезнь желчнокаменная.
МКБ-10 • P58 Неонатальная желтуха, обусловленная чрезмерным гемолизом • P59 Неонатальная желтуха, обусловленная другими и неуточнёнными причинами • D58 Другие наследственные гемолитические анемии • D59 Приобретённая гемолитическая анемия • A27.0 Лептоспироз желтушно-геморрагический •• E80 Нарушения обмена порфирина и билирубина • P55 Гемолитическая болезнь плода и новорождённого • B15 Острый гепатит A • B16 Острый гепатит B • B17 Другие острые вирусные гепатиты • B18 Хронический вирусный гепатит • B19 Вирусный гепатит неуточнённый
ПРИЛОЖЕНИЯ
Желтуха новорождённых семейная — транзиторная наследственная ( r ) форма гипербилирубинемии, начинающаяся с желтухи через 4 дня после рождения и развивающаяся из-за транзиторного дефекта глюкуронилтрансферазы, связанного с наличием ингибиторов его активности в крови матери; может приводить к билирубиновой энцефалопатии и церебральным параличам. Лечение: своевременные заменные переливания крови и фототерапия. Синонимы: негемолитическая транзиторная желтуха новорождённых, Люцея–Дрисколла синдром, Люцея негемолитическая желтуха. МКБ-10. P59 Неонатальная желтуха, обусловленная другими и неуточнёнными причинами.
Желтуха при кормлении грудью (желтуха от материнского молока) — спонтанно преходящая гипербилирубинемия неизвестной этиологии у здоровых детей в неонатальном периоде. Может быть ранней (появляется в течение 3–4 сут после рождения) или поздней (в течение 4–5 дней после рождения) с максимумом проявлений на 10–15 сут. Максимальная концентрация билирубина может достичь 20–30 мг% (340–510 мкмоль/л). Случаев развития билирубиновой энцефалопатии не описано. Диагностический тест: временное прекращение кормления грудью на 24–48 ч. Лечение: фототерапия, фенобарбитал, адсорбенты билирубина. МКБ-10. P59 Неонатальная желтуха, обусловленная другими и неуточнёнными причинами.
Желтуха ядерная — тяжёлая форма желтухи новорождённых с высокой концентрацией неконъюгированного билирубина в крови, отложением билирубина в базальных ганглиях и ядрах ствола мозга, протекающая с выраженным нарушением мозговых функций. Этиология: избыточное содержание непрямого билирубина в крови (свыше 320 мкмоль/л у доношенных и 150–250 мкмоль/л у недоношенных). Причины гипербилирубинемии: несовместимость матери и плода по группам крови; наследственный сфероцитоз, несфероцитарные гемолитические анемии, гемолиз, обусловленный недостатком витамина К3, приёмом нитрофурантоина, сульфаниламидных препаратов и др., кровоизлияния, пилоростеноз, болезнь Хиршспрунга; метаболические и эндокринные нарушения, обструктивные нарушения (синдром Дабина–Джонсона–Ротора, муковисцидоз, опухоли), сепсис, внутриутробные инфекции, респираторный дистресс-синдром новорождённых, тяжёлый эритробластоз плода. Клиническая картина • Окрашенные в жёлтый цвет околоплодные воды • С рождения умеренная желтуха, прогрессирующая с каждым часом • Артериальная гипотензия • Двигательное беспокойство, судороги • Увеличение паренхиматозных органов • Опистотонус, сонливость, плохое сосание, искажённый или отсутствующий рефлекс Моро; поздние проявления (после 6 мес жизни): глухота, параличи, отставание в умственном развитии. Диагностика, лечение, профилактика, прогноз — см. Эритробластоз плода; дополнительно проводят лечение основного заболевания. Синоним: билирубиновая энцефалопатия. МКБ-10. P57 Ядерная желтуха.
Криглера–Найяра синдром (тип I, 218800, r ; тип II, 143500, Â ) — редкое наследственное нарушение, связанное с недостаточностью УДФГТ и проявляющееся неконъюгированной гипербилирубинемией.
• I тип •• В печени полностью отсутствует активность УДФГТ •• Очень высокая концентрация непрямого билирубина в сыворотке крови, развивается ядерная желтуха •• Больные обычно погибают на 1-м году жизни •• Фенобарбитал неэффективен, плазмаферез оказывает временный эффект •• Фототерапия позволяет снизить концентрацию непрямого билирубина в 2 раза •• Энцефалопатия (ядерная желтуха) может развиться в любой момент в течение первых 10–20 лет жизни •• Трансплантация печени приводит к нормализации обмена билирубина, прогноз улучшается • Трансплантацию следует проводить в молодом возрасте, до развития ядерной желтухи.
• II типа •• Активность УДФГТ снижена до 10% и ниже по сравнению с нормальной •• Концентрация непрямого билирубина высокая, но обычно ниже, чем при синдроме Криглера-Найяра I типа •• Фенобарбитал эффективен •• Иногда необходимо сочетанное применение фенобарбитала и фототерапии •• Больные доживают до взрослого возраста.
Сокращения: УДФГТ — уридиндифосфатглюкуронилтрансферазы. Синонимы: желтуха врождённая негемолитическая I типа, гипербилирубинемия негемолитическая с ядерной желтухой. МКБ-10. E80.5 Синдром Криглера–Найара.
Дубина–Джонсона синдром (*237500, дефект гена канальцевого транспортёра органических анионов CMOAT, 10q24 [*601107], r ) — наследственный пигментный гепатоз, обусловленный нарушением транспорта билирубина из гепатоцитов в жёлчь вследствие мутации гена белка, ответственного за гепатобилиарный перенос различных органических анионов; клинически проявляется желтухой с умеренным увеличением содержания в крови прямого билирубина и появлением его в моче; при биопсии печени в гепатоцитах обнаруживают тёмный, буро-оранжевый пигмент (липохром). Лечение: уменьшение билирубинемии фенобарбиталом. Синонимы: Дубина–Джонсона желтуха, желтуха негемолитическая конституциональная с липохромным гепатозом, конъюгационная гипербилирубинемия типа II. МКБ-10. E80.6 Другие нарушения обмена билирубина.
Ротора синдром (*237450, конъюгированная гипербилирубинемия типа I, r ) клинически сходен с синдромом Дубина–Джонсона; в отличие от последнего, при синдроме Ротора отсутствует накопление патологического пигмента в клетках печени, пероральная холецистография часто нормальна, отмечают увеличение экскреции с мочой копропорфирина. МКБ-10. E80.6 Другие нарушения обмена билирубина.
Холестазы редкие • Холестаз с жёлчными камнями, атаксией и нарушением зрения (214980, r ). Клинически: врождённый холестаз, жёлчные конкременты, мозжечковая атаксия, двусторонний птоз, повреждения сетчатки, атрофия зрительного нерва, камптодактилия, желтуха, пруриго. Лабораторно: гигантоклеточный гепатит по результатам биопсии печени • Холестаз внутрипечёночный с нарушением метаболизма тригидроксикопростановой кислоты (*214950, r ). Клинически: врождённая желтуха, внутрипечёночный холестаз, недостаточность жёлчного протока. Лабораторно: отсутствие жёлчных кислот в жёлчи, обнаружение тригидроксипростановой кислоты в жёлчи. Синоним: дефект аллигатора. Примечание. Обычно жёлчные кислоты синтезируются в печени путём гидрогенизации и гидроксилирования стероидного ядра холестерина с окислением боковых цепей. У некоторых низших позвоночных боковые цепи окисляются без гидроксилирования (у аллигаторов тригидроксикопростановая кислота — главный компонент жёлчи) • Холестаз прогрессирующий внутрипечёночный 2 типа (*601847, 2q24, дефект гена PFIC2, r ) — форма тяжёлой холестатической болезни печени; проявляется в грудном возрасте интермиттирующей желтухой и холестазом, быстро прогрессирует к терминальной стадии печёночной недостаточности и смерти в детстве. Клинически: прогрессирующий семейный внутрипечёночный холестаз, перемежающаяся желтуха.
Читайте также:

