Для подтверждения диагноза чумы используют следующие методы
Обновлено: 26.07.2024
Клиника и признаки чумы. Варианты и формы течения чумы
Инкубационный период 3-6 дней, может быть короче. Болезнь начинается остро, иногда внезапно, с сильного озноба, сменяющегося жаром, быстрым подъемом температуры до 40°С. Больные жалуются на сильную головную боль, головокружение, резкую слабость, тошноту, иногда появляется рвота, боль в мышцах. Состояние многих возбужденное, больные говорливы, излишне подвижны, суетливы, возможны бред и галлюцинации. Иногда, напротив, апатичны. Кожные покровы лица гиперемированы, оно одутловатое, глаза инъецированы, походка шатающаяся, речь невнятная, что бывало причиной диагностических ошибок, когда больных чумой в начальной стадии принимали за опьяневшего.
Клиническое течение чумы отличается разнообразием форм. Помимо общетоксического синдрома, вскоре на первый план выходят те или иные ее проявления. Общепринятой классификацией чумы является предложенная Г.П. Рудневым, большим знатоком этой инфекции. Он рассматривает клинику чумы с патогенетических и эпидемиологических позиций, что важно для практики ведения больных чумой и проведения противоэпидемических мероприятий.

Чумной бубон
Различают локальные формы-кожную, кожно-бубонную, бубонную и генерализованные: внутренне диссеминированные (первично-септическая) и внешне диссеминированные (первично-легочная, вторично-легочная, кишечная).
При кожной форме чумы местные изменения проходят стадии пятна, папулы, везикулы, пустулы, язвы. Язва отличается болезненностью, медленным заживлением с образованием рубца.
Характерным признаком бубонной формы является резко болезненный, увеличенный лимфоузел. Наиболее часто при чуме увеличиваются паховые, подмышечные и шейные лимфоузлы; они болезненны, локальная боль появляется в месте будущего бубона гораздо раньше, чем сам бубон. Над бубоном появляется отечность, увеличенные лимфоузлы сливаются в единый конгломерат, резко болезненный. Изменения окраски кожи, приобретающей красный лоснящийся цвет, появляются позднее самого бубона. Бубоны раньше, как правило, самостоятельно вскрывались с образованием втянутого рубца или склерозировались.
При современном лечении они могут рассасываться. В прошлом летальность даже при бубонной форме чумы достигала 40-90%. В настоящее время при антибиотикотерапии все больные выздоравливают.
Первично-септическая форма чумы встречается редко (1-3% случаев). Изменений на коже при этой форме болезни не наблюдается. Болезнь сразу приобретает картину остроразвивающегося сепсиса с быстрым нарастанием токсикоза, возможным появлением менингоэн-цефалита, развитием ТГС и скоротечным течением (1-3 дня). Заканчивается летальным исходом при явлениях ИТШ и комы.
Вторично-септическая форма чумы - следствие бубонной формы, которая быстро переходит в сепсис с прогрессирующей бактериемией и интоксикацией. Для нее характерны вторичные очаги инфекции с выраженными проявлениями геморрагической септицемии. Эта форма отличается большой тяжестью течения и частыми летальными исходами.
Клиника вторичной легочной чумы напоминает описанную картину поражения легких при первичной легочной чуме с той разницей, что ей предшествует развитие прогрессирующей бубонной формы, когда возникает гематогенная генерализация инфекции.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Брюшной тиф: причины появления, симптомы, диагностика и способы лечения.
Определение
Брюшной тиф – это острое инфекционное заболевание, проявляющееся лихорадкой и симптомами интоксикации. Его возбудителями являются бактерии Salmonella Typhi, которые обнаруживаются в воде, мясных и молочных продуктах. В организме человека бактерии начинают выделять эндотоксин, который вызывает симптомы заболевания.
Бактерии чрезвычайно устойчивы к неблагоприятным факторам окружающей среды, резким перепадам температуры, но при этом они погибают при кипячении.
Причины появления брюшного тифа
Источниками инфекции чаще всего являются больные люди или носители бактерий.
Механизм передачи – фекально-оральный, возбудитель выделяется в окружающую среду с мочой, фекалиями, зачастую бактерии остаются на плохо вымытых руках и попадают через продукты питания в рот.
Редко и в основном среди детей болезнь может распространяться контактно-бытовым путем - через посуду и предметы гигиены. Значимую роль в распространении брюшного тифа играют мухи, которые разносят микрочастицы фекалий на лапках, поэтому пик заболеваемости приходится на летне-осенний период.
Брюшной тиф встречается повсеместно, но больше всего он распространен в странах с плохой санитарной обстановкой и низким уровнем гигиены, в перенаселенных городах с отсутствием доступа к чистой питьевой воде.
Классификация заболевания
Существует три формы течения болезни:
- Типичное течение. Характеризуется медленно нарастающей лихорадкой, тяжелыми симптомами интоксикации, типичными поражениями желудочно-кишечного тракта и кожных покровов.
- Атипичное течение:
- стертая форма (заболевание протекает легче, лихорадка может отсутствовать, симптомы поражения желудочно-кишечного тракта выражены слабо);
- бессимптомная форма (симптомов нет совсем, но в крови выявляются специфические антитела);
- носительство Salmonella Typhi.
- Редкие формы (пневмотиф, менинготиф, нефротиф, колотиф, аппендикотиф, холангиотиф, тифозный гастроэнтерит).
По характеру течения выделяют:
- Циклический брюшной тиф (наиболее часто встречающийся вариант) - характеризуется циклическими патологическими изменениями в кишечнике в среднем в течение 6 недель. Цикл проходит стадии от постепенного формирования язв на слизистой кишечника до полного их заживления и выздоровления больного.
- Рецидивирующий брюшной тиф (встречается в 10–15% случаев) - характеризуется возобновлением симптоматики после периода нормализации температуры в течение не менее 14 дней. В среднем наблюдается до 5 рецидивов, но протекают они легче первого проявления болезни.
Симптомы брюшного тифа
Симптомы брюшного тифа обычно развиваются через 1-2 недели после заражения человека бактериями Salmonella typhi.
При типичном течении заболевания выделяют начальный период, который длится около недели и характеризуется ежедневно нарастающей лихорадкой (температура тела до 40–40,5оС) и симптомами интоксикации.
К симптомам интоксикации относят головную боль, слабость и повышенную утомляемость, боль в мышцах, потливость, потерю аппетита и веса, нарушение сна.
В ряде случаев отмечается снижение артериального давления, появляются сухой кашель, болезненность в нижних отделах живота и запор.
В разгар болезни пациенты жалуются на заторможенность, сонливость, оглушенность. Характерными симптомами являются бледность кожи и одутловатость лица.
Поражение желудочно-кишечного тракта проявляется белым налетом и отечностью языка. В животе отмечается характерное урчание, болезненность, вздутие, стул становится жидким, зеленоватым.
На 8–10-й день болезни на коже груди, живота, реже на конечностях появляется красноватая сыпь.
Острая стадия заболевания продолжается около 1–2 недель.

В период выздоровления к больному возвращается аппетит, нормализуется сон. Однако остается выраженная слабость, эмоциональная неустойчивость. Длительное время может сохраняться субфебрильная температура тела (не выше 37,5оС).
Диагностика брюшного тифа
Установление диагноза начинается с осмотра больного, сбора жалоб, истории болезни, обязательного учета предыдущих поездок, контактов с заболевшими людьми, употребления зараженных продуктов питания.
Для подтверждения диагноза врач назначит лабораторные и инструментальные методы обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой (помогает выявить воспалительные изменения).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
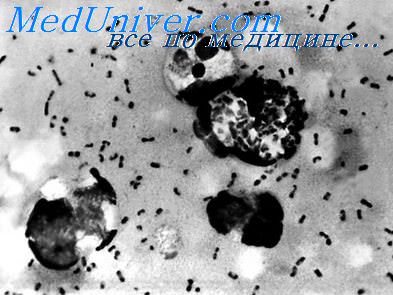
Принципы микробиологической диагностики чумы включают бактериоскопические, бактериологические, аллергические и биологические методы. Материалом для исследований служат отделяемое бубонов, содержимое язв или других кожных поражений, мокрота и слизь из зева, кровь, фекалии и СМЖ.
Выделение возбудителя чумы
Все мероприятия проводят в специализированных лабораториях с соблюдением условий предохранения от лабораторного заражения (противочумные костюмы, защитные устройства и т.д.). Материал засевают на твёрдые питательные среды и, при необходимости, па жидкую среду накопления. Затем готовят мазки из изолированных колоний. Для экспресс-диагностики используют метод ускоренного роста на средах обогащения, а также ставят РИФ с мечеными AT (выявляет Y. pestis в различных объектах в течение первых 2 ч исследования).
* Биохимическую идентификацию возбудителя чумы проводят в соответствии с принципами, применяемыми в отношении прочих энтеробактерий. В соответствии со способностью ферментировать глицерин и углевод мелибиозу выделяют биовары antigua (+, -) medievalis (+, +) и orientalis (-, -). Первый биовар выделяют в Центральной Азии и Центральной Африке, второй — в Средней Азии и Иране, третий — повсеместно. Отечественная классификация выделяет подвиды pestis (основной подвид), altaica (алтайский подвид), caucasica (кавказский подвид), hissarica (гиссарский подвид) и udegeica (удэгейский подвид).
* Антигены чумной палочки идентифицируют в РА, РНГА, РП в стандартных агаровых пластинках, РНАТ, ИФА и др.
* Для проведения ускоренной диагностики чумы используют чумной бактериофаг. Его высокая специфичность и вирулентность для чумной палочки позволяют применять его для идентификации чумы путём внесения в исследуемый материал — о положительном результате свидетельствует образование негативных колоний бактериофага либо увеличение титра бактериофага в среде.

Биологическая проба при чуме
Её обычно проводят при сильной контаминации материала посторонней микрофлорой. Для пробы используют морских свинок, заражаемых накожно, подкожно или внутрибрюшинно. Выявление Аг возбудителя в тканях погибших животных проводят при помощи РИГА, ИФА или с использованием AT, меченных флюоресцеинами. При снижении вирулентности или применении малой заражающей дозы перед заражением животным вводят глкжокортикоиды, что позволяет ослабить защитные силы и ускорить получение результата.
Серологические исследования при чуме
AT в крови больных чумой выявляют посредством РНГА, ИФА и др.
Аллергическая проба при чуме
Для ретроспективной диагностики чумы ставят кожные пробы с пестином (белковый аллерген из культур возбудителя чумы).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Диагностика чумы. Лечение чумы
Важное значение имеет хорошо собранный эпидемический анамнез, сопоставление полученных данных которого с наблюдаемой клиникой позволяет заподозрить чуму. При этом важно не упустить малейшие клинические особенности, присущие этой болезни как по общему ее течению, так и по оценке тяжести состояния больных, отдельных симптомов поражения органов, выявляемых при тщательном, целенаправленном осмотре больного (с программной установкой на клинику чумы).
Решающее значение в установлении очень ответственного диагноза чумы имеет бактериологический метод: выделение культуры возбудителя из мокроты, слизи из зева, пунктата бубона, крови, кишечного содержимого, иногда из спинно-мозговой жидкости. Бактериологическое исследование проводят в специальных режимных лабораториях.
Материал от больного доставляют с соблюдением всех мер безопасности. Помимо традиционных методов бактериологической и серологической диагностики, в трудных случаях проводят биопробы путем заражения лабораторных животных. Из серологических методов используют РИГА, РТПГА, ИФА и др. Важное значение имеет ПЦР-диагностика, результаты которой можно получить через 5-6 ч исследования. Обнаружение специфической ДНК чумного микроба подтверждает предположительный диагноз. После такого заключения продолжают бактериологические исследования с целью выделения культуры возбудителя чумы. На основании результатов ПЦР проводят первичные противоэпидемические мероприятия: после получения культуры I. pestis - они расширяются до масштаба карантинных мер.
Лечение чумы
Больные чумой и подозрительные на нее подлежат обязательной госпитализации и строгой изоляции.
Ведущим направлением лечебной тактики является этиотропная терапия. Она должна начинаться немедленно, независимо от наличия этиологического подтвержденного диагноза. Ее проводят в зависимости от формы заболевания и тяжести болезни. При всех формах антибиотики назначают в течение 7-10 дней. Если лечение начинается не позднее 15 ч от начала заболевания легочной чумой, то больного удается спасти.
Наиболее эффективны антибиотики стрептомицинового ряда: стрептомицин, дигидрострептомицин, пассомицин. Большой эффект наблюдают при их комбинации с другими антибиотиками.
При бубонной форме - левомицетин в дозе 80 мг/кг/сут внутрь + стрептомицин в дозе 50 мг/кг/сут; препараты вводят внутривенно. Эффективны также тетрациклины (вибромицин по 200 мг/сут, морфоциклин внутривенно по 4,0 г/сут).
Наряду с этиотропной терапией применяют дезинтоксикационные средства: гемодез, кристаллоидные растворы внутривенно, альбумин, свежезамороженную плазму. Назначают препараты, улучшающие реологические свойства крови (трентал в сочетании с солкосерилом), форсированный диурез. По показаниям - симптоматические средства.
При развертывании клиники ИТШ и ТГС проводят интенсивную патогенетическую терапию. При нагноении бубонов показано их вскрытие и назначение антибиотиков.
Диета должна быть высококалорийной; уход тщательным, с соблюдением всех правил противоэпидемической защиты медицинского персонала.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

