Эбола вирус история эпидемий
Обновлено: 18.04.2024
Крупная эпидемия лихорадки Эбола в Западной Африке (Гвинея, Сьерра-Леоне, Либерия) с февраля 2014 года по 14 августа 2014 года уже унесла жизни 1145 человек. Общее число случаев заражения (в том числе предположительные и вероятные) более 2100 человек. Регистрируются единичные случаи болезни среди прилетающих из Западной Африки в другие страны: Нигерию, США, Англию, Германию, Канаду. Грозит ли нам лихорадка Эбола?
Геморрагическая лихорадка Эбола.
Синонимы: болезнь, вызванная вирусом Эбола (БВВЭ),
лихорадка Эбола.
Лихорадка Эбола — это острая вирусная антропозоонозная (ею болеют и люди, и животные) инфекция с разными механизмами передачи и с природной очаговостью.
Это одна из многочисленных геморрагических лихорадок. Она относится к особо опасным заболеваниям и входит в число инфекций, которые могут стать причиной возникновения чрезвычайной ситуации в области санитарно-эпидемиологического благополучия населения страны.
История
Первые упоминания о лихорадке Эбола относятся к 1976 г., когда были зарегистрированы вспышки заболевания в Заире (в районе реки Эбола, откуда и название болезни) – 318 случаев заражения, из которых 280 закончились летально. Примерно в то же время возникла вспышка в Судане (284 случая, летальный исход у 151 человека). В обоих случаях из крови умерших выделили возбудитель, и при их сопоставлении выяснилось их антигенное и генетическое различие, поэтому вирусы были отнесены к разным подвидам (серотипам): Эбола-Заир и Эбола-Судан. Вспышка в Кении (1985 г.) изучалась мало. Во время вспышек заболевали сотни людей, летальность колебалась в пределах 53–90% случаев.
В 1989–1990 гг. вместе с импортом приматов (обезьян циномолгус Macaca fascicularis) в город Рестон (Вирджиния, США) был завезен другой тип вируса – Эбола-Рестон. Большинство инфицированные обезьян умерло; среди людей случаев инфекции выявлено не было.
Еще один вариант вируса был выделен от исследователя приматов из Кот‑д’Ивуара, заразившегося при заборе материала от дикого шимпанзе. После полного выздоровления выяснилось, что возбудителем инфекции был новый вид вируса – Эбола-Кот‑д’Ивуар (в настоящее время переименован в Эбола-Таи Форест).
Хронология вспышек болезни, вызванной вирусом Эбола
Заражение вирусом Эбола в России
Этиология

Возбудитель лихорадки Эбола – вирус, содержащий РНК. По структуре, патогенности и ареалу распространения выделены 5 подтипов вируса:
1. Эбола-Заир (Ebola-Zaire, EBO‑Z, EBOV);
2. Эбола-Судан (Ebola-Sudan, EBO‑S, SUDV);
3. Эбола-Таи Форест, ранее называвшийся Эбола-Кот‑д’Ивуар (Ebola-Tai Forest, TAFV; Ebola-Cote d’Ivoire, Ebola-Ivory Coast, EBO-CI);
4. Эбола-Рестон (Ebola-Reston, EBO‑R, RESTV);
5. Эбола-Бундибуджио (Ebola-Bundibugyo, BDBV).
Считается, что Эбола-Рестон не способен вызывать заболевание у человека. Самым вирулентным считается Эбола-Заир, Эбола-Судан и Эбола-Бундибуджио обладают меньшей вирулентностью, а Эбола-Таи Форест – наименее вирулентный.
Что происходит в организме человека после попадания в него вируса Эбола?
В течение инкубационного периода (от 2 до 21 дня), когда человек не заразен, вирус размножается в лимфоузлах, селезенке, возможно, и в других органах. Далее следует острое начало с лихорадкой. Поражение клеток и тканей организма связано как с непосредственным влиянием самого вируса, так и запускаемыми им аутоиммунными реакциями, когда антитела организма атакуют собственные клетки, распознавая их как чужеродные. Нарушается микроциркуляция, что клинически проявляется кровотечениями, отеками и ДВС-синдрором (свертывание крови в сосудах). В органах появляются некрозы и кровоизлияния. У инфицированного человека появляются симптомы гепатита, пневмонии, панкреатита, орхита и др. Антитела, необходимые для борьбы с вирусом, вырабатываются организмом поздно (это было выявлено при обследовании переболевших, но выживших людей).
Источники инфекции и пути передачи
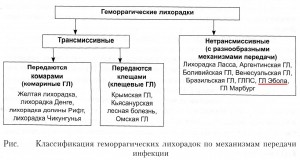
Циркуляцию вируса в природе поддерживают летучие мыши (фруктоядные и насекомоядные), и именно они являются резервуаром возбудителя. Источниками инфекции являются шимпанзе, гориллы, обезьяны циномолгус. Они тоже болеют лихорадкой Эбола. Человек заражается при контакте с больными животными и их трупами. Человек бывает источником инфекции только при заболевании, носительство отсутствует. Возможность заразиться от человека возникает с появлением симптомов болезни и продолжается вплоть до выздоровления, которое при благоприятном исходе наступает через 2–3 месяца. У больного человека вирус выявляется в разных органах и биологических жидкостях: кровь, слизь носоглотки, моче, сперме (кстати, есть исследования, в ходе которых был выделен вирус Эбола в семенной жидкости человека, переболевшего инфекцией, на 61 день от момента выздоровления).
Вирус проникает в организм через повреждения на коже и слизистых оболочках. Передача возбудителя осуществляется по следующим путям:
1. прямым контактным путем (при уходе за больным животным, при заборе материала для исследования, при снятии шкур, разделке тушек, при приготовлении животных для употребления в пищу);
2. непрямым контактным путем (через зараженные кровью или другими выделениями предметы);
3. пищевой путь (при употреблении в пищу мозга зараженных обезьян);
4. парентеральный путь (переливание крови, операции, инъекции);
5. воздушно-капельная передача маловероятна, но предполагается.
Восприимчивость людей очень высокая. Иммунитет после перенесенной инфекции стойкий. Повторные случаи заболевания редки (их частота не более 5%). Для лихорадки Эбола характерна эндемичность: вирус циркулирует в зоне влажных тропических лесов Центральной и Западной Африки. Вспышки лихорадки случаются, в основном, весной и летом.
Признаки и симптомы
Лихорадка Эбола – тяжелая острая вирусная инфекция, начинающаяся внезапно с лихорадки, сильной слабости, мышечных болей, головной боли, боли в горле (т.е. как обычный грипп). Далее появляются рвота, диарея, сыпь, нарушение функции почек, печени, кровотечения (внутренние и наружные). В крови лабораторно отмечается снижение уровня лейкоцитов и тромбоцитов и повышение количества ферментов печени.
Для постановки диагноза сначала исключают целый ряд других инфекционных болезней, а окончательный диагноз ставят только в лабораторных условиях на основе проведения ряда тестов.
Вакцины и лечение
8 августа 2014 года ВОЗ признала лихорадку Эбола угрозой мирового масштаба. В целях обеспечения санитарно-эпидемиологического благополучия населения РФ Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека рекомендует учитывать предоставленную информацию при планировании поездок в зарубежные страны.
Обращаем ваше внимание, что информация, представленная на сайте, носит ознакомительный и просветительский характер и не предназначена для самодиагностики и самолечения. Выбор и назначение лекарственных препаратов, методов лечения, а также контроль за их применением может осуществлять только лечащий врач. Обязательно проконсультируйтесь со специалистом.
Шесть лет назад ВОЗ объявила вспышку геморрагической лихорадки Эбола — угрозой мирового масштаба. Вспоминаем, как это было и почему миру тогда крупно повезло.
В августе 2014-го Всемирная организация здравоохранения объявила вспышку геморрагической лихорадки Эбола в Гвинее, Сьерра-Леоне и Либерии угрозой мирового масштаба. Число погибших перевалило за тысячу, появилась первая жертва в Европе. ВОЗ признала, что не в состоянии контролировать распространение вируса.
Выход из джунглей
Итак, это случилось в начале сентября 1976 года. По крыше госпиталя Ямбуку, который был по совместительству миссией бельгийских монахинь и стоял на границе дождевых лесов в долине реки Эбола, молотил дождь. Высоко в небе шелестели кроны огромных тропических деревьев, по которым каскадом проносились обезьяны.
Монахини привыкли к сырости и, ловко задрав подолы, шлепали по лужам с утренней службы. Две сестры завернули к крыльцу, которое вело в приемный кабинет госпиталя. Там уже стояла очередь: сюда приходили со всех окрестных деревень — перевязать рану, сделать укол или получить таблетку. С утра сестры доставали пять новых шприцев с иглами и кололи ими целый день, только изредка споласкивая иголки в воде.
Про СПИД тогда никто и слыхом не слыхивал. Вскоре после открытия в кабинет заглянул учитель из соседней школы и попросил вколоть ему что-нибудь от малярии: его потряхивало со вчерашнего вечера.
Через несколько дней учитель упал в приемном покое госпиталя Ямбуку и умер в судорогах, забрызгав стены кровью, которая шла горлом, текла из глаз и из носа. Еще через несколько дней в пятидесяти деревнях вокруг госпиталя люди стали умирать от похожих симптомов. Эпидемия охватила регион, как лесной пожар. Смертность приближалась к 90 процентам. Только вирус бешенства превышает этот порог, однако есть вакцина против бешенства. В данном случае было совершенно непонятно, как помочь больным.
Самые смертельные инфекционные заболевания на Земле (процент смертей)
Бешенство — 100% (при отсутствии вакцинации и лечения)
Лихорадка Эбола — 90%
Бубонная чума — 60%
Натуральная оспа — 50%
Желтая лихорадка — 40%
В столичном госпитале за монашками ухаживала медсестра по имени Майинга — амбициозная девушка из хорошей семьи, которая через пару недель собиралась уехать учиться в Европу. После смерти своей второй подопечной она тоже почувствовала резкие головные боли, однако пару дней не обращала на это внимания.
Когда боль усилилась и появился озноб, девушка запаниковала. Она отказывалась верить в то, что заразилась от монахинь, и убеждала себя, что это обыкновенный грипп. Майинга понимала, что если она сейчас сляжет, то ее закроют в карантин. Поэтому она решила быстро сделать документы на выезд в Европу, чтобы успеть уехать до того, как болезнь станет очевидной.
Она сбежала с работы и в течение двух дней ездила по всей Киншасе, сидела в длинных очередях в государственных учреждениях и посольствах, отчаянно борясь с тошнотой и лихорадкой. На третий день боли стали невыносимыми. Она вернулась в свой госпиталь, и там ее немедленно поместили в изолированную палату интенсивной терапии. Но было уже слишком поздно.
До Киншасы с разных сторон дошли слухи об эпидемии на севере, и зараженный район был изолирован: капитаны речных судов отказывались приставать к берегу в тех местах, на станциях не останавливались поезда. Тем временем известие о том, что зараженная страшным вирусом девушка два дня ездила по посольствам и официальным учреждениям Киншасы, мгновенно разнеслась среди городской элиты.
А что же эпидемия? Паника в Киншасе оказалась напрасной. От Майинги никто не заразился. В изолированных регионах на севере эпидемия также угасла сама собой. Общее число жертв составило 280 человек. Однако вирус по-прежнему жил где-то в джунглях в неизвестном носителе, и ему предстояло еще не раз напугать человечество.
Эпидемия-2014
К лету вспышка распространилась на три соседние страны: Либерию, Сьерра-Леоне и Нигерию. К сентябрю 2014-го количество погибших от эпидемии превысило общее число жертв вируса за всю его историю. Случаи лихорадки Эбола были зафиксированы в Европе и США.
К счастью, зомби-апокалипсис не наступил и зараженные люди не начали падать прямо на улицах, фонтанируя кровью, насыщенной болезнетворными вирусами.
Вирус вообще не вышел из-под контроля за пределами Африки. Ведь заболевшие граждане Испании и США, работавшие в африканских миссиях, были осознанно вывезены на родину умирать — под полным контролем, исключая возможность дальнейшего заражения (надо сказать, американцы выжили — вероятно, сработал опытный препарат).
Вообще, главная проблема наступления Эбола-апокалипсиса — это низкая заразность вируса. Нет, если бы больные кусали здоровых людей, заражение бы происходило. Однако за больными лихорадкой Эбола такого не замечено.
Кроме того, врачи там всегда находятся под подозрением (хорошо еще, если их не побивают камнями) — ведь неизвестно, что у них там за шайтан-игла в чемоданчике. Кстати, подозрения небезосновательны: африканское здравоохранение до сих пор в среднем тратит на больного около 30 копеек! Какие уж тут одноразовые перчатки, шприцы и прочие церемонии? Нет ничего удивительного в том, что медицинские работники являются основными жертвами и переносчиками вируса Эбола в Африке.
Надо учитывать и то, что в той же Сьерра-Леоне гражданская война разрушила остатки того, что называлось системой здравоохранения в стране.
Еще один интересный факт: почти при 90-процентной смертельности вируса Эбола и полном отсутствии каких-либо вакцин или иных способов лечения этой лихорадки число умерших от нее даже в разгар эпидемии в отдельно взятой африканской стране (допустим, Сьерра-Леоне) за месяц значительно ниже, чем от обыкновенной малярии или кишечной инфекции.
Основная причина в том, что вирус заразен только на последней стадии болезни, когда больной истекает кровью, и только при контакте с открытой раной или слизистыми оболочками другого человека. Так что возможность того, что какой-нибудь зараженный, но с виду вполне здоровый пассажир африканских авиалиний разнесет болезнь по всему миру, практически исключена.
Хотя, знаешь, небольшой шанс на Эбола-апокалипсис у нас все же остается. Не в этот раз, а в обозримом будущем. Если вирус мутирует и освоит передачу воздушно-капельным путем…
Рестонский инцидент
Все началось со звонка некоего ветеринара в военный вирусологический центр — USAMRIID. Он сообщил, что обезьяны в подконтрольном ему питомнике в Рестоне (респектабельный столичный пригород, состоящий из зеленых парков и дорогих коттеджей) охвачены какой-то странной эпидемией. Обезьяны поставлялись для опытов в лаборатории по всей стране и проходили в Рестоне карантин.
Через неделю после этого звонка в Рестоне началась первая в истории США операция по обезвреживанию биологически опасного агента на территории страны. Вирус, которым были заражены обезьяны, оказался практически идентичным вирусу Эбола-Заир. Главное отличие заключалось в том, что эпидемия распространилась по всему питомнику в отсутствие близких контактов между приматами; более того, вирус проник из одной изолированной комнаты в другую. Единственный способ, которым он мог это сделать, — через вентиляцию, то есть воздушно-капельным путем. В USAMRIID не исключали, что заражены уже ближайшие окрестности Рестона. Но в первую очередь следовало уничтожить обезьян. Чтобы это проделать, специалисты в костюмах химзащиты зашли в питомник с заднего входа, тщательно скрываясь от журналистов. Если бы пресса пронюхала про смертельный вирус, началась бы паника. Все прошло гладко, на тот момент никто ни о чем не узнал.
Дальше потянулись дни мучительного ожидания: заболеют ли работники питомника, которые были в контакте с обезьянами? Их кровь по итогам тестирования дала положительный результат на рестонский штамм вируса Эбола. Однако Америку спасло чудо: никто из людей, контактировавших с приматами, так и не испытал недомогания. Вирус был не опасен для человека.
Течение болезни. Хронология
Начало
Инкубационный период может длиться до трех недель. При этом зараженный чувствует себя абсолютно нормально, в месте контакта вируса с его организмом нет никаких видимых изменений. Хорошая новость состоит в том, что он в этот момент не заразен для окружающих. Плохая — в том, что вирус начал размножаться в клетках и не существует никаких способов остановить это, даже если диагностировать заражение на ранней стадии.
7—10-й день
Болезнь начинается с резкой головной боли — как правило, на седьмой день после заражения. Вирус выходит из клеток тела, где осуществил первичное размножение, и начинает распространяться по организму с током крови. При этом разрушенные эритроциты образуют в крови жертвы сгустки, которые закупоривают капилляры. Именно из-за этого начинается головная боль: ток крови к мозгу сокращается и его клетки начинают умирать.
10—14-й день
13—16-й день
16—23-й день
Пути заражения
Вирус Эбола слишком быстро убивает людей, поэтому для его существования необходим более устойчивый природный носитель — животное или насекомое, для которого он не является смертельным. Какое существо является природным носителем Эбола, остается загадкой. Вероятнее всего, фруктовые летучие мыши. Возможно, заражение происходит через контакт человека или приматов с пометом этих мышей.
Приматы точно так же подвержены геморрагическим лихорадкам, как и люди. Укус зараженной обезьяны и даже просто контакт с ее мясом, кровью или экскрементами смертельны для человека. По одной из версий, вспышки эпидемии лихорадки Эбола в Африке могут быть вызваны употреблением в пищу обезьяньего мяса в удаленных диких деревнях*.
Второй самый распространенный путь заражения — несоблюдение осторожности во время медицинских манипуляций. Если доктор нанесет себе даже микроскопическую рану зараженным шприцем или скальпелем, вирус попадет в кровь. Повторное использование игл при инъекциях также ведет к инфицированию.
Во время эпидемий выяснилось, что вирус имеет четкие гендерные предпочтения: женщины болеют гораздо чаще. Врачи связали это с тем, что именно они ответственны за похороны и контактируют с телами умерших, которые остаются заразными в течение трех недель после смерти. Туристам, посещающим Африку, следует иметь в виду, что передача вируса Эбола также возможна через половые контакты.
Основной путь заражения — через контакт с кровью и жидкостями, выделяемыми умирающими от вируса больными. Контакт выделений с кожей не так страшен, однако слизистые оболочки — рот, нос и в особенности глаза — являются главными воротами инфекции.

Обзор
Пережившей лихорадку Эбола медсестре Мвамини Кахиндо не нужно облачаться в защитный костюм, чтобы ухаживать за зараженными вирусом детьми.
Лечебный центр в Бутембо, Демократическая Республика Конго; фото сайта CBC.ca.
Автор
Редакторы

Партнер номинации — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Генеральный партнер конкурса — международная инновационная биотехнологическая компания BIOCAD.
Насколько быстро вирусный возбудитель может распространиться по миру, мы наглядно убедились в 2020 году: полгода не пройдет, а заболевшие будут уже на всех континентах! Если он к тому же отлично передается контактным путем через бытовые предметы и от него в среднем умирает более 50% людей — перед вами идеальный кандидат в убийцу миллионов! Вирус Эбола (рис. 1) именно такой: проникает в организм через поврежденную кожу или слизистые, быстро распространяется через контактных и в среднем убивает 65% зараженных (количество погибших варьируется от 25% до 90% — рис. 2) [1], [2].

Рисунок 1. Вирус Эбола (Ebolavirus) — РНК-содержащий вирус из семейства Filoviridae (филовирусов), в котором соседствует с вирусами Марбург (Marburgvirus) и Лловиу (Lloviu cuevavirus). Вирусные частицы филовирусов имеют нитевидную (филаментоподобную) форму. Как у многих других возбудителей, у Ebolavirus есть несколько разновидностей (подтипов): Бундибуджио (BDBV), Заир (ZEBOV), Рестон (RESTV), Судан (SUDV), Таи Форест (TAFV). Наиболее опасным для людей является ZEBOV [1]; случаев заражения или летального исхода от RESTV (обнаружен в Китае и на Филиппинах) не было [2].

Рисунок 2. Распределение смертности во время основных вспышек лихорадки Эбола (данные указаны в хронологическом порядке; цифрами обозначено количество вспышек в данной стране). Слева: мужчина с ребенком с симптомами лихорадки Эбола ожидают прием в клинику в Монровии, Либерия.
Не ходите, дети, в Африку гулять
История лихорадки Эбола (по крайней мере та, которая известна нам) началась в 1976 году. В тот год болезнь унесла жизни нескольких сотен человек в Заире (280 погибших) и Судане (151).
Сейчас Заир называется Демократической Республикой Конго (ДРК).
Нулевым пациентом (index case, patient zero) называют первого человека, заразившегося данным возбудителем. Его не всегда можно считать пациентом, то есть обратившимся за медицинской помощью, так как нельзя исключить бессимптомное течение болезни. Однако в большинстве случаев именно он становится тем, от кого по цепочке заражаются остальные.
Несмотря на то, что в Ямбуку была небольшая клиника — госпиталь, курируемый бельгийской католической миссией (рис. 3), — речь идет о глухой африканской провинции, более чем в 1000 км от столицы. В клинике практиковали монахини, не имевшие медицинского образования, и местная медсестра. Из медикаментов и инструментов там было несколько шприцев, вакцины, жаропонижающие, витамины, физраствор и средства от малярии. Именно туда в конце августа 1976 года и обратился недавно вернувшийся из отпуска, в котором охотился на лесных животных, учитель Локела по поводу плохого самочувствия и температуры [3].

Рисунок 3А. Деревня Ямбуку и местная клиника (1976 год).

Рисунок 3Б. Сотрудники бельгийской миссии, жизни которых унесла лихорадка Эбола.

Рисунок 3В. Запись в дневнике миссии, описывающая случай Локелы; журнал с записями о пациентах клиники в Ямбуку.
Осмотрев его, сестры неуверенно предположили малярию и начали лечение инъекциями хлорохина. Сначала это подействовало — симптоматика на некоторое время ослабла; однако через несколько дней жена Локелы пришла в госпиталь с просьбой о помощи. Сестры поспешили в хижину и воочию убедились, что это точно не малярия: Мамбало лихорадил и истекал кровью, его периодически рвало. Облегчить его страдания сестры не смогли, и в начале сентября 1976 года он умер в агонии.
После похорон, казалось, всё пришло в норму, все были здоровы. Однако вскоре жена, теща, сестра, дочь и некоторые друзья Локелы, присутствовавшие на похоронах — всего 21 человек, — обратились в клинику с похожими симптомами. 18 из них скончались.
Колдовство, недоверие и страх: как заражаются смертельной лихорадкой
Считается, что носителями Ebolavirus являются фруктовые летучие мыши из семейства Pteropodidae (Hypsignathus monstrosus, Epomops franqueti и Myonycteris torquata [3]), а переносчиками могут быть шимпанзе, гориллы, лесные антилопы и дикобразы, мясо которых люди употребляют в пищу. Вирус распространяется через контакт с кровью, выделениями, жидкостями и органами зараженных животных или человека, а потом через поврежденную кожу или слизистые передается соплеменникам, родственникам, друзьям, врачам. В плане заражения большую опасность представляют бытовые предметы (особенно загрязненные физиологическими жидкостями больных) и мертвые тела. А так как речь идет об Африке, то умершие играют не последнюю роль.
Вспышка развивалась стремительно — ничего не подозревая о смертельной угрозе, жители Ямбуку и пациенты клиники курсировали между деревнями. Позже сотрудники ВОЗ установят, что практически все инфицированные либо получали инъекции медикаментов, либо были в тесном контакте с заболевшими [4]. Заразились и умерли 11 из 17 сотрудников клиники (рис. 4), в том числе медсестра и две монахини-бельгийки (когда их перевели в столичный госпиталь, там возник еще один очаг, но его быстро локализовали) [4].

Рисунок 4. Умершие от лихорадки Эбола сотрудницы клиники в Ямбуку и медсестра
15 сентября 1976 года в Ямбуку был направлен местный врач Нгои Мушола, который написал в отчете, что люди мрут от неизвестной болезни, и ни один из практикуемых методов лечения не дает результата. Это стало первым официальным описанием лихорадки Эбола. 30 сентября клиника в деревне закрылась. В надежде получить медицинскую помощь, заболевших начали отвозить в близлежащие деревни. В итоге вспышкой оказались охвачены 55 из 550 деревень, жители которых были проверены в ходе расследования (рис. 5) [4].
Эбола не щадила никого: сильные и слабые, молодые и старые, женщины, мужчины, дети — заражались все. Однако у вспышки в Ямбуку была одна особенность: наибольшая заболеваемость наблюдалась среди молодых женщин 15–29 лет. Это связывают с тем, что рассадником инфекции стала клиника: женщины (в том числе беременные) заражались через плохо продезинфицированные шприцы. Трагичность ситуации заключалась в том, что многие из них не нуждались в этих уколах — сестры практиковали инъекции витаминов в дородовом отделении.

Рисунок 5А. Посещение группой наблюдения одной из деревень в окрестностях Ямбуку (1976 год).

Рисунок 5Б. Для того, чтобы отследить распространение вируса, сотрудники команд наблюдения рисовали карты и отмечали на них каждую деревню, которую посетили.

Рисунок 5В. Забор крови у местных жителей и исследование образцов в лаборатории католической миссии (Ямбуку, 1976 год).

Рисунок 5Г. Один из сотрудников команды наблюдения Гвидо ван дер Гроен у своего гибкого настенного изолятора, Ямбуку (1976 год).

Когда это выяснилось, ВОЗ установила строгий карантин. Вспышку локализовали; последняя смерть была зафиксирована 5 ноября 1976 года [4], и целых 19 лет (вплоть до 1995 года) об Эболе, кроме одного смертельного случая в 1977 году, в Заире не слышали.
Расследование вспышки в Ямбуку привело ВОЗ в Южный Судан, где в ноябре 1976 года распространялась аналогичная болезнь (заразились 280 человек, 151 скончался). Судя по всему, первым заболевшим был один из кладовщиков хлопчатобумажной фабрики [1]. Сначала сотрудники ВОЗ предположили, что оба очага связаны между собой через миграцию или торговлю [4], однако позже выяснилось, что штаммы были разными, и, следовательно, очаги — тоже [3].
Нулевые пациенты некоторых из последующих вспышек Эболы

Рисунок 6А. Информационная кампания про опасность заражения лихорадкой Эбола в Конакри, Гвинея.

Рисунок 6Б. Медсестру из Шотландии Паулину Кафферкей, бывшую волонтером в Сьерра-Леоне, перевозят из Глазго на лечение в Лондон после того, как у нее обнаружили лихорадку Эбола.
История лихорадки Эбола — это история о том, как люди, презрев опасность, продолжают жить по старинке и не хотят менять свои привычки (рис. 6). Врачей это тоже касается — зачастую вирус распространялся именно через зараженных медработников.
От Эболы до ковида

Рисунок 7. История разработки вакцин против лихорадки Эбола [1], [9], [10].
иллюстрация автора статьи
Видео 1. Как работают векторные вакцины.
В конце декабря 2015 года российский Минздрав одобрил две вакцины против лихорадки Эбола Центра им. Гамалеи (обе формируют иммунитет к гликопротеину GP — поверхностному белку Ebolavirus, то есть несут ген, запускающий его синтез):
С клиническими исследованиями в отношении MERS связаны определенные трудности, так как со времени вспышки 2014 года (662 случая), этим вирусом заболевают не более 100–200 человек в год, поэтому набрать достаточное количество участников III фазы сложно.
Секрет фирмы — клинические исследования российских вакцин

Рисунок 8. Вероника Скворцова с российскими вакцинами против лихорадки Эбола (2016 год).
- головная боль;
- боль в месте введения;
- слабость и чувство усталости.
- по результатам анализа реакции вирусной нейтрализации, на 28 день после полного курса вакцинации у 93,1% добровольцев были обнаружены нейтрализующие антитела со средним титром 1:20.
- Стимуляцию клеточного иммунитета оценивали на основании выделения мононуклеарными клетками гамма-интерферона (позитивный результат был у всех добровольцев на 42 день исследования).
Получается, что у 84 человек 18–55 лет, проживающих в России, вакцина показала близкую к 100% эффективность (по крайней мере, в отношении стимуляции гуморального и клеточного иммунного ответа). Повторился ли этот впечатляющий результат во время испытаний в Гвинее, неизвестно.
От Zabdeno/Mvabea до Janssen (векторные вакцины от Johnson & Johnson)
Векторная вакцина Johnson & Johnson против лихорадки Эбола уже получила одобрение Европейского агентства по лекарственным средствам (ЕМА) для применения в ЕС и находится на рассмотрении ВОЗ. От противоковидной Janssen она отличается генетической начинкой, количеством доз и одним из векторов:
- Janssen — однодозовая вакцина на Ad26, несущая ген шиповидного белка коронавируса SARS-CoV-2;
- Zabdeno/Mvabea — двухдозовая вакцина на Ad26 (Ad26.ZEBOV) и модифицированном вакцинном вирусе оспы Анкара (MVA-BN-Filo) с геном, кодирующим поверхностный белок GP.
Клинические испытания Zabdeno/Mvabea проходили в Европе, ДРК, Танзании и Руанде. Во время вспышек лихорадки Эбола 2018–2020 годов в ДРК и Руанде ею привили более 50 000 человек. Согласно данным на 4 июня 2021 года, хотя бы одной дозой этой вакцины привиты 235 000 человек.
Единственная и неповторимая Ervebo от MSD (rVSV-ZEBOV)
Рекомбинантная векторная вакцина на основе вируса везикулярного стоматита Ervebo — самая успешная на сегодняшний день разработка, которую применяли во время эпидемии 2014–2016 годов в Африке (рис. 9). И создали ее отнюдь не в недрах MSD (Merck & Co., Inc.)! Первоначально над ней работали ученые из Агентства общественного здравоохранения Канады, дорабатывали — в небольшой компании NewLink Genetics, и только потом права перешли к американской MSD (Merck & Co., Inc.). Первые фазы клинических испытаний Ervebo на здоровых взрослых начались в 2014 году. Они проходили в ЕС, Кении, Габоне и США. Предварительные результаты III фазы в Гвинее показали, что вакцина высокоэффективна при стратегии кольцевой вакцинации [19].
При кольцевой вакцинации выявляют всех пациентов с лихорадкой Эбола и составляют круг их общения — членов семьи, родственников, соседей, коллег, друзей. Каждого человека из этого круга необходимо привить. На эффективность кольцевой вакцинаций влияет не только наличие достаточного количества вакцины — в Африке проблемы возникают на каждом шагу: отсутствие электричества, что приводит к необходимости использовать специальные холодильники; труднодоступность многих поселений; гражданская война в ДРК и др.

Рисунок 9A. Молодой жительнице провинции Гоме (ДРК) делают прививку от лихорадки Эбола.

Рисунок 9Б. Жители провинции Монровия (Либерия) празднуют признание Либерии свободной от лихорадки Эбола, 2015 год.
Благодарю врача-биофизика Кирилла Скрипкина за помощь в подготовке статьи.

Обзор
Фотография жизнерадостного молотоголового крылана, потенциального переносчика вируса Эбола.
Автор
Редакторы

Партнер номинации — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Генеральный партнер конкурса — международная инновационная биотехнологическая компания BIOCAD.
Рисунок 1. Информационный плакат о вирусе Эбола.
Геморрагическая лихорадка Эбола — острая вирусная болезнь с высокой заразностью, которая характеризуется развитием тромбогеморрагического синдрома. Он выражается в снижении числа лейкоцитов (белых кровяных тел, частично отвечающих за иммунитет) у больного и, как следствие, — в уменьшении сопротивляемости организма инфекции; а затем и в снижении количества тромбоцитов, что приводит к нарушению свертываемости крови и, нередко, нарушению целостности сосудистой стенки и кровоизлияниям.
Вирус Эболы (рис. 1, 2) вызывает тяжелое заболевание с острым течением, которое обладает близкой к абсолютной летальностью в отсутствие лечения и средней — порядка 60% от всех заболевших — для пациентов, получающих симптоматическое лечение [1]. Распространяясь через физиологические жидкости больных или умерших людей и животных, а также через загрязненные биологическим материалом предметы, болезнь быстро поражает членов одной семьи или деревни после проявления симптомов инфекции. Низкая плотность населения в Африке — один из немногих естественных барьеров для передачи болезни, но представьте только потенциальную активность этого потрясающего патогена в городских условиях развитых стран! Вирус также разносится естественными носителями, обитателями влажных тропических лесов — крыланами (рис. 3), очаровательными летучими мышами, употребляемыми местными жителями в пищу.
Рисунок 2. Схема структуры вируса Эбола с изображением вирусной РНК и относительным расположением участков, кодирующих его элементы.
Рисунок 3. Крылан молотоголовый, естественный носитель вируса Эболы.
На первом этапе, наступающем через 6–10 дней после контакта с зараженным материалом [2], заболевшие (рис. 4) испытывают симптомы, схожие с другими распространенными в тропических странах заболеваниями, такими как малярия, тифоидная лихорадка (брюшной тиф) и менингит. А именно, у больного наблюдаются повышенная утомляемость, слабость, лихорадка с повышением температуры свыше 38 о С и боли в теле. Спустя еще некоторое время проявляются симптомы обыкновенных кишечных инфекций — тошнота, боли в животе, рвота и диарея.
Рисунок 4. Две медсестры около кровати с больным лихорадкой Эбола. Позднее пациент скончался.
Настоящий ад для заболевших начинается примерно через неделю после проявления первых характерных симптомов. До этого момента, без возможности сделать ПЦР-тест, геморрагическую лихорадку Эбола невозможно обнаружить.
Q-ПЦР (или количественная полимеразная цепная реакция ) — метод молекулярной биологии, позволяющий создать копии определенного фрагмента ДНК из исходного образца, повысив его содержание в пробе на несколько порядков. Он применяется с целью увеличения количества РНК вирусных частиц в пробе и их последующего детектирования посредством взаимодействия с флуоресцентным красителем и регистрации излучения оптическими системами.
Через неделю после проявления первых симптомов лихорадки у больных начинается стадия обильных кровотечений. Вирус Эбола вызывает некоторое снижение свертываемости крови, что в условиях жизни африканских народов в естественном ареале распространения инфекции может провоцировать сильные кровотечения в желудочно-кишечном тракте из-за особенностей слизистых оболочек тонкого и толстого кишечника в десяти процентах случаев, а обильное кровотечение из прочих слизистых — практически в каждом втором. Это приводит к наличию крови в рвоте, кашле и стуле, что многократно повышает заразность заболевания [4].
Как же трактовать частоту появления кровоизлияний? С точки зрения чистой статистики, одна десятая численности — небольшое количество, однако это потенциальные три сотни человек при многотысячной вспышке, подобной той, что была последней в ДРК на текущий момент, которые могут истекать кровью на улице, загрязнять предметы зараженной кровью и разносить инфекцию по округе. Слоняясь в умирающих деревнях, они могут неумышленно распространить вирус на людей, остановившихся с целью помочь и облегчить страдания кажущегося раненным измученного африканца. Инкубационный период болезни вполне может позволить таким туристам покинуть очаг эпидемии.
Именно этот обзор привлек внимание и вызвал оправданное беспокойство нескольких групп эпидемиологов, в том числе американских, к опасности заболевания, возбудитель которого был быстро отнесен к первой группе патогенности.
Рисунок 5. Карта распространения вируса Эбола во время вспышки в 2013–2016 годах.
Текущая обстановка в регионах распространения заболевания остается напряженной: вспышка 2018–2019 годов окончилась при поддержке экспериментальных вакцин как на основе модифицированной ДНК, содержащей гены нуклеопротеинов и гликопротеинов вируса Эболы, так и посредством наиболее свежих на тот момент разработок — векторных вакцин на основе рекомбинантных вирусов .
Параллельно с этим больным оказывалась симптоматическая медицинская помощь в полевых госпиталях и предоставление гуманитарной помощи для находящихся на карантине пострадавших стран. К несчастью, испытания и лечение больных сопровождались вооруженными нападениями на госпитали из-за продолжающейся гражданской войны в ДРК, что неоднократно подрывало миссию медиков и поиск эффективного лечения заболевания и тестирования противовирусных препаратов [8].
Что же такое Инмазеб?
Данный трехкомпонентный препарат состоит из натуральных человеческих специфических антител, которые взаимодействует с гликопротеинами вируса Эбола и блокируют его внедрение в клетки человека, что способствует снижению скорости репликации вирусных частиц и уменьшает тяжесть течения заболевания [10]. В сочетании с имеющимися протоколами лечения болезни, вызываемой вирусом Эбола, это значительно увеличивает эффективность терапии.
Антитела — это крупные глобулярные белки плазмы крови, выделяемые плазматическими клетками иммунной системы и предназначенные для нейтрализации клеток патогенов (бактерий, грибов, многоклеточных паразитов) и вирусов, а также белковых ядов и некоторых других чужеродных веществ. Каждое антитело распознает уникальный элемент патогена, отсутствующий в самом организме, — антиген, а в пределах данного антигена — определенный его участок. Связываясь с антигенами на поверхности патогенов, антитела могут либо непосредственно нейтрализовать их, либо привлекать другие компоненты иммунной системы, чтобы уничтожить чужеродные клетки или вирусные частицы.
Для нейтрализации перечисленных выше патогенов организмом вырабатывается смесь антител, направленных на специфическое связывание с инородными веществами, однако в ряде случаев, а именно — при создании медицинских препаратов узкого спектра действия требуется выделить один компонент из настоящего сонма различных белков, продуцируемых клетками иммунной системы с весьма ограниченным сроком жизни.
Рисунок 6. Строение и типы антител с указанием структурно значимых участков.
О потенциально успешном применении моноклональных антител сообщалось во время ранних клинических препарата ZMapp для лечения лихорадки Эбола [16], и хотя его эффективность не была полностью подтверждена, именно усилия создателей данного лекарственного средства и несколько спасенных жизней показали один из возможных путей борьбы с данной инфекцией. Так начались поиски эффективного типа антител для подавления или ослабления вируса с целью облегчения течения болезни и ее лечения.
Впервые препарат REGN-EB3 был применен в качестве экспериментального лечения во время вспышки заирского эболавируса в 2018 году как на взрослых пациентах, так и на детях параллельно с проведением третьей части клинических испытаний препарата [17]. Согласно данным предварительных исследований, рекомендуемая дозировка для каждого компонента препарата составила 50 мг/кг, однако по завершении вспышки и сбора данных рекомендуемая дозировка была поднята до 100 мг/кг. Препарат разводят перед применением и однократно вводят пациенту внутривенно [18].
Научная сторона исследований
Препарат REGN-EB3, состоящий из антител атолтивимаб (REGN3470), мафтивимаб (REGN3479) и одесивимаб (REGN3471), показал высокое сродство к гликопротеинам вируса Эболы как in silico — при моделировании его активности путем молекулярного докинга, — так и in vivo — при испытании на животных и на людях. Данные электронной микроскопии показали, что при одновременном применении трех типов антител, их связывание с гликопротеином происходит на различных участках, что полностью изменяет свойства белка [18].
Антитела группы атолтивимабов и мафтивимабов успешно нейтрализовали псевдовирусные частицы (клетки, снабженные гликопротеинами вируса Эболы) при сравнительно небольших концентрациях в крови, однако применение одного одесивимаба имело несколько меньший эффект, несмотря на его наибольшее сродство к белковой структуре антигена. Одновременное применение препарата, содержащего все три группы антител, показало полную защиту подопытных животных от летального исхода на пятый, восьмой и одиннадцатый день течения болезни в сравнении с контрольной группой, которой препарат не вводили [18], [19]. Последовательное изучение влияния дозировок препарата на эффективность лечения показало, что минимальная эффективная доза в 100 мг/кг является наименьшей для лучшего контроля за симптомами инфекции [19].
В ходе клинических испытаний препарата, проведенных во время вспышки 2018–2019 годов в ДРК, было обнаружено снижение средней летальности с 50 до 27% и уменьшение общей вирулентности патогена в ходе мутаций в естественной среде обитания, что, несомненно, показывает эффективность препарата в лечении заболевания, однако все еще предполагает комбинированную терапию для достижения наилучшего результата с минимальным количеством летальных исходов.
Обнаруженные во время клинических испытаний побочные эффекты от применения препарата REGN-EB3 включали в себя лихорадку, озноб, тахикардию, учащенное дыхание и другие симптомы (рис. 6), характерные для геморрагической лихорадки Эбола средней тяжести. Полное описание свойств и особенностей представлено на странице 177 опубликованного отчета [9].
Дальнейшие планы
Согласно данным Национальной библиотеки медицины США, протокол клинических испытаний NCT03576690 был одобрен к проведению 14 октября 2020 года, и по настоящее время проводится проверка препарата для лечения болезни, вызываемой заирским эболавирусом, в рамках расширенных клинических испытаний. К исследованиям допускаются люди всех возрастов и полов, которые имеют положительный результат ПЦР-теста и не обладают противопоказаниями к применению представленного протокола лечения геморрагической лихорадки Эбола. Также стоит отметить разрешение от Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США на включение в перечень допущенных до тестирования субъектов беременных женщин, инфицированных вирусом Эбола.
Несмотря на наличие вакцины от болезни, вызываемой вирусом Эбола у многих стран мира, считается, что ей необходимы дополнительные клинические испытания на людях. Параллельно с этим проводятся расширенные клинические исследования препарата моноклональных антител для терапии больных людей. Всё вместе это отражает стремление ученых к созданию не только средств для предотвращения поражения людей этим смертельно опасным вирусом, но и способов лечения для лиц в зоне риска, а именно — жителей Западной Африки, находящихся далеко от пунктов медицинской помощи. Создание единого комплекса мер по противодействию лихорадке Эбола может стать одним из ключей, необходимых жителям африканских республик для дальнейшего развития в неблагоприятных условиях жизни.
Читайте также:

