Экзема вызванная вирусом герпеса
Обновлено: 24.04.2024
ГБОУ "Омская государственная медицинская академия" Министерства здравоохранения Российской Федерации
ГБОУ ВПО "Омская государственная медицинская академия", Омск, 644043, Российская Федерация
ГБУ здравоохранения Омской области "Клинический кожно-венерологический диспансер", Омск, 644001, Российская Федерация
ГБОУ ВПО "Омская государственная медицинская академия", Омск, 644043, Российская Федерация
ГБУЗ Омской области "Клинический кожно-венерологический диспансер", 644043, Омск, Российская Федерация
Герпетиформная экзема Капоши как осложнение атопического дерматита
Журнал: Клиническая дерматология и венерология. 2014;12(4): 27‑29
Охлопков В.А., Зубарева Е.Ю., Новиков Ю.А., Сукач М.С., Лекавичус И.Ю. Герпетиформная экзема Капоши как осложнение атопического дерматита. Клиническая дерматология и венерология. 2014;12(4):27‑29.
Okhlopkov VA, Zubareva EIu, Novikov IuA, Sukach MS, Lekavichus IIu. Kaposi varicelliform eruption as a complication of atopic dermatitis. Klinicheskaya Dermatologiya i Venerologiya. 2014;12(4):27‑29. (In Russ.).
ГБОУ "Омская государственная медицинская академия" Министерства здравоохранения Российской Федерации
Представлен клинический случай герпетиформной экземы Капоши у больной атопическим дерматитом. Описаны особенности комплексной терапии осложнений атопического дерматита вирусной этиологии.
ГБОУ "Омская государственная медицинская академия" Министерства здравоохранения Российской Федерации
ГБОУ ВПО "Омская государственная медицинская академия", Омск, 644043, Российская Федерация
ГБУ здравоохранения Омской области "Клинический кожно-венерологический диспансер", Омск, 644001, Российская Федерация
ГБОУ ВПО "Омская государственная медицинская академия", Омск, 644043, Российская Федерация
ГБУЗ Омской области "Клинический кожно-венерологический диспансер", 644043, Омск, Российская Федерация
Атопический дерматит (АтД), как правило, наследственное заболевание, часто ассоциированное с астмой, пищевой аллергией, аллергическим ринитом и рецидивирующими кожными инфекциями. Инфекция может существенно изменить течение заболевания [1]. Описаны наблюдения, свидетельствующие о роли бактериальных и грибковых колонизаций в формировании резистентного к терапии и тяжелого рецидивирующего течения АтД [2, 3]. Одной из важных причин инфицирования кожи у больных АтД ученые считают дефицит антимикробных пептидов в коже, необходимых для защиты организма от бактерий, вирусов и грибов [4].
Считается, что инфекционные поражения кожных покровов при АтД сопровождаются определенными иммунологическими нарушениями: в случае вирусных поражений кожи - дефицитом эпидермальных антимикробных пептидов и дисбалансом Т-хелперов (Th1/Th2) [2,4]. По последним данным [4], у больных АтД с таким осложнением, как герпетическая экзема, в кератиноцитах кожи обнаружена достоверно низкая экспрессия антимикробных пептидов.
Кожа больных АтД инфицируется чаще вирусом простого герпеса 1-го и 2-го типов [3, 4]. Предполагают, что наибольшему риску подвержены пациенты с тяжелым течением АтД или больные, не получившие должного лечения [2].
По данным M. Furue и соавт. [6], наблюдавших в течение 6 мес 1271 пациента с атопическим дерматитом (из них 210 детей младшего возраста, 546 детей и 515 взрослых), были диагностированы следующие осложнения: герпетические инфекции и/или дерматит Капоши у 2,4% детей раннего возраста, 2,5% детей старшего возраста и 3,5% взрослых.
Отечественные специалисты указывают на формирование осложненных форм АтД в значительно большем числе случаев: у 25-34% детей, страдающих АтД [5].
Герпетиформную экзему Капоши характеризуют внезапное начало (озноб, недомогание, температура тела до 39-40 °С в течение 1-1,5 нед), обильная везикулезная сыпь на обширных участках кожного покрова, болезненный регионарный лимфаденит. В основном высыпания локализуются на лице, волосистой части головы, но могут поражать слизистые оболочки полости рта и гениталий. Сгруппированные и диссеминированные везикулы вскоре превращаются в пустулы. В центре элементов сыпи часто имеются пупковидные западения. После отторжения корок остается вторичная эритема. Субъективно сыпь сопровождается зудом, жжением, болезненностью кожи. Больные подлежат госпитализации в инфекционное отделение. При тяжелых формах в патологический процесс могут вовлекаться нервная система, глаза и внутренние органы. Рецидивы герпетиформной экземы Капоши редки, отличаются меньшей продолжительностью и слабовыраженными клиническими проявлениями [5].
Участие вирусов в развитии тяжелого рецидивирующего течения и осложнений АтД обусловливает необходимость дифференцированного подхода к комплексной терапии таких больных, включающей противовирусные и иммуномодулирующие средства [4].
Герпферон, мазь для местного и наружного применения (Р N003324/01 от 18.12.13), содержит интерферон-a-2b человеческий рекомбинантный (противовирусное и иммуномодулирующее средство), ацикловир (противовирусный препарат), лидокаина гидрохлорид (анестетик местного действия), а также вспомогательные вещества (метилпарагидроксибензоат, макрогол). Согласно инструкции, мазь Герпферон обладает противовирусным, иммуномодулирующим, противовоспалительным и местным обезболивающим действием.
Интерферон-a-2b человеческий рекомбинантный обладает противовирусной активностью. Доказано, что под воздействием экзогенного интерферона усиленно происходит синтез эндогенного интерферона. Ацикловир имеет выраженный противовирусный эффект против вируса герпеса (Herpes simplex) 1-го и 2-го типов. При этом высокая биодоступность препарата в сочетании с интерфероном позволила уменьшить концентрацию ацикловира с 5% до 3%. Лидокаин оказывает местное обезболивающее действие и снимает зуд.
Клинический случай
Больная К., 13 лет, госпитализирована в инфекционное отделение Омского областного кожно-венерологического диспансера 13 ноября 2013 г. При поступлении предъявляла жалобы на высыпания на коже лица, конечностей, болезненность, выраженный зуд. Пациентку беспокоило ощущение жара и повышение температуры до 38,2 °С в течение дня.
Анамнез: болеет атопическим дерматитом с раннего детского возраста. Обострения каждый год, преимущественно в холодное время и на фоне погрешностей в диете. Состоит на диспансерном учете у педиатра и дерматолога по месту жительства. Неоднократно лечилась в инфекционном отделении Омского областного кожно-венерологического диспансера по поводу обострений АтД, осложненного вторичной инфекцией. Последняя госпитализация - осенью 2011 г. Получала гипосенсибилизирующие, антигистаминные средства, наружную терапию и физиолечение с положительной динамикой. Около 1 нед после перенесенной острой респираторной вирусной инфекции (ОРВИ) отметила появление зуда и покраснения кожи лица и сгибательной поверхности конечностей, усиление шелушения и сухости кожи. На этом фоне в области лица появились пузырьки, болезненность, повышение температуры тела до 38,2 °С. Самостоятельно не лечилась, обратилась к дерматологу, которым была направлена на госпитализацию в инфекционное отделение.
Больная указала на аллергическую реакцию на молоко, цитрусовые, клубнику в виде обострений АтД. Заболевание у пациентки носит наследственный характер (АтД у матери). Отмечает частые ОРВИ, эпизоды герпетической инфекции на губах 1-2 раза в год.
Общий и локальный статус: больная достаточного питания. Масса тела 45 кг, рост 156 см, температура тела 37,6 °С. Положение активное, состояние удовлетворительное, сознание ясное. Пальпируются подчелюстные лимфатические узлы до 2,5 см в диаметре, болезненные, не спаянные между собой, кожа над ними не воспалена. Артериальное давление 110/70 мм рт.ст., пульс 69 в минуту. Тоны сердца ясные, ритмичные. Дыхание везикулярное. Хрипов нет. Живот мягкий, безболезненный. Симптом Пастернацкого отрицательный. Стул регулярный, оформленный. Дизурических явлений нет.
Патологический процесс на коже носит распространенный характер. Отмечается общая сухость кожного покрова и шелушение. На коже локтевых, лучезапястных, подколенных сгибов симметрично расположены обширные очаги гиперемии, инфильтрации и умеренной лихенизации. Также имеются линейные экскориации, серозно-геморрагические корочки. Кожа лица диффузно гиперемирована, инфильтрирована, пастозна. На этом фоне расположены множественные, сгруппированные и диссеминированные везикулы с мутным содержимым, эрозии, местами с гнойным налетом, серозно-геморрагические и импетигинозные корочки. Слизистая полости рта свободна от высыпаний.
Больной проведено лечение: левоцетиризин по 5 мг в сутки в течение 10 сут; азитромицин 500 мг в сутки в течение 5 сут; валацикловир 500 мг 2 раза в день на протяжении 7 сут; вскрытие везикул, обработка эрозий 3% раствором перекиси водорода, водным раствором хлоргексидина 3 раза в день в течение 7 сут; мазь Герпферон 5 раз в день на протяжении 10 сут, затем мазь пантодерм. На фоне лечения была отмечена положительная динамика патологического процесса. Субъективно ощущения зуда и болезненности исчезли к 5-м суткам терапии. Явления воспаления регрессировали на коже конечностей, на коже лица сохранилась легкая гиперемия и остаточная инфильтрация кожи, эрозии эпителизировались, корочки отторглись. Больная выписана со значительным клиническим улучшением (см. рисунок). Рисунок 1. Больная К.,13 лет, с распространенным атопическим дерматитом, осложненным герпетиформной экземой Капоши и пиодермией. а - до лечения; б - на 7-е сутки; в - на 10-е сутки терапии.
Таким образом, учитывая вирусную природу герпетиформной экземы Капоши как осложнения атопического дерматита, целесообразно использовать в комплексной терапии наружные комбинированные средства, обладающие противовирусным, иммуномодулирующим и обезболивающим эффектами.

Герпетическая экзема Капоши – это вирусное, нередко рецидивирующее поражение кожи, вызываемое вирусами простого герпеса (ВПГ) 1 и/или 2 типа, которое развивается на фоне какого-либо хронического дерматологического заболевания (чаще всего атопического дерматита) и проявляется распространёнными везикулёзными и эрозивными высыпаниями.
Синонимы
герпетическая экзема, герпетиформная экзема, вариолиформный пустулёз Капоши-Юлиусберга, острый оспенновидный пустулёз, синдром Капоши.
Эпидемиология
Возраст: чаще болеют дети (первичное инфицирование), рецидивы заболевания отмечаются у людей всех возрастных групп, но наиболее часто регистрируются в первые 17 лет жизни.
Пол: не имеет значения.
Анамнез
Первичное инфицирование протекает с выраженными общими симптомами, сопровождаясь головной болью, лихорадкой и увеличением регионарных лимфоузлов, при этом на фоне поражённой атопическим дерматитом (или другим дерматозом) коже появляются диссеминированные высыпания пузырьков, быстро вскрывающихся с образованием болезненных эрозий. Эрозии сливаются друг с другом, увеличиваясь в размерах и распространяясь на здоровую кожу. Рецидивы заболевания протекают легче и, как правило, не сопровождаются нарушением общего состояния.
Течение
острое начало с последующим хроническим рецидивирующим течением, высыпания разрешаются под действием противовирусных средств. В случае тяжёлого течения, особенно на фоне иммунодефицита, возможен летальный исход.
Этиология
Предрасполагающие факторы
- приём глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- осенне-зимнее время года;
- ранее перенесённое ОРЗ;
- ранее перенесённая Эбштейн-Бар вирусная инфекция;
- ранее перенесённая кишечная инфекция, вызванная Shigella, Salmonella, Yersinia, Campylobacter;
- онкологические заболевания;
- простой герпес, перенесенный или имеющийся у членов семьи;
- стресс;
- воздействие холода (переохлаждение);
- воздействие тепла (перегревание);
- воздействие УФО (солнца);
- истощение;
- случайная половая связь;
- лучевая терапия;
- атопический дерматит; ;
- экзема;
- буллёзный пемфигоид;
- пузырчатка;
- болезнь Хейли-Хейли;
- болезнь Дарье;
- ожоги;
Жалобы
Дерматологический статус
процесс поражения кожи ВПГ носит распространённый характер, изначально локализуясь на поверхности очагов имеющегося кожного заболевания, а впоследствии выходит за их пределы, поражая ранее неизменённую кожу. Пузырьки, как правило, располагаются симметрично, без группировки, иногда могут сливаться друг с другом. Дермографизм чаще всего стойкий белый.
Элементы сыпи на коже
- основное дерматологическое заболевание представлено, как правило, воспалительными пятнами розового или красного цвета от 2 см в диаметре до поражения 90% поверхности тела, округлых или неправильных очертаний с нерезкими границами, нередко шелушащихся;
- возможно наличие очагов лихенификации (патологического состояния кожи, характеризующегося усилением кожного рисунка), обусловленной основной дерматологической патологией (экземой или атопическим дерматитом), которая может развиваться как на неизменной коже в результате её расчёсывания (первичной), так и вторичной (возникает на фоне предшествующих высыпаний в результате их расчёсывания). Цвет её может варьировать от розового до синюшно-красного или коричневого;
- пузырьки с пупковидным вдавлением в центре от 0,2 до 0,5 см в диаметре с серозным, редко с серозно-геморрагическим содержимым. Пузырьки располагаются на поверхности воспалительных пятен (очагов лихенификации), обусловленных имеющейся дерматологической патологией, или на внешне неизменённой коже и в дальнейшем вскрываются с формированием эрозий, иногда возможна трансформация пузырьков в пустулы;
- вторичные эрозии, образующиеся при вскрытии пузырьков, болезненные при пальпации, изначально около 0,5 см в диаметре, имеют тенденцию к периферическому росту и слиянию с образованием обширных очагов эрозированной кожи. Эрозии располагаются на фоне отёчной и гиперемированной кожи или очагов лихенификации. В дальнейшем эрозии разрешаются бесследно, крайне редко трансформируются в язвы;
- при иммунодефиците часто встречаются вторичные язвы, болезненные при пальпации, размеры которых могут колебаться от 1 до 20 см и более, что связано с их склонностью к периферическому росту. Края язв могут быть отвесными, неровными или блюдцеобразными, а дно может содержать участки некротического распада тканей. По периферии язвы окружены зоной воспалительной гиперемии и в дальнейшем постепенно разрешаются с образованием рубца;
- корки медово-жёлтого или желтовато-коричневого (реже бурого) цвета, образующиеся при подсыхании пузырьков, по отторжении корок образуются эрозии, реже – язвы, окружённые венчиком гиперемии;
Элементы сыпи на слизистых
- воспалительные пятна различных оттенков красного цвета до 2 см в диаметре, округлых очертаний с нерезкими границами, на поверхности которых в дальнейшем образуются пузырьки;
- пузырьки полушаровидной формы с пупковидным вдавлением в центре до 0,2 см в диаметре с серозным (реже - серозно-геморрагическим) содержимым. Пузырьки располагаются на поверхности воспалительных пятен и в дальнейшем вскрываются с формированием эрозий или (при локализации на губах) подсыхают с образованием корок медово-жёлтого (желтовато-коричневого) или бурого цвета;
- вторичные эрозии, образующиеся при вскрытии пузырьков или отторжении корок (на красной кайме губ), болезненные при пальпации, около 0,5 см в диаметре (иногда больше), окружены венчиком воспалительной гиперемии. В дальнейшем эрозии разрешаются бесследно, при иммунодефицитных состояниях они нередко трансформируются в язвы;
- при иммунодефиците часто встречаются вторичные язвы, характеризующиеся выраженной болезненностью при пальпации, размеры которых могут колебаться от 0,5 до 5 см в диаметре, что связано с их склонностью к периферическому росту. Края язв могут быть отвесными, неровными или блюдцеобразными, а дно может содержать участки некротического распада тканей или покрываться налётом. По периферии язвы окружены зоной воспалительной гиперемии и в дальнейшем постепенно разрешаются с образованием рубца;
- плёнчатые налёты белого, серого или коричневого цвета, располагающиеся на поверхности эрозий или язв;
- на красной кайме губ нередко встречаются корки медово-жёлтого или желтовато-коричневого (реже бурого) цвета, по отторжении которых образуются эрозии, реже – язвы, окружённые венчиком гиперемии;
- очаги лихенификации на красной кайме губ, обусловленные исходной дерматологической патологией, розового или красного цвета, нередко шелушащиеся.
Придатки кожи
ногтевые пластинки не изменены, но в ряде случаев (что связано с имеющейся дерматологической патологией – чаще всего с атопическим дерматитом) их поверхность может содержать точечные вдавления, поперечные борозды (линии Бо), быть неровной (холмистой), ногти могут утолщаться (с развитием пахионихии), а ногтевой валик может воспаляться. Нередко отмечается отполированность ногтевых пластинок с характерным блеском поверхности. Возможно диффузное поредение или полное выпадение волос в очагах лихенификации (в области наружной трети бровей и на теле).
Локализация
при вирусном поражении кожи сыпь (пузырьки) чаще всего встречается на лице, шее и туловище, реже – на конечностях; на слизистых оболочках высыпания наиболее часто локализуются на красной кайме губ, в полости рта, реже - на слизистой носа и конъюнктив. При иммунодефицитных состояниях возможны диссеминированные высыпания пузырьков по всему телу. Основное дерматологическое заболевание (атопический дерматит или экзема) имеет характерную локализацию – лицо (лоб, брови, веки, губы), шея (задне-боковые поверхности), грудь, верхние и нижние конечности (локтевые сгибы и подколенные ямки), поясница.
Дифференциальный диагноз
ветряная оспа, вирусная пузырчатка полости рта и конечностей, опоясывающий лишай с диссеминированным поражением кожи, аллергический дерматит, распространённый фолликулит, рожистое воспаление, многоформная экссудативная эритема, везикулёзная токсикодермия.
Сопутствующие заболевания
атопический дерматит; нейродермит; экзема; буллёзный пемфигоид; пузырчатка; болезнь Хейли-Хейли; болезнь Дарье; ожоги; менингит (менингоэнцефалит), сирингомиелия, рак желудка и других отделов желудочно-кишечного тракта, рак легкого, миелобластный лейкоз, лимфобластный лейкоз, болезнь Ходжкина (лимфогранулематоз), Т-клеточная лимфома кожи (включая грибовидный микоз); В-клеточная лимфома; ювенильная хроническая миелогенная лейкемия, микоплазменая пневмония, ВИЧ-инфекция, сепсис, кишечные инфекции (иерсиниоз, сальмонеллёз, дизентерия, амёбиаз и др.), инфекционный мононуклеоз, атопический дерматит, экзема, иммунодефицитные состояния, не ВИЧ-обусловленные, состояние после трансплантации органов и тканей.
Диагноз
Часто достаточно клинической картины и Анамнеза, для подтверждения диагноза могут применяться перечисленные ранее методы лабораторной диагностики.
Патогенез
На фоне предсуществующих дерматологических заболеваний происходит снижение барьерных функций кожи, что облегчает проникновение в неё вирусов простого герпеса. После проникновения в воспалённую кожу или слизистую оболочку ВПГ (1-го типа, реже 2-го типа) размножается в глубоких слоях эпидермиса (эпителия), вызывая гибель зараженных клеток, образование пузырьков и местную воспалительную реакцию, впоследствии вирус проникает в дерму, достигает окончаний чувствительных и вегетативных нервов и транспортируется по аксонам в тела нейронов, располагающихся в корешках чувствительных или вегетативных ганглиев. У 80–90% людей вирус герпеса после первичного инфицирования сохраняется в нервных ганглиях, где приобретает бессимптомное латентное течение. При рецидиве заболевания вирус реактивируется, мигрирует обратно в кожу или слизистую оболочку и вызывает клинические проявления рецидивного герпеса.
Герпетиформная экзема Капоши – это форма герпесвирусной инфекции, которая осложняет течение хронических заболеваний кожи ребенка. Основные клинические проявления – повышение температуры тела, увеличение лимфатических узлов, специфическая кожная сыпь, переходящая в кровоточащие эрозии. Диагностика базируется на сборе анамнестических данных, физикальном обследовании и результатах специфических лабораторных исследований – проба Тцанка, ИФА и ПЦР. Лечение включает в себя применение противовирусных препаратов, дезинтоксикационных средств, витаминов, иммуномодуляторов, проведение местной обработки кожи и симптоматической терапии.
Общие сведения

Причины герпетиформной экземы Капоши
Основной возбудитель герпетиформной экземы Капоши – вирус простого герпеса (Herpes simplex). Чаще всего заболевание вызывает вирус типа А (typus 1), значительно реже – тип В (typus 2). Болеют дети в возрасте от 6 месяцев до 2 лет, пик заболеваемости – 7 месяцев-1,5 года. Это обусловлено тем, что до полугодовалого возраста ребенка защищают антитела к вирусу герпеса, полученные трансплацентарно в утробе матери. Собственные антитела начинают формироваться только с 2-3 лет. Герпетиформная экзема Капоши чаще возникает у детей с атопическим дерматитом, развившимся до 8 недель жизни. В группу риска входят младенцы, получающие глюкокортикостероиды или иммуносупрессивные препараты, а также находящиеся на искусственном вскармливании.
Источник заражения – инфицированный человек. Для детей это – родители, имеющие остаточные явления перенесенной инфекции на губах, коже лица и руках. Основные механизмы заражения – воздушно-капельный и контактно-бытовой. Наиболее частым путем считается непосредственная передача во время контакта с кожей, слизистыми оболочками или слюной носителя вируса. Вирус простого герпеса способен сохранять жизнеспособность на протяжении 10 часов при температуре 22-26°С, чем объясняется возможность реализации воздушно-капельного и бытового механизмов передачи.
Симптомы герпетиформной экземы Капоши
Инкубационный период герпетиформной экземы Капоши составляет от 1 до 10 дней, в среднем 4-5 суток. Возможно наличие продромального периода, который характеризуется возникновением общей слабости, сонливости и вялости ребенка. Его длительность составляет не более 3 суток. После этого периода резко возникают симптомы заболевания: значительное ухудшение общего состояния, гипертермия до 40°С, повышение ЧД и ЧСС, кожная сыпь. У всех детей наблюдается увеличение затылочных, подчелюстных и шейных лимфоузлов. При тяжелом течении развивается интоксикационный синдром, включающий в себя выраженную тахикардию и одышку, реже – судороги, истощение и гиперрефлексию. При легком варианте температура тела не поднимается выше 38°С, общее состояние практически не нарушено. Независимо от тяжести, гипертермия носит стабильный характер, дневные колебания температуры тела не превышают 1°С. Жаропонижающие средства малоэффективны.
Высыпания, как правило, обильные, объединены в группы, редко распространенны диффузно. На коже лица сыпь сливается, формируя очаги, часто вызывает зуд. Во время развития кожных элементов происходит их спонтанное вскрытие. На месте везикул или пустул формируются эрозии, склонные к кровотечению и слиянию между собой. Образуются большие пораженные участки, которые покрываются темно-коричневой геморрагической коркой. Спустя 1-2 недели корки отпадают, температура тела нормализуется. Общая продолжительность заболевания – до 3-х недель. Рецидивы протекают в легкой форме, общее состояние не страдает.
При герпетиформной экземе Капоши у части больных возникает диарея с дегидратацией. Возможно развитие гнойного отита, гнойничковых заболеваний кожи, менингита, сепсиса. Группа риска – дети с тяжелым течением и/или возрастом до 12 месяцев. В редких случаях возникают смертельно опасные осложнения в виде сдавливания гортани вследствие отека тканей шеи, тяжелых аритмий, пневмоний, почечной и печеночной недостаточности. Летальность при таких осложнениях составляет порядка 15-45%.
Диагностика герпетиформной экземы Капоши
При герпетиформной экземе Капоши диагноз устанавливается на основе данных анамнеза, физикального обследования, результатов специфических и неспецифических лабораторных методов диагностики. Анамнестические данные могут указывать на недавно перенесенную герпесную инфекцию родителями или другими контактирующими с ребенком лицами, острое начало заболевания, наличие хронических дерматозов. При физикальном обследовании выявляется кожная сыпь и ее характерная локализация, увеличение лимфатических узлов, гепатомегалия, редко – спленомегалия. В ОАК определяется гипохромная анемия, лейкоцитоз или лейкопения, эозинопения. У 1/3 детей с герпетиформной экземой Капоши в ОАМ можно выявить протеинурию, лейкоциты.
Специфическая диагностика включает в себя пробу Тцанка, ПЦР и ИФА. Проба Тцанка позволяет установить наличие герпесвирусных включений в клетках из дна везикул или пустул. Методом ИФА можно зафиксировать увеличение титра IgM в сыворотке крови более чем в 4 раза. ПЦР определяет наличие ДНК вируса простого герпеса в организме ребенка. Дифференциальная диагностика герпетиформной экземы Капоши проводится с простым герпесом, опоясывающим лишаем, ветряной оспой, стафилококковым, стрептококковым импетиго и другими пиодермиями.
Лечение герпетиформной экземы Капоши
Герпетиформная экзема Капоши лечится сугубо в условиях детского инфекционного стационара под постоянным мониторингом педиатра. Для таких детей выделяется отдельная палата, т.к. они могут стать источником инфекции для других детей с дерматозами.
С первого дня госпитализации проводится этиотропное лечение противовирусными средствами. Препарат выбора – ацикловир. Также в/м вводится противогерпетический иммуноглобулин. В комплексе могут использоваться иммуномодуляторы. Показано применение витаминов группы В, А, С. С целью уменьшения зуда используются антигистаминные средства (клемастин, хлоропирамин). Для профилактики гнойничковых заболеваний назначаются антибактериальные средства – цефалоспорины II и III поколений (цефуроксим, цефтриаксон). При тяжелом состоянии ребенка проводится инфузионная терапия (5% раствор глюкозы, 0,9% раствор NaCl). При выраженных признаках интоксикации используют свежезамороженную плазму, 10% раствор альбумина. При развитии опасных для жизни ребенка аритмий показаны сердечные гликозиды (дигоксин).
Местное лечение герпетиформной экземы Капоши зависит от стадии развития кожных элементов. До вскрытия везикул и пустул их обрабатывают 1% спиртовым раствором бриллиантового зеленого и противогерпетическими мазями (5% ацикловир). На уже образовавшиеся корки наносится 3% дерматоловая или 2% борно-нафталановая мазь. Для ускорения процесса отхождения их накрывают марлевыми салфетками с цинковым маслом. С целью заживления кожи после полного отделения геморрагических корок используют кератопластические средства (салицилово-цинковая паста).
Прогноз и профилактика герпетиформной экземы Капоши
Прогноз тяжелой формы герпетиформной экземе Капоши сомнительный. Общая летальность составляет 10-30%. Без своевременного лечения исход неблагоприятный. При легкой форме или рецидиве прогноз благоприятный. Специфических мер по профилактике герпетиформной экземы Капоши не разработано. Неспецифическая профилактика заключается в изоляции людей, инфицированных вирусом герпеса, и предотвращении их контакта с ребенком, страдающим дерматозами на срок не менее 3-х недель.

Впервые описал эту патологию австрийский ученый Мориц Капоши в 1887 году. Капоши увидел сходство элементов сыпи с ветряной оспой, поэтому назвал сыпи варицеллиформной (varicella - ветрянка по-латински).
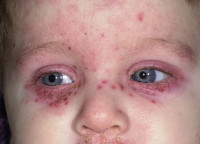
Герпетиформная экзема Капоши на фото
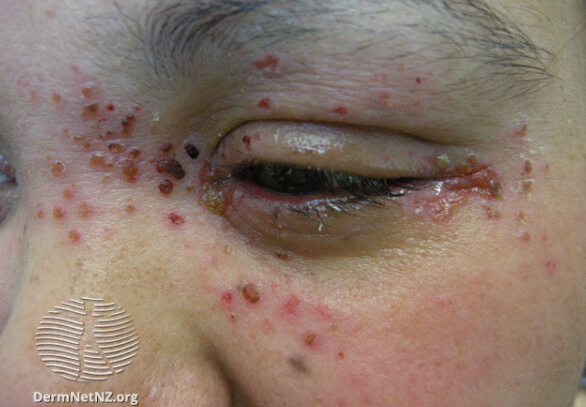
Герпетическая экзема вокруг глаза
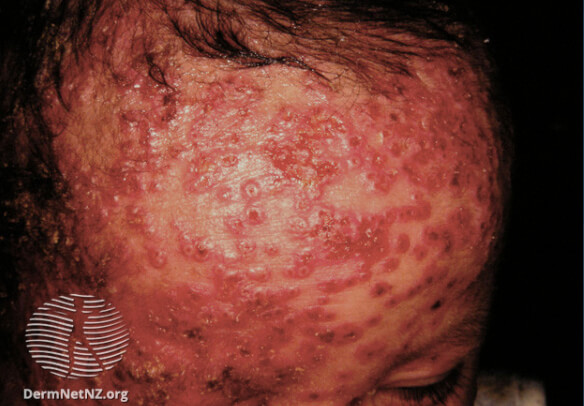
Герпетическая экзема на голове
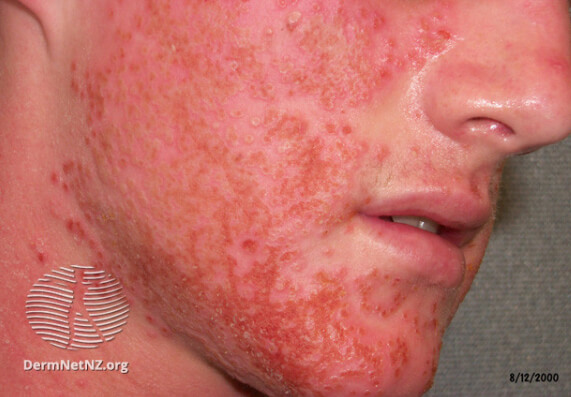
Герпетическая экзема на лице
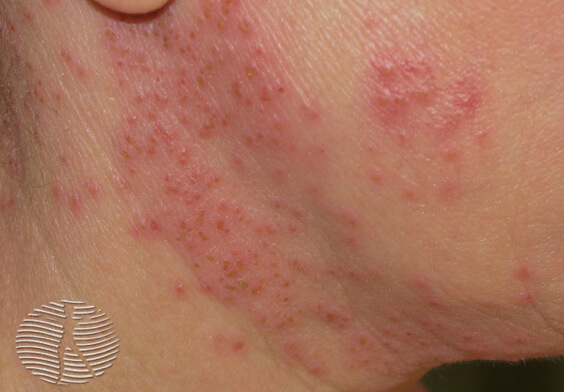
Герпетическая экзема на лице и шее
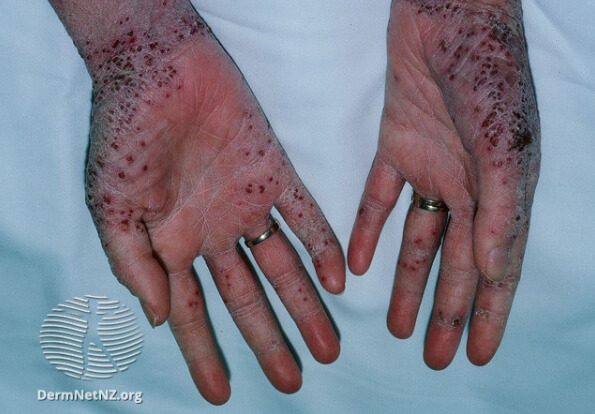
Герпетическая экзема на руках
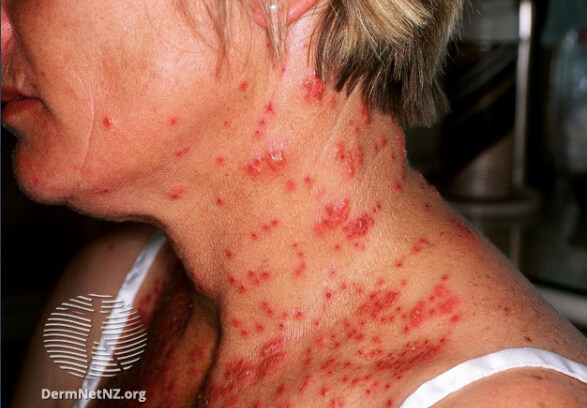
Герпетическая экзема на шее у взрослых
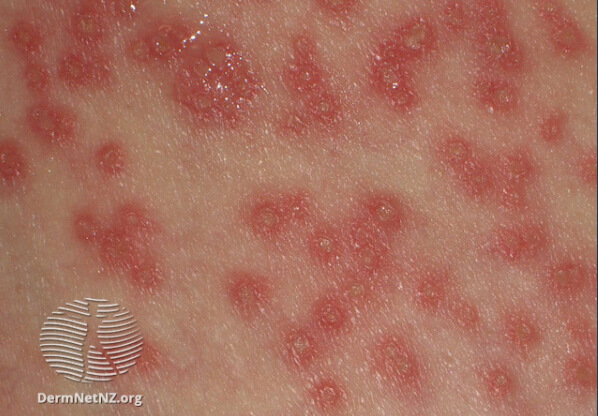
Герпетическая экзема, сыпь
Группа пузырьков при герпесе
Причины герпетиформной экземы Капоши
Большинство случаев вызываются вирусом простого герпеса первого или (реже) второго типов. Обычно распространенное поражение покровов возникает при впервые выявленной герпетической инфекции (первичном герпесе). Признаки становятся видны через 5 - 12 дней после контакта с больным, у которого может быть очевидная простуда на губах, а может и не присутствовать никаких видимых симптомов.
Иногда герпетиформный дерматит сопровождает и вторичную герпесвирусную инфекцию, но рецидивы случаются редко.
Болезнь затрагивает мужчин и женщин любого возраста, но чаще всего это явление можно наблюдать у младенцев и более старших детей, страдающих атопическим дерматитом. У пациентов с атопическим состоянием, как оказалось, снижена сопротивляемость к герпетической инфекции. При этом неважно, легко или тяжело протекает сопутствующий дерматит, и в какой стадии - обострения или ремиссии - он находится.
Атопический дерматит в таком случае является фактором, ослабляющим защитные и барьерные функции эпителия. Такой эффект могут иметь и другие состояния, увеличивая риск заболеть герпетической сыпью. Это:
● Семейная форма пузырчатки,
● Кожная форма Т-клеточной лимфомы,
После того, как человечество избавилась от вируса чёрной оспы, вакцинировать от этой болезни перестали. Однако раньше, когда вакцинацию проводили всем, иногда случалось
тяжелое осложнение в виде распространенной сыпи, с летальностью до 50%. Проявления были аналогичны герпетической экзантеме.
Симптомы герпетиформной экземы Капоши
Герпетиформная экзема, описанная Морицем Капоши начинается, как можно видеть на фото, с появления отдельных скоплений мелких пузырьков, зудящих и болезненных. Образования могут появиться на любой части тела, но чаще всего видны на лице и шее. Пузырьки поражают как ранее здоровую поверхность, так и кожу, пораженную атопическим дерматитом или какой-либо другой дерматологической патологией. В течение последующих семи – десяти дней появляются новые пятна, которые распространяются вокруг первого, но редко переходят на другие части тела.
Значительно страдает общее самочувствие. Пациент чувствует себя плохо, ощущает слабость, озноб. Повышается температура. Увеличиваются и становятся болезненными лимфатические узлы в области кожных высыпаний.
● Пузырьки мономорфные, это означает, что они все похожи друг на друга.
● Они могут быть наполнены прозрачной желтоватой жидкостью или густой субстанцией, напоминающей гной.
● Они часто окрашены кровью, то есть красные, фиолетовые или чёрные.
● Новые пузырьки имеют углубление посередине.
● Более старые образования покрываются корками или формируют язвы, эрозии.
● Повреждения заживают от двух до шести недель.
● В тяжелых случаях, в местах, где дерма была сильно разрушена инфекцией, могут оставаться небольшие белые рубцы, которые долгое время не проходят.
При обширном поражении эпителия велик риск присоединения бактериальной инфекции. Это могут быть стафилококки и стрептококки, безобидно обитающие на неповрежденной коже у всех людей. Наличие мокнущих язвочек и снижение иммунных сил организма из-за вируса приводят к тому, что микроорганизмы начинают делиться, вызывая воспаление. Стафилококки колонизируют волосяные фолликулы и локальные области кожи, формируется фолликулит. Стрептококки выделяют ферменты, разрушающие соединительную ткань, поэтому поражение, вызванное ими, бывает более распространенным, они расползаются по подкожной клетчатке, приводя к целлюлиту.
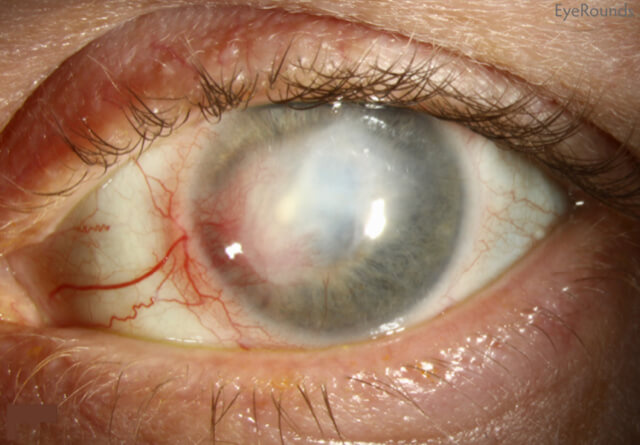
В тяжелых случаях, герпетическая экзема Капоши затрагивает не только поверхность, но и множество внутренних органов, таких как глаза (герпетический кератит показан на фото), мозг, легкие и печень. В редких случаях, может наступить летальный исход. Рассмотрим, какие осложнения могут проистекать.
● Герпетический кератит развивается, когда блистеры переходят на роговицу. Эта часть глаза лишена сосудов, поэтому иммунные системы для борьбы с возбудителем, не могут быть туда доставлены. Организму тяжело бороться с этой проблемой, и на роговице образуются шрамы и помутнения, что приводит к слепоте.
● Герпес-энцефалит - это одна из наиболее тяжелых форм энцефалита, поражающая височные доли мозга. Патологический процесс деструктивный, то есть, вещество мозга под действием микроба разрушается, высока летальность, а при излечении могут остаться тяжелые последствия в виде параличей, нарушения речи и эпилептических приступов.
● Поражение внутренних органов и полиорганная недостаточность, из-за чего почки, печень, легкие перестают справляться со своими функциями, и пациент погибает.
Герпетиформная экзема Капоши у взрослого
Герпетическая экзема - болезнь детского возраста, она редко развивается у взрослых, чаще при наличии тяжелого основного заболевания, которое само по себе, или же лечение против которого, делает организм уязвимым к вирусу, и у человека появляются показанные на фото симптомы. Какие же состояния угнетают иммунную защиту и ведут к появлению дерматита у старших пациентов?
● Пожилой возраст, когда снижаются все обменные процессы,
● Длительно текущее хроническое заболевание,
● Лечение местными лекарствами, снижающими сопротивляемость кожи (кремы с глюкокортикоидами и ингибиторами кальциневрина),
● Злокачественные образования и терапия противоопухолевыми медикаментами,
● Врожденные дефекты системы иммунитета,
● Синдром приобретенного дефицита.
При последних двух состояниях, когда не срабатывают специфические механизмы защиты от вирусов, заболевание приобретает особенно тяжелую форму, где наряду с кожными высыпаниями имеются и менингоэнцефалит, и поражение внутренних органов.
Герпетиформная экзема Капоши у детей
Прежде всего, эта патология затрагивает детей. Антитела к вирусу простого герпеса переходят к младенцу от матери во время беременности, а также с грудным молоком. Постепенно их содержание в плазме снижается, и полностью он исчезают в возрасте от шести месяцев до двух лет. Тогда же и может появиться герпетическое поражение. Как и для многих вирусных болезней детского возраста, характерна повышенная заболеваемость в межсезонье, осенью и весной. Больше вероятность заразиться у следующих категорий детей:
● Часто болеющие дети,
● После перенесенных респираторных заболеваний,
● После антибиотикотерапии, особенно нерациональной,
● Страдающие атопическим дерматитом,
● Посещающие детский сад, детские группы раннего развития и места скопления людей.
В младенческом возрасте велик риск того, что вирус поразит ткань мозга, вызывая герпес-энцефалит. Это чрезвычайно опасно, и может привести к стойким неврологическим дефектам и эпилепсии. Именно поэтому детей с экземой Капоши нужно срочно госпитализировать и наблюдать в условиях стационара.
Лечение герпетиформной экземы
Эта кожная патология считается одним из немногих экстренных состояний в дерматологии, которое требует немедленного вмешательства. Чаще всего, пациента необходимо положить в больницу, чтобы контролировать его общее состояние. Особенно важна госпитализация для детей, у которых еще не до конца сформирован иммунитет, и не хватает защитных сил для борьбы с вирусом.
Для правильного подбора терапии важна диагностика. Герпетическая болезнь по проявлениям напоминает ветряную оспу, а также опоясывающий лишай, сыпь при которых идентична герпетической, так как вирусы принадлежат к одному семейству. Высыпания имеют вид пузырьков, расположенных кластерами, также характерны зуд, жжение и боль.
Врач прежде всего проводит осмотр, и предполагает причину по расположению и характеру группирования пузырьков. Также, опрос помогает составить представление об эпидемической обстановке, были ли контакты с ветряночными больными и больными простым герпесом, болел ли пациент ветрянкой и герпесом ранее, и вакцинирован ли он. Затем, если диагноз еще не ясен, доктор берет мазок из эрозий на месте вскрывшихся пузырьков, а также пробы крови для серологической диагностики (определения антител) и ПЦР для выделения ДНК вируса. Когда точный диагноз выставлен, назначаются препараты.
Лечение медикаментозными средствами
● Основная группа фармпрепаратов, которыми проводят лечение - противовирусные в таблетках или уколах. Такие лекарства, как ацикловир, валацикловир и фамцикловир, обладают активностью против вируса простого герпеса. Их механизм действия основан на блокаде энзима, необходимого для репликации вирусной частицы. Два последних препарата более современные, их биодоступность выше, а активность мощнее. В тяжелых ситуациях назначают очень большие дозы внутривенно, эта группа средств достаточно безопасна, однако в редких случаях, возможна побочная реакция в виде нарушения работы почек, которая проходит после отмены ацикловира.
● Часто необходимы анальгетики против боли. Назначают аспирин, ибупрофен и напроксен, которые кроме противоболевой активности, помогают снизить температуру и борются с воспалением.
● Против зуда эффективны антигистаминные препараты.
● В случае бактериальных осложнений применяются антибиотики.
Профилактика герпетиформной экземы Капоши
Какие меры помогают предотвратить заражение?
● Избегать контакта с вирусом герпеса.
● Укреплять иммунитет. В этом помогают аэробные физические нагрузки, свежий воздух, достаточный сон и правильное питание.
● Контролировать симптомы своей атопии, если страдаете этой проблемой. Нужно поддерживать уровень увлажнения, избегать воздействия горячего сухого воздуха, горячей воды и мыла.
● При появлении первых проявлений герпеса на губах или лице, нельзя расчесывать и растирать пузырьки, так как в них содержатся активные вирусы.
Экзема – это острое или хроническое рецидивирующее заболевание кожи, характеризующееся воспалением и появлением многочисленных папул, напоминающих пузырьки кипящей воды. Папулы сливаются друг с другом и лопаются, оставляя после себя глубокие мокнущие раны. Экзема – достаточно распространенное заболевание, по статистике, в мире им страдает до 10 % населения, в основном пациенты – женщины 25-45 лет.
Экзема относится к кожным заболеваниям, и при появлении первых признаков этого заболевания необходимо обратиться к врачу дерматологу. Причин появления микробной экземы на лице или других участках кожного покрова много и самостоятельно определить, какая из них спровоцировала появление неприятных симптомов, невозможно.
Понимание о том, что экзема, это в первую очередь заболевание кожного покрова ошибочно. Экзема является внешним признаком того, что внутри организма присутствуют какие-то проблемы. Именно поэтому так важно обнаружить эти внутренние проблемы и провести их коррекцию.
Истинная (идиопатическая) экзема – острое или хроническое воспаление кожи, сопровождающееся зудом, покраснением пораженных участков и появлением на них папул, наполненных серозным (белково-лейкоцитным) экссудатом.

Экзема проявляется высыпаниями на коже, и вопрос, заразная ли эта болезнь, или нет, очень важен. Известно, что сыпь - один из признаков инфекционного заболевания. Повреждение покровов тела характерно для детских инфекций, заболеваний, передающихся половым путем, чесотки, менингита и многих других состояний, которыми можно заразиться при непосредственном контакте или через предметы быта. Однако не всегда кожная сыпь является симптомом инфекции. Экзема - яркий пример неинфекционной сыпи.
Причины экземы
Среди основных причин этого заболевания врачи называют нарушение барьерной функции, когда наружный слой эпидермиса не справляется с защитой кожи от агрессивного воздействия различных внешних факторов. С другой стороны, через нарушенный барьер организм теряет большое количество воды, что ведет к дегидратации и еще большей уязвимости кожи.
В большом количестве случаев склонность к экземе наследственная. В зависимости от типа экземы провоцирующими факторами могут служить:
- Агрессивный уход за кожей: умывание мылом, использование жестких косметических средств с сульфатами, чересчур долгие водные процедуры и горячая вода. Всё это приводит к смыванию защитной сальной пленки с поверхности эпидермиса, соответственно, поверхность тела теряет воду и защиту от внешних воздействий.
- Сухой воздух, пребывание в жарком климате, баня.
- Аллергены различного происхождения: пищевые, пыльца, плесень, перхоть и шерсть животных.
- Контактные аллергены: никель, латекс,
- Стресс.
Виды экземы
Экзема проявляется высыпаниями на коже и рядом других общих симптомов, но по происхождению и особенностям течения можно выделить несколько видов этого заболевания:
- Атопический дерматит поражает взрослых и детей, и связан с дегидратацией кожи, которая не может противостоять вредному воздействию среды и аллергенам, поступающим в организм. У детей раннего возраста симптомы возникают на щеках, у старших - в сгибах локтей и коленей, на шее, но в целом локализация может быть любой.
- Контактный дерматит - это реакция на местное воздействие аллергена или раздражающего вещества. Возникает она именно в месте контакта. Контактными аллергенами служат некоторые металлы (никель, кобальт), латекс, сок определенных растений, а также многие компоненты средств бытовой химии и косметики.
- Себорейный дерматит связан и дизрегуляцией работы сальных желез, и поражает кожу головы, реже лоб, зону за ушами, крылья носа и верх спины. Проявляется жирными плотными корками или чешуйками, и у младенцев это состояние известно как гнейс.
Первые симптомы экземы
К признакам, которые сигнализируют о начале этой болезни относятся:
- Сухость кожи,
- Зуд, усиливающийся по ночам,
- Сыпь, мокнутие, повреждение кожи,
- Шелушение
Заразна ли экзема
Экзема имеет такие кожные проявления, как сыпь и шелушение, заметные окружающим, и поэтому люди часто задают вопрос, передается ли это заболевание другому человеку.
Этот вопрос, заразна ли экзема, очень важный, так как внешний вид кожи неприятен для созерцания, часто отталкивает окружающих, что ведет к стигматизации, социальной изоляции и различным психологическим проблемам, от невроза до депрессии. Во многих странах психологические аспекты этого заболевания изучаются очень глубоко, потому что оно сильно влияет на качество жизни. Как сам пациент, так и близкие люди должны хорошо представлять природу болезни, быть уверенными в собственной безопасности, в том, что экзему можно вылечить.
Передается ли экзема от человека к человеку по наследству?
Исследования последних лет пролили свет на причину появления и механизмы развития заболевания. Так, глубоко изучена его наследственная природа. Наблюдения за идентичными близнецами показали, что если у одного из них есть эта проблема, с вероятностью выше 80-ти процентов она разовьется и у второго. Это подтверждает то, что экзема переходит по наследству. Открыт ряд генов, которые встречаются у больных, но часто в заболевании виновны различные сочетания генов, а также взаимодействия генетической предрасположенности с условиями окружающей среды и другими внешними факторами. Не существует какой-то одной мутации, которая присутствовала бы у всех заболевших и приводила к патологии.
Ген CARD11 кодирует белок, играющий ключевую роль в механизме передачи сигнала в рецепторах Т-лимфоцитов, клеток иммунитета, и при мутации эти клетки уже не могут работать правильно. Мутация этого гена встречается у пациентов с атопическим дерматитом. Чтобы понять, через какие механизмы изменения в белке CARD11 приводят к повреждению кожи, ученые провели несколько экспериментов на культурах клеток, а также наблюдали пациентов с семейной историей дерматита. В каждой из четырех семей выявились мутации на разных участках гена CARD11, однако нарушения в работе рецепторов были очень похожи между собой. Количество Т-лимфоцитов остается прежним, однако эти клетки функционируют с ошибками, и неправильно реагируют на попадание в организм чужеродных бактерий и грибков. Это ведет к снижению иммунитета и частым инфекциям. Вероятно, это снижает и барьерную функцию кожи, поэтому она и повреждается. При этой отдельной, наследственной форме атопического дерматита склонность к бактериальным и грибковым заболеваниям сочетается с сыпью и сухостью покровов тела. Аутосомный доминантный тип наследования, характерный для этого гена, означает, что болезнь проявляется в каждом поколении, вне зависимости от пола, и достаточно одной копии мутантной ДНК, чтобы появились симптомы экземы.
Мутация в гене FLG встречается у 30% больных атопией. В этом гене записан белок профилаггрин, который необходим для формирования правильной структуры самого наружного слоя эпителия. Белки, образующиеся из профилаггрина, способствуют созданию надежного барьера, который удерживает воду внутри и препятствует проникновению через кожу чужеродных субстанций, таких как токсины, бактерии и аллергены. Эти протеины также являются естественными факторами увлажнения, которые помогают поддерживать эластичность внешнего слоя покрова. Изменения в гене FLG могут приводить к повреждению и появлению сыпи. Не все носители такой мутации заболевают атопическим дерматитом, однако при воздействии каких-либо внешних провоцирующих факторов риск значительно возрастает. Исследования показывают, что такое воздействие запускает эпигенетические изменения в ДНК. При этом сама последовательность ДНК остается прежней, однако изменяются регулирующие механизмы, связанные с этим геном. Изменяется активность гена, это влияет на синтез белков, закодированных в нем. У предрасположенных людей это провоцирует аллергические реакции. Мутация FLG также наследуется по аутосомно-доминантному типу, однако из-за эпигенетических воздействий не все носители заболевают.
Переходит ли экзема через контакт с больным?
При непосредственном контакте передаются заболевания, которые относятся к группе инфекционных. Эти болезни бывают вызваны бактериями, вирусами или грибками. Переход этих микроорганизмов к другому человеку при соприкосновении, через предметы быта, с каплями слюны при кашле приводит к распространению патологии. Это свойство называется контагиозностью. Абсолютное большинство видов экземы не являются инфекционными, а значит, они не контагиозны. Патология не может перейти от больного к здоровому, поэтому не имеет значения, прикасаетесь ли вы к пораженной коже, или пользуетесь общим полотенцем, появиться экзема от этого не может.
В редких случаях, когда пораженную кожу инфицируют бактерии, они могут перейти при контакте другому человеку, и если у него тоже имеется экземное поражение, есть вероятность инфицирования. Таким образом, если у вас уже имеется это кожное состояние, вы можете получить микроорганизмы от другого больного, и ваша экзема осложнится инфекцией. Однако, это очень маловероятный сценарий, и бактериальное воспаление скорее можно получить, если не соблюдать правила личной гигиены.
Экзема и секс
Половым путем передаются инфекции, вызываемые вирусами, бактериями или простейшими. Экзема - не инфекция, эта кожная болезнь не относится к группе венерических. Поэтому невозможно заразиться этим состоянием от своего партнера во время секса.
Если у вас после полового контакта появились симптомы, похожие на экзему, и такие же проявления есть у вашего партнера, нужно срочно обратиться к врачу. Это означает, что высыпания обусловлены не экземой, а инфекцией, и если вовремя не получить диагностику и не пролечиться, велик риск осложнений, связанных как с половой функцией и бесплодием, так и с общим благополучием организма. Так, вирус простого герпеса вызывает сыпь, которую можно спутать с экземой. Однако, лечить эту болезнь нужно противовирусными препаратами. Без лечения она приносит множество неприятных ощущений, а при ослаблении организма может привести к тяжелой форме энцефалита. Опасен герпес и при беременности, для плода (в отличие от экземы).
Экзема и переливание крови
На вопрос, можно ли заразиться экземой через переливание крови, у врачей есть однозначный ответ. Нет, эта болезнь не передается от человека к человеку через кровь. Известно, что ряд генов могут быть ответственны за появление симптомов экземы. При переливании крови в организм попадают кровяные клетки, которые несут в себе генетический материал другого человека. Поэтому могут возникнуть сомнения: не передастся ли таким образом и ген экземы. Дело в том, что клетки крови - зрелые, сформированные. Они не участвуют в дальнейшем делении и не являются источниками для последующих поколений красных и белых кровяных телец. Они служат определенное время, выполняя свои функции, а потом утилизируются в селезенке. Новые клетки поставляет костный мозг. Когда человеку требуется переливание, его собственный костный мозг не успевает вырастить нужное количество клеток (например, при кровотечении). Тогда ему помогают, вводя кровь другого человека. Даже если в этих новых клетках есть наследственный дефект, они отработают, не успев вызвать симптомы атопического дерматита, а на их смену придут уже здоровые собственные клетки, которые костный мозг вырастил в спокойной обстановке.
Лечение экземы
В лечении применяют ряд препаратов, которые воздействуют на механизм болезни и устраняют симптомы.
- Глюкокортикоиды. Эти препараты гормонального ряда назначают местно в виде мазей или кремов. Они регулируют работу клеток иммунитета, таким образом устраняя все симптомы воспаления. Они эффективны против сыпи, зуда, покраснения. В зависимости от тяжести процесса, распространенности и локализации, назначают гормоны разной силы.
- Ингибиторы кальциневрина действуют подобно гормональным средствам, блокируя процесс воспаления, однако лишены побочных эффектов глюкокортикоидов и лучше переносятся.
- Антигистаминные лекарства в таблетках эффективны против зуда.
- Комбинированные неспецифические препараты хороши для лечения легких форм или в сочетании со специфической терапией. Это широкий спектр средств, которые содержат эмоленты, масла, антисептики, вещества, влияющие на воспаление и регенерацию.
Генная терапия в лечении экземы не применяется, так как нет одного определенного гена, который нужно изменить, чтобы избавиться от этой болезни. На данном этапе развития медицины невозможно придумать генную технологию, которая помогла бы в борьбе с дерматитом.
Профилактика экземы
- Ограничьте контакт с аллергенами,
- Берегите кожу от потери влаги: пользуйтесь увлажняющими средствами, не перегревайтесь, пейте достаточно воды,
- Избегайте стрессов.
Консультация генетика может быть полезна, если атопический дерматит имеется у ближайших родственников и при этом сочетается с частыми инфекциями. Это может свидетельствовать о носительстве мутации гена CARD11. Генетик объяснит, с какой вероятностью заболевание передастся детям.
Монетовидная экзема (ее также называют нуммулярной) – разновидность экземы, проявляющаяся крупными, резко ограниченными высыпаниями.
Чаще всего эта форма экземы диагностируется у мужчин старше 50 лет, у женщин – немного реже. Дети с подобной проблемой сталкиваются крайне редко.
Варикозная разновидность экземы – это сопутствующее заболевание, проявляющееся на фоне варикозной болезни вен, тромбофлебита и других патологий кровеносных сосудов. В большинстве случаев очаги поражения расположены на коже икр. Чаще остальных этим заболеванием страдают пожилые люди.
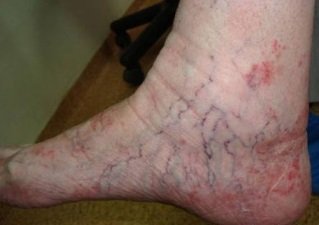
Варикозная экзема в острой стадии
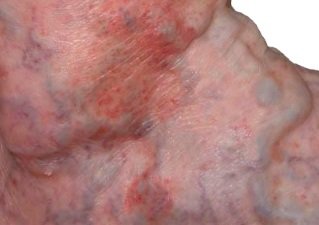
Варикозная экзема с тяжелым поражением вен
Экзема – хроническое аллергическое кожное заболевание, имеющее различные формы. Основными симптомами экземы являются покраснение кожи, зуд, жжение; кожный покров покрывается мелкими пузырьками с жидкостью, которые, лопаясь, превращаются эрозии, покрытые корками. Экзема проявляется на разных участках тела, в том числе на руках и локтях. Если посмотреть на фото, начальная стадия экземы на локтях выглядит как покраснение кожи. Однако для постановки правильного диагноза необходимо обратиться к врачу дерматологу.
Мозолевидная экзема (роговая, тилотическая экзема) – нейроаллергическое заболевание, при котором страдает кожа кистей рук и стоп. Появляется сильный зуд, верхний слой кожи (роговой) в этих местах уплотняется, трескается, образуются мозоли, отчего это кожное заболевание и имеет столько названий.
По статистике более 80% случаев дерматологических заболеваний возникают у людей с нарушениями вегетативной нервной системы. К основным причинам патологических процессов относят целый ряд факторов, среди которых хронические инфекции, гормональный дисбаланс, генетическая склонность к аллергии и др.
Читайте также:

