Электрофорез и прививка от гепатита
Обновлено: 18.04.2024
Стоит ли делать прививку от гепатита
Чтобы разобраться, как работает вакцина против гепатита B, важно понять, что представляет из себя вирус, как долго он может оставаться жизнеспособным в окружающей среде, и кто находится в группе риска по развитию хронического заболевания.
Информация о вирусе гепатита B
Проникая в клетки печени, вирус частично встраивается в ДНК человека. Его фрагменты остаются в гепатоцитах длительное время. У большинства пациентов первичное инфицирование приводит к бессимптомному течению (персистирование вируса), и гепатит может быть обнаружен случайно во время плановой сдачи анализа крови.
Длительное существование вируса в клетках печени может стать причиной первичного рака. В настоящее время существует 2 гипотезы его развития:
- изменение генома клеток фрагментами ДНК вируса;
- действие белка X, запускающего синтез вирионов с использованием гепатоцитов хозяина.
У инфицированного человека вирус может быть обнаружен практически во всех биологических жидкостях: слюне, слезах, крови, а также – в моче и кале. Вирионы не проникают через неповрежденные кожу и слизистые.
Вирус обладает высокой устойчивостью к неблагоприятному действию факторов внешней среды: высоким и низким температурам, замораживанию и размораживанию, ультрафиолетовому облучению, воздействию кислот. Вне организма человека он сохраняет жизнеспособность на протяжении 7 дней. Инактивация возможна благодаря кипячению, автоклавированию, стерилизации сухим жаром с соблюдением температурных и временных характеристик процесса.
Для кого вирус наиболее опасен
В первую очередь, в группу риска по развитию хронической инфекции входят дети. У грудных младенцев от 70 до 80% случаев заражения связаны с переливанием крови и ее компонентов. Статистика ВОЗ такова: хроническая инфекция развивается у 85-90% малышей, заболевших в течение 1 года жизни, и у 30-50% детей, заболевших в интервале от 1 до 6 лет. Что интересно – взрослый человек, не имеющий других сопутствующих патологий, находится в более выгодном положении. Вероятность развития хронической инфекции составляет не более 5%.
В районах с высоким распространением вируса заражение ребенка возможно от матери в родах, в семье при контакте с кровью, при общении в среде детей дошкольного возраста.
Также в группу риска по инфицированию гепатитом B входят следующие категории лиц:
- пациенты с хроническими заболеваниями печени (в том числе и с хроническим вирусными гепатитом C);
- ВИЧ-инфицированные;
- партнеры лиц зараженных гепатитом;
- сексуально активные люди, предпочитающие полигамные отношения;
- пациенты с заболеваниями, передающимися преимущественно половым путем;
- медицинский персонал, работающий с кровью, имеющий контакт с биологическими жидкостями;
- пациенты, страдающие от заболеваний почек в терминальной стадии и получающие гемодиализ;
- социальные работники, занимающиеся уходом за больными;
- персонал и лица, проживающие в домах-интернатах, пансионатах;
- мужчины, имеющие гомосексуальные контакты;
- люди, выезжающие в регионы, где наблюдается высокая заболеваемость вирусным гепатитом.
- лица, употребляющие наркотики в инъекционной форме.
Профилактика гепатита B
В действительности заразиться этим вирусом очень легко. И если для ВИЧ-инфекции минимальная опасная доза крови составляет 0,1 мл, то для гепатита она в 1 миллион раз меньше. В жизни может возникнуть масса ситуаций, при которых инфицирование потенциально возможно.
Для предотвращения заражения существуют специфические и неспецифические меры.
Неспецифическая профилактика направлена на предотвращение попадания вируса в организм. Она включает в себя следующие мероприятия:
- использование презервативов при половом контакте;
- отказ от применения чужих предметов гигиены и ухода (например, бритва, маникюрные принадлежности);
- применение одноразовых расходных материалов при работе с кровью и биологическими жидкостями;
- защита кожи рук, лица при выполнении медицинских, косметологических манипуляций (одноразовые перчатки, маска, защитный экран);
- отказ от употребления наркотических средств, случайных связей;
- контроль за обработкой многоразовых хирургических, стоматологических, маникюрных инструментов.
Специфическая профилактика вирусного гепатита заключается в своевременной вакцинации. Так как вероятность хронизации процесса наиболее высока при заражении в раннем возрасте, важно привить ребенка уже в течение первых месяцев и даже дней жизни.
Вакцина против гепатита B включена в Национальный календарь прививок. Бесплатное введение обеспечивается в системе обязательного медицинского страхования детям, взрослым до 55 лет. Лица от 55 лет, не имеющие эпидемиологических показаний, проводят вакцинацию за свой счет. Каких-либо возрастных ограничений по вакцинации от гепатита для пациентов не существует.
График вакцинации
Первую прививку обычно делают в роддоме с интервалом в 1 сутки от противотуберкулезной прививки (БЦЖ). При наличии противопоказаний неонатолог даст рекомендации о более позднем начале вакцинации.
Отвечая на вопрос, сколько раз делается прививка от гепатита, следует объяснить, что по эпидемиологическим показаниям всех пациентов делят на 2 группы: стандартная и группа риска. У представителей первой вероятность заражения в быту отсутствует. У второй существует близкий контакт с инфицированным, информация о здоровье матери неизвестна или недостоверна.
Детям из группы риска вакцину вводят четырехкратно (так называемая ускоренная иммунизация) по схеме : первая прививка в течение суток от момента рождения, вторая прививка - в 1-ый месяц, третья прививка - во 2 месяц. Ревакцинацию планируют на 12 мес. (вместе с плановой вакцинацией от кори, краснухи и вирусного паротита).
Такая схема показана следующим категориям детей:
- родившихся от матерей-носителей вируса, болеющих гепатитом или перенесших его в 3 триместре беременности;
- от матерей, не обследованных на носительство HbsAg;
- от матерей, проживающих с наркозависимыми, лицами, страдающими хроническими вирусными гепатитами.
Новорожденным, не относящимся к группе риска, вакцину вводят трижды. Обычно для этого используется схема 0-1-6: в течение суток после родов, в 1 месяц и в полгода. Если график прививок не смещается, в 6 месяцев прививка от гепатита может быть сделана вместе с вакциной, защищающей от коклюша, дифтерии и столбняка.
Детей и взрослых, не привитых в роддоме, иммунизируют по такому же графику:
- лица из группы риска, имеющие близкие контакты с носителями вируса, получают вакцину по схеме 0-1-2-12, где 0 - дата первого введения препарата;
- стандартная схема (для всех остальных): 0-1-6 (месяцев).
Для лиц, не вакцинированных ранее от гепатита, возможна схема, направленная на быстрое формирование иммунитета. Она показана пациентам перед плановыми операциями или поездкой в регион, в котором вирусный гепатит чрезвычайно распространен. Сколько прививок ставят в таком случае? График включает 4 введения вакцины по схеме: 0 день-7 день-21 день и ревакцинацию через 1 год от даты введения первой прививки.
Эти схемы не требуют ревакцинации спустя какое-то время, исключение составляют медицинские работники (каждые 7 лет) и лица с иммунодефицитными состояниями (по клиническим показаниям).
При соблюдении интервала между прививками у человека формируется стойкий иммунитет. Если схема была нарушена, инфекционисты не считают ее полностью и правильно завершенной и рекомендуют закончить ее следующим образом: дату последнего введения вакцины (если она была не более 1 месяца назад) считают нулевым днем и прививки продолжают по схеме 0-1-6 мес.
Противопоказания к вакцинации и нежелательные эффекты от введения
Иммунологи называют прививку против гепатита b одной из самых безопасных. Побочные реакции редки и обычно не требуют медицинской помощи. К наиболее распространенным относят:
- болезненность, покраснение и уплотнение кожи в месте введения;
- легкое недомогание, слабость, гриппоподобные симптомы.
Временные противопоказания таковы:
- острые инфекционные и другие заболевания;
- обострение хронических (в том числе и кожных) заболеваний;
- беременность.
Детям с часто возникающими ОРВИ согласно приказа МЗ, препарат вводят спустя 5-10 дней от купирования острых симптомов инфекции. Остаточные явления (насморк, покашливание) не относят к группе противопоказаний.
Клинические исследования подтверждают, что частота развития таких нежелательных явлений, как боли в мышцах и повышение температуры у группы пациентов, проходящих вакцинацию, не отличалось от таковых, получающих плацебо. Данные об аллергических реакциях редки. Кроме того, исследования отрицают связь прививки с последующим развитием системных заболеваний, диабета, артрита.
Некоторые педиатры не рекомендуют прививать новорожденного ребенка с признаками физиологической желтухи и переносят первую вакцинацию на возраст 1 или 2 месяца. Однако доказано, что прививка от гепатита B не влияет на длительность, выраженность синдрома и не оказывает токсического влияния на печень. Поэтому физиологическую желтуху не относят к противопоказаниям для иммунизации ребенка.
Ввиду невозможности проведения клинических исследований среди беременных женщин, эту категорию лиц прививают лишь в особых случаях - например, при необходимости поездки в неблагоприятный по гепатиту B регион. Формально перед наступлением беременности женщина уже должна быть трехкратно привита по стандартной схеме. Если она не успела завершить вакцинацию по графику, последнюю порцию вакцины можно ввести уже после родов. Исключением являются ситуации, в которых возникает высокая вероятность заражения. Кормление грудью не является противопоказанием к введению препарата.
Информация о вакцинах против гепатита
Состав прививки от гепатита
Современные препараты содержат поверхностный антиген вируса HBsAg. После прививки его можно обнаружить в крови человека в течение нескольких дней, затем в организме начинается выработка антител, защищающих от заражения.
Общий состав вакцин таков:
Некоторые серии вакцин не имеют в своём составе консерванта.
В таблице ниже приведены основные препараты, доступные для приобретения и применяемые на территории РФ.
Таблица: Вакцины от гепатита B
ГлаксоСмитКляйн Трейдинг, производство Бельгия или Франция
Многокомпонентный препарат для профилактики 6 инфекций: столбняк, дифтерия, коклюш (бесклеточная), полиомиелит (инактивированная), гепатит В комбинированная, вакцина для профилактики гемофильной инфекции.
Препарат применяется в детской практике, начиная с трехмесячного возраста.
ГлаксоСмитКляйн Трейдинг, страна-производитель Бельгия
Вакцина против гепатита B, рекомбинантная. Применяется для детей от периода новорожденности и взрослых, выпускается в двух дозировках (10 и 20 мкг антигена).
Вакцина против гепатита B, рекомбинантная. Применяется для детей от периода новорожденности и взрослых, дозировка для детей и взрослых (10 и 20 мкг антигена).).
Вакцина гепатита B (рекомбинантная) дрожжевая
Комбиотех НПК, страна-производитель Россия
Вакцина выпускается в 2 дозировках.
Особенности введения
Вакцина против гепатита относится к группе инактивированных - не содержит живого возбудителя. Поэтому допускается ее одновременное введение вместе с другими средствами. Инъекции выполняют в разные части тела, используя для каждой вакцины отдельный шприц.
Единственный препарат, который требует разобщения с интервалом минимум в 1 день – это БЦЖ (прививка от туберкулеза).
Куда же ставят прививку против гепатита? Согласно инструкции, детям до 2 года ее вводят в переднюю часть бедра, детям от 2 лет и взрослым – в дельтовидную мышцу (наружная поверхность плеча, верхняя треть). Другие места для инъекции (подлопаточная, ягодичная область) выбирать не следует. Если прививка была сделана неправильно, то она не засчитывается; для образования антител в ближайшее время следует повторить инъекцию.
Физиотерапия для детей — один из методов лечения и профилактики детских заболеваний различной локализации, основанный на физическом, химическом и биологическом воздействии на организм, применяемый:
- как дополнительная мера к основной терапии,
- как способ восстановления и реабилитации после болезни,
- для профилактики обострений и укрепления организма.
- магнитофорез;
- фонофорез детям;
- ингаляции для детей;
- лекарственный электрофорез;
- УФО — ультрафиолетовое облучение;
- УВЧ-терапия;
- лазеротерапия;
- магнитотерапия.
Детская физиотерапия
Направление на проведение физиотерапевтических процедур обычно выдается лечащим врачом-педиатром или врачом узкой специальности – отоларингологом, ортопедом и др. Физиотерапевт в индивидуальном порядке для каждого ребенка определяет методы физиотерапевтического воздействия, количество сеансов, мощность воздействия и локализацию, учитывая особенности организма пациента, возраст, диагноз, тяжесть и стадию заболевания. Специалист отслеживает динамику изменения состояния пациента и при необходимости корректирует схему лечения.
Как правило, лечение физиотерапией назначается детям после прохождения общего лечебного курса. Физиотерапевтические процедуры позволяют мягко и безопасно достигать у детей таких лечебных эффектов, как:
- улучшение общего состояния;
- снятие болевых ощущений;
- положительная динамика в ходе лечения;
- уменьшение возбудимости;
- улучшение двигательной деятельности.
Виды физиотерапии
Электрофорез
Электрофорез в педиатрии используют для введения лекарственных препаратов, когда не представляется возможным введение лекарства иным способом. Препараты вводятся местно посредством токов, поэтому не оказывают на организм ребенка системного воздействия, что позволяет избежать побочных эффектов. Показания к назначению процедуры:
- заболевания опорно-двигательного аппарата (артрит, дисплазия тазобедренного сустава);
- болезни органов дыхания (пневмония, бронхит, синусит);
- родовые травмы;
- кривошея;
- проблемы с мышцами рук и ног;
- неврологические болезни (гипоксия) и др.
УВЧ-терапия
УВЧ у детей подразумевает воздействие на проблемные участки сильным или слабым электромагнитным полем. Лечебный эффект заключается в выделении тепла собственными клетками организма. Показаниями для проведения УВЧ детям являются:
- заболевания ЛОР-органов (бронхит, фронтит, гайморит);
- дерматологические заболевнаия (экзема, псориаз);
- заболевания опорно-двигательного аппарата (переломы, ушибы).
УФО детям
Лечебный эффект от воздействия на ткани и органы ультрафиолетового облучения меняется в зависимости от длины используемых волн. Биодоза и локализация учитываются как при местном, так и при общем кварцевании детей. Процедуры УФО назначаются по показаниям:
- воспаления органов дыхания;
- лечение мастита и мокнущего пупка у новорожденных;
- дерматологические заболевания;
- недостаток витамина Д в организме.
Ингаляция для детей
Ингаляционная терапия является эффективным способом прямого оздоравливающего воздействия на органы дыхания с помощью вдыхания лекарственных препаратов, горного или лесного воздуха при респираторных заболеваниях.
Фонофорез
Фонофорез детям позволяет комбинировать воздействие ультразвуковых колебаний и активных медикаментозных средств, что позволяет обеспечивать глубокое проникновение лекарственных веществ в ткани при воспалениях ЛОР-органов и болезнях опорно-двигательного аппарата.
Магнитотерапия
Применение статического или переменного магнитного поля при проведении магнитотерапии оказывает мягкое лечебное воздействие на организм ребенка при выявлении специалистами неврологических, дерматологических, эндокринных патологий.
Физиотерапия - раздел медицины, использующий для лечения больных преформированные физические факторы природной среды: электрические и магнитные поля; электрические токи; свет; вода; тепло; воздух; ультразвук; механическое воздействие.
Выбор вида физиотерапии проводится врачом физиотерапевтом в зависимости от заболевания, степени его тяжести, характера течения, возраста пациента. Он назначает вид процедуры, время, мощность и место воздействия, количество сеансов. В процессе лечения физиотерапевт контролирует его эффективность, производя коррекцию при необходимости.
Применение физиотерапии
Лечение физиотерапией применяется как в стационарных, так и амбулаторных условиях. Особое значение лечебная физиотерапия приобретает после заболевания в период реабилитации в послеоперационном периоде. Это позволяет снизить медикаментозную нагрузку и стимулировать защитные и восстановительные силы организма. Физиотерпия при реабилитации после инсульта помогает вернуть утраченные двигательные и речевые функции.Физиотерапия при заболеваниях осуществляется на клеточном и молекулярном уровне, оказывая на органы и системы физико-химическое, биохимическое, биологическое влияние.
Лечение физиотерапией воспринимается пациентами как безболезненный, комфортный и безопасный метод лечения. Негативные побочные эффекты отсутствуют, но существует ряд противопоказаний, к которым относятся: заболевания крови, кардиологические нарушения.
Назначаемое с учетом противопоказаний физиолечение оказывает не только симптоматическое воздействие, устраняя боль, отеки, воспаление, но и восстановительное, избавляя пациента от заболевания. Широко применяется в физиотерапии лечение лазером, усиливающее синтез ДНК и РНК, накапливающее АТФ и активный кислород в тканях.
- магнитная физиотерапия (магнитотерапия) постоянным, импульсным, биорезонансным полем;
- электротерапия - гальванизация, дарсонвализация, амплипульс,электрофорез, электросон, флюктуоризация;
- ультразвук в физиотерапии как самостоятельный метод, так и для введения лекарств (фонофорез);
- ударно-волновая терапия -оказывает выраженное обезболивающее действие благодаря воздействию инфразвука;
- светолечение - широко известное УФО, также квантовая терапия и ФИЗИОТЕРАПИЯ ЛАЗЕРОМ (магнито-лазерная терапия);
- инфитатерапия - импульсное низкочастотное электрическое поле малой напряженности, аппарат имеет множество приставок для широкого воздействия;
- ингаляции при помощи небулайзера;
- прессотерапия (лимфодренаж);
- криотерапия;
- УВЧ-терапия.
Запишитесь на прием к нашему специалисту, заполнив форму обратной связи на сайте или по телефону, позвонив нашим администраторам.

Прививки — это важный шаг в жизни ребенка и серьезное испытание для родителей. Существует множеством мифов, которые не только осложняют уход за ребенком до и после вакцинации, но и отвлекают внимание родителей от действительно важных моментов, связанных с прививками.
Перед тем как сделать прививку
Принимая во внимание тот факт, что в подавляющем большинстве случаев, прививки хорошо переносятся здоровыми детьми без всякой подготовки и предварительного лечения, самым важным пунктом в подготовке ребенка к прививке является определение противопоказаний к прививкам, то есть тех случаев болезни у ребенка, при которых прививка может дать серьезные побочные реакции. Противопоказания и предосторожности для вакцинации, в некоторых случаях проведение вакцинации у детей либо категорически запрещено, либо должно быть отложено на более поздний срок. Чтобы правильно оценить противопоказания и предосторожности для проведения вакцинации у ребенка важно следовать календарю вакцинации и знать заранее, какая прививка и когда должна быть поставлена ребенку. Перед тем как поставить ребенку прививку и в день вакцинации прочтите, какие противопоказания и предосторожности связаны с введением той или иной прививки и убедитесь в том, что у ребенка нет никаких противопоказаний для введения прививки. Если определение некоторых противопоказаний или предосторожностей вызывает у вас затруднение (например, насколько опасна у ребенка простуда или кашель) – покажите его врачу. Вслепую отказываться от прививки из-за легкого насморка или кашля не следует – это только сорвет план вакцинации.
Подготовка ребенка к прививке Необходимая подготовка ребенка к прививке обычно гораздо проще, чем принято считать
Питание ребенка За несколько дней до вакцинации не следует вводить в рацион ребенка новые продукты питания. Если ребенок находится на грудном вскармливании – матери лучше отказаться от новых продуктов и питаться как обычно. Это поможет избежать возникновения аллергических реакций, которые могут быть спутаны с действием прививки. Профилактический прием антигистаминных лекарств и жаропонижающих средств Прием антигистаминных препаратов (например, Супрастин) за день до прививки рекомендуется только в случае детей, страдающих различными проявлениями аллергии (крапивница, атопический дерматит, астма), или у которых прошлая доза прививки вызвала появление сильного отека, покраснения и боли на месте инъекции. Назначение антигистаминных препаратов ребенку следует обсудить с врачом. Для того чтобы профилактическое лечение было эффективным важно правильно подобрать дозу лекарства в зависимости от силы аллергии и массы тела ребенка. Профилактический прием жаропонижающих средств не рекомендуется. Исключение составляют только дети склонные к фебрильным судорогам, которым следует дать жаропонижающее средство непосредственно перед прививкой или сразу после прививки. Перед тем как пойти на прививку убедитесь в том, что лекарства есть у вас дома (Парацетамол в свечах или в сиропе в дозировке соответствующей возрасту ребенка и Супрастин).
Сразу перед прививкой
Непосредственно перед прививкой расспросите врача о том, какую прививку или прививки получит ребенок и том, какие побочные реакции могут возникнуть после такой прививки и что следует предпринять по их поводу.
В момент прививки и сразу после прививки
В момент прививки постарайтесь подержать ребенка и успокоить его после инъекции. Обычно дети грудного возраста быстро успокаиваются, если их приложить к груди (после живой оральной прививки против полиомиелита нельзя кормить или поить ребенка в течении часа), а дети постарше – если им предложить игрушку (игрушкой лучше запастись из дому).
Сразу после прививки
Сразу после прививки не спешите покидать поликлинику. Если врач не предложил вам – вам следует по собственной инициативе остаться в поликлинике еще на 10-15 минут. Такая предосторожность связана с риском возникновения коллапса или сильных аллергических реакций на прививку (анафилактический шок). Несмотря на то, что такие реакции возникают исключительно редко, возможность их развития всегда следует иметь в виду.
Уход за ребенком в последующие дни после прививки Уход за ребенком после прививки заключается в следующем
Питание ребенка после прививки В течение нескольких дней после прививки следует воздержаться от введения в рацион ребенка или кормящей матери новых продуктов. После прививки, особенно если у ребенка есть температура, понос или рвота, следите за тем, чтобы ребенок получал достаточно жидкости. Не переживайте, если в течение 2-3 дней после прививки у ребенка нет аппетита.
Лечение температуры и профилактика аллергии после прививки
Повышение температуры это нормальная реакция организма ребенка на прививку, которая означает, что иммунная система отреагировала на прививку и начинает вырабатывать иммунитет (однако отсутствие повышенной температуры после прививки не означает, что прививка оказалась неэффективной). В случае совершенно здоровых детей не следует сбивать температуру после прививки, если она не превышает 38, 5С. В случаях более значительного повышения температуры, а также когда температура держится на уровне 38,5 С вечером, ребенку следует дать жаропонижающее. Для лечения температуры после прививки рекомендуется использовать Парацетамол. В качестве жаропонижающего средства у детей ни в коем случае нельзя использовать Аспирин.
В случае детей со склонностью к фебрильным судорогам следует начать лечение температуры при повышении ее выше 37,5 или дать ребенку жаропонижающее до появления температуры, если так посоветовал невропатолог, наблюдающий ребенка.
Профилактика аллергических реакций после прививок показана только в случае детей склонных к развитию аллергии. В таких случаях рекомендуется использовать Супрастин или другое антигистаминное лекарство по назначению врача.
Лечение покраснения и отека на месте инъекции
Можно ли купать ребенка после прививки?
Если после прививки у ребенка нет температуры, его можно купать, без всяких опасений намочить прививку. Место прививки, однако, лучше не растирать мочалкой. Исключение составляет только проба Манту (это не прививка) которую нельзя мочить или растирать до чтения результатов.
Можно ли гулять с ребенком после прививки?
Прививка не является противопоказанием для прогулок и игр на улице. Прогулки после прививок совершенно безопасны, если у ребенка нет температуры и он хорошо себя чувствует.
Понос и рвота после прививки
Из-за высокой чувствительности вегетативной нервной системы детей к любым раздражителям после прививок нередко наблюдаются отдельные эпизоды рвоты или короткие эпизоды поноса. Ни однократная рвота, ни кратковременный понос не должны вызывать беспокойства и не требуют никакого специального лечения.
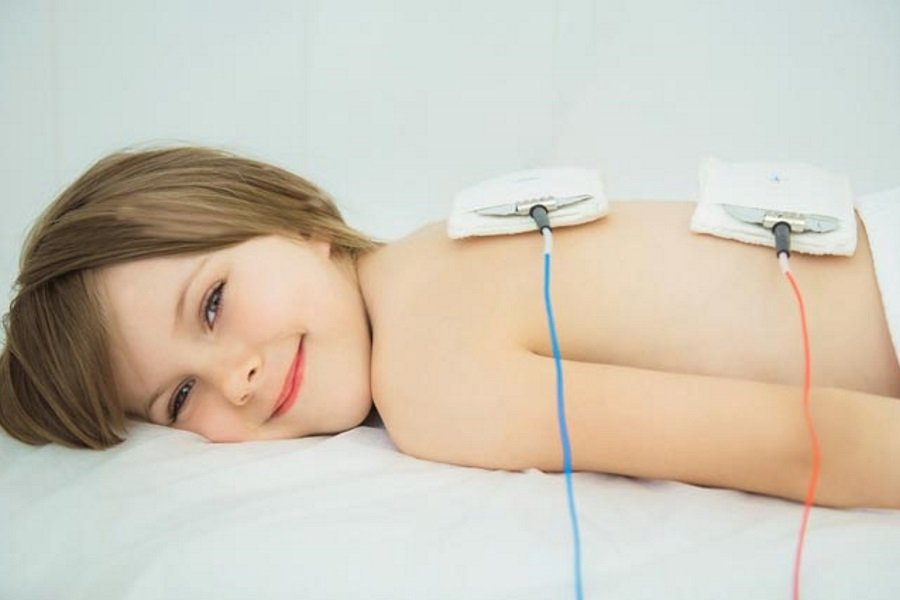
Электрофорез — это современный высокотехнологичный вид физиотерапевтического лечения, которое заключается в трансдермальной (через кожу) доставке лекарственных средств к болезненному участку без необходимости делать инъекцию в мышцу или мягкую ткань, вводить лекарство через вену или принимать таблетки. Вместо этого жидкое лекарство наносится на смоченную влагой подушечку, а затем прикладывается на больное место. Затем к подушечке прикрепляют провода к устройству для электрофореза, которое подает слабый постоянный электрический ток, который переносит заряженные частицы лекарства через кожу. Лекарство может вводиться как с положительного полюса, таки с отрицательного, в зависимости от типа лекарства. Это безопасно, эффективно и недорого. Электрофорез может помочь при различных заболеваниях, таких как бурсит, тендинит, при лечении последствий травм, при лечении рубцовой ткани. Также электрофорез у детей применяется для лечения неврологических заболеваний и болезней дыхательной системы.
Ионофорез
Существует более современная модификация электрофореза – ионофорез, в которой для введения лекарства используются специальные пластыри длительного ношения, подключенные к очень слабому источнику постоянного тока (аккумулятору). При лечении ионофорезом пластырь носят в течение определенного времени, в зависимости от принимаемого лекарства. Некоторые пластыри можно носить до 24 часов. Ребенок не почувствует боли от лечения. Возможно лишь легкое покалывание во время ношения пластырей.
Преимущества электрофореза для детей
Среди различных систем доставки лекарств, доступных сегодня, система трансдермальной доставки лекарств показала наилучшие результаты по улучшению качество жизни маленьких пациентов из-за главного преимущества: избежание метаболизма лекарственного средства при первом прохождении через печень, что значительно снижет эффективность лекарства. Другие клинические преимущества включают контролируемую доставку лекарств с поддержанием стабильных концентраций в плазме крови без боли. Роговой слой, который является самым верхним липидным слоем кожи, действует как барьер для поглощения высокополярных и гидрофильных лекарственных средств. Проникновение или всасывание таких лекарственных средств может быть улучшено с помощью различных усилителей проникновения (димексид) и физико-механических методов. В настоящее время электрофорез и ионофорез стали очень полезными методами, которые обеспечивают перенос заряженных молекул лекарств через биологические мембраны и ткани с использованием слабого электрического тока.
Сколько длится процедура электрофореза?
Длительность процедуры зависит от характеристик вводимого лекарственного средства и параметров электрического тока. В среднем, в зависимости от возраста ребенка, процедура может занимать от 2-3 минут до 20 минут. При работе с детьми обычно начинают с минимального времени аппликации и минимальной силы тока. В дальнейшем время процедуры может постепенно увеличиваться.
Побочные эффекты и риски электрофореза
Электрофорез — это безопасная процедура. Во время лечения важно избегать прямого контакта с электродами, так как это может привести к легкому поражению электрическим током. Большинство детей во время процедуры испытывают чувство покалывания иглами или жжения. Более серьезные побочные эффекты встречаются редко и, обычно, непродолжительны. Побочные эффекты электрофореза могут включать:
Хотя ожидается, что эти побочные эффекты от электрофореза исчезнут в течение нескольких дней, можно использовать смягчающие и увлажняющие средства несколько раз в день, чтобы уменьшить симптомы. Иногда может потребоваться применение местных кортикостероидов.
При каких заболеваниях используют электрофорез?
Элктрофорез используют как для местного лечения или обезболивания, так и с другими терапевтическими целями:
- Уменьшение воспаления
- Рассасывание отеков и лимфостаза
- Расслабление спазмированных мышц
- Снижение образования кальцификатов
- Лечение рубцовых изменений
Лекарственный электрофорез проводят при лечении заболеваний:
- Нарушения мышечного тонуса
- Полиневропатии
- Нарушения сна
- Энурез
- Синусит, тонзиллит, отит
- Воспалительные бронхо-легочные заболевания
- Лечение глазных болезней, и коррекция нарушений зрения
- Заболевания мочевыделительной системы
- Болезни желудочно-кишечного тракта
- Кожные болезни
- Послеоперационный период
Противопоказания к электрофорезу
Электрофорез не следует применять у детей:
- С эпилепсией или с судорогами в анамнезе
- С сердечными заболеваниями или с кардиостимулятором
- При наличии металлических имплантатов
Следует отложить лечение, если у ребенка есть недавняя рана, кожный трансплантат или рубец в области на которую будет наложен электрод, поскольку электрофорез может быть болезненным, а лечение менее эффективным.
СОЧЕТАНИЕ С ДРУГИМИ ФИЗИОТЕРАПЕВТИЧЕСКИМИ ПРОЦЕДУРАМИ
Лекарственный электрофорез не сочетают с другими видами токов на одну и ту же зону, а также с ультрафиолетовым облучением. Его можно сочетать с проведением тепловых процедур лампой соллюкс, грелкой, парафином, озокеритом, грязями. При проведении лекарственного электрофореза комплексно (т.е. в один день) можно применять общие ванны, душ, лечебную гимнастику.
КАК ЗАПИСАТЬСЯ НА КУРС ФИЗИОТЕРАПИИ?
Читайте также:

