Элиминационная терапия при орви гриппе рините синусите это
Обновлено: 24.04.2024
А. Ю. Беруль 1 , врач высш. квалиф. категории, К. Ю. Бурлакова 1,2 , П. А. Беруль 3
1 Детская городская клиническая больница им. З. А. Башляевой Департамента здравоохранения г. Москвы.
2 Российская медицинская академия непрерывного профессионального образования.
3 Московский государственный медико-стоматологический университет им. А. И. Евдокимова.
Резюме: Ринит - это воспаление слизистой оболочки полости носа, которое приводит к заложенности носа, ринорее и другим симптомам в зависимости от этиологии (например, зуд, чихание, водянистое или гнойное отделяемое, аносмия). Ринит бывает острый, хронический и вазамоторный. Острый ринит чаще всего имеет вирусную этиологию, хотя провоцирующим фактором могут выступать раздражающие вещества. Диагноз обычно ставится на основе клинических данных. Для лечения необходимо увлажнять помещение, принимать симпатомиметики и антигистаминные препараты, вяжущие и противомикробное средство - Сиалор ® . Бактериальная суперинфекция требует соответствующего антибактериального лечения.
Ключевые слова: ринит, классификация ринита, терапия ринита, протеинат серебра, Сиалор ®
Summary: Rhinitis is an inflammation of the mucous membrane of the nasal cavity, which leads to nasal congestion, rhinorrhea, and other symptoms, depending on the etiology (for example, itching, sneezing, watery or purulent discharge, anosmia). Rhinitis is acute, chronic and vasomotor. Acute rhinitis most often has a viral etiology, although irritating substances can act as a provoking factor. The diagnosis is usually made on the basis of clinical data. For treatment, it is necessary to moisten the room, take sympathomimetics and antihistamines, astringents and an antimicrobial agent - Sialor ® . Bacterial superinfection requires appropriate antibacterial treatment.
Keywords: rhinitis, classification of rhinitis, rhinitis therapy, silver proteinate, Sialor ®
Классификация ринитов:
1. Ринит острый.
а) инфекционный:
- неспецифический,
- специфический;
б) травматический (травмы носа, ожоги, отморожения, другие факторы физического воздействия);
в) аллергический (сезонная форма - немедленная реакция).
2. Ринит хронический.
- неспецифический (катаральный, гипертрофический, атрофический):
а) инфекционный: атрофический, специфический (катаральный, грануломатозный, язвенный, атрофический - озена);
б) аллергический (постоянная форма - реакция замедленного типа);
в) травматический (профессиональный - пыль, пары химических веществ).
3. Ринит вазомоторный.
а) нейровегетативный;
б) гормональный;
в) медикаментозный.
В этой статье мы остановимся на остром и хроническом ринитах.
Острый ринит (rhinitis acuta) - очаг острой инфекции в полости носа, одно из самых частых воспалительных заболеваний слизистой оболочки, вызывающее нарушение ее функций. Он наблюдается как самостоятельное заболевание - неспецифическое воспаление и как сопутствующий процесс при различных инфекционных заболеваниях - специфический ринит.
Этиология и патогенез. В этиологии острого ринита основное значение имеет нарушение местной и общей иммунной защиты организма и активация в полости носа и носоглотке сапрофитной микрофлоры [3 -5]. Обычно это происходит при общем или местном переохлаждении тела, быстрее развивается у лиц со сниженной резистентностью (особенно с хроническими заболеваниями или ослабленных после острых заболеваний). Кроме того, предрасполагающими факторами для развития острого ринита могут быть различные травмы слизистой оболочки и инородные тела в полости носа, после оперативных вмешательств в полости носа. В ряде случаев причиной может быть и производственный фактор: механические и химические раздражители камне-, деревообрабатывающей, химической и другой промышленности (воздействия дыма, газа, пыли и т. д.).
Клиника. Для острого ринита характерны острое начало и поражение сразу обеих половин носа. Основные симптомы: расстройство общего состояния, выделения из носа и затруднение носового дыхания. Эти симптомы могут быть выражены в различной степени в зависимости от стадии заболевания. В типичной клинической картине выделяют три стадии течения: I - сухая стадия раздражения, II - стадия серозных выделений, III - стадия слизисто-гнойных выделений.
I стадия (сухая стадия раздражения) обычно продолжается несколько часов, редко 1-2 сут. Больного беспокоят сухость в носу и носоглотке, ощущение щекотания, царапанья, жжения. Одновременно появляются недомогание, познабливание, тяжесть и боль в голове. Нередко наблюдается повышение температуры тела до 37°C и выше. При передней риноскопии отмечают гиперемию и инъецированность сосудов слизистой оболочки, ее сухость, отсутствие отделяемого.
II стадия (стадия серозных выделений) характеризуется нарастанием воспаления, появляется большое количество прозрачной водянистой жидкости, пропотевающей из сосудов (транссудат). Одновременно усиливается функция бокаловидных клеток и слизистых желез, поэтому отделяемое становится серозно-слизистым. В транссудате содержатся хлорид натрия и аммиак, что обусловливает раздражающее действие на кожу преддверия полости носа, особенно у детей. Кожа становится красной, слегка припухшей, с болезненными трещинами. В этот период ощущение жжения и сухости уменьшается, однако нарушение дыхания через нос усиливается, нередко развиваются конъюнктивит и слезотечение, ощущение заложенности и шум в ушах вследствие перехода процесса на слезопроводящие пути и слуховую трубу.
III стадия (стадия слизисто-гнойных выделений) наступает на 4-5-й день от начала заболевания. Характеризуется появлением густого слизисто-гнойного, желтовато-зеленоватого отделяемого, что обусловлено наличием в нем форменных элементов крови (клеток воспаления) - пропотевающих лейкоцитов, лимфоцитов, отторгшегося эпителия.
При остром рините умеренное воспаление распространяется и на слизистую оболочку околоносовых пазух, о чем свидетельствуют наличие боли в области лба, переносицы, а также пристеночное утолщение слизистой оболочки пазух, регистрируемое на рентгенограммах.
Среди осложнений острого ринита необходимо указать на нисходящий фаринголаринготрахеобронхит, воспаление околоносовых пазух, слуховой трубы, среднего уха и слезных путей, дерматит преддверия полости носа [6].
Острый ринит у детей. Он протекает тяжелее и возникает чаще, чем у взрослых. В раннем возрасте имеется ряд особенностей, которые могут отягощать течение заболевания. К ним относятся: узость носовых ходов, незрелость иммунных механизмов, наличие аденоидных вегетации, отсутствие навыков высмаркиваться и др., что в условиях воспаления способствует увеличению заложенности носа. Поскольку у грудных детей процесс захватывает одновременно слизистую оболочку носа и носоглотки, любой ринит в этом возрасте следует рассматривать как ринофарингит [4]. Для детского возраста характерна выраженная реакция организма, сопровождающаяся высокой температурой тела (до 39-40°C), могут быть судороги, реже менингеальные явления. Грудные дети не могут сосать, если у них заложен нос. После нескольких глотков молока ребенок бросает грудь, чтобы вдохнуть воздух, поэтому быстро утомляется и перестает сосать, недоедает, худеет, плохо спит. В этой связи могут появляться признаки нарушения функции желудочно-кишечного тракта (рвота, метеоризм, понос и др.). В детском возрасте слуховая труба короткая и широкая, что также способствует распространению воспалительного процесса в среднее ухо [7].
Лечение. Как правило, лечение амбулаторное. В редких случаях при высокой температуре тела и тяжелом течении насморка показан постельный режим. В начальной стадии ринита рекомендуют потогонные и отвлекающие процедуры. Назначают горячую ножную (общую, ручную) ванну на 10-15 мин, которую можно сочетать с горчичниками на икроножные мышцы или на подошву стоп.
В I стадии применяют препараты местного симптоматического действия: интерферон, лизоцим, лизаты антигенов бактерий, вяжущие и антисептические средства (например, протеинат серебра - Сиалор ® ). При головных болях дают нимесулид, парацетамол, ибупрофен, анальгин и др. Назначают антигистаминные средства (лоратадин, дезлоратадин, цетиризин и др.). Все эти препараты более эффективны в I стадии ринита, однако они хорошо действуют и во II стадии [8].
Во II стадии при выраженной воспалительной и микробной реакции применяют местные антибиотики и комбинированные препараты. Для восстановления носового дыхания используют сосудосуживающие препараты (ксилометазолин, оксиметазолин, фенилэфрин и др.). Полезны физиотерапевтические процедуры: УВЧ на область носа, УФО в полость носа, микроволновое воздействие (при температуре тела не выше 37°C).
В III стадии можно рекомендовать препараты вяжущего и антисептическое действия: (например, Сиалор ® ). Продолжают физиотерапевтические процедуры, назначают поливитамины.
Медикаментозная терапия имеет определенные отличия у грудных детей. При остром ринофарингите важнейшим фактором лечения является восстановление носового дыхания на периоды кормления грудью. С этой целью перед кормлением необходимо отсасывать баллончиком слизь из каждой половины носа. Если в преддверии полости носа есть корки, их размягчают растительным маслом (оливковым, персиковым) и удаляют ватным шариком. За 5-10 мин до кормления в обе половины носа закапывают раствор деконгестантов [4, 11, 12, 13, 15].
У детей с 3-летнего возраста Сиалор ® рекомендуется применять следующим образом: по 1-2 капли в каждый носовой проход 3 раза в день.
Острый ринит при инфекционных заболеваниях (специфический ринит) имеет симптоматический характер и является вторичным проявлением основного заболевания.
Острый ринит на фоне гриппа. Он часто сопровождается носовыми кровотечениями и осложняется воспалением околоносовых пазух и среднего уха. Клинические проявления: повышенная температура тела, головная боль, невралгия тройничного нерва, боль и ломота в мышцах и суставах, адинамия и потливость. Показан постельный режим, наряду с общепринятыми средствами необходимо назначить антивирусные препараты, витамины А и С. Назначение антибиотиков оправдано только для профилактики осложнений, поскольку антибиотик не действует на вирус гриппа.
Дифтерийный насморк. Риноскопически он характеризуется наличием грязно-серых пленок на слизистой оболочке полости носа и носоглотки, затрудняющих носовое дыхание. Иногда дифтерийный ринит может протекать под видом катарального воспаления без образования налетов. Однако кровянистые выделения из носа и поверхностные изъязвления позволяют правильно установить диагноз, который подтверждается при бактериологическом исследовании. Больным необходима экстренная госпитализация в инфекционное отделение, введение противодифтерийной сыворотки!
Скарлатинозный ринит. При скарлатине полость носа, носоглотки и зева, как правило, вовлекаются в патологический процесс, что сопровождается обильными выделениями из носа, выраженной головной болью. В процесс вовлекаются также небные миндалины с воспалением по типу лакунарной ангины, имеется реакция со стороны регионарных лимфатических узлов. На шее, лице и в последующем по всему телу появляется мелкоточечная сыпь, характерная для скарлатины. Лечение проводят в инфекционном стационаре. Проводят общую и местную терапию (капли в нос: деконгестанты, протеинат серебра Сиалор ® ).
Коревой насморк. Воспалительные явления в полости носа характерны для острого катарального ринита, сопровождаются чиханьем, повышением температуры тела, конъюнктивитом, слезотечением. Патогенетического лечения не существует. Необходимы изоляция больного и симптоматическая терапия.
Острый ринит гонококковой (сифилитической) этиологии. Он наблюдается у новорожденных от больной матери через 24-48 ч после рождения. Заражение происходит во время родов, сопровождается повышением температуры тела и густыми желто-зелеными гнойными выделениями из носа. Назначают капли в нос, антибиотики широкого спектра действия, проводят лечение гонореи у матери и ребенка.
Хронический катаральный ринит (rhinitis cataralis chronica) характеризуется разлитой застойной гиперемией слизистой оболочки, равномерной припухлостью носовых раковин. Основные симптомы заболевания: нарушение носового дыхания, выделения из носа слизистого или слизисто-гнойного характера. Нарушение носового дыхания усиливается на холоде. При лежании на боку заложенность носа более выражена в той половине носа, которая находится ниже, что объясняется заполнением кровью кавернозных полостей нижележащих раковин. Иногда наблюдаются нарушение обоняния (гипосмия), переход воспалительного процесса на слизистую оболочку слуховой трубы (тубоотит).
Лечение. Устраняют экзогенные (производственные, климатические) и эндогенные (искривление перегородки носа, удаление аденоидных вегетации) факторы. Для местного лечения применяют вяжущие вещества, например, протеинат серебра (Сиалор ® ) [10, 14]. Одновременно можно рекомендовать тепловые процедуры: УВЧ на область носа, эндоназально УФО (тубус-кварц).
Хронический гипертрофический ринит (rhinitis chronica hyperthrophica) характеризуется разрастанием слизистой оболочки надкостницы и костного вещества носовых раковин. Может быть диффузной и ограниченной формы. Наиболее часто разрастание и утолщение слизистой оболочки происходят на нижней носовой раковине, реже - средней, в местах локализации кавернозной ткани. Поверхность гипертрофированных участков может быть гладкой, бугристой или крупнозернистой, иметь широкое основание и значительные размеры.
Лечение. Применяют различные методы хирургического лечения, целью которых является восстановление носового дыхания за счет удаления или уменьшения гипертрофированных участков слизистой оболочки. Критерием для рационального выбора метода лечения в каждом конкретном случае служит степень гипертрофии носовых раковин или других отделов слизистой оболочки носа, а также степень нарушения носового дыхания. Операции при хроническом гипертрофическом рините: а) щадящая нижняя конхотомия; б) удаление заднего конца при гипертрофии нижней носовой раковины полипной петлей.
Атрофический ринит (rhinitis atrophica) представляет собой ограниченные или диффузные неспецифические изменения слизистой оболочки полости носа, в основе которых лежит не воспалительный, а дистрофический процесс. В зависимости от распространенности процесс может быть локальным или диффузным, а в зависимости от этиологии - первичным, или генуинным (озена), и вторичным.
Клиника. Больные жалуются на ощущение сухости в носу, образование корок, затруднение носового дыхания, понижение обоняния. Корки в носу нередко вызывают зуд, поэтому больной пытается удалить их пальцем, что приводит к повреждению слизистой оболочки, периодическим кровотечениям, изъязвлению. Это ускоряет появление перфорации перегородки носа обычно в области киссельбахова места.
Лечение. Применяют комплексную - общую и местную - консервативную терапию. Для удаления корок систематически 1-2 раза в день орошают или промывают полость носа изотоническим раствором хлорида натрия. Назначают масляный раствор витаминов А и Е в виде капель в нос. Полезны щелочные и масляные ингаляции в нос, орошения и ингаляции полости носа 2-3%-ным раствором морской соли. С хорошим эффектом применяют протеинат серебра Сиалор ® .
Сиалор ® - первый* протеинат серебра с подтвержденной безопасностью и терапевтической эффективностью. Активный компонент препарата - протеинат серебра - борется с причиной воспаления на слизистой оболочке полости носа и показан для взрослых и детей, начиная с 3-летнего возраста.
ЛИТЕРАТУРА
Острая респираторная вирусная инфекция (ОРВИ) (риниты, синуcиты, фарингиты и пр.) может быть вызвана более чем 200 типами вирусов, однако наиболее распространенными возбудителями являются риновирус, коронавирус, респираторно-синцитиальный вирус или метапневмовирус. Вирус, повреждая эпителиальную выстилку, создает условия для активации микробной флоры (пневмококк, гемофильная палочка и др.), возникают вирусно-бактериальные ассоциации.
Лечение острой респираторной инфекции зависит от стадии заболевания и включает этиотропную терапию (борьбу с вирусом), симптоматическую терапию и мероприятия, направленные на предупреждение и лечение бактериальных осложнений. Средством для профилактики бактериального воспаления в полости носа и глотки является препарат, содержащий коллоидное серебро (Сиалор ® ), оказывающий вяжущее, антисептическое и противовоспалительное действие.
Протеинат серебра диссоциирует с образованием ионов серебра, которые препятствуют размножению бактерий, связываясь с их ДНК. В основе противовоспалительного механизма действия коллоидного раствора серебра на поврежденную слизистую оболочку лежит способность к образованию защитной альбуминатной пленки, уменьшающей проницаемость слизистой оболочки для бактерий и обеспечивающей нормальное функциональное состояние клеток, способствуя быстрому восстановлению слизистой оболочки. Все это особенно важно для профилактики вторичной бактериальной инфекции при ОРВИ.
Ключевые слова: острая респираторная вирусная инфекция (ОРВИ), лечение, профилактика бактериальных осложнений, серебра протеинат, Сиалор.
Guidelines for the acute respiratory viral infection treatment
A.I. Kryukov 1,2 , A.B. Turovskii 1,3 , I.G. Kolbanova 1 , K.M. Musaev 1 , A.B. Karasov 1
1 Sverzhevskiy Otorhinolaryngology Healthcare Research Institute, Moscow
2 Pirogov Russian National Research Medical University, Moscow
3 City Clinical Hospital named after V.V. Versaev, Moscow
Acute respiratory viral infection (ARVI) (rhinitis, sinusitis, pharyngitis, etc.) can be caused by more than 200 types of viruses, and the most common are rhinovirus, coronavirus, respiratory syncytial virus, or metapneumovirus. The virus, damaging the epithelial lining, creates the conditions for the microbial flora activation (pneumococcus, hemophilic bacillus, etc.), so that virus-bacterial associations arise. Acute respiratory infection treatment depends on the disease stage and can pursue 3 goals: causal therapy (virus control); symptomatic therapy; measures aimed at preventing and treating bacterial complications. A drug (Sialor ® ) for the bacterial inflammation prevention in the nasal cavity and pharynx contains colloidal silver, which has an astringent, antiseptic and anti-inflammatory effect. Silver proteinate dissociates to form silver ions, which inhibit the bacteria growth by binding to their DNA. The anti-inflammatory action mechanism of the colloidal silver solution on the damaged mucous membrane is based on the ability to form a protective albuminate film, which reduces the mucous membrane permeability for bacteria and ensures the normal functional state of cells, contributing to the rapid restoration of the mucous membrane. All this is especially important for secondary bacterial infection prevention in acute respiratory viral infections.
Keywords: acute respiratory viral infection (ARVI), treatment, bacterial complications prevention, silver proteinate, Sialor.
В статье рассмотрены основные принципы лечения острой респираторной вирусной инфекции, акцент сделан на возможности профилактики вторичной бактериальной инфекции.
Введение
В России основная нагрузка в лечении острой респираторной вирусной инфекции (ОРВИ) (ринитов, синуситов, фарингитов и пр.) ложится на врачей общего профиля — врачей общей практики, терапевтов и педиатров. У взрослых простуда встречается от 4 до 6 раз в год, у детей — от 6 до 8 раз в год; острая респираторная инфекция является причиной 40% случаев временной нетрудоспособности, в 30% случаев — причиной пропуска школьных занятий.
Простуда может быть вызвана более чем 200 типами вирусов, однако наиболее распространенными возбудителями являются риновирус, коронавирус, респираторно-синцитиальный вирус или метапневмовирус. Именно вирус, повреждая эпителиальную выстилку, создает условия для активации микробной флоры (пневмококк, гемофильная палочка и др.), возникают вирусно-бактериальные ассоциации.
Передача инфекции происходит главным образом контактным путем — через прикосновение к зараженным поверхностям с последующим попаданием в респираторный тракт, а не воздушно-капельным путем, как это было принято считать ранее. Иногда передача возбудителя инфекции возможна через предметы обихода, игрушки, белье или посуду.
Инкубационный период большинства вирусных инфекций — от 2 до 7 дней. Выделение вирусов больным максимально на 3-и сут после заражения, резко снижается к 5-м сут; неинтенсивное выделение вируса может сохраняться до 2 нед. Симптомы, вызванные простудными заболеваниями, обычно длятся от 1 до 2 нед., и большинство пациентов чувствуют себя лучше уже после 1-й нед. заболевания. Подавляющее большинство случаев простуды разрешается спонтанно. Осложнения встречаются крайне редко и, как правило, возникают у младенцев, очень пожилых людей с ослабленным иммунитетом и больных с хроническими заболеваниями.
Симптомы ОРВИ являются результатом не столько повреждающего влияния вируса, сколько реакции системы врожденного иммунитета. Пораженные клетки эпителия выделяют цитокины, в т. ч. интерлейкины, количество которых коррелирует как со степенью привлечения фагоцитов в подслизистый слой и эпителий, так и с выраженностью симптомов. Увеличение назальной секреции связано с повышением проницаемости сосудов, количество лейкоцитов в секрете может повышаться многократно, меняя его цвет с прозрачного на бело-желтый или зеленоватый, однако это не является признаком бактериального воспаления.
Принципы лечения ОРВИ
Лечение острой респираторной инфекции зависит от стадии заболевания и включает этиотропную терапию (борьбу с вирусом), симптоматическую терапию и мероприятия, направленные на предупреждение и лечение бактериальных осложнений (табл. 1).

Для профилактики бактериального воспаления также используют местные антибактериальные средства для введения в полость носа в виде мазей, капель, спреев. Эти препараты должны воздействовать на основные патогены и быть безопасными для слизистой оболочки.
Особенности этиотропной терапии ОРВИ
Этиотропная терапия рекомендована при гриппе А (в т. ч. H1N1) и В в первые 24–48 ч болезни [3]. Эффективны ингибиторы нейраминидазы: осельтамивир (с возраста 1 год) по 4 мг/кг/сут, занамивир ингаляционно (всего 10 мг) 2 р./сут, 5 дней [3]. Однако следует помнить, что для достижения оптимального эффекта лечение должно быть начато при появлении первых симптомов заболевания, кроме того, на вирусы, не содержащие нейраминидазы, данные препараты не действуют.
Противовирусные препараты с иммунотропным действием (иммуностимуляторы и т. д.) не обладают значимым клиническим эффектом, их назначение нецелесообразно [5, 6]. Достоверность результатов исследований эффективности использования иммуномодуляторов при респираторных инфекциях невысока.
Симптоматическое лечение ОРВИ
Ведущая роль в лечении респираторной инфекции принадлежит симптоматической терапии.
Адекватная гидратация способствует разжижению секрета и облегчает его отхождение.
Рекомендуется проводить элиминационную терапию, т. к. она эффективна и безопасна. Введение в нос физиологического раствора 2–3 р./сут обеспечивает удаление слизи и восстановление работы мерцательного эпителия [2, 6]. Рекомендуется назначение сосудосуживающих капель в нос (деконгестанты) коротким курсом — не более 5 дней. Данные препараты не укорачивают длительность насморка, но могут облегчить симптомы заложенности носа, а также восстановить функцию слуховой трубы.
С целью снижения температуры тела у детей рекомендуют применять парацетамол до 60 мг/кг/сут или ибупрофен до 30 мг/кг/сут [4, 7, 14]. У взрослых также можно применять ацетилсалициловую кислоту и нимесулид.
Противокашлевые, отхаркивающие, муколитики, в т. ч. многочисленные патентованные препараты с различными растительными средствами, не рекомендуются для использования при ОРВИ ввиду неэффективности [7, 8].
Ингаляции паровые и аэрозольные не рекомендованы к использованию, т. к. не показали эффекта в рандомизированных исследованиях, а также не рекомендованы Всемирной организацией здравоохранения (ВОЗ) для лечения ОРВИ [9, 10].
Антигистаминные препараты не показали эффективности в уменьшении симптомов ринита и ОРВИ [11].
Витамин C не оказывает значимого профилактического действия на среднестатистическое население, однако указанный эффект наблюдается у людей, находящихся в условиях стресса, например спортсменов [12].
В последнее время широкое распространение получили системные деконгестанты (фенилэфрин, псевдоэфедрин) и комплексные препараты, содержащие деконгестанты (симпатомиметики), жаропонижающие, анальгезирующие, антигистаминные, антисептические компоненты и аскорбиновую кислоту в различных комбинациях. Данные препараты удобны в использовании и показывают сравнимую с другими препаратами своих групп эффективность, однако их применение возможно только с возраста 12 лет (табл. 2).

Для устранения сухости, саднения и болезненности в глотке лечение в основном местное и состоит в исключении раздражающей пищи, назначении полосканий теплыми щелочными и антибактериальными растворами, применении других местных симптоматических средств. Особый интерес представляют комбинированные препараты, например 2,4-дихлорбензиловый спирт и амилметакрезол в сочетании с различными биодобавками, для устранения клинических проявлений заболевания, способные снимать неприятные ощущения в горле, обладающие выраженным антибактериальным действием. При выраженном болевом синдроме в глотке системные анальгетики часто оказываются малоэффективными и применяются лишь в качестве антипиретиков. В этих случаях также применяются комбинированные препараты, содержащие в своем составе местные анестетики. В основном они представлены препаратами в виде аэрозолей и леденцов для рассасывания.
В состав аэрозолей обычно входят антибактериальные (хлоробутанолгидрат, фурациллин, сульфаниламид, сульфатиазол, хлоргексидин) компоненты, ментол, камфора, масла эвкалиптовое, вазелиновое, камфорное, касторовое, оливковое, мяты перечной, анисовое. Они обладают местноанестезирующим, антисептическим, противовоспалительным действием. Леденцы имеют сходный состав (антибактериальный компонент, ментол, масла), уменьшают болевые ощущения в горле и обладают дезодорирующим действием.
Профилактика бактериальных осложнений
Препараты для профилактики бактериального воспаления при ОРВИ назначаются преимущественно местно, их целесообразно начинать использовать на завершающей стадии (5–7-й день) заболевания. Для этих целей используются полоскания растворами антисептиков (табл. 3).

Для профилактики бактериального воспаления в полости носа целесообразно использовать местные антибактериальные средства, такие как антибактериальные мази, содержащие мупироцин, возможно использование капель и спреев с антибиотиками.
Особняком среди препаратов для профилактики бактериального воспаления в полости носа и глотки стоит препарат, содержащий коллоидное серебро, — серебра протеинат (Сиалор ® ). Этот препарат оказывает вяжущее, антисептическое и противовоспалительное действие. В России традиционно 1–2% раствор протеината серебра использовали для местного лечения бактериальных инфекций верхних дыхательных путей, глаз, органов мочеполовой системы, в Советском Союзе протеинат серебра выпускался с 1964 г. в форме 2% раствора.
Протеинат серебра диссоциирует с образованием ионов серебра, которые препятствуют размножению бактерий, связываясь с их ДНК, таким образом, Сиалор ® обладает бактерицидным и бактериостатическим действием на большинство грамположительных и грамотрицательных бактерий, таких как Streptococcus pneumoniae, Staphylococcus aureus, Moraxella catarrhalis, грибковую флору и др.
В основе противовоспалительного механизма действия коллоидного раствора серебра на поврежденную слизистую оболочку лежит способность к образованию защитной альбуминатной пленки, возникающей за счет осаждения белков. Данная пленка уменьшает проницаемость слизистой оболочки для бактерий и обеспечивает нормальное функциональное состояние клеток, способствуя быстрому восстановлению слизистой оболочки. Все это особенно важно для профилактики вторичной бактериальной инфекции при ОРВИ.
Благодаря широкому антибактериальному спектру действия и уникальной способности к образованию защитной пленки на поверхности слизистой оболочки Сиалор ® обладает крайне широкими показаниями к применению. Этот препарат активно используется в повседневной практике не только для лечения, но и для профилактики инфекций полости носа и носоглотки в осенне-зимний период. Хорошие результаты дает терапия препаратом и при таких неинфекционных воспалительных заболеваниях, как аллергический и вазомоторный риниты.
Раствор готовят непосредственно перед применением (200 мг препарата растворяют в 10 мл воды для инъекций), хранят при комнатной температуре, можно использовать в течение 30 дней после приготовления. В очищенные носовые ходы вводят 1–2 капли 3 р./сут детям 3–6 лет,
2–3 капли (1–2 орошения для форм выпуска с насадкой-
распылителем) 3 р./сут детям старше 6 лет и взрослым
в каждый носовой ход. Длительность курса лечения составляет 5–7 дней [15].
Заключение
Правильная дифференциальная диагностика, оценка состояния пациента и своевременнное лечение ОРВИ с учетом стадии заболевания и грамотным подбором препаратов позволяют быстро купировать симптомы, значительно сократить сроки заболевания и время нетрудоспособности пациентов. Таким образом, при должном патогенетическом подходе, используя 1–2 лекарственных препарата, можно не только эффективно бороться со всем симптомокомплексом респираторных инфекций, но и предупредить развитие их осложнений.
Цель работы. Оценка эффективности и переносимости цетиризина у больных КАР легкой степени тяжести интермиттирующего течения, с сенсибилизацией к бытовым аллергенам, страдающих ОРВИ.
Материалы и методы. В исследовании принял участие 41 пациент с КАР, болеющих ОРВИ (23 женщины и 18 мужчин), в возрасте от 18 до 56 лет (средний возраст 32,5±1,2), 1-ю группу составили 22 (53,6%), в схему лечения ОРВИ которых был включен цетиризин в дозе 10 мг один раз в сутки в течение 20 дней. 2-ю группу составили 19 (46,3%) пациентов, в схему лечения которых не были включены АГП. Оценку результатов проводили на 5-, 12-, 20-й день терапии. При каждом визите оценивалась в баллах степень выраженности и тяжести клинических признаков риноконъюнктивального синдрома и выраженность симптомов общей интоксикации.
Результаты. Прием цетиризина способствовал уменьшению не только выраженности симптомов КАР, но и симптомов ОРВИ. У пациентов, принимавших цетиризин в дополнение к базисной терапии, быстрее купировались симптомы ОРВИ, не требовалось усиление базисной терапии, не отмечено осложненного течения заболевания.
Заключение. Показана высокая терапевтическая эффективность и хорошая переносимость цетиризина, что позволяет рекомендовать его использование в комплексной терапии ОРВИ у больных КАР.
Ключевые слова: острые респираторные вирусные инфекции, аллергический ринит, сенсибилизация к бытовым аллергенам, цетиризин
TREATMENT OF RESPIRATORY VIRUS INFECTIONS IN PATIENTS WITH PERENNIAL ALLERGIC RHINITIS
Fedoskova T.G.
Institute of Immunology, Moscow, Russia
Background. Estimation of efficiency of application of cetirizine at patients of perennial allergic rhinitis, suffering of respiratory virus infections (RVI).
Materials and method. 41 patient of perennial allergic rhinitis, suffering of RVI, has taken part in research (23 women and 18 men), at the age from 18 till 56 years (middle age 32,5±1,2) st group have made 22 (53,6%), in the scheme of treatment of basic therapy RVI has been included cetirizine in a dose of 10 mg once a day during 20 days. 2nd group have made 19 (46,3%) patients, in scheme of treatment have not been included cetirizine. An estimation of results spent for 5,12, 20 day of therapy. At each visit degree of expressiveness of clinical signs of the rinoconjunctivitis syndrome and expressiveness of symptoms of the general intoxication was estimated.
Results. Cetirizine promoted reduction not only expressiveness of symptoms of allergic rhinitis, but also symptoms RVI. At the patients accepting cetirizine in addition to basic therapy, symptoms RVI were fast stopped, strengthening of basic therapy was not required, is not the complicated current of disease.
Conclusion. High therapeutic efficiency of using of cetirizine is shown that allows to recommend cetirizine for treatment of patients of perennial allergic rhinitis, suffering of RVI.
Key words: respiratory virus infections, perennial allergic rhinitis, cetirizine
Острые респираторные вирусные инфекции (ОРВИ), причиной которых являются вирусы парагриппа, гриппа, аденовирусы, риновирусы и др., являются наиболее распространенными заболеваниями и составляют около 90% в структуре всех инфекций [1]. По данным ВОЗ, каждый взрослый человек болеет ОРВИ в среднем 2 раза, дети — от 3 до 6 раз в год. Отмечено, что больные аллергией страдают ОРВИ чаще и тяжелее переносят симптомы респираторной инфекции [2]. При этом, учитывая широкую распространенность аллергических заболеваний (АЗ), показатели которой составляют от 15 до 35% [2], наличие той или иной формы аллергии (латентной или клинически выраженной) или предрасположенности к формированию аллергопатологии, может иметь место у каждого 3-5-го пациента, обратившегося к лечащему врачу, что диктует настоятельную необходимость учета особенностей ведения указанных больных при ОРВИ, а также при выборе тактики лечения острого респираторного вирусного заболевания.
Вспышки ОРВИ чаще всего приходятся на осенне-зимний сезон, однако случаи заболевания могут отмечаться и в другое время года. Постановка диагноза зачастую бывает осложнена схожестью симптомов респираторной аллергии и симптомами ОРВИ. Возбудители ОРВИ обладают тропностью к клеткам слизистых оболочек дыхательных путей, что обусловливает развитие выраженной местной воспалительной реакции. Всасывание в системный кровоток продуктов клеточного распада ведет к возникновению общетоксических проявлений, а также к запуску аллергических реакций [3]. Развитие клинических симптомов (заложенность носа, ринорея, отек и зуд слизистых оболочек органов респираторного тракта и др.) как при ОРВИ, так и при респираторной аллергии обусловлено высвобождением медиаторов воспаления (гистамин, простагландины, лейкотриены и др.). Приоритетную роль играет медиатор гистамин, обладающий способностью усиливать спазм гладких мышц, раздражение нервных окончаний, увеличение проницаемости стенок капилляров, обусловливающее возникновение экссудации и отека. Результаты зарубежных исследователей свидетельствуют, что при ОРВИ уровень содержания гистамина и его метаболитов в крови и моче пациентов соответствуют уровню гистамина при обострении аллергического заболевания [3]. При этом вирусы обладают индуцирующей активностью, усиливая выброс медиаторов воспаления. Таким образом, при вирусной инфекции у лиц с аллергопатологией могут усугубиться симптомы аллергического воспаления.
Усилению воспаления аллергического генеза способствует также присутствующий в организме больного АЗ постоянный уровень минимального воспаления. Указанный хронический воспалительный процесс характеризуется инфильтрацией тканей воспалительными клетками (эозинофилами и нейтрофилами), а также экспрессией (активацией) межклеточных молекул адгезии (ICAM-1), являющихся рецептором для 90% риновирусов, использующих межклеточные молекулы адгезии для проникновения в эпителиальные клетки макроорганизма. Минимальное персистирующее воспаление у лиц, склонных к аллергии, может не иметь отчетливых клинических признаков, но при контакте с причинно-значимыми специфическими факторами и/или факторами неспецифической природы (вирусной и др.) усиливается, проявляясь в виде выраженных клинических симптомов АЗ [4].
В настоящее время известно, что для больных АЗ характерны особенности иммунного ответа, обусловливающие частое развитие ОРВИ. Этому способствуют снижение синтеза γ-интерферона, участвующего в противовирусной и противомикробной защите макроорганизма, способность некоторых вирусов (аденовирусы, вирусы гриппа) изменять активность межклеточных молекул адгезии, что облегчает их проникновение в клетки респираторного эпителия и увеличивает вероятность развития инфекции и проявлений аллергических реакций [5].
Наиболее тяжелое течение имеет круглогодичный АР, особенно его персистирующая форма, при которой симптомы возникают чаще 4 дней в неделю и продолжительность обострений составляет более 4 нед в году. Причинно-значимыми аллергенами при круглогодичном АР являются домашняя и библиотечная пыль, эпидермальные аллергены домашних животных, аллергены внутрижилищных насекомых, пищевые, иногда аллергены пыльцы растений [8].
При персистирующем течении наблюдается изменение реактивности слизистых оболочек дыхательных путей, присоединение вторичной бактериальной флоры, вирусной инфекции. Течение инфекционного ринита у больных круглогодичным АР отличается длительностью, торпидностью к проводимой терапии. Отмечаются частые осложнения в виде синуситов, отитов. Сочетанное воздействие аэроаллергенов (бытовых, эпидермальных, пыльцевых и др.) и инфекционных агентов, в том числе вирусов, обусловливает развитие стойкого отека слизистой оболочки не только носа, но и околоносовых пазух, клинически проявляющегося отечной формой синусита. В результате воспаления слизистых оболочек верхних дыхательных путей и снижения функции цилиарного эпителия нарушается естественный дренаж из околоносовых пазух, что приводит к стазу назального секрета с последующим присоединением бактериального воспаления. Отмечено также, что частые респираторные инфекции увеличивают риск формирования бронхиальной астмы у больных круглогодичным АР [5, 9—11].
Таким образом, аллергическое воспаление способствует внедрению респираторных вирусов, которые, в свою очередь, влияют на развитие и нарастание тяжести клинических симптомов аллергии.
Лечение ОРВИ у пациентов с сопутствующей аллергопатологией должно быть комплексным и направленным не только на ликвидацию симптомов болезни. Пациентам рекомендуется проведение элиминационных мероприятий, позволяющих исключить контакт с причинно-значимым аллергеном (домашняя пыль, эпидермис животных, пыльца и др.), и, таким образом, снизить аллергенную нагрузку на организм больного. С этой же целью следует соблюдать гипоаллергенную диету, исключив из рациона пищевые продукты (дрожжевые продукты, квас, пиво, сыр с плесенью, вина, шампанское и другие продукты, подвергшиеся ферментации в процессе обработки), усиливающие выраженность симптомов респираторного АЗ и, соответственно, негативно влияющие на тяжесть клинических проявлений при ОРВИ.
Подбор средств фармакотерапии должен осуществляться строго индивидуально для каждого конкретного больного с учетом клинических особенностей течения АЗ и причинно-значимых факторов, оказывающих сенсибилизирующее воздействие на организм больного. Важно учитывать, что для указанной категории пациентов не всегда подходят препараты, широко применяемые при ОРВИ. Так, особую осторожность нужно соблюдать при применении фитопрепаратов, входящих в состав, например, отхаркивающих средств, и иммуномодулирующих препаратов растительного происхождения.
Симптоматическую терапию необходимо усилить применением препаратов, используемых для лечения больных респираторной аллергией, — антигистаминных препаратов (АГП), топических глюкокортикостероидных препаратов (тГКС) и других медикаментозных средств, обладающих противоаллергической и противовоспалительной активностью, а также препаратов кромоглициевой кислоты, обладающих способностью подавлять не только высвобождение медиаторов воспаления из клеток-мишеней, но и вирусную нейраминидазу и мембранные функции вирусов [12].
При выборе АГП рекомендуется отдавать предпочтение препаратам 2-го поколения. Применение препаратов 1 -го поколения ограничено из-за общеизвестных особенностей и нежелательных побочных эффектов, к которым, в частности, относятся: седативный эффект, побочные действия на сердечнососудистую систему, желудочно-кишечный тракт и др. системы, сухость слизистых, формирование тахифилаксии, приводящей к необходимости смены одного препарата на другой в ходе курсового лечения, кратковременность действия и необходимость многократного приема [7]. Препараты указанной группы обладают М-холинолитическим эффектом, способствуя повышению сухости слизистых оболочек и, следовательно, затруднению отхождения мокроты у больных ОРВИ. Повышая вязкость мокроты, АГП 1-го поколения усиливают обструкцию бронхов, тем самым ухудшают течение заболевания. В связи с этим, нежелательно их применение в лечении больных АР, БА, поллинозом, обструктивным бронхитом. При ОРВИ с осторожностью следует применять также комбинированные противовоспалительные медикаментозные средства, в состав которых входят АГП 1-го поколения.
При этом следует отдавать предпочтение АГП 2-го поколения, которых отличает высокая избирательность действия и сродство Н1-рецепторам. АГП 2-го поколения отличают продолжительность действия (даже после однократного приема — от 18 до 24 ч), т. е. режим применения составляет 1 раз в сут. Они обладают быстрой абсорбцией, и их воздействие на организм не зависит от приема пищи. Препараты данной группы не проникают через гематоэнцефалический барьер и лишены побочных нежелательных центрального, холинолитического и седативного эффектов, что позволяет расширить возможности использования этой группы препаратов у лиц, профессия которых требует повышенного внимания и активности.
Наличие минимального персистирующего воспаления у больных АЗ и высокий риск развития осложнений при сочетанном воздействии факторов аллергенной и вирусной природы обусловливают необходимость достаточно длительного применения препаратов указанной группы при лечении ОРВИ у больных с аллергопатологией. Назначение адекватного лечения ОРВИ с применением АГП предупреждает нарастание тяжести симптомов АЗ, снижает риск развития осложнений, улучшает течение и прогноз основного заболевания, повышает эффективность и результативность проводимой терапии [4].
Результаты применения АГП 2-го поколения — цетиризина, обладающего высоким сродством к Н1-рецепторам, быстрым началом действия, способностью воздействовать на высвобождение медиаторов аллергии и выраженность аллергического воспаления, способствуют его широкому использованию при лечении респираторных АЗ верхних и нижних дыхательных путей [9, 11, 13, 15]. Цетиризин, избирательно блокируя Н1-рецепторы, способствует уменьшению симптомов ринореи, назального зуда и чихания. Препарат обладает способностью снижать экспрессию молекул межклеточного взаимодействия, тормозить миграцию эозинофилов и за счет этого снижать интенсивность проявления клинических симптомов поздней фазы IgE-зависимой аллергической реакции. Цетиризин практически не связывается с холинорецепторами, серотониновыми и др. рецепторами. Отсутствие блокады холинорецепторов особенно важно при наличии сопутствующей БА, так как применение препарата не сопровождается увеличением вязкости секрета и усилением бронхоспазма. Препарат практически не проникает через гематоэнцефалический барьер и не вызывает седативного эффекта в отличие от АГП 1-го поколения. Цетиризин является активным метаболитом, поэтому безопасен у пациентов с сопутствующей патологией печени, а также при совместном приеме с другими ЛC.
Период полувыведения цетиризина составляет 7—11 ч, выводится препарат преимущественно с мочой в основном в неизмененном виде. Действие цетиризина начинается через 20 мин, а максимальный эффект достигается через 1 ч после приема внутрь. Препарат активен более 24 ч, что позволяет назначать его один раз в сут.
Указанные свойства цетиризина, а также результаты многих работ зарубежных и отечественных исследователей [9—11, 13—15] свидетельствуют о безопасности и высокой терапевтической эффективности препарата.
Целью настоящей работы являлась оценка эффективности и переносимости цетиризина на примере препарата цетрин (Dr. Reddys Laboratories Ltd.) у больных круглогодичным АР легкой степени тяжести интермиттирующего течения, с сенсибилизацией к бытовым аллергенам, заболевших ОРВИ.
В исследовании принял участие 41 пациент (23 женщины и 18 мужчин) в возрасте от 18 до 56 лет (средний возраст 32,5±1,2). Всех пациентов разделили на 2 группы. Первую группу составили 22 (53,6%) пациента, в схему лечения ОРВИ которых был включен цетиризин. Вторую группу составили 19 (46,3%) пациентов, в схему лечения которых не были включены АГП.
По поводу ОРВИ пациенты получали симптоматическую терапию: НПВП, деконгестанты, муколитики. По поводу круглогодичного АР пациенты получали топические препараты кромоглициевой кислоты, по показаниям — тГКС. Пациентам 1-й группы дополнительно был назначен цетиризин (цетрин) в дозе 10 мг один раз в сут в течение 20 дней.
План исследования включал 4 визита больного. При 1-м визите оценивалось состояние больного (до лечения). Последующий визит осуществлялся через 5 дней, далее на 12- и 20-й день. При каждом визите оценивалась степень выраженности и тяжести следующих клинических признаков риноконъюнктивального синдрома (РКС) (чихание, ринорея, заложенность носа, зуд слизистых оболочек носовой полости, слезотечение, гиперемия конъюнктивы), а также выраженность симптомов общей интоксикации (головная боль, чувство недомогания, озноб, повышение температуры и др.).
Указанные клинические симптомы оценивались в баллах по каждому симптому и суммарно:
0 — отсутствие симптомов заболевания;
1 — эпизодическое появление симптомов, отмечаемых пациентом, но не беспокоящих его;
2 — умеренно выраженные симптомы, беспокоящие пациента, но не требующие усиления базисной терапии;
3 — выраженные симптомы, беспокоящие пациента, требующие усиления базисной терапии
Рисунок. Динамика выраженности симптомов РКС и симптомов общей интоксикации у лиц 1-й группы, оцененная при 1-м визите, через 5 дней (2-й визит), 12 дней (3-й визит), 20 дней (4-й визит) приема препарата (p<0,05)
У пациентов 2-й группы ринорея, чихание, зуд и слезотечение уменьшились только на фоне усиления базисной терапии. Выраженность симптомов интоксикации уменьшалась медленнее, проявления общего недомогания у 11 (57,8 %) больных сохранялись в течение 2 нед и более. Выраженная заложенность носа, требующая усиления базисной терапии, у 14 пациентов (73,6%) также сохранялась длительно (в течение 12—20 дней и более). У 5 пациентов (26,3%) отмечалось осложнение в виде острого бактериального синусита, которое потребовало применения антибактериальной терапии, пункции верхнечелюстных пазух.
Таким образом, прием цетиризина у лиц 1-й группы способствовал не только снижению выраженности симптомов круглогодичного АР, но и уменьшению выраженности симптомов ОРВИ.
На основании полученных результатов можно сделать вывод о возможности и целесообразности применения цетиризина в лечении больных ОРВИ, страдающих КАР с сенсибилизацией к бытовым аллергенам. Показана высокая терапевтическая эффективность и хорошая переносимость цетиризина, что позволяет рекомендовать его использование в комплексной терапии ОРВИ у больных круглогодичным АР.
СПИСОК ЛИТЕРАТУРЫ:
Что такое острые респираторные заболевания (ОРЗ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острые респираторные заболевания (ОРЗ) — группа острых инфекционных заболеваний, при которых возбудители проникают в организм человека через дыхательные пути и вызывают синдром поражения респираторного тракта и общей инфекционной интоксикации. Употребление термина ОРВИ (острое респираторное вирусное заболевание) при отсутствии лабораторно подтверждённой этиологической расшифровки является некорректным.
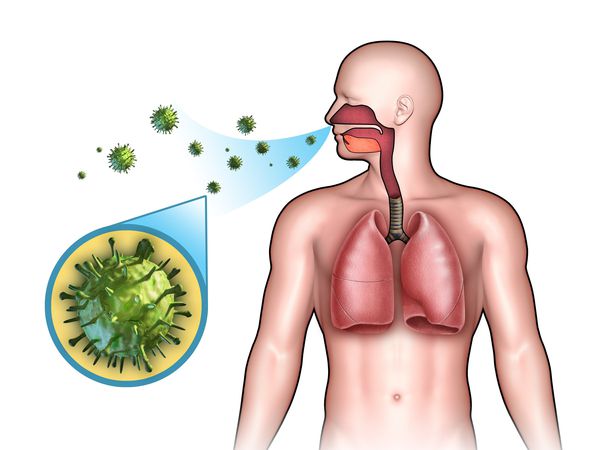
Этиология
ОРЗ — полиэтиологический комплекс заболеваний, т. е. они могут быть вызваны различными видами возбудителей:
- бактерии (стафилококки, стрептококки, пневмококки, гемофильная палочка, моракселла катаралис и др.);
- вирусы (риновирусы, аденовирусы, респираторно-синцитиальный вирус, реовирусы, коронавирусы, энтеровирусы, герпесвирусы, вирусы парагриппа и гриппа);
- хламидии (х ламидия пневмония , хламидия пситаки, хламидия трахоматис );
- микоплазмы (м икоплазма пневмония ).
Чаще всего возбудителем ОРЗ являются вирусы, поэтому термин ОРВИ используют небезосновательно. В последнее время иногда встречается употребление термина ОРИ (острая респираторная инфекция) [2] [4] .
Эпидемиология
ОРЗ — это преимущественно антропонозы, т. е. болезни, способные поражать только человека . Являются самой многочисленной и частой группой заболеваний у человека (до 80 % всех болезней у детей). Поэтому они представляют серьёзную проблему для здравоохранения различных стран вследствие наносимого ими экономического ущерба.
Источник инфекции — больной человек с выраженными или стёртыми формами заболевания. Восприимчивость всеобщая, иммунитет к некоторым возбудителям (аденовирусы, риновирусы) стойкий, но строго типоспецифичный. Это значит, что заболеть ОРЗ, вызванным одним видом возбудителя, но разными серотипами (их могут быть сотни), можно многократно. Заболеваемость повышается в осенне-зимний период, может принимать вид эпидемических вспышек, довлеет к странам с прохладным климатом. Чаще болеют дети и лица из организованных коллективов (особенно в период адаптации).
Основной механизм передачи — воздушно-капельный (аэрозольный, в меньшей степени воздушно-пылевой путь), но может также играть роль контактно-бытовой механизм (контактный — при поцелуях, бытовой — через загрязнённые руки, предметы или воду) [2] [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острых респираторных заболеваний (ОРЗ)
Инкубационный период различен и зависит от вида возбудителя, может варьироваться от нескольких часов до 14 дней (аденовирус).
Для каждого возбудителя ОРЗ имеются свои специфические особенности протекания заболевания, однако все их объединяет наличие синдромов общей инфекционной интоксикации (СОИИ) и поражения дыхательных путей в той или иной степени. СОИИ проявляется общей слабостью, адинамией, быстрой утомляемостью, повышенной температурой тела, потливостью и др.
Синдром поражения респираторного тракта (СПРТ) — основной синдром для данных заболеваний, он включает:
- Ринит — воспаление слизистой оболочки носа. Характеризуется заложенностью носа, снижением обоняния, чиханием, выделениями из носа — сначала прозрачными слизистыми, затем слизисто-гнойными (более плотные выделения жёлто-зелёного цвета появляются в результате присоединения вторичной бактериальной флоры). — воспаление слизистой оболочки глотки. Основные симптомы: першение и боли в горле различной интенсивности, сухой кашель — "горловой".
- Ларингит — воспаление слизистых оболочек гортани. Проявляется осиплостью голоса, иногда афонией (отсутствием голоса), кашлем и болью в горле.
- Трахеит — воспаление трахеи. Сопровождается мучительным, преимущественно сухим кашлем, саднением и болями за грудиной.
- Бронхит — воспаление слизистой оболочки бронхов. При этом возникает кашель с наличием мокроты и без, сухие хрипы, редко крупнопузырчатые хрипы при аускультации (выслушивании).
- Бронхиолит — воспаление бронхиол (мелких бронхов). Характеризуется наличием кашля различной интенсивности и хрипов разных калибров.
Дополнительными синдромами могут быть:
- синдром экзантемы (высыпания на кожных покровах);
- тонзиллита (воспаления миндалин);
- лимфаденопатии (ЛАП) — увеличения лимфатических узлов ; ( воспаления слизистой оболочки глаза) ;
- гепатолиенальный синдром (увеличение печени и селезёнки);
- геморрагический синдром ( повышенная кровоточивость) ;
- синдром энтерита (воспаления слизистой оболочки тонкого кишечника) .
Алгоритм по распознаванию ОРЗ различной этиологии:
Наиболее распространенным заболеванием, имеющим тяжёлое течение и высокий риск развития осложнений является грипп. Инкубационный период гриппа длится от нескольких часов до 2-3 дней. В отличие от других острых респираторных заболеваний, при гриппе сначала появляется синдром общей инфекционной интоксикации (высокая температура, озноб, сильная головная боль, слезотечение, боль при движении глазных яблок, ломота в мышцах и суставах). На 2-3-день присоединяются симптомы поражения респираторного тракта: першение в горле, насморк, сухой надсадный кашель.
Типичное ОРЗ начинается с чувства дискомфорта, першения в носу и горле, чихания. В течение непродолжительного периода симптоматика нарастает, першение усиливается, появляется чувство интоксикации, повышается температура тела (обычно не выше 38,5 ℃), появляется насморк, неярко-выраженный сухой кашель. В зависимости от вида возбудителя и свойств микроорганизма могут последовательно появляться все перечисленные синдромы ОРЗ в различных сочетаниях и степени выраженности. Возможно появление осложнений и неотложных состояний [6] [7] .
Патогенез острых респираторных заболеваний (ОРЗ)
- у аденовирусов — гликопротеином (фибриллы);
- у парамиксо- или ортомиксовирусов шипами гемагглютинина;
- у коронавирусов — S-белком соединения и гликолипидами.
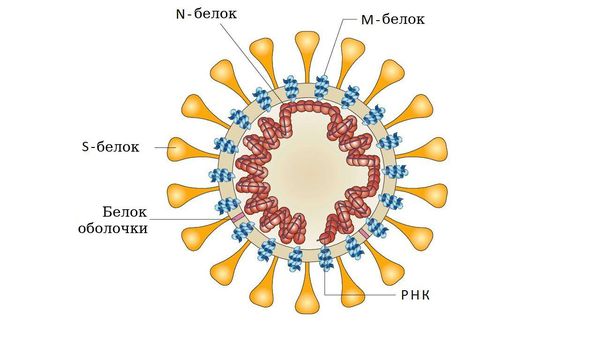
Взаимодействие болезнетворного агента с клеточными рецепторами необходимо не только для прикрепления его к клетке, но и для запуска клеточных процессов, подготавливающих клетку к дальнейшей инвазии. Т. е. наличие соответствующих рецепторов на поверхности клеток — это один из важнейших факторов, определяющих возможность или невозможность возникновения инфекционного процесса. Внедрение возбудителя в клетку хозяина вызывает поток сигналов, активирующих целый ряд процессов, с помощью которых организм пытается от него освободиться, например, ранний защитный воспалительный ответ, а также клеточный и гуморальный иммунный ответ. Повышение метаболизма клеток представляет собой защитный процесс, но с другой стороны в результате накопления свободных радикалов и факторов воспаления запускается патологический процесс:
- нарушается липидный слой клеточных мембран эпителия верхних отделов респираторного тракта и лёгких;
- нарушаются матричные и барьерные свойства внутриклеточных мембран, увеличивается их проницаемость;
- развивается дезорганизация жизнедеятельности клетки вплоть до её гибели.
Второй этап инфицирования характеризуется вирусемией — попаданием вируса в кровь и распространением по всему организму. В совокупности с повышением деятельности защитных механизмов и появлением в крови продуктов распада клеток этот процесс вызывает интоксикационный синдром.
Третий этап характеризуется усилением выраженности реакций иммунной защиты, элиминацию (выведение) микроорганизма и восстановление строения и функции поражённой ткани хозяина [5] [7] .
Классификация и стадии развития острых респираторных заболеваний (ОРЗ)
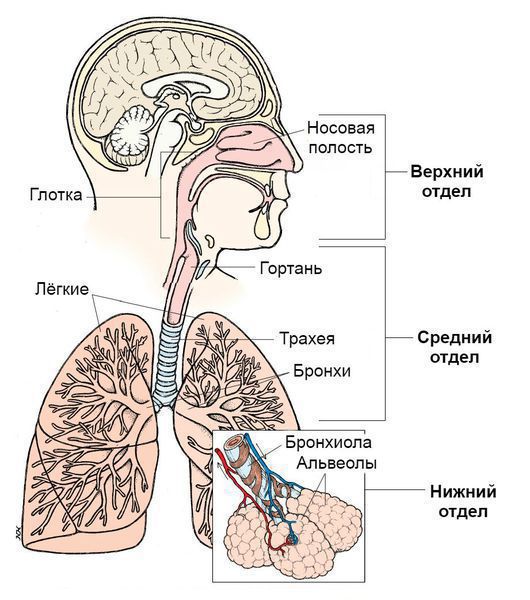
По вовлечению отдельных частей дыхательной системы:
- Инфекции верхних дыхательных путей. Верхние дыхательные пути начинаются с носа и включают голосовые связки в гортани, придаточные пазухи носа и среднее ухо.
- Инфекции нижних дыхательных путей. Нижние дыхательные пути начинаются с трахеи и бронхов и заканчиваются бронхиолами и альвеолами.
По клинической форме:
- Типичная.
- Атипичная:
- акатаральная (отсутствие признаков поражения дыхательных путей при наличии симптомов общей инфекционной интоксикации);
- стёртая (маловыраженная клиника);
- бессимптомная (полное отсутствие клинической симптоматики).
По течению:
По степени тяжести:
По длительности течения:
- острое (5-10 дней);
- подострое (11-30 дней);
- затяжное (более 30 дней) [8] .
Осложнения острых респираторных заболеваний (ОРЗ)
Если острое респираторное заболевание не пролечить вовремя, могут появиться различные более серьёзные заболевания:
- Связанные с ЛОР-органами: отит, синуситы, бактериальный ринит, ложный круп.
- Связанные с лёгочной тканью: вирусные пневмонии, вирусно-бактериальные и бактериальные пневмонии, абсцесс лёгкого ( ограниченный очаг гнойного воспаления в лёгочной ткани) , эмпиема плевры ( скопление гноя в плевральной полости) . Пневмония проявляется значимым ухудшением общего состояния, выраженным кашлем, усиливающимся на вдохе, при аускультации звуком крепитации ( потрескиванием или похрустыванием) , влажными мелкопузырчатыми хрипами, иногда одышкой и болями в грудной клетке.

- Связанные с поражением нервной системы: судорожный синдром, неврит ( воспаление нерва) , менингит ( воспаление оболочек головного и спинного мозга) , менингоэнцефалит (воспаление оболочек и вещества головного мозга), синдром Гийена—Барре и др. [10]
- Связанные с поражением сердца: миокардит (воспаление сердечной мышцы).
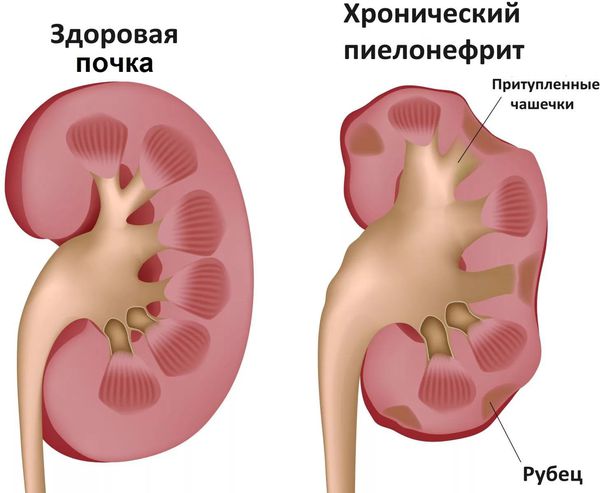
- Связанные с обострением хронических заболеваний: обострение ревматизма, тонзиллита, туберкулёза, пиелонефрита (воспаление почки) и др. [7]
Диагностика острых респираторных заболеваний (ОРЗ)
В широкой рутинной практике лабораторная диагностика ОРЗ (особенно при типичном неосложнённом течении) обычно не проводится. В отдельных случаях могут использоваться:
- Развёрнутый клинический анализ крови. При этом может обнаружиться лейкопения ( снижение количества лейкоцитов) и нормоцитоз ( нормальный размер эритроцитов) , лимфо- и моноцитоз ( увеличение числа лимфоцитов и моноцитов) , при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево (увеличение количество нейтрофилов и появление их незрелых форм );
- Общеклинический анализ мочи (изменения малоинформативны, указывают на степень интоксикации).
- Биохимические анализы крови. Может выявляться С-реактивный белок (указывает на наличие инфекции). При некоторых системных возбудителях, например аденовирусной инфекции, характерно повышение АЛТ.
- Серологические реакции. Возможна ретроспективная диагностика методами РСК, РА, ИФА, однако она редко используется в практической деятельности. В настоящее время широко применяется ПЦР-диагностика мазков-отпечатков, но её применение ограничено в основном стационарами и научно-исследовательскими группами.
При подозрении на развитие осложнений проводят соответствующие лабораторные и инструментальные исследования (рентген придаточных пазух носа, органов грудной клетки, КТ и др.) [3] [5] .
Лечение острых респираторных заболеваний (ОРЗ)
ОРЗ встречается очень часто и в большинстве случаев протекает в лёгкой и средней степени тяжести, поэтому обычно больные проходят лечение дома. При тяжёлых формах (с риском развития или развившимися осложнениями) пациенты должны проходить терапию в условиях инфекционного стационара до нормализации процесса и появления тенденций к выздоровлению. В домашних условиях лечением ОРЗ занимается терапевт или педиатр (в некоторых случаях инфекционист).
Пища должна быть разнообразной, механически и химически щадящей, богатой витаминами, рекомендуются мясные нежирные бульоны (идеально подходит негустой куриный бульон и т. п.), обильное питьё до — 3 л/сут. (тёплая кипячёная вода, чай, морсы). Хороший эффект оказывает тёплое молоко с мёдом, чай с малиной, отвар брусничных листьев.
Медикаментозная терапия ОРЗ включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (уменьшение беспокоящих симптомов) терапию.
Этиотропная терапия имеет смысл лишь при назначении в раннем периоде и лишь при ограниченном спектре возбудителей (в основном при гриппе). Использование средств отечественной фарминдустрии ("Арбидол", "Кагоцел", "Изопринозин", "Амиксин", "Полиоксидоний" и т. п.) не обладают никакой доказанной эффективностью и могут иметь эффекта, лишь в качестве плацебо.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
- жаропонижающие при температуре у взрослых свыше 39,5, у детей — свыше 38,5 ℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- сосудосуживающие капли в нос при заложенности носа и насморке (не более 5 дней);
- солесодержащие капли в нос при рините для разжижения слизи;
- противоаллергические препараты при аллергическом компоненте ОРЗ;
- средства противовоспалительного и противомикробного действия местного действия (таблетки, пастилки и др.);
- средства для улучшения образования, разжижения и выделения мокроты (муколитики);
- антибиотики широкого спектра действия (при отсутствии улучшения в течении 4-5 дней, присоединении вторичной бактериальной флоры и развитии осложнений) [2][6] .
Прогноз. Профилактика
Прогноз при ОРЗ — положительный. Больные обычно выздоравливают в течение 5-10 дней без неблагоприятных последствий. Осложнения респираторных заболеваний могут возникнуть при гриппе, другие возбудители менее агрессивны. Также неблагоприятные последствия возможны у пациентов с ослабленным иммунитетом. После выздоровления организмом вырабатывается иммунитет к той инфекции, которой человек переболел .
Ведущую роль в профилактике распространения ОРЗ (исключая грипп) является:
Читайте также:

