Эпилепсия что это вирус
Обновлено: 15.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эпилепсия: причины появления, симптомы, диагностика и способы лечения.
Определение
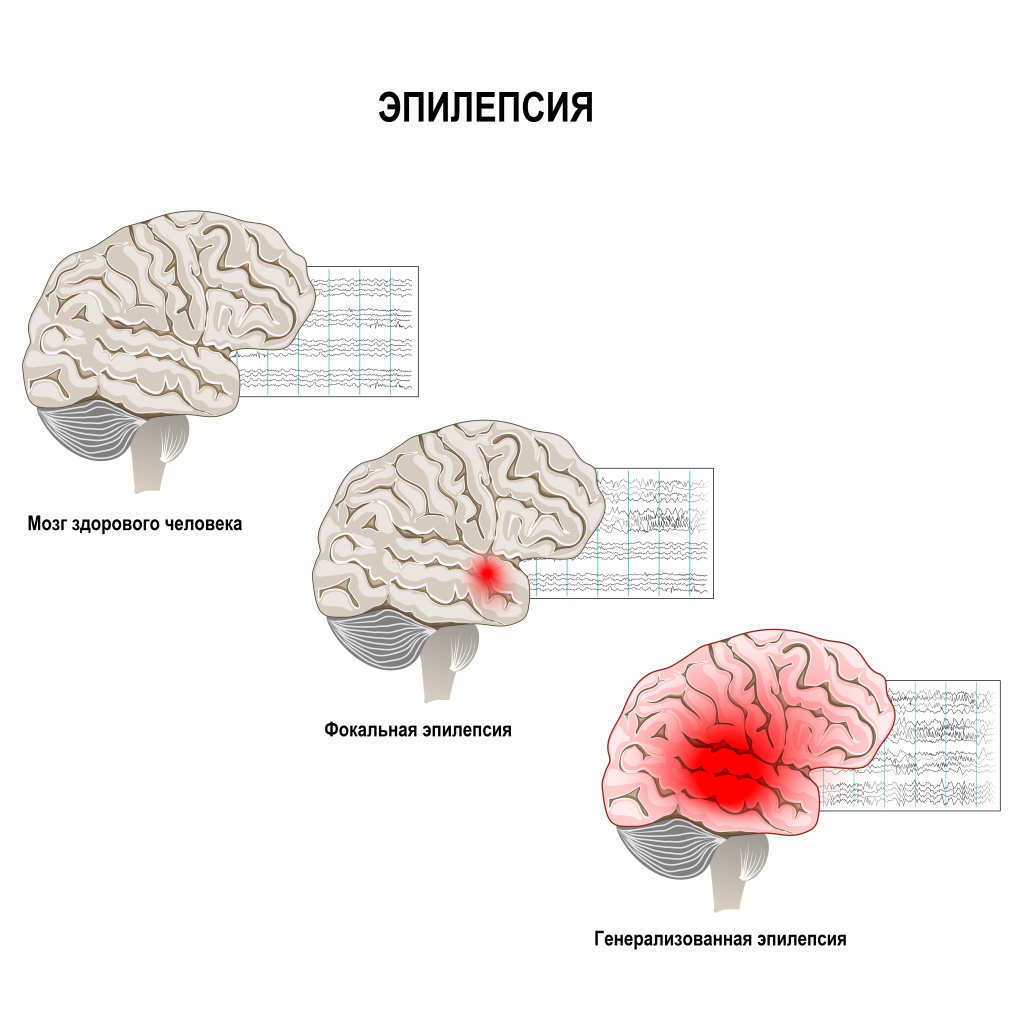
Эпилепсия - хроническое заболевание головного мозга с высоким уровнем инвалидизации, характеризующееся повторяющимися припадками, которые возникают в результате чрезмерных нейронных разрядов и сопровождаются разнообразными нарушениями двигательных, чувствительных, вегетативных, мыслительных и психических функций.
Причины появления эпилепсии
Эпилепсия характеризуется повторными судорожными приступами, а также постепенным развитием характерных для заболевания изменений личности и/или характерным эпилептическим слабоумием.
Основные причины возникновения эпилепсии – индивидуальная предрасположенность и наличие эпилептического повреждения с локальными или генерализованными электрическими изменениями в головном мозге. Нейронная активность мозга при развитии эпилепсии становится аномальной, периодичной и чрезмерной. В группе нейронов возникают внезапные высоковольтные вспышки. Эпилептические нейроны образуют эпилептический очаг, генерирующий гиперсинхронный разряд. Если этот разряд распространяется на весь мозг, возникает генерализованный припадок. Если разряд не распространяется, припадок носит парциальный (локальный) характер.
Эпилептические припадки часто возникают при наследственных заболеваниях нервной системы (липидозах, туберозном склерозе, лейкодистрофии и др.). Возможно повреждение мозга в период беременности (гипоксия плода, инфекция матери, влияние алкоголя и психотропных веществ на организм матери и плода) и во время родов (чрезмерное изменение формы головки при прохождении через родовые пути). Многочисленные токсины, лекарственные препараты, изменения электролитов крови при хронических болезнях почек и печени, опухоли мозга могут повышать нейрональную активность. У детей эпилептические припадки часто возникают на ранних стадиях менингитов и энцефалитов. Тяжелая черепно-мозговая травма также может осложняться эпилепсией.
Таким образом, эпилепсия может быть вызвана (спровоцирована) множеством факторов:
- наследственными;
- врожденными (воздействия на плод во время беременности и родов);
- приобретенными (ставшими следствием предшествующих заболеваний головного мозга с образованием эпилептического очага).
- Идиопатическая эпилепсия.
- Симптоматическая эпилепсия:
- при острых нарушениях мозгового кровообращения;
- менингитах;
- энцефалитах;
- опухолях головного мозга;
- эндогенных интоксикациях (поражении почек, печени, надпочечников, уремии, эклампсии);
- экзогенных интоксикациях (в результате хронического алкоголизма, приема барбитуратов, воздействия углекислого газа, бензола, ртути).
- Простые парциальные приступы (сознание не нарушено):
- с двигательными симптомами;
- с соматосенсорными или специфическими соматосенсорными симптомами;
- с вегетативными симптомами;
- с психическими симптомами.
- Сложные парциальные приступы (с нарушением сознания):
- начинающиеся как простые парциальные приступы и прогрессирующие до нарушения сознания;
- без других проявлений;
- с проявлениями как при простых парциальных приступах;
- с автоматизмами.
- С нарушениями сознания в начале приступа:
- без других проявлений;
- проявляющиеся как простой парциальный приступ;
- с автоматизмами.
- Парциальный приступ с вторичной генерализацией:
- простой парциальный приступ с последующей генерализацией;
- сложный парциальный приступ с последующей генерализацией;
- простой парциальный приступ, переходящий в сложный парциальный приступ с последующей генерализацией.
- Абсансы:
- типичные абсансы;
- атипичные абсансы.
- Миоклонические приступы.
- Клонические приступы.
- Тонические приступы.
- Тонико-клонические приступы.
- Атонические приступы (астатические).
- регулярно повторяющиеся припадки с тонической и клонической фазами и полным выключением сознания;
- регулярно повторяющиеся изолированные сокращения отдельных мышечных групп, только тонические или только клонические судороги и полное выключение сознания;
- изолированные непрекращающиеся судороги определенной группы мышц, которые могут протекать и без выключения сознания;
- регулярно повторяющиеся припадки без мышечной активности, но с полным выключением сознания.
- длительность заболевания;
- наличие эпилепсии у ближайших родственников;
- предыдущие случаи обращения за медицинской помощью по поводу судорог и наличие ранее проведенных исследований и заключений;
- сопутствующие заболевания с целью оценки дополнительных рисков;
- принимаемые на момент обращения к врачу лекарственные препараты.
- вздрагиваниях в теле;
- дежавю — состоянии, при котором человек ощущает, что когда-то уже был в подобной ситуации или месте;
- потере сознания и т. д.
- повторяющиеся вспышки света и цвета;
- повторяющиеся звуки;
- яркие сменяющиеся картинки, видеоэффекты;
- отравления различного рода;
- употребление спиртных напитков, наркотических средств;
- прием некоторых лекарственных препаратов;
- кислородное голодание;
- гипогликемический приступ – при резком падении уровня сахара в крови.
- инфекционное заболевание головного мозга (менингит, энцефалит);
- черепно-мозговая травма;
- сильная интоксикация алкогольными, наркотическими или химическими веществами;
- заболевания щитовидной железы;
- нарушения обмена веществ.
- травмами шеи и головы в процессе рождения;
- гипоксией (кислородным голоданием) плода;
- инфекционными заболеваниями, перенесенными матерью во время беременности;
- злоупотреблением матерью алкоголем и наркотическими веществами в период вынашивания плода.
- замирания;
- потеря концентрации;
- нет реакции на раздражители;
- высокая температуры;
- обморок;
- вялость;
- головные боли;
- тошнота;
- боли в животе;
- головокружения.
- перенесенным инсультом;
- опухолями головного мозга;
- рассеянным склерозом;
- метаболическими нарушениями;
- инфекционными заболеваниями с поражением головного мозга (менингитом, энцефалитом и пр.);
- алкогольной, наркотической и другими интоксикациями.
- учащение сердечных сокращений;
- чрезмерное потоотделение;
- метеоризм и спастические боли в животе.
- головной боли за несколько дней до эпилептического припадка;
- нарушения сна;
- сильного стресса;
- нервозности и раздражительности;
- снижения аппетита;
- ухудшения аппетита.
- височная область. Наиболее часто эпилепсия поражает этот участок мозга. Во время эпилептического приступа пациент может ощущать странные неконтролируемые чувства и эмоции. Возникает повышенная тревожность;
- лобная область. У пациентов появляется мышечная слабость, нарушение речи. Эпилептические приступы часто возникают во сне, что сопровождается поворотами головы, хаотичными движениями ногами;
- теменная область. У пациентов отмечаются сенсорные приступы: человек может ощущать покалывание в конечностях, тепло или холод, онемение некоторых участков тела;
- затылочная область. Эпилептический приступ нарушает работу органов зрения. У пациента начинают двигаться из стороны в сторону глазные яблоки, дергаться веки. Перед глазами появляются вспышки света, узоры, образы. Эпилептический приступ нередко сопровождается болевыми ощущениями. До и после приступа у пациента может сильно болеть голова.
- тонико-клонические. Приступ начинается с тонической фазы, когда все тело резко напрягается и может вырваться непроизвольный крик. Далее у больного возникают судорожные подергивания. Во время приступа человек может потерять сознание. Эпилептический приступ обычно длится недолго (до пяти минут), после чего человек ощущает сильную усталость или может уснуть. Тонико-клонические приступы, дополнительно к основным проблемам, доставляют подростку значительный психологический дискомфорт. Возрастает тревожность, поскольку нельзя предугадать, когда будет следующий приступ. Развивается неуверенность в себе, подростку трудно социализироваться.
- абсансы. Характерной особенностью данного вида приступов является отключение сознания на несколько секунд или минут. Человек замирает и не реагирует на внешние раздражители. Абсансы могут сопровождаться непроизвольными подергиваниями пальцев рук, мышц лица. Абсансы создают трудности обучения в коллективе, так как во время приступа подросток пропускает часть информации, излагаемой учителем. Приступ наступает внезапно, иногда без ауры. При этом человек может прерваться на полуслове, а после окончания приступа продолжить разговор.
- атонические приступы. В этом случае мышцы резко теряют тонус и человек падает. Существует большая вероятность получить серьезную травму во время приступа.
- определенными звуками (звоном или шумом в ушах, мелодией, другими звуками);
- некоторыми запахами;
- зрительными видениями;
- ощущением де жавю;
- головными болями;
- повышенной тревожностью и пр.
- судорогами: во время приступа появляются тонические или клонические судороги в мышцах верхних и нижних конечностей;
- расстройством сознания: некоторые простые эпилептические приступы сопровождаются сохранением сознания, другие – выключением его либо впадением больного в коматозное состояние. Помимо этого, во время эпиприпадка эпилептик может видеть галлюцинации, мысленно перемещаться в другое место;
- вегетативными нарушениями: у больных при приступе изменяется пульс, артериальное давление, тонус сосудов;
- нарушением памяти: по окончании эпилептического приступа больной чаще всего не может вспомнить произошедшее с ним. По мере развития заболевания и увеличения частоты приступов у эпилептиков нарушается речь, мышление, что приводит к деменции.
- Юношеская миоклоническая эпилепсия. В основном встречается у подростков. Приступы наступают после пробуждения, временами не сопровождаются судорогами.
- Прогрессирующая миоклоническая эпилепсия. Трудно поддается лечению, в течение жизни может перетекать в более сложную и опасную форму заболевания.
- Симптоматическая эпилепсия. Страдают люди старшего возраста. Первые признаки болезни могут появляться до 30 лет. Причинами возникновения являются травмы головы и заболевания нервной системы. Из-за разнообразного проявления болезни, ее трудно диагностировать, поскольку симптомы могут вводить в заблуждение и больному могут поставить неверный диагноз даже после тщательного обследования.
- Височная эпилепсия. Поражает височные доли головного мозга. Распространенным симптомом является состояние “дежавю”. Данная форма эпилепсия также вызывает тревожные расстройства, неконтролируемые приливы гнева и других эмоциональных состояний.
- Лобная эпилепсия. Симптомы разнообразны и зависят от того, какие части головного мозга поражены. Отражается на двигательных функциях тела человека. Проявления данного заболевания часто не вызывают волнений. Больной может учащенно двигать глазами и языком, топтаться на месте. Со стороны может показаться, что человек просто испытывает нервное возбуждение. При этом человек не может упорядочить свои мысли, испытывает множество эмоций одновременно и не может успокоиться, сосредоточиться на чем-то одном.
- Теменная эпилепсия. Встречается довольно редко. Симптомом является зрительные нарушения или чувствительность глаз к вспышкам света. Глаза могут бесконтрольно двигаться или дергаться из стороны в сторону, веки могут дрожать. Во время или после приступа часто возникают сильные головные боли.
- Абсансная эпилепсия. Симптомы данного заболевания характеризуются кратковременными обмороками или отключением сознания. За редким исключением абсансная эпилепсия проявляется потерей концентрации, человек не может сфокусироваться, обрывает фразу на полуслове и не может построить логическую цепочку, чтобы донести свою мысль. Его движения нечеткие, руки могут бесконтрольно двигаться, возникают необъяснимые ощущения в пальцах, поэтому больному хочется размять руки.
- Миоклоническая эпилепсия. Проявляется резкими спонтанными движениями рук и ног. На симптомы данного заболевания часто не обращают внимание и путают с абсолютно нормальным гипногогическим миоклонусом, который каждый человек испытывает при засыпании.
- компьютерной и магнитно-резонансной томографии;
- ангиографии;
- электроэнцефалографии;
- нейрорадиологической диагностики;
- осмотра окулистом глазного дна;
- биохимического анализа крови.
- если эпилепсия была выявлена впервые – для проведения исследований, подбора эффективного лечения;
- при эпилептическом статусе;
- в случае планирования хирургического вмешательства (в частности, удаления опухоли головного мозга, сопровождающейся эпилептическими припадками);
- для того, чтобы в плановом порядке оценить динамику заболевания.
- следует беречься от получения черепно-мозговых травм;
- отказаться от курения, употребления алкоголя и наркотических веществ;
- стараться не бывать долго в душных, непроветриваемых помещениях;
- избегать переохлаждения;
- отдать предпочтение здоровому образу жизни, занятиям спортом;
- избегать стрессовых ситуаций;
- не переутомляться;
- соблюдать режим труда и отдыха.
Симптомы эпилепсии
Парциальные припадки могут возникать в любом возрасте и характеризуются сокращением отдельных мышечных групп – человек совершает мелкие движения кистями, чавкает, больной может воспроизводить нечленораздельные звуки. Наблюдается нарушение чувствительности отдельных областей тела.
Пациент на 1-2 минуты теряет контакт с действительностью, не понимает обращенную к нему речь и иногда активно сопротивляется оказываемой помощи. После завершения припадка больной ничего о нем не помнит.
Парциальные припадки могут иметь двигательные проявления, когда судороги возникают в строго определенной части тела (большом пальце руки, на лице), продолжаясь несколько часов. Судороги могут появляться фокально, а затем распространяться на другие части тела (палец - запястье - предплечье). Припадки могут быть в виде непроизвольных поворотов головы и туловища или кратковременной задержки речи.
Парциальные припадки с вегетативными нарушениями характеризуются внезапным сердцебиением, потоотделением, чувством страха.
Припадки с сенсорными нарушениями проявляются покалываниями в строго определенной области, зрительными (вспышка света) или слуховыми ощущениями, внезапными головокружениями и др.
Припадки с психическими проявлениями отличаются неожиданной утратой способности понимать речь или говорить, появлением навязчивой мысли, ощущения близкого знакомства с местом или ситуацией, галлюцинациями.
Для парциальных сложных припадков характерна определенная степень изменения сознания в начале или в течение припадка. Больной может осознавать припадок, как будто происходит что-то необычное, но оценивает происходящее как сон.
Измененное сознание может быть единственным симптомом сложных парциальных припадков или дополнением к другим их проявлениям (искажению времени, нарушению памяти, появлению единственной доминирующей мысли, галлюцинациям, чувству страха др.).
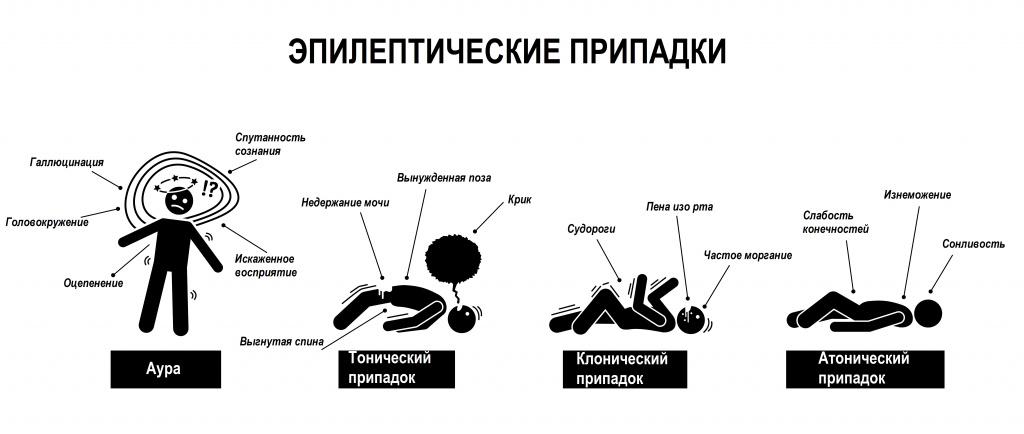
Генерализованными считаются приступы, развитие которых свидетельствуют о вовлечении в процесс обоих полушарий мозга, в подавляющем большинстве случаев характеризуются потерей сознания. Они могут начинаться с ауры (непроизвольных движений головы, зрительных, слуховых и обонятельных галлюцинаций). Затем больной вскрикивает, теряет сознание и падает, возникают судороги, во время которых он может прикусить язык, появляются пенистые выделения изо рта, непроизвольное мочеиспускание. После припадка больной о припадке не помнит, но его беспокоит головная и мышечная боль.
К генерализованным приступам относятся тонико-клонические, тонические, клонические, миоклонические, атонические приступы и абсансы.
Тонические судороги – это резкие и длительные мышечные сокращения, при которых конечность или все тело застывают в вынужденном положении.
Клонические судороги – это нерегулярные кратковременные спазмы, для которых характерна быстрая смена периодов сокращения и расслабления скелетной мускулатуры.
Атонические припадки – это потеря сознания с внезапной утратой тонуса мышц и таким же быстрым восстановлением. Снижение мышечного тонуса может быть фрагментарным, ограниченным определенным сегментом (конечность, челюсть, голова) или массивным, который приводит к падениями, без предшествующих миоклонических или тонических компонентов.
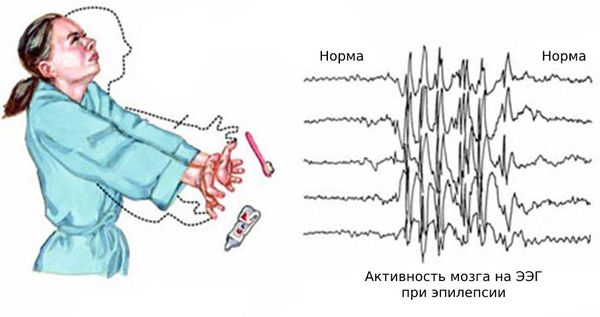
Генерализованные тонико-клонические приступы характеризуются сменой тонического напряжения всех мышечных групп (тоническая фаза) и прерывистых мышечных сокращений (клоническая фаза) на фоне полной утраты сознания.
Генерализованные миоклонические приступы представляют собой диффузные быстрые асинхронные мышечные подергивания, обусловленные непроизвольным сокращением отдельных мышечных пучков. Могут затрагивать не все мышцы тела, но всегда носят симметричный характер.
Простой абсанс - это непроизвольное, кратковременное (до 15–20 с) внезапно наступающее и не зависящее от воли больного выключение сознания, которое периодически стереотипно повторяется. Кроме утраты сознания других видимых проявлений и нарушений при простом абсансе не отмечается. При выходе из приступа нет недомогания или оглушения, а во время приступа больные могут продолжать совершать начатые до него действия (играть, писать, читать).
Во время сложного абсанса выключение сознания сопровождается сопутствующими видимыми клиническими симптомами (вздрагиванием всего тела или миоклоническими подергиваниями отдельных мышечных групп; обездвиженностью; сгибательными и разгибательными, вращательными движениями и т.д.).
Эпилептический статус возникает спонтанно, судорожные припадки следуют друг за другом и продолжаются около 30 минут.
Клинически различают четыре разновидности эпилептического статуса:
Диагностика эпилепсии
Диагноз устанавливается по совокупности жалоб, характерных для эпилепсии, полученных сведений от пациента о течении болезни, данных лабораторных и инструментальных методов обследования.
У больных с подозрением на эпилепсию уточняются следующие вопросы:
-
клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Общепринятой классификации эпилепсии до сих пор нет, что объясняется различными взглядами на ее этиологию и патогенез, хотя в послевоенные годы предпринимались огромные усилия специалистов разных стран по созданию систематики этого заболевания, которая могла бы стать приемлемой для большинства психиатров и невропатологов. К числу последних систематик относятся Международная классификация эпилепсии Международной лиги борьбы с эпилепсией (1989) и МКБ-10. Однако существовавшие ранее классификации представляют тоже большой интерес, ибо они отражают нозологические, клинические, локализационные, патогенетические и другие представления на разных этапах изучения этого заболевания и сложность его систематики. Любая классификация эпилепсии отражает, как правило, какую-либо одну особенность клинической картины или патогенеза заболевания. Созданию единой, унифицированной классификации эпилепсии препятствуют не только разногласия по поводу ее этиологии и патогенеза, но и крайнее разнообразие проявлений заболевания, нередко наблюдаемое у одного и того же больного. Одни исследователи ограничиваются разделением эпилепсии на генуинную и симптоматическую, другие выделяют типы течения болезни в зависимости от преобладания судорожных или бессудорожных пароксизмов или даже особенностей их структуры. Систематика эпилепсии нередко основывается на частоте и ритмичности пароксизмов (эпилепсия с частыми и редкими припадками, эпилепсия с интермиттирующим, нарастающим и неправильным ритмом припадков), времени возникновения пароксизмов (эпилепсия пробуждения, ночная эпилепсия), возрасте к началу болезни (детская эпилепсия, поздняя эпилепсия), прогредиентности (доброкачественная и злокачественная). В основе классификации нередко лежит локализация эпилептического очага, в связи с чем выделяют корковую, височную, диэнцефальную и другие виды эпилепсии.
Ранее широко была известна классификация Z Servit, основанная на патогенетическом принципе Автор исходил из того, что возникновение пароксизмов обусловлено взаимодействием трех факторов эпилептогенного раздражителя, эпилептогенного очага и судорожной готовности мозга. По мнению Z Servit, в зависимости от ведущего фактора можно выделять первичную, фокальную (вторичную) и рефлекторную эпилепсию. При первичной эпилепсии (по существу генуинной) основная роль принадлежит, как указывал Z Servit, повышенной судорожной готовности, врожденной или приобретенной в ранние годы жизни. При очаговой эпилепсии основной причиной заболевания является образование эпилептогенного очага в мозге вследствие травм или воспалительных поражений последнего, припадки в этом случае адверсивные. При рефлекторной эпилепсии Z Servit отводил основную роль в возникновении припадка эпилептогенному раздражителю, индивидуальному для каждого больного. При рефлекторной эпилепсии развитие припадков связано с повышенной чувствительностью периферического или коркового конца соответствующего анализатора. Как только действие эпилептогенного раздражителя прекращается, припадки исчезают. Основным недостатком классификации Z Servit являлось отсутствие полноценной клинической характеристики выделенных групп.
Несмотря на несомненную ценность систематики, предложенной D Janz, классификацию эпилепсии по синдромальному принципу (т.е. в зависимости от структуры припадка) вряд ли можно признать удовлетворительной, поскольку структура припадка — весьма неустойчивый критерий. Преобладание тех или иных пароксизмов часто отражает только определенный этап, а не болезнь в целом. Кроме того, ограничиваясь лишь характеристикой припадков, автор по существу не затрагивает такие важные параметры, как течение эпилепсии, изменения личности, прогредиентность болезненного процесса и др.
В систематике эпилепсии значительное место принадлежит особенностям пароксизмов Большинство классификаций пароксизмальных расстройств основывается на клинико-феноменологическом и неврологическом (локализация эпилептического очага) принципах Так были построены Венская классификация, принятая Международной противоэпилептической лигой (1964), и основанная на ней классификация эпилептических пароксизмов П М Сараджишвили (1969). В последней выделяются I Генерализованные (общие) припадки 1) большие судорожные припадки, 2) малые припадки (абсансы, миоклонические припадки, акинетические припадки), 3) эпилептическое состояние (status epilepticus), II Очаговые (фокальные) припадки 1) двигательные (джексоновские, адверсивные, жевательные, тонические постуральные, миоклонические), 2) чувствительные (сенсорные) припадки (соматосенс орные, зрительные, слуховые, обонятельные, вкусовые), приступы головокружения; 3) психические припадки, пароксизмальные нарушения психики (кратковременные психозы, сумеречные, сноподобные состояния, дисфории), эпилептические психозы, 4) автоматизмы; 5) речевые припадки (припадки потери артикуляции, собственно афатические припадки); 6) рефлекторные припадки.
Это одна из самых исчерпывающих классификаций пароксизмов, однако и она имеет недостатки. Прежде всего в ней не выдержано единство принятых критериев, например в группу очаговых припадков наряду с различными формами пароксизмов, определяемых на основании клинико-феноменологического критерия, включены рефлекторные припадки, которые выделяются по патогенетическому признаку. Кроме того, вызывает серьезные возражения включение в группу генерализованных припадков эпилептических состояний. Они могут состоять и из фокальных судорожных припадков Спорным остается включение в классификацию пароксизмальных расстройств эпилептических психозов, не соответствующих определению пароксизмов. Жесткое разграничение генерализованных и парциальных пароксизмальных расстройств также содержит известные противоречия В частности, у одного и того же больного нередко существуют или взаимно переходят друг в друга парциальные и генерализованные припадки, что дало основание некоторым авторам рассматривать оба вида пароксизмов как отражение различных стадий одной болезни.
Некоторые исследователи эпилепсии основывают систематику пароксизмов на чисто клинических критериях. Одни из них делят пароксизмы на судорожные и бессудорожные, другие выделяют судорожные, малые, психомоторные и диэнцефальные пароксизмы, третьи — малые, большие и локальные и т. п. Наиболее адекватно подразделение пароксизмов при эпилепсии на судорожные и бессудорожные, так как именно этот признак обычно определяет вариант, прогредиентность, а нередко и топическую диагностику заболевания.
Начиная с 90-х годов наибольшее распространение во всех странах получила Международная классификация эпилепсии, принятая на конгрессе Международной лиги борьбы с эпилепсией в октябре 1989 г. в Нью-Дели, США [Бурд Г. С., 1995]. Эта классификация построена на двух принципах дифференциации заболевания: первый из них связан с разделением эпилепсии на генерализованную и эпилепсию, характеризующуюся определенной локализацией эпилептического очага; второй — с выделением эпилепсии известной этиологии, т. е. симптоматической эпилепсии, и так называемой идиопатической эпилепсии. Симптоматическая эпилепсия рассматривается как следствие известных или предполагаемых болезней головного мозга, идиопатическая — как болезнь, не вызываемая явными причинами, за исключением предполагаемой наследственной предрасположенности. В этой классификации выделяется также криптогенная эпилепсия (болезнь с неустановленной, скрытой причиной). Криптогенная эпилепсия не соответствует ни идиопатической, ни симптоматической эпилепсии, хотя большинство ее видов могут быть отнесены к симптоматической эпилепсии неизвестной этиологии.
Здесь мы приводим краткий вариант Международной классификации эпилепсии (более полное ее изложение дается в статье Г. С. Бурд, опубликованной в 1995 г.) 2 .
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ ЭПИЛЕПСИИ, ПРИНЯТАЯ МЕЖДУНАРОДНОЙ ЛИГОЙ БОРЬБЫ С ЭПИЛЕПСИЕЙ (1989)
1. Эпилепсия и эпилептические синдромы, связанные с определенной локализацией эпилептического очага (фокальная, локальная, парциальная эпилепсия)
1.1 Идиопатическая локально обусловленная эпилепсия (связанная с возрастными особенностями)
1.2. Симптоматическая локально обусловленная эпилепсия
1.3. Криптогенная локально обусловленная эпилепсия
2. Генерализованная эпилепсия и эпилептические синдромы
2.1. Идиопатическая генерализованная эпилепсия (связанная с возрастными особенностями)
2.2. Генерализованная криптогенная или симптоматическая эпилепсия (связанная с возрастными особенностями)
2.3. Генерализованная симптоматическая эпилепсия и эпилептические синдромы
2.3.1. Генерализованная симптоматическая эпилепсия неспецифической этиологии (связанная с возрастными особенностями)
2.3.2. Специфические синдромы
3. Эпилепсия и эпилептические синдромы, которые не могут быть отнесены к фокальным или генерализованным
3.1. Эпилепсия и эпилептические синдромы с генерализованными и фокальными припадками
3.2. Эпилепсия и эпилептические синдромы без определенных проявлений, характерных для генерализованных или фокальных припадков
4. Специальные синдромы
4.1. Припадки, связанные с определенной ситуацией 4 2. Единичные припадки или эпилептический статус
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ БОЛЕЗНЕЙ 10-ГО ПЕРЕСМОТРА (МКБ-10)
G40 Эпилепсия
G40.0 Локализованная (фокальная) (парциальная) идиопатическая эпилепсия и эпилептические синдромы с судорожными припадками с фокальным началом
Доброкачественная детская эпилепсия с пиками на ЭЭГ в центрально-височной области
Детская эпилепсия с пароксизмальной активностью на ЭЭГ в затылочной области
G40.1 Локализованная (фокальная) (парциальная) симптоматическая эпилепсия и эпилептические синдромы с простыми парциальными припадками
Приступы без изменения сознания
Простые парциальные припадки, переходящие во вторично генерализованные припадки
G.40.2 Локализованная (фокальная) (парциальная) симптоматическая эпилепсия и эпилептические синдромы с комплексными парциальными судорожными припадками
Приступы с изменением сознания, часто с эпилептическим автоматизмом
Комплексные парциальные припадки, переходящие во вторично генерализованные припадки
G40.3 Генерализованная идиопатическая эпилепсия и эпилептические синдромы
миоклоническая эпилепсия раннего детского возраста
неонатальные судороги (семейные)
Детские эпилептические абсансы [пикнолепсия]
Эпилепсия с большими судорожными припадками [grand mal] при пробуждении
миоклоническая эпилепсия [импульсивный малый припадок, petit mal]
Неспецифические эпилептические припадки
G40.4 Другие виды генерализованной эпилепсии и эпилептических синдромов
Синдром Леннокса — Гасто
Симптоматическая ранняя миоклоническая энцефалопатия
G40.5 Особые эпилептические синдромы
Эпилепсия парциальная непрерывная [Кожевникова]
Эпилептические припадки, связанные с.
• применением лекарственных средств
• воздействием стрессовых факторов
При необходимости идентифицировать лекарственное средство используют дополнительный код внешних причин (класс XX)
G40.6 Припадки grand mal неуточненные (с малыми припадками [petit mal] или без них)
G40.7 Малые припадки [peti t mal] неуточненные без припадков grand mal
G40.8 Другие уточненные формы эпилепсии
Эпилепсия и эпилептические синдромы, не определенные как фокальные или генерализованные
G40.9 Эпилепсия неуточненная
G41 Эпилептический статус
G41.0 Эпилептический статус g rand mal (судорожных припадков)
Тонико-клонический эпилептический статус
G41.1 Эпилептический статус petit mal (малых припадков)
Эпилептический статус абсансов
IG41.2 Сложный парциальный эпилептический статус
G41.8 Другой уточненный эпилептический статус
G 41.9 Эпилептический статус неуточненный
Последние две классификации также имеют недостатки и, вероятно, по мере дальнейшего изучения эпилепсии будут совершенствоваться. Они, однако, и сейчас способствуют взаимопониманию специалистов разных стран и развитию международного научного сотрудничества.
Что такое юношеская миоклоническая эпилепсия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агранович А. О., эпилептолога со стажем в 12 лет.
Над статьей доктора Агранович А. О. работали литературный редактор Вера Васина , научный редактор Татьяна Гаврилова (Уханова) и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Юношеской миоклонической эпилепсией (синдромом Янца) называют эпилептический синдром, который проявляется внезапными подёргиваниями в мышцах — миоклоническими приступами (от греч. "myos" — мышца, "klonos" — беспорядочное движение). Заболевание обычно развивается в подростковом возрасте.
Подёргивания в первую очередь возникают в мышцах верхнего плечевого пояса и рук. Сначала пациенты не обращают на них внимания, но со временем эпизоды возникают всё чаще и ухудшают качество жизни. Например, во время приступов из рук могут выпадать предметы. В дальнейшем появляются подёргивания ног, из-за которых человек может упасть.
Нередко к этим эпизодам присоединяются генерализованные судорожные приступы — судороги возникают по всему телу и пациент теряет сознание. Также возникают абсансы — бессудорожные приступы с отключением сознания и амнезией на этот период. Как правило, частота генерализованных приступов невысокая: от одного за всю жизнь до раза в месяц. Подёргивания обычно случаются утром после пробуждения. Ярким провоцирующим фактором может стать недосыпание или вынужденное пробуждение. Также в трети случаев отмечается фотосенситивность — чувствительность к ритмическим вспышкам света.
Распространённость
Юношеская миоклоническая эпилепсия составляет 5–10 % среди всех эпилепсий и чуть больше четверти среди генетических генерализованных эпилепсий [5] . Заболевание проявляется в возрасте от 7 до 21 года, чаще в 11–15 лет, и более распространено среди женщин (61 %) [2] .
Причины заболевания
По классификации Международной противоэпилептической лиги за 2017 год, юношеская миоклоническая эпилепсия относится к генетическим болезням [1] . Заболевание имеет полигенное наследование, то есть контролируется двумя или более генами. Его развитие связано с локусами (участками ДНК): 6p11-12 (EJM1), 15q14 (EJM2), 6р21 (EJM3), 5q12-q14 (EJM4), 5q34-q35 (EJM5), 2q22-q23 (EJM6), 1p36 (EJM7), 3q26 (EJM8), 2q33-q36 (EJM9). Выделить ген, сильнее всего влияющий на развитие заболевание, пока не удалось [3] [4] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы юношеской миоклонической эпилепсии
Основным симптомом заболевания являются миоклонические вздрагивания (миоклонии) — патологические непроизвольные сокращения мышц или их групп [7] . Во время приступа пациенты испытывают ощущение, похожее на лёгкий удар током. В ответ на него возникают молниеносные движения в мышцах: от лёгкого подёргивания кончиков пальцев до патологического вздрагивания всего тела, которое может привести к падению.
Чаще всего подёргивания возникают в верхнем плечевом поясе: мышцах рук и плеч с обоих сторон. Из-за этого пациенты нередко выпускают предметы из рук, например разбивают кружки и роняют зубные щётки. Однако возможны различные вариации миоклоний.
Приступы учащаются в утренние часы, особенно при недосыпе или вынужденном пробуждении.
В 90 % случаев, помимо миоклонических эпизодов, отмечаются и генерализованные судорожные приступы [6] . После серии вздрагиваний в патологический процесс часто вовлекаются обе стороны тела.
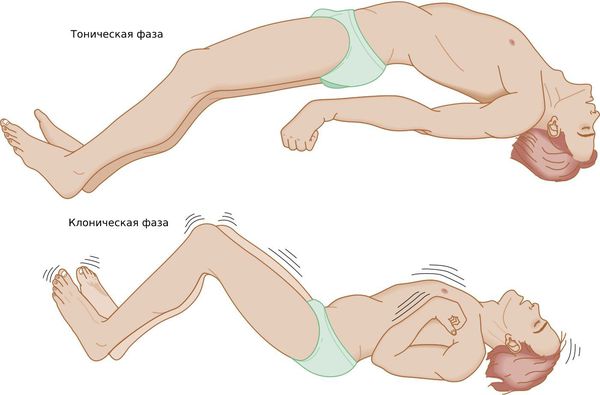
Генерализованный тонико-клонический приступ — состояние, при котором полностью отключается сознание. Приступ начинается с тонической фазы: напряжения в мышцах и специфического вскрикивания или хрипения. Руки полусогнуты и приподняты вверх или прижаты к телу. В этот момент из-за спазма дыхательной мускулатуры меняется цвет лица: оно синеет или сереет.
Далее развивается клоническая фаза, которая проявляется ритмичными подёргиваниями в конечностях. Она завершается полным мышечным расслаблением.
Третий вид эпилептических приступов при юношеской миоклонической эпилепсии — это абсансы [8] . Во время эпизода больной застывает, его взгляд устремлён в одну точку, сознание отключено. Состояние длится до 15 секунд и часто воспринимается окружающими как задумчивость. Сами пациенты могут не замечать эти приступы или воспринимать их как "провалы в памяти".
Патогенез юношеской миоклонической эпилепсии
Мозг человека состоит из двух основных типов клеток: нейронов и глии. Нейроны — это электрически возбудимые клетки, которые обрабатывают, хранят и передают информацию с помощью электрических и химических сигналов. Глиальные клетки играют в этом процессе вспомогательную роль.
Нейроны могут соединяться друг с другом и образовывать нервные сети. В пределах одного нейрона и его отростков информация передаётся в виде электрического возбуждения. В синапсе (месте контакта между нервными клетками) оно приводит к выделению различных химических веществ — нейромедиаторов.
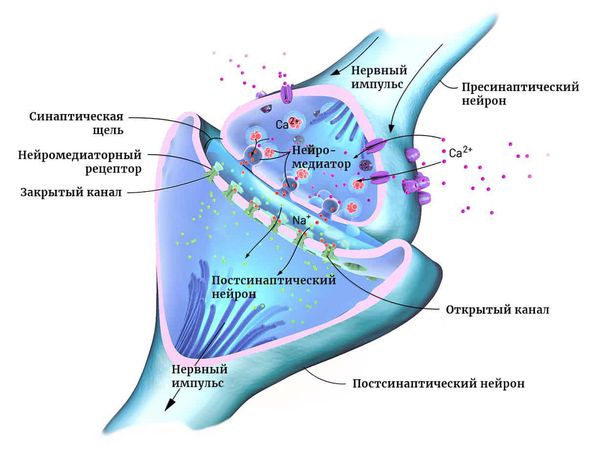
Нейромедиатор взаимодействует с рецепторами на мембране следующего нейрона. В результате в нём возникает электрическое возбуждение. Или не возникает — это зависит от конкретного нейромедиатора, активного в данный момент.
Чтобы заряд менялся в сторону возбуждения, в клетку должны поступать положительно и отрицательно заряженные ионы. Они проходят через ионные каналы в её мембране. Ионными каналами называют белки, образующие п о́ ру для обмена клетки с окружающей средой ионами K+, Na+ и другими [9] .
В нервных сетях между возбуждением и торможением работы нейронов поддерживается постоянный баланс. При сдвиге равновесия в сторону возбуждения происходит эпилептический приступ.
К юношеской миоклонической эпилепсии приводят мутации в генах ионных каналов. Однако выявлены нарушения и в других генах, также влияющих на процессы возбуждения в головном мозге [4] .
Классификация и стадии развития юношеской миоклонической эпилепсии
В Международной классификации болезней (МКБ-10) юношеская миоклоническая эпилепсия шифруется кодом G40.3 [10] .
В 2017 году Международная лига борьбы с эпилепсией (ILAE) обновила классификацию заболевания, выделив четыре уровня диагностики:
1. Определить тип приступа: фокальный (возникающий из одного очага), генерализованный и с неизвестным началом. Миоклонические, тонико-клонические приступы и абсансы относятся к генерализованным приступам.
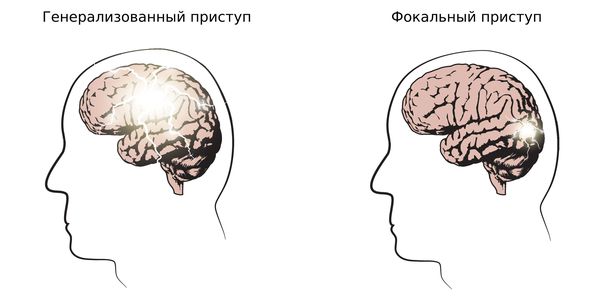
2. Установить тип эпилепсии: фокальная, генерализованная, сочетанная (фокальная + генерализованная) и неизвестная. Юношеская миоклоническая эпилепсия относится к генерализованной эпилепсии.
3. Определить эпилептический синдром. Юношеская миоклоническая эпилепсия как раз и является синдромом. Синдром включает типы приступов, возраст дебюта заболевания, характерные изменения на ЭЭГ, провоцирующие факторы и зачастую прогноз заболевания. Все эти факторы определяют лечебную тактику [11] .
4. Выявить причины заболевания: генетические, структурные, метаболические, иммунные, инфекционные и с неизвестной этиологией. Юношеская миоклоническая эпилепсия в большинстве случаев вызвана генетическими факторами.
Классификация юношеской миоклонической эпилепсии проводится в зависимости от течения заболевания. Главный критерий — это наличие миоклонических приступов. Также выделяют варианты течения с добавлением генерализованных судорожных приступов и/или абсансов.
Осложнения юношеской миоклонической эпилепсии
Пациенты часто не обращают внимания на патологические сокращения мышц, поэтому к неврологу и эпилептологу больной зачастую обращается после появления генерализованных тонико-клонических приступов. В результате противоэпилептические препараты назначают с опозданием. На фоне этого приступы могут учащаться и угрожать здоровью и жизни пациента травмами и утоплениями.
Серьёзным осложнением эпилепсии, в том числе и юношеской миоклонической эпилепсии, является внезапная смерть (SUDEP — Sudden Unexpected Death EPilepsy). Среди людей, страдающих эпилепсией, риск внезапной смерти в 20 раз выше, чем среди населения в целом [12] .
Точные причины SUDEP не установлены. Предполагается, что гибель пациентов связана с нарушением дыхания и развитием аритмии после приступа. Вероятность внезапной смерти при эпилепсии повышается при наличии генерализованных тонико-клонических приступов. Также важно, когда заболевание проявилось и сколько оно длится [12] .
При наличии дневных генерализованных приступов в течение предыдущего года риск развития SUDEP возрастает в 27 раз, ночных — в 15 раз. Проживание в одиночестве повышает риск внезапной смерти в 5 раз. Также SUDEP чаще встречается при злоупотреблении психоактивными веществами и алкоголем [13] .
Снизить риск внезапной смерти при эпилепсии можно, если придерживаться назначенного лечения: не пропускать приём противоэпилептических препаратов, не менять самостоятельно его частоту и дозировку [14] [15] .
Диагностика юношеской миоклонической эпилепсии
Основной диагностический критерий заболевания — это наличие миоклонических приступов.
Сбор анамнеза
На приёме врач спрашивает о необычных внезапных состояниях:
Пациенты могут не обращать внимания на такие симптомы и считать их своей особенностью. Абсансы и генерализованные тонико-клонические приступы с потерей сознания, особенно во сне, они могут и вовсе забывать. Поэтому при сборе анамнеза важно выяснить обстоятельства приступа не только у самих пациентов, но и у родственников и очевидцев.
Электроэнцефалограмма (ЭЭГ)
Основным способом диагностики эпилепсии является электроэнцефалограмма — метод исследования, при котором регистрируется суммарная электрическая активность клеток коры головного мозга.
Сейчас диагноз "эпилепсия" устанавливают с помощью длительного видео-ЭЭГ мониторинга — электроэнцефалограмма записывается параллельно с одной или несколькими видеокамерами, датчиком ЭКГ и при необходимости дополнительным контролем мышечной активности, частоты и глубины дыхания.
Основной фон биоэлектрической активности при юношеской миоклонической эпилепсии, как правило, соответствует возрастной норме. Патологическая активность проявляется короткими и генерализованными разрядами полиспайков (островолновых комплексов), которые регистрируются при миоклонических вздрагиваниях и полипик-волновыми комплексами между приступами.
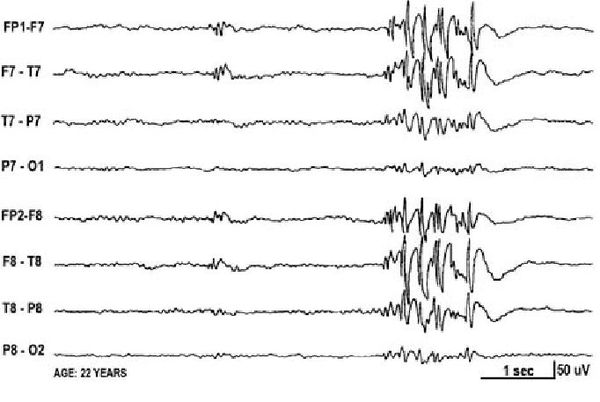
При заболевании часто встречается феномен фотосенситивности. Для её выявления во время ЭЭГ пациента просят закрыть глаза и проводят ритмичную фотостимуляцию с частотой около 15 Гц [16] .
Эпилептическая фотосенситивность — это предрасположенность к приступам под влиянием света. Может протекать бессимптомно или проявляться эпилептическими приступами под воздействием провоцирующих факторов: видеоигр, работы за компьютером, просмотра телевизора, мигающего освещения в ночных клубах и света природного происхождения.
На МРТ патологические изменения в головном мозге при юношеской миоклонической эпилепсии не выявляются [17] .
Интеллект и неврологический статус при заболевании находятся в норме. Выражена эмоциональная неустойчивость и признаки невротического развития личности: резкая смена настроения, вспыльчивость и повышенная тревожность
Лечение юношеской миоклонической эпилепсии
Образ жизни
При эпилепсии следует соблюдать режим сна и бодрствования, исключить алкоголь и избегать резких вспышек света. Также нужно по возможности уменьшить стрессы, переживания и тревоги [20] .
Антиэпилептические препараты
Приём антиэпилептических препаратов (АЭП) позволяет устранить до 90 % приступов. Монотерапия (лечение одним препаратом) при юношеской миоклонической эпилепсии применяется в 79 % случаев, дуотерапия (двумя препаратами) — 17 %, политерапия (несколькими препаратами) — 4 % [16] .
Прекращать приём лекарств рекомендуется не ранее чем через пять лет полной клинико-нейрофизиологической ремиссии. Но даже спустя 4–7 лет ремиссии рецидивы после отмены терапии возникают у 70 % больных. Поэтому пациентам с юношеской миоклонической эпилепсией может быть рекомендован пожизненный приём АЭП [21] .

Ранее лидерами в лечении юношеской миоклонической эпилепсии являлись препараты вальпроевой кислоты. Они эффективны для прекращения приступов, но вызывают много побочных эффектов:
Также выявлено, что они обладают повышенным тератогенным эффектом по сравнению с другими АЭП. Тератогенное действие — это нарушение эмбрионального развития ребёнка при приёме препаратов матерью. Поэтому назначение вальпроатов, в особенности у молодых женщин, ограничено [18] .
В настоящее время препаратом выбора стартовой терапии является "Леветирацетам". Он хорошо переносится и эффективно устраняет все три вида приступов, в том числе сопровождающихся фотосенситивностью [19] .
Также используется препарат "Ламотриджин". Он эффективно подавляет генерализованные тонико-клонические судороги и абсансы, но в половине случаев способствует учащению миоклоний. Его применение в монотерапии у пациентов с частыми миоклоническими приступами ограничено, но лекарство можно использовать в комбинированной терапии [21] .
Помимо перечисленных препаратов, могут применяться "Топирамат", "Зонисамид", "Перампанел" и "Фенобарбитал".
Чтобы избежать учащения приступов и усиления симптомов, важно ограничить приём "Карбамазепина", "Окскарбазепина", "Фенитоина", "Габапентина" и "Вигабатрина". Эти лекарства могут повышать гипервозбудимость мембраны клеток головного мозга, что приводит к обострению состояния [21] .
Прогноз. Профилактика
Прогноз определяется индивидуально в зависимости от частоты приступов, эффективности АЭП, возраста начала заболевания и т. д. Лечение часто не помогает пациентами с тремя видами приступов [21] .
Без приёма противоэпилептических препаратов (АЭП) приступы могут сохраняться всю жизнь. Их частота, как правило, снижается только после 40 лет [20] .
Эффективность АЭП в предотвращении приступов достигает 90 %. При отмене терапии часто возникают рецидивы, поэтому потребуется длительный приём препаратов, иногда пожизненный.
Качество жизни значительно ухудшается при частых миоклонических и генерализованных тонико-клонических приступах, при которых пациенты рискуют получить травмы.
Профилактика
Особое внимание стоит уделить образу и режиму жизни пациента. Самыми мощными провоцирующими факторами являются недосыпание и злоупотребление алкоголем. А учитывая, что дебют заболевания приходится на подростковый возраст, молодые люди часто нарушают эти рекомендации, особенно в студенческие годы.
Пациент, у которого выявили фотосенситивность, предрасположен к приступам под воздействием мерцающего света. Поэтому им необходимо ограничить просмотр телевизора и работу за компьютером, исключить видеоигры и избегать посещения ночных клубов.
У всех пациентов с эпилепсией имеются определённые социальные ограничения: они не могут работать в некоторых сферах, водить автомобиль и нести военную службу. Все они определяются индивидуально соответствующими комиссиями.
Эпилепсия представляет собой серьезное хроническое заболевание, для которого характерны неконтролируемые спонтанные приступы различного типа. Болезнь может иметь врожденный или приобретенный характер.
Первые эпилептические приступы могут возникнуть в любом возрасте, их развитие обусловлено множеством причин: от генетической предрасположенности до перенесенных нейроинфекций и черепно-мозговых травм.

Известны определенные провоцирующие факторы, присутствие которых может увеличивать вероятность возникновения эпилептических припадков. При их наличии больному нужно систематически посещать врача-невролога для предупреждения приступов и получения своевременной медицинской поддержки.
Причины возникновения заболевания
Эпилепсия бывает идиопатической или симптоматической природы. Причины развития идиопатической эпилепсии остаются невыясненными. Патология может диагностироваться у людей как в раннем, так и в зрелом возрасте, однако чаще всего встречается у детей. Одной из наиболее вероятных причин возникновения идиопатической эпилепсии ученые считают наследственную предрасположенность.
Возникновение симптоматической эпилепсии связано с тем или иным негативным обстоятельством, которое негативно повлияло на структуры головного мозга. Так, эпиприступ провоцируют следующие факторы:
Нужно знать, что эпилептический припадок у здорового человека может быть вызван одной из трех последних причин.
Причины возникновения эпилепсии у подростков
Эпилепсия в подростковом возрасте чаще всего является продолжением заболевания, дебютировавшего в детстве. Эпилептические приступы у подростков могут как усиливаться, так и уменьшаться. Пубертатный период связан с глобальными изменениями в организме, подготовкой к взрослению и половой зрелости. Поэтому предсказать, как будет себя проявлять эпилепсия, достаточно сложно.
Появление симптоматической (вторичной) эпилепсии в подростковом возрасте обычно вызвано следующими негативными факторами:
Эпилепсия проявляет себя специфическими приступами, которые возникают спонтанно и их нельзя контролировать. При появлении более одного приступа необходимо срочно обратиться к врачу-неврологу.
Провоцирующие факторы у детей
Эпилепсию не относят к детским заболеваниям, но чаще её диагностируют в раннем возрасте. В зависимости от формы заболевания, оно может проявляться по-разному. Эпилепсия сопровождается судорогами и потеряй сознания.
Причинами эпилепсии у детей наиболее часто выступают:
Заболевание может проявиться у ребенка сразу после рождения или через несколько лет. Незначительные судорожные движения у детей до трех месяцев могут быть следствием незрелой нервной системы. Тем не менее, при их наличии следует обратиться за консультацией к неврологу для исключения патологии. Если судороги продолжают появляться после трех месяцев жизни, усиливаются и возникают спонтанно, необходимо обязательно показать ребенка детскому неврологу.
Родителям необходимо обратить внимание на следующие симптомы у ребенка:
При наличии этих симптомов, немедленно вызывайте врача или отвезите вашего ребёнка в больницу.
Провоцирующие факторы у взрослых
Наследственные формы эпилепсии не всегда проявляются в раннем возрасте. Известны случаи, когда пациенты старших возрастных групп ощутили свой первый эпилептический приступ, а при обследовании выяснилось, что имелась генетическая предрасположенность.
Возникновение эпилептических приступов во взрослом возрасте провоцируется другими факторами:
Черепно-мозговые травмы могут являться причиной возникновения эпилепсии у людей любого возраста. Повреждение костей черепа, кровоизлияние в головной мозг и нарушение целостности мягких тканей могут сопровождаться развитием патологических процессов с вторичной эпилепсией.
Нередко приступ сопровождается вывихами и переломами. Приступы могут быть и вегетативными — без потери сознания и судорог. Для них характерны следующие виды симптомов:
Бессудорожную эпилепсию могут вызвать такие факторы, как предрасположенность и экзогенные воздействия. Эпилепсия у взрослых поддается лечению. Гарантировать успех может только точная постановка диагноза на ранних сроках.
Первые признаки эпилепсии
Зачастую больной и его близкие не подозревают о наличии у него эпилепсии до первого приступа. Определить причины его развития и конкретный раздражитель в первый раз бывает довольно сложно, однако о том, что припадок эпилепсии приближается, можно заподозрить при наличии у больного определенных признаков:
Во время судорожного приступа отмечается напряжение мышц, отсутствие реакции на любые раздражители – больные не слышат звуков, не реагируют на прикосновения, боль, зрачки у них не сужаются и не расширяются. Состояние после эпилептического припадка у людей становится вялым и сонливым, для восстановления сил и нормализации состояния им необходим отдых и полноценный сон.
Эпилепсия у подростков: симптомы
Эпилепсия характеризуется нарушением активности клеток в головном мозге, когда возбуждение нейронов преобладает над процессами торможения. В результате возникают эпилептические приступы, которые очень разнообразны в своем проявлении. У подростков наиболее часто встречаются фокальные приступы, возможно с вторичной генерализацией, но и не исключены генерализованные припадки.
Фокальные эпилептические приступы возникают в определенной зоне головного мозга и затрагивают соседние ткани. Клиническая картина эпилептического приступа у подростка будет зависеть от области, где зарождается патологическое возбуждение:
При генерализованном приступе патологическое возбуждение затрагивает головной мозг полностью. Данный вид эпилепсии существенно ухудшает качество жизни, поскольку связан с риском получить травму головы или лица во время приступа. Генерализованная эпилепсия обычно сопровождаются аурой – субъективными ощущениями, предвещающими приступ. Среди генерализованных приступов выделяют:
Характер эпилептических приступов обычно остается стереотипным. С развитием заболевания без адекватной терапии приступы будут учащаться, а их интенсивность усиливаться.
Проявления эпилептических приступов
Для эпилепсии характерны неконтролируемые спонтанные приступы, появление и интенсивность которых невозможно предугадать наперед. Заподозрить заболевание можно после возникновения первого приступа. При повторении приступа нужно немедленно обратиться к врачу-неврологу, так как при отсутствии грамотного лечения частота эпилептических припадков со временем только увеличивается.
Аура может проявляться следующими ощущениями:
При рефлекторной эпилепсии появление приступов провоцирует определенный раздражитель. Эпилептический припадок в таких случаях может начаться в результате воздействия яркого света, вспышки света, светомузыки в ночном клубе, быстрого видеоряда с часто меняющейся картинкой.
Кроме того, эпилепсия может характеризоваться следующими признаками:
На ранних стадиях развития болезни, как правило, происходят простые эпилептические приступы, характеризующиеся небольшой длительностью и отсутствием потери сознания. По мере развития болезни наблюдается ухудшение состояния, учащение приступов с более ощутимыми их последствиями.
Виды заболевания
У пациентов разных возрастных групп наблюдаются следующие виды эпилепсии.
Помимо классификации эпилепсии, также выделяют отдельные формы эпилептических приступов.
Диагностика заболевания в Юсуповской больнице
Определить достоверный диагноз после одного единственного приступа не в силах ни один врач, так как эпилептический припадок может случиться однократно и у вполне здоровых людей.
Для проведения диагностики в Юсуповской больнице используются следующие современные методы:
В некоторых случаях назначается выполнение люмбальной пункции - исследования, позволяющего выявить поразившую головной мозг инфекцию.
Лечение в Юсуповской больнице
Для облегчения состояния больных, страдающих эпилепсией, в арсенале специалистов клиники неврологии Юсуповской больнице имеется несколько способов. Грамотно подобранное лечение и строгое следование эпилептиком врачебных рекомендаций позволяют добиться стойкой ремиссии на длительное время.
Медикаментозное лечение способствует снижению электрической активности в доле головного мозга, где локализовано заболевание, предварительно выявленное посредством ЭЭГ (электроэнцефалографии). Лечение пациентов в Юсуповской больнице проводится с применением самых современных лекарственных препаратов, оказывающих выраженный терапевтический эффект и обладающих минимальных количеством побочных действий. В ходе медикаментозного лечения в Юсуповской больнице пациентов постоянно наблюдают врачи, контролирующие течение заболевания.
В каких случаях требуется госпитализация
Больного необходимо доставить в стационар:
Занятия лечебной физкультурой, контролируемые опытным врачом ЛФК, позволяют нормализовать процессы возбуждения и торможения в головном мозге, которые у эпилептиков чаще всего нарушены. Специальные ритмичные движения и дыхательные упражнения позитивно действуют на нейроны, гармонизируют психическое состояние больных, являются профилактикой стрессов и других заболеваний.
Профилактика эпиприступов
Существуют профилактические рекомендации, придерживаясь которых можно предотвратить эпилептические припадки, особенно если они уже имеются в анамнезе:
Эпилепсия представляет собой довольно тяжелую и трудноизлечимую патологию. Благодаря назначению современных противосудорожных препаратов врачам клиники неврологии Юсуповской больницы удается добиться значительного повышения качества жизни своих пациентов и предупреждения развития у них новых эпилептических припадков.
Запись к неврологу Юсуповской больницы проводится по телефону или на сайте клиники. Также вы можете задать интересующие вопросы, касающиеся условий госпитализации в стационар и ориентировочной стоимости предоставляемых услуг.
Читайте также:

