Эритроциты повышены у ребенка после ветрянки
Обновлено: 25.04.2024
Как правильно лечить ветрянку у ребенка? Ветряная оспа у детей
В нашей стране никого не удивляет ребенок разукрашенный зеленкой в целях дезинфекции высыпаний во время болезни ветрянкой. Каждый год ветрянкой или ветряной оспой в России болеют около 800 тысяч детей. Эта вирусная инфекция, протекающая с появлением многочисленных высыпаний на коже и слизистых оболочках, редко вызывает серьезные беспокойства у родителей.
Обычно ветрянку воспринимают как определенный этап жизни ребенка, который обязательно надо пройти, чтобы не заболеть этой "заразой" будучи взрослым. Ведь взрослые, в отличие от детей, тяжело переносят эту болезнь. Особенно опасно заражение вирусом ветряной оспы женщинам в первом триместре беременности. Это вызывает большой риск выкидыша или рождения малыша с различными пороками развития. У переболевшего ветрянкой ребенка вырабатывается пожизненный иммунитет к данной инфекции, а сам вирус ветрянки остается в организме и скрывается в нервных клетках. При снижении иммунитета из-за перенесенной болезни или ослабления организма в пожилом возрасте он может активизироваться и вызвать другое более опасное заболевание под названием опоясывающий лишай.
Возбудитель ветряной оспы - вирус герпеса 3 типа. Чтобы заразиться им, достаточно пройти мимо места, где находиться больной ветрянкой или опоясывающим лишаем. Вирус ветряной оспы передается воздушно-капельным путем не только во время кашля, поцелуя и разговора, но и при нахождении в одном помещении с больным человеком. Самый типичный признак ветрянки - появление сыпи на коже ребенка. Поэтому это заболевание и называют ветряной оспой, сыпь при ней, как и при настоящей оспе представляет собой папулы - мягкие пузырьки, наполненные прозрачной жидкостью. Но по тяжести болезни ветрянку с оспой даже нельзя сравнивать.
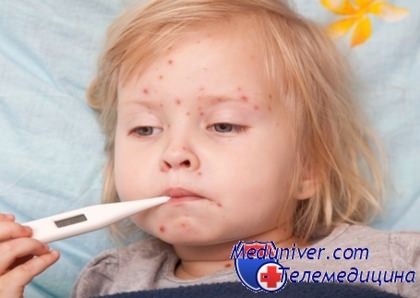
Инфицирование вирусом натуральной оспы намного опаснее, оно протекает и лечится во много раз труднее ветрянки. В среднем инкубационный период ветрянки длится 17 дней. В это время заболевший ребенок не ощущает никаких проявлений болезни, хотя сам уже может заразить других детей за 2 дня до ухудшения самочувствия и появления папул. Первые высыпания имеют вид красных бугорков, которые сильно напоминают обычные прыщи. Они могут появиться в любой части тела и быстро превращаются в пузырьки с прозрачной жидкостью, которые через 1-2 дня лопаются и подсыхают, образуя корочки на поверхности.
У многих детей во время болезни наблюдается повышение температуры тела до 38 градусов, а количество высыпаний увеличивается с каждым днем все больше и больше. При легком течении болезни через 2-4 дня температура тела спадает, а новые высыпания перестают появляться. По мере высыхания пузырьков ребенок перестает быть заразным и может спокойно играть с другими детьми. Заражения вирусом ветрянки не стоит бояться, если последние высыпания ребенка уже подсохли.
У здоровых детей ветрянка протекает легко и без осложнений. При нормальном течении болезни ребенок не нуждается в специальном лечении. Единственное, что требуется от родителей при уходе за больным ветрянкой ребенком - это регулярно мазать высыпания зеленкой. Зеленка подсушивает и дезинфицирует ранки, тем самым препятствуя размножению вирусов герпеса. Но в последние годы не все врачи поддерживают необходимость обработки папул зеленкой, большинство педиатров рекомендуют использовать для этой цели мази с антибиотиками, например, синтомициновую эмульсию.
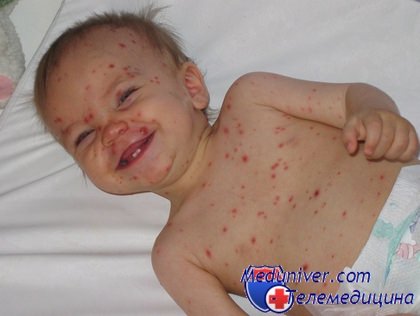
По их мнению, зеленка не содержит компоненты, способные бороться с вирусами, подкрашивает одежду и ведет к образованию рубцов на обработанной ею поверхности кожи. Какой способ обработки сыпи применить для лечения ветрянки у ребенка, решать самим родителям. Конкретных рекомендаций в пользу применения зеленки или мазей с антибиотиками сегодня никто не даст. Если прислушаетесь совета своих родителей, то они будут утверждать, что без зеленки при ветрянке никак нельзя обойтись. А молодые врачи, наоборот, порекомендуют отказаться от зеленки, чтобы не навредить нежной коже ребенка и быстрее победить инфекцию. Но мазать чем-то папулы надо обязательно, иначе они будут сильно увеличиваться в размерах, чесаться и доставлять большой дискомфорт ребенку. А это уже может стать причиной занесения бактериальной инфекции в ранки и привести к нагноению. В этом случае гнойные корочки будут долго держаться, а после лечения оставят после себя оспины, которые будут напоминать те, которые имеют люди, переболевшие натуральной оспой. Поэтому правильное лечение ветрянки у детей заключается в том, чтобы не допустить расчесывания высыпаний грязными руками и предотвращении присоединения бактериальной инфекции.
Для этого в период болезни ребенка надо постоянно поддерживать чистоту его рук и тела. Следите за тем, чтобы ногти у него были аккуратно подстрижены, а руки чаще мойте мылом. Раньше педиатры рекомендовали не мочить высыпания при ветрянке водой, сейчас же у них мнение изменилось. Теперь они разрешают детям больным ветрянкой мыться под душем при отсутствии температуры. Но купать в ванной или парить в бане больного ветрянкой ребенка нельзя. Мыть тело малыша надо под теплым душем с мылом без использования мочалок, чтобы не царапать корочки и не повредить целостность пузырьков.
Обработку ран больного ветрянкой ребенка зеленкой надо проводить не чаще двух раз в день, чтобы не провоцировать появления шрамов и рубцов на коже. При повышении температуры тела выше 38 градусов необходимо принимать жаропонижающие средства, например, ибупрофен или парацетамол. Давать ребенку аспирин при ветрянке ни в коем случае нельзя! Это может вызвать синдром Рея, который вызывает тяжелые поражения мозга и печени. При тяжелых формах ветряной оспы назначают принимать антивирусные препараты, чаще всего ацикловир и виралекс.
В настоящее время все желающие могут сделать прививку от ветряной оспы на платной основе. Данная вакцинация не входит в календарь профилактических прививок России, но по требованию ее делают во многих поликлиниках городов. В обязательном порядке рекомендуется вакцинация от ветряной оспы детям, имеющим хронические заболевания и со слабым иммунитетом.
- Вернуться в оглавление раздела "Микробиология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Поражения вирусом ветряной оспы у гематологических больных (VZV-инфекции) - диагностика, лечение
Подавляющее большинство населения Земли переносит ветряную оспу в детстве, поэтому первичная инфекция вирусом Varizella zoster (VZV) у больных с гематологическими заболеваниями наблюдается редко.
В то же время практически всеобщая контаминация вирусом и клинически значимые проявления вторичной реактивации латентного вируса (опоясывающий лишай) позволяют считать контроль VZV-инфекции серьезной проблемой у некоторых групп больных. Как и для других герпес-вирусов, доминирующим механизмом иммунологического контроля латенции вируса является достаточная функция специфических цитотоксических эффекторов, поэтому риску реактивации VZV подвержены пациенты с подавлением клеточного иммунитета.
У иммунокомпетентного хозяина ветряная оспа характерезуется малоспецифическим продромальным периодом, умеренно повышенной температурой тела и появлением розовых пятнисто-папулезных элементов сыпи, на поверхности которых быстро образуются пузырьки размером 1—4 мм. У иммунокомпрометированных детей мы наблюдали необычно крупные (диаметром около 10 мм) вялые пузыри, появление которых на 5—7 дней предшествовало массовому высыпанию типичных ветряночных элементов.
Характерна центробежная динамика сыпи: вначале сыпь появляется на голове, лице, животе, груди, а затем распространяется на конечности.
В отличие от иммунокомпетентного хозяина средняя длительность периода высыпания у иммунокомпрометированных пациентов значительно дольше (7 против 3 дней) и сыпь значительно обильнее.
Главным отличием течения ветряной оспы у иммунокомпрометированных больных является склонность к генерализации с развитием тяжелых органных поражений. В доацикловировую эпоху примерно у трети больных ветряной оспой развивались тяжелые висцеральные формы болезни с вовлечением легких, печени и ЦНС.
Риск висцеральных поражений резко возрастает при количестве лимфоцитов менее 0,5•10 9 /л, достигая 71 % при лимфопении ниже 0,1•10 9 /л. Смертность при висцеральных формах ветряной оспы высока — около 7 % и достигает 25 % при развитии ветряночной пневмонии.
Особенность ветряночной пневмонии — несоответствие между тяжелой, быстро прогессирующей гипоксемией и скудостью физикальной и рентгенологической симптоматики. Ветряночное поражение печени, часто выявляемое у иммунокомпетентных пациентов при лабораторных тестах, у больных с тяжелой иммуносупрессией сопряжено с риском фуль-минантного гепатита с развитием коагулопатии и печеночной энцефалопатии. Ветряночный менинго-энцефалит обычно ассоциирован с другими висцеральными поражениями и не имеет специфичной клинической картины.
Висцеральные поражения развиваются в сроки от 2 до 7 сут после появления первых элементов сыпи, что, с одной стороны, является запасом времени для клинициста, с другой — повышает значение оценки кожных изменений. Кроме собственно ветряночного поражения, необходимо отметить склонность ветряночных элементов к суперинфекции и развитию фульминантных бактериальных (стрептококковых, стафилококковых, синегнойных) инфекций.
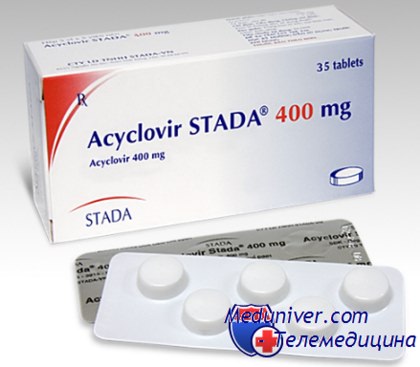
Лечение у иммунокомпрометированных пациентов ветряной оспы надо начинать немедленно после установления предположительного диагноза. Препаратом выбора является ацикловир. Чувствительность VZV к ацикловиру по сравнению с вирусами простого герпеса в 5—10 раз меньше, поэтому препарат необходимо вводить только внутривенно в дозе 500 мг/м 2 каждые 8 ч.
Длительность курса терапии 7 дней. Интересно, что лечение ацикловиром не влияет на длительность периода высыпания, но снижает интенсивность высыпаний, ускоряет заживление элементов и, что самое главное, надежно предупреждает висцеральную диссеминацию. Важно еще раз подчеркнуть необходимость раннего начала лечения, поскольку при уже развившемся диссеминированном поражении эффективность ацикловира значительно ниже.
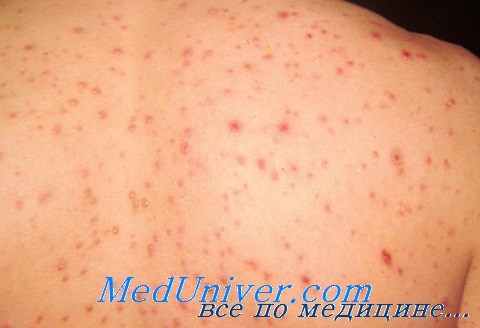
Реактивация инфекции, вызванной VZV. Наиболее часто вторичная инфекция, обусловленная VZV, проявляется локализованным опоясывающим лишаем. Высыпаниям обычно предшествует (за 1—5 дней) развитие болевого синдрома в области вовлеченного дерматома, что нередко служит причиной ошибочного диагноза плеврита, панкреатита, инфаркта миокарда и т. д.. Морфологически высыпания идентичны таковым ветряночной сыпи с тенденцией к слиянию и образованию эрозированных поверхностей, которые легко могут суперинфицироваться.
Самая частая локализация опоясывающего лишая — торакальные дерматомы, они поражаются примерно в 50 % случаев. Крестцовые дерматомы инфицируются в 20 %, шейные — в 16 %, краниальные—в 17 % случаев. Это соотношение не различается у иммунокомпетентных и иммуносупрессированных пациентов. Длительность периода высыпания примерно 8 дней, полное заживление элементов наступает через несколько недель. Примерно у 25 % взрослых иммуносупрессированных пациентов, перенесших опоясывающий лишай, развивается постгерпетическая невралгия, боли при которой могут быть настолько интенсивными, что часто вызывают инвалидизацию. У детей частота этого осложнения крайне низка.
Самым тяжелым осложнением опоясывающего лишая является висцеральная диссеминация, которая, подобно диссеминированной ветряной оспе, поражает легкие, печень и головной мозг и сопровождается высокой летальностью. В группах риска вероятность висцеральной диссеминации весьма высока. Например, после трансплантации костного мозга нелеченый опоясывающий лишай диссеминирует в 13 % случаев. Опасной особенностью является возможность висцеральной диссеминации еще до появления характерных кожных элементов.
У иммунокомпрометированных пациентов последствия опоясывающего лишая тяжелые. В связи с этим необходимо рано начинать лечение, аналогичное терапии ветряной оспы у всех больных группы риска. Ацикловир назначают в дозе 500 мг/м2 или 10 мг/кг каждые 8 ч в течение 7 дней. Лечение ацикловиром не только является профилактикой висцеральной диссеминации, но также сокращает период высыпания и предупреждает развитие постгерпетической невралгии. В последние годы появились данные о высокой эффективности орального фамцикловира в дозе 500 мг каждые 8 часов в лечении и профилактике постгерпетической невралгии.
Предупреждение первичной и вторичной VZV-инфекции
Если не болевший ветряной оспой пациент с нарушением клеточного иммунитета находился в контакте с больным ветряной оспой, то риск развития болезни у него крайне высок. Таким пациентам следует вводить либо специфический ветряночный иммуноглобулин, либо обычный поливалентный внутривенный иммуноглобулин (100 мг/кг). Эта мера, если она предпринята в первые 96 ч после контакта, может предотвратить развитие тяжелой ветряной оспы, но эффективность ее далеко не абсолютна. Контактных лиц необходимо тщательно наблюдать, чтобы своевременно назначить терапию ацикловиром и не пропустить появление типичных высыпаний.
Больные опоясывающим лишаем должны быть изолированы от неболевших, однако нет необходимости переводить их в инфекционные боксы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Общий анализ крови в норме. Что значат отклонения?
Общий анализ крови является основополагающим исследованием в диагностике любого заболевания. За счет многочисленных функций крови (доставка кислорода и питательных веществ, отвод продуктов обмена, защита внутренней среды организма и поддержания ее постоянства) и ее особенностей как ткани, кровь за счет своей динамичности самой первой реагирует на любые изменения в теле человека. Именно поэтому по общему анализу крови можно значительно сузить поиск предполагаемых патологий и в некоторых случаях даже сразу диагностировать различные заболевания.
Несмотря на свою динамичность, основные показатели крови в норме у разных людей находятся примерно на одном уровне в довольно узких рамках. Поэтому значение нормы общего анализа крови выглядит примерно так:
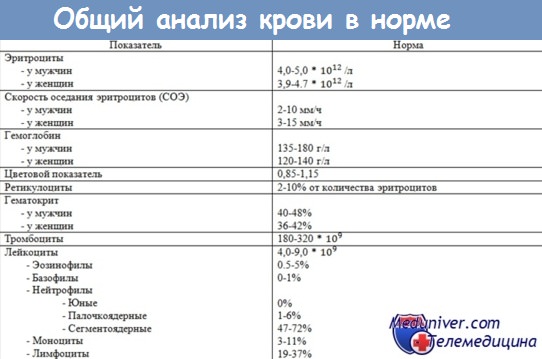
Изменение любого из основных показателей общего анализа крови с одной стороны является признаком какого-либо нарушения в организме, с другой - такое изменение одного показателя может вызывать нарушения в других системах, что ведет к еще большему расшатыванию организма, что также находит отражение в общем анализе крови.
Более часто встречается снижение количества эритроцитов, которое называется эритроцитопения. Это состояние может развиться по двум основным причинам - из-за усиленного распада и потери эритроцитов (при гемолитической анемии, кровотечениях, онкологических заболеваниях, некоторых отравлениях) или при недостаточном их образовании - при недостатке в пище белков, железа, некоторых витаминов, таких как С, В12.
Скорость оседания эритроцитов (СОЭ, ESR) - важный показатель, характеризующий взаимоотношения между белками плазмы крови и мембраной эритроцитов. Белковый состав плазмы крови очень сильно меняется при воспалительных процессах в организме, что облегчает склеивание эритроцитов и они выпадают в осадок. Поэтому традиционно СОЭ является главным индикатором воспаления. При остром воспалении данный показатель повышается до 40-50 мм/ч. В тоже время, у беременных женщин значение СОЭ сохраняется на уровне 20-25 мм/ч, что не является признаком патологии, а скорее особенностью этого периода.
Гемоглобин (Hb) является главным пигментом крови и содержится в эритроцитах. Именно его железосодержащие молекулы способны связывать и транспортировать газы в крови. Количество гемоглобина прямо коррелируется с такими значениями общего анализа крови, как количество эритроцитов и цветовой показатель. Снижение количества гемоглобина называется анемией и характеризуется значительным нарушением питания органов и тканей. Главными причинами анемии выступают неправильное питание (недостаток железа, белков и витаминов в рационе), длительные изнуряющие заболевания, болезни системы крови. Также количество гемоглобина уменьшается после кровопотери, в том числе и после менструаций у женщин. Иногда даже обильные менструации приводят к хронической анемии.
Цветовой показатель - условное значение, характеризующее содержание гемоглобина в одном эритроците. Нормальное содержание данного пигмента в одной клетке принято за единицу, колебания вокруг этой физиологической нормы составляют от 0,85 до 1,15. Снижение цветового показателя (гипохромия) сопровождает большинство видов анемий, в основном при недостаточном поступлении или усвоении железа (железодефицитная анемия) или при хронической кровопотере (хроническая постгеморрагическая анемия) - при этом недостаток гемоглобина может наблюдаться даже при нормальном количестве эритроцитов. Единственный случай повышение цветового показателя - гиперхромная анемия, которая возникает в результате дефицита витамина В12. При этом в общем анализе крови также будут выявлены аномальные формы эритроцитов - макроциты и мегалоциты.
Ретикулоциты (RTC) представляют собой молодые эритроциты, только что выделенные из красного костного мозга. Их выделяют в общем анализе крови для определения активности кроветворной системы. Так, снижение количества ретикулоцитов - ретикулоцитопения - означает остановку в работе красного костного мозга, что со временем ведет к анемии. Повышение же этого показателя свидетельствует об активизации кроветворной системы и встречается после кровопотери, при переезде в горную местность, после начала лечения анемии различного происхождения.

Гематокрит является соотношением объемов эритроцитов и плазмы крови, выраженное в процентах. Этот показатель используют в качестве индикатора водного обмена, а также при выяснении причин повышенного или пониженного содержания эритроцитов крови. Гематокрит имеет тенденцию к повышению эритроцитозе и к уменьшению - при анемиях и эритроцитопениях.
Тромбоциты (PLT) или кровяные пластинки являются основным звеном свертывающей системы крови, поэтому значение этого показателя общего анализа крови исключительно важно. При его снижении (тромбоцитопении) развивается геморрагический синдром (частые синяки, кровотечения из десен и носа, кровоподтеки на коже), причиной снижения может быть отравление различными веществами, поражение косного мозга, некоторые аутоиммунные, генетические и онкологические заболевания. Повышение количества тромбоцитов или тромбоцитоз возникает в ответ на кровотечение, после хирургических вмешательств, на заключительных этапах беременности.
Лейкоцитами (Le) или белой кровью называют комплекс иммунокомпетентных клеток, которые обеспечивают защиту организма от чужеродной информации. Большое диагностическое значение имеет изменение количества как всех лейкоцитов, так и отдельных их разновидностей. Снижение количества лейкоцитов (лейкопения) в общем анализе кровихарактеризуется снижением иммунной защиты организма и развивается при некоторых инфекционных заболеваниях, ВИЧ-инфекции, при поражении костного мозга или истощении организма. Лейкоцитоз или повышение количества лейкоцитов возникает как реакция на заражение организма различными инфекционными агентами, также при здоровом организме появляется у беременных женщин, после приема пищи, тяжелой физической нагрузки - именно поэтому наиболее правильный общий анализ крови получается при сдаче утром натощак. Значительные повышения уровня лейкоцитов - в десятки и сотни раз выше нормы - являются признаком злокачественного заболевания крови - лейкоза или лейкемии.
Эозинофилы (EOS) служат индикатором аллергических процессов, так как разрушают гистамин, который массово выделяется при любой аллергии. Поэтому повышение уровня эозинофилов (эозинофилия) означает наличие непереносимости, аллергических заболеваний (пищевой аллергии, бронхиальной астмы), а также является признаком наличия в организме паразитов-гельминтов. Снижение же количества этих клеток наблюдается при эндокринных заболеваниях (гипотиреоз, синдром Иценко-Кушинга), при остром аппендиците.
Базофилы (BAS) и моноциты по современным представлениям представляют собой не постоянных "жителей" кровеносного русла, а находятся там лишь при транспортировке в органы и ткани, где становятся тканевыми базофилами и макрофагами. Изменение их количества практически не представляет ценность для диагностики, так как происходит в комплексе с другими лейкоцитами.
Нейтрофилы (NEU) или микрофаги являются главным компонентом защиты организма от бактерий и других клеточных микроорганизмов. В общем анализе крови выделяют три разновидности этих лейкоцитов, которые, по сути, являются одними и теми же нейтрофилами на разных стадиях зрелости. Юные нейтрофилы в норме отсутствуют в периферической крови, их появление свидетельствует о начале острого воспалительного процесса (нейтрофильный сдвиг влево). Увеличение количества же зрелых сегментоядерных нейтрофилов (нейтрофильный сдвиг вправо) свидетельствует о перенесенном инфекционном заболевании, поражении костного мозга (при одновременном уменьшении палочкоядерных форм), некоторых онкологических заболеваниях.
Лимфоциты (LYM) обеспечивают противовирусный и противоопухолевый иммунитет. Уменьшение их количества сопровождается снижением защитных сил организма и возникает при истощении, иммунодефиците и ВИЧ-инфекции, поражении костного мозга и вилочковой железы. Количество лимфоцитов повышается (лимфоцитоз) в качестве ответа на вирусную и другую инфекцию. Сильное повышение может быть признаком лимфомы - опухоли клеток лимфатической ткани.
Конечно же, отдельно взятый показатель общего анализа крови редко дает однозначный ответ и способствует постановке диагноза, все эти показатели дополняют друг друга. Так, повышение СОЭ вместе с левым нейтрофильным сдвигом свидетельствует об острой бактериальной инфекции, а такое же СОЭ при лейкоцитозе без сдвига - о застарелой или хронической инфекции. Изучение всех вариантов взаимодействия всех компонентов общего анализа крови требует глубоких знаний, поэтому его расшифровкой может заниматься только опытный врач.
Учебное видео - общий анализ крови в норме и при болезни
- Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики "Профилактика заболеваний"
Эритроциты — красные кровяные тельца, которые отвечают за транспортировку кислорода к тканям и органам. Эти форменные клетки крови формируются в костном мозге под действием гормона гемопоэтина, вырабатываемого надпочечниками. У детей показатели нормы эритроцитов в крови зависят от возраста.

Значение и функции эритроцитов
Эритроциты не являются полноценными клетками — скорее, это постклеточные структуры, утратившие в процессе созревания ядерные элементы. Такие трансформации направлены на то, чтобы элемент мог полноценно выполнять свою основную функцию — переносить кислород к тканям и органам.
Эритроциты обеспечивают не только дыхательную функцию, они также принимают участие в транспортировке таких веществ, как:
- иммунные комплексы;
- иммуноглобулины;
- биологически активные вещества.
Благодаря такой способности красные кровяные тельца принимают участие в защитных и регуляторных механизмах.

Нормальные значения эритроцитов для ребенка
В таблице приведены нормы содержания эритроцитов в крови ребенка в зависимости от возраста.
Показатели (10 12 Ед/л)
Эти нормы одинаковы для детей обоих полов.
Состояние, при котором уровень эритроцитов превышает допустимые нормы, называется эритроцитозом.

Причины повышения уровня красных кровяных телец
Прежде, чем перейти к причинам, которые вызывают эритроцитоз, нужно отметить, что эритроцитоз бывает относительным и абсолютном. В первом случае речь идет о том, что реальное количество эритроцитов не повышено, а эритроцитоз связан со сгущением крови и уменьшением объема плазмы. Это может произойти в случае обезвоживания организма.
Абсолютный эритроцитоз также называют истинным. Для него характерно увеличение числа красных кровяных телец, связанное с их повышенным образованием в костном мозге.
Незначительное повышение уровня эритроцитов возникает при:
- длительной диарее или рвоте, вызывающей обезвоживание;
- повышении температуры тела при ОРВИ и других инфекционных заболеваниях;
- повышенном потоотделении;
- повышенных физических нагрузках;
- проживании в условиях жаркого климата;
- обширные ожоги кожи.
Все перечисленные факторы вызывают относительный эритроцитоз.
Абсолютный эритроцитоз связан с такими причинами, как:
- Эритремия (полицитемия). Это состояние, при котором костный мозг вырабатывает повышенное количество эритроцитов. Эритремия — доброкачественный опухолевый процесс, который развивается под действием токсического воздействия, ионизирующей радиации, генной мутации.
- Хронические заболевания органов дыхательной системы (бронхиальная астма, бронхиты). Такие патологии вызывают продолжительный дефицит кислорода в организме.
- Врожденные пороки сердца, вызывающие недостаточность кровообращения в легких.
- Гипернефрома — новообразование в почке, провоцирующее ускоренный синтез вещества, которое влияет непосредственно на развитие эритроцитов в костном мозге.
- Болезнь Иценко-Кушинга. Это нарушение характеризуется выработкой большого количества кортикостероидных гормонов, стимулирующих работу костного мозга и угнетающих функцию селезенки.
Если эритроциты повышены незначительно,
это не создает опасности
для здоровья и жизни ребенка.
Но, если показатели в несколько раз превышают показатели нормы, это может стать причиной сгущения крови и образования тромбов. В свою очередь, это повышает риск инфаркта и инсульта, а также нарушений функций головного мозга.

Признаки эритроцитоза
У детей с повышенным уровнем эритроцитом наблюдаются такие симптомы:
- синюшность или бледность кожи;
- боли в пальцах рук и ног;
- стойкое повышение артериального давления;
- частые головные боли;
- головокружения;
- повышенная утомляемость.
Сопутствующие изменения в составе крови
При повышении эритроцитов обычно наблюдаются отклонения в нормах других показателей крови. Это:
- Гемоглобин. От этого компонента напрямую зависит способность эритроцитов переносить кислород к тканям и органам. Если уровень гемоглобина повышен, это обычно связано с врожденными пороками сердца, нарушением работы надпочечников, легочным фиброзом.
- СОЭ (скорость оседания эритроцитов). Этот параметр определяет количество времени, в течение которого красные кровяные клетки оседают под действием силы тяжести на дно пробирки. СОЭ повышается при воспалительных процессах в организме. Кроме того, такое изменение может быть вызвано инфекционными заболеваниями, анемией, аутоиммунными заболеваниями, злокачественными процессами в организме.
- Эритроцитарные индексы. Они используются для оценки разных характеристик эритроцитов. Один из таких индексов — MCV (средний объем эритроцита). Рост его показателей наблюдается при болезнях печени и дефиците витамина В12. Индекс MCH (содержание гемоглобина в эритроците) повышается при анемиях, гипотиреозе, нарушениях функций печени. Еще один эритроцитарный индекс — RDW (ширина распределения эритроцитов). Он определяет неоднородность эритроцитов по объему. Повышение коэффициента возникает при анемии и заболеваниях печени.

Профилактика эритроцитоза у ребенка
Для того, чтобы контролировать показатели эритроцитов в крови, нужно придерживаться таких рекомендаций:

Назначение моноцитов
Моноциты — специфические, самые крупные клетки врожденного иммунитета из группы лейкоцитов. Ядра клеток могут иметь разнообразную форму (вытянутую, игольчатую и другие). Они продуцируются в костном мозге, частично в селезенке. Попадая в кровоток, циркулируют по сосудам, затем оседают в тканях проблемных областей.
На поверхности структур расположены рецепторы, которые распознают очаги воспалений. Моноциты проникают в него, выделяют высокоактивные пептидные соединения (цитокины), обладающие противовоспалительными свойствами. Они активируют деятельность гипофиза, надпочечников, гипоталамуса, мобилизуют силы иммунной системы. Поглощают патогены, мертвые клетки, а также структуры, подвергшиеся мутации. Способствуют выработке специфического иммунитета к возбудителям перенесенных инфекций. Создают условия для клеточной регенерации. В отличие от других лейкоцитов, уничтожив чужеродный агент, моноциты не погибают, живут около трех суток, затем обновляются.
Кроме того, эти клетки участвуют в аллергической реакции, обнаруживая враждебные белки, растворяют тромбы. Регулируют процессы кроветворения, свертываемости крови.
Возрастные нормы моноцитов в крови у детей
- у новорожденных на долю моноцитов приходится до 3–12%;
- с 5 до 30 дней — не более 14%;
- от 1 до 12 месяцев — максимум 12%;
- 4-5 лет — до 10%;
- с 5 до 15 лет — 4-6%.
У подростков старше 15 лет максимальный уровень моноцитов составляет 7%. Если цифры в анализах превышают приведенные значения, ребенку диагностируют моноцитоз.
Чтобы избежать искажений результатов анализа, сдавать его нужно на голодный желудок. Ограничить физическую активность ребенка в день забора крови. Не разрешать бегать, прыгать по ступеням перед процедурой. Важно морально подготовить малыша к манипуляции, чтобы он не боялся ее, не испытывал стресс. Нервное перенапряжение тоже может стать причиной получения ложных данных исследования.

Виды моноцитоза
В зависимости от лейкоцитарной формулы моноцитоз бывает двух типов:
- абсолютный — при котором общее количество лейкоцитов растет за счет повышения уровня моноцитов;
- относительный — число моноцитов увеличивается на фоне снижения других лейкоцитов. Общее количество
- данных клеток крови может оставаться в пределах нормы.
Первый вид свидетельствует о мощном иммунном ответе на патологический процесс протекающий в организме ребенка в момент обследования. Второй — малоинформативен, развивается период восстановления организма после простудных заболеваний, из-за сильного ушиба, во время смены зубов. Иногда является вариантом нормы, объясняется наследственностью.
Причины отклонения
О том, почему появились отклонения от нормы в лейкограмме зависит, в том числе, от того, насколько оно значительное.
О серьезном заболевании говорит выраженное повышение уровня моноцитов. В этом случае иммунная система малыша не справляется с большим числом патогенов, костный мозг усиленно продуцирует клетки.
Моноцитоз развивается при таких патологиях, как:
- аутоиммунные заболевания (например, красная волчанка);
- лейкоз;
- язвенный колит;
- ювенильный ревматоидный артрит;
- сепсис;
- ревматизм;
- врожденный сифилис;
- аллергическая реакция;
- эзофагит;
- грибковые поражения;
- малярия;
- отравление соединениями хлора, фосфора;
- туберкулез;
- инфекционный эндокардит;
- энтерит;
- бруцеллез;
- заражение гельминтами или простейшими.
Рост моноцитов наблюдается при полицитемии — заболевании костного мозга, которое провоцирует избыточный синтез всех клеток крови. Больше всего повышается уровень эритроцитов, но моноциты тоже растут.
У девочек подростков в период полового созревания моноцитоз может временно формироваться во время менструальных кровотечений, как реакция на отторгнутые эпителиальные клетки.

Тревожные симптомы
Сам моноцитоз не обладает какими-либо специфическими признаками. Клиническая картина, которой сопровождается значительное отклонение от нормы в анализах зависит от патологии, вызвавшей изменение состава крови.
У ребенка с повышенным уровнем моноцитов может наблюдаться:
- высокая температура тела;
- раздражительность, плаксивость;
- тошнота;
- суставные боли;
- постоянная слабость, быстрая утомляемость;
- охриплость голоса;
- изъязвления на слизистой оболочке ротовой полости;
- боль в животе;
- запоры, диарея, изменение цвета кала;
- заложенность носа;
- сыпь на коже, часто в области паха;
- потеря аппетита;
- тревожность, сменяющаяся психоэмоциональным возбуждением;
- набухание лимфоузлов;
- сухой, изнуряющий кашель, возможны примеси крови в мокроте и другие.
Приведенные симптомы проявляются в разных комбинациях, с различной интенсивностью. Даже один признак отклонения — повод записаться на прием к врачу.
У некоторых малышей моноцитоз никак себя не проявляет, становится случайной находкой во время планового медицинского осмотра, исследования крови по поводу иной проблемы со здоровьем. Установить точную причину плохого анализа крови может только врач после осмотра маленького пациента, проведения дополнительных обследований.
Лечение
Если у ребенка выявлен высокий уровень моноцитов в крови, нужно сразу обратиться к педиатру. Врач выяснит причину дисбаланса. При необходимости назначит эффективное в конкретном случае лечение. После выздоровления малыша количество клеток крови нормализуется самостоятельно, без дополнительной терапии.
Незначительное повышение моноцитов не опасно. Обычно не требует врачебного вмешательства, наблюдения, не отражается на здоровье ребенка.
Любые отклонения в анализе крови — серьезный повод для беспокойства. Если моноцитов слишком много, обратиться к врачу нужно как можно быстрее. Эти кровяные клетки часто выступают маркерами патологических процессов в организме малыша. Чем раньше их выявить, приступить к лечению, тем больше шансов на полное выздоровление маленького пациента. Кроме того, сам избыток моноцитов способствует развитию атеросклероза, нарушает системное кровообращение. При соблюдении всех врачебных рекомендаций состав крови быстро восстанавливается. Особенно если начать лечение на начальных этапах его развития.
Читайте также:

