Если есть гепатит что покажет мрт брюшной полости
Обновлено: 12.05.2024
КТ, МРТ, УЗИ признаки цирроза печени
а) Определение:
• Хроническое заболевание печени, характеризующееся диффузным повреждением ее паренхимы, распространенным фиброзом и изменением архитектуры с появлением патологических узлов в структуре
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Бугристые края, расширение фиссур, увеличение хвостатой доли, асцит, спленомегалия и варикозное расширение вен
• Размер:
о При умеренно выраженном или тяжелом циррозе печень уменьшена в размерах:
- На ранних стадиях может наблюдаться увеличение печени
- Особенно в случаях первичного билиарного цирроза
• Ключевые концепции:
о Цирроз является итогом различных поражений печени
о Морфологическая классификация (мало используется на практике):
- Микронодулярный цирроз (Лаэннека):
Обычно обусловлен длительным употреблением алкоголя
- Макронодулярный (постнекротический) цирроз:
Обычно является следствием вирусных гепатитов
о Классификация, основанная на этиологии и тяжести заболевания, более применима
(Слева) На МР томограмме определяются явные признаки цирроза: расширение фиссур, атрофия правой доли печени и выраженное варикозное расширение вен. В селезенке визуализируются многочисленные мелкие гипоинтенсивные очаги (тельца Гамна-Ганди), особенно хорошо заметные на GRE Т1 ВИ с контрастным усилением.
(Справа) На сагиттальной сонограмме определяется огрубление эхоструктуры печени, что является типичным, но не специфическим, признаком цирроза. (Слева) На аксиальной КТ с контрастным усилением у пациента с аутоиммунным гепатитом и первичным склерозирующим холангитом (ПСХ) визуализируется цирротически измененная печень с наличием узлов в ее структуре; селезенка увеличена в размерах, определяется асцит и варикозное расширение вен. Внутрипеченочные желчные протоки расширены, их рисунок деформирован, что является признаком, позволяющим предположить ПСХ.
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента определяется бугристость контуров печени с гипертрофией хвостатой доли и распространенными атрофическими изменениями периферических отделов, что типично для цирроза, обусловленного ПСХ. (Слева) На КТ в артериальной фазе контрастного усиления визуализируется мелкий гиперваскулярный очаг, изоденсный паренхиме печени во всех остальных фазах. Этот очаг не обнаруживался при повторных КТ -и МР-ислледованиях на протяжении двух лет и, вероятно, представлял собой небольшой артериопортальный шунт.
(Справа) На КТ в портально-венозную фазу контрастного усиления у этого же пациента этот очаг не виден, как и в отсроченную фазу (томограммы не продемонстрированы).
4. УЗИ признаки цирроза печени:
• Серошкальное УЗИ:
о Бугристые края и узлы в паренхиме печени о Выраженное неоднородное повышение эхогенности печени:
- Из-за чего снижается возможность визуализации глубоких отделов печени
о Признаки портальной гипертензии:
- Увеличение пульсового индекса воротной вены при цветовой допплерографии
- Расширение печеночной и селезеночной артерий и увеличение кровотока в них
• Цветовая допплерография:
о Применяется для определения проходимости воротной вены и направления тока крови:
- Гепатофугальный ток крови - признак тяжелой портальной гипертензии
• УЗИ —наиболее ценный и точный метод скринингового исследования пациентов с умеренно выраженным хроническим поражением печени:
о Точность УЗИ в обнаружении или оценке узлов в печени при циррозе снижаетс
о Наличие участков фиброза, жира, регенераторных узлов очень сильно затрудняет поиск ГЦР
5. Рекомендации по визуализации:
• Лучший метод диагностики:
о Многофазная КТ или МРТ
• Выбор протокола исследования:
о Наиболее приемлемый способ диагностики до возникновения цирроза-УЗИ
о КТ с контрастным усилением больше подходит для пациентов с острым заболеванием или с асцитом
о МРТ предпочтительнее в случаях алкогольного цирроза и для обнаружения/дифференциальной диагностики узлов в печени:
- Со сканированием (МРТ или КТ) в отсроченную фазу (5-10 минут)
- Гепатобилиарный контраст также может быть полезен в диагностике ГЦР:
Препараты гадоксетовой кислоты (Eovist, Primovist) накапливаются в неизмененной паренхиме печени и, редко, в узлах ГЦР; в цирротически измененной печени их накопление вариабельно
(Слева) На аксиальной КТ без контрастного усиления у женщины 78 лет с хроническим гепатитом С и циррозом определяется объемное образование в латеральном сегменте, содержащее два различных компонента — жировой плотности — слева, и мягкотканной — справа.
(Справа) На аксиальной Т1 ВИ МР томограмме с жироподавлением у этой же пациентки определяется гипоинтенсивный сигнал от жирового компонента, и только относительно гиперинтенсивный - от компонента справа. (Слева) На аксиальной Т2 В И МР томограмме с жироподавлением (эта же пациентка) определяется, что компонент справа имеет МР-признаки, характерные для диспластического узла (гипоинтенсивен), в то время как другая часть характеризуется относительно гиперинтенсивным сигналом.
(Справа) На Т2 ВИ томограмме без жироподавления жировой компонент образования выглядит гиперинтенсивным и представляет собой ГЦР, в то время как другой компонент гипоинтенсивен и является диспластическим узлом. (Слева) На Т2 ВИ FS МР томограмме (эта же пациентка) определяется снижение интенсивности сигнала от части образования, содержащей жир, что является признаком, крайне подозрительным на ГЦР при циррозе печени.
(Справа) На аксиальной GRE МР томограмме определяется выпадение сигнала от ГЦР. Была выполнена резекция, данный очаг был верифицирован как гепатоцеллюлярный рак с жировым компонентом внутри крупного диспластического узла. Кроме того, определяются многочисленные мелкие регенераторные цирротические узелки (гипоинтенсивные очажки, более очевидные при использовании последовательностей градиентного эха).
в) Дифференциальная диагностика цирроза печени:
3. Саркоидоз печени:
• Может либо имитировать цирроз, либо становиться его причиной
• Гиподенсные узелки в сочетании с лимфаденопатией
• Необходимо сопоставление с клиническими проявлениями и наличием изменений со стороны легких и средостения:
о Множественные перибронхиальные узелки и лимфаденопатия
4. Первичный тромбоз воротной вены:
• Может возникать вследствие повышенной свертываемости крови
• При хроническом течении приводит к ишемии печени и атрофии периферических отделов, гипертрофии центральной части, варикозному расширению вен
• Ключевой признак: кавернозная трансформация воротной вены, ишемические изменения, инфаркты других органов
5. Узловая регенераторная гиперплазия:
• Фиброз отсутствует по определению
• Может становиться причиной портальной гипертензии и появления узелков
г) Патология:
1. Общая характеристика:
• Этиология:
о Употребление алкоголя больше не является самой распространенной причиной цирроза в США и Европе
о Причины цирроза в США:
- Гепатит С (около 25%)
- Алкогольная болезнь печени (около 20%)
- Криптогенный цирроз (обусловлен неалкогольным стеатогепатитом в большинстве случаев) (около 20%)
- Гепатит С и алкоголь (около 15%)
- Гепатит В (возможно, также, в сочетании с гепатитом D) (около 15%)
- Иные различные причины (около 5%):
Аутоиммунный гепатит
Первичный билиарный цирроз
Вторичный билиарный цирроз (в результате обструкции)
Первичный склерозирующий холангит
Гемохроматоз
Болезнь Вильсона
Дефицит альфа-1-антитрипсина
Гранулематозы (например, саркоидоз)
Лекарственное поражение печени (метотрексат, амио-дарон)
Обструкция путей венозного оттока (синдром Бадда-Киари, заболевания, приводящие к окклюзии вен)
Хроническая правосторонняя сердечная недостаточность
• Сочетание некроза клеток, фиброза и регенеративных изменений
2. Стадирование, градация и классификация цирроза печени:
• Градация на основании тяжести: классификация Чайлда-Пью:
о Ключевыми моментами в классификации являются наличие асцита, энцефалопатии; повышение сывороточного уровня билирубина, снижение уровня альбумина, повышение протромбинового времени
о Стадия по классификации Чайлда-Пью соотносится с однолетней выживаемостью следующим образом:
- А: 100%
- В: 80%
- С: 45%
• Шкала MELD (Model for End-Stage Liver Disease) (шкала для оценки тяжести поражения печени в терминальной стадии):
о В основе лежит оценка этиологии цирроза, сывороточного уровня креатинина и билирубина, а также международного нормализованного отношения (МНО)
3. Макроскопические и хирургические особенности:
• Микронодулярный цирроз, обусловленный алкоголем и другими причинами, прогрессирует с развитием макронодулярного цирроза печени:
о При любом типе цирроза на завершающей стадии морфологические изменения печени на макроскопическом уровне одинаковы
о Печень уменьшена в размерах, плотная, с наличием узлов, линейных фиброзных тяжей, а также сливных участков фиброза
4. Микроскопия:
• Фиброз:
о Обнаруживается во всех случаях при циррозе печени
о Отложения коллагена и внеклеточного матрикса вокруг портальных трактов
• Патологические изменения сосудистого русла:
о Окклюзия и фенестрация синусоидов:
- Капилляризация синусоидов
о Склерозирование и тромбоз портальных трактов:
- Увеличение их резистентности (портальная гипертензия)
- В большинстве случаев обнаруживается на микроскопическом уровне, реже - со стороны крупных сосудов
о Артерио-венозные и порто-венозные шунты:
- Являются важной находкой при лучевых методах исследования, поскольку могут имитировать ГЦР
- Способствуют гибели гепатоцитов вследствие ишемии и недостатка питательных веществ, поступающих по системе воротной вены
• Регенеративные изменения:
о Имеют место практически во всех случаях
о Регенераторные узелки вокруг фиброзных тяжей
о Могут сдавливать желчные протоки и кровеносные сосуды, обусловливая тем самым поражение печени
д) Клинические особенности:
2. Демография:
• Возраст:
о Преимущественно 50-70 лет:
- Возраст вариабелен в зависимости от этиологии и тяжести заболевания, обусловливающего развитие цирроза
• Пол:
о Чаще заболевают мужчины
• Эпидемиология:
о Третья ведущая причина гибели мужчин 34-54 лет в США:
- Обусловливает 35 тысяч смертей ежегодно
о Десятая по частоте причина смертности во всем мире
3. Течение и прогноз:
• Смертность связана с осложнениями:
о Прогрессирующая печеночная недостаточность
о Осложнения, связанные с портальной гипертензией:
- Кровотечение из варикозно расширенных вен, инфицирование асцитической жидкости
о ГЦР
• Прогноз:
о Цирроз на поздних стадиях необратим
о Прогноз зависит от этиологии и тяжести:
- Десятилетняя выживаемость при циррозе печени составляет около 50%
4. Лечение:
• На поздних стадиях: трансплантация печени
е) Диагностическая памятка:
1. Следует учесть:
• Исключить иные причины нарушения морфологии печени с наличием узловых изменений:
о Лучевые изменения позволяют сделать достаточно достоверное предположение о циррозе
о Биопсия необходима для подтверждения наличия цирроза, выявления его этиологии и установления тяжести
2. Советы по интерпретации изображений:
• Бугристый край печени, атрофия одних долей и гипертрофия других
• Регенераторные узелки, асцит, спленомегалия, варикозное расширение вен
• Для наблюдения пациентов с хроническими заболеваниями печени лучше всего подходит УЗИ:
о Особенно до момента развития цирроза
о По мере возникновения цирротических изменений эффективность ультразвукового исследования снижается
о Дифференциальная диагностика ГЦР и других узловых изменений в цирротически измененной печени становится затруднительной
• Многофазная КТ с контрастным усилением и МРТ позволяют точно обнаружить ГЦР размером более 2 см:
о МРТ лучше подходит для выявления и дифференциальной диагностики очаговых узловых образований в печени при циррозе
3. Необходимо отразить в заключении:
• Подробно оценить все сосуды печени:
о Печеночную и воротную вену (на предмет тромбоза, опухолевой инвазии)
о Отразить наличие варикозно расширенных вен и коллатералей, и их тип:
- Например, спонтанный селезеночно-почечный шунт
о Оценить печеночную артерию на предмет врожденных изменений (например, вариантов отхождения от верхней брыжеечной артерии)
о Оценить чревный ствол на предмет сдавливания срединной дугообразной связкой:
- Компрессия чревного ствола может приводить к снижению кровотока в печени после трансплантации
- Если о сдавливании чревного ствола известно до оперативного вмешательства, неблагоприятные последствия легко устранимы
КТ, МРТ, УЗИ при вирусном гепатите
а) Терминология:
1. Аббревиатуры:
• Вирус гепатита В (ВГВ)
• Вирус гепатита С (ВГС)
• Вирус Эпштейна-Барр (ВЭБ)
2. Определение:
• Острый гепатит: воспаление и некроз гепатоцитов в результате острой вирусной инфекции
б) Визуализация:
3. MPT при вирусном гепатите:
• Вирусные гепатиты:
о Увеличение времени релаксации Т1 и Т2 для печени
о Т2 ВИ: тяжи высокой сигнальной интенсивности, проходящие параллельно ветвям воротной вены (перипортальный отек и фиброз)
о МР-эластография: неинвазивный способ оценки распространенности фиброза печени:
- Соотносится со степенью прогрессии заболевания или ответом на терапию
5. Рекомендации по визуализации:
• Лучший метод диагностики:
о Для установления диагноза при подозрении на острый вирусный гепатит достаточно УЗИ:
- Диагноз устанавливается на основании данных клинического исследования, серологических тестов, возможно, также биопсии печени
о УЗИ может использоваться для динамического наблюдения пациентов с гепатитом С:
- До момента формирования цирроза печени (неоднородная структура, узлы, фиброз)
- Чувствительность и специфичность УЗИ в обнаружении ГЦР в печени на фоне цирроза неудовлетворительная:
Методом выбора при динамическом контроле ГЦР у пациентов с циррозом является КТ с контрастным усилением и (или) МРТ
• Выбор протокола:
о Многофазная (артериальная, венозная, отсроченная фаза) КТ или МРТ для пациентов с циррозом печени или хроническим гепатитом В
о УЗ- или МР-эластография с целью оценки распространенности фиброза печени
в) Дифференциальная диагностика вирусного гепатита:
2. Аутоиммунный гепатит:
• Может возникать совместно с другими аутоиммунными заболеваниями
• Часто обнаруживаются фиброзные тяжи или сливные участки фиброза
3. Токсическое поражение печени:
• Неотличимо от вирусного гепатита на основании только лучевых данных
4. Пассивная конгестивная гиперемия печени:
• Раннее контрастирование расширенной нижней полой вены и печеночных вен в артериальную фазу КТ и МРТ
• Отсутствие трехфазного паттерна в расширенной НПВ/печеночных венах при допплерографии
5. Диффузное поражение печени при лимфоме:
• Гепатомегалия, обусловленная диффузной опухолевой инфильтрацией
• Чаще встречается у пациентов с иммунодефицитом
г) Патология:
1. Общая характеристика:
о Вирусные гепатиты обусловлены одним из нескольких вирусных агентов:
- Вирусом гепатита А, В, С, D, Е, а также вирусом Эпштейна-Барр
- Только вирусные гепатиты В и С являются хроническими:
Другие вирусы в сочетании с токсическими агентами, например, алкоголем, также могут оказывать повреждающее воздействие на печень
- У некоторых пациентов ВГВ и ВГС присутствуют одновременно (так как эти вирусы имеют аналогичные пути передачи):
Что обусловливает более тяжелое течение болезни по сравнению с гепатитом, вызванным одним типом вируса
о Гепатит А:
- Механизм передачи: фекально-оральный
- Употребление контаминированной пищи или воды-самая распространенная причина вспышек заболевания среди населения
- В США на гепатит А приходится приблизительно половина всех случаев острого вирусного гепатита
о Гепатит В:
- Парентеральный, вертикальный и половой путь передачи
- Составляет приблизительно 40% случаев острого вирусного гепатита в США:
400 миллионов людей по всему миру инфицированы вирусом гепатита В
- Менее чем у 10% инфицированных людей развивается хроническое заболевание
- Геном вируса гепатита В может играть роль онкогена:
Цирроз печени не является фактором, предрасполагающим к развитию ГЦР
- Редко рецидивирует после трансплантации с появлением противовирусной профилактики
о Гепатит С:
- Парентеральный, вертикальный, половой путь передачи:
Передается преимущественно путем внутривенных инъекций
Половой и вертикальный пути передачи менее характерны
- Составляет приблизительно 20% случаев острого вирусного гепатита в США:
Только у 10-15% инфицированных возникают симптомы острого гепатита
- У 85% инфицированных развивается хронический гепатит:
Заболевание медленно (десятилетиями) прогрессирует
- В настоящее время гепатит С является ведущей причиной цирроза печени в США:
У 1-2% пациентов с хроническим вирусным гепатитом С через несколько лет развивается ГЦР
- Гепатит С может рецидивировать после трансплантации
2. Макроскопические и хирургические особенности:
• Острый вирусный гепатит: увеличение печени, натяжение капсулы
• Хронический фульминантный гепатит: атрофия печени, абсцесс
3. Микроскопия:
• Острый вирусный гепатит:
о Нарушение упорядоченной структуры долек:
- Диффузная смешанная клеточная инфильтрация долек
о Отек гепатоцитов, возможно, также некроз
• Хронические гепатиты В и С:
о Портальное воспаление
о Разрушение пограничной пластинки, частичный некроз
о Фиброз:
- Перипортальный → распространенный (цирроз)
д) Клинические особенности:
1. Проявления вирусного гепатита:
• Наиболее типичные признаки/симптомы:
о Острый гепатит:
- Недомогание, отсутствие аппетита, лихорадка, боль, увеличение печени, желтуха
- Тошнота, рвота
- Острая печеночная недостаточность (редко)
• Лабораторные данные:
о Повышение уровня трансаминаз в сыворотке крови в 5-10 раз
о Поверхностные антигены вирусов гепатита и антитела к ним в сыворотке
2. Лечение:
• Острый вирусный гепатит: иммунопрофилактика, иммуноглобулин к вирусу гепатита В, вакцинация: антивирусные препараты (например, рибавирин)
• Новые комбинации ингибиторов протеазы (симепревир) и нуклеозидных ингибиторов полимеразы (софосбувир) являются весьма перспективными в лечении пациентов с гепатитом С
• Хронический вирусный гепатит: интерфероны к ВГВ и ВГС
е) Диагностическая памятка:
1. Следует учесть:
• Данные биопсии печени (диагностика и стадирование)
2. Советы по интерпретации изображений:
• Для острого гепатита наиболее типична триада признаков:
о Гепатомегалия, перипортальный отек, отек стенки желчного пузыря
КТ, МРТ признаки аутоиммунного гепатита
а) Терминология:
1. Аббревиатура:
• Аутоиммунный гепатит (АИГ)
2. Синоним:
• Хронический активный гепатит
3. Определение:
• Хронический гепатит неизвестной этиологии, характеризующийся гиперглобулинемией, наличием аутоантител, циркулирующих в системном кровотоке, а также воспалительными изменениями печени при гистологическом исследовании
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Нарушение морфологии печени с выраженным перипортальным фиброзом в сочетании с признаками портальной гипертензии, а также, возможно, неравномерным расширением внутрипеченочных желчных протоков:
- Расширение фиссур, углубление ямки желчного пузыря, увеличение соотношения размеров хвостатой и правой доли печени
2. Рентгенография:
• АИГ не имеет диагностических лучевых критериев
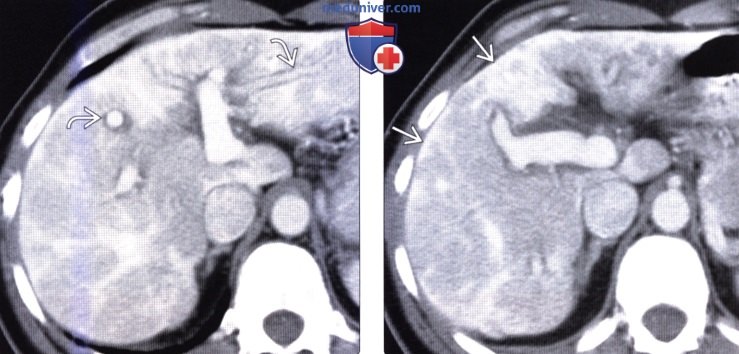
(Слева) На КТ (венозная фаза контрастного усиления) определяется неоднородность паренхимы печени наряду с признаками перипортального отека - неспецифический признак, часто наблюдаемый при остром гепатите, в т. ч. обусловленном и другими различными причинами.
(Справа) На КТ срезе в этом же случае определяются подкапсульные и периферические гиперденсные очаги, отображающие сливной фиброз, которые обычно обнаруживаются в далеко зашедших случаях при хронических заболеваниях печени. При исследовании биоптата печени было выявлено острое, далеко зашедшее ее повреждение (аутоиммунный гепатит).
4. МРТ признаки аутоиммунного гепатита:
• Признаки цирроза, возможно, также портальной гипертензии
• МР-холангиография - лучший метод обнаружения неравномерного расширения внутрипеченочных желчных протоков при АИГ-ПСХ
5. Рекомендации по визуализации:
• Лучший метод диагностики:
о МР холангиография
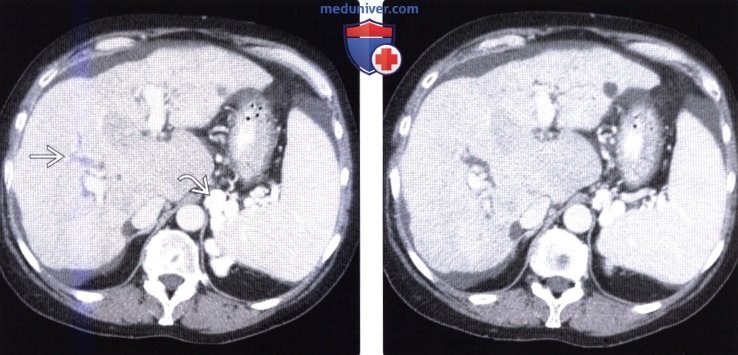
(Слева) На аксиальной КТ с контрастным усилением в случае первичного склерозирующего холангита на фоне аутоиммунного гепатита визуализируется цирротически измененная печень с наличием узлов, также определяются признаки портальной гипертензии, в т. ч. спленомегалия, асцит и варикозное расширение вен. Внутрипеченочные протоки расширены, их рисунок патологически изменен, что позволяет заподозрить первичный склерозирующий холангит.
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента определяется нарушение структуры печени, асцит, варикозное расширение вен и неравномерная дилятация внутрипеченочных желчных протоков — изменения, типичные для первичного склерозирующего холангита.
в) Дифференциальная диагностика аутоиммунного гепатита:
3. Вирусные гепатиты:
• Лучевые и клинические признаки могут быть идентичны таковым при АИГ
• Дифференциальная диагностика основана на серологических тестах: обнаружении вирусных антигенов, возможно, также, антител
4. Алкогольный гепатит:
• Лучевые признаки стеатоза
• Злоупотребление алкоголем в анамнезе, признаки стеатоза при исследовании биоптата, воспалительные изменения и некроз гепатоцитов
д) Клинические особенности:
1. Демография:
• Возраст:
о Дети и взрослые всех возрастов:
- Дебют заболевания обычно приходится на возраст 40 лет
- У пациентов, проявления заболевания у которых возникли позже, часто обнаруживаются признаки хронического поражения печени:
У 25% из них обнаруживается цирроз в момент установления первичного диагноза
• Пол:
о Преимущественно женский (около 70%)
2. Течение и прогноз:
• Большинство пациентов дают ответ на иммуносупрессивную терапию:
о В других случаях заболевание прогрессирует вплоть до цирроза печени
3. Лечение:
• Азатиоприн, приднизон
• Симпатомиметики (например, декстроамфетамин сульфат)
е) Диагностическая памятка. Следует учесть:
• Роль лучевых методов диагностики заключается в обнаружении признаков острого или хронического поражения печени, портальной гипертензии, а также сочетанных патологических изменений (например, заболеваний желчных протоков)
ж) Список использованной литературы:
1. Weidner J et al: Marked improvement of the autoimmune syndrome associated with autoimmune hepatitis by treatment with sympathomimetic amines. Clin Exp Obstet Gynecol. 41 (4):460-1, 2014
2. Sahni VA et al: Autoimmune hepatitis: CT and MR imaging features with histopathological correlation. Abdom Imaging. 35(1):75-84, 2010
Магнитно-резонансная томография - метод выбора диагностики для детальной визуализации печени. Лучшее пространственное и контрастное разрешение по сравнению с компьютерным сканированием позволяет получить полное представление о морфологических и физиологических изменениях в органе.
В основе исследования лежит принцип магнитного резонанса, фиксация откликов атомов водорода в молекулах воды и программная обработка данных.
Фото демонстрирует рак поджелудочной железы с метастазами в печень
МРТ имеет преимущество перед рентгеновскими способами диагностики из-за отсутствия ионизирующего излучения. Эта особенность делает магнитно-резонансную томографию важным методом неинвазивного мониторинга болезни.
Для улучшения возможностей визуализации используют контрастирование. Введение препарата на основе хелатированного гадолиния необходимо для дифференциации онкологических и прочих процессов, на снимках с усилением видны особенности кровотока.
Что показывает МРТ печени:
дегенеративные, воспалительные и паразитарные процессы;
травматизацию и последствия;
поражения паренхимы на фоне обменных заболеваний;
состояние соседних органов, сосуды, лимфатические узлы и пр.
Можно ли делать МРТ печени?
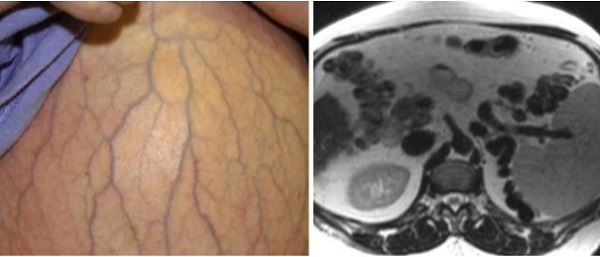
Признаки цирроза: желтушность кожных покровов, увеличение живота из-за асцита, визуализация извитых расширенных вен на передней брюшной стенке - “голова медузы”, на МР-скане видны множественные расширенные сосуды
Врач может выбирать параметры магнитно-резонансного сканирования, что позволяет диагностировать диффузные и очаговые заболевания органов билиарной системы. Первоначально, при характерных клинических проявлениях и повышении печеночных проб (билирубина, АСТ и АЛТ) выполняют ультразвуковое исследование. Опасность рака и цирроза печени заключается в отсутствии симптомов на ранних стадиях. Доктор направит на МРТ, если у пациента наблюдаются:
пожелтение кожных покровов;
боль в животе, правом подреберье;
необъяснимые тошнота, рвота, расстройства стула (кал светлый мягкий, маслянистый со зловонным запахом), кровотечения (носовые, гингивальные, желудочно-кишечные на фоне портальной гипертензии и нарушения работы свертывающей системы);
потеря веса при обычном режиме питания, слабость, снижение концентрации внимания;
сосудистые звездочки, “печеночные” (малиновые) ладони и язык, кожный зуд, моча темного цвета , отек нижних конечностей;
признаки асцита и др.
МРТ печени - экспертный способ диагностики. Сканирование проводят при сомнительных результатах ультрасонографии и необходимости получить более полное представление о генезе патологического процесса. Использование в качестве скринингового (массового) исследования ограничивает относительно высокая стоимость процедуры.
Делают ли МРТ печени детям? Маленьким пациентам можно проводить исследование по достижении месячного возраста. Диагностическая процедура не окажет влияния на здоровье или дальнейшее развитие: биохимических реакций в клетках не происходит, ионизирующая лучевая нагрузка отсутствует.
Что показывает МРТ печени?
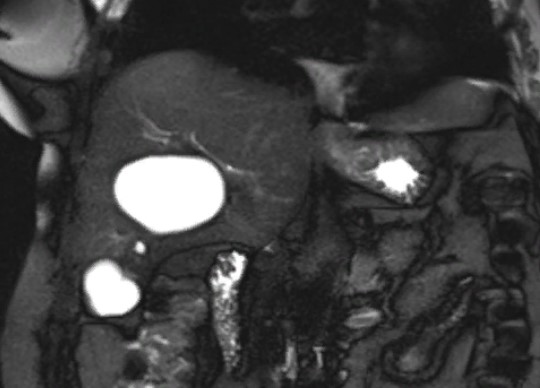
Кисты печени на магнитно-резонансном скане
На томограммах видны:
форма, контуры, структура и размеры органа;
сужение желчевыводящих путей, камнеобразование;
увеличение диаметра воротной вены, портосистемные коллатерали, варикозные расширения сосудов брюшной полости, пищевода;
асцит ( на МРТ визуализируется лучше, чем на КТ);
очаговая нодулярная гиперплазия;
лимфаденопатия и степень выраженности изменений;
добро-, злокачественные образования, взаимоотношение опухолей с близлежащими тканями;
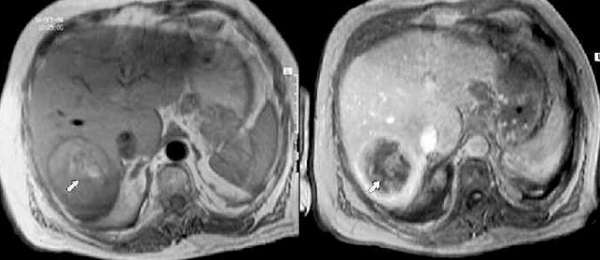
МРТ печени без контрастирования и после введения гадолиния, Т1 ВИ, абсцесс (стрелка)
врожденные и приобретенные кисты, в том числе, паразитарные, гемангиомы, гамартомы;
аномалии органов билиарной системы;
гипер- и гиповаскулярные метастатические поражения, в том числе - вторичного характера (отсевы опухолей из других органов - кишечника, желудка, молочной железы, яичников, почек, легких) и пр.

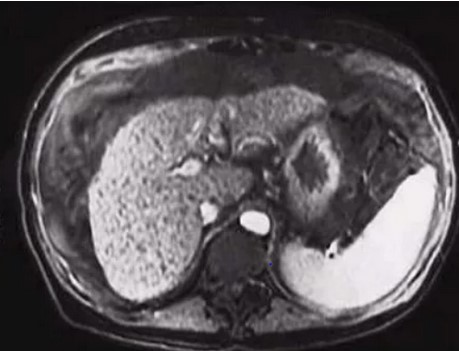
Снимок печени на МРТ: гепатоцеллюлярный рак
МР-исследование проводят для оценки эффективности терапии, в рамках предоперационной подготовки для изучения анатомических особенностей. Магнитно - резонансное сканирование нашло применение в трансплантологии для осмотра печени донора на предмет обнаружения гепатоцеллюлярной карциномы.
Одна из основных задач при назначении МРТ билиарной системы - определить, является ли поражение добро- или злокачественным, на основании чего выбрать тактику ведения пациента. МР-сканирование позволяет избежать инвазивных диагностических манипуляций - лапаротомии и пункционной биопсии.
Видно ли на МРТ цирроз печени?
Изменение архитектоники ткани при разрушении гепатоцитов и формирование регенеративных узелков, из-за чего поверхность органа приобретает волнистость
Цирроз - терминальная стадия ряда хронических заболеваний печени, сопровождающаяся гепатоцеллюлярным некрозом (гибелью функционирующих клеток). Патологию диагностируют с помощью УЗИ, КТ и МРТ. Перечисленные способы визуализации можно использовать для обнаружения возможных осложнений - портальной гипертензии или гепатоцеллюлярной карциномы.
Причин цирроза печени множество. Иногда патогенетический фактор не удается определить, в этом случае говорят об идиопатической форме заболевания.
Гибель гепатоцитов и перерождение нормальной паренхимы в фиброзную ткань происходит при:
вирусах, вызывающих видоизменение тканей органа (преимущественно, хронический гепатит С);
злоупотреблении алкоголем, химическими веществами;
склерозирующий или билиарный холангиты;
ряде патологий - гемохроматозе, болезни Вильсона -Коновалова, дефиците альфа-1-антитрипсина, муковисцидозе и др.;
аутоиммунных поражениях печени;
констриктивном перикардите, веноокклюзии, сердечной недостаточности и пр.
Вне зависимости от причины, клинические проявления цирроза печени определяет стадия заболевания: первоначально симптомы отсутствуют.
На МРТ цирроз подтверждают:
неровный контур органа;
обнаружение специфических узелков;
диффузная гепато- и спленомегалия, увеличение печени происходит на фоне дилатации желчных протоков, по мере прогрессирования болезни возможно уплотнение и уменьшение органа;
расширение диаметра воротной, селезеночной, верхней брыжеечной вен - повышение интенсивности сигнала на Т2 ВИ;
формирование портосистемных коллатералей;
утолщение стенки желчного пузыря - интенсивность сигнала снижена на Т1 и Т2 ВИ;
расширение долевых и общего печеночного протоков;
скопление свободной жидкости в брюшной полости;
лимфаденопатия и пр.
В дополнение к демонстрации морфологических изменений при циррозе, МРТ используют для оценки сосудистых структур на проходимость или опухолевую инвазию. Т1 ВИ ценны для изучения анатомических деталей, а Т2 ВИ более чувствительны для обнаружения диффузных поражений, кист и гемангиом.
В сложных случаях возможно выполнение биопсии с последующим морфологическим исследованием.
Подготовка к МРТ печени

Расскажите врачу о постоянном приеме препаратов, аллергических реакциях, диагностированной почечной недостаточности, имплантированных металлических деталях в организме
Пациенту сложно выбрать тип обследования самостоятельно, необходимо обратиться к врачу за направлением. Симптомы заболеваний печени на ранней стадии неспецифичны, поэтому органы брюшной полости и забрюшинного пространства часто оценивают за одну диагностическую процедуру.
Избыточное скопление газа в животе, усиленная перистальтика, перерастяжение стенок кишечника калом препятствуют получению качественных снимков и точной интерпретации результатов. За 2-3 дня до магнитно-резонансного сканирования рекомендовано придерживаться диеты с низким содержанием углеводов и клетчатки. Из рациона исключают:
свежие (без термической обработки) овощи и фрукты, зелень;
жирные сорта мяса, рыбы;
семечки и орехи;
молоко и производные повышенной жирности - сливки, сметану, простоквашу;
алкоголь, квас, крепкий чай и кофе, кисель, лимонад, газированную воду.
Готовьте блюда путем отваривания, запекания в духовом шкафу. Предпочтительнее изделия из фарша, каши на воде, сухое печенье, прозрачные бульоны, несладкие компоты, муссы, разбавленные соки, вода без газа и пр.
Если не оговорено иное, на процедуру необходимо явиться на голодный желудок: последний прием пищи разрешен за 4-6 часов до диагностики. Даже легкий перекус вызывает сокращение желчного пузыря, в наполненном состоянии контуры органа и внутренние изменения визуализируются лучше.
Для предотвращения вегетативных реакций - тошноты, головокружения, слюнотечения перед МРТ печени с контрастом допустим легкий завтрак. Кормящие мамы должны заготовить запас молока на 2-3 раза, а излишки сцедить и утилизировать. Усиленный питьевой режим способствует более быстрому выводу красителя из организма.

Препараты, назначенные для длительного лечения, принимают в обычном режиме
Конкретные меры подготовки к МРТ печени расскажет лечащий врач с учетом клинической ситуации. Вам могут быть назначены:
препараты для уменьшения метеоризма и пр.
Очистка кишечника с помощью клизмы может потребоваться пациентам, страдающим хроническими запорами (без рекомендации лечащего врача - не применять).
Возьмите с собой паспорт, полис ОМС/ДМС (при условии оплаты сканирования страховой компанией), выписки из стационара, результаты ранее выполненных КТ, МРТ, ПЭТ, УЗИ и пр. - все, что может помочь в определении диагноза и оценке изменений в динамике.
Как делают МРТ печени
На диагностическую процедуру наденьте просторную одежду без металлических компонентов: мера предотвратит артефакты на снимках и позволит чувствовать себя комфортно
Этапы прохождения магнитно-резонансной томографии стандартны:
Пациент заранее прибывает в клинику, запас времени необходим для заполнения документации, анкетирования для обнаружения противопоказаний, сдачи предметов, содержащих металл, на хранение.
Рентгенлаборант провожает больного в диагностическую комнату, после инструктажа укладывает на стол томографа. Конечности для избежания случайных движений фиксируют мягкими ремнями и валиками. Над животом устанавливают специальную решетку для усиления магнитного поля в области интереса.
При запланированном контрастировании катетеризируют вену, препарат поступает автоматически в определенные фазы исследования. После серии нативных сканирований идет перерыв, ожидание необходимо для поступления хелатированного гадолиния с током крови к органам живота.
После завершения исследования катетер извлекают из вены и накладывают асептическую повязку.
Работу магнитно-резонансного томографа сопровождает технический шум, нивелировать неприятные звуки можно с помощью вкладышей или наушников. Медперсонал наблюдает за ходом диагностики через окно из смежного помещения. При развитии экстраординарных ситуаций (внезапный приступ клаустрофобии, аллергия на контраст, предобморочное состояние и пр.) под рукой у пациента предусмотрена специальная кнопка для связи. Результат МРТ печени можно забрать в течение часа. Пациент получает диск с записью в международном формате dicom и бланк с заключением.
Расшифровка фото-снимков МРТ печени
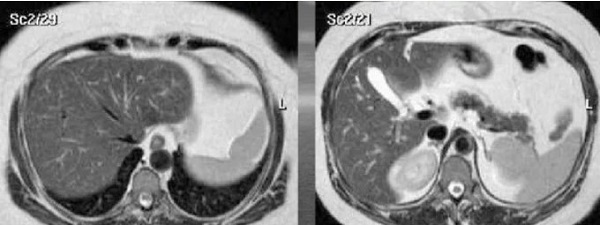
Магнитно-резонансное сканирование органов брюшной полости, норма, при Т2 ВИ печень имеет сигнал низкой интенсивности
Интерпретацией результатов исследования занимается врач лучевой диагностики (рентгенолог), ориентируясь на общепринятые нормы анатомического атласа. Самостоятельная расшифровка МРТ печени недоступна для неподготовленного человека.
Орган имеет двойную систему кровоснабжения. 25% поступает из ветвей печеночной артерии, 75% - из портальной вены. В органе выделяют восемь сегментов, зоны ограничены основными сосудами. Размеры вариативны, связаны с полом, возрастом, индивидуальными особенностями человека.
В отсутствии патологии печень расположена обычно, не увеличена, структура однородна. Диаметр воротной вены соответствует норме, протоки не расширены, без дефектов наполнения.
КТ или МРТ печени: что лучше?
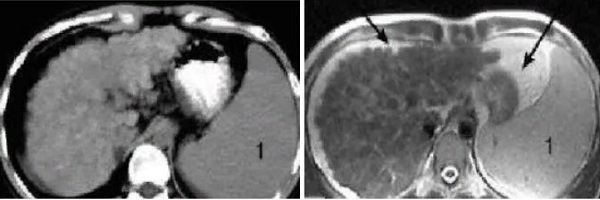
Цирроз печени на компьютерной (слева) и магнитно-резонансной (справа) томографии: множественные полиморфные узлы в паренхиме органа, бугристость контура, 1 - увеличение селезенки, стрелки на МР-скане указывают на скопление свободной жидкости (асцит)
Исследования показывают, что мультипараметрическая МРТ печени с контрастированием превосходит в информативности КТ. Но к выполнению магнитно-резонансной томографии есть ограничения:
имплантированные приборы - водитель ритма, инъектор для подачи лекарств, мио-, нейростимулятор, металлические сосудистые стенты, ортопедические конструкции и пр.;
вес выше 120 кг;
клиническая ситуация, подразумевающая немедленное начало реанимационных мероприятий;
аллергическая реакция на гадолиний в анамнезе (при условии контрастирования);
хроническая болезнь почек со скоростью клубочковой фильтрации менее 30 мл/мин (противопоказание к МРТ с усилителем );
МРТ с контрастом является методом выбора для характеристики неопределенных фокальных поражений печени любого размера, включая менее 1 см в диаметре.
Если необходима оценка всей брюшной полости, области таза, грудной клетки при диагностированной внепеченочной злокачественной опухоли, выполняют усиленную компьютерную томографию. Нативная КТ имеет ограниченную роль в характеристике неопределенных очаговых поражений рассматриваемого органа.

Записаться на МРТ в СПб можно при личном обращении и по телефону
В медицинском центре “Магнит” в Санкт-Петербурге МР-сканирования органов брюшной полости и ретроперитонеального пространства выполняют на оборудовании экспертного класса с мощностью поля 1,5 Тесла (Siemens, Германия). К нам приходят пациенты в самых сложных случаях, и уже в день обращения известен предварительный диагноз. В ночные часы стоимость МРТ печени ниже. Специалисты могут пересмотреть результаты магнитно-резонансного сканирования, выполненного в другой клинике. Услугу “Второе мнение” пациент оплачивает отдельно.
Магнитно-резонансная томография позволяет визуализировать внутренние органы и мягкотканные структуры. Метод задействуют в гастроэнтерологии при недостаточной информативности рутинных исследований (УЗИ, КТ), в рамках подготовки к операциям и контроля эффективности лечения. Процедура имеет особую диагностическую ценность при подозрении на онкологию (первичные новообразования, метастазы), инфекционно-воспалительные процессы, заболевания сосудов. Правильная подготовка к МРТ брюшной полости обеспечивает получение четких снимков желчного пузыря и желчевыводящих протоков, селезенки, почек и других органов. Проведение томографии без определенных предварительных мер чревато появлением артефактов, снижением качества изображений области интереса и возникновением трудностей при расшифровке результатов. Повышается риск ошибок при диагностике патологии и проведении лечения, что может иметь неблагоприятные последствия для больного.
МР-изображение внутренних органов
МРТ брюшной полости: подготовка к исследованию
Магнитно-резонансную томографию проводят по предварительной записи. Исследование можно пройти по собственной инициативе, но предпочтительно наличие назначения врача с указанием целей и типа процедуры (с контрастом или без). Как подготовиться к МРТ брюшной полости, обычно рассказывает персонал диагностического центра во время оформления записи.
Меры накануне сканирования направлены на профилактику скопления газов в кишечнике и подавление перистальтики полых органов, так как эти явления способны снижать информативность снимков.
Подготовка пациента к МРТ брюшной полости начинается за 2-3 дня до исследования. Нужно исключить из рациона тяжело перевариваемые и газообразующие продукты:
соки, ягоды, фрукты;
черный хлеб и сдобу;
Можно есть нежирное мясо и рыбу, яйца, каши, обработанные овощи. В качестве десерта допускается употребление галетного печенья, киселя, желе, яблок, приготовленных в духовке. Из напитков разрешены слабо заваренный чай, несладкий компот.
Накануне МРТ брюшной полости и забрюшинного пространства в качестве подготовки к исследованию важно обеспечить естественное опорожнение кишечника. По согласованию с врачом при затруднениях с дефекацией можно принять слабительное или сделать очистительную клизму.
МР-скан на уровне печени
Чтобы снизить перистальтику желудочно-кишечного тракта (ЖКТ), на процедуру идут на голодный желудок: на протяжении 4 часов перед процедурой нужно воздержаться от еды. Если МРТ назначена на утро, последний прием пищи должен состояться накануне вечером. В случае, когда исследование запланировано на дневное время, допускается легкий завтрак из разрешенных продуктов. При проведении сканирования вечером можно неплотно поесть утром и в обед.
Лицам с имплантатами в теле стоит подготовить документ о совместимости изделия с магнитным полем томографа. Подойдет паспорт на конструкцию или выписка из клиники, где был установлен протез.
На МРТ следует надеть удобные вещи из натуральных тканей (без металлических элементов), свести к минимуму украшения, электронные устройства, предметы, которые тяжело снять самостоятельно. При болях в животе перед процедурой необходимо принять анальгетик.
Активированный уголь перед МРТ брюшной полости
Употребление любых медикаментов перед исследованием нужно согласовать с лечащим врачом. При соблюдении рекомендаций относительно питания обычно не возникает необходимости в дополнительном приеме препаратов.
При склонности к вздутию кишечника подготовка к МРТ органов брюшной полости может подразумевать употребление активированного угля или других средств от метеоризма. Препараты против патологического газообразования принимают по инструкции либо согласно рекомендации врача. Превышать дозу не нужно.
Прием сорбентов на протяжении 2-3 дней до исследования возможен исключительно по назначению доктора. Применение таких препаратов без надобности может спровоцировать запор, что нежелательно перед МРТ.
При избыточной перистальтике кишечника подготовка к томографии брюшной полости включает употребление спазмолитиков по согласованию со специалистом.

МР-изображение органов брюшной полости
Подготовка к МРТ брюшной полости с контрастом
Томографию с усилением назначают для исследования сосудов, диагностики воспалительных заболеваний, выявления и первичной дифференциации опухолей. Процедура подразумевает сканирование дважды — в нативном режиме и после введения в организм препарата гадолиния. Средство редко вызывает побочные реакции и может применяться у пациентов с почечной недостаточностью.
Подготовка к МРТ брюшной полости с контрастом такая же, как для обычной томографии. На протяжении 2-3 дней нужно соблюдать диету и за 4 часа до процедуры воздержаться от приема пищи.
Усилитель способен вызывать вегетативные реакции (головокружение, приливы жара, привкус металла во рту, тошноту). Чтобы свести неприятные ощущения к минимуму, стоит слегка перекусить за 40-45 минут до исследования. Лучше отдать предпочтение небольшому бутерброду, горсти галетного печенья и пр.
Специальная подготовка к МРТ брюшной полости с контрастированием нужна при лактации. Гадолиний попадает в женское молоко. Поэтому до выведения усилителя из организма младенца нельзя прикладывать к груди (6-8 часов). Необходимо запастись сцеженным молоком или приобрести детскую смесь на 2-3 кормления.
Читайте также:

