Есть вакцина без коклюша у
Обновлено: 19.04.2024
Свидетельством важности прививки от коклюша является ее внесение в национальный календарь иммунизации во всех странах мира. Эта инфекция имеет широкое распространение среди детского и взрослого населения. Ее основным симптомом является мучительный приступообразный кашель. Количество таких приступов варьируется в зависимости от тяжести заболевания. При тяжелом течении их количество может достигать 40 раз в сутки.
На пике кашля может быть рвота и остановка дыхания — спазматическое апноэ. Данное состояние развивается у 80 % детей с тяжелым течением болезни и требует незамедлительного оказания медицинской помощи.
Стоимость иммунизации
*Предварительный осмотр оплачивается отдельно.
Заказать звонок
Запись на вакцинацию
На сегодняшний день нет эффективных препаратов, способных купировать приступы, их можно только облегчить. Единственным вариантом защиты людей является прививка от коклюша. Для этого имеются минимум 3 причины:
- Коклюш — это широко распространенная инфекция, которая обладает высокой инфицирующей способностью. Принято считать, что его контагиозность достигает 100 %, то есть если человек встретится с возбудителем, он обязательно заболеет, если у него нет иммунной защиты.
- Иммунитет после перенесенной инфекции или вакцинации сохраняется не более пяти лет, после чего человек опять становится восприимчивым к заболеванию. Поэтому во многих странах в национальный календарь вносят дополнительные прививки — ревакцинацию, которую проводят детям в возрасте 5–6 лет, подросткам и взрослым.
- Тяжелее всего инфекция протекает у младенцев. Но им прививку от коклюша начинают делать только с трехмесячного возраста, до этого времени остается надеяться только на материнский и коллективный иммунитет. Поэтому очень важен охват вакцинацией, чтобы не допустить циркуляцию возбудителя среди населения.
Виды прививок от коклюша и схема вакцинации
Моновакцина от коклюша в нашей стране не применяется. Привиться от этого заболевания можно комбинированными препаратами как отечественного, так и зарубежного производства. Наиболее распространенными вакцинами являются:
- АКДС — позволяет сформировать иммунную защиту против таких инфекций, как коклюш, столбняк и дифтерия. Первую прививку от коклюша делают в три месяца, затем дважды повторяют (в 4,5 и 6 месяцев). Первая ревакцинация — в 18 месяцев. Вторая и последующие ревакцинации осуществляются препаратом без коклюшного компонента АДС-М или импортной вакциной с коклюшным компонентом АДАСЕЛЬ.
- Пентаксим — содержит в своем составе компоненты против пяти возбудителей (коклюш, дифтерия, столбняк, полиомиелит, ХИБ-инфекция). Стандартная схема вакцинации подразумевает трехкратное введение препарата. Первый раз — в возрасте 3 месяца, второй — в 4,5 месяца, третий — в полгода. Ревакцинацию проводят, когда ребенку исполняется полтора года.
- Инфанрикс — импортный аналог вакцины АКДС. Содержит те же компоненты, однако коклюшный компонент является бесклеточным (представлен в виде антигенов к возбудителю). За счет этого развивается меньше нежелательных реакций. Схема вакцинации от коклюша совпадает с прививкой АКДС.
- Инфанрикс Гекса — применяется для вакцинации детей против коклюша, дифтерии, столбняка, полиомиелита, гемофильной инфекции и гепатита В. Содержит ацеллюлярный коклюшный компонент, т. е. малореактогенный, и вакцину от гепатита В.
Согласно исследованиям, и цельноклеточные, и бесклеточные вакцины помогают выработать выраженный иммунитет у привитых. В результате более 85 % людей из этой группы могут избежать болезни. По подсчетам экспертов ВОЗ, в год удается предупредить почти 700 000 смертей от коклюша во всем мире.
В настоящее время активно обсуждается, какая вакцина является более эффективной, — моновалентная или поливалентная. Пока на этот вопрос не получено точного ответа, однако специалисты подчеркивают, что, кроме эффективности, большое значение имеет охват прививками детей раннего возраста. Этот показатель должен составлять не менее 90 %. Только в этом случае можно говорить о том, что риск развития коклюша будет минимальным.
Особенности прививки от коклюша
В мире производятся два типа прививок от коклюша — цельноклеточная и бесклеточная:
- Цельноклеточная — содержит целые коклюшные палочки, которые были предварительно инактивированы, то есть убиты.
- Бесклеточная — содержит только фрагменты коклюшной клетки, которые вызывают специфический иммунный ответ.
Оба типа вакцин обладают достаточной иммуногенностью, но бесклеточная является менее реактогенной, то есть вызывает меньше побочных реакций и осложнений.
Прививка от коклюша входит в состав комплексных детских вакцин, которые содержат компоненты сразу против нескольких инфекций. Обычно это — столбняк и дифтерия, но могут быть и другие варианты.
Для записи нужно взять в поликлинике по месту жительства выписку из карты, где будет указан прививочный статус пациента, а также наличие заболеваний, которые могут служить противопоказанием к вакцинации.
Стоимость прививки от коклюша определяется в зависимости от того, какой препарат будет использоваться для вакцинации. Наши специалисты рекомендуют использовать прививки, содержащие ацеллюлярный противококлюшный компонент, так как это поможет значительно снизить риски побочных реакций.

Беременность – чудесное и одновременно волнительное время в жизни каждой женщины. Все знают, что необходимо бережно относиться к здоровью во время беременности:
- правильное питание
- контроль веса
- отказ от вредных привычек
- приём фолиевой кислоты
- плановые осмотры у врачей
Однако, мало внимания уделяется подготовке к беременности, а именно, к вопросам вакцинации.
Какие прививки необходимо сделать будущей матери?
Краснуха – вирусное заболевание, передающееся воздушно-капельным путём и характеризующееся экзантемой (мелкопятнистой сыпью), увеличением лимфатических узлов, особенно затылочных и заднешейных, умеренной интоксикацией, незначительным катаральным воспалением слизистых оболочек глаз и носа.
Российскую вакцину от краснухи стали массово применять лишь в конце 90-х годов, поэтому сохраняется вероятность, что не все женщины детородного возраста были привиты. Так как заболевание в детском возрасте может протекать легко, то оно не всегда диагностировалось.
Вакцина от краснухи является живой аттенуированной вакциной, поэтому согласно инструкции, к препарату как минимум 1 месяц после вакцинации необходимо предохраняться от беременности.
- Можно найти данные о вакцинации в детском сертификате о прививках.
- Гораздо информативнее будет сдать анализ крови на наличие антител Ig G к вирусу краснухи. Данный анализ можно сдать в любой коммерческой лаборатории (например, в российской EML лаборатории), результат готовится в течение 24 часов. Если показатель высокий, то в ревакцинации в ближайшее время Вы не нуждаетесь.
2. Вакцина от дифтерии, столбняка, коклюша (Адасель)
Согласно Национальному календарю взрослое население должно ревакцинироваться от Дифтерии и Столбняка (АДС-М) 1 раз в 10 лет. Отечественной вакцины для ревакцинации взрослых от коклюша нет. В то время как для ребёнка до 3-х месяцев жизни, коклюш является опасным для жизни заболеванием.
Вакцинация препаратом Адасель во время планирования беременности обеспечит защиту от этих заболеваний не только Вам, но и будущему малышу.
3. Вакцина от гепатита В (Регевак В)
Гепатит В – самое распространённое в мире инфекционное заболевание печени. Оно вызывается вирусом гепатита B, который атакует и поражает орган. Чаще всего протекает скрытно (может не выдавать себя годами) и этим очень опасен.
Для заражения вирусом гепатита B достаточно контакта с ничтожно малым количеством крови больного (укол зараженным шприцем, через зараженную бритву, маникюрные инструменты и др.). Матери-носительницы вируса или больные острым гепатитом В передают вирус своему ребенку в родах, с чем и связана вакцинация против гепатита В в первые 24 часа жизни.
Вакцинация детей массово от гепатита В началась в начале 2000-х, поэтому необходимо также уточнить наличие антител к вирусу.
4. Вакцина от COVID-19 (Спутник V, Спутник Лайт, КовиВак)
Учитывая эпидемиологическую обстановку, возможность вспышки данной инфекции, каждые 6 месяцев показана ревакцинация.
Мы отвечаем на интересующие вас вопросы в специальном разделе! Чаще всего это вопросы индивидуального характера в отношении вакцинации, иммунитета и тому подобного.
Что такое коклюш? Причины возникновения, диагностику и методы лечения разберем в статье доктора Каминской Ольги Николаевны, инфекциониста со стажем в 21 год.
Над статьей доктора Каминской Ольги Николаевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Коклюш (от франц. coqueluche) — острое инфекционное заболевание, вызываемое бактерией Bordetella pertussis. Клинически характеризуется респираторным синдромом (поражением верхних дыхательных путей) с приступообразным кашлем. Имеет характерное название "стодневный кашель", так как симптомы держатся длительно — 3-4 месяца [1] [2] [3] [4] [5] .

Этиология
Вид — Bordetella pertussis
Бактерия представляет собой мелкую палочку с закруглёнными концами. Она неподвижная, хорошо окрашивается анилиновыми красителями (при микроскопии данные красители окрашивают коклюшный микроб в красный цвет ) [6] [7] .
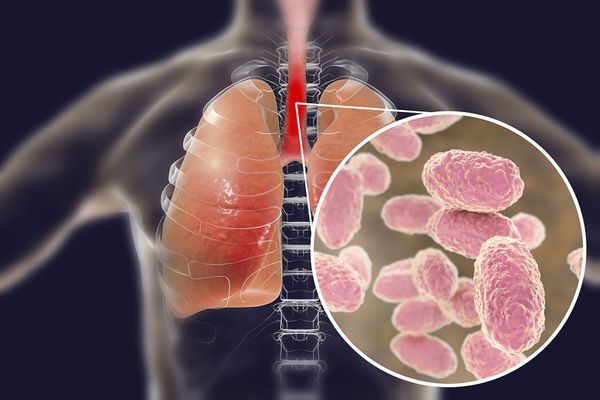
Строение Bordetella pertussis
Возбудитель коклюша (Bordetella pertussis) содержит чужеродные вещества (антигены), которые стимулируют образование в организме антител. Антигены, участвующие в реакции агглютинации (склеивания бактерий антителами) называются агглютиногенами , а антитела вызывающие этот процесс — агглютининами . А гглютиноген иначе называют фактором и обозначают цифрами от 1 до 14. Коклюшная палочка в своём строении имеет несколько таких факторов.
Именно по наличию в организме определённых факторов-агглютиногенов с помощью специальных лабораторных исследований возможно определить принадлежность микроба к данному виду. Схожее строение имеет Bordetella parapertussis, которая вызывает похожее заболевание. Отличие возможно только по лабораторным тестам.
Возбудитель неустойчив во внешней среде, поэтому посев нужно делать сразу после взятия материала. При высушивании, облучении ультрафиолетом, под действием дезинфицирующих веществ бактерия быстро погибает [4] [5] .
Эпидемиология
Заболевание коклюш является антропонозом, т. е. им болеют только люди. Источник инфекции — больные коклюшем, носители. В эпидемиологическом плане наиболее опасны бактериовыделители, которые не имеют жалоб и клинических симптомов, ведут активный образ жизни, но выделяют микроб во внешнюю среду, заражая окружающих.
Для коклюша характерен аэрозольный механизм передачи, т. е. заболевание передается воздушно-капельным путём, особенно часто заражение происходит при близком, семейном контакте. Чаще болеют дети дошкольного возраста.
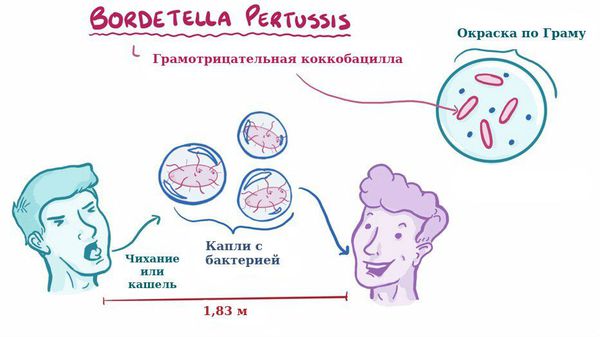
Отмечается высокая восприимчивость к инфекции, индекс контагиозности до 90 %, т. е из 100 человек, которые не болели коклюшем и не прививались, после контакта заболевает до 90 человек. В зимне-весенний период отмечается подъём заболеваемости.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы коклюша
Инкубационный период продолжается до 14 суток. В этот период пациент не предъявляет жалоб, но уже с конца данного периода становится опасен для окружающих, так как начинает выделять коклюшный микроб во внешнюю среду при кашле и чихании. Начало болезни постепенное без лихорадки с умеренно выраженной интоксикацией.
По мере развития заболевания появляются следующие синдромы:
- респираторный (кашель, скудный насморк без гнойного отделяемого);
- интоксикации — выражен умеренно, характеризуется кратковременной невысокой температурой. Высокая температура возможна при развитии осложнений (пневмонии).
Болезнь начинается с появления кашля на фоне слабой интоксикации и насморка. Интенсивность кашля постепенно нарастает, с 10-14 дня кашель становится мучительным, приступообразным с формированием характерных реприз с остановкой дыхания и затруднённым вздохом. Реприза представляет собой кашлевые толчки, сменяющиеся глубоким вдохом по типу "петушиного крика". В приступе кашля у больного синеет лицо, кончик языка при кашле направлен вверх, возможны кровоизлияния в кожу лица и склеры. В одном приступе может быть от 2 до 15 реприз. У детей приступы часто заканчиваются рвотой.
При тяжёлом течении с частотой реприз более 15 в сутки, большой частотой рвоты, связанной с кашлем, отмечается ухудшение физического состояния. Дети до года теряют в весе, начинают отставать в физическом и нервно-психическом развитии, теряют приобретённые навыки: перестают держать головку, переворачиваться, не сидят, хотя до развития заболевания данные навыки присутствовали.

При аускультации (выслушивании дыхания через фонендоскоп) выслушивается жёсткое дыхание, хрипов нет [4] [5] [6] .
Патогенез коклюша
Ворота инфекции — верхние дыхательные пути. Коклюшные палочки прикрепляются к слизистой дыхательных путей, вызывают воспаление без проникновения в кровоток. Коклюшная палочка не имеет факторов агрессии (ферментов), способных растворять клеточные мембраны, сосудистую стенку, поэтому её размножение происходит на поверхности бронха. На месте внедрения увеличивается секреция слизи, реснитчатый эпителий угнетается, формируются очаги некрозов (омертвения). Больше всего процесс затрагивает бронхи и бронхиолы.
В патогенезе судорожных приступов играет роль действие токсина коклюшной палочки. Токсин, попадая в кровоток, вызывает постоянное раздражение рецепторов бронхов, что приводит к перевозбуждению дыхательного центра. Также приступ может быть спровоцирован неинфекционными факторами, например холодным воздухом.
После перенесённого коклюша и вакцинации пожизненного иммунитета не формируется, он сохраняется до 5-6 лет, в дальнейшем возможны повторные заболевания.
Около 5 % случаев коклюша приходится на взрослых. Последние исследования показывают увеличение доли школьников среди заболевших коклюшем, что подтверждается результатами обследования длительно-кашляющих подростков на коклюш [4] [5] [6] [9] .
Классификация и стадии развития коклюша
Критерии тяжести протекания коклюша :
- лёгкая форма (до 15 реприз в сутки);
- средне-тяжёлая (15-25 реприз в сутки);
- тяжёлая (более 25 реприз в сутки) [7] .
По форме:
- Типичная форма коклюша — характерно наличие приступообразного кашля, этапность появления симптомов.
- Атипичная форма коклюша — характеризуется нетипичным покашливанием, отсутствием последовательной смены периодов болезни. Длительность кашля составляет до 50 дней, в среднем около 30 дней. Кашель носит сухой, навязчивый характер, наблюдается напряжение лица, чаще ночью с усилением на второй неделе от начала болезни. Иногда удаётся наблюдать появление единичных типичных приступов кашля при волнении ребёнка, во время еды или в связи с наслоением респираторной вирусной инфекции. Для этой формы характерно редкое повышение температуры и слабая выраженность катарального синдрома (воспаления) слизистых носа и зева [1][2][5][7] .
Клинические периоды (стадии) коклюша:
- Инкубационный период (3-14 дней) — симптомы не проявляются, пациент не предъявляет жалоб .
- Катаральный период (10-13 дней) — наблюдается клиническая картина, характерная для множества простудных заболеваний .
- Пароксизмальный, или спазматический период (1-6 недель) — проявления становятся более выраженными, пациента беспокоит мучительный приступообразный кашель.
- Период обратного развития, или реконвалесценции — приступы кашля становятся редкими , улучшается общее состояние. Этот период, в свою очередь, делят на ранний (развивается через 2-8 недель от начала клинических проявлений) и поздний (спустя 2-6 месяцев) [12] .
Осложнения коклюша
Наиболее частым осложнением является пневмония, которая может быть вызвана самой коклюшной палочкой или быть вторичной из-за активизации микрофлоры бронха.
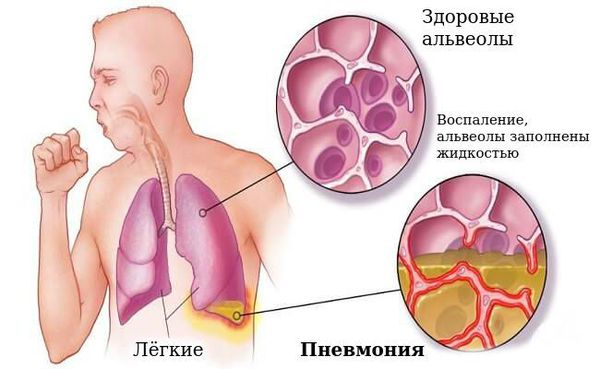
В период спазматического кашля возможны: остановка дыхания, ателектазы (спадение доли лёгкого), пупочная и паховая грыжи, энцефалопатия (нарушение поведения, расстройство внимания, у детей до года отставание в психомоторном развитии, беспокойный сон, раздражительность).
Данные осложнения чаще развиваются у грудных детей. У взрослых осложнения встречаются редко [5] [7] [9] .
Диагностика коклюша
К какому врачу обратиться при коклюше
При подозрении на коклюш следует обратиться к врачу-инфекционисту.
Лабораторная диагностика коклюша
К методам лабораторной диагностики относятся:
- Клинический анализ крови: при коклюше наблюдается лимфоцитарный лейкоцитоз, СОЭ (скорость оседания эритроцитов) повышена или в норме.
- Бактериальный посев с носоглотки (мазок) на коклюш.
- ПЦР диагностика (мазок с носоглотки).
- ИФА (иммуноферментный анализ) крови с определением маркеров проникновения инфекции — антител IgG и IgM, IgА к Bordetella pertussis. Исследование проводится двукратно с интервалом 10-14 дней, оценивается нарастание антител IgG (отвечают за устойчивый иммунитет к инфекции) в четыре раза в динамике. Наличие в крови IgM (первый ответ на инфекцию), IgА (обеспечивают местную защиту на уровне слизистых оболочек) к Bordetella pertussis является подтверждением диагноза [5][7][8][10] .
Дифференциальная диагностика
Длительный кашель может указывать не только на инфекционные заболевания, но и на патологии ЖКТ и других систем.
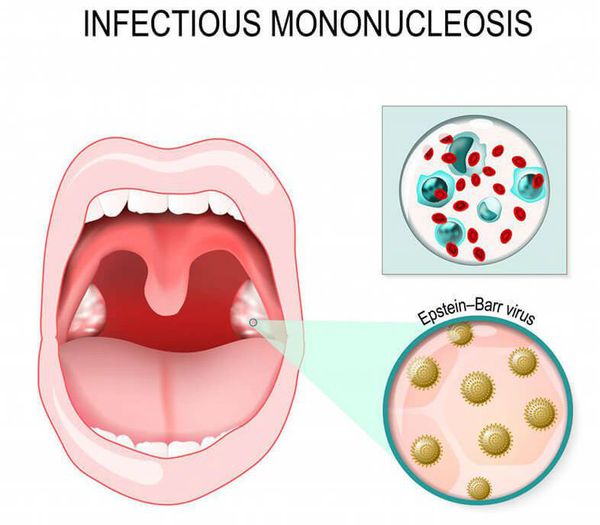
Инфекционный мононуклеоз может характеризоваться длительным кашлем из-за увеличения всех групп лимфоузлов, в том числе расположенных около бронха. Возникает синдром сдавления бронха, что вызывает длительный сухой кашель. Отличительная особенность — высокая и длительная лихорадка, кашель протекает без реприз. Диагноз подтверждается результатами обследования крови: в клиническом анализе крови на фоне повышения общего числа лейкоцитов с преобладанием лимфоцитов определяются специфичные клетки — мононуклеары, при серологическом исследовании крови определяются антитела класса IgM к вирусу Эбштейна — Барр.
Паракоклюш — заболевание, клинически не отличимое от коклюша. Вызывается схожей бактерией Bordetella parapertussis. Диагностика совпадает с таковой при коклюше. Возможно только лабораторное подтверждение: выделение Bordetella parapertussis при бактериологическом посеве со слизистой носоглотки, при ПЦР-исследовании, нарастание титров антител к Bordetella parapertussis при обследовании крови метом ИФА.
Туберкулёз — заражение туберкулёзной палочкой приводит к состоянию, для которого характерно поражение внутригрудных лимфоузлов (чаще у детей), лёгких (чаще у взрослых). В клинике преобладает длительный, навязчивый кашель, интоксикация, снижение массы тела. Репризы не характерны, необходимо дообследование у фтизиатра для исключения туберкулёза. Для уточнения диагноза применяют рентгенологические методы исследования лёгких, мультиспиральную компьютерную томографию (МСКТ) грудной клетки, учёт реакций туберкулиновых проб (реакция Манту, Диаскинтест), бактериологические методы исследования (посев мокроты на туберкулёзную палочку).
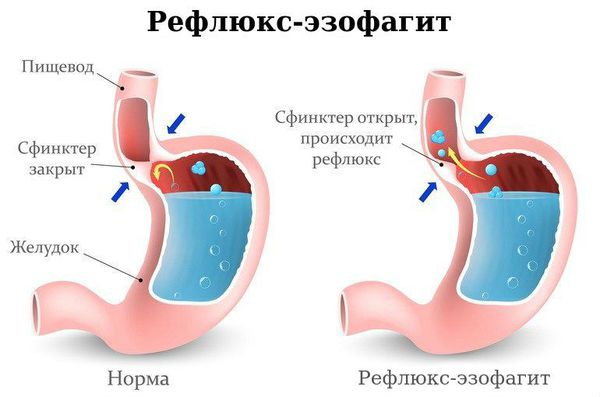
Рефлюкс-эзофагит — при данном состоянии возникает заброс кислого содержимого желудка в пищевод. Из-за близкого расположения пищевода и бронхов происходит раздражение последних и в клинике появляется кашель. Характерно появление кашля в положении лёжа, ночной кашель преобладает над дневным. Диагноз подтверждается проведением ультразвукового исследования желудка. Лечение рефлюкс-эзофагита проводит врач-гастроэнтеролог [5] [7] .
Дополнительные методы обследования: на рентгенограмме органов грудной клетки при неосложнённом коклюше отмечаются признаки усиления лёгочного рисунка: из-за отёка и воспаления на рентгеновском снимке тень лёгкого более выражена.
Лечение коклюша
В домашних условиях осуществляется лечение лёгких форм при условии отсутствия в семье непривитых детей.
Нужен ли постельный режим пациенту с коклюшем
Режим — домашний, постельный режим по самочувствию.
Когда необходимо лечение в стационаре
Тяжёлые формы подлежат госпитализации в инфекционный стационар. Показания для госпитализации: остановка дыхания, более 10 реприз в день, возраст до двух лет.
Диета при коклюше и общие рекомендации
Диета при коклюше — общий стол. Общие рекомендации: увлажнение воздуха (снижает раздражение рецепторов бронхов, уменьшает частоту реприз), витаминотерапия, исключение пассивного курения, проветривание и влажная уборка помещения.
Какие медикаменты и физиотерапевтические процедуры помогут при коклюше
В катаральный период показано применение антибактериальной терапии. Коклюшный микроб чувствителен к макропенам (азитромицин) и защищённым аминопенициллинам (амоксициллина клавуанат). В период спазматического кашля антибиотики малоэффективны, так как в этот период микроба уже нет в организме человека, клиника развивается на основании уже выделенного токсина.
Показаны ингаляции через небулайзер с гормонами (будесонид) [5] [6] [7] .

Как облегчить кашель при коклюше. Симптоматическая терапия
Облегчить кашель помогут препараты на основе кодеина или либексина, насморк — сосудосуживающие препараты в каплях или спрее.
Народные методы лечения коклюша
Народные методы не имеют доказанной эффективности, поэтому применение их может нанести вред здоровью. Отсутствие своевременного адекватного лечения коклюша, особенно у маленьких детей, опасно осложнениями — пневмонией и остановкой дыхания.
Прогноз. Профилактика
Прогноз обычно благоприятный. Симптомы коклюша нарастают в течение месяца, стихают за 2-4 месяца. Рецидивы связаны с наслоением ОРЗ, так как снова возникает раздражение слизистой бронха, усиливается кашель, учащаются репризы. На фоне лечения ОРЗ симптомы коклюша угасают.
Вакцинация против коклюша
Основным профилактическим мероприятием является вакцинация. Вакцинация позволяет сформировать иммунитет к коклюшу после введения в организм специальных иммунобиологических препаратов. Современные вакцины против коклюша входят в состав комплексных вакцин отечественного и зарубежного производства. В состав комплексных вакцин кроме коклюшного компонента может входить дифтерийный и столбнячный анатоксин, вакцина против гепатита В, гемофильной инфекции и полиомиелита (таблица 1).
В соответствии с Национальным календарём профилактических прививок вакцинация показана детям с трёх месяцев жизни. Курс прививок в первый год состоит из трёх вакцинаций с интервалом 45 дней. Дальнейшие прививки проводят на втором году жизни (через год от последней вакцинации). Вакцинацию против коклюша можно сочетать с другими прививками Национального календаря прививок: грипп, пневмококковая инфекция. Все вакцины, содержащие коклюшный компонент, взаимозаменяемы.
Таблица 1. Компоненты комплексных вакцин для профилактики коклюша
Комплексные вакцины имеют ограничение применения по возрасту пациента (таблица 2). У детей вакцинация от коклюша возможна до 4-6 лет. Длительность иммунного ответа после вакцинации составляет до 5-6 лет.
Адасель — комбинированная вакцина для профилактики дифтерии (на основе уменьшенного содержания антигена), столбняка, коклюша (бесклеточная). Применяется для активной иммунизации организма человека против столбняка, дифтерии и коклюша.
Общее описание
Адасель — комбинированная вакцина для профилактики дифтерии (на основе уменьшенного содержания антигена), столбняка, коклюша (бесклеточная). Применяется для активной иммунизации организма человека против столбняка, дифтерии и коклюша.
Столбняк передается через порезы и раны. Заражение дифтерией и коклюшем происходит от человека.
Действие вакцины Adacel подвергает человека воздействию небольшой дозы этих бактерий или белка, выделенного из бактерий. Это заставляет организм приобретать иммунитет к этим болезням. Вакцина не лечит активную инфекцию у зараженного человека, она обеспечивает защиту организма от заражения.
Производитель
Санофи Пастер Лимитед (Sanofi Pasteur)
Страна происхождения
Торонто, Онтарио, Канада
Лекарственная форма
Суспензия для внутримышечного введения 0,5 мл – 1 доза в стеклянном флаконе. Жидкая вакцина, которую вводят в мышцу. Разовая доза составляет 0,5 мл.
Состав
ADACEL® — столбнячный анатоксин, вакцина против дифтерийного анатоксина и бесклеточная вакцина против коклюша (адсорбированная) представляет собой стерильную однородную мутную белую суспензию анатоксинов столбняка и дифтерии, адсорбированных отдельно на фосфате алюминия, в сочетании с бесклеточной коклюшной вакциной. Она суспендирована в воде для инъекций. Бесклеточная коклюшная вакцина состоит из 5 очищенных коклюшных антигенов (PT, FHA, PRN и FIM).
Каждая доза ADACEL® 0,5 мл содержит: столбнячный анатоксин, дифтерийный анатоксин, коклюшный анатоксин, нитчатый гемагглютинин, пертактин и фимбрии типы 2 и 3.
Фосфат алюминия, 2-феноксиэтанол. Остаточный формальдегид и глутаральдегид присутствуют в следовых количествах.
Описание
C. diphtheriae выращивают в модифицированной питательной среде Мюллера. После очистки, фракционирования сульфатом аммония, токсин дифтерии детоксифицируется формальдегидом и подвергается диафильтрации.
C. tetani выращивают на модифицированной казаминовой кислотной среде Мюллера-Миллера. Столбнячный токсин детоксифицируется формальдегидом и очищается сульфатом аммония, проходит процесс фракционирования и диафильтрации. Анатоксины дифтерии и столбняка адсорбируются на фосфате алюминия.
5 компонентов бесклеточной коклюшной вакцины получают из культур B. pertussis, выращенных в среде Stainer-Scholte, модифицированной добавлением казаминокислот и диметил-бетациклодекстрина.
Особые условия
Если у вас или вашего ребенка есть одно из следующих состояний, поговорите со своим лечащим врачом или медсестрой перед тем, как получать дозу ADACEL®:
- Высокая температура или серьезное заболевание. Необходимо отложить вакцинацию, пока человеку не станет лучше;
- Аллергия на любой компонент вакцины или содержимое суспензии;
- Серьезное неблагоприятное событие для нервной системы после предыдущей вакцинации против столбняка.
- Прогрессирующее расстройство нервной системы или неконтролируемая эпилепсия. Вакцинация может рассматриваться только после того, как лечение было пройдено, и состояние стабилизировалось;
- Беременные или кормящие матери. Это важно, что вы понимаете риски и преимущества вакцинации. ADACEL® следует назначать беременной женщине только в том случае, если это явно необходимо. Расскажите человеку, делающему вам инъекцию, если вы беременные или кормящие грудью;
- Ослабленная иммунная система. Вакцина может предоставить вам более низкий уровень защиты, чем это действительно для людей со здоровой иммунной системой;
- В случае нарушения свертываемости крови или приема препаратов для разжижения крови.
Лекарственное взаимодействие
Не смешивайте ADACEL® с остальными вакцинами или лекарствами в одном шприце.
ADACEL® можно вводить одновременно, но отдельно с:
- инактивированной вакциной против гриппа;
- вакциной от гепатита B.
Показания
ADACEL® производит достаточное количество антител для защиты организма против этих 3 болезней: столбняка, дифтерии и коклюша. Она используется для защиты организма от этих болезней. Однако, как и все вакцины, 100% защита не может быть гарантирована.
ADACEL® заставляет ваше тело вырабатывать собственные антитела, обеспечивая естественную защиту от столбняка, дифтерии и коклюша. После того, как вы получите вакцину, ваше тело начинает вырабатывать вещества, называемые антителами. Они помогают вашему телу бороться с болезнью. Если вакцинированный человек вступает в контакт с одним из микробов, вызывающих эти заболевания, выработанный иммунитет обычно готов разрушить его.
Противопоказания
Не давайте ADACEL®:
- лицам, которые страдают тяжелой аллергией;
- к любому ингредиенту в вакцине и ее контейнере;
- у кого была тяжелая аллергическая реакция после получения вакцины, содержащей аналогичные ингредиенты;
- лицам с тяжелым расстройством нервной системы в течение 7 дней после перенесенного коклюша после вакцины.
Побочные действия
Вакцина, как и любое лекарство, может вызвать серьезные проблемы, такие как сильные аллергические реакции. Риск ADACEL® причинение серьезного вреда чрезвычайно небольшой. Небольшие риски, связанные с ADACEL®, следующие:
- Легкие побочные эффекты, такие как покраснение, отек или боль в месте инъекции;
- Пациенты могут чувствовать усталость или головную боль, общую боль в теле;
- Болезненность или опухшие суставы;
- Эти побочные эффекты обычно проходят в течение нескольких дней.
Они намного меньше, чем риски, связанные с получением болезни.
Аналоги
Стоимость иммунизации
| Иммунопрофилактика | Против инфекций | Цена |
| Адасель (Канада) | дифтерия, столбняк, коклюш | 4 000 руб. |
Правильное использование данной вакцины:
Для лиц возрастом от 4 лет – рекомендуемая доза – 0,5 мл.
Вакцинация должна производиться в мышцу, желательно в дельтовидной (плечевой) области.
В случае передозировки обратитесь в медицинское учреждение.
Не применимо к этой вакцине.
Как хранить
Храните вакцину в холодильнике при температуре от 2° до 8° C (от 35 ° до 46 ° F). Без заморозки. Выбросьте продукт, если он подвергся замерзанию.
Читайте также:

