Физиотерапия при хронических гепатитах
Обновлено: 19.04.2024
Хронический гепатит - заболевание печени воспалительно-дистрофического характера. Этиологическим фактором чаще всего являются вирусы гепатита А, В и С, а также другие возбу дители инфекционных заболеваний. Имеет значение токсическое и токсико-аллергическое поражение печени при промышленных, бытовых, лекарственных хронических интоксикациях (свинец, алкоголь, наркотики, аминовазин, атофан, изониозид, метилдофа и др.). Хронические воспалительные заболевания желчного пузыря, желчных протоков, ЖКТ, общие хронические инфекции, системные заболевания соединительной ткани могут вызвать вторичные или реактивные гепатиты.
Заболевание может протекать малоактивно (персистирующий гепатит), бессимптомно, при нормальных лабораторных показателях (печеночных пробах), или активно с выраженной клинической симптоматикой, положительными печеночными пробами и другими лабораторными показателями.
Рекомендуют в комплексное лечение больных хроническим гепатитом включать практически все виды физиотерапии и грязелечение. Практические врачи, как правило, физические методы лечения не назначают больному вообще. Подход к назначению физических методов должен быть осторожным. При активном гепатите физиотерапия противопоказана. При небольшой степени активности с умеренно выраженными нарушениями функции печени можно применить только некоторые физические факторы: импульсную магнитотерапию, лазерную терапию, КВЧ в биорезонансных режимах воздействия. Более широко назначают физиотерапию при вторичных гепатитах во время обострения заболевания.
При хроническом активном гепатите с незначительным нарушением функции печени назначается:
При хроническом малоактивном (персестирующем) гепатите кроме вышеперечисленных методов назначают электрофорез витамина В, В6, В12, аскорбиновой кислоты на область печени. Сила тока 5-8 мА. Продолжительность 15-20 мин. ежедневно. Курс лечения 10-12 процедур.
При вторичном гепатите (на фоне холецистита, холангита, гастродуоденита) кроме перечисленных выше методов назначают:
Электрофорез магния, папаверина, тримекаина на область печени. Сила тока 5-8 мА. Продолжительность воздействия 15-20 мин. ежедневно. Курс лечения 10 процедур.
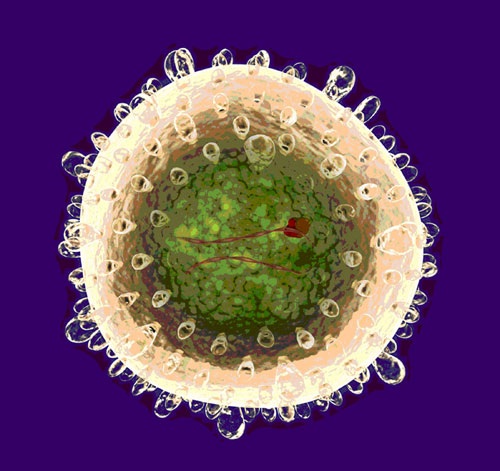
Наиболее частой причиной ХГ являются: перенесенные вирусные гепатиты В, С, Д, реже – алкоголизм, отравления химическими и лекарственными веществами, хронические инфекционные заболевания (туберкулез, бруцеллез и др.). Распространение вирусного гепатита на планете постепенно приобретает характер средневековой эпидемии.
По данным Всемирной Организации Здравоохранения (ВОЗ) каждый третий житель планеты заражен этим коварным вирусом. Нередко данная патология переходит в цирроз, рак печени и приводит к инвалидизации и смертельному исходу. Согласно прогнозам ВОЗ, в ближайшие 10-20 лет число больных циррозом печени может увеличится на 60%, раком печени на 68% и в 2 раза возрастет смертность от других заболеваний печени. В связи с этим реабилитация больных с ХГ является актуальной проблемой современной медицины.
Клиническая картина при доброкачественном течении ХГ скудная, длительное время заболевание протекает бессимптомно, отличаясь лишь небольшим увеличением печени (без нарушения ее функции), болями в правом подреберье, непереносимостью жирной пищи.
При длительном течении заболевания, отсутствии надлежащего лечения, при нарушении диеты, режима дня, отсутствия самодисциплины и ответственности больного за свое здоровье или родителей за здоровье ребенка, симптомы заболевания нарастают, появляются желтуха (которая наблюдается у 50% больных), нарушаются функции печени, увеличиваются размеры печени (почти у всех больных), начинают беспокоить интенсивные боли в правом подреберье, кожный зуд, тошнота, метеоризм, диспепсические явления, может повышаться температура, при этом клетки печени постепенно заменяются соединительной тканью, печень сморщивается и развивается цирроз печени. Отсутствие лечения при хроническом гепатите особенно опасно.
Реабилитация при хроническом гепатите должна быть комплексной:
- Рациональный двигательный режим - пациентам с ХГ запрещаются большие физические нагрузки, бег, прыжки, поднятие тяжестей и занятия спортом, стрессогенные увлечения.
- Диета - стол №5, который исключает продукты и блюда, усиливающие желчеотделение, секреторную функцию желудка, поджелудочной железы, богатые холестерином, разрушающие печень – острое, жареное, копчености, жирные сорта мяса, сало, маринованные овощи и фрукты, соленая рыба, консервы,яйца, сливки, острые сыры, бобовые, чеснок, редька, редис, кофе, соусы и пряности – горчица, хрен, перец, кетчуп, газированные холодные и алкогольные напитки.
Разрешаются: сливочное и растительное масла, вегетарианские и молочные супы, мясо и рыба нежирных сортов, диетические колбасы, говяжьи сосиски, творог обезжиренный, кефир,простокваша, молоко, белковый омлет из яиц, свежие – огурцы, капуста, помидоры, морковь, в отварном – цветная капуста, кабачки, зеленый горошек, картофель, лук, не кислые фрукты и соки. Рацион питания должен быть сбалансированным и полноценным. Блюда должны употребляться в отварном, запеченном, тушённом виде или приготовленные на пару. Питаться рекомендуется 5-6 раз в сутки.
- Прием минеральных вод - проводится в щадящем режиме. Рекомендуются воды малой минерализации с наличием ионов гидрокарбоната, хлора, натрия и кальция(Боржоми, Поляна Квасова, Ессентуки, Нафтуся, Нарзан, рапа курорта Моршин) по100 мл 2-3 раза в день за 30 минут до еды. Воды пьют теплыми (40С). Курс лечения – не менее 1 месяца.
- Климатолечение - пребывание на свежем воздухе от 2-7 час. в сутки, послеобеденный сон, солнечные ванны при комнатной температуре 20-22 0 Спри обнажении больного до пояса.
- Лечебная физкультура и лечебный массаж.
- Медикаментозное лечение - витаминные комплексы, гепатопротекторы – средства, положительно влияющие на функцию печени, фитотерапия и др.
- Физиотерапия – лазерная терапия (ЛТ) , микроволновая терапия, электрофорез с магнием и кальцием, магнитотерапия, диадинамические и синусоидальные модулированные токи, индуктотермия, общие ванны, сульфидные, родоновые, грязевые или парафино-озокеритовые аппликации на область печени, бальнео лечение и др. Все физиотерапевтические процедуры должны проводиться по щадящим методикам.
Основная задача физиотерапии:
- оказать противовоспалительное, обезболивающее, рассасывающее действие
- ускорить кровоток в очаге воспаления
- улучшить питание в печеночной ткани и усилить выделение желчи в кишечник
- предупредить развитие цирроза печени
Все эти задачи способна выполнить лазерная терапия !
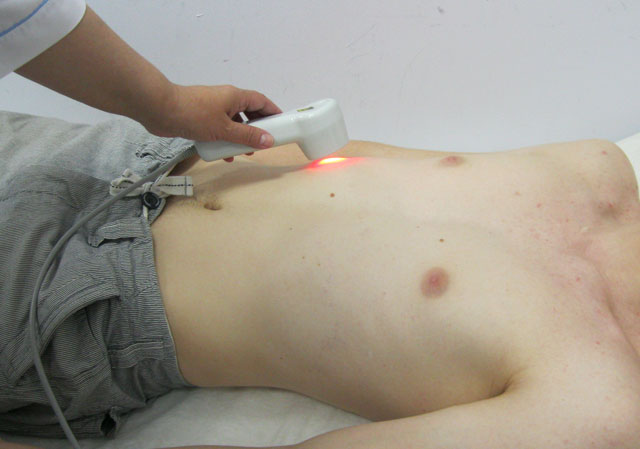
На сегодняшний день, лазерная терапия – современный, высокоэффективный метод лечения, профилактики и реабилитации широкого круга заболеваний, в том числе и хронического гепатита. Уникально, что лазерная терапия позволяет выполнить главный принцип реабилитации больных с хроническим гепатитом - ограничение или снижение медикаментозной нагрузки на печень, в связи со снижением в ней активности основных метаболических систем.
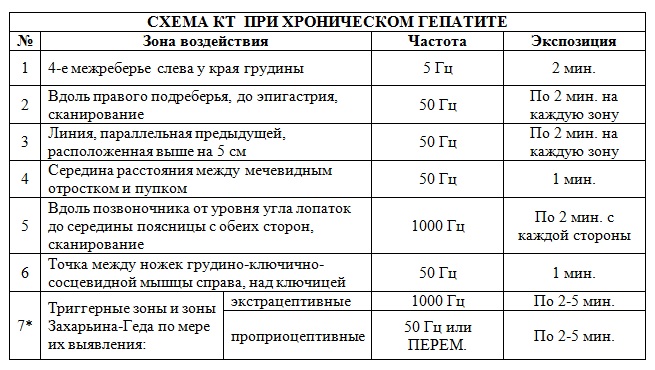
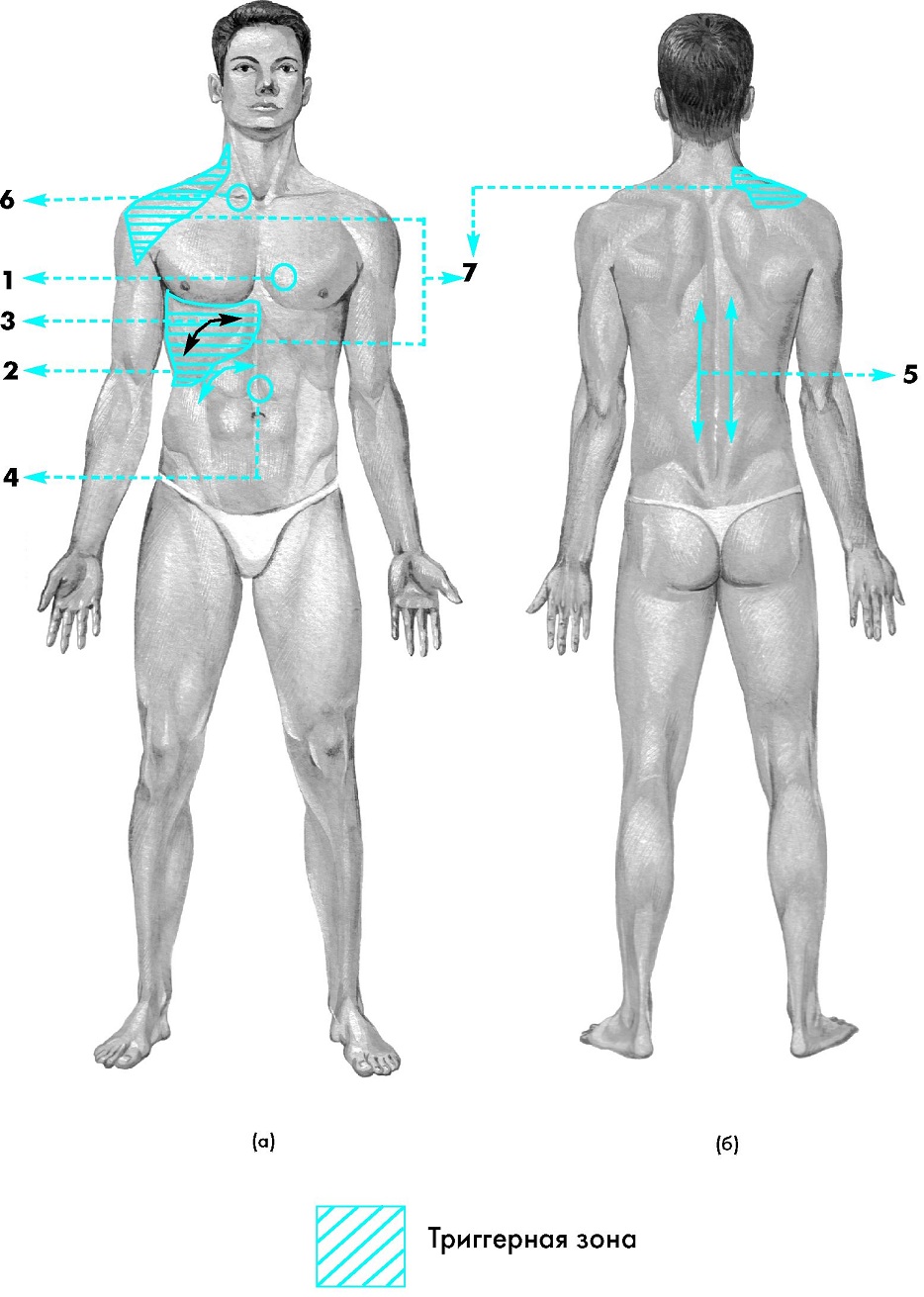
Курс лазерной терапии рекомендуется проводить аппаратом РИКТА-04/4. Предварительно на панели аппарата выставляется мощность лазерного и инфракрасного воздействия 25% (0,25).
Курс лазерной терапии состоит из 15 процедур, которые проводятся ежедневно или через день, желательно в одно и тоже время.
Для контроля, до и после курса лазерной терапии необходимо провести общий и биохимический анализы крови, получить консультацию гепатолога.
В течение полугода рекомендуется провести 2-3 курса лазерной терапии с интервалом в 3-4 недели.
Советы врача:
Обязательно применяйте лазерную терапию и помните,что режим и диета - ведущие факторы в реабилитации при хроническом гепатите.
Не забывайте, что высокая двигательная активность может ухудшить состояние больных с хроническим гепатитом.
Чрезвычайную опасность для больных с хроническим гепатитом представляют: ушибы живота, избыточная инсоляция, переезды, связанные с быстрой акклиматизацией.
При минимальной и средней активности процесса ребенку, страдающему хроническим гепатитом, разрешается посещать детское учреждение, но рекомендуется избегать физических перегрузок.
Берегите свое здоровье!







Хотя заболевания печени не ограничиваются исключительно вирусными гепатитами, рассматривать мы будем преимущественно их. Так как поражающее действия, последствия для печени и здоровья наиболее серьёзные после перенесённых вирусных гепатитов. Лечение, а также реабилитация больных с вирусными гепатитами зависит от вида и формы заболевания.
Основные формы вирусных гепатитов:
Также есть другие формы вирусных гепатитов — Д и Е, но они встречаются гораздо реже.

Лечение вирусных гепатитов
Несмотря на успехи гепатологии, молекулярной биологии и генетики, заболеваемость вирусными гепатитами в мире не снижается. А с учётом специфического подхода к лечению затруднительно проконтролировать все этапы лечения и реабилитации. Все больные, кроме заражённых гепатитом А нуждаются в стационарном лечении.
Препарат выбора при гепатитах В и С — интерферон. При гепатите В показана расширенная противовирусная терапия. В зависимости от формы и клинических проявлений добавляют ламивудин, фамцыкловир, адеовир. При вирусном гепатите С курс интерферонотерапии составляет от 3 до 12 месяцев, в зависимости от формы и вирусной нагрузки на печень.
При этом отсутствие этиотропной терапии, недостаточная эффективность применяемых методов приводит к необходимости поиска новых, немедикаментозных средств, способных уменьшить тяжесть поражения печени, а также частоту последствий. Для решения этих задач целесообразно применение малых доз физических факторов, способствующих стимулированию собственных средств физиологической защиты. Комплекс реабилитации больных, перенёсших вирусный гепатит включает в себя диетотерапию, питьевые минеральные воды, бальнеотерапию, грязелечение, аппаратную физиотерапию, ЛФК и лечебный массаж. Рассмотрим эти методы более детально по отдельности.
Диетотерапия и питьевые минеральные воды
Больным вирусными гепатитами рекомендуют диетический стол №5. Он предусматривает повышенное количество белка, механически и химически щадящую пищу c ограничением жиров. Разрешаются белые сухари, сухое печенье, свежие молочнокислые продукты, творог, растительное масло, вегетарианские супы. Рекомендуется дробное питание — есть 4 — 5 раз в день, но меньшими порциями. Все мясные, рыбные блюда готовятся только в паровом режиме. Также должно быть ограничено количество соли — не больше 1/4 чайной ложки на весь день.
Питьевые минеральные воды способствуют нормализации работы желудочно-кишечного тракта. После приёма усиливаются местные компенсаторные процессы, нормализуется моторика, уменьшается закисление желудочного содержимого, стимулируются процессы желчеобразования и желчеотделения.
Наиболее эффективен приём тёплых минеральных вод, напрямую из источника. Рекомендуют сла́бо и среднеминерализованные воды — углекислые, гидрокарбонатные, сульфатные, хлоридные. Принимают воду 2-4 раза в день, по 150–200 мл за один приём. С целью снижения спазма воду подогревают до 40 — 44 градусов. Курс питьевого лечения до 24 дней.
Бальнеотерапия
Наружное применение минеральных вод также является важной частью восстановительного лечения. Ванны включают в лечебный комплекс в период нестойкой или длительной ремиссии, при отсутствии клинических проявлений, или их слабой выраженности.Рекомендуют несколько видов минеральных ванн.
Радоновые ванны
Температура ванн 36–37 градусов, продолжительностью 8–10 минут, 3 раза в неделю, курсом лечения до 10 процедур. Под влиянием радона улучшаются обменные, восстановительные процессы, уменьшается воспаление в печени. Также есть положительный опыт применения воздушных радоновых ванн.
Хлоридные натриевые ванны
Назначают небольшой минерализации и средней температуры. Оказывают влияние на процесс биосинтеза, вызывают возбуждающую реакцию в рецепторах, способствуя усилению процессов возбуждения и торможения. Также вызывают иммунологическую перестройку в организме, изменяют кровообращение в печени, обменные процессы в тканях.
Йодобромные ванны
Оказывают мягкое влияние на физиологические системы организма, способствуют активации восстановительных реакций в печени. Показаны пациентам, перенесшим гепатит с сопутствующими заболеваниями.
Одно из ведущих мест среди методов курортной терапии занимает грязелечение. Грязевые аппликации улучшают функциональное состояние печени, оказывают противоболевое, противовоспалительное действие, повышают иммунитет. Применяют грязевые аппликации по щадящей методике в период длительной ремиссии. Аппликации температурой 38 — 44 градусов накладывают на правое подреберье и область печени спереди, а так же на нижнегрудной отдел позвоночника сзади. Длительность процедуры 15–20 минут, курс лечения 10 — 12 процедур.
Методы аппаратной физиотерапии
Хороший результат показал электрофорез, сочетаемый с описанным выше грязелечением. Для гальванизации используют иловую, торфяную, сапропелевую грязь, которую в виде лепешек в марлевых мешочках накладывают на область печени симметрично спереди и сзади. Температура грязи составляет 38 — 42 градуса, плотность гальванического тока 0,05 — 0,08 Ма, продолжительность процедуры 20 минут. Все эффекты, достигаемые грязелечением значительно усиливаются и дают положительный результат.
Так же хорошие результаты отмечены при использовании низкоинтенсивного лазерного излучения. Оно обладает выраженным противовоспалительным действием, восстановительным действием, активизирует гемодинамику печени, а так же окислительно-восстановительные процессы. В результате осуществляется анальгезирующий, противоотёчный, десенсибилизирующий и иммунокоригирующий эффекты.
Ещё при хронических воспалительных заболеваниях печени используют электромагнитные волны дециметрового диапазона — ДМВ. Лечебный эффект ДМВ осуществляется за счет выраженного противовоспалительного и иммуномодулирующего действия. При воздействии на проекцию печени энергия микроволн преобразуется в тепловую. Она, в свою очередь, усиливает обменные процессы, способствует расширению кровеносных сосудов, увеличению гемодинамики. Это приводит к снижению гипоксии в тканях, улучшению обменных процессов в печени. Также хороший эффект за счет теплового воздействия оказывает ЭП УВЧ.
Синусоидальные модулированные токи (СМТ) оказывают положительный лечебный эффект, оказывая анальгезирующее, противовоспалительное, трофическое действие. Электроды помещают продольно — спереди на область правого подреберья, сзади на уровне 11 — 12 ребра. Длительность импульса составляет 5 секунд, на курс лечение до 10 -12 процедур.

Дополнительные методы восстановления и нормализации общего состояния
Так же ряд методик (как аппаратной физиотерапии и не только) применяются не только на этапе активного лечения, а после него. Нормализация общего состояния и восстановления здоровья в целом-не менее значимый этап в лечении вирусных гепатитов.
Один из таких методов — эндоназальный электрофорез иммуномодуляторов. Через слизистую оболочку носа иммуномодуляторы гораздо быстрее попадают в кровоток, увеличивая функциональную активность Т-лимфоцитов и макрофагов. Процедуру проводят с использованием 0,91% раствора тимогена или тималина. Сила тока -1-2 Ма, 10-15 минут ежедневно, курс лечения до 12 процедур.
При наличии оборудования показано проведение оксигенобаротерапии. В барокамере пациент вдыхает воздушную смесь с повышенным парциальным давлением кислорода, изменяется кислородная ёмкость в крови, тем самым улучшая кровоснабжение печени.
Физическая активность и реабилитация после выписки из стационара
После выписки из стационара целесообразно продолжать занятия лечебной физкультурой. Основной упор необходимо делать на дыхательные упражнения. Дыхание должно быть свободным, с акцентом на удлинение вдоха. Выработка углублённого диафрагмального дыхания оказывает своеобразное и массирующее действие на печень, что способствует усилению кровотока в ней, и соответственно обменных процессов. Двигательный режим должен быть более щадящим — лёгкие упражнения, прогулки.
Массаж необходимо назначать с учётом клинических особенностей перенесённого гепатита. Для нормализации и улучшения общего состояния применяется классический массаж. Учитывая характер заболевание в неострый период можно проводить массаж эпигастральной области по щадящей методике. Новым методом в восстановлении больных, перенесших гепатит, является криомассаж и криотерапия. Криомассаж, за счет эндогенного тепла способствует быстрому купированию болевого синдрома и воспалительного процесса.
Проводят массаж криопакетом, температурой до — 23 градусов, по щадящей методике — медленным поглаживанием. Область живота поглаживают по часовой, а затем против часовой стрелки по 3 — 4 минуты, с последующей паузой. Курс лечения 8 — 10 процедур ежедневно. Метод хорошо переносится, практически не имеет противопоказаний.
В реабилитационный период после перенесённого гепатита необходимы мероприятия, связанные с психотерапией. В психогенной регуляции жизненных функций важное место отводят аутогенной тренировке, гипнотерапии, нервно-мышечному воздействию на эмоциональную сферу. Возможно применение специальных упражнений, действие которых направлено на саморегуляцию функции брюшной полости.
ЗАПИСАТЬСЯ НА КОНСУЛЬТАЦИЮ / ЛЕЧЕНИЕ:

Врач физиотерапевт, остеопат, реабилитолог Карасенко В.П. Городская Клиническая больница №25 города Новосибирска.
Что такое гепатит А (болезнь Боткина)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит А (Hepatitis A viruses, HAV) — острое инфекционное заболевание, вызываемое вирусом гепатита А, клинически характеризующееся синдромом общей инфекционной интоксикации, синдромом нарушения пигментного обмена, синдромами энтерита, холестаза, увеличением печени и в некоторых случая селезёнки, сопровождающееся нарушением функции печени, преимущественно доброкачественного течения.

Этиология
семейство — пикорнавирусы (Picornaviridae)
вид — вирус гепатита А (HAV)

Во внешней среде очень устойчив: при температуре окружающей среды около 4°C сохраняется несколько месяцев, при 2°C — несколько лет, при замораживании очень длительно, при комнатной температуре — несколько недель. В растворе хлорсодержащих средств (0,5-1 мг/л) гибнет в течение часа, при 2,0-2,5 мг/л — в течение 15 минут, ультрафиолетовое облучение приводит к гибели в течение минуты, при кипячении сохраняется до 5 минут. В кислой среде желудка не погибает.
Наиболее значимым маркером вирусного гепатита А являются антитела класса М (анти-HAV IgM), которые образуются в начальный период заболевания и выявляются до 5 месяцев. Появление анти-HAV IgG (маркера перенесённой ранее инфекции) начинается с 3-4 недели заболевания. Антиген вируса выявляется в каловых массах за 7-10 дней до начала манифестных (явно выраженных) проявлений болезни. [1] [2] [4]
Эпидемиология
Заражение гепатитом А происходит при контакте с источником инфекции — живым человеком (больной различными формами заболевания и вирусоноситель). Больные с типичными формами являются главным источником распространения вируса (от конца скрытого и всего желтушного периодов).
Ежегодно в мире регистрируется примерно 1,5 млн случаев заболевания (количество субклинических и бессимптомных форм сложно даже представить). Смертность по миру в 2016 г., по данным ВОЗ, составила 7134 человек [10] .
Условно существует территориальное распределение по уровням инфицирования населения: высокий, средний и низкий.
Районы с высоким уровнем инфицирования это преимущественно Юго-Восточная Азия, Средняя Азия, Африка, Центральная Америка (плохие санитарные условия и низкий доход) — большинство населения к периоду взросления уже переболели и имеют иммунитет, вспышки болезни встречаются редко.
Районы со средним уровнем инфицирования — страны с переходной экономикой, развивающиеся, имеющие различия в санитарно-гигиенических условиях на территории одного региона, например Россия (большая часть населения к периоду взросления не болела и не имеет иммунитета к вирусу, возможны большие вспышки болезни).
Районы с низким уровнем инфицирования — развитые страны с высоким уровнем дохода и хорошими санитарно-гигиеническими условиями, например США, Канада, Европа, Австралия. Большинство людей не имеет иммунитета и не болела, вспышки случаются редко и чаще среди групп риска [7] .
В окружающую среду вирус выделяется преимущественно с фекалиями.
Механизм передачи: фекально-оральный (пути — водный, контактно-бытовой, пищевой), парентеральный (редко при переливании крови), половой (орально-анальный контакт).
Восприимчивость населения высокая.
Факторы риска заражения:
- высокая скученность населения;
- несоблюдение правил личной гигиены и правил хранения, обработки и приготовления продуктов питания;
- неудовлетворительное состояние объектов водоснабжения;
- бытовой очаг заболевания.
Кто находится в группе риска
- путешественники (особенно в страны жаркого климата и с плохими социальными условиями);
- гомосексуалисты;
- люди, употребляющие наркотики (любые), алкоголики;
- медработники (непривитые и не болевшие);
- бездомные;
- люди, имеющие постоянные контакты (в силу профессии или иных причин) с мигрантами из неблагополучных по гепатиту А регионов.
Характерна осенне-весенняя сезонность, повышенная привязанность к жарким южным регионам.
Иммунитет после перенесённого заболевания стойкий, пожизненный, то есть повторно заболеть нельзя [1] [3] [4] [7] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита А
Заболевание начинается постепенно. Инкубационный период гепатита А протекает 7-50 дней.
Синдромы вирусного гепатита А:
- общей инфекционной интоксикации;
- нарушения пигментного обмена (желтуха);
- энтерита (воспаление слизистой тонкой кишки);
- холестаза (уменьшение количества желчи, поступающей в двенадцатиперстную кишку);
- гепатолиенальный (увеличение печени и селезёнки);
- отёчный;
- нарушения функции печени.
Типичное течение болезни — это желтушная форма болезни средней степени тяжести (устаревшее название — желтуха или болезнь Боткина).
Начальный период болезни (преджелтушный) имеет продолжительность от 2 до 15 дней и может протекать по нескольким вариантам:
При осмотре обнаруживается увеличение печени и, в меньшей степени, селезёнки, чувствительность края печени, повышение ЧСС (пульса), носовые кровотечения. В конце периода моча темнее, а кал становится светлее.
Следующий период (желтушный) длительностью около 7-15 дней характеризуется снижением выраженности симптомов предшествующего периода (то есть с появлением желтухи самочувствие улучшается). Усиливается желтушное окрашивание склер, кожных покровов и слизистой оболочки ротоглотки. Моча приобретает цвет тёмного пива, кал белеет. Присутствует общая слабость, недомогание, плохой аппетит, чувство тяжести и переполненности в правом подреберье, больной расчёсывает себя из-за зуда кожи (лихенификация), появляются петехии (мелкие кровоизлияния) на коже.

При врачебном исследовании выявляется увеличение печени и селезёнки, явственно положителен симптом Ортнера (болезненность при поколачивании ребром ладони по правой рёберной дуге), гипотония (может быть и нормотония), токсическая брадикардия (снижение ЧСС), появляются периферические отёки, возможны боли в суставах (артралгии).
Далее при благоприятном течении заболевания (которое наблюдается в большинстве случаев) происходит регресс клинической симптоматики, осветление мочи и потемнение кала, более медленное спадение желтушности кожи, склер и слизистых оболочек.
Под нетипичным течением болезни подразумеваются лёгкие безжелтушные формы гепатита А (отсутствие симптомов или лёгкая слабость без желтухи, тяжесть в правом подреберье), фульминантные формы.
Факторы, увеличивающие риск тяжёлого течения гепатита А:
Последствия для беременных
У беременных гепатит А протекает в целом несколько тяжелее, чем у небеременных. Примерно в 36 % случаев возможно развитие слабости родовой деятельности, преждевременные роды (31-37 неделя) и послеродовые кровотечения. Вирус не проникает через плаценту, то есть какого-то специфического действия на плод не оказывает. В грудном молоке вирус не содержится [1] [2] [4] [7] .
Патогенез гепатита А
Воротами для проникновения вируса является слизистая оболочка органов желудочно-кишечного тракта, где происходит его первичное размножение в эндотелиальной выстилке тонкого кишечника и мезентериальных лимфоузлах.

Далее происходит гематогенное распространение вирусных частиц и проникновение их в печень, где они локализуются в ретикулогистиоцитарных клетках Купфера и гепатоцитах. В результате этого происходит повреждение клеток:
- проникновение вируса в клетку;
- захват лизосомой;
- разрушение белковой оболочки вируса;
- сборка белков по программе вирусной РНК;
- встраивание этих белков в цитолемму клетки;
- образование патологических пор в оболочке клетки;
- поступление внутрь клетки ионов натрия и воды;
- баллонная дистрофия (разрушение ультраструктур клетки и образование крупных вакуолей) с последующим некрозом (его объём, как правило, ограничен);
- гибель клетки и лимфоцитарная иммунная реакция, приводящая к основному объёму поражения.

В дальнейшем вирус попадает в желчь, с ней он проникает в кишечник и выводится в окружающую среду с фекалиями. Вследствие компетентных реакций иммунной защиты размножение вируса заканчивается, и он покидает организм больного. [2] [3] [4]
Классификация и стадии развития гепатита А
По степени разнообразия проявлений выделяют две формы гепатита А:
- клинически выраженная (желтушная, безжелтушная, стёртая);
- субклиническая (инаппарантная).
По длительности течения также выделяют две формы гепатита А:
- острая циклическая (до трёх месяцев);
- острая затяжная (более трёх месяцев).
Степени тяжести гепатита А:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная).
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), заболевание подразделяют на три вида:
- В15. Острый гепатит А;
- В15.0. Гепатит А с печёночной комой;
- В15.9. Гепатит А без печёночной комы. [2][4]
Осложнения гепатита А
Заболевание может привести к следующим осложнениям:
- печёночная кома (дисфункция центральной нервной системы, связанная с тяжёлым поражением печени — встречается крайне редко);
- холецистохолангит (выраженные боли в правом подреберье, нарастание желтухи и зуда кожи);
- гемолитико-уремический синдром, преимущественно у детей (гемолитическая анемия, тромбоцитопения, острая почечная недостаточность);
- развитие аутоиммунного гепатита I типа.
Гепатит А не приводит к формированию хронических форм, однако из-за выраженного воспалительного процесса возможно появление длительных резидуальных (остаточных) явлений:
- дискинезия (нарушение моторики) желчевыводящих путей;
- постгепатитная гепатомегалия (увеличение размеров печени из-за разрастания соединительной ткани);

- постгепатитный синдром (повышенная утомляемость, аснено-невротические проявления, тошнота, дискомфорт в правом подреберье). [1][5]
Диагностика гепатита А
Методы лабораторной диагностики:
- Клинический анализ крови — нормоцитоз или лейкопения, лимфо- и моноцитоз, нейтропения, СОЭ в норме или снижена.
- Биохимический анализ крови — повышение общего билирубина и в большей степени его связанной фракции (реакция Эрлиха), повышение аланинаминотрансферазы и аспартатаминотрансферазы, снижение протромбинового индекса, повышение тимоловой пробы (снижение альбуминов и повышение гамма-глобулинов), повышение гамма-глутамилтранспептидазы, щелочной фосфатазы и другие показатели.
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина. Ранее, особенно в вооруженных силах, для выявления больных на начальной стадии практиковалось использование пробы Разина: утром производится опускание индикаторной полоски в мочу (при наличии уробилина она меняет цвет), и военнослужащий с подозрением на заболевание госпитализировался для углублённого обследования. Тест на уробилин становится положительным в самом начале заболевания — в конце инкубационного периода из-за болезни печёночной клетки.
- Серологические тесты — выявления анти-HAV IgM и анти-HAV IgG методом ИФА (иммуноферментного анализа) в различные периоды заболевания и HAV RNA с помощью ПЦР-диагностики (полимеразной цепной реакции) в острый период.
- Ультразвуковое исследование органов брюшной полости — увеличение печени и иногда селезёнки, реактивные изменения структуры печёночной ткани, лимфаденопатия ворот печени.
Обследование лиц, бывших в контакте с больным
Лица, контактирующие с больным вирусным гепатитом А, подлежат осмотру врачом-инфекционистом с последующим наблюдением до 35 дней со дня разобщения с больным. Наблюдение включает термометрию, осмотр кожных покровов, определение размеров печени и селезёнки, а также лабораторное обследование (АЛТ, общий билирубин, антитела классов М и G к вирусу гепатита А вначале и через три недели от первичного обследования).
Дифференциальная диагностика проводится со следующими основными заболеваниями:
- в начальный период: ;
- гастрит, гастроэнтероколит;
- полиартрит;
- энтеровирусная инфекция;
- в желтушный период: ;
- псевдотуберкулёз; ;
- желтухи другой этиологии (гемолитическая болезнь, токсические поражения, опухоли ЖКТ и другие заболевания);
- гепатиты другой этиологии (вирусные гепатиты В, С, Д, Е и другие, аутоиммунные гепатиты, болезнь Вильсона — Коновалова и т.п.) [1][2][3][4][9] .
Лечение гепатита А
Этиотропная терапия (направленная на устранение причины заболевания) не разработана.
Медикаменты
В зависимости от степени тяжести и конкретных проявлений назначается инфузионная терапия с глюкозо-солевыми растворами, обогащёнными витаминами. Показано назначение сорбентов, препаратов повышения энергетических ресурсов, при необходимости назначаются гепатопротекторы, в тяжёлых случаях — гормональные препараты, препараты крови, гипербарическая оксигенация и плазмаферез.

Нужна ли госпитализация
В случае лёгких форм гепатита А лечение может проводиться на дому (при наличии условий). Госпитализация потребуется, начиная со среднетяжёлых форм, лицам групп риска по тяжёлому течению, пациентам с осложнёнными формами, беременным и детям. Каких-либо особенностей при дальнейшем лечении вирусного гепатита А у детей нет.
Режим постельный или полупостельный. При гепатите А нарушаются процессы образования энергии в митохондриях, поэтому предпочтителен длительный отдых.
Лечение в стационаре и выписка
Лечение гепатита А проходит в инфекционном отделении больницы. Выписка пациентов происходит после появления стойкой и выраженной тенденции к клиническому улучшению, а также улучшения лабораторных показателей.
Критерии выписки больных:
- стойкая и выраженная тенденция к клиническому улучшению (отсутствие интоксикации, уменьшение размеров печени, регресс желтухи);
- стабильное улучшение лабораторных показателей (нормализация уровня билирубина, значительное снижение уровня АЛТ и АСТ).
При неосложнённых формах реконвалесценты (выздоравливающие больные) подлежат наблюдению в течении трёх месяцев с осмотром и обследованием не реже одного раза в месяц. [2] [3] [6]
Физиотерапия
В фазе реконвалесценции, особенно при затяжных формах болезни, возможно применение физиотерапевтических методов лечения:
- грязевых аппликаций на область правого подреберья;
- акупунктуры;
- массажа проекции области печени, желчного пузыря, желчевыводящих протоков.
Диета
Показана диета № 5 по Певзнеру — механически и химически щадящая, употребление повышенного количества жидкости и витаминов, запрет алкоголя. Исключается острое, жареное, копчёное, ограничивается кислое и соль. Все блюда готовятся на пару, тушатся, отвариваются и подаются только в тёплом виде.
Прогноз. Профилактика
Прогноз заболевания, как правило, благоприятный. Пациенты выздоравливают спустя 1-3 месяца после выписки из стационара. В редких случаях заболевание приобретает затяжной характер.
Критерии излеченности:
- отсутствие интоксикации;
- полная нормализация уровня билирубина, АЛТ и АСТ;
- нормализация размеров печени и селезёнки;
- появление в крови антител к вирусу гепатита А класса G (Anti-HAV-IgG).
Неспецифические мероприятия, позволяющие снизить количество случаев инфицирования:
- обеспечение условий и факторов потребления безопасной питьевой воды (водоснабжение);
- обеспечение и контроль за соблюдением утилизации сточных вод (канализационное хозяйство);
- контроль за качеством обследования персонала, связанного с пищевой промышленностью;
- контроль и соблюдение технологии хранения, приготовления и транспортировки пищевых продуктов и воды.
К личным профилактическим мерам относится тщательное мытьё рук после посещения туалета, смены подгузников, а также перед приготовлением или приёмом пищи.
Вакцинация
Специфическим профилактическим мероприятием является проведение иммунизации против гепатита А: практически у 100% привитых двукратно людей вырабатывается стойкий иммунитет, предотвращающий развитие заболевания. Вакцинация — это самый лучший способ предотвратить заражение.
Что такое гепатит Б? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит В (Б) — острое и хроническое инфекционное заболевание, вызываемое вирусом гепатита В, с гемоконтактным механизмом передачи (через кровь), протекающее в различных клинико-морфологических вариантах, и возможным развитием цирроза печени и гепатоцеллюлярной карциномы. Всего в мире, по самым скромных оценкам, инфицировано более 250 млн человек.

Этиология
вид — вирус гепатита В (частица Дейна)
Развитие вируса гепатита Б происходит в гепатоцитах (железистых клетках печени). Он способен к интеграции в ДНК человека. Имеются 9 генотипов вируса с различными подтипами — генетическая изменчивость позволяет вирусу образовывать мутантные формы и ускользать от действия лекарств.
Имеет ряд собственных антигенов:
- поверхностный HbsAg (австралийский). Появляется за 15-30 дней до развития болезни, свидетельствует об инфицировании (не всегда). Антитела к HbsAg выявляются через 2-5 месяцев от начала заболевания, а сам HbsAg исчезает из крови (при благоприятном течении процесса);
- сердцевинный HbcorAg (ядерный, коровский). Появляется в инкубационном периоде и совместно с ним появляются антитела (HbcorAb). Длительное присутствие HbcorAg в крови свидетельствует о вероятной хронизации процесса (неадекватный иммунный ответ);
- антиген инфекциозности и активного размножения вируса (HbeAg). Появляется совместно с HbsAg и отражает степень инфицированности. Его продолжительная циркуляция в крови является свидетельством развития хронизации процесса, а антитела к нему являются благоприятным прогностическим признаком (не всегда, но по меньшей мере указывают на возможность более благоприятного процесса, срок их циркуляции после выздоровления окончательно не определён, но не более пяти лет после благоприятного разрешения процесса);
- HbxAg — регулятор транскрипции, способствует развитию гепатокарциномы.

Вирус гепатита В чрезвычайно устойчив к действию всевозможных естественных факторов окружающей среды, инактивируется при 60 °C за 10 часов, при 100 °C за 10 минут, при оптимальной температуре сохраняется до 6 месяцев, при автоклавировании погибает за 5 минут, в сухожаровом шкафу — через 2 часа, 2% раствор хлорамина убивает вирус за 2 часа. [1] [3]
Эпидемиология
Источник инфекции — только человек, больной острой или хронической формой инфекции.
Механизм передачи: гемоконтактный и вертикальный (от матери к ребёнку), не исключается трансмиссивный механизм передачи (например, при укусах комаров в результате раздавливания и втирания инфицированного тела комара в поврежденную ткань человека).
Пути передачи: половой, контактно-бытовой, гемотрансфузионный (например, при переливании крови или медицинских манипуляциях). Восприимчивость всеобщая. Заболеваемость — 30-100 человек на 100 тысяч населения (зависит от страны). Летальность от острых форм — до 2%. После перенесённого острого заболевания при условии выздоровления иммунитет стойкий, пожизненный.
Для заражения характерна малая заражающая доза (невидимые следы крови). [1] [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита Б
Инкубационный период гепатита В длится от 42 до 180 дней (следует иметь в виду, что наличие клинической симптоматики характеризует лишь незначительную долю всех случаев заболевания).
Начало постепенное. Характерные синдромы:
- общей инфекционной интоксикации (проявляется как астеноневротический синдром);
- холестатический (нарушение секреции желчи);
- артрита;
- нарушения пигментного обмена (появление желтухи при уровне общего билирубина свыше 40 ммоль/л);
- геморрагический (кровоточивость кровеносных сосудов);
- экзантемы;
- отёчно-асцитический (скопление жидкости в брюшной полости);
- гепатолиенальный (увеличение печени и селезёнки).
При первых признаках гепатита B нужно обратиться к доктору.

Первые признаки гепатита B
Начальный (преджелтушный) период продолжается 7-14 дней. Чаще протекает по многообразному типу с болевыми ощущениями в различных суставах по ночам и утром, уртикарными высыпаниями, астеновегетативными проявлениями (снижение аппетита, апатия, нервозность, слабость, разбитость, повышенная утомляемость). Изредка развивается синдром Джанотти-Крости — симметричная, яркая пятнисто-папулёзная сыпь. Не исключены умеренные диспептические явления (расстройства пищеварения). К концу периода происходит потемнение мочи, обесцвечивание кала.

Желтушный период
Этот период продолжительностью около одного месяца характеризуется возникновением желтушного окрашивания кожи (различных оттенков) на фоне продолжающегося или ухудшающегося общего состояния. Характерна длительность и стойкость симптоматики. Появляется тяжесть и болезненность в правом подреберье, горечь во рту, тошнота, выражённый зуд кожи (практически не снимаемый никакими средствами). На фоне усиления астеноневротического компонента появляются геморрагические проявления, урежение пульса, гипотензия, отёки (отражает степень интоксикации и нарушения функций печени).

Выздоровление
Следующим этапом в развитии болезни является нормализации общего состояния, спадение желтухи и реконвалесценция, которая в зависимости от конкретной ситуации и состояния иммунной системы может закончиться как выздоровлением, так и движением развития заболевания в хроническое течение, характеризующееся маловыраженой неусточивой симптоматикой, преимущественно в виде слабости, периодического дискомфорта в правом подреберье, бурно сигнализирующим лишь на стадии цирроза и полиорганных осложнений.
- гепатиты другой этиологии;
- желтухи другой этиологии (например, гемолитическая болезнь, токсическое поражение, опухоли);
- малярия; ;
- лептоспироз;
- ревматоидный артрит.
Гепатит В у беременных
Острый гепатит характеризуется более тяжёлым течением у беременной, возникновении повышенного риска преждевременных родов, аномалий развития плода на ранних сроках и кровотечений. Вероятность передачи при острой форме зависит от сроков беременности: в первом триместре риск 10% (но более тяжёлые проявления), в третьем триместре — до 75% (чаще бессимптомное течение после родов). У большинства детей при заражении во внутриутробном и постнатальном периодах происходит хронизация инфекции. [1] [3] [6]
Патогенез гепатита Б
С движением кровяной массы вирус попадает в печеночную ткань, где локализуется в гепатоцитах и теряет свою протеиновую сферу в лизосомах. Происходит выход вирусной ДНК с последующим ресинтезом аномальных протеинов LSP, а параллельно образование новых частиц Дейна.
В процессе эволюции вирусчеловеческого взаимодействия возможно развитие двух вариантов:
При репликативном пути происходит следующее: белки LSP совместно с HbcorAg вызывают увеличение продукции гамма-интерферона, что приводит к активации главного комплекса гисотсовместимости (HLA), проистекает преобразование молекул гистосовместимости 1 и 2 классов, в результате чего клетка становиться для организма враждебной в антигенном формате.

Антигенпрезентирующие макрофаги содействуют изменению В-лимфоцитов в плазматические клетки и экспрессии ими агрессивных белков-антител к посторонним антигенам. В итоге на поверхности печёночных клеток формируются вирусспецифические иммунные комплексы (антиген + антитело + фракция комплемента С3в).
В динамике может реализоваться два сценария:
- в первом варианте запуск каскада комплимента ведёт к появлению в составе иммунных комплексов агрессивной фракции С9 (мембранатакующий комплекс) — наблюдается значительный некроз гепатоцитов без участия лимфоцитов (молниеносная форма гепатита В);
- при альтернативной варианте (наблюдающимся в большинстве случаев) каскад комплемента в силу иммуноиндивидуалистических свойств не активируется — тогда идёт умеренное разрушение Т-киллерами меченых антителами заражённых вирусом гепатоцитов. Образуются ступенчатые некрозы с образованием на месте гибели гепатоцитов соединительной ткани — рубцов (то есть острый гепатит В при плохом иммунном ответе постепенно переходит в хронический).
Непременным атрибутом патогенеза является формирование иммунопатологического процесса. Гибель гепатоцитов, инфицированных вирусом гепатита В, следует за счёт иммунокомпетентных частиц, Т-киллеров и макрофагальных элементов.
Серьёзным значением является нарушение свойств мембраны клеток печени, что сопровождается экскрецией (выделением) лизосомальных ферментов, разрушающих гепатоциты. Сообразно этому, гибель гепатоцитов происходит за счёт иммунокомпетентных клеток, лизосомальных ферментов и противопечёночных гуморальных аутоантител, то есть острая болезнь наступает (и благоприятно заканчивается) только при хорошем иммунитете, а при плохом идёт хронизация.
При тяжёлом цитолитическом синдроме (массивные некрозы гепатоцитов) возникает гипокалиемический алкалоз, острая печёночная недостаточность, печёночная энцефалопатия (ПЭП), церебротоксическое действие, нарушение функции обмена нервной ткани. [2] [3] [6]
Классификация и стадии развития гепатита Б
По цикличности течения:
- острый;
- острый затяжной;
- хронический.
По клиническим проявлениям:
- субклинический (инаппарантный);
- клинически выраженный (желтушный, безжелтушный, холестатический, фульминантный).
По фазам хронического процесса:
Группы риска хронического гепатита B
Хроническим гепатитом чаще страдают дети младше шести лет. При заражении в первый год жизни он развивается в 80–90 % случаев, от года до шести лет — в 30–50 %, у взрослых без сопутствующих заболеваний — менее чем в 5 %. [7]
Осложнения гепатита Б
Чем опасен гепатит Б
Заболевание может привести к острой печёночной недостаточности (синдрому острой печеночной энцефалопатии).
Выделяют четыре стадии болезни:
Диагностика гепатита Б
Многообразие форм, тесная взаимосвязь с иммунной системой человека и зачастую достаточно высокая стоимость исследований часто затрудняют принятие конкретного решения и диагноза в стационарный отрезок времени, поэтому во избежание роковых (для больного) ошибок следует подходить к диагностике с учётом всех получаемых данных в динамическом наблюдении:
- общеклинический анализ крови с лейкоцитарной формулой (лейкопения, лимфо- и моноцитоз, уменьшение СОЭ, тромбоцитопения);
- общий анализ мочи (появление уробилина);
- биохимический анализ крови (гипербилирубинемия в основном за счёт связанной фракции, повышение уровня АЛТ и АСТ, ГГТП, холестерина, щелочной фосфатазы, снижение протромбинового индекса, фибриногена, положительная тимоловая проба);
- маркеры гепатита В: HbsAg, HbeAg, HbcorAg, HbcorAb IgM и суммарные, HbeAb, anti-Hbs, ПЦР в качественном и количественном измерении);
- УЗИ органов брюшной полости, КТ и МРТ диагностика;
- фиброскан (применяется для оценки степени фиброза). [3][4]
Скрининг при хроническом гепатите
Пациентам с хроническим гепатитом В рекомендуется не реже чем раз в полгода проходить обследование: УЗИ органов брюшной полости, клинический анализ крови, АЛТ, АСТ, тест на альфа-фетопротеин. Скрининг позволяет вовремя заметить обострение болезни и начать специфическую терапию.
Лечение гепатита Б
Лечение острых форм гепатита В должно осуществляться в стационаре (учитывая возможность быстрых и тяжёлых форм болезни), хронических — с учётом проявлений.
Диета и режим при гепатите В
В острый период показан постельный режим, печёночная диета (№ 5 по Певзнеру): достаточное количество жидкости, исключение алкоголя, жирной, жареной, острой пищи, всё в мягком и жидком виде.
Медикаментозная терапия
При лёгкой и средней тяжести острого гепатита этиотропная противовирусная терапия (ПВТ) не показана. При тяжёлой степени и риске развития осложнений назначается специфическая противовирусная терапия на весь период лечения и возможно более длительное время.
В лечении хронических форм гепатита показаниями к назначению ПВТ является наличие уровня DNA HBV более 2000 МЕ/мл (при циррозе печении независимо от уровня), умеренное и высокое повышение АЛТ/АСТ и степени фиброза печёночной ткани не менее F2 по шкале METAVIR, высокая вирусная нагрузка у беременных женщин. В каждом конкретном случае показания определяются индивидуально, в зависимости от выраженности процесса, временной тенденции, пола, планирования беременности и другого.
Существует два пути противовирусного лечения:
- терапия пегилированными интерферонами (имеет ряд существенных противопоказаний и серьёзных побочных эффектов — не менее 12 месяцев);
- нуклеозидно-аналоговой терапии NA (используются препараты с высоким порогом резистентности вируса, длительно — не менее пяти лет, удобство применения, хорошая переносимость).
В отдельных случаях может рассматриваться применение комбинированной терапии.
Из средств патогенетической терапии в острый период используются внутривенно вводимые растворы 5% глюкозы, дезинтоксикантов, антиоксидантов и витамины. Показан приём энтеросорбентов, ферментных препаратов, при выраженном холестазе применяются препараты Урсодезоксихолевой кислоты, при тяжёлом течении — глюкокортикостероиды, методы аппаратного плазмофереза.
В хронической стадии заболевания при наличии соответствующей активности процесса и невозможности назначения ПВТ может быть показан приём групп гепатопротекторов и антиоксидантов. [1] [3]
Прогноз. Профилактика
Основное направление профилактики на сегодняшний день — это проведение профилактической вакцинации против гепатита В в младенческом возрасте (в том числе усиленная вакцинация детей, рождённых от матерей с гепатитом В) и далее периодические ревакцинации раз в 10 лет (или индивидуально по результатам обследования). Достоверно показано, что в странах, где была введена вакцинация, резко сократилось количество вновь выявленных случаев острого гепатита В.
Вторая составляющая стратегии профилактики включает обеспечение безопасности крови и её компонентов, использование одноразового или стерилизованного инструментария, ограничение числа половых партнёров и использование барьерной контрацепции. [1] [2]
Читайте также:

