Геморрой с папилломами мазь
Обновлено: 23.04.2024
Лечение геморроя начальных стадий начинают с медикаментозной терапии, если лечение не привело к успеху или пациент обратился за помощью на поздней стадии заболевания, врач принимает решение о проведении хирургической операции. Удаление геморроидальных узлов проводится под общим наркозом, радикальные методы более травматичные, чем малоинвазивные методы, применяются на поздней стадии развития заболевания, при обильных кровотечениях, развитии тромбоза, некроза тканей. Хирургическое удаление геморроидальных узлов проводится с помощью геморроидэктомии, операции по Лонго, трансанальной геморроидальной дезартериализации. Какой хирургический метод применять решает лечащий врач после полного обследования пациента.
Колопроктологическое отделение Юсуповской больницы оснащено современным оборудованием, в больнице консультируют разнопрофильные врачи высшей категории, кандидаты в доктора медицинских наук, профессора, доктора наук. Операционные больницы оборудованы инновационными установками для проведения хирургического вмешательства. В больнице работают диагностический, реабилитационный центры, клиническая лаборатория, круглосуточный стационар. В Юсуповской больнице пациенты смогут пройти не только лечение геморроя, а также сопутствующих заболеваний, получить консультацию онколога, пройти диагностику заболеваний с помощью КТ, МРТ, УЗИ, пройти исследования крови, мочи.
Пациенты проходят обследование состояния прямой кишки с помощью колоноскопии, ректороманоскопии и других методов. Перед операцией по удалению геморроя врач-проктолог осматривает больного на гинекологическом кресле, тяжелых больных на кушетке в положении на боку. Во время осмотра фиксируется форма ануса, наличие патологических изменений, степень выпадения внутренних геморроидальных узлов, состояние наружных геморроидальных узлов, проводится исследование рефлекса анального сфинктера, пальцевое ректальное обследование прямой кишки.

Лечение после операции геморроя
Показанием к проведению радикальной операции служат следующие патологические состояния:
- Выпадение слизистой с ущемлением геморроидальных узлов.
- Тромбоз геморроидальных узлов.
- Кровотечение из геморроидальных узлов.
Такие осложнения являются показанием для проведения неотложных операций. Основным методом лечения геморроя с осложненным течением является геморроидэктомия. Перед операцией вводится антибиотик, проводится наркоз. После удаления геморроидальных узлов больному нельзя принимать пищу в течение суток, ограничивается потребление жидкости. Врач дает рекомендации по диете, которую следует строго соблюдать.
Диета должна содержать продукты богатые клетчаткой, большое количество жидкости. Такой рацион помогает быстрому заживлению ран, быстрому восстановлению после операции. После операции для снятия болевого синдрома врач назначает обезболивающие препараты, для снятия воспалительного процесса назначают антибиотики, противовоспалительные ректальные свечи, мази. В раннем послеоперационном периоде применяется нитроглицериновый крем (0,2%), который снимает спазмы прямой кишки и сфинктера. После операции для предупреждения развития рецидива больному следует бороться с запорами с помощью рационального питания, лечебной гимнастики, медикаментозных средств.
В среднем послеоперационный неосложненный восстановительный период занимает около двух месяцев. Во многом быстрая реабилитация после операции зависит от больного и соблюдения им всех рекомендаций врача-проктолога.
Рецидив после операции по удалению геморроя
После операции может развиться рецидив заболевания. Рецидив часто возникает из-за несоблюдения рекомендаций врача, неправильного питания, гиподинамии, хронического стресса, несоблюдения личной гигиены, у людей тяжелого физического труда, спортсменов. Риск развития рецидива через непродолжительное время после операции зависит от возраста пациента, тяжести течения заболевания, метода лечения. После операции через несколько лет у большинства больных наблюдается повторное развитие геморроидальных узлов.

Осложнения после геморроя: послеоперационный период
Лечение геморроя проводится несколькими методами в зависимости от стадии развития заболевания. Острый геморрой врач-проктолог лечит с помощью консервативного лечения - флеботропными препаратами, мазями, гелями, свечами от геморроя. Хроническую форму геморроя, сопровождающуюся кровотечениями, лечат с помощью малоинвазивных методик, заболевание на поздней стадии лечат с помощью хирургической операции. В Юсуповской больнице принимают все меры, чтобы в послеоперационный период не возникло рецидива заболевания. Основное требование к пациенту – это коррекция образа жизни.
Послеоперационные осложнения наиболее часто возникают у пожилых людей и пациентов, не выполняющих рекомендации врача. У 5% пациентов пожилого возраста в исследуемой группе после операции отмечается развитие осложнений:
- 3% больных - отмечается острая задержка мочи (ишурия).
- 1% пожилых пациентов - развивается кровотечение.
- Менее 1% – развивается тромбоз сосудов, нагноение, беспокоит выраженный болевой синдром.
Больные старшего возраста проходят тщательную подготовку к операции, полное обследование, что позволяет минимизировать риск развития осложнения. В Юсуповской больнице пациентам подбирают комплекс упражнений с вовлечением мышц ягодиц, брюшного пресса, анального сфинктера, диету, которая регулирует консистенцию кишечного содержимого, препятствует развитию запора. Геморрою нередко сопутствуют другие заболевания, в том числе онкологические. В больнице пациенты смогут получить не только эффективную помощь врача-проктолога, а также пройти обследование у разнопрофильных врачей. Записаться на прием к врачу можно по телефону больницы.
Хроническая анальная трещина представляет собой длительно незаживающую язву (рану) на стенке прямой кишки в области перехода анодермы в слизистую оболочку заднепроходного канала. Сколько заживает анальная трещина? Остро появившиеся анальные трещины чаще всего заживают спонтанно или на фоне терапии. У некоторых пациентов анальная трещина не заживает, в результате чего формируется хроническая анальная трещина. В случае её присутствия проктологи Юсуповской больницы выполняют малоинвазивное вмешательство или операцию.

Процесс перехода острой язвы в хроническую трещину
Теории, объясняющие механизм появления ХАТ, должны комментировать и такие особенности течения заболевания, как излюбленное положение по задней стенке анального канала и недостаток роста грануляций в области дефекта слизистой.
Врачи считают, что после малых травмирующих воздействий на заднюю стенку анального канала в области аноректального угла у некоторых пациентов не заживают анальные язвы из-за вторично низкого уровня локального кровотока. Таким образом формируется хроническая анальная трещина.
Симптомы
Проявлением хронической анальной трещины является триада симптомов: боль, спазм сфинктера и выделение крови из прямой кишки во время дефекации. У некоторых пациентов они редуцированы. В типичных случаях острая жгучая боль в промежности возникает в момент дефекации и длится от нескольких минут до нескольких часов. У части пациентов страх боли трансформируется в боязнь стула. При этом возникает задержка стула и дефекация плотным комковатым калом. По этой причине очередное опорожнение прямой кишки становится очень болезненным. У других пациентов порог болевой чувствительности выше, и они не так катастрофически субъективно ощущают боль.
Слизисто-кровянистые выделения из прямой кишки при незаживающей анальной трещине скудные. Явные ректальные кровотечения возникают только при наличии сопутствующего геморроя. Для выявления спазма сфинктера проктологи Юсуповской больницы проводят ректальное исследование. Для этого осторожно, большими пальцами рук, врач постепенно разводит ягодицы. Анальный канал открывается и на одной из стенок становится видна наружная часть трещины линейной или треугольной формы и сторожевой бугорок.
Поскольку пальцевое исследование при хронической анальной трещине сильно болезненно, его врачи отделения проктологии выполняют после предварительного проведения местной анестезии гелем, спреем с местными анестетиками, выполнения инъекций с лидокаином. При ощупывании врач обычно выявляет плотное болезненное образование, которое расположено по оси кишки. Иногда анальный канал ригидно сужен из-за развития пектеноза (рубцового сужения).
Лечение
Поскольку стул реже трёх раз в неделю плотным, комковатым калом способствует появлению острого дефекта слизистой оболочки и его трансформации в хроническую анальную трещину, проктологи начинают терапию с лечения запоров. Пациентам назначают слабительные и диету, которая обогащена растительными волокнами. Даже если анальная трещина заживает сама, для предупреждения рецидива заболевания пациенты продолжают такое лечение после ликвидации запоров.
У 80-90% пациентов, страдающих острой анальной трещиной, диета и назначение слабительных приводит к тому, что анальная трещина заживает сама. Для больных хронической анальной трещиной диета и нормализация стула имеют вспомогательное значение. Ранее проктологи в качестве первичного метода лечения анальной трещины использовали дивульсию ануса. С этой целью в анальный канал врач вводил циркулярный расширитель Паркса и с его помощью или двумя указательными пальцами руки растягивал задний проход до двух или четырёх поперечных размеров пальцев. Эта методика обладает следующими недостатками: часто увеличивались размеры имеющейся трещины или появлялись новые разрывы слизистой оболочки, а также наружного и внутреннего анального сфинктера по окружности заднепроходного отверстия.
Через сколько заживает анальная трещина при такой методике? У половины пациентов происходит быстрое заживление дефекта слизистой оболочки, а у 50% анальная трещина не заживает вовсе. Процедура чревата развитием стойкой недостаточности анального сфинктера разной степени выраженности (чаще всего больные не могут удерживать газы, реже – газы и жидкий стул). Проктологи сейчас выполняют эту процедуру стандартным баллоном в амбулаторных условиях.
Как быстро заживает анальная трещина после манипуляции? Удовлетворительный непосредственный результат наступает довольно быстро, но он не является стойким. По этой причине врачи отделения проктологии отдают предпочтение методикам стойкого понижения тонуса внутреннего анального сфинктера разнообразными лекарственными препаратами. Чаще всего применяют блокаторы кальциевых каналов, нитраты и инъекции ботулотоксина.
Ботулотоксин вызывает подавление выделения ацетилхолина. После этого тонус мышц снижается, развивается их атрофия. Повреждённые нервные окончания не дегенерируют, но блокада выделения ацетилхолина остается необратимой. Инъекции ботулотоксина хорошо переносятся больными. После инъекции препарат распространяется в мышцах и других тканях. При этом степень воздействия препарата на мышцы снижается по мере увеличения расстояния от места введения.
Как быстро заживает анальная трещина после введения ботулотоксина? Полное заживление трещин происходит в среднем у 80-90% больных в сроки до трёх месяцев. У 4-5% пациентов врачи наблюдают временные побочные эффекты терапии. (недержание кала и газов) – наблюдают у 4-10% пациентов. Увеличение дозы Ботокса до 30 единиц приводит к увеличению вероятности заживления до 96%, но при этом чаще регистрируют и возникновение недержания кала и газов.
Если не заживает анальная трещина – что делать? Чем дольше не заживает хроническая анальная трещина без медикаментозной терапии или на её фоне, тем чаще проктологи рекомендуют пациентам хирургическое лечение. Золотым стандартом лечения хронической анальной трещины является операция дозированного пересечения боковых волокон внутреннего анального сфинктера. Её проктологи Юсуповской больницы виртуозно выполняют под местным, проводниковым или общим обезболиванием через радиальный или дугообразный доступ. Врачи отделения проктологии в совершенстве владеют методикой закрытой операции (под контролем пальца, введенного в прямую кишку) или открытого варианта – под контролем глаз.
Как быстро заживает анальная трещина после операции? В ранний послеоперационный период иногда наблюдается кровотечение из раны, образование абсцессов и гематом. В отдалённые сроки крайне редко возникают свищи прямой кишки. Иногда развивается анальное недержание газов, жидкого и плотного кала. Для уменьшения вероятности развития симптомов недержания хирурги ограничивают протяжённость сфинктеротомии продольным линейными размерами трещины и не выполняют сфинктеротомию выше зубчатой линии. Для уточнения протяжённости и толщины внутреннего анального сфинктера в Юсуповской больнице пациентам до операции выполняют трансанальное ультразвуковое исследование. Это помогает хирургам распланировать глубину и длину рассечения сфинктера.
В небольшой группе больных с хронической анальной трещиной, у которых исходно нормальный или даже низкий уровень величины базального тонуса ануса, сфинктеротомия не приводит к выздоровлению. У них риск появления симптомов недержания значительно выше, чем у больных с выраженным сфинктероспазмом. Для выявления таких пациентов проктологи Юсуповской больницы до операции проводят сфинктеромонометрию.

Что делать, если не заживает
При длительном и не всегда эффективном лечении больных хронической анальной трещиной различными способами с течением времени значимым для пациента фактором, который влияет на выбор терапии, становится снижение стоимости лечения при гарантированном достижении эффекта. Проктологи Юсуповской больницы используют следующий алгоритм терапии:
- Лечение начинают местными аппликациями 0,2% нитроглицерина на задний проход два раза в день;
- Если анальная трещина не заживляет через 12 недель лечения нитроглицерином, проводят терапию ботоксом;
- При сохранении боли в течение двух недель после инъекции ботулотоксина или отсутствии заживления трещины в течение 4-6 недель, переходят к хирургическому лечению.
Всем оставшимся пациентам выполняют закрытую боковую сфинктеротомию. Для того чтобы записаться на приём к проктологу, звоните в любое время суток по телефону контакт центра Юсуповской больницы.
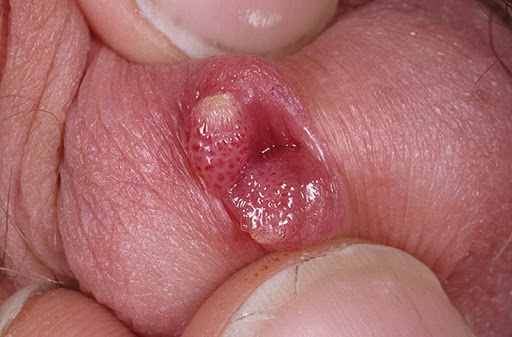
Анальные остроконечные кондиломы поражают область вокруг и внутри заднего прохода, а также кожу половых органов. Вначале у пациентов появляются маленькие пятна или наросты величиной с булавочную головку. Они могут увеличиться до размера горошины, не вызывают клинических симптомов: боли или дискомфорта. Поэтому пациенты могут не знать, что у них есть кондилома на анальном отверстии. Некоторые больные кондиломой анального канала обращаются в Юсуповскую больницу с жалобами на наличие зуда, кровоточивости, выделения слизи, ощущения инородного тела в области анального канала.
Врачи отделения проктологии с помощью современных методов диагностики устанавливают причину появления анальной кондиломы у данного пациента. Считается, что анальная остроконечная кондилома (фото в интернете) появляется при инфицировании вирусом папилломы человека. Образования характеризуются быстрым ростом, и, если их не удалять, могут увеличиваться до больших размеров, занимать большую площадь. Врачи Юсуповской больницы индивидуально подходят к выбору метода лечения каждого пациента, у которого выявлена анальная остроконечная кондилома, назначают современные лекарственные препараты иммуномодулирующего действия и, при наличии показаний, проводят деструктивные вмешательства.

Характеристика возбудителя анальной остроконечной кондиломы
Анальные кондиломы вызывают вирусы папилломатоза человека шестого и одиннадцатого типов. Кондиломы в анальном отверстии наносят существенный вред здоровью человека, снижают качество жизни. Проктологи Юсуповской больницы при выявлении у больного кондиломы анального канала проводят длительное лечение современными лекарственными препаратами. Невзирая на качественную терапию, кондиломы в анальном отверстии весьма часто рецидивируют.
Источником возбудителя инфекции является больной человек или носитель. Заболевание передаётся в основном половым путём, во время анального секса. Барьерные методы контрацепции при этой инфекции недостаточно эффективны. Возбудитель может попадать в организм человека и при непосредственном соприкосновении (кожном контакте).
Считается, что кондиломы в анальном отверстии возникают на фоне снижения реактивности гуморального иммунитета. В большинстве случаев клинические проявления развиваются при наличии предрасполагающих факторов;
- Молодого возраста (около 20 лет);
- Высокой половой активности;
- Частой смены партнёров;
- Незащищённых половых контактов;
- Анального секса;
- Наличия сексуальных партнёров, которые вступали в сексуальные контакты с больными анальными кондиломами.
У ВИЧ-инфицированных пациентов часто наблюдаются гигантские анальные остроконечные кондиломы.
Симптомы анальной остроконечной кондиломы
Кондиломы анального канала бывают единичными или множественными. Они представляют собой наросты вокруг заднепроходного отверстия. Анальная кондилома не только является эстетическим дефектом. Она часто разрастается, увеличивается в размерах, перекрывает задний проход и создаёт дискомфорт. Больные на приёме у проктолога предъявляют следующие жалобы:
- Ощущение инородного тела в заднем проходе;
- Зуд перианальной области;
- Выделение сукровицы и слизи;
- Кровоточивость.
Нередко к анальной кондиломе присоединяется бактериальная инфекция, которая вызывает боль, отёк и покраснение тканей вокруг заднего прохода. При отсутствии своевременного лечения патологический процесс распространяется, а длительном травмировании кондиломы анального канала часто перерождаются в злокачественную опухоль.
Для диагностики заболевания проктолог проводит опрос и визуальный осмотр перианальной области. Иногда может понадобиться проведение аноскопии или ректороманоскопии. Пациент обязательно сдаёт кровь на наличие вируса папилломы человека и анализ крови RW для исключения других заболеваний, передающихся половым путём.
Лечение кондиломы в анальном отверстии
При наличии анальных остроконечных кондилом врачи Юсуповской больницы проводят комбинированное лечение, которое сочетает консервативную терапию с удалением анальных кондилом хирургическими методами. В большинстве случаев лечение носит симптоматический и общеукрепляющий характер. Терапия, направленная на устранение причины заболевания, заключается в уничтожении вируса папилломы в организме человека. Она затрудняется полиморфностью вируса и характеризуется высокой стоимостью. В Юсуповской больнице врачи проводят лечение анальных кондилом по цене, которая меньше, чем в других столичных клиниках.
Проктологи Юсуповской больницы применяют следующие методы лечения анальных кондилом:
- Физические (криодеструкцию, удаление полипов лазером, диатермокоагуляцию, электрохирургическое иссечение, радиоволновую хирургию);
- Химические (деструкцию трихлоруксусной кислотой, ферезолом, солкодермом);
- Иммунологические (альфа-, бета- и гамма-интерферонами);
- Комбинированные (сочетанное применение различных физических, химических и медикаментозных методов).
Врачи отделения проктологии предупреждают пациентов о том, что частота рецидивов при деструктивных методах высока вследствие того, что вирус папилломы человека сохраняется в клинически непоражённой ткани, которая окружает кондилому. По этой причине пациентам назначают интерферон или его индукторы (Виферон, гепон, кипферон, циклоферон ридостин), а также другие активаторы противовирусного иммунитета (иммуномакс) в качестве адъювантной терапии в комбинации с хирургическим иссечением. Кроме этого, проводится обследование и лечение при наличии кондилом в анальном отверстии обоим половым партнёрам. В период проводимой терапии пациентам рекомендуют воздержаться от половых контактов. Барьерная контрацепция должна применяться в течение шести месяцев после окончания лечения. Наибольшей эффективностью обладают комбинированные методы терапии анальной остроконечной кондиломы, которые основаны на сочетании деструкции видимых поражений с назначением активаторов противовирусного иммунитета (интерферонов и их индукторов).
Основным отличием деструктивных методов является то, что при их использовании кондиломы разрушаются быстро, часто одномоментно. При использовании других методов они ликвидируются в течение нескольких часов или недель. Как правило, это время сопоставимо со временем заживления очагов после воздействия физических методов. По данным разных авторов, частота рецидивов не зависит от выбора метода лечения. Таким образом, очевидные преимущества физических методов нивелируются. Для применения физических деструктивных методов необходимы специальные помещения, дорогостоящее оборудование, обученный персонал, имеющий сертификаты на данный вид медицинской деятельности. Все это ограничивает применение данных методов в широкой практике, особенно в условиях небольших медицинских центров или в районах, где в поликлинике имеются лишь дерматовенерологический, гинекологический или урологический кабинеты. В связи с этим особый интерес представляют консервативные методы лечения, которые может применить любой практикующий врач.
Чем лечить анальные кондиломы
Для удаления кондилом врачи применяют концентрированные растворы кислот, щелочей, солей, перекись водорода, растворы хингамина и акрихина, препараты на основе молочной и салициловой кислот, азотную и уксусную кислоту, соки чистотела и туи. Особенно эффективен солкодерм. Это водный раствор, активным ингредиентом со которого являются продукты взаимодействия уксусной, молочной и щавелевой и кислот, а также ионов металлов с азотной кислотой. При местном применении солкодерма на поражённых участках происходит прижизненная фиксация (сохраняется структура новообразования). В последующем патологически изменённые ткани мумифицируются. Заживление происходит под струпом. Это исключает образование открытой раневой поверхности.
Подофиллотоксин относится к цитотоксическим препаратам. Лекарственное средство выпускается в виде 0,25, 0,3 и 0,5% растворов, а также в виде 0,15, 0,3 и 0,5% крема. Оно больше подходит для терапии бородавок половых органов, но малоэффективно для лечения анальных кондилом.
Большим терапевтическим эффектом обладают ингибиторы ДНК. 5-Фторурацил является антагонистом пиримидина. Его проктологи назначают для лечения анальных кондилом в виде 5%-ного крема. Несмотря на достаточно высокую эффективность, доступность и невысокую стоимость препарата, применение 5-Фторурацила в широкой практике ограничено из-за высокой частоты развития побочных эффектов. Препарат также противопоказан при беременности и кормлении грудью. Крем необходимой концентрации готовят по рецепту в аптеках по рецепту, который выписывает врач.
Для лечения анальных кондилом местно применяют низкомолекулярное производное имихидазохинолинамина – имихимод, в виде 5%-ного крема 3 раза в неделю либо ежедневно на ночь до полного исчезновения высыпаний. После применения препарата иногда возникает покраснение, отёчность перианальной области, эрозии.
Врачи воздействуют на противовирусный иммунитет с помощью активатора противовирусного иммунитета – иммуномакса. Это растительный препарат, который выпускается в виде лиофилизированного порошка по 200 ЕД во флаконах для инъекций. Проктологи удаляют больным анальные кондиломы одним из деструктивных методов или с помощью солкодерма и одновременно назначают внутримышечные инъекции иммуномакса. У 68% больных по окончании лечения наблюдается отсутствие повторного образования остроконечных анальных кондилом, а после проведения дополнительных сеансов деструкции эффективность комбинированной терапии достигает 98%.
Изопринозин – это иммуномодулятор, который стимулирующий противовирусную защиту организма. Он нормализует дефицит или нарушенную функцию клеточного иммунитета. Помимо иммунотропного, Изопринозин оказывает прямое противовирусное действие. Препарат успешно применяют для лечения анальных кондилом.
Профилактика остроконечных анальных кондилом
Первичная профилактика заболеваний, которые ассоциированы с папилломавирусной инфекцией, заключается в снижении вероятности или предотвращении заражения. Это достигается путём реализации комплекса профилактических и противоэпидемических мероприятий. Врачи рекомендуют не вступать рано в половые отношения, стараться иметь одного полового партнёра, прибегать к барьерным методам контрацепции, которые снижают риск развития анальных кондилом, но не обеспечивает надёжной защиты против инфицирования вирусом папилломы человека.
Для того чтобы предотвратить заражение, врачи проводят вакцинацию лицам обоего пола в возрасте от 9 до 17 лет (женщинам - до 26 лет), не инфицированным вирусом папилломы человека типов 6, 11, 16, 18. Для достижения наибольшего эффекта полный курс вакцинации проводят до первого сексуального контакта. Прививки также проводятся лицам, инфицированным вирусом папилломы человека одного, двух или трёх генотипов, включенных в состав вакцины. Вакцинация проводится с целью предотвращения инфицирования другими типами вируса папилломы человека и развития заболеваний, связанных с ними (анальных кондилом). Для того чтобы пройти эффективный курс лечения анальных кондилом или профилактическую вакцинацию, записывайтесь на приём к проктологу Юсуповской больницы онлайн или позвонив предварительно специалистам контакт центра.

Терапия патологического состояния подразумевает местное использование медикаментозных средств. Для получения ожидаемых результатов пациент должен придерживаться рекомендаций производителя и лечащего врача.
Список эффективных препаратов
Выбор мази по симптоматике и активным компонентам
Список эффективных препаратов
Распространенные средства от геморроя подразделяются по оказываемому эффекту при подавлении симптоматики, действующим веществам и стоимости. Список популярных медикаментов представлен:
Релифом
Лекарство противовоспалительного, сосудосуживающего и регенерационного спектра действия. За счет уменьшения просвета сосудов снижается ощущение жжения, зуд, начинается восстановление тканей. Мазь купирует кровоточивость, снижает уровень воспалительного процесса. Лекарство рекомендуется к применению при трещинах в области анального отверстия.
пациентам до 12 лет;
Особая осторожность нужна при использовании больными с сахарным диабетом, гипертрофией простаты, гипертиреозом, гипертонией в анамнезе, во время беременности или грудного кормления.
Безорнилом
Лекарство обладает обезболивающим эффектом, может применяться для предупреждения развития отечности и воспалительного процесса. Состав препарата представлен:
мускусом; цинковыми соединениями.
Медикамент назначается пациентам с геморроем, ранами анального отверстия после операций, трещинами и экземами заднего прохода. Считается эффективным средством с улучшением общего состояния больного на второй день от начала терапии.
Препарат не назначается при индивидуальной непереносимости отдельных компонентов.
Проктозаном
Лидокаин убирает болезненные ощущения, жжение и зуд. Препарат не рекомендован детям, беременным и кормящим, пациентам с сифилисом, туберкулезом малого таза.
Гепариновой мазью
Каждый из составляющих компонентов препарата обладает индивидуальным спектром действия:
противотромбическое действие со снижением воспалительного процесса – у гепарина;
анестезирующее – у бензокаина;
сосудорасширяющее – у бензилникотината.
Медикамент запрещен к приему при некрозе кожи и ее повреждениях, склонности к спонтанным кровотечениям, при пониженной свертываемости крови.
Троксевазином
Лекарство уменьшает показатели хрупкости капилляров, обладает противоотечным и противовоспалительным эффектом. Мазь ускоряет регенерационные процессы на клеточном уровне. Гипоаллергенна, не провоцирует выраженных побочных реакций на компонентный состав. Препарат противопоказан людям со склонностью к кровотечениям, с пониженной скоростью свертываемости крови и повреждениями кожного покрова.
Выбор мази по симптоматике и активным компонентам
Эффективные лекарственные средства подбираются в соответствии с клиническими признаками патологии:
при легком течении болезни – предпочтение отдается гепариновой мази;
острой боли - Релифу Адванс, Прокто-гливенолу, Ауробину, Проктозану, Эмле;
обострении и воспалительном процессе - Гепатромбину Г, Проктоседилу или средствам с НВПС: Проктозану, Диклофенаку, Пироксекаму, Ибупрофену;
воспалении подкожной клетчатки - линименту Вишневского, Мафениде ацетат, ихтиоловой мази, Левомеколю.
Список действенных мазей представлен:
Венотониками – предназначены для повышения венозного тонуса. В процессе происходит сужение вен и уменьшение объемов геморроидальных узлов. Лекарство влияет на причину развития патологии, а не купируют клинические признаки. Венотоники представлены Троксевазином, Прокто-Гливенолом.
Гормональными средствами – предназначены для купирования признаков воспалительного процесса, отечности, болевого синдрома и жжения. За счет активным компонентов ускоряется восстановление поврежденных слизистых заднего прохода. Наличие в составе гормональных веществ предусматривает терапию на протяжении 7 суток. Лекарство не оказывает влияния на источник болезни, может использоваться в комплексном подходе к патологии. Основные препараты представлены Ауробином (для заживления и обезболивания), Гепатромбином (антикоагулянтом), Прокседилом (обезболивает, предотвращает ускоренное свертывание крови, уничтожает микробы).
Противовоспалительными – в НПВС не содержатся гормоны. Медикаменты подавляют клинические признаки заболевания, с выраженной эффективностью. Препараты безопасны, лечение проводится Проктозаном (с вяжущим, обезболивающим действием) или Ихтиоловой мазью (анестетиком).
Антикоагулянтами – используются при формировании тромбов в геморроидальных узлах, замедляют скорость сворачивания крови. При наличии кровотечений медикаменты запрещены. Терапия проводится гепариновой мазью, Гепатробином Г, Проктоседилом, Гепароидом ЗентиваЯ;
Гемостатиками – средства для ускоренной свертываемости крови. Используются при кровотечениях из проблемной области. Проктологи назначают терапию Релифом или Релифом Адванс, обладающих ранозаживляющим эффектом.
Вяжущие – необходимы при мокнущей форме геморроя. Препарат при применении формирует защитную пленку, являющуюся барьером для патогенной микрофлоры. Терапия проводится Безорнилом (антисептическое, обезболивающее, противоотечное действие), Проктозаном (анестетик, НПВС).
При попадании инфекционных агентов в геморроидальные узлы пациенту прописывается антибактериальный препарат. В его состав входят компоненты с антисептическими и антибактериальными свойствами. Терапия назначается после выявления типа инфекции.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.

Левомиколь - комбинированная мазь для наружного применения с выраженным антибактериальным эффектом. Оказывает противовоспалительное, иммуностимулирующее и ранозаживляющее действие. Помогает бороться со многими возбудителями инфекций, в том числе активна в отношении смешанной патогенной флоры.
Состав и форма выпуска
Левомеколь отпускается в форме ленимента для местного применения. Представляет собой светло-желтую или белую смесь с однородной консистенцией. Фасуется в тубы по 40 г или банку из стекла по 100 и 1000 г, помещенные в картонную упаковку.
Активными компонентами средства выступают хлорамфеникол и диоксометилтетрагидропиримидин. Дополнительные вещества - полиэтиленоксиды.
Фармакологическое действие
За счет комбинированного состава препарат обладает противомикробным, антибактериальным и дегидратирующим свойствами.
Оказывает терапевтическую активность в отношении граммотрицательных и граммположительных бактерий. Действующий компонент - хлорамфеникол не нарушает целостность клеточных мембран, беспрепятственного проникает вглубь тканей, способствует их регенерации и выведению гнойного содержимого. Кроме того, при использовании мази отмечается снижение отека, воспаления и укрепление защитных сил организма на местном уровне.
Для чего применяют Левомеколь
Лекарственное средство назначается для лечения следующих состояний:
Инфекции кожных покровов вследствие патогенных возбудителей.
Прыщи, фурункулу, угри.
Ожоговые поражения, особенно 2 и 3 степени.
Воспаления уха и носовых пазух с гнойный отделяемым.
Послеоперационный уход за раной.
Отмирание отдельных участков ткани.
Противопоказания
Абсолютными противопоказаниями к применению мази являются:
Высокий риск возникновения аллергических реакций.
Заболевания кожи, вызванные грибком.
Индивидуальная непереносимость компонентов средства.
Детский возраст до 3 лет.
Побочные действия
Препарат Левомеколь характеризуется почти абсолютной переносимостью. У него безопасный и терапевтически эффективный состав. Использовать лекарство разрешается даже больным с хроническими патологиями. Побочные явления развиваются редко, при гиперчувствительности организма и передозировке. Они выражаются кожными проявлениями в виде гиперемии, зуда, чувства жжения, отека и местного дерматита.
Как правильно применять Левомеколь
Левомиколь в форме ленимента применяется местно для взрослых и детей с 3 лет. В зависимости от показания, имеет некоторые отличия в использовании.
Помимо накладывания мази на пораженные участки, ее можно вводить через шприц с целью промывания гнойных полостей. Для этого лекарство подогревают до 36 С.
При лечении разных инфекционных заболеваний кожи, стоит придерживаться лечебной дозы. В сутки количество мази не должно превышать 3 г. Продолжительность курса составляет 4 дня. Дольше применять средство запрещено во избежание осмотического состояния у пораженных клеток.
Можно ли использовать Левомеколь при беременности
Поскольку Левомеколь предназначен для наружного применения, его компоненты не проникают в кровеносную систему и не оказывают общего воздействия на организм. Поэтому женщинам во время вынашивания ребенка и грудного вскармливания мазь разрешается использовать.
Но в любом случае, не станет лишним предварительно проконсультироваться с врачом.
Как применять мазь Левомеколь от прыщей
Лекарство эффективно устраняет любые гнойные образования на коже, в том числе помогает бороться с прыщами и угревой сыпью.
Препарат наносят локально на прыщи, после их вскрытия мазь закладывают внутрь. Процедуру желательно проводить перед сном.
Как лечить геморрой Левомеколью
Благодаря использованию Левомиколя при геморрое можно добиться значительных успехов. Поскольку лекарство оказывает противомикробное и антибактериальное действие, оно эффективно борется с возбудителями инфекций.
Также наблюдается снижение боли, воспаления, отечности и зуда. Ленимент способствует подсыханию тканей и стимулирует их регенерацию.
Лечение геморроя осуществляется в следующем порядке:
Анус промывают водой комнатной температуры.
Наносят мазь на зону узлов перед отходом ко сну.
Анальную область закрывают чистой салфеткой.
Длительность курса терапии составляет не более 10 дней.
Можно ли Левомеколь на рану
Мазь широко используется для регенерации чистой раневой поверхности и с гнойным отделяемым. Она помогает устранять болезнетворные организмы, способствует снижению воспаления, отека и предупреждает дальнейшее инфицирование кожи.
Ленимент предпочтительно накладывать на ночь. Если рана чистая, ее обрабатывают антисептическим раствором и тонким слоем мази. Сверху накладывают повязку. При нагноении раневой поверхности, в ее полость закладывают турунды с антисептиком для впитывания гноя и секрета. После закладывают Левомиколь и фиксируют салфеткой, смоченной в лекарстве.
Как применять Левомеколь при ожогах
За счет уникального состава ленимента, он оказывает выраженное противомикробное и антибактериальное свойство. Повышает местный иммунитет, что особенно важно при ожогах. Кроме того, подавляет действие вирусов, стимулирует восстановление клеток тканей, снимает воспаление и предупреждает некротический процесс.
Для терапии ожогов, поврежденную область промывают антисептическим раствором и закрывают салфеткой с Левомиколью. Замену повязки проводят до 5 раз в день.
Препарат используют при различной степени ожога. Длительность курса лечения определяет врач.
Как хранить мазь Левомеколь
Лекарственный препарат следует хранить в темном месте, при температуре не более 25 С подальше от детей.
Читайте также:

