Гепатит д что это такое реферат
Обновлено: 18.04.2024
Гепатит А как наиболее распространенная форма вирусного гепатита, его симптомы и признаки. Характеристика вируса гепатита В, профилактика его заражения. Тяжелая форма гепатита - посттрансфузионный гепатит. Основные правила профилактики заболевания.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 05.12.2011 |
| Размер файла | 23,2 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Алматинский Медицинский Колледж
Центр непрерывного депломного образования
Тема: Вирусные гепатиты
Слушателя цикла переподготовки
Выполнила: Аманбаева А.И.
Проверила: Абабкова М.А.
гепатит вирусное заболевание
2. Виды вирусов гепатита
3. Пути заражения, диагностика и симптомы гепатита
4. Профилактика гепатитов
5. Источник информации
Вирусные гепатиты человека представляют традиционно трудную глобальную проблему, все еще далекую от своего решения. Согласно расчетным данным ВОЗ в разных странах мира вирусными гепатитами инфицированы сотни миллионов человек. Это существенно превышает распространенность ВИЧ-инфекции но, вместе с тем, не привлекло к себе должного внимания. На современном этапе, как и в более ранний период, сохраняется высокий эпидемический потенциал всех известных вирусных гепатитов - А, В, С.
В свете современных знаний группа вирусных гепатитов человека, получивших наименование гепатитов A, B, C, включает нозологические самостоятельные инфекционные заболевания, характеристика которых весьма разнообразна. Объединяющим началом является гепатотропность возбудителей, определяющая развитие избирательного поражения печени. Вирусные гепатиты A, B, C, отличаются по всем аспектам - таксономической принадлежности вирусов, механизму заражения и путям их передачи, патогенезу и иммуногенезу, клиническим проявлениям, тяжести течения и исходам, вероятности хронизации и малигнизации, критериям специфической диагностики, разной программе терапии и профилактики.
Современный этап называют "золотой эрой" изучения проблемы вирусных гепатитов. Благодаря использованию методов вирусологии, молекулярной биологии, генной инженерии, в частности рекомбинантной технологии, раскрылись новые горизонты понимания проблемы и дальнейшего ее изучения.
Удостоенное Нобелевской премии открытие "австралийского антигена" было первым в цепи блестящих исследований, сделавших неизвестное известным.
Были открыты возбудители вирусных гепатитов - A, B, C. Воплотилась давняя мечта клиницистов о раздельной специфической диагностике вирусных гепатитов разной этиологии не путем исключения или косвенных признаков, а на основе прямых исследований с использованием высокоспецифичных и высокочувствительных тест-систем. Использование новых методов исследования показало, что "гепатитный алфавит" еще далеко не исчерпан. Остается ниша вирусных гепатитов ни A, ни B, ни C, вызываемых иными возбудителями
2. Виды вирусов гепатита
Из всех достаточно многочисленных форм вирусных гепатитов гепатит А является наиболее распространенным. Хотя это заболевание характерно, в основном, для стран третьего мира с низким уровнем гигиены и санитарии, единичные случаи или вспышки заболевания гепатитом А могут наблюдаться даже в наиболее развитых странах.
Вирус гепатита А передается фекально-оральным путем. Наиболее характерный путь передачи вируса гепатита А - это тесные бытовые контакты между людьми и употребление в пищу продуктов или воды, контаминированных фекальным материалом.
Один из наиболее важных факторов, от которого зависят клинические проявления гепатита А - это возраст. В отличие от взрослых, у детей не бывает "классической" картины гепатита А. Более того, у маленьких детей гепатит А может протекать бессимптомно. Частота появления и тяжесть симптомов заболевания увеличивается с возрастом, так что желтушная форма гепатита А характерна почти для всех взрослых больных. У больных пожилого возраста более вероятно развитие тяжелой формы заболевания, для них более свойственно развитие тяжелых осложнений гепатита А. Больные старше 40 лет, чаще нуждаются в госпитализации, уровень смертности среди них, по сравнению с другими возрастными группами, также выше. В типичных случаях клиническое течение гепатита A имеет четыре стадии: инкубационный период, продромальная фаза, желтушная фаза и период выздоровления. Инфицированный больной выделяет вирус на начальных стадиях заболевания, и инфекция передается другим лицам задолго до развития клинических симптомов. После наиболее контагиозного инкубационного периода продолжительностью от 15 до 50 дней у большинства больных гепатитом А начинают появляться продромальные симптомы заболевания. Вслед за этим наступает клиническая манифестация болезни, которая характеризуется большой вариабельностью симптомов. Как и при других вирусных инфекциях, продромальные симптомы гепатита А, как правило, имеют неспецифичный характер, у больных появляется чувство слабости, желудочно-кишечные расстройства (включая отвращение к пище, диарею и рвоту) и гриппоподобные симптомы, такие как головная боль, озноб и лихорадка. Кроме того, часто могут наблюдаться респираторные нарушения, мышечная слабость, кожные высыпания и боли в суставах. Появление темной мочи и неокрашенного кала в конце продромального периода являются важными признаками, указывающими на заражение вирусом гепатита А и обычно оказываются причиной обращения больного за медицинской помощью. По окончании острого периода заболевания, длящегося обычно несколько недель, у большинства больных наступает выздоровление. Тем не менее, в ряде случаев может наблюдаться рецидив заболевания, развитие холестатической желтухи или фульминантного (скоротечного) гепатита26. Переболевшие больные обладают длительным, возможно пожизненным, иммунитетом к гепатиту А. Длительный и стойкий иммунитет к заболеванию вырабатывается только после перенесенного гепатита.
Эту довольно тяжёлую и распространённую форму гепатита называют ещё сывороточным гепатитом. Такое название обусловлено тем, что заражение вирусом гепатита В может произойти через кровь, причём чрезвычайно малую дозу. Вирус гепатита В может передаваться половым путём, при инъекциях нестерильными шприцами у наркоманов, от матери-плоду. Гепатит В характеризуется поражением печени и протекает в разных вариантах: от носительства до острой печёночной недостаточности, цирроза и рака печени. От момента заражения до начала болезни проходит 50 -180 дней. В типичных случаях заболевание начинается с повышения температуры, слабости, болей в суставах, тошноты и рвоты. Иногда появляются высыпания. Происходит увеличение печени и селезёнки. Также может быть потемнение мочи и обесцвечивание кала.
Специфической реакцией для диагностики гепатита В, или его носительства, служит выявление HbsAg. Лечение требует комплексного подхода и зависит от стадии и тяжести болезни. Главным препаратом стал имунный препарат - Интерферон и его аналоги. Используются также гормоны, гепатопротекторы, антибиотики. Для профилактики заражения вирусом гепатита В применяют различные виды вакцин. Для формирования иммунитета прививку повторяют через месяц и через полгода после первой инъекции.
Гепатит С - наиболее тяжёлая форма вирусного гепатита, которую называют ещё посттрансфузионным гепатитом. Это значит, что заболевали им после переливания крови. Это связано с тем, что тестировать донорскую кровь на вирус гепатита С стали всего несколько лет назад. Достаточно часто происходит заражение через шприцы у наркоманов. Возможен половой путь передачи и от матери - плоду.
Наибольшую опасность представляет собой хроническая форма этой болезни, которая нередко переходит в цирроз и рак печени.
Хроническое течение развивается примерно у 70-80% больных. Сочетание гепатита С с другими формами вирусного гепатита резко утяжеляет заболевание и грозит летальным исходом.
3. Пути заражения, диагностика и симптомы гепатита
Вирусы гепатита попадают в организм человека двумя основными способами.
Больной человек может выделять вирус с фекалиями, после чего, тот с водой или пищей попадает в кишечник других людей. Врачи называют такой механизм заражения фекально-оральным. Он характерен для вирусов гепатита А. Таким образом, гепатит А возникают в основном из-за несоблюдения личной гигиены, а также при несовершенстве системы водоснабжения.
Этим объясняется наибольшая распространённость этих вирусов в малоразвитых странах.
Второй путь заражения - контакт человека с инфицированной кровью. Он характерен для вирусов гепатитов В, С.
Наибольшую опасность, ввиду распространённости и тяжёлых последствий заражения, представляют вирусы гепатитов В и С.
Вот ситуации, при которых чаще всего происходит заражение: - Переливание донорской крови. Во всем мире в среднем 0,01
- 2% доноров являются носителями вирусов гепатита, поэтому в настоящее время донорская кровь перед переливанием реципиенту исследуется на наличие вирусов гепатита В и С. Риск инфицирования повышается у лиц, нуждающихся в повторных переливаниях крови или ее препаратов.
- Использование одной иглы разными людьми во много раз увеличивает риск заражения гепатитами В, С. Это самый распространённый путь заражения среди наркоманов.
- Вирусы B, С, могут передаваться при половом контакте. Чаще всего половым путём передаётся гепатит В. Считается, что вероятность заражения гепатитом С у супругов мала.
- Путь заражения от матери к ребенку (врачи называют его "вертикальный") наблюдается не так часто. Риск повышается, если женщина имеет активную форму вируса или в последние месяцы беременности перенесла острый гепатит. Вероятность заражения плода резко увеличивается, если мать, кроме вируса гепатита, имеет ВИЧ-инфекцию. С молоком матери вирус гепатита не передаётся.
Вирусы гепатитов В, С передаются при нанесении татуировки, иглоукалывании, прокалывании ушей нестерильными иглами. В 40% случаев источник заражения остается неизвестным.
Осложнениями вирусных гепатитов могут стать функциональные и воспалительные заболевания желчных путей и печёночная кома, и, если, нарушение в работе желчевыводящих путей поддаётся терапии, то печёночная кома является грозным признаком молниеносной формы гепатита, заканчивающейся летальным исходом практически в 90% случаях. В 80 % случаев молниеносное течение обусловлено сочетанным действием вирусов гепатитов В и D.
Печёночная кома наступает из-за массивного омертвения (некроза) клеток печени. Продукты распада печёночной ткани попадают в кровь, вызывая поражение центральной нервной системы и угасание всех жизненных функций.
Выздоровление после перенесённого вирусного гепатита длительное. Нередко, болезнь приобретает затяжные формы. Некоторые пациенты, инфицированные вирусом гепатита В, С, сами не болеют, но являясь носителями, представляют опасность в плане заражения окружающих. Весьма неблагоприятным исходом острого гепатита является его переход в хроническую стадию в основном при гепатите С.
Но самое тяжёлое течение гепатита вызывает сочетание двух и более вирусов, например В и D или B и С. Встречается даже B+D+C. В этом случае прогноз крайне неблагоприятный. Зачастую признаки хронического вирусного гепатита слабо выражены, что позволяет человеку до поры до времени не обращать внимание на болезнь. Нередко явные клинические проявления болезни обнаруживаются уже на стадии цирроза.
Цирроз возникает приблизительно у 20% больных вирусным гепатитом С. К этому осложнению могут также привести гепатит В в сочетании с гепатитом D или без него.
4. Профилактика гепатитов
Чтобы уберечься от заражения гепатитами, необходимо соблюдать несложные правила.
В целом, необходимо избегать контакта с биологическим жидкостями други х людей. Для предохранения от гепатитов В и С - в первую очередь с кровью.
В микроскопических количествах кровь может остаться на бритвах, зубных щётках, ножницах для ногтей. Не стоит делить эти предметы с другими людьми.
В медицинских учреждениях принимают меры профилактики заражения гепатитами. Однако, если Вы делали эндоскопию или лечили зубы десять-пятнадцать лет назад, когда борьба с гепатитом ещё не была тщательно организована, необходимо провериться. Небольшой риск заражения есть и сегодня.
Никогда не пользуйтесь общими шприцами и иглами для приёма наркотиков. Никогда не делайте пирсинг и татуировки нестерильными приборами. Помните - вирус гепатита очень живуч и, в противоположность вирусу СПИДа, долго сохраняется во внешней среде (иногда - до нескольких недель). Невидимые следы крови могут остаться даже на соломинках, используемых при употреблении кокаина, так что и в данном случае следует опасаться заражения.
Половым путём чаще всего передаётся гепатит B, но возможно заражение и гепатитом С. Особенно тщательно необходимо принимать меры предосторожности при сексе во время месячных и анальных контактах, однако и оральный секс также может быть опасен.
Однако, путь заражения гепатитом очень часто остаётся неизвестен. Чтобы быть совершенно спокойным, необходимо провести вакцинацию.
В настоящее время практика здравоохранения располагает эффективными вакцинами только против гепатитов А и В. Ведутся интенсивные исследования по разработке вакцины против гепатита С, но они находятся на начальном этапе, т.к. высокая изменчивость вируса и отсутствие эффективной ответной выработки защитных антител после перенесенного гепатита С затрудняют проведение этих исследований. В связи с этим, вовремя начатое лечение гепатита С может предотвратить развитие тяжелых прогрессирующих изменений в ткани печени, что безусловно повысит качество жизни пациента.
Обезопасить себя от заболевания гепатитом А несложно - одна прививка обеспечивает защиту на срок более 1 года. Вторая доза через 6 - 12 мес. после первичной обеспечивает долгосрочную защиту. Взрослым вакцину вводят в дозе 0,5 мл в дельтовидную мышцу. Курс - 3 прививки по схеме 0, 1 и 6 мес. Детям вводят 0,25 мл в дельтовидную мышцу дважды с интервалом 1 мес. Планово против гепатита А вакцинируют медицинских работников, персонал детских дошкольных учреждений, работников сферы обслуживания (прежде всего занятых в предприятиях общественно питания, на водопроводных и канализационных сооружениях); при возникновении аварий на водопроводных и канализационных сооружениях (попадание сточных вод в водопроводную сеть) вакцинации против гепатита А подлежит население, которое пользовалось данной водопроводной магистралью.
Вакцина против гепатита В - первая противораковая вакцина, поскольку хронические носители вируса гепатита в подвержены высокому риску смертности в следствии цирроза и рака печени. Ввиду выдающейся важности вакцины против гепатита В Всемирная Ассамблея здравоохранения рекомендовала в 1992 году всем странам включить прививки против вируса гепатита В в национальные календари прививок. На сегодняшний день 100 стран ввели вакцинацию против гепатита В в национальные календари прививок. В дополнение, во многих индустриально развитых странах проводится вакцинация подростков.
В национальный календарь профилактических прививок вакцина против гепатита В включена с 1996 года.
Согласно Национального календаря профилактических прививок первую вакцинацию против вирусного гепатита В проводят новорожденным в первые 12 часов жизни, вторую - в возрасте 1мес, третью - в 6 мес.
Детям, родившимся от матерей, носителей вируса гепатита В или больных вирусным гепатитом В в третьем триместре беременности вакцинация против вирусного гепатита В проводится по схеме 0-1-2-12 месяцев.
Поствакцинальные реакции при применении вакцины редки. В 3,5-5% случаев возможны незначительная проходящая местная боль, эритема и уплотнение в месте инъекции, а также незначительное повышение температуры, жалобы на недомогание, усталость, боль в суставах, боль в мышцах, головную боль, головокружение, тошноту. Указанные реакции развиваются в основном после первых двух инъекций и проходят через 2-3 дня. У особо чувствительных возможно развитие аллергических реакций немедленного типа, поэтому за привитым необходимо медицинское наблюдение в течение 30 мин.
Противопоказания: повышенная чувствительность к дрожжам и другим компонентам препарата, острые инфекционные и неинфекционные заболевания, хронические заболевания в стадии обострения (иммунизацию проводят не ранее чем через месяц после выздоровления (ремиссии)), декомпенсированные формы заболеваний сердечно-сосудистой системы и легких, беременность.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирусный гепатит D: причины появления, симптомы, диагностика и способы лечения.
Гепатит D (дельта-агент) - это заболевание печени, вызываемое вирусом гепатита дельта. Открытие этого вируса состоялось в середине 70-х годов прошлого века и было связано с выявлением нового антигена в ядрах гепатоцитов у больных тяжелыми формами гепатита В. По данным Всемирной организации здравоохранения, гепатитом D в мире болеют от 15 до 20 млн человек – в основном, взрослое население.
Гепатит D — это вирусное заболевание печени, протекающее как в острой, так и хронической формах, для развития которого необходимо присутствие вируса гепатита B. Без наличия в организме пациента гепатита В заражение гепатитом D невозможно.
HDV относится к числу дефектных РНК-вирусов. Дефектность состоит в том, что дельта-вирус не обладает собственным суперкапсидом (оболочкой) и необходимым набором ферментов, и для его размножения требуется антиген гепатита В (HBsAg). Таким образом, гепатит D не существует сам по себе, но только вместе с гепатитом В.
Вирус гепатита D повреждает непосредственно клетки печени. Этим он отличается от инфицирования вирусом гепатита В, при котором большая часть повреждений печени происходит из-за попыток собственной иммунной системы организма уничтожить пораженные клетки.
Причины появления гепатита D
Гепатит D является инфекцией, переносимой с кровью, передаваемой при контакте с кровью или жидкостями организма инфицированного человека.
Основные пути передачи вируса гепатита D:
- хирургические вмешательства, переливание крови;
- контакт с кровью или с предметами, загрязненными кровью больного (с бритвой, зубной щеткой, маникюрными принадлежностями, медицинским инструментарием);
- во время немедицинских манипуляций - употребления инъекционных наркотиков, выполнения пирсинга, татуировки;
- незащищенные сексуальные контакты;
- во время родов - вертикальная передача вируса (от матери к ребенку).
Причиной вновь возросшей распространенности HDV-инфекции в последние годы, скорее всего, стала миграция населения из неблагополучных и эндемичных по гепатиту дельта регионов, что подтверждается высоким уровнем носительства HDV среди некоренного населения развитых стран.
Классификация заболевания
Коинфекция – одновременное инфицирование вирусами гепатита D и гепатита В.
Суперинфекция – инфицирование вирусом гепатита D ребенка с хроническим гепатитом В или носителя HBsAg (латентной формы НВV-инфекции).
По характеру течения гепатит D делится на острый и хронический.
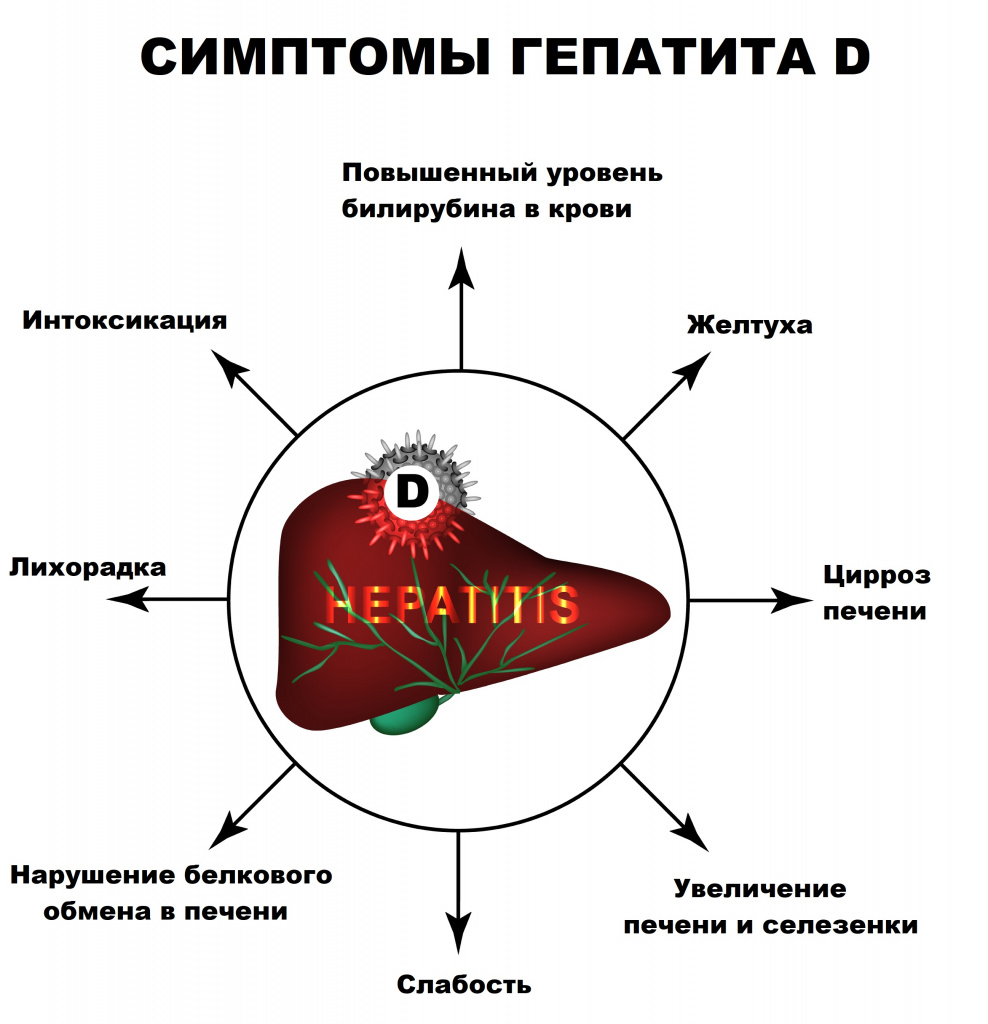
Симптомы гепатита D
Люди, не имеющие иммунитета к гепатиту В (т.е. ранее не перенесшие заболевание или не вакцинированные от гепатита В), подвержены риску заражения гепатитом В, что в свою очередь является фактором риска заражения гепатитом D.
Несмотря на то что симптомы гепатита D идентичны тем, что проявляются при других формах вирусных гепатитов, заболевание протекает в более тяжелой форме. Инкубационный период гепатита D колеблется в пределах от 21 до 180 дней, однако может быть короче в случаях дополнительного инфицирования.
Преджелтушный период длится от 4 до 10 дней и отличается следующими симптомами: повышенной утомляемостью, эпизодическими подъемами температуры тела, потерей аппетита, периодическими болями в мышцах и суставах. Желтушному периоду соответствуют более характерные симптомы: пожелтение кожных покровов, слизистых оболочек, белков глаз, потемнение мочи, кал светлого цвета, тошнота и рвота, острые боли в животе (в области печени и желудка), кожный зуд. Желтушный период длится в среднем от двух до шести недель.
Выделяют два варианта острого гепатита D, существенно отличающиеся по течению и исходам - коинфекция и суперинфекция.
Коинфицирование происходит, если пациент одновременно инфицируется вирусом гепатита D и вирусом гепатита В. В подавляющем большинстве случаев (более 95%) заболевание носит циклическое течение и заканчивается спонтанным выздоровлением, однако при этом наблюдается больший уровень злокачественных нарушений функции печени и смертности, чем при инфицировании только вирусом гепатита В.
Суперинфицирование происходит, если больной с хроническим инфицированием вирусом гепатита В заражается вирусом гепатита D. У таких пациентов, как правило, наблюдается внезапное ухудшение состояния, примерно в 90% случаев отмечается развитие хронического гепатита D, цирроза печени и терминальных стадий заболеваний печени, что делает суперинфицирование очень опасным.
Диагностика гепатита D
Вирус гепатита D состоит из молекулы РНК и группы белков. Для организма человека данные белки являются чужеродными молекулами – антигенами. В ответ на заражение вирусом организм начинает вырабатывать антитела - anti-HDV.
Инфекция HDV диагностируется путем выявления антител к вирусу гепатита D класса иммуноглобулинов G (IgG) и иммуноглобулина M (IgM), подтверждается путем выявления HDV RNA (РНК) в сыворотке крови методом ПЦР.
-
Вирус гепатита D, суммарные антитела. Анализ позволяет определить наличие в крови антител к вирусу гепатита D. Их наличие будет указывать как на присутствие вируса в организме, так и на то, что организм ведет борьбу с вирусом. Антитела будут также выявляться у людей, успешно излечившихся от гепатита D.
Маркёр текущей или недавней инфекции вирусом гепатита D. Особенности инфекции. Вирус гепатита D (HDV) – неполноценный РНК-содержащий вирусный агент, который в своем жизненном цикле зависит от вируса гепатита В, используя его белок (HBsAg) для собственной оболочки. Поэтому гепатит D может разв.
Маркёр острой инфекции. Вирус гепатита D (HDV) – неполноценный РНК-содержащий вирусный агент, который в своем жизненном цикле зависит от вируса гепатита В, используя его белок (HBsAg) для собственной оболочки. Поэтому гепатит D может развиваться только у тех лиц, которые также инфицированы ви.
Количественное определение HBsAg - основного маркёра вирусного гепатита В. HBsAg - наиболее ранний маркёр гепатита В, появляющийся ещё в инкубационном периоде заболевания, до повышения уровня ферментов крови. Вирус гепатита В состоит из оболочки и нуклеокапсида. Оболочка содержит пове.
-
биохимический анализ крови;
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
Тесты на РНК вируса гепатита D используются для мониторинга ответа на противовирусную терапию. Если возможность выполнения количественного исследования на РНК вируса гепатита D отсутствует, для мониторинга ответа на терапию выполняют серологическое исследование на HBsAg. Снижение титра HBsAg часто свидетельствует об исчезновении этого поверхностного антигена и клиренсе вируса гепатита D, хотя исчезновение поверхностного антигена у пациентов, проходящих лечение, встречается редко.
К каким врачам обращаться
Лечением острой формы гепатита D занимаются инфекционисты, хронической – гепатологи или гастроэнтерологи. Для каждого пациента разрабатывается индивидуальная программа, включающая в зависимости от формы и тяжести печеночной инфекции медикаментозную терапию и диетотерапию.
Лечение гепатита D
В настоящее время рекомбинантный альфа-интерферон является одним из немногих препаратов, применяемых у детей и взрослых, который способен оказать помощь при лечении гепатита D.
К основному лечению добавляются симптоматические препараты и иммуномодуляторы. Для поддержания нормального функционирования печени в условиях разрушения клеток ее ткани применяются гепатопротекторы растительного происхождения и на основе аминокислот. Препараты защищают клетки печеночной ткани от отложения жира (жирового гепатоза), способствуют выведению токсинов, нормализуют процессы обмена. Для выведения токсинов также применяются современные сорбирующие препараты. Рекомендуются витаминотерапия, специализированная диета с исключением алкоголя и продуктов, способных вызывать повреждение печени.
Пациентам с фульминантным (злокачественным) гепатитом и болезнью печени в терминальной стадии может быть показана трансплантация печени.
Осложнения
Коинфекция гепатитами D и B считается самой тяжелой формой хронического вирусного гепатита ввиду быстрого развития болезней печени с летальным исходом и гепатоклеточной карциномы.
Пациенты, зараженные и гепатитом B, и гепатитом D, имеют намного большую вероятность развития конечной стадии печеночной недостаточности, быстрого развития цирроза печени, а в случае перехода болезни в хроническую стадию — повышенную вероятность развития рака печени.
Согласно исследованиям, проведенным среди взрослых пациентов, цирроз развивается у 60-70% инфицированных вирусом гепатита D, что является гораздо более высоким показателем, чем у пациентов, страдающих только гепатитом В или С. Болезнь может быстро прогрессировать, и после перенесенного острого гепатита в течение 1–2 лет у 15% пациентов развивается цирроз.
Профилактика гепатита D
К контрольно-профилактическим мерам в отношении гепатита D относится профилактика заражения гепатитом В путем вакцинации, обеспечения безопасности донорской крови, безопасности инъекций, использования стерильного инструментария при нанесении татуировок, выполнении пирсинга, проведении косметических, маникюрных, педикюрных и других процедур, связанных с нарушением целостности кожи и слизистых оболочек. К методам профилактики также можно отнести безопасный секс.
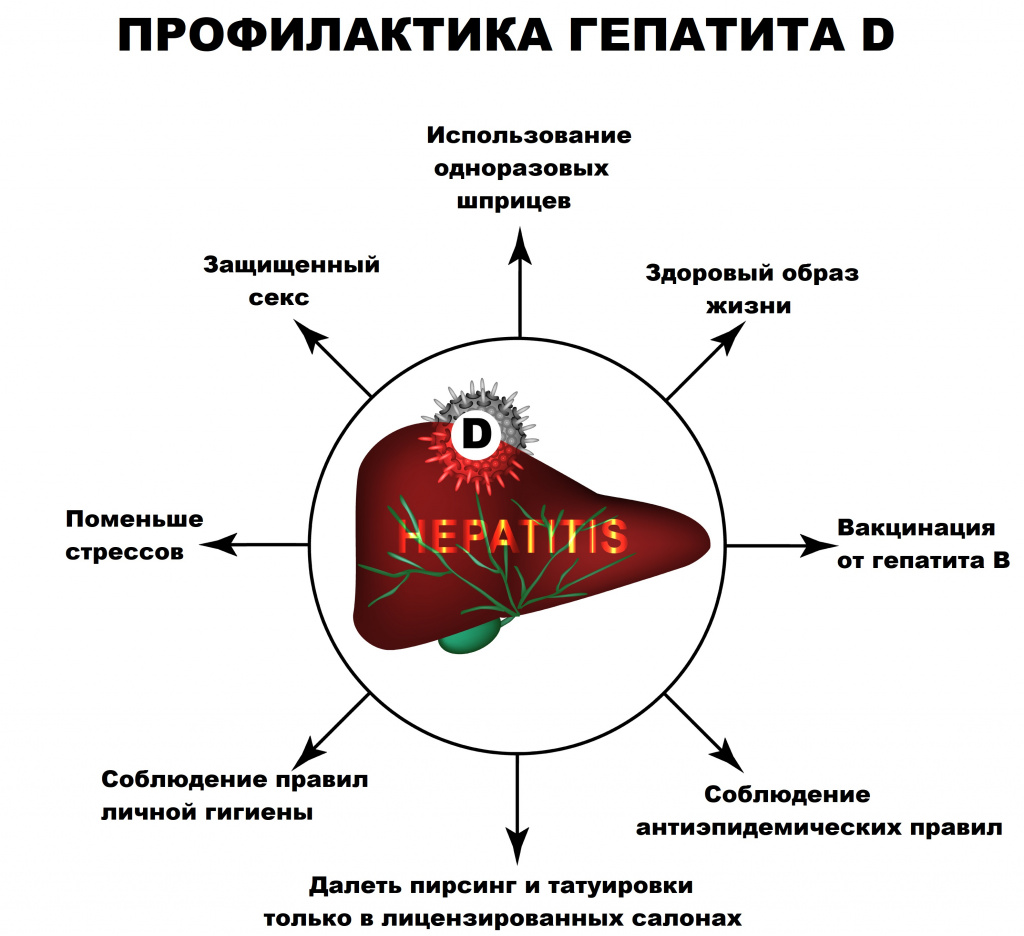
Вакцинация против гепатита B способствует профилактике коинфекции гепатитом D, в связи с чем расширение охвата детей прививками против гепатита B привело к снижению заболеваемости гепатитом D в мире. Однако вакцины, которая бы предотвращала суперинфекцию гепатита D у людей, хронически инфицированных вирусом гепатита В, пока не существует. В результате профилактика суперинфекции гепатита D сводится к ограничению контакта с кровью и жидкостями организма, которые могут содержать вирус гепатита D.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
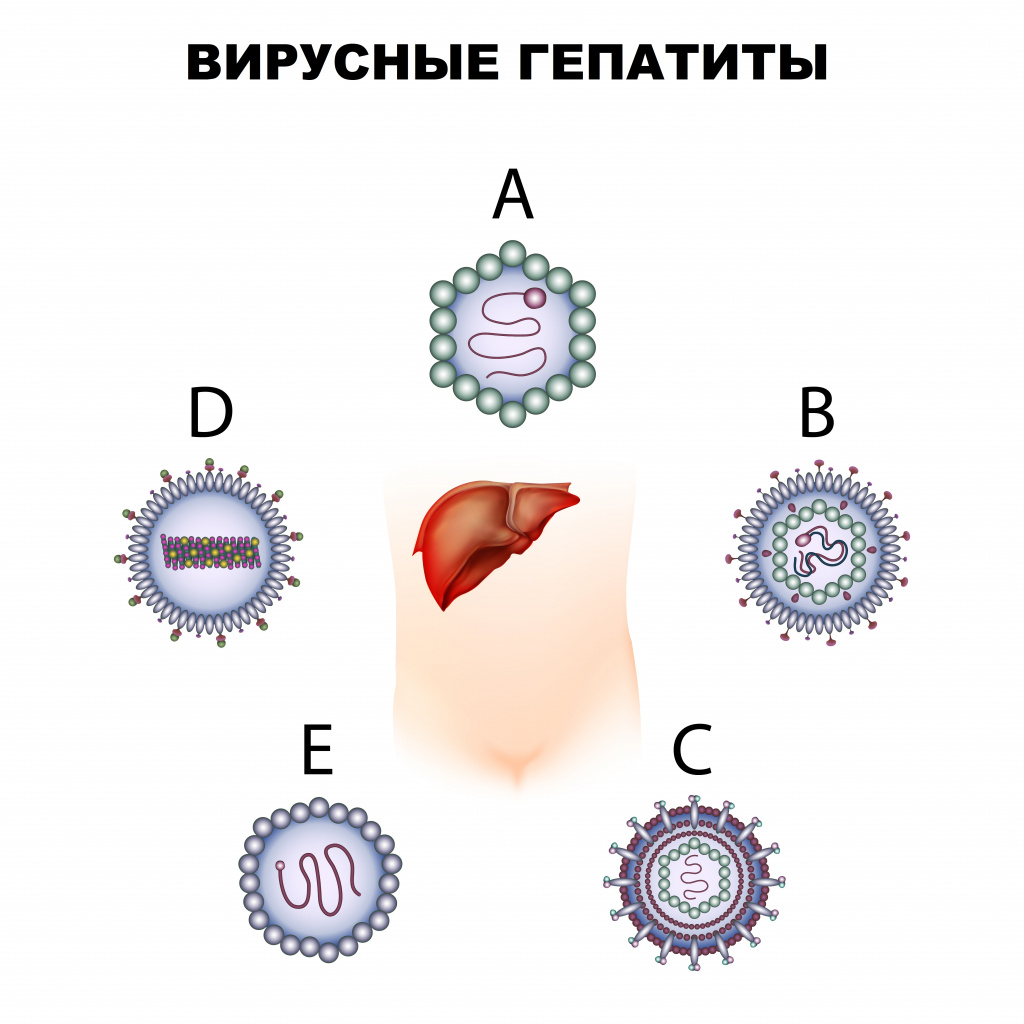
Вирусные гепатиты: причины появления, симптомы, диагностика и способы лечения.
Определение
Вирусный гепатит – инфекционное заболевание, вызываемое различными вирусами, поражающими печень. Существует пять вирусов гепатита: A (болезнь Боткина), B, C, D и E.
Причины появления вирусного гепатита
На сегодняшний день выявлено три основных пути передачи энтеральных гепатитов А и Е:
- водный путь - при использовании некачественной питьевой воды, купании в загрязненных водоемах и бассейнах;
- пищевой путь - при употреблении продуктов, загрязненных вирусом во время производства на пищевых предприятиях, предприятиях общественного питания и торговли;
- контактно-бытовой путь - при несоблюдении правил личной гигиены.
- при контакте с кровью или биологическими жидкостями больного (или носителя);
- при медицинских манипуляциях – переливании зараженной крови и ее препаратов (плазмы и др.), при проведении сеансов гемодиализа, инъекциях, акупунктуре, при многократном использовании инъекционных игл и канюль;
- половой - при незащищенном сексуальном контакте с инфицированным человеком или носителем вируса;
- во время родов или с молоком матери;
- при контакте с предметами, загрязненными кровью больного (бритва, зубная щетка, маникюрные принадлежности, медицинский инструментарий);
- через немедицинские манипуляции – употребление инъекционных наркотиков, выполнение пирсинга, татуировки.
Некоторые пациенты, инфицированные вирусами гепатита В, С и D, сами не болеют, но, являясь носителями, представляют опасность в плане заражения окружающих.
Классификация заболеваний
По длительности процесса вирусные гепатиты бывают:
- острыми – до 3 месяцев (гепатит А);
- затяжными – до 6 месяцев (гепатит В, С);
- хроническими – свыше 6 месяцев (гепатит В, С, D).
- бессимптомные формы (характерны для гепатитов В и С);
- субклиническая форма - может быть при любом гепатите;
- манифестные формы - могут быть желтушными и безжелтушными.
- с печеночной комой,
- без печеночной комы.
- с дельта-агентом (коинфекция) и печеночной комой,
- с дельта-агентом (коинфекция) без печеночной комы,
- без дельта-агента с печеночной комой,
- без дельта-агента и без печеночной комы.
- дельта-(супер)-инфекция вирусоносителя гепатита B,
- гепатит C,
- гепатит E,
- другие уточненные острые вирусные гепатиты.
- гепатит B с дельта-агентом,
- гепатит B без дельта-агента,
- гепатит C,
- другой хронический вирусный гепатит,
- хронический вирусный гепатит неуточненный.
- с печеночной комой,
- без печеночной комы.
Инкубационный период: вирус размножается и распространяется, не вызывая симптомов.
Продромальная (преджелтушная) фаза: появляются неспецифические симптомы, которые включают глубокую анорексию, недомогание, тошноту и рвоту, внезапно возникшее отвращение к сигаретам у курильщиков, лихорадку или боль в правом верхнем квадранте живота, иногда возникает крапивница и артралгия (боль в суставах).
Желтушная фаза: через 3-10 дней темнеет моча, затем возникает желтуха. Системные симптомы часто регрессируют, и пациенты чувствуют себя лучше, несмотря на усиливающуюся желтуху. Печень обычно увеличивается и становится болезненной при пальпации. Пик желтухи обычно наступает в пределах 1–2 недель. Могут развиться проявления холестаза.
Фаза восстановления: в течение этих 2-4 недель желтуха исчезает, а аппетит обычно возвращается после первой недели симптомов. Острый вирусный гепатит разрешается спонтанно спустя 4–8 недель от момента появления симптомов.
Острый гепатит — фаза, когда организм активно борется с инфекцией, стараясь полностью удалить ее из организма: он возникает вскоре после инфицирования и длится, как правило, не больше 6-8 месяцев. Гепатит A протекает остро и никогда не переходит в хроническую форму.

Диагностика вирусного гепатита
В диагностике гепатитов решающее значение имеет клиника: осмотр, пальпация, перкуссия (простукивание отдельных участков тела и анализ возникающих при этом звуков), жалобы пациента. Для всех вирусных гепатитов однотипны особенности изменения многих биохимических показателей, их динамика, диагностическая и прогностическая оценка. Острый гепатит в первую очередь дифференцируют с другими заболеваниями, имеющими сходную клиническую симптоматику.
Пациентам с подозрением на гепатит первично проводят неспецифические лабораторные тесты:
-
исследование уровня аланинаминотрансферазы, аспартатаминотрансферазы, билирубина и щелочной фосфатазы;
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фосфатаза катализирует щелочной гидролиз сложных эфиров фосфорной кислоты и органических соединений. Понятие «щелоч.
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы; Human Serum Albumin; ALB. Краткая характеристика исследуемого вещества Альбумин Альбумин – это протеин, состоящий из 585 аминокислот и имеющий молекулярную массу 66,6-70 кДа. Альбумин составляет 40-60% от о.
Синонимы: Анализ крови на протромбин; Протромбин; Протромбиновое время; Протромбиновый индекс; Международное нормализованное отношение; МНО; Фактор свертывания крови II. Prothrombin; PT; Protime; INR; International normalized ratio; Coagulation Factor II; FII. Краткое описание исследования Прот.
-
наличие антител к вирусу гепатита A классов IgG и IgM;
Маркёр прошлой инфекции вирусом гепатита А или вакцинации против вируса гепатита А. Антитела класса IgG против вируса гепатита А появляются в ходе инфекции вскоре после антител класса IgM и сохраняются после перенесённого гепатита А пожизненно, обеспечивая стойкий иммунитет. Наличие в крови человека.
Иммуноглобулины класса М, характерны для острого периода гепатита А. Функции. Антитела класса IgМ практически всегда обнаруживаются уже в начале проявления клинических симптомов, достигают пика концентрации в течение месяца, персистируют в крови 3 - 6 месяцев и снижаются до неопределяемого.
Маркёр активной репликации вируса гепатита B (HBV) и высокой инфекционности крови. HBеAg (антиген инфекционности) представляет собой сердцевинный белок, кодируется тем же геном, что и НBсore Ag. Обнаруживается в крови в период вирусемии, параллельно с HBsAg, начиная с конца инкуб.
Количественное определение HBsAg - основного маркёра вирусного гепатита В. HBsAg - наиболее ранний маркёр гепатита В, появляющийся ещё в инкубационном периоде заболевания, до повышения уровня ферментов крови. Вирус гепатита В состоит из оболочки и нуклеокапсида. Оболочка содержит пове.
Свидетельство перенесённого острого гепатита В, показатель ремиссии. Определяет присутствие антител к HBеAg. Синтез антител к HBeAg в организме начинается после элиминации антигена инфекционности, они свидетельствуют о прекращении репликации (размножения) вируса в организме. К концу 9-й недели .
Определяет присутствие антител к HB-core Ag, независимо от класса M или G. Функции. Антитела к HB-core антигену появляются при остром гепатите В в крови вскоре после появления HBsAg, персистируют после исчезновения HBs-антигена перед появлением анти-HBs-антител и сохраняются длительное время после.
Определение РНК вируса гепатита С (оценка вирусной нагрузки) в плазме крови методом ПЦР с детекцией в режиме реального времени. Исследование выполняется на оборудовании компании Hoffmann-La Roche (Швейцария) по стандартизованной технологии с автоматизированной пробоподготовкой. Аналитические .
Синонимы: Вирус гепатита С (ВГС), количественное определение РНК. Hepatitis C Virus RNA, Quantitative, Real-Time PCR; Blood, HCV Viral Load; Hepatitis C Virus RNA Quant. Краткое описание исследования «Количественное определение РНК вируса гепатита С методом ПЦР [вирусная нагрузка] в сыворо.
Определение вирусной нагрузки и генотипа (1, 2, 3) вируса гепатита С (ВГС). Гепатит С – вирусное заболевание печени, которое часто переходит в хроническую форму (55-85% инфицированных). У части таких пациентов (15-30%) хронический гепатит в течение 20 лет может приводить к циррозу пече.
Синонимы: Суммарные антитела к вирусу гепатита С; анти-HCV. Anti-HCV IgG/IgM; Antibodies to Hepatitis C Virus, IgM + IgG; HCVAb, Total. Характеристика показателя Anti-HCV-total (антитела к антигенам вируса гепатита C суммарные) Внимание! При положительных и сомнительных реакциях срок выдачи ре.
Тест направлен на определение генотипа (1a, 1b, 2, 3а, 4, 5а, 6) вируса гепатита С (ВГС). Применим для генотипирования ВСГ у пациентов с вирусной нагрузкой выше 5000 МЕ/мл. Исследование не предназначено для скрининга ВГС. Гепатит С – вирусное заболевание печени, которое часто.
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
К каким врачам обращаться
Любой вирусный гепатит – это инфекционное заболевание и лечат его, прежде всего, врачи-инфекционисты. Кроме того, есть и другие специалисты по заболеваниям печени (гастроэнтерологи и гепатологи), которые также принимают самое активное участие в лечении пациентов, страдающих вирусными гепатитами.
Лечение вирусного гепатита
При острых гепатитах легкой степени тяжести лечение можно проводить амбулаторно, среднетяжелые и тяжелые формы лечатся в стационаре. При хронической патологии (вне значимого обострения) лечение проводится на дому. В случаях выраженного обострения или декомпенсации показана госпитализация в инфекционный стационар.
Назначается базисное лечение, которое включает в себя щадящий режим и специализированную диету - исключают жареные, копченые, маринованные продукты, тугоплавкие жиры (свинину, баранину), алкогольные и газированные напитки. Рекомендуется обильное питье (до 2–3 литров в сутки).
Применяют дезинтоксикационные мероприятия (внутривенное введение гемодеза, раствора глюкозы с витамином С или с эссенциале, назначают прием лактулозы). При необходимости рекомендованы сорбенты, гепатопротекторы, антиоксиданты, диуретики, пробиотики, антигистаминные, противовоспалительные и гормональные средства, витамины.
Альфа-интерферон оказывает иммуномоделирующий и противовирусный эффекты, угнетает синтез белков вируса, усиливает активность естественных клеток-киллеров при гепатитах В и С.
В случае хронического течения болезни может потребоваться назначение препаратов прямого противовирусного действия, приводящих к полному исчезновению вируса гепатита С или стойкому подавлению репликации вирусов при гепатитах B и D.
Вирус гепатита В способен встраиваться в генетический материал человека, в связи с чем излечиться от этой болезни полностью не удается. Лечение гепатита В с дельта-агентом – это одна из самых трудных задач в гепатологии сегодня.
Осложнения
Осложнениями вирусных гепатитов могут стать функциональные и воспалительные заболевания желчных путей, а также печеночная кома, которая наступает из-за массивного омертвения (некроза) клеток печени и приводит к летальному исходу практически в 90% случаях. Гепатиты В и С опасны развитием хронического процесса и являются самой распространенной причиной цирроза и рака печени.

Самое тяжелое течение заболевания вызывает сочетание двух и более вирусов. В этом случае прогноз крайне неблагоприятный. Часто признаки хронического вирусного гепатита слабо выражены, что позволяет человеку до поры до времени не обращать внимания на болезнь. Нередко явные клинические проявления заболевания обнаруживаются уже на стадии цирроза печени.
Помимо развития цирроза и рака печени была доказана связь хронического гепатита С с В-клеточной лимфомой - поражением эндокринных желез, органов зрения, кожи, мышц, суставов, нервной системы, желчных путей.
Профилактика вирусного гепатита
На сегодняшний день самым эффективным методом профилактики вирусного гепатита является вакцинация:
- Вакцина от гепатита А вводится двукратно и формирует защиту от заболевания на срок до 20 лет. В России в Национальный календарь профилактических прививок вакцинация против вирусного гепатит А включена по эпидемическим показаниям.
- Вакцинация против гепатита В (N532) позволяет защититься не только от вируса гепатита В, но и от дельта-агента. В России вакцинация проводится в рамках Национального Календаря Профилактических прививок. Если у новорожденного не выявлены противопоказания, первая прививка делается в роддоме, в первый день жизни. Через один месяц делается вторая, а третья через 6 месяцев после начала вакцинации.
- Специфической вакцины против гепатита С не существует. Несколько вакцин находятся в стадии разработки.
Меры профилактики гепатитов просты и доступны:
- Строгое выполнение правил личной гигиены: мытье рук перед едой, после посещения туалета, при возвращении с работы, прогулки, отказ от использования чужого маникюрного инструмента, зубной щетки, бритвы.
- Избегать контактов с биологическими жидкостями посторонних людей. При обработке ран пользоваться одноразовыми перчатками.
- Овощи, ягоды, фрукты, зелень мыть под сильным напором водопроводной воды, ополаскивать кипяченой водой.
- Употреблять для питья только кипяченую или бутилированную воду. Не купаться в загрязненных водоемах.
- При выявлении парентеральных гепатитов необходимо обследовать и полового партнера, выполнять все назначения лечащего врача.
- Избегать контакта с использованными шприцами, иглами и другим инструментарием медицинского и немедицинского назначения.
- Клинические рекомендации. Хронический вирусный гепатит С (ХВГС) у взрослых; 2019 ;
- Клинические рекомендации. Хронический вирусный гепатит B (ХВГВ) у взрослых; 2019 ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Что такое гепатит Б? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит В (Б) — острое и хроническое инфекционное заболевание, вызываемое вирусом гепатита В, с гемоконтактным механизмом передачи (через кровь), протекающее в различных клинико-морфологических вариантах, и возможным развитием цирроза печени и гепатоцеллюлярной карциномы. Всего в мире, по самым скромных оценкам, инфицировано более 250 млн человек.

Этиология
вид — вирус гепатита В (частица Дейна)
Развитие вируса гепатита Б происходит в гепатоцитах (железистых клетках печени). Он способен к интеграции в ДНК человека. Имеются 9 генотипов вируса с различными подтипами — генетическая изменчивость позволяет вирусу образовывать мутантные формы и ускользать от действия лекарств.
Имеет ряд собственных антигенов:
- поверхностный HbsAg (австралийский). Появляется за 15-30 дней до развития болезни, свидетельствует об инфицировании (не всегда). Антитела к HbsAg выявляются через 2-5 месяцев от начала заболевания, а сам HbsAg исчезает из крови (при благоприятном течении процесса);
- сердцевинный HbcorAg (ядерный, коровский). Появляется в инкубационном периоде и совместно с ним появляются антитела (HbcorAb). Длительное присутствие HbcorAg в крови свидетельствует о вероятной хронизации процесса (неадекватный иммунный ответ);
- антиген инфекциозности и активного размножения вируса (HbeAg). Появляется совместно с HbsAg и отражает степень инфицированности. Его продолжительная циркуляция в крови является свидетельством развития хронизации процесса, а антитела к нему являются благоприятным прогностическим признаком (не всегда, но по меньшей мере указывают на возможность более благоприятного процесса, срок их циркуляции после выздоровления окончательно не определён, но не более пяти лет после благоприятного разрешения процесса);
- HbxAg — регулятор транскрипции, способствует развитию гепатокарциномы.

Вирус гепатита В чрезвычайно устойчив к действию всевозможных естественных факторов окружающей среды, инактивируется при 60 °C за 10 часов, при 100 °C за 10 минут, при оптимальной температуре сохраняется до 6 месяцев, при автоклавировании погибает за 5 минут, в сухожаровом шкафу — через 2 часа, 2% раствор хлорамина убивает вирус за 2 часа. [1] [3]
Эпидемиология
Источник инфекции — только человек, больной острой или хронической формой инфекции.
Механизм передачи: гемоконтактный и вертикальный (от матери к ребёнку), не исключается трансмиссивный механизм передачи (например, при укусах комаров в результате раздавливания и втирания инфицированного тела комара в поврежденную ткань человека).
Пути передачи: половой, контактно-бытовой, гемотрансфузионный (например, при переливании крови или медицинских манипуляциях). Восприимчивость всеобщая. Заболеваемость — 30-100 человек на 100 тысяч населения (зависит от страны). Летальность от острых форм — до 2%. После перенесённого острого заболевания при условии выздоровления иммунитет стойкий, пожизненный.
Для заражения характерна малая заражающая доза (невидимые следы крови). [1] [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита Б
Инкубационный период гепатита В длится от 42 до 180 дней (следует иметь в виду, что наличие клинической симптоматики характеризует лишь незначительную долю всех случаев заболевания).
Начало постепенное. Характерные синдромы:
- общей инфекционной интоксикации (проявляется как астеноневротический синдром);
- холестатический (нарушение секреции желчи);
- артрита;
- нарушения пигментного обмена (появление желтухи при уровне общего билирубина свыше 40 ммоль/л);
- геморрагический (кровоточивость кровеносных сосудов);
- экзантемы;
- отёчно-асцитический (скопление жидкости в брюшной полости);
- гепатолиенальный (увеличение печени и селезёнки).
При первых признаках гепатита B нужно обратиться к доктору.

Первые признаки гепатита B
Начальный (преджелтушный) период продолжается 7-14 дней. Чаще протекает по многообразному типу с болевыми ощущениями в различных суставах по ночам и утром, уртикарными высыпаниями, астеновегетативными проявлениями (снижение аппетита, апатия, нервозность, слабость, разбитость, повышенная утомляемость). Изредка развивается синдром Джанотти-Крости — симметричная, яркая пятнисто-папулёзная сыпь. Не исключены умеренные диспептические явления (расстройства пищеварения). К концу периода происходит потемнение мочи, обесцвечивание кала.

Желтушный период
Этот период продолжительностью около одного месяца характеризуется возникновением желтушного окрашивания кожи (различных оттенков) на фоне продолжающегося или ухудшающегося общего состояния. Характерна длительность и стойкость симптоматики. Появляется тяжесть и болезненность в правом подреберье, горечь во рту, тошнота, выражённый зуд кожи (практически не снимаемый никакими средствами). На фоне усиления астеноневротического компонента появляются геморрагические проявления, урежение пульса, гипотензия, отёки (отражает степень интоксикации и нарушения функций печени).

Выздоровление
Следующим этапом в развитии болезни является нормализации общего состояния, спадение желтухи и реконвалесценция, которая в зависимости от конкретной ситуации и состояния иммунной системы может закончиться как выздоровлением, так и движением развития заболевания в хроническое течение, характеризующееся маловыраженой неусточивой симптоматикой, преимущественно в виде слабости, периодического дискомфорта в правом подреберье, бурно сигнализирующим лишь на стадии цирроза и полиорганных осложнений.
- гепатиты другой этиологии;
- желтухи другой этиологии (например, гемолитическая болезнь, токсическое поражение, опухоли);
- малярия; ;
- лептоспироз;
- ревматоидный артрит.
Гепатит В у беременных
Острый гепатит характеризуется более тяжёлым течением у беременной, возникновении повышенного риска преждевременных родов, аномалий развития плода на ранних сроках и кровотечений. Вероятность передачи при острой форме зависит от сроков беременности: в первом триместре риск 10% (но более тяжёлые проявления), в третьем триместре — до 75% (чаще бессимптомное течение после родов). У большинства детей при заражении во внутриутробном и постнатальном периодах происходит хронизация инфекции. [1] [3] [6]
Патогенез гепатита Б
С движением кровяной массы вирус попадает в печеночную ткань, где локализуется в гепатоцитах и теряет свою протеиновую сферу в лизосомах. Происходит выход вирусной ДНК с последующим ресинтезом аномальных протеинов LSP, а параллельно образование новых частиц Дейна.
В процессе эволюции вирусчеловеческого взаимодействия возможно развитие двух вариантов:
При репликативном пути происходит следующее: белки LSP совместно с HbcorAg вызывают увеличение продукции гамма-интерферона, что приводит к активации главного комплекса гисотсовместимости (HLA), проистекает преобразование молекул гистосовместимости 1 и 2 классов, в результате чего клетка становиться для организма враждебной в антигенном формате.

Антигенпрезентирующие макрофаги содействуют изменению В-лимфоцитов в плазматические клетки и экспрессии ими агрессивных белков-антител к посторонним антигенам. В итоге на поверхности печёночных клеток формируются вирусспецифические иммунные комплексы (антиген + антитело + фракция комплемента С3в).
В динамике может реализоваться два сценария:
- в первом варианте запуск каскада комплимента ведёт к появлению в составе иммунных комплексов агрессивной фракции С9 (мембранатакующий комплекс) — наблюдается значительный некроз гепатоцитов без участия лимфоцитов (молниеносная форма гепатита В);
- при альтернативной варианте (наблюдающимся в большинстве случаев) каскад комплемента в силу иммуноиндивидуалистических свойств не активируется — тогда идёт умеренное разрушение Т-киллерами меченых антителами заражённых вирусом гепатоцитов. Образуются ступенчатые некрозы с образованием на месте гибели гепатоцитов соединительной ткани — рубцов (то есть острый гепатит В при плохом иммунном ответе постепенно переходит в хронический).
Непременным атрибутом патогенеза является формирование иммунопатологического процесса. Гибель гепатоцитов, инфицированных вирусом гепатита В, следует за счёт иммунокомпетентных частиц, Т-киллеров и макрофагальных элементов.
Серьёзным значением является нарушение свойств мембраны клеток печени, что сопровождается экскрецией (выделением) лизосомальных ферментов, разрушающих гепатоциты. Сообразно этому, гибель гепатоцитов происходит за счёт иммунокомпетентных клеток, лизосомальных ферментов и противопечёночных гуморальных аутоантител, то есть острая болезнь наступает (и благоприятно заканчивается) только при хорошем иммунитете, а при плохом идёт хронизация.
При тяжёлом цитолитическом синдроме (массивные некрозы гепатоцитов) возникает гипокалиемический алкалоз, острая печёночная недостаточность, печёночная энцефалопатия (ПЭП), церебротоксическое действие, нарушение функции обмена нервной ткани. [2] [3] [6]
Классификация и стадии развития гепатита Б
По цикличности течения:
- острый;
- острый затяжной;
- хронический.
По клиническим проявлениям:
- субклинический (инаппарантный);
- клинически выраженный (желтушный, безжелтушный, холестатический, фульминантный).
По фазам хронического процесса:
Группы риска хронического гепатита B
Хроническим гепатитом чаще страдают дети младше шести лет. При заражении в первый год жизни он развивается в 80–90 % случаев, от года до шести лет — в 30–50 %, у взрослых без сопутствующих заболеваний — менее чем в 5 %. [7]
Осложнения гепатита Б
Чем опасен гепатит Б
Заболевание может привести к острой печёночной недостаточности (синдрому острой печеночной энцефалопатии).
Выделяют четыре стадии болезни:
Диагностика гепатита Б
Многообразие форм, тесная взаимосвязь с иммунной системой человека и зачастую достаточно высокая стоимость исследований часто затрудняют принятие конкретного решения и диагноза в стационарный отрезок времени, поэтому во избежание роковых (для больного) ошибок следует подходить к диагностике с учётом всех получаемых данных в динамическом наблюдении:
- общеклинический анализ крови с лейкоцитарной формулой (лейкопения, лимфо- и моноцитоз, уменьшение СОЭ, тромбоцитопения);
- общий анализ мочи (появление уробилина);
- биохимический анализ крови (гипербилирубинемия в основном за счёт связанной фракции, повышение уровня АЛТ и АСТ, ГГТП, холестерина, щелочной фосфатазы, снижение протромбинового индекса, фибриногена, положительная тимоловая проба);
- маркеры гепатита В: HbsAg, HbeAg, HbcorAg, HbcorAb IgM и суммарные, HbeAb, anti-Hbs, ПЦР в качественном и количественном измерении);
- УЗИ органов брюшной полости, КТ и МРТ диагностика;
- фиброскан (применяется для оценки степени фиброза). [3][4]
Скрининг при хроническом гепатите
Пациентам с хроническим гепатитом В рекомендуется не реже чем раз в полгода проходить обследование: УЗИ органов брюшной полости, клинический анализ крови, АЛТ, АСТ, тест на альфа-фетопротеин. Скрининг позволяет вовремя заметить обострение болезни и начать специфическую терапию.
Лечение гепатита Б
Лечение острых форм гепатита В должно осуществляться в стационаре (учитывая возможность быстрых и тяжёлых форм болезни), хронических — с учётом проявлений.
Диета и режим при гепатите В
В острый период показан постельный режим, печёночная диета (№ 5 по Певзнеру): достаточное количество жидкости, исключение алкоголя, жирной, жареной, острой пищи, всё в мягком и жидком виде.
Медикаментозная терапия
При лёгкой и средней тяжести острого гепатита этиотропная противовирусная терапия (ПВТ) не показана. При тяжёлой степени и риске развития осложнений назначается специфическая противовирусная терапия на весь период лечения и возможно более длительное время.
В лечении хронических форм гепатита показаниями к назначению ПВТ является наличие уровня DNA HBV более 2000 МЕ/мл (при циррозе печении независимо от уровня), умеренное и высокое повышение АЛТ/АСТ и степени фиброза печёночной ткани не менее F2 по шкале METAVIR, высокая вирусная нагрузка у беременных женщин. В каждом конкретном случае показания определяются индивидуально, в зависимости от выраженности процесса, временной тенденции, пола, планирования беременности и другого.
Существует два пути противовирусного лечения:
- терапия пегилированными интерферонами (имеет ряд существенных противопоказаний и серьёзных побочных эффектов — не менее 12 месяцев);
- нуклеозидно-аналоговой терапии NA (используются препараты с высоким порогом резистентности вируса, длительно — не менее пяти лет, удобство применения, хорошая переносимость).
В отдельных случаях может рассматриваться применение комбинированной терапии.
Из средств патогенетической терапии в острый период используются внутривенно вводимые растворы 5% глюкозы, дезинтоксикантов, антиоксидантов и витамины. Показан приём энтеросорбентов, ферментных препаратов, при выраженном холестазе применяются препараты Урсодезоксихолевой кислоты, при тяжёлом течении — глюкокортикостероиды, методы аппаратного плазмофереза.
В хронической стадии заболевания при наличии соответствующей активности процесса и невозможности назначения ПВТ может быть показан приём групп гепатопротекторов и антиоксидантов. [1] [3]
Прогноз. Профилактика
Основное направление профилактики на сегодняшний день — это проведение профилактической вакцинации против гепатита В в младенческом возрасте (в том числе усиленная вакцинация детей, рождённых от матерей с гепатитом В) и далее периодические ревакцинации раз в 10 лет (или индивидуально по результатам обследования). Достоверно показано, что в странах, где была введена вакцинация, резко сократилось количество вновь выявленных случаев острого гепатита В.
Вторая составляющая стратегии профилактики включает обеспечение безопасности крови и её компонентов, использование одноразового или стерилизованного инструментария, ограничение числа половых партнёров и использование барьерной контрацепции. [1] [2]
Читайте также:

