Гепатит и поликистоз почек
Обновлено: 19.04.2024
Поликистоз почек — врожденное заболевание, характеризующееся замещением почечной ткани множеством различных по величине кист. Заболевание, как правило, бывает двусторонним, часто носит наследственный характер.
Патогенез (что происходит?) во время Поликистоза почек:
В основе этиопатогенеза Поликистозной почки лежит неправильный онтофилогенез с неполным и неправильным слиянием прямых и извитых канальцев, затруднением оттока мочи и превращением в кистоз-ные образования. Наряду с аномальными нефро-нами имеются и правильно сформировавшиеся нефроны.
Поликистоз почек сочетается с другими аномалиями почек и других органов.
Патологическая анатомия
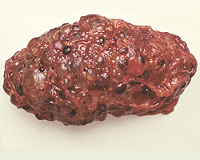
Внешний вид поликистозных почек напоминает грозди винограда. Морфологически имеются кисты различной величины (иногда до 6—8 см в диаметре), заполняющие почти весь орган целиком. Лоханка и чашечки деформированы, удлинены. Почки значительно увеличены, масса их может достигать 1—2 кг. Возникновение больших кйст в области ворот почек вызывает гемодинамические расстройства.
Симптомы Поликистоза почек:
В большинстве случаев заболевание долгое время течет бессимптомно и зачастую обнаруживается случайно на вскрытии. Первые симптомы болезни могут быть общими и местными. К общим относятся быстрая утомляемость, жажда, . повышение артериального давления, иногда небольшие повышения температуры. Артериальное давление вначале повышено незначительно и непостоянно. Местными симптомами являются боли в пояснице, иногда расстройства мочеиспускания. При пальпации брюшной полости находят увеличенные бугристые почки. В моче выявляется небольшая про-теинурия, микро-, реже — макрогематурия. Функциональная способность почек несколько снижена.
В дальнейшем развивается клиническая картина хронической почечной недостаточности с полиурией и жаждой, азотемией, анемией. Артериальная гипертензия становится высокой и стабильной, что связано с нарастающей ишемией почек. Функциональная способность почек сни-1 жена, отмечается изогипостенурия. Может возникать массивная гематурия. Присоединяется хронический пиелонефрит, часто обостряющийся. Кисты могут нагнаиваться, в почках образуются конкременты.
Прогноз
Поликистоз почек прогрессирует медленно. Даже в случаях хронической почечной недостаточности больные живут несколько лет. Присоединение хронического пиелонефрита, очень высокая гипертензия значительно ухудшают прогноз. Примерно в 20% случаев поликистоз ничем не проявляется и может быть обнаружен случайно.
Диагностика Поликистоза почек:
Наличие в обеих почечных областях бугристых опухолевидных образований является патогномонич-ным признаком поликистоза почек и подтверждает диагноз. Однако пальпировать увеличенные почки удается не всегда, особенно на ранних стадиях болезни. Решающую роль в диагностике поликистоза играет рентгенологическое исследование, в первую очередь экскреторная урография, предпочтительнее в инфузорном варианте, при которой определяется удлинение и растяжение лоханок и чашечек. В неясных случаях проводится ретроградная пиелография. Сканирование почек и изотопная ренография также помогают уточнить диагноз.
Дифференциальная диагностика проводится с хроническим нефритом и хроническим пиелонефритом, особенно при наличии почечной недостаточности. Если прощупывается только одна почка, приходится дифференцировать поликистоз с опухолями почек. Решающим во всех случаях является рентгенологическое исследование.
Лечение Поликистоза почек:
Консервативное лечение сводится к борьбе с инфекцией и с хронической почечной недостаточностью. Существенное значение имеет лечение гипертензии.
Оперативное лечение эффективно лишь в компенсированной стадии болезни и сводится к вскрытию и опорожнению больших кист. Почки при этом уменьшаются в размере, улучшаются их кровообращение и функция. Описаны положительные результаты трансплантации почки.
К каким докторам следует обращаться если у Вас Поликистоз почек:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Поликистоза почек, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Поликистоз почек – это врожденная двусторонняя кистозная трансформация почечной паренхимы, приводящая к прогрессирующему снижению функции почек. Патология может проявляться артериальной гипертензией, болевым синдромом в поясничной области и животе, гематурией, дизурией, развитием инфекции и камней в почках, почечной недостаточностью. Диагностика заболевания включает изучение семейного анамнеза, лабораторные исследования, УЗИ почек, урографию, ангиографию, МРТ и КТ. Лечение при поликистозе почек консервативное, симптоматическое.
МКБ-10


Общие сведения
Поликистозная болезнь (поликистоз почек) – порок эмбрионального развития почечных канальцев, характеризующийся образованием множественных мелких кист в паренхиме почек. Поликистоз почек всегда двусторонний. Кисты могут иметь размер от спичечной головки до крупной вишни и больше, содержать светлый либо шоколадного цвета желеобразный секрет.
Увеличение кист со временем приводит к сокращению объема функционирующей паренхимы и развитию почечной недостаточности. Как правило, поликистоз не ограничивается только поражением почек; к внепочечным формам поликистоза относится формирование кист в поджелудочной железе, селезенке, печени, семенных пузырьках, легких и других органах.

Причины
Поликистоз почек в большинстве случаев является патологией, наследуемой по аутосомно-доминантному типу. Развитие аутосомно-доминантного поликистоза может произойти, если аналогичное заболевание имеется у одного из родителей; эта форма наследования определяет 85-90% случаев болезни. Признаки заболевания в этом случае чаще развиваются к 30-40 годам, реже в детском возрасте.
Для развития аутосомно-рецессивного поликистоза почек необходима передача мутантных генов, обусловливающих дефект, от обоих родителей. Это менее распространенная форма, которая обнаруживается у новорожденных. При отсутствии семейной истории предполагается возникновение новой мутации в половой клетке одного из родителей.
Патогенез
В патогенезе поликистоза почек ведущая роль принадлежит нарушению слияния секреторных и экскреторных структур нефрона на стадии развития вторичной почки. Это затрудняет выделение первичной мочи, увеличивает давление в почечных канальцах, что приводит к деформации их просвета и образованию кистозно расширенных полостей. Отмечается значительное увеличение размеров и массы почек, которые макроскопически имеют бугристую неровную поверхность из-за множественных выступающих кист.
Стенки кист представлены соединительной тканью, полость выстлана плоским или кубическим эпителием, внутри содержится жидкость желтоватого или коричневого цвета, близкая по составу к моче. Между отдельными кистами имеются участки паренхимы, которые из-за давления кист могут подвергаться дистрофическим изменениям, атрофии или ишемии. Чашечки и лоханки значительно деформированы и увеличены.
Классификация

Симптомы поликистоза почек
У новорожденных патология обычно протекает крайне неблагоприятно и достаточно рано заканчивается гибелью ребенка от уремии. У взрослых поликистоз почек развивается медленно, проходя компенсированную, субкомпенсированную и декомпенсированную стадии.
На стадии компенсации проявления длительно отсутствуют. Со временем появляется чувство давления в пояснице, неопределенные боли в животе, дизурия, обусловленные растяжением почек. Отмечается утомляемость, головная боль, иногда – гематурия неясного генеза. Функция почек в компенсированной стадии остается не нарушенной.
В стадии субкомпенсации нарастают признаки почечной недостаточности, проявляющиеся тошнотой, сухостью во рту, жаждой, приступами мигрени, стойкой и высокой артериальной гипертензией. Нарушения функции почек характеризуются полиурией с изостенурией, эритроцитурией, цилинрурией, при возникновении пиелонефрита – лейкоцитурией. В случае нагноения кист присоединяется лихорадка, интоксикация, ознобы; при камнях в почках развиваются приступы почечной колики.
В декомпенсированной стадии болезни возникает хроническая уремия. Прогрессированию поликистоза почек может способствовать артериальная гипертензия, травмы, хирургические вмешательства, беременность, кровотечения. Присоединение вторичной инфекции (гриппа, ОРВИ, пневмонии и др.) может вызвать резкое ухудшение состояния вплоть до гибели пациента; при нагноении кист нередко развивается уросепсис.
Осложнения
Стойкое повышение кровяного давления со временем может осложняться гипертрофией левого желудочка, пролапсом митрального клапана и сердечной недостаточностью, аневризмой сосудов мозга и геморрагическим инсультом. Поликистоз почек может вызывать развитие поздних токсикозов беременности – преэклампсии и эклампсии. В группе особого риска – женщины, страдавшие гипертонией до наступления беременности. У пациентов с этой почечной патологией повышена вероятность образования кист печени, дивертикулярной болезни толстого кишечника.
Диагностика
Данные анамнеза в ряде случаев позволяют выявить семейные случаи поликистоза почек у родственников одной линии. Пальпировать увеличенные и кистозно измененные почки удается не всегда, в связи с чем решающее значение в диагностике отводится инструментальным методикам:
Посредством УЗИ в увеличенных почках определяются множественные кисты. В неясных случаях прибегают к ретроградной пиелографии, почечной ангиографии, которые также позволяют обнаружить кистозное перерождение почек. Для выяснения степени компенсации функции почек проводят исследования мочи (общий анализ, пробу Зимницкого и Реберга), биохимическое исследование крови. При развитии пиелонефрита моча подвергается бактериологическому посеву. С целью установления семейных форм поликистоза почек показано генетическое исследование.
Поликистоз почек необходимо дифференцировать от хронического гломерулонефрита и хронического пиелонефрита, опухолей почки. При подозрении на аневризму сосудов головного мозга выполняется ангиография сосудов головного мозга, УЗДГ, магнитно-резонансная ангиография.

Лечение поликистоза почек
Проводится симптоматическая терапия. К общим рекомендациям относится исключение чрезмерных и длительных нагрузок, профилактика хронических инфекций (кариеса, ОРВИ, тонзиллита, синуситов и др.), соблюдение высококалорийной, богатой витаминами диеты с ограничением белка и поваренной соли. При развитии пиелонефрита назначается курсовое лечение антибиотиками и уроантисептиками. В случае макрогематурии осуществляется гемостатическая терапия; при снижении диуреза показан прием диуретиков; при артериальной гипертонии – гипотензивных средств.
В компенсированной стадии поликистоза почек может выполняться вскрытие и опорожнение крупных кист. Это приводит к уменьшению размеров почек, улучшению их кровообращения и функций. В терминальных стадиях, при почечной недостаточности ставится вопрос о хроническом гемодиализе и трансплантации почки.
Прогноз и профилактика
Своевременная коррекция артериальной гипертензии и устранение инфекций мочевых путей позволяют замедлить прогрессирование поликистоза почек. Тем не менее, у большинства больных с поликистозом почек в различные сроки от выявления болезни развивается почечная недостаточность. При семейных формах поликистоза почек необходима консультация врача-генетика для определения рисков рождения ребенка с подобной почечной аномалией. При установленном диагнозе требуется постоянное наблюдение пациента врачом-нефрологом и урологом.
Поликистоз почек у детей – врожденная аномалия почек, характеризующаяся наличием в почечной ткани множественных мелкокистозных изменений, нарушающих функционирование органа. При манифестации поликистоза почек в детском возрасте отмечается стойкая высокая артериальная гипертензия, боли в пояснице, рецидивирующий пиелонефрит, почечная недостаточность. Диагноз поликистоза почек у детей подтверждается данными УЗИ почек, экскреторной урографии, ангиографии, сцинтиграфии и КТ почек. Лечение поликистоза почек у детей направлено на борьбу с ХПН; иногда проводится чрескожная пункция или лапароскопическое иссечение кист, трансплантация почки.
Общие сведения
Поликистоз почек у детей (поликистозная болезнь, поликистозная дегенерация почек) – тяжелый структурный порок развития почек, при котором нормальная почечная ткань замещается множественными кистами различной величины. Поликистоз почек у детей встречается с частотой 1 случай на 250-1000 новорожденных, однако в связи с латентным течением в детском возрасте диагностируется редко. В зависимости от клинической формы, поликистоз почек может обнаружиться или проявиться в различные возрастные периоды: у новорожденных, детей раннего возраста, подростков или взрослых преимущественно в возрасте 30-40 лет. Кистозные изменения почек у детей нередко сочетаются с поликистозом печени, поджелудочной железы, селезенки, легких, поликистозными яичниками, мегауретером, добавочной почкой.
В связи с тем, что поликистоз почек у детей является наследственным заболеванием, его изучение является задачей урологии и генетики.

Классификация поликистоза почек
С учетом генетических аспектов выделят:
- поликистоз почек взрослых, тип I (мутация гена PKD1 в коротком плече 16-ой хромосомы)
- поликистоз почек взрослых, тип II (мутация гена РKD2 или РKD4 в 4-ой хромосоме)
- аутосомно-рецессивную поликистозную болезнь почек (мутация генов PKHD, ARPKD в 6-ой хромосоме). Данная форма поликистоза почек у детей сочетается с множественными пороками развития (расщелинами лица, врожденными пороками сердца и пр.).
- тяжелый инфантильный поликистоз почек с туберозным склерозом (мутация гена PKDTS в 16-ой хромосоме)
- врожденный микрокистоз почек финского типа (встречают у населения Финляндии и севера России)
- прочие разновидности поликистоза почек: поликистоз почек у детей в сочетании с катарактой и врожденной слепотой; поликистоз в сочетании микроцефалией, брахицефалией, гипертелоризмом и непропорционально короткими конечностями и др.
Поликистоз почек новорожденных наследуется по аутосомно-рецессивному типу. Поликистоз почек, наследуемый по аутосомно-доминантному типу, встречается у детей старшего возраста, подростков и взрослых.
В зависимости от степени кистозного поражения почек различают солитарные кисты, очаговую и тотальную форму поликистоза.
Причины поликистоза почек у детей
Формирование поликистоза почек у детей происходит уже в первые недели эмбриогенеза вследствие несрастания канальцев метанефроса и собирательных канальцев зачатка мочеточника. Согласно одной из гипотез, это может происходить вследствие иммунологической несовместимости метанефрогенной бластомы и мочеточникового ростка. Подтверждением этого предположения служит уменьшение в сыворотке пациентов с поликистозом концентрации С3-комплемента.
Кистозные полости, образующиеся из почечных канальцев, не соединенных с выводящей системой, могут быть гломерулярными, тубулярными и экскреторными. Кисты гломерулярного типа не связаны с канальцевой системой, поэтому не склонны к увеличению размеров. Данный тип характерен для поликистоза почек новорожденных и способствует раннему развитию хронической почечной недостаточности и смерти ребенка. Кисты тубулярного типа образуются из канальцев, а экскреторного типа - из собирательных трубочек. Увеличение кист происходит неравномерно, но постоянно из-за трудностей с опорожнением. Растущие кисты вызывают компрессию паренхимы и гибель значительной части нефронов.
Возникновение мутации генов, обусловливающих развитие поликистоза у детей, может быть вызвано воздействием химических и лекарственных веществ (консервантов продуктов, инсектицидов, препаратов лития, цитостатиков и пр.), вирусов (цитомегаловируса и т. д.) и другими неблагоприятными факторами.
Симптомы поликистоза почек у детей
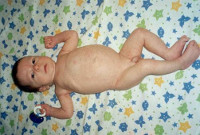
Поликистоз почек новорожденных имеет злокачественное течение: нередко отмечается мертворождение, в остальных случаях летальный исход наступает первые месяцы или первый года жизни. Кистозное перерождение охватывает до 90% паренхимы почек. У новорожденных детей отмечается рвота, резкое увеличение почек и объемов живота; быстро нарастают признаки почечной недостаточности (увеличение в крови уровня мочевины и остаточного азота, олигурия и анурия), отеки, повышение АД. При этом гибель детей нередко наступает от сопутствующего респираторного дистресс-синдрома, обусловленного гипоплазией легких и пневмотораксом.
При поликистозе почек у детей старшего возраста большая часть почечных кист является открытыми; в почках сохраняется от 40 до 75% неповрежденной паренхимы. В связи с этим клиническая манифестация поликистоза почек у детей происходит позднее, во многом напоминая течение заболевания у взрослых. У детей обнаруживается увеличение размеров почек, гепатоспленомегалия, стойкая высокая артериальная гипертензия. Растяжение почечной ткани растущими кистами вызывает болевые ощущения в пояснице или в боку. Дети существенно отстают в росте, страдают анемией. Характерными осложнениями поликистоза почек у детей раннего и старшего возраста служат гематурия, мочекаменная болезнь, пиелонефриты, хроническая почечная недостаточность. Развитие печеночного фиброза приводит к портальной гипертензии, пищеводным и желудочно-кишечным кровотечениям. Гибель детей наступает от почечной или печеночной недостаточности через 2-15 лет от начала развития заболевания.
Диагностика поликистоза почек детей
Для постановки точного диагноза необходимо проведение полного клинико-лабораторного и инструментального обследования ребенка, анализ родословной. Дети с подозрением на поликистоз почек должны быть проконсультированы детским нефрологом (детским урологом) и генетиком.
Исследование общего анализа мочи при поликистозе почек у детей выявляет протеинурию, микро- или макрогематурию, лейкоцитурию (при пиелонефрите), гипо- или изостенурию. Для оценки функционального состояния почек проводится биохимическое исследование крови, исследование мочи по Зимницкому, проба Реберга.
Окончательное подтверждение и верификация диагноза осуществляется с помощью экскреторной урографии, почечной ангиографии, УЗИ, динамической сцинтиграфии, КТ почек и МР-урографии. Важнейшими признаками поликистоза почек у детей служат изменение размеров, контуров и расположения почек, деформация чашечек и лоханки, изменение сосудистой системы и др. При поликистозе почек детям может потребоваться УЗИ поджелудочной железы, печени, селезенки, яичников, поскольку нередко наблюдается кистозная трансформация этих органов.
Для выявления мутантного гена поликистоза почек у детей или родителей используются методы молекулярной гибридизации. На современном этапе поликистоз почек у ребенка может быть выявлен еще внутриутробно при скриннинговом акушерском УЗИ после 30-ой недели беременности.
Дифференциальную диагностику поликистоза почек у детей необходимо проводить с губчатой почкой, нефробластомой (опухолью Вильмса).
Лечение поликистоза почек детей
Терапия поликистоза почек у детей является пожизненной и направлена на предупреждение или борьбу с осложнениями, сохранение и улучшение функции почек. Дети с поликистозом почек нуждаются в повторных курсах медикаментозной терапии, постоянном соблюдении диетического и питьевого режима.
При сопутствующем воспалительном процессе в почках проводится курс лечения пиелонефрита антибиотиками и уросептиками. В случае присоединения артериальной гипертензии назначаются гипотензивные средства. При развитии ХПН на фоне поликистоза почек у детей проводится гемодиализ и ставится вопрос о трансплантации почки (иногда вместе с трансплантацией печени).
В случае быстрого увеличения кист в объеме может потребоваться хирургическое лечение: чрескожная пункционная аспирация кист под контролем УЗИ, лапароскопическое иссечение кист. При развитии портальной гипертензии может быть проведено портокавальное или спленоренальное шунтирование.
Прогноз при поликистозе почек детей
Прогноз при поликистозе почек у детей всегда серьезный; при этом, чем раньше заболевание начало прогрессировать, тем хуже. Младенческая форма поликистоза почек протекает крайне неблагоприятно и рано заканчивается гибелью детей. Практически у всех выживших детей к 20 годам формируется тяжелая почечная недостаточность. В этом случае единственным шансом на продление жизни больных является пересадка донорской почки.
Ключевые слова: хронический вирусный гепатит В, хроническая болезнь почек, аллотрансплантация почки, противовирусная терапия, аналоги нуклеозидов.
Для цитирования: Омарова Х.Г., Макашова В.В. Хронический гепатит в на фоне хронической болезни почек. РМЖ. Медицинское обозрение. 2020;4(11):710-713. DOI: 10.32364/2587-6821-2020-4-11-710-713.
Kh.G. Omarova 1,2 , V.V. Makashova 1
1 Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being, Moscow, Russian Federation
2 LLC “SM–Clinic”, Moscow, Russian Federation
Keywords: chronic hepatitis B, chronic kidney disease, renal allotransplantation, antiviral treatment, nucleoside analogues.
For citation: Omarova Kh.G., Makashova V.V. Chronic hepatitis B in a woman with chronic kidney disease. Russian Medical Inquiry. 2020;4(11):710–713. DOI: 10.32364/2587-6821-2020-4-11-710-713.
Актуальность
Хроническая инфекция вирусом гепатита В (hepatitis B virus, HBV) является одной из основных проблем здравоохранения. HBV в настоящее время во всем мире инфицированы 350–400 млн человек. Распространенность HBV-инфекции в разных странах колеблется от 0,1% до 20% [1, 2], ежегодно около 1 млн человек умирают от заболеваний, связанных с вирусным гепатитом В (ВГВ) [3]. 10–30% больных хроническим гепатитом В (ХГВ) имеют повышенный риск развития цирроза печени [4], а у 5–10% пациентов развивается гепатоцеллюлярная карцинома [5].
Особую сложность лечения больных ХГВ представляет его сочетанное течение с другими заболеваниями — в частности, с патологией почек. Трансплантация почки на сегодняшний день является самым оптимальным методом лечения хронической болезни почек (ХБП) в терминальной стадии хронической почечной недостаточности, т. к. способствует наиболее полной реабилитации пациентов. Однако выживаемость реципиента и приживление почечного трансплантата в значительной мере зависят от характера течения послеоперационного периода [6]. В России среди причин смертности больных после трансплантации почки ведущее место занимают кардиоваскулярная патология (24%) и инфекционные осложнения (25%), зачастую возникающие на фоне массивной иммуносупрессивной терапии [7, 8].
Клиническое наблюдение
Пациентка Г., 38 лет, обратилась на прием 23.11.2015. Направлена нефрологом на консультацию к гепатологу по поводу повышения уровня трансаминаз до 3 норм на фоне ХГВ. В момент осмотра жалоб не предъявляла. Общее состояние расценивалось как удовлетворительное.
Anamnesis morbi. Считает себя больной с 5 лет, когда была диагностирована врожденная аномалия развития мочевыделительной системы (ВАРМС) — гипоплазия левой почки, почечно-мочеточниковый рефлюкс справа. Выполнена антирефлюксная операция справа. Программный гемодиализ проводился с 2000 по 2004 г., сформирована артериовенозная фистула левого предплечья. HBsAg впервые выявлен в 2005 г. Инфицирование связывает с перенесенной в 2004 г. в Китае аллотрансплантацией почки справа по поводу ХБП 5-й степени в исходе ВАРМС. С февраля 2005 г. принимала ламивудин, в 2011 г. после переезда в Россию самостоятельно прекратила прием препарата.
Аллергологический анамнез: не отягощен.
Перенесенные заболевания: острые респираторные инфекции 1–2 раза в год.
Оперативное лечение: артериовенозная фистула левого предплечья в 2000 г., аллотрансплантация почки справа в 2004 г.
Гинекологический анамнез: менархе в 12 лет. Замужем. Беременностей не было.
Status praesens. Температура — 36,6 0 С, частота дыхания — 18/мин. Артериальное давление — 110/70 мм рт. ст. Рост — 158 см, вес — 47 кг. Состояние удовлетворительное. Сознание ясное. Ориентация в пространстве и времени не нарушена. Телосложение астеническое. Видимые костные деформации не определяются. На левом предплечье в верхней трети артериовенозная фистула. Кожа чистая, обычной окраски, влажность умеренная. Экзантема и отеки отсутствуют. Слизистые розовые. Склеры не иктеричны. Лимфатические узлы не увеличены. Дыхание через нос свободное. Слизистые носовых ходов розовые. Кашель отсутствует. Грудная клетка обычной формы, активно участвует в акте дыхания. Перкуторно над легкими ясный легочный звук. Аускультативно дыхание в легких везикулярное, равномерно проводится во все отделы. Хрипы отсутствуют. Область сердца визуально не изменена. Аускультативно тоны сердца ясные, ритмичные. Язык влажный, не обложен налетом. Небные миндалины не увеличены. Живот обычной формы, не вздут, активно участвует в акте дыхания. При пальпации живот мягкий, безболезненный во всех отделах. Симптомы раздражения брюшины и пузырные симптомы отсутствуют. Перкуторно печень не увеличена. При пальпации край печени мягко-эластичной консистенции, не выступает из-под края реберной дуги, безболезненный. Перкуторно селезенка не изменена, не пальпируется. Дизурии нет. Симптом поколачивания отрицательный с обеих сторон.
С 13.12.2015 была начата противовирусная терапия энтекавиром по 0,5 мг/сут. На фоне лечения вирусная нагрузка снизилась незначительно: за 1 мес. — до 7,8×10 6 МЕ/мл, через 3,5 мес. (05.04.2016) — до 3,5×10 6 МЕ/мл. При этом уровень трансаминаз не только не нормализовался, но и стал нарастать: АЛТ до 92 Ед/л и АСТ до 78 Ед/л, в связи с чем терапия энтекавиром была прекращена. Подтверждена генотипическая резистентность к энтекавиру и выявлена чувствительность к тенофовиру. С июня 2016 г. начата терапия тенофовиром в дозе 300 мг/сут ежедневно. Через 3 нед. от начала терапии в связи с повышением уровня креатинина до 112 мкмоль/л (по согласованию с нефрологом) проведена следующая коррекция режима приема препарата — тенофовир 300 мг через день. Через 3 мес. после изменения режима приема тенофовира наблюдалась положительная динамика: нормализация уровня трансаминаз, снижение вирусной нагрузки до 4,6 ×10 3 МЕ/мл, уменьшение уровня креатинина до 99–102 мкмоль/л (от 20.09.2016). Через 1 год приема тенофовира, к июню 2017 г., вирусная нагрузка составляла менее 10 2 МЕ/мл; по данным фиброэластометрии, уменьшилась степень фиброза печени с F2 до F0 (с 8,7 до 6,9 кПа), появились anti-HBe, но HBeAg продолжал определяться, т. е. полной сероконверсии HBeAg не произошло, ядерные антитела класса IgМ все еще определялись в анализах от 31.08.2018. Отрицательного влияния препарата на функциональное состояние почек выявлено не было.
По последним данным от 20.07.2020, креатинин — 105,3 мкмоль/л, мочевина — 5,39 ммоль/л, скорость клубочковой фильтрации — 56,4 мл/мин/1,73 м 2 (норма — более 60), АЛТ — 19,4 Ед/л, АСТ — 27,7 Ед/л, т. е. все анализы — в пределах нормальных значений.
В настоящее время пациентка продолжает получать иммуносупрессивную терапию, витамин D и нуклеозидный аналог тенофовир по 300 мг через день. При последнем исследовании крови методом полимеразной цепной реакции (ПЦР) от 20.07.2020 ДНК HBV не определяется (чувствительность метода ПЦР — менее 10 МЕ/мл).
Заключение
Данное клиническое наблюдение показывает, что длительный прием (в течение 6 лет) аналога нуклеозида первого поколения (ламивудина) с последующей самостоятельной его отменой, перерыв в противовирусной терапии и возникновение рецидива с выраженным цитолитическим синдромом, вероятно, способствовали развитию резистентности к энтекавиру. И только при назначении тенофовира был получен положительный вирусологический ответ.
Таким образом, тенофовир можно использовать у пациентов с ХБП 5-й степени после аллотрансплантации почки при удовлетворительном функционировании трансплантата, регулярном контроле биохимических показателей и при изменении режима приема противовирусного препарата (под контролем уровня креатинина — в данном случае по 300 мг 1 раз в 2 дня) для подавления реактивации HBV-инфекции на фоне иммуносупрессивной терапии.
Уникальность описываемого наблюдения состоит в том, что, с одной стороны, проводимая реципиенту высокодозная иммуносупрессивная терапия, как и ХГВ, негативно влияет на функциональное состояние печени, а с другой стороны, терапия ХГВ, которая становится необходимой при высокой вирусной нагрузке и повышенной активности печеночных ферментов, может существенно снизить эффективность приживления трансплантата, вплоть до развития реакции отторжения. В данном клиническом наблюдении важно было постоянно контролировать функцию трансплантата при проведении противовирусной терапии: пациентка получала противовирусную терапию сначала нуклеозидным аналогом первого поколения ламивудином в течение 6 лет, а затем, после 4-летнего перерыва, был назначен энтекавир. Возникновение резистентности к энтекавиру привело к необходимости его замены на тенофовир. Был получен положительный эффект — ДНК HBV перестала выявляться через 1 год после начала терапии и не определяется до настоящего времени. Кроме того, степень фиброза F2 уменьшилась до F0 по шкале METAVIR (по данным фиброэластометрии печени).
Сведения об авторах:
Макашова Вера Васильевна — д.м.н., профессор, ведущий научный сотрудник ФБУН ЦНИИ Эпидемиологии Роспотребнадзора; 111123, Россия, г. Москва, ул. Новогиреевская, д. 3А; ORCID iD 0000-0002-0982-3527.
About the authors:
Khadizhat G. Omarova — Cand. of Sci. (Med.), researcher of the Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being, 3A, Novogireevskaya str., Moscow, 111123, Russian Federation; gastroenterologist and hepatologist of LLC “SM–Clinic”, 42 build. 12, Volgogradskiy av., Moscow, 109316, Russian Federation; ORCID iD 0000-0002-9682-2230.
Vera V. Makashova — Doct. of Sci. (Med.), leading researcher of the Central Research Institute of Epidemiology of the
Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being, 3A, Novogireevskaya str., Moscow, 111123, Russian Federation; ORCID iD 0000-0002-0982-3527.
Читайте также:

