Гепатит педикулез что это такое
Обновлено: 19.04.2024
Вши — это одни из самых распространенных паразитов человека, вызывающих педикулез. До недавнего времени считалось, что педикулез возникает из-за отсутствия личной гигиены и грязи, но это не верно. Он может появиться вне зависимости от социального положения и заботы о чистоте.
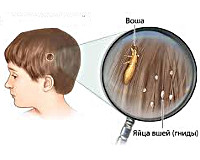
Что такое вши? Вшивость, также называемая педикулезом, является паразитарным заболеванием, вызванным головными вшами. Головные вши представляют собой грязно-белое или серое насекомое длиной 2-3 мм.
Его жизненный цикл длится от 3 до 4 недель и выглядит следующим образом:
- гниды — то есть яйца, откладываемые вшами у основания волос. Они размером с кунжутное семя или соли. Они очень сильно прилипают к корню волоса, поэтому от них трудно избавиться;
- вши вылупляются через 7-8 дней после откладывания яиц;
- через 17-18 дней после этого насекомые достигают половой зрелости и откладывают последующие яйца. В течение следующих 2 недель одна вша может отложить до 300 яиц;
- гибель первичных вшей возникает через 35 дней.
Выделяют также и другие виды вшей — одежные (встречаются редко и связаны с несоблюдением личной гигиены) и лобковые (передаются половым путем).
Как можно заразиться педикулезом?
Заражение вшами чаще всего происходит у детей в возрасте 3-12 лет, которые контактируют с другими детьми во время игры. У них нет полностью сформированных гигиенических привычек — дети часто пользуются одной чашкой, плюшевыми игрушками, одеялами, постельными принадлежностями или головными уборами.
Заимствование расчески или полотенца также является фактором риска заражения вшами у взрослых людей. Поэтому основной причиной заражения является прямой контакт с человеком, у которого есть вши. Современный образ жизни, связанный с контактом с большим количеством людей, повышает риск заражения вшами. Ими можно заразиться даже во время поездки в переполненном трамвае.
Симптомы педикулеза
Первым симптомом заболевания является стойкий зуд кожи головы, наиболее интенсивный в области появления этих паразитов. А именно в височной, теменной и затылочной областях. Это может сопровождаться:
- покраснение кожи головы, особенно на линии роста волос или за ушами;
- незначительные раны и царапины, вызванные зудом;
- локальные воспаления;
- повышенный риск грибковых и бактериальных инфекций.
В крайних случаях на голове зараженного человека можно заметить волосы, слипшиеся гнойно-серозными выделениями.
Как избавиться от вшей?
При наличии вшей требуется немедленное лечение, так как эти насекомые очень быстро распространяются на окружающих и на семью, живущую под одной крышей. Лечение можно проводить самостоятельно (обычно выбирают именно этот вариант). При обнаружении бактериальной или грибковой инфекции, а также при появлении каких-либо тревожных симптомов рекомендуется обратиться к врачу.
Для избавления от вшей необходимо приобрести специальные препараты, продающиеся в каждой аптеке. Эти средства могут быть в виде шампуней, спреев и лосьонов. При их использовании нужно соблюдать рекомендации производителя относительно дозы, продолжительности лечения и правильного метода применения.
Если не следовать рекомендациям, то это может привести к быстрому рецидиву заболевания. После нанесения препарата от вшей нужно густой расческой тщательно очистить волосы от мертвых насекомых и гнид. Обычно такое лечение повторяют через 7-10 дней.
Следует помнить, что нельзя брить голову зараженного человека. Такая практика часто используется для мальчиков, но она может привести к риску бактериальной суперинфекции и длительному лечению от педикулеза.
Личные вещи (расческа, резинки для волос, заколки и щетки) лучше всего прокипятить и выбросить. Постельное белье, одежду и полотенца лучше всего стирать при температуре не ниже 60 градусов по Цельсию. В случае предметов, которые нельзя мыть и чистить, их следует тщательно обработать инсектицидными препаратами (предпочтительно для вшей), а затем запечатать их в полиэтиленовый пакет на 10 дней.
Как предотвратить появление вшей?
Чтобы уменьшить риск заражения вшами у детей, следует:
- закалывать ребенку волосы, если он играет в больших группах или перемещается по переполненному общественному транспорту;
- регулярно осматривать область висков и затылка, а также расчесывать волосы;
- мыть волосы не реже одного раза в неделю косметикой, правильно подобранной для нужд ребенка;
- объяснить ребенку, что нельзя пользоваться чужими предметами личной гигиены.
Взрослый человек должен следовать аналогичным принципам, переводя их в свой возраст. Щетки и расчески не стоит одалживать даже самым близким людям. Может оказаться, что этот человек, несмотря на регулярное соблюдение личной гигиены, заражен.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Педикулез: причины появления, симптомы, диагностика и способы лечения.
Определение
Педикулез волосистой части головы – крайне распространенное заболевание человека, возбудителем которого являются головные вши Pediculus humanus capitis – мелкие кровососущие насекомые-паразиты. Вошь питается кровью и не способна долго голодать, поэтому вне хозяина может существовать чуть более двух суток, после чего погибает.
Головные вши живут сравнительно недолго – около 30 дней, за это время каждая самка откладывает порядка 150-180 яиц (гнид). Гниды при помощи секрета, выделяемого самкой, прочно прикрепляются к волосам, через 9-10 дней переходят в стадию личинки, а к концу второй недели превращаются в половозрелую особь, способную откладывать яйца.
Причины появления педикулеза
Заражение педикулезом волосистой части головы, как правило, происходит при контакте с человеком, зараженным вшами, или его вещами. Таким образом, существует два пути передачи заболевания: прямой путь – при соприкосновении волос (например, во время детских игр в детских садах, интернатах, лагерях отдыха и т.д.) и непрямой путь – при использовании инструментов для ухода за волосами или головных уборов, которыми ранее пользовался зараженный педикулезом человек.
По мнению зарубежных авторов, в настоящее время распространение педикулеза объясняется не только несоблюдением профилактических мер, но и резистентностью вшей к инсектицидам, используемым для борьбы с ними.
Классификация заболевания
Выделяют три формы педикулеза: головной, платяной и лобковый, а также их смешанную форму.
По течению педикулез может быть неосложненным и осложненным.
Симптомы педикулеза
Основной симптом педикулеза – сильный зуд кожи головы в местах укусов, причем главная его локализация – виски, затылок и задняя поверхность ушных раковин. Больные часто жалуются на чувство, что в волосах кто-то шевелится. При сильном заражении вшами пациент расчесывает кожу, на ней появляются геморрагические корки. В результате повреждения кожного покрова в ранки может попасть инфекция и развиться пиодермия (гнойно-воспалительное поражение кожи). Для запущенных случаев педикулеза характерно наличие колтунов, имеющих неприятный запах из-за присутствия в них гноя.

Диагностика педикулеза
Диагностика педикулеза волосистой части головы всегда начинается с визуального осмотра пациента, поскольку вшей обычно легко увидеть невооруженным глазом. Гниды располагаются ближе к корню волоса и тоже хорошо различимы.
Лампу Вуда используют для определения жизненного цикла гнид - живые особи дают белое свечение, погибшие не светятся.
Метод дерматоскопии применяют в тех случаях, когда визуальный осмотр и лампа Вуда не дали результатов, что может свидетельствовать о ранней стадии заражения вшами, когда их количество незначительно.
-
В случае развития пиодермии проводят лабораторное исследование содержимого высыпаний для выявления возбудителя и на чувствительность микроорганизмов к антибактериальной терапии, а также к бактериофагам.
Педикулез у детей - паразитарное заболевание, вызываемое вшами (головными, платяными и лобковыми). Педикулез у детей проявляется зудом кожи в местах укусов вшей, сыпью, расчесами кожи, часто – вторичной инфекцией кожных покровов. Диагностика педикулеза у детей проводится педиатром или детским дерматологом и основана на обнаружении вшей и гнид при визуальном осмотре (в том числе под лампой Вуда) на волосистой части головы, одежде, лобковой области. Для лечения педикулеза у детей применяются специальные инсектицидные препараты (Педилин, Ниттифор, Медифокс и др.) в соответствии с инструкцией.
Общие сведения
Педикулез у детей (вшивость) – эктопаразитарная инфекция, переносимая кровососущими насекомыми (вшами), обитающими на теле ребенка. Для человека опасность представляют три вида вшей: Pediculus humanus capitis (головная вошь), Pediculus humanus сorporis (платяная вошь) и Pediculus pubis (лобковая вошь). Каждый вид вшей имеет свое место паразитирования и вызывает соответствующие проявления педикулеза. Головной педикулез чаще обнаруживается у детей; лобковый педикулез – преимущественно у молодежи; платяной педикулез – как правило, у пожилых людей, живущих в неблагоприятных санитарных условиях.
Эпидемиологическое распространение педикулеза среди детей и взрослых представляет социально значимую проблему, решением медицинских аспектов которой занимается педиатрия, дерматология и венерология. Согласно официальной статистике, наиболее инфицированной педикулезом возрастной группой является молодежь от 15 до 24 лет (35%), за ней следуют дети и подростки до 14 лет (27%), и, наконец, взрослые в возрасте от 35 до 50 лет (16%). Среди организованных детей головной педикулез чаще всего встречается у воспитанников домов ребенка, школ-интернатов и детских садов.

Причины педикулеза у детей
Мнение о том, что педикулезом заболевают исключительно социально неблагополучные дети, является глубоко ошибочным. В детском возрасте вши обнаруживаются примерно у каждого пятого ребенка, независимо от его чистоплотности и условий проживания. Источником вшей может являться только человек, поэтому для заражения достаточно находиться в тесном контакте с заболевшим педикулезом ребенком в детском саду, школе, летнем лагере или другом детском коллективе. Перенос вшей от больного к здоровому ребенку может происходить при использовании общих средств гигиены (полотенца, расчески, заколки, шапки), во время активных подвижных игр и т. д. Наиболее подвержены заболеваемости педикулезом девочки, имеющие длинные волосы, которые требуют тщательного ухода. Часто заболеваемость педикулезом среди детей носит характер вспышек в организованных коллективах; пик заболеваемости приходится на лето-осень.
Грудные дети могут заразиться педикулезом через постель взрослых либо во время тесного контакта с родителями, имеющими вшей (при кормлении, ношении на руках и т. д.). Заражение детей педикулезом возможно во время стрижки в парикмахерской, где не соблюдаются санитарные нормы, в общественной бане, в транспорте, при массовых купаниях в искусственных и естественных водоемах. Подростки могут получить лобковых вшей вместе с инфекциями, передающимися половым путем (ИППП: гонореей, сифилисом, хламидиозом, трихомониазом, уреаплазмозом и др.) при сексуальном контакте.
Предрасполагающими к заражению детей педикулезом факторами служат ослабление иммунитета, посещение детских коллективов или общественных мест, неблагоприятные санитарно-гигиенические условия, ранний возраст начала половой жизни.
Переползая на волосы или одежду нового хозяина, самки вшей откладывают яйца (гниды), которые плотно прикрепляются к стержню волоса с помощью клейкого секрета. Через 6-8 дней из яиц выходят личинки, которые после нескольких линек (через 10 дней) превращаются в половозрелую вошь, способную откладывать яйца. Жизненный цикл головных вшей составляет около 38 дней, платяных - 46 дней, лобковых (площиц) - 17 дней. За это время взрослые особи способны отложить до 350-400 яиц. Оптимальная температура для развития вшей - 25–27°С.
Симптомы педикулеза у детей
Головной педикулез у детей характеризуется сильным зудом кожи головы, наиболее выраженным в области затылка, висков, за ушами. Вследствие постоянно испытываемого зуда дети становятся беспокойными, плохо спят, постоянно раздражены.
Расчесывание зудящих мест вызывает образование ранок, корочек на коже волосистой части головы, а при присоединении вторичной инфекции – возникновение пиодермии, импетигинозной экземы, увеличение близлежащих лимфатических узлов. При тяжелых формах педикулеза у детей волосы могут запутываться и склеиваться подсохшим серозно-гнойным экссудатом, издающим гнилостных запах, в колтун (трихому).
Под действием слюны, фекалий и других продуктов жизнедеятельности вшей при педикулезе у детей может появляться зудящая сыпь на лице, шее и других участках тела в виде мелких уртикарных папул, эритематозных пятен, везикул, которая в дальнейшем может принимать течение хронического дерматита с участками экскориации и лихенификации.
При лобковом педикулезе у детей зуд и жжение в области половых органов усиливается по ночам; при платяном педикулезе отмечается очень сильный, нестерпимый зуд. Укусы лобковых вшей сопровождаются появлением округлых синевато-серых узелком диаметром от 3 до 10 мм, локализующихся на коже внутренней части бедер и живота. Происхождение этих пятен связно с попаданием продуктов распада гемоглобина при укусах под кожу.
Платяной педикулез у детей встречается редко. Основными его проявлениями служат зудящие папулы и сосудистые пятна на теле, расчесы; при длительном течении заболевания - участки огрубения кожи, шелушение, гиперпигментация.
Диагностика педикулеза у детей
Педикулез у ребенка может быть обнаружен родителями, медицинской сестрой или педиатром, периодически осматривающими детей в организованном коллективе или поликлинике, иногда – парикмахерами. Лобковый педикулез чаще диагностируется детским дерматологом или детским гинекологом.
Типичным диагностическим признаком педикулеза у детей является визуальное обнаружение в волосах взрослых паразитов или живых гнид. В отличие от перхоти, гниды не отделяются от волос, при раздавливании издают щелчок. Для обнаружения педикулеза у детей используется осмотр под лампой Вуда - живые гниды издают флюоресцирующее голубоватое свечение. При выявлении больного ребенка обязателен осмотр на педикулез всех контактных лиц.
Дифференциальный диагноз педикулеза у детей проводят с себорейным дерматитом, крапивницей, атопическим дерматитом, строфулюсом (детской почесухой), трихомикозами, первичными пиодермиями, микробной экземой, импетиго, дебютом псориаза.
Лечение педикулеза у детей
Для лечения различных форм педикулеза у детей используются специальные препараты с педикулицидной и овицидной активностью на основе карбофоса, перметрина, комбинированные препараты и др. Эти средства выпускаются в виде шампуней, эмульсий, лосьонов, аэрозолей и для полной эрадикации паразитов требуют 1–2 кратного применения; они также могут использоваться для обработки нательного белья и постельных принадлежностей, дезинсекции помещений.
С целью лучшего отделения гнид рекомендуется обработать волосы слабым раствором уксусной кислоты, разведенной в воде, после чего через 10-15 минут вычесать гниды частым гребнем или удалить их вручную.
При пиодермии проводится обработка пораженных участков кожи противомикробными мазями.
Прогноз и профилактика педикулеза у детей
Правильное лечение педикулеза у детей с помощью современных препаратов приводит к быстрому и полному уничтожению вшей. Повторное появление педикулеза у детей возможно в том случае, если не выявлен и не пролечен источник заражения, а контакт с ним не прекращен. Своевременное лечение педикулеза у детей является залогом профилактики бактериальных инфекций кожи, сепсиса, сыпного тифа, особенно у ослабленных детей.
Профилактика педикулеза среди детей предполагает повышение санитарной культуры, привитие детям правил личной гигиены, регулярную смену постельных принадлежностей и одежды, стирку белья при высокой температуре, регулярное мытье головы и тела, половое просвещение. Чрезвычайно важно внимательно осматривать всех детей, посещающих детские сады и школы на предмет педикулеза. Заболевшие дети должны изолироваться от коллектива на время лечения от педикулеза. Дома и в детском учреждении должны быть проведены санитарно-гигиенические мероприятия.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирусные гепатиты: причины появления, симптомы, диагностика и способы лечения.
Определение
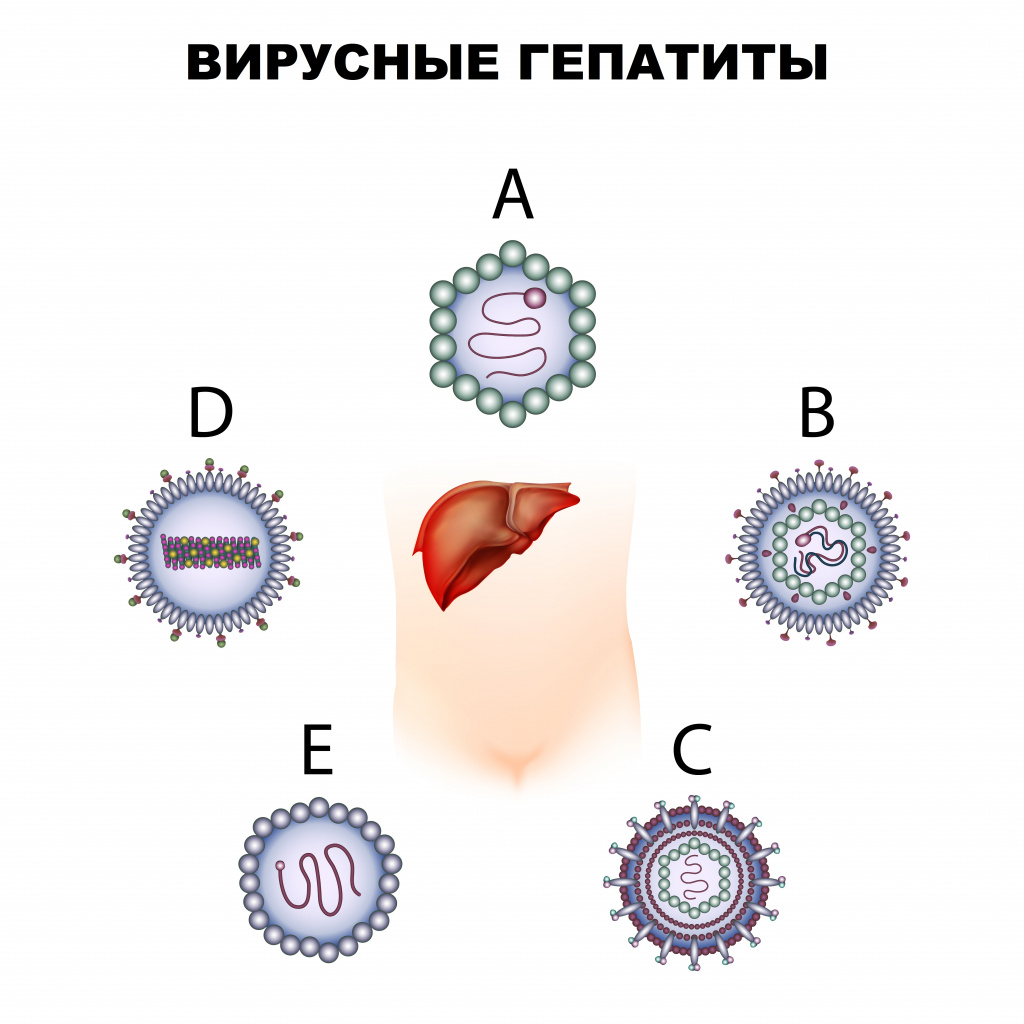
Вирусный гепатит – инфекционное заболевание, вызываемое различными вирусами, поражающими печень. Существует пять вирусов гепатита: A (болезнь Боткина), B, C, D и E.
Причины появления вирусного гепатита
На сегодняшний день выявлено три основных пути передачи энтеральных гепатитов А и Е:
- водный путь - при использовании некачественной питьевой воды, купании в загрязненных водоемах и бассейнах;
- пищевой путь - при употреблении продуктов, загрязненных вирусом во время производства на пищевых предприятиях, предприятиях общественного питания и торговли;
- контактно-бытовой путь - при несоблюдении правил личной гигиены.
- при контакте с кровью или биологическими жидкостями больного (или носителя);
- при медицинских манипуляциях – переливании зараженной крови и ее препаратов (плазмы и др.), при проведении сеансов гемодиализа, инъекциях, акупунктуре, при многократном использовании инъекционных игл и канюль;
- половой - при незащищенном сексуальном контакте с инфицированным человеком или носителем вируса;
- во время родов или с молоком матери;
- при контакте с предметами, загрязненными кровью больного (бритва, зубная щетка, маникюрные принадлежности, медицинский инструментарий);
- через немедицинские манипуляции – употребление инъекционных наркотиков, выполнение пирсинга, татуировки.
Некоторые пациенты, инфицированные вирусами гепатита В, С и D, сами не болеют, но, являясь носителями, представляют опасность в плане заражения окружающих.
Классификация заболеваний
По длительности процесса вирусные гепатиты бывают:
- острыми – до 3 месяцев (гепатит А);
- затяжными – до 6 месяцев (гепатит В, С);
- хроническими – свыше 6 месяцев (гепатит В, С, D).
- бессимптомные формы (характерны для гепатитов В и С);
- субклиническая форма - может быть при любом гепатите;
- манифестные формы - могут быть желтушными и безжелтушными.
- с печеночной комой,
- без печеночной комы.
- с дельта-агентом (коинфекция) и печеночной комой,
- с дельта-агентом (коинфекция) без печеночной комы,
- без дельта-агента с печеночной комой,
- без дельта-агента и без печеночной комы.
- дельта-(супер)-инфекция вирусоносителя гепатита B,
- гепатит C,
- гепатит E,
- другие уточненные острые вирусные гепатиты.
- гепатит B с дельта-агентом,
- гепатит B без дельта-агента,
- гепатит C,
- другой хронический вирусный гепатит,
- хронический вирусный гепатит неуточненный.
- с печеночной комой,
- без печеночной комы.
Инкубационный период: вирус размножается и распространяется, не вызывая симптомов.
Продромальная (преджелтушная) фаза: появляются неспецифические симптомы, которые включают глубокую анорексию, недомогание, тошноту и рвоту, внезапно возникшее отвращение к сигаретам у курильщиков, лихорадку или боль в правом верхнем квадранте живота, иногда возникает крапивница и артралгия (боль в суставах).
Желтушная фаза: через 3-10 дней темнеет моча, затем возникает желтуха. Системные симптомы часто регрессируют, и пациенты чувствуют себя лучше, несмотря на усиливающуюся желтуху. Печень обычно увеличивается и становится болезненной при пальпации. Пик желтухи обычно наступает в пределах 1–2 недель. Могут развиться проявления холестаза.
Фаза восстановления: в течение этих 2-4 недель желтуха исчезает, а аппетит обычно возвращается после первой недели симптомов. Острый вирусный гепатит разрешается спонтанно спустя 4–8 недель от момента появления симптомов.
Острый гепатит — фаза, когда организм активно борется с инфекцией, стараясь полностью удалить ее из организма: он возникает вскоре после инфицирования и длится, как правило, не больше 6-8 месяцев. Гепатит A протекает остро и никогда не переходит в хроническую форму.

Диагностика вирусного гепатита
В диагностике гепатитов решающее значение имеет клиника: осмотр, пальпация, перкуссия (простукивание отдельных участков тела и анализ возникающих при этом звуков), жалобы пациента. Для всех вирусных гепатитов однотипны особенности изменения многих биохимических показателей, их динамика, диагностическая и прогностическая оценка. Острый гепатит в первую очередь дифференцируют с другими заболеваниями, имеющими сходную клиническую симптоматику.
Пациентам с подозрением на гепатит первично проводят неспецифические лабораторные тесты:
-
исследование уровня аланинаминотрансферазы, аспартатаминотрансферазы, билирубина и щелочной фосфатазы;
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фосфатаза катализирует щелочной гидролиз сложных эфиров фосфорной кислоты и органических соединений. Понятие «щелоч.
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы; Human Serum Albumin; ALB. Краткая характеристика исследуемого вещества Альбумин Альбумин – это протеин, состоящий из 585 аминокислот и имеющий молекулярную массу 66,6-70 кДа. Альбумин составляет 40-60% от о.
Синонимы: Анализ крови на протромбин; Протромбин; Протромбиновое время; Протромбиновый индекс; Международное нормализованное отношение; МНО; Фактор свертывания крови II. Prothrombin; PT; Protime; INR; International normalized ratio; Coagulation Factor II; FII. Краткое описание исследования Прот.
-
наличие антител к вирусу гепатита A классов IgG и IgM;
Маркёр прошлой инфекции вирусом гепатита А или вакцинации против вируса гепатита А. Антитела класса IgG против вируса гепатита А появляются в ходе инфекции вскоре после антител класса IgM и сохраняются после перенесённого гепатита А пожизненно, обеспечивая стойкий иммунитет. Наличие в крови человека.
Иммуноглобулины класса М, характерны для острого периода гепатита А. Функции. Антитела класса IgМ практически всегда обнаруживаются уже в начале проявления клинических симптомов, достигают пика концентрации в течение месяца, персистируют в крови 3 - 6 месяцев и снижаются до неопределяемого.
Маркёр активной репликации вируса гепатита B (HBV) и высокой инфекционности крови. HBеAg (антиген инфекционности) представляет собой сердцевинный белок, кодируется тем же геном, что и НBсore Ag. Обнаруживается в крови в период вирусемии, параллельно с HBsAg, начиная с конца инкуб.
Количественное определение HBsAg - основного маркёра вирусного гепатита В. HBsAg - наиболее ранний маркёр гепатита В, появляющийся ещё в инкубационном периоде заболевания, до повышения уровня ферментов крови. Вирус гепатита В состоит из оболочки и нуклеокапсида. Оболочка содержит пове.
Свидетельство перенесённого острого гепатита В, показатель ремиссии. Определяет присутствие антител к HBеAg. Синтез антител к HBeAg в организме начинается после элиминации антигена инфекционности, они свидетельствуют о прекращении репликации (размножения) вируса в организме. К концу 9-й недели .
Определяет присутствие антител к HB-core Ag, независимо от класса M или G. Функции. Антитела к HB-core антигену появляются при остром гепатите В в крови вскоре после появления HBsAg, персистируют после исчезновения HBs-антигена перед появлением анти-HBs-антител и сохраняются длительное время после.
Определение РНК вируса гепатита С (оценка вирусной нагрузки) в плазме крови методом ПЦР с детекцией в режиме реального времени. Исследование выполняется на оборудовании компании Hoffmann-La Roche (Швейцария) по стандартизованной технологии с автоматизированной пробоподготовкой. Аналитические .
Синонимы: Вирус гепатита С (ВГС), количественное определение РНК. Hepatitis C Virus RNA, Quantitative, Real-Time PCR; Blood, HCV Viral Load; Hepatitis C Virus RNA Quant. Краткое описание исследования «Количественное определение РНК вируса гепатита С методом ПЦР [вирусная нагрузка] в сыворо.
Определение вирусной нагрузки и генотипа (1, 2, 3) вируса гепатита С (ВГС). Гепатит С – вирусное заболевание печени, которое часто переходит в хроническую форму (55-85% инфицированных). У части таких пациентов (15-30%) хронический гепатит в течение 20 лет может приводить к циррозу пече.
Синонимы: Суммарные антитела к вирусу гепатита С; анти-HCV. Anti-HCV IgG/IgM; Antibodies to Hepatitis C Virus, IgM + IgG; HCVAb, Total. Характеристика показателя Anti-HCV-total (антитела к антигенам вируса гепатита C суммарные) Внимание! При положительных и сомнительных реакциях срок выдачи ре.
Тест направлен на определение генотипа (1a, 1b, 2, 3а, 4, 5а, 6) вируса гепатита С (ВГС). Применим для генотипирования ВСГ у пациентов с вирусной нагрузкой выше 5000 МЕ/мл. Исследование не предназначено для скрининга ВГС. Гепатит С – вирусное заболевание печени, которое часто.
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
К каким врачам обращаться
Любой вирусный гепатит – это инфекционное заболевание и лечат его, прежде всего, врачи-инфекционисты. Кроме того, есть и другие специалисты по заболеваниям печени (гастроэнтерологи и гепатологи), которые также принимают самое активное участие в лечении пациентов, страдающих вирусными гепатитами.
Лечение вирусного гепатита
При острых гепатитах легкой степени тяжести лечение можно проводить амбулаторно, среднетяжелые и тяжелые формы лечатся в стационаре. При хронической патологии (вне значимого обострения) лечение проводится на дому. В случаях выраженного обострения или декомпенсации показана госпитализация в инфекционный стационар.
Назначается базисное лечение, которое включает в себя щадящий режим и специализированную диету - исключают жареные, копченые, маринованные продукты, тугоплавкие жиры (свинину, баранину), алкогольные и газированные напитки. Рекомендуется обильное питье (до 2–3 литров в сутки).
Применяют дезинтоксикационные мероприятия (внутривенное введение гемодеза, раствора глюкозы с витамином С или с эссенциале, назначают прием лактулозы). При необходимости рекомендованы сорбенты, гепатопротекторы, антиоксиданты, диуретики, пробиотики, антигистаминные, противовоспалительные и гормональные средства, витамины.
Альфа-интерферон оказывает иммуномоделирующий и противовирусный эффекты, угнетает синтез белков вируса, усиливает активность естественных клеток-киллеров при гепатитах В и С.
В случае хронического течения болезни может потребоваться назначение препаратов прямого противовирусного действия, приводящих к полному исчезновению вируса гепатита С или стойкому подавлению репликации вирусов при гепатитах B и D.
Вирус гепатита В способен встраиваться в генетический материал человека, в связи с чем излечиться от этой болезни полностью не удается. Лечение гепатита В с дельта-агентом – это одна из самых трудных задач в гепатологии сегодня.
Осложнения
Осложнениями вирусных гепатитов могут стать функциональные и воспалительные заболевания желчных путей, а также печеночная кома, которая наступает из-за массивного омертвения (некроза) клеток печени и приводит к летальному исходу практически в 90% случаях. Гепатиты В и С опасны развитием хронического процесса и являются самой распространенной причиной цирроза и рака печени.

Самое тяжелое течение заболевания вызывает сочетание двух и более вирусов. В этом случае прогноз крайне неблагоприятный. Часто признаки хронического вирусного гепатита слабо выражены, что позволяет человеку до поры до времени не обращать внимания на болезнь. Нередко явные клинические проявления заболевания обнаруживаются уже на стадии цирроза печени.
Помимо развития цирроза и рака печени была доказана связь хронического гепатита С с В-клеточной лимфомой - поражением эндокринных желез, органов зрения, кожи, мышц, суставов, нервной системы, желчных путей.
Профилактика вирусного гепатита
На сегодняшний день самым эффективным методом профилактики вирусного гепатита является вакцинация:
- Вакцина от гепатита А вводится двукратно и формирует защиту от заболевания на срок до 20 лет. В России в Национальный календарь профилактических прививок вакцинация против вирусного гепатит А включена по эпидемическим показаниям.
- Вакцинация против гепатита В (N532) позволяет защититься не только от вируса гепатита В, но и от дельта-агента. В России вакцинация проводится в рамках Национального Календаря Профилактических прививок. Если у новорожденного не выявлены противопоказания, первая прививка делается в роддоме, в первый день жизни. Через один месяц делается вторая, а третья через 6 месяцев после начала вакцинации.
- Специфической вакцины против гепатита С не существует. Несколько вакцин находятся в стадии разработки.
Меры профилактики гепатитов просты и доступны:
- Строгое выполнение правил личной гигиены: мытье рук перед едой, после посещения туалета, при возвращении с работы, прогулки, отказ от использования чужого маникюрного инструмента, зубной щетки, бритвы.
- Избегать контактов с биологическими жидкостями посторонних людей. При обработке ран пользоваться одноразовыми перчатками.
- Овощи, ягоды, фрукты, зелень мыть под сильным напором водопроводной воды, ополаскивать кипяченой водой.
- Употреблять для питья только кипяченую или бутилированную воду. Не купаться в загрязненных водоемах.
- При выявлении парентеральных гепатитов необходимо обследовать и полового партнера, выполнять все назначения лечащего врача.
- Избегать контакта с использованными шприцами, иглами и другим инструментарием медицинского и немедицинского назначения.
- Клинические рекомендации. Хронический вирусный гепатит С (ХВГС) у взрослых; 2019 ;
- Клинические рекомендации. Хронический вирусный гепатит B (ХВГВ) у взрослых; 2019 ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гепатит С: причины появления, классификация, симптомы, диагностика и способы лечения.
Определение
Гепатит С – это вирусное инфекционное заболевание, которое вызывает воспаление печени, зачастую приводя к ее серьезным повреждениям. Вирус гепатита С распространяется через зараженную кровь.
До недавнего времени лечение гепатита С требовало еженедельных инъекций и приема пероральных препаратов, которые многие люди, инфицированные вирусом, не могли использовать из-за других проблем со здоровьем или серьезных побочных эффектов.
Сегодня ситуация изменилась – разработаны лекарства нового поколения, и с их помощью хронический гепатит С поддается терапии.
Тем не менее около половины людей с гепатитом С не подозревают о том, что инфицированы, поскольку часто болезнь протекает бессимптомно.
Поэтому скрининг гепатита С необходимо проходить регулярно, особенно при наличии факторов риска заражения.
Причины появления гепатита С
Заболевание обычно распространяется, когда кровь человека, зараженного вирусом гепатита С, попадает в организм незараженного. Особенно часто это происходит в среде наркоманов.
В группе риска находятся люди, которым часто переливают кровь, и длительное время находящиеся на гемодиализе.
Заражению подвержены новорожденные дети, если их мать больна гепатитом С.
Кроме того, существуют редкие, но все же возможные ситуации инфицирования вирусом:
- Совместное использование предметов личной гигиены, которые могли соприкасаться с кровью больного человека (бритвы, ножницы или зубные щетки).
- Половой контакт с человеком, зараженным вирусом гепатита С.
- Татуировки или пирсинг, выполненные в ненадлежащих санитарных условиях.
Вирус гепатита С не передается при совместном использовании столовых приборов, кормлении грудью, объятиях, поцелуях, при держании за руку, кашле или чихании, через укусы насекомых. Также он не распространяется через еду или воду.
- Острый гепатит С – это ранняя стадия, когда гепатит длится менее шести месяцев.
- Хронический гепатит С – это долгосрочный тип, когда заболевание длится больше шести месяцев.
- Минимальная активность (печеночные трансаминазы (АЛТ и АСТ) в биохимическом анализе крови повышены не более, чем на 3 нормы)).
- Умеренная активность (3–10 норм печеночных трансаминаз).
- Высокая активность (> 10 норм).
В течение первых 6 месяцев от начала заболевания человек может даже не подозревать, что болен, ощущая лишь необъяснимую усталость, плохой аппетит, тяжесть в правом подреберье, регулярную головную боль и головокружение.
В этот же период может меняться цвет кала (от светлого вплоть до белого) и мочи (от темно-желтой до коричневой). Некоторые пациенты говорят, что у них болят суставы.
По мере прогрессирования заболевания к первоначальным симптомам присоединяются спонтанные кровотечения (носовые, маточные, кровотечения из десен), желтушность кожных покровов, склонность к образованию гематом, зуд, накопление свободной жидкости в брюшной полости (асцит), отеки ног. Кроме того, пациенты начинают терять вес, снижается память, появляются проблемы со зрением, на коже формируются сосудистые звездочки.
У мужчин может отмечаться гинекомастия (увеличение грудных желез), снижение либидо, уменьшение размера яичек.
Симптомы острого гепатита С включают желтуху, усталость, тошноту, жар и мышечные боли. Они появляются через 1-3 месяца после инфицирования вирусом и продолжаются от двух недель до трех месяцев.
Диагностика гепатита С
Диагноз ставится на основании жалоб больного и анамнеза. При подозрении на вирусный гепатит С врач обязательно выясняет, были ли в течение жизни переливания крови, хирургические манипуляции, не употреблял ли пациент инъекционные наркотики, делал ли татуировки и пирсинг, имели ли место незащищенные половые контакты.
Для уточнения диагноза могут понадобиться следующие обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

