Гепатит с и вич половым путем
Обновлено: 17.04.2024
Вирусный гепатит С – воспалительное заболевание печени, вызванное соответствующим вирусом. В течение многих лет болезнь может протекать без симптомов, что делает ее особенно опасной: велика вероятность развития последствий – цирроза и рака печени. Именно поэтому так важно своевременно выявить заболевание и начать лечение.
Гепатит С может протекать в острой и хронической формах. Острая форма чаще всего проходит бессимптомно и диагностируется только случайно при обнаружении в крови маркеров острого гепатита С – анти-HCV-IgM, который сохраняется в крови не больше 6 месяцев после заражения вирусом.
После перенесенного острого вирусного гепатита C возможно три варианта развития событий.
Вариант 1.
Примерено у 20% пациентов происходит полное выздоровление.
Вариант 2.
У 20% пациентов развивается неактивный хронический вирусный гепатит С с отсутствием лабораторных маркеров воспалительного процесса в печени.
Вариант 3.
У остальных 60% наблюдается хронический гепатит с клиническими и лабораторными проявлениями поражения печени.
Переход заболевания в хроническую форму происходит незаметно. Повреждение печени с годами нарастает и у пациента формируется фиброз с последующим нарушением функции печени. Болезнь прогрессирует медленно, годами. У пациентов с активным гепатитом риск формирования цирроза в течение 20 лет достигает 20%, из них у 5% развивается рак печени.
Пути передачи гепатита С такие же, как и у гепатита В: через кровь, при половом контакте, от матери к ребенку. Большинство случаев заражения гепатитом С в России приходится на употребление инъекционных наркотиков. Заражение половым путем происходит реже, так же как и передача вируса от матери к ребенку во время беременности. Кормление при заболевании не запрещено, однако следует соблюдать осторожность при появлении крови на сосках.
При бытовых контактах заразиться вирусом гепатита С невозможно. Вирус не передается воздушно-капельным путем, при рукопожатии, объятиях и использовании общей посуды. Больные вирусным гепатитом С не нуждаются в изоляции и не представляют опасности для окружающих. В России они, однако, освобождаются от призыва в армию.
Особенность вируса гепатита С
Но сегодня гепатит С продолжает оставаться одной из главных причин, приводящих к пересадке печени, поэтому его лечение откладывать нельзя.
Кроме того, гепатит С часто является сопутствующим заболеванием при ВИЧ-инфекции, так как оба вируса распространяются через контакт с кровью. Такая коинфекция создает несколько особенных проблем:
- гепатит С делает ВИЧ сильнее (отчасти это связано с повреждениями печени);
- люди, у которых выявлены обе инфекции, более подвержены депрессиям;
- у людей с ВИЧ гепатит С может протекать тяжелее и вызывать серьезные повреждения печени или полный ее отказ;
- пациенты с ВИЧ с большей вероятностью инфицируют других гепатитом С, поскольку их вирусная нагрузка выше;
- препараты для лечения ВИЧ тяжелее переносятся людьми, имеющими гепатит С;
- гепатит С замедляет уровень роста клеток CD4 во время лечения ВИЧ-инфекции.
Качественное и своевременное лечения гепатита С имеет следующие преимущества:
- есть вероятность полного излечения от вируса;
- лечение в большинстве случаев позволяет замедлить патологический процесс в ткани печени и таким образом отдалить наступление необратимых тяжелых осложнений болезни, включая риск развития рака печени;
- лечение снижает вероятность передачи инфекции окружающим, в частности, сексуальным партнерам;
- успешная терапия гепатита С делает невозможной передачу вируса от матери к ребенку (при коинфекции ВИЧ/ВГС риск инфицирования ребенка вирусом гепатита значительно выше, чем при моноинфекции);
- в случае коинфекции ВИЧ/ВГС раннее успешное лечение гепатита С (до начала приема антиретровирусных препаратов) существенно упростит в будущем выбор режима АРВ-терапии и уменьшит риск усугубления токсических эффектов некоторых препаратов на печень;
- лечение гепатита С при достижении устойчивого вирусологического ответа снижает риски печеночных событий, в том числе приводящие к смерти, а также риски развития СПИД-индикаторных заболеваний, не связанных с заболеваниями печени.
Способы защиты от гепатита С:
- не употреблять наркотики;
- использовать только свои предметы личной гигиены (бритва, зубная щетка, маникюрные принадлежности);
- использовать презервативы при каждом половом контакте;
- внимательно следить за соблюдением стерильности инструментария при проведении любых медицинских и косметологических процедур, связанных с повреждением кожных покровов (в тату- и пирсинг-салонах, медучреждениях).
Действующей вакцины от гепатита С на сегодняшний день пока не создано, но ее поиски активно ведутся.
Как заражаются гепатитом С? Каков риск заражения во время секса?
Как часто мы задаемся вопросом касательно того, как можно уберечь себя от различных заболеваний? Мы постоянно рискуем, сами загоняем себя в различные неприятные ситуации, которых можно было бы избежать. Если вы будете заранее защищать себя, то многие заболевания могут вас не коснуться вовсе. В этой статье вы узнаете полезную информацию о гепатите С и о том, передается ли он половым путем? Безусловно, важно внимательно относиться к выбору партера, тогда риск заразиться чем-либо снижается в разы, но давайте обо все по порядку.
Кто находится в группе риска?
- Люди, которые употребляют наркотические препараты инъекционно, это всегда высокий риск заражения, потому как постоянно происходит повреждение кожи и соприкосновение с кровью. К сожалению, далеко не всё так красиво как фильмах, многие наркоманы используют одну иглу на несколько человек, особенно когда нет времени, сил и возможности закупить упаковку одноразовых шприцов.
- Пациенты, находящиеся на гемодиализе. Из-за постоянных переливания крови человек находится в постоянном контакте с различными инструментами. Малейшее нарушение санитарных норм, и гепатит С может проникнуть в кровь за считанные секунды. Категория таких пациентов является одной из самых опасных. Отказаться от аппарата "искусственная почка" нельзя, а снизить риск смогут только опытные и ответственные медики.
- Пациенты, которым была перелита кровь зараженного донора. Такие ситуации крайне редкие, но все-таки существуют. В принципе каждый, кому делают переливание крови, склонен к данному заболеванию.
- Работники санитарно- эпидемиологической службы. Заразиться гепатитом С можно только в том случае, если во время работы с кровью работник травмировался сам. Также крайне редкий случай, потому как должны пройти определенные химические процессы.
Для того чтоб произошло инфицирование, в организм должно попасть достаточно большое количество инфицированной крови. Многим кажется, что самый высокий процент заражения происходит во время переливания, но на самом деле это не так. По статистике во время переливания заражается не более 4 % общего количества больных. Нередко установить истинный источник не получается. Если в больницах не соблюдаются санитарные нормы, то заразиться гепатитом С можно абсолютно при любой манипуляции с кровью.
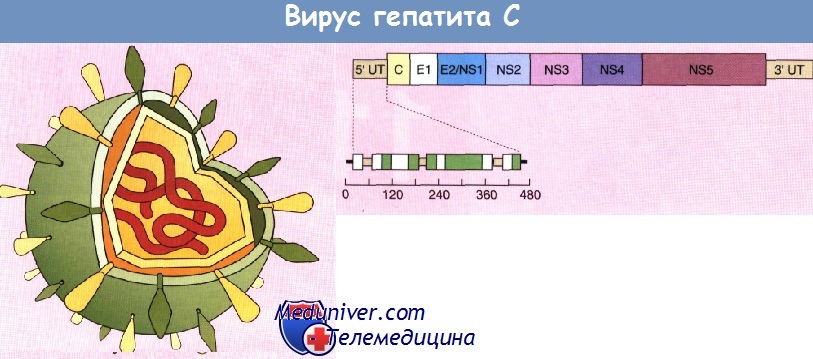
Строение вируса гепатита С
Как происходит инфицирование гепатитом С?
1. Через кровь. Вирус попадает в ваш организм путем инфицирования зараженной кровью. Нередко гепатит С передается в косметологических кабинетах, где мастера совершают различные действия с кожей и кровью. Также проблема типична для мест, где прокалывают уши, делают татуировки и пирсинг. К сожалению, всегда есть риск попасть к недобросовестному мастеру, который не тщательно обрабатывает инструменты. Если одной иглой сделать прокол больному человеку и здоровому, то риск заразиться гепатитом достаточно высокий.
2. От матери к ребенку. Заражение возможно только в тех случаях, когда ребенок проходит родовые пути. Однако, процент данного фактора также не значительный - не более 5% от общего числа больных. На сегодняшний день нет результатов исследований, в которых было бы подтверждение передачи гепатита С от матери к ребенку через грудное вскармливание.
3. Половым путем. Самый низкий процент заражения, хотя многие из-за недостатка информации считают, что таким образом заражаются многие.
Какой риск заражения гепатитом С во время секса?
Чтоб вирус смог проникнуть в кровь партнера, должен произойти достаточно активный обмен жидкостями. Одной царапины или сыпи на слизистой второго человека недостаточно. Самый низкий процент среди тех, кто не меняет партнера много лет. В принципе, это защита от многих заболеваний. Вы должны понимать, что удовольствие от полового акта может стоить вам дорого, поэтому постарайтесь позаботиться о выборе партнера и предохраняйтесь. По статистике через секс больше заражений СПИДом, чем гепатитом С. Не просто заразиться даже, если вирус попадает от больного человека через слизистую здорового человека. У вас должна быть предрасположенность. Слабый иммунитет, наличие других заболеваний половой системы, из-за которых снижается сопротивляемость.
Исследования показывают, что вирус содержится в эякуляте, выделениях женщины из влагалища, слюне, а также в любой слизистой оболочке. Но процент вируса настолько низкий, что категория риска передачи во время секса находится на последнем месте.

Методы диагностики гепатита С
В чем заключается риск?
- Повреждения во время анального секса. Это касается мужчин нетрадиционной ориентации, а также тех, сто любит разнообразить свою сексуальную жизнь. Во время анального секса образуются достаточно большие трещины и царапины, которые порой не всегда заметны. Если вы не можете отказаться от своих пристрастий, просто пользуйтесь презервативом и следите за тем, не больно вашему партнеру.
- Неаккуратность. Иногда пары настолько отдаются страсти, что забывают о возможных повреждениях. Практически всегда после секса на половых органах образуются мелкие ранки, которые как раз и могут стать путем передачи гепатита С.
- Венерические заболевания. Ткани не здоровые, они подвержены постоянному влиянию во время полового акта. Герпес в виде воспаления может стать источником распространения вируса гепатита С. Опасными также являются гонорея и трихомоноз. Своевременно лечите какие-либо заболевания и внимательно изучайте человека, с которым хотите заняться сексом.
Если вы нашли себя одной из групп риска, то раз в полгода делайте анализ на наличие вируса гепатита С, потому как заболевание порой нельзя диагностировать сразу. Пользуйтесь презервативами и укрепляйте иммунитет. Так вы создадите прочной барьер не только против гепатита С, но и против других заболеваний.
- Рекомендуем посетить библиотеку "Бесплатных книг по сексологии"
- Вернуться в оглавление раздела "Микробиология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Проблем роста случаев заболевания ВИЧ-инфекцией и вирусными гепатитами все еще не теряет актуальности. Вместе с тем, при соблюдении рекомендаций врачей, ущерб от этих тяжелых заболеваний можно не только сократить, но и свести к минимуму. Основной задачей в борьбе с ВИЧ и гепатовирусами является максимальное распространение информации о путях их передачи и мерах профилактики, соблюдение которых помогает обезопасить себя от инфицирования.
Пути заражения ВИЧ и вирусными гепатитами
Вирус иммунодефицита человека (ВИЧ) и вирусы гепатитов вызывают так называемые парентеральные (внекишечные) вирусные инфекции, основной путь их передачи – половой (более 75% всех случаев носительства ВИЧ были приобретены через половой акт). Парентеральный путь передачи этих инфекций (через кровь) стоит на втором месте после полового.
Наиболее опасный из этих вирусов – ВИЧ. При отсутствии лечения инфицированный им человек умирает через 10-15 лет из-за развития синдрома приобретенного иммунодефицита, или СПИД (рис. 1). ВИЧ поражает клетки иммунной системы организма, Т-лимфоциты, в результате чего организм больного теряет способность противостоять инфекциям.
При наличии диагноза СПИД продолжительность жизни пациентов без приема лекарственных препаратов обычно не превышает 3-х лет.
Вирусы гепатитов А, В, С, D и E, согласно названию, поражают печень. Различными путями попадая в кровоток, гепатовирусы проникают внутрь гепатоцитов (клеток печени). Пораженный вирусом гепатоцит начинает вырабатывать на своей поверхности специфические вирусные антигены. Иммунная система организма распознает измененную клетку и уничтожает ее. В результате появляется клиника воспаления печени (гепатита): повышение температуры, желтуха, тошнота, рвота, усталость.
Гепатиты В и С могут переходить в хроническую форму, при этом поражение ткани печени продолжается годами практически незаметно для пациента. В результате развивается цирроз – конечная стадия замещения нормальной ткани печени соединительной тканью с практически полной утратой функций органа. Кроме того, хронические гепатиты могут приводить к раку печени. Именно поэтому гепатит С, несмотря на разработанное лечение, считается одним из самых опасных гепатитов – инфицирование и острая стадия могут протекать практически незаметно для больного, а симптомы появляются тогда, когда печень повреждена уже слишком сильно.
Статистика заболеваемости
Согласно данным UNAIDS, в 2019 году в мире порядка 38 млн человек жили с ВИЧ-инфекцией и около 1,7 млн человек получили инфекцию в этом же году. Среди больных насчитывалось 1,8 млн детей младше 14 лет. Около 7 млн инфицированных не знали свой ВИЧ-статус.
Значительная доля больных приходилась на страны Африки, в Европе количество больных оценивалось порядка 2 млн человек. Что касается вирусных гепатитов, по приблизительным оценкам ВОЗ, в мире насчитывается около 500 млн человек, хронически инфицированных вирусами гепатитов B и C. Вероятно, реальная цифра превышает прогнозную, так как учет заболевших сложнее вести в развивающихся странах. Кроме того, стоит учитывать вероятность наличия скрытых форм, протекающих незаметно для больных.
В России, по данным Федерального научно-методического Центра по профилактике и борьбе со СПИДом, число ВИЧ-инфицированных в 2011 году составляло 650 тыс. человек, а в 2018 году – уже больше миллиона. Только больных хроническим гепатитом С в России проживает более 3,5 млн человек, и это без учета больных хроническим гепатитом В, а также без учета острых форм и случаев инфицирования энтеральными гепатитами.
Каким образом можно заразиться?
Итак, пути передачи ВИЧ и гепатовирусов:
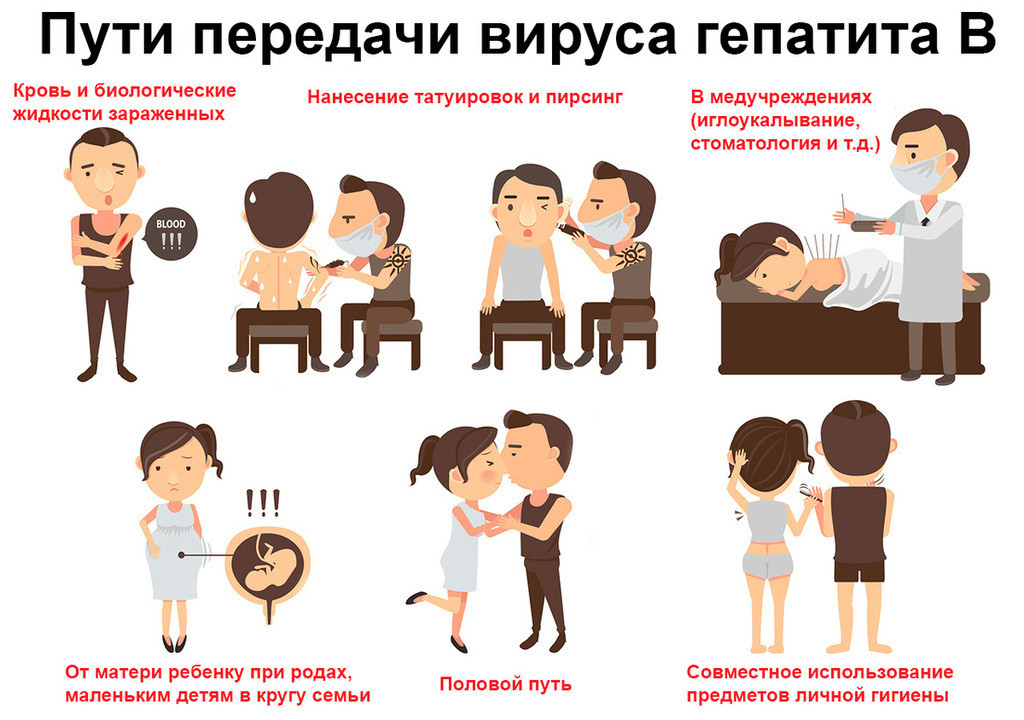
- Половой – при незащищенном половом контакте (вагинальном, оральном, анальном) с инфицированным человеком. Это основной путь распространения ВИЧ-инфекции и гепатитов B и С. До 70% всех случаев заражений ВИЧ происходит в результате незащищенных половых контактов. При этом методы барьерной контрацепции не являются 100%-й защитой от инфицирования, однако значительно снижают ее вероятность.
- Через кровь – при переливании инфицированной крови и ее компонентов, при пересадке инфицированных донорских органов, использовании нестерильных игл и медицинских инструментов (рис. 2). Рисунок 2. Пути передачи гепатита В. Источник: ann131313 / Depositphotos
- При нарушении целостности кожных покровов и слизистых оболочек – при попадании на них крови инфицированного.
- Вертикальный – от матери (беременной или кормящей) к ребенку.
- Энтеральный – основной путь передачи энтеральных гепатитов, вызываемых гепатовирусами A и E. Вирус попадает внутрь организма путем употребления зараженной воды и еды (рис. 3).
- При тесных бытовых контактах также могут передаваться энтеральные гепатиты A и E.
К парентеральным гепатовирусам, кроме B и С, относится также и вирус гепатита D. Он имеет те же пути передачи, однако инфицирование возможно только для человека, уже зараженного вирусом гепатита B. Без него вирус гепатита D не способен размножаться в человеческом организме.
Каким образом ВИЧ и гепатиты В и С не передаются?
ВИЧ, гепатиты B и С не передаются при бытовых контактах: через пищу, воду, воздушно-капельным путем. Нельзя заразиться этими вирусами, пользуясь общей посудой, телефоном, компьютером, туалетом, душем, прикасаясь к дверной ручке, а также от укусов насекомых и животных (рис. 4).
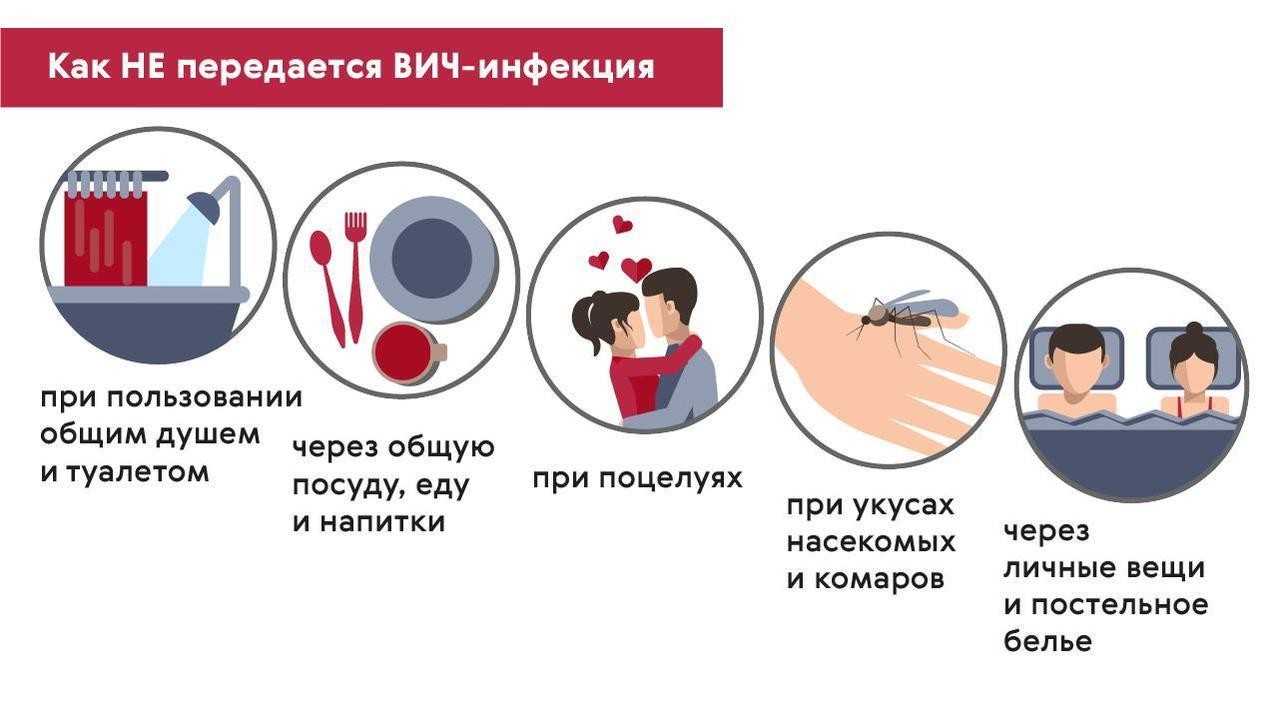
Рисунок 4. Как нельзя заразиться ВИЧ. Источник: МедПортал
Правила профилактики вирусных гепатитов и ВИЧ
Исходя из особенностей вирусов, можно выделить специфические способы профилактики инфицирования, а также общие – актуальные в равной степени для всех инфекций.
К общим правилам профилактики будут относиться:
- Профилактика незащищенных половых контактов:
- при каждом сексуальном контакте (включая оральный и анальный виды секса) использовать барьерные средства контрацепции;
- сохранять верность в отношениях с партнером, периодически сдавать тесты на ВИЧ-инфекцию, а также на носительство вирусов гепатита В и С.
- Профилактика передачи вирусов с инфицированной кровью:
- использование только одноразовых, стерильных игл, медицинских инструментов, а также инструментов в тату-салонах и косметологических кабинетах;
- тщательная проверка доноров и донорской крови на уровне организаций здравоохранения;
- отказ от наркотиков (инфицирование в результате приема инъекционных форм наркотических препаратов стоит на втором месте после полового пути передачи).
Гепатиты B и С
Для профилактики парентеральных вирусных гепатитов В и С актуальны все рекомендации, касающиеся защиты от инфекций, передающихся половым путем и через кровь.
Кроме того, для гепатита В разработана вакцина. Вакцинация проводится тремя дозами в детском возрасте. Взрослым и подросткам, которые не получили положенных трех доз или не были вакцинированы вовсе, рекомендована вакцинация оставшимися дозами или получение всего комплекса доз, соответственно. Вакцинация рекомендована и тем, кто не знает свой вакцинальный статус.
Гепатиты A и Е
Так как данные гепатиты относятся к энтеральным (с преимущественно пищевым путем заражения), основной мерой профилактики для них будет являться употребление безопасной (термически обработанной, в заводской упаковке) пищи и бутилированной воды. Актуальным для людей, проживающих в эндемичных по данным заболеваниям регионах, будет использование бутилированной воды для чистки зубов и мытья овощей и фруктов. Если бутилированная вода по каким-либо причинам недоступна, ее можно заменить кипяченой водой. Также стоит избегать контакта рук с лицом и не забывать про частое мытье рук и обработку их антисептическими средствами.
Важно! Перед поездками в эндемичные зоны рекомендуется вакцинация. Россия ввиду территориальной неоднородности относится к странам со средним уровнем заболеваемости. При планировании путешествия узнайте заранее эпидемиологическую обстановку в регионе.
Прививка против гепатита Е делается однократно, против гепатита А – дважды. Вторая доза вводится через 6-18 месяцев после первой, поэтому вакцинацию следует запланировать заранее.
Энтеральные гепатиты, в отличие от гепатитов B и С, не переходят в хроническую форму (с переходом в цирроз или рак печени в долгосрочной перспективе), однако являются инфекциями, доставляющими массу неудобств. Следует помнить, что их развитие можно предупредить, соблюдая меры профилактики и вакцинируясь перед поездками в неблагополучные регионы.
ВИЧ-инфекция
Вакцина от ВИЧ на сегодняшний день не разработана. Помимо описанных выше мер профилактики для ВИЧ-инфекции применимы:
- профилактика передачи ВИЧ-инфекции от матери к плоду. Заключается в приеме матерью АРВТ (антиретровирусной терапии). Таким образом, передача ребенку ВИЧ-инфекции от инфицированной матери сводится к 1-2%.
- В контексте профилактики, касающейся передачи ВИЧ-инфекции половым путем, дополнительно могут применяться антиретровирусные препараты для доконтактной профилактики (ДКП), если заранее известно, что половой акт будет с партнером, инфицированным ВИЧ. Также в течении 2-4 (но не позднее 72) часов после контакта с зараженными биологическими жидкостями проводится постконтактная профилактика.
Следует помнить, что, при условии тщательного приема АРВТ, вирусная нагрузка (содержание вируса в крови) у инфицированного человека сводится к нулю. Это значит, что он становится не заразным для окружающих людей.
Для того, чтобы знать свой ВИЧ-статус, необходимо пройти тестирование (рис. 5). Это можно сделать в любом учреждении здравоохранения по месту жительства. На официальном сайте интернет-портала Минздрава России о профилактике ВИЧ/СПИД содержится информация о СПИД-центрах, где можно бесплатно и анонимно сдать анализ крови на ВИЧ и получить консультацию врача.
Также в аптеках представлены экспресс-тесты на ВИЧ, пригодные для использования в домашних условиях. Это тест-полоски, которые могут показать наличие вируса в слюне. Диагностика занимает 20 минут. Однако следует помнить, что результат не является на 100% достоверным, существует вероятность как ложноположительных, так и ложноотрицательных результатов.
Заключение
На сегодняшний день проблема распространения ВИЧ-инфекции и вирусных гепатитов имеет большое значение во всем мире. Знание и соблюдение мер профилактики, вакцинация, периодическое тестирование населения делает возможным снизить рост заболеваемости и смертности от этих инфекций.
![Симптомы венерических заболеваний]()
Необычный запах — одно из ранних неспецифических проявлений половой инфекции. Часто такой симптом остается незамеченным. Первые подозрения возникают уже при расстройстве мочеиспускания и болевых ощущениях. В такой ситуации обоим половым партнерам необходимо как можно раньше обратиться к врачу.
Как проявляются ЗППП
Венерическими болезнями принято считать инфекционные патологии, которые чаще всего передаются при половых контактах. В медицинской литературе такие болезни обозначаются аббревиатурами ЗППП (заболевания, передающиеся половым путем) или ИППП (инфекции, передающиеся половым путем).
Клиническая картина венерических болезней различна. Например, симптоматика при сифилисе и генитальном герпесе будет сильно отличаться. При этом для большинства ЗППП характерны некоторые общие симптомы (как у мужчин, так и женщин), появление которых должно побудить человека обратиться к венерологу. К таким симптомам относят:
- Необычные выделения из половых органов (влагалища, полового члена), мочеиспускательного канала или заднего прохода. Такие выделения могут быть прозрачными, белесыми, желтоватыми или какого-то другого окраса. По консистенции это жидкие, густые или творожистые выделения.
- Неприятный запах. Это один из первых симптомов инфекций, передающихся половым путем, особенно, если речь идет о бактериальных инфекциях. Некоторые ЗППП сопровождаются гнойно-воспалительными процессами в мочеполовых органах, с чем и связано появление зловонного запаха.
- Зуд и жжение. Часто при венерических заболеваниях в области половых органов отмечается зуд и жжение. Это один из признаков воспалительного процесса, развивающемся на фоне инфекции.
- Боль при ЗППП может носить постоянный или временный характер. Например, это боль внизу живота, в промежности или боли в пояснице. У мужчин также могут возникать ноющие боли в области яичек. Болезненные ощущения во время секса, а также боли и рези во время мочеиспускания — явный признак инфекции мочеполовой системы.
- Сыпь и другие изменения на коже. В ряде случаев при ЗППП образуются специфические высыпания на коже. Часто это высыпания непосредственно в области половых органов, но иногда и на других частях тела. Примером кожных проявлений ЗППП служат появляющиеся при сифилисе шанкры; кондиломы при папилломавирусе; характерные высыпания при контагиозном моллюске в виде папул.
- Новообразования. Появление разрастаний в области половых органов также может указывать на ЗППП.
- Увеличение лимфоузлов. Инфекционный процесс часто сопровождается их увеличением.
Важно! Барьерные средства контрацепции (например, презервативы) защищают далеко не от всех инфекций, передающихся половым путем. Заразиться сифилисом, генитальным герпесом или контагиозным моллюском можно и используя презерватив, поскольку заражение происходит через соприкосновение с пораженной инфекцией кожей. Поэтому при появлении вышеупомянутых симптомов лучше воздержаться от половых контактов до выяснения диагноза с последующим лечением.
Инкубационный период
Инкубационным периодом инфекционных заболеваний называют время между заражением и появлением первых симптомов болезни. В ряде случаев в этом периоде бывает сложно определить патоген, поскольку его слишком мало в организме, и реакция иммунной системы не сформировалась.
Первые симптомы половых инфекций могут появиться не сразу после заражения, а спустя дни и даже недели (как, например, с сифилисом или хламидиозом). Инкубационный период для различных ЗППП может иметь разную продолжительность. Если нет нарушений со стороны иммунной системы, то симптомы венерических заболеваний могут не беспокоить человека месяцами. В таблице представлены инкубационные периоды самых распространенных заболеваний, передающихся половым путем.
Венерическое заболевание Длительность инкубационного периода Сифилис От нескольких дней до 6 недель Гонорея 2-5 суток у женщин; 5-10 суток у мужчин Хламидиоз 2-5 недель Уреаплазмоз 2-4 недели Генитальный герпес 1-26 суток Папилломавирусная инфекция От 3-х недель до 12 месяцев ВИЧ От нескольких недель до 12 месяцев Контагиозный моллюск От 1 недели до нескольких месяцев Молочница До 5 суток Трихомониаз От 3 до 28 дней Гарднереллез От 3 до 10 дней Можно сделать вывод, что бактериальные инфекции обычно проявляются быстрее. Чаще всего инкубационный период для бактериальных ЗППП составляет 3-7 дней. С вирусными инфекциями все гораздо сложнее, и время затишья может затянуться на месяцы. Это делает вирусные ЗППП более опасными, поскольку долгое время человек может и не подозревать о своей болезни. А это подвергает опасности их половых партнеров.
Первые симптомы венерических заболеваний
Множество симптомов инфекционных заболеваний, передающихся половым путем, характерны как для мужчин, так и женщин. При этом имеются и некоторые особенности протекания ЗППП у обоих полов. Рассмотрим основные симптомы, на которых следует обратить внимание мужчинам и женщинам, чтобы вовремя заподозрить инфекцию и обратиться к врачу.
Симптомы ЗППП у мужчин
У мужчин, в отличие от женщин, нередко проявления ЗППП выражены слабо. Связано это, главным образом, с особенностями строения мужской мочеполовой системы. Например, у женщин шире и короче уретра (мочеиспускательный канал), из-за чего повышается вероятность заражения самого мочеиспускательного канала и мочевого пузыря. По этой причине женщины чаще мужчин страдают циститом.
Стертый характер клинических проявлений ЗППП часто игнорируется мужчинами. Многие симптомы не воспринимаются всерьез. При этом рано или поздно, но мужчине придется обратиться к врачу, и лучше это сделать всё-таки раньше. Своевременное обращение к врачу — это ответственное отношение не только к своему здоровью, но и здоровью своих половых партнеров.
Чаще всего при ЗППП мужчин беспокоят:
- Расстройства мочеиспускания. Как правило, это учащенное и нередко болезненное мочеиспускание. Ощущение рези при попытке опорожнить мочевой пузырь — типичный симптом ЗППП.
- Выделения из мочеиспускательного канала, слизистые или гнойные. Еще они могут быть прозрачными, мутными, желтоватыми, зеленоватыми или красноватыми. Подобные выделения из уретры имеют резкий неприятный запах, отличающийся от запаха мочи.
- Кровяные или гнойные примеси в сперме.
- Снижение полового влечения. Кроме того, мужчина может столкнуться с проблемой болезненной эякуляции, что указывает на инфекционно-воспалительный процесс в мочеполовой системе.
- Кожные высыпания в области гениталий. Различные образования на коже при ЗППП могут появляться как на половом члене, так и в области половых органов (на внутренней поверхности бедер, в паховой области, ягодицах).
- Болевой синдром. Боли при инфекционно-воспалительном процессе в мочеполовой системе чаще всего затрагивают промежность и мошонку.
Важно! ЗППП и простатит. В подавляющем большинстве наблюдений причиной простатита (воспаления предстательной железы) выступают инфекции, передающиеся половым путем. При этом развитие простатита часто говорит о том, что инфицирование было сравнительно давно. Отсутствие своевременного и надлежащего лечения приводит к таким осложнениям как простатит или эпидидимит (воспаление придатков яичек).
Симптомы ЗППП у женщин
У женщин клиническая картина ЗППП может включать в себя один или несколько следующих симптомов:
- Сухость слизистых оболочек влагалища, что доставляет серьезный дискомфорт.
- Учащенное мочеиспускание. Часто опорожнение мочевого пузыря сопровождается болью, резями или неприятными ощущениями в уретре.
- Появление нетипичных выделений из влагалища. Белые творожистые выделения указывают на молочницу.
- Нарушение менструального цикла. Возможны внеменструальные кровотечения и смещение цикла.
- Болевой синдром. Нередко женщины жалуются на болезненный половой акт, что указывает на воспалительный процесс в половых органах.
- Кожные проявления. При ЗППП возможны высыпания в области гениталий. Кроме того, часто инфекционно-воспалительный процесс сопровождается отечностью и покраснением слизистой половых органов.
Важно! ЗППП и беременность. Ведение беременности в обязательном порядке предусматривает проведение серии анализов, позволяющих выявить различные инфекции, в том числе и передаваемые половым путем. Если такие инфекции обнаруживаются, то приступать к их лечению необходимо как можно раньше. Половые инфекции у матери чреваты развитием серьезных осложнений у будущего малыша вплоть до его смерти. Часто невылеченные ЗППП у беременных женщин приводят к внутриутробным дефектам развития плода, слепоте, глухоте, умственной отсталости и хроническим респираторным заболеваниям у будущего ребенка.
![]()
Рисунок 1. Факторы риска заражения половыми инфекциями. Источник: verywell
Диагностика венерических заболеваний
В настоящее время диагностика ЗППП не представляет сложности. Для постановки диагноза в венерологической практике применяются следующие виды диагностики:
- Осмотр пациента. В подавляющем большинстве случаев позволяет врачу установить предварительный диагноз, который впоследствии подтверждается идентификацией возбудителя. У таких патологий как сифилис или контагиозный моллюск достаточно специфические кожные проявления, что по одним только внешним признакам можно понять, что это за болезнь.
- Микроскопия. У пациента берется мазок или соскоб эпителиальных клеток для анализа на прямой или люминесцентной микроскопии. Мазок для анализа берут с внешних частей половых органов, а соскоб — с внутренних.
- ПЦР-анализ. Полимеразная цепная реакция (ПЦР) позволяет идентифицировать в организме конкретный вид возбудителя. На сегодняшний день это наиболее чувствительный метод, позволяющий обнаружить патогенный возбудитель даже при незначительном его количестве.
- Анализ крови. Для определения инфекционного возбудителя или антител к нему выполняется анализ крови. Анализ крови проводят минимум спустя 2 недели после заражения. Если сделать это раньше, то возбудителя или антитела к нему можно не обнаружить из-за незначительного их количества. Анализ крови выполняют при подозрении на сифилис, ВИЧ и вирусные гепатиты.
- Анализ мочи. Для оценки состояния мочевыводящих органов проводится анализ мочи. При проведении анализа мочи можно выявить возбудителя гонореи или молочницы.
- Бактериальный посев. Взятый у пациента образец (мазок) наносят на питательную среду, чтобы бактерии размножились и образовали колонии на чашке Петри. Это необходимо для дальнейшего тестирования лекарственной устойчивости бактерий к антибиотикам. Пациенту назначат тот антибиотик, к которому у бактерий наименьшая устойчивость.
Важно! Всем сексуально активным людям каждый год рекомендуется проходить профилактическое обследование на ВИЧ, сифилис и гепатит В, даже при отсутствии подозрительных симптомов.
Лечение венерических заболеваний
Лечением инфекций, передающихся половым путем, занимается врач-венеролог. При появлении характерных симптомов также можно обращаться к урологу или гинекологу (женщинам).
Алгоритм действий при подозрении на ЗППП для пациента выглядит следующим образом:
- Запись на прием к врачу.
- Подробное описание всех жалоб и осмотр половых органов.
- Сдача анализов.
- Расшифровка анализов вашим лечащим врачом.
- Назначение лечения (в том числе и половому партнеру).
- Контрольные исследования в процессе лечения и по окончанию терапии.
После установления диагноза врач подбирает для пациента схему терапии, которая зависит от типа возбудителя, тяжести заболевания и ряда других особенностей. Основные виды препаратов, используемых в лечении венерических заболеваний:
Антибиотики
При ЗППП бактериального происхождения врач назначит антибиотики. Эти лекарства назначают при гонорее, сифилисе, хламидиозе, уреаплазмозе и микоплазменной инфекции.
Среди большого разнообразия антибиотиков врач для каждого пациента подбирает наиболее оптимальный антибактериальный препарат с учетом теста на чувствительность. Например, для лечения гонореи чаще всего применяют цефалоспорины и аминогликозиды; при хламидиозе — макролиды и антибиотики тетрациклинового ряда; для лечения сифилиса — пенициллины, цефалоспорины, тетрациклины и макролиды; при уреаплазме — только макролиды.
Длительность антибиотикотерапии зависит от конкретного заболевания, и составляет от 7 дней (как при гонорее) и до 6 месяцев (при сифилисе).
Противовирусные препараты
Эти препараты применяются для лечения ЗППП вирусного происхождения. К ним относят генитальный герпес, ВИЧ, вирусные гепатиты и контагиозный моллюск.
При генитальном герпесе применяются препараты на основе ацикловира. Для лечения ВИЧ назначается пожизненная антиретровирусная терапия. Лечение гепатита В базируется на приеме противовирусных препаратов прямого действия и интерферонов. Что касается контагиозного моллюска, то применение противовирусных препаратов при данном заболевании бессмысленно. Выздоровление при контагиозном моллюске наступает спонтанно.
Противогрибковые препараты
Противогрибковые препараты применяются для лечения урогенитального кандидоза (молочницы). Это лекарства на основе миконазола, натамицина, флуконазола, клотримазола, нистатина и других противогрибковых веществ. Длительность противогрибковой терапии подбирается в индивидуальном порядке. Как правило, не более 2-х недель.
Другие препараты
В лечении ЗППП, кроме лекарств, действующих против инфекционного возбудителя, также применяются иммуномодуляторы, гепатопротекторы (при вирусных гепатитах), противовоспалительные препараты и витамины.
Важно! Лечение ЗППП во время беременности. Почти все ЗППП поддаются лечению во время беременности. Современные схемы терапии позволяют даже избежать заражения плода ВИЧ-инфекцией при положительном статусе у матери. Существует перечень антибиотиков и других препаратов, разрешенных для применения на разных этапах беременности.
Последствия венерических инфекций
Симптомы, возникающие при ЗППП, несколько ухудшают качество жизни человека. В частности, это касается таких проявлений как болезненное и учащенное мочеиспускание и боли в области половых органов. Кроме того, ЗППП негативно отражаются и на психическом здоровье человека.
Некоторые симптомы ЗППП проявляются на открытых участках кожи (например, контагиозный моллюск). Если это высыпания на руках или на лице, то болезнь может оказать существенное влияние на жизнь человека, независимо от его или её рода деятельности. К счастью, все эти проявления носят временный характер и поддаются лечению.
Что будет, если не лечить ЗППП
![]()
Источник: Womanizer WOW Tech/Unsplash
Если не лечить ЗППП, то инфекция распространяется на другие органы. Многие наслышаны о разрушительных последствиях сифилиса, при котором поражаются нос, глаза и нервная система. Сегодня такие случаи крайне редки, поскольку медицина научилась эффективно справляться с сифилисом и другими инфекциями.
Чаще всего неизлеченные ЗППП приводят к поражению мочеполовых органов, провоцируя появление таких заболеваний как цистит, уретрит, воспаление почек и прямой кишки. Длительное течение ЗППП может привести к мужскому и женскому бесплодию.
Профилактика ЗППП
Профилактика ЗППП заключается в соблюдении следующих рекомендаций:
- Использовать защитную контрацепцию во время секса. Напоминаем, что презерватив защищает не от всех ЗППП, но спасает от большинства из них.
- Важно ограничить число половых партнеров, по крайней мере на время лечения. Если болезнь была диагностирована, следует оповестить об этом всех партнеров.
- Соблюдать интимную гигиену. Не носить чужого белья и не использовать общее полотенце, мочалку и другие средства личной гигиены.
Заключение
Подавляющее большинство ЗППП хорошо поддаются лечению и не приводят к серьезным осложнениям, если вовремя начать лечение. Особую опасность для человека составляют ЗППП, протекающие в скрытой форме, без значимых симптомов. Поэтому каждому, кто ведет половую жизнь, желательно 1 раз в год проходить профилактический осмотр у венеролога или уролога/гинеколога.
Читайте также:




