Гепатит с в ираке
Обновлено: 24.04.2024
Потребность в интерпретации лабораторных тестов при вирусных гепатитах больше, чем при других инфекционных заболеваниях, потому что многочисленные тесты, назначаемые при подозрении на вирусный гепатит, предназначены для решения различных задач.
Врачами СИТИЛАБ подготовлены информационные материалы по лабораторным тестам при вирусных гепатитах в помощь специалистам.
Гепатит А
Вирус гепатита А (HAV), семейство Picornaviridae, родHepatoviridae.
Распространён по всему миру, самая низкая заболеваемость в Северной и Центральной Европе.
Почти всегда фекально-оральным путём через загрязненную пищу. Например, в мидиях вирус может сохраниться в течение многих месяцев. Из-за гигиенических мер профилактики новые случаи инфекции стали редкими в Северной Европе. Встречающиеся случаи - чаще привозные.
Всегда острый гепатит, часто проходящий незамеченным у детей, живущих в эндемичных районах. У взрослых течение болезни более тяжёлое, в редких случаях приводит к печеночной недостаточности. Никогда не переходит в хроническую форму и никогда не вызывает цирроз печени. Вирус выделяется с калом.
Медицинский персонал, сантехники, рабочие водоканала, наркоманы. Жители эндемичных районов, особенно старшего возраста, путешественники. Инфицирование HCV-положительных пациентов вирусом гепатита А может привести к тяжёлой форме заболевания.
При активной иммунизации длительно сохраняется иммунитет (10 лет). Иммунизация может быть проведена даже перед поездкой. Возможна также пассивная иммунизация в случае контакта с зараженными людьми.
Диагностика гепатита А
Определяются антитела классов IgG и IgM. Скрининговый тест при подозрении на новую или прошлую инфекцию. В начале заболевания может быть отрицательным. Тест может также использоваться для оценки напряжённости иммунитета перед прививкой.
Положительный в случае новой инфекции. Следует отметить, что тест может быть положительным в течение двух лет после перенесенного гепатита A. Антитела к HAV класса IgM могут быть положительными в течение короткого времени после прививки. В редких случаях, например, инфекция вирусом Эпштейна-Барр, тест может быть сомнительным или слабо положительным.
При гепатите А РНК вируса может определяться в крови.
Гепатит В
Вирус гепатита В (HBV), ДНК-содержащий вирус, семейство Hepadnaviridae, род Orthohepadnaviridae.
Распространён по всему миру, самая высокая заболеваемость в Юго-восточной Азии и Африке. Распространённость в Центральной Европе - 1-2%. В России больны хроническим гепатитом В около 8 млн человек.
HBV наиболее часто передается при половых контактах. Возможна вертикальная передача плоду при родах, через кровь от больного (переливание крови, препаратов крови; татуировки; пирсинг; повреждения кожи). HBV может обнаруживаться во всех жидкостях организма. Самая высокая концентрация вируса определяется в крови (до 1000 блн. инфекционных частиц/мл). Попадание в кровь приблизительно 10 вирусов достаточно для инфицирования.
2-3 месяца, в единичных случаях до 1 года.
HBV может вызывать как острый, так и хронический гепатит. Клиническое течение острого гепатита может быть различным от инапарантной формы (носительство) до молниеносного течения. Приблизительно у 10% инфицированных гепатит В протекает в хронической форме, выделяют хроническую инфекцию без клинической активности и хронический гепатит В. Приблизительно у 10% больных хроническим гепатитом В развивается цирроз печени. Кроме того, больные хроническим гепатитом В имеют высокий риск развития гепатоцеллюлярной карциномы.
Медицинский персонал, лица, перенёсшие переливание крови, реципиенты органов и тканей, диализные больные, лица, имеющие контакты с больными гепатитом В, новорождённые, рожденные от больных матерей, жители домов инвалидов и престарелых.
Иммунизация является успешной, если титр антител кHBsAg 100 мМЕ/мл или больше спустя 4-8 недель после третьей прививки. В этом случае иммунитет к заболеванию может сохраняться достаточно долго (по крайней мере, 10 лет). Лицам, у которых после 3-х должным образом проведённых прививок, через 8 недель титр антител к HBsAgне повысился, необходимо провести повторную вакцинацию (другой вакциной или большими дозами). Все новорождённые и подростки между 12 и 14 годами должны быть привиты, так же как и лица, входящие в группу риска. До проведения вакцинации необходимо провести исследование на антитела к HBsAg, если титр антител меньше 10 мМЕ/мл, то необходима срочная вакцинация.
Диагностика гепатита В
При гепатите В возможно определение антител, антигенов и ДНК вируса.
Поверхностный белок вируса гепатита В, обнаруживается в сыворотке в трех различных формах: на поверхности неповрежденных инфекционных частиц, или как свободный протеин (нитевидный или сферический). Основной маркер острого и хронического гепатита В. В большинстве случаев HBsAg обнаруживается уже в инкубационном периоде и при остром течении гепатита выявляется в крови в течение 5-6 месяцев. Обнаружение поверхностного антигена вируса гепатита В дольше 6 месяцев после начала заболевания свидетельствует о возможной хронизации процесса. Возможно пожизненное носительство HBsAg. Из-за наличия различных форм HBsAg в сыворотке, при его обнаружении невозможно дифференцировать заболевание и HBsAg-носительство. Для этого необходимо провести дополнительные исследования (определение ДНК вируса гепатита В, HBeAg и антител к HBeAg).
Методы иммуноферментного анализа, применяемые для определения HBsAg в сыворотке крови, являются скрининговыми и в очень редких случаях могут давать ложноположительные результаты. Поэтому в случае получения положительного результата для подтверждения его специфичности специалисты лаборатории ставят подтверждающий тест - повторное исследование сыворотки крови пациента с иммуноингибированием и разведением. Исследование проводится для подтверждения положительного результата исследования на HBsAg.
Показатель наличия иммунитета к вирусу гепатита В, проводится перед вакцинацией и через 4-8 недель после вакцинации для контроля за эффективностью вакцинации.
Антитела к HBcAg класса IgM выявляются в сыворотке при остром гепатите и реактивации хронического гепатита. При молниеносной форме течения заболевания только этот тест может давать положительный результат.
Определение антител к НBcAg класса IgG применяют в целях диагностики текущего или перенесенного в прошлом гепатита В. Однако наличие антител не дает возможности дифференцировать острую, хроническую или перенесенную в прошлом инфекцию.
HBeAg - маркер активной репликации вируса гепатита B. HBеAg является продуктом распада сердцевинного антигена вируса гепатита В (НBсAg).
Является показателем начала сероконверсии, свидетельствует о прекращении репликации вируса. Однако обнаружение антител к HBeAg не всегда является показателем отсутствия инфекционности. Иногда возможно появление мутантной, дефектной HBeAg-отрицательной формы вируса, то есть вирус данный антиген синтезировать не способен или синтезирует в малых количествах, при этом, хотя в крови обнаруживаются антитела к HBeAg, высокая репликативная активность вируса сохраняется.
Определяется ДНК вируса гепатита В в крови. При положительном результате исследования необходимо провести количественное исследование.
Определяется количество копий ДНК вируса гепатита B в 1 мл крови (вирусная нагрузка). Исследование проводится для контроля за эффективностью лечения.
Гепатит С
РНК-содержащий вирус, семейство Flaviviridae. В настоящее время выделяют 8 генотипов (1-7, 10) с многочисленными подгруппами.
Распространён повсеместно, наиболее высокая заболеваемость в Южной Азии, Египте и Центральной Африке. По данным Robert-Koch-Institute (RKI). гепатит С является причиной 20% острых гепатитов, больше чем 40 % всех случаев цирроза печени, 70-85% хронических гепатитов и 60% всех опухолей печени.
Как и при гепатите В, заражение происходит при переливании крови и продуктов крови. Передача инфекции половым путём не играет значительной роли; перинатальная передача низка (4%). Возможно заражение при инъекциях, аутогемотерапии, через инструменты стоматолога, при эндоскопии.
6-12 недель, иногда до 1 года.
Острый гепатит С часто имеет умеренное клиническое течение и остается незамеченным, у 85% заболевших развивается хронический гепатит и у 20% больных хроническим гепатитом развивается цирроз печени. Характерной особенностью клинического течения заболевания является небольшое увеличение активности трансаминаз, которое часто не связывают с возможностью вирусного гепатита. Это приводит к поздней диагностике заболевания.
Медицинский персонал, лица после переливания крови, диализные пациенты, дети, рождённые от матерей, больных гепатитом С.
В настоящее время вакцин нет.
Диагностика гепатита С
Антитела к HCV обычно определяются спустя 6-8 недель после инфицирования. В единичных случаях позже. Отрицательный результат не исключает недавно приобретенную инфекцию HCV. Положительный результат может свидетельствовать об остром или хроническом гепатите С. Данное исследование не позволяет различить острый и хронический гепатит, а также стадию выздоровления после гепатита С. Антитела к HCV необходимо определять у всех пациентов с незначительным повышением активности трансаминаз и у людей, относящихся к группе риска.
Определение суммарных антител к вирусу гепатита С является скрининговым тестом для диагностики заболевания. В случае получения положительного результата для подтверждения его специфичности используют подтверждающий тест - определение широкого спектра антител к белкам специфичным для вируса гепатита С (сore, NS1 NS2, NS3, NS4, NS5) в сыворотке крови больного. Исследование считается положительным, если выявляются антитела к 2 или более белкам вируса гепатита С. Подтверждающий тест на антитела к вирусу гепатита С используют для подтверждения специфичности скринингового метода.
Положительный результат может свидетельствовать об остром гепатите С или обострении хронического гепатита С. Отрицательный результат свидетельствует о том, что гепатит С не выявлен (при отрицательном результате исследования суммарных антител к гепатиту С), или у пациента хронический гепатит С вне обострения (при положительном результате исследования суммарных антител).
Определяется РНК вируса гепатита С в крови. Положительный результат свидетельствует о репликации вируса. При положительном результате должно проводиться количественное исследование, чтобы определить степень виремии. Метод выбора - так называемый "Real time" ПЦР. РНК вируса необходимо определять в случае положительного результата исследования на антитела, кроме того, и при отрицательном результате, если подозревается гепатит С (особенно в случае диализных пациентов). Исследование на РНК вируса гепатита С показано для новорожденных, рождённых от матерей больных гепатитом С. Так как у новорожденных в крови могут определяться материнские антитела, по этой причине обнаружение антител к HCV не может использоваться у этой категории пациентов.
Исследование проводится для определения вирусной нагрузки.
Определяется генотип вируса для выбора схемы лечения. В настоящее время в лабораторной практике определяется 5 генотипов.
Гепатит D
Дефектный РНК-содержащий вирус. Для репликации необходим вирус гепатита В. Обнаруживается только у лиц, инфицированных вирусом гепатита В.
Низкий уровень заболеваемости в Северной Европе; более высокий в Средиземноморских странах и в странах Черноморского региона; высокая заболеваемость в Центральной Африке и Южной Америке.
Как и гепатит B, парентеральным путем, при переливании зараженной крови или при сексуальных контактах.
Несколько недель или месяцев.
В случае коинфекции (одновременное заражение гепатитом B и гепатитом D) - острый гепатит с очень тяжёлым клиническим течением, часто наблюдается высокая смертность. В случае суперинфекции (заражение вирусом гепатита D HBV-положительных пациентов) развивается хронический гепатит с более тяжёлым течением, чем просто хронический гепатит B.
Такие же, как и для гепатита B, и лица, проживающие в эндемичных областях.
В настоящее время вакцин против гепатита D нет, но иммунизация против гепатита B защищает от инфицирования.
Диагностика гепатита D
Определяются IgG и IgM антитела. Скрининговое исследование назначается, если подозревается новая или хроническая инфекция. Антитела к HDV обнаруживаются спустя 1-2 недели после появления клинических признаков заболевания.
РНК к вирусу гепатита D обнаруживается в крови при появлении клинических признаков заболевания. Как правило, результат исследования на ДНК вируса гепатита В в этот период отрицательный.
Гепатит Е
РНК-содержащий вирус семейства Caliciviridae.
Высокая заболеваемость встречается в Центральной Америке, Южной Азии и в некоторых регионах Африки.
Как и у гепатита А - фекально-оральный.
Острый гепатит, который никогда не переходит в хроническую форму. У беременных женщин может развиться тяжёлый гепатит с молниеносной формой клинического течения с высокой летальностью.
Жители эндемичных районов, путешественники.
Вакцин в настоящее время нет.
Диагностика гепатита Е
Обнаружение антител класса IgM к вирусу гепатита Е свидетельствует об острой стадии гепатита Е. Антитела к вирусу гепатита Е IgM выявляются в крови после появления желтухи. Чувствительность данного исследования, по данным литературы, составляет более 93%. Отрицательный результат исследования не исключает инфицирования вирусом гепатита Е. Показания к назначению исследования: наличие клинической картины заболевания или лабораторных данных (повышение АЛТ, АСТ, билирубина), обследование в эндемичных районах.
Антитела класса IgG к вирусу гепатита Е появляются в период разгара заболевания. Антитела класса IgG могут исчезать после перенесенного заболевания в течение 6 месяцев, но у некоторых лиц могут определяться в крови до 6-8 лет и более. Показания к назначению исследования: диагностика гепатита Е, проведение эпидемиологических исследований.

Это инфекционное заболевание печени, которое вызывает вирус гепатита С. Данная форма гепатита широко распространена в мире, только по статистическим данным этим вирусом заражено более 2% населения планеты или более 170 миллионов человек. Однако истинные размеры этой проблемы, как и её социально-экономическое значение для общества, остаются, в целом, не установленными.
Наибольшая опасность заболевания состоит в том, что примерно у 80% больных развивается хроническая форма, которая может привести к раку или циррозу печени.
Часто гепатит С даже специалисты называют немым или ласковым убийцей, т.к. заболевание протекает мягко, ничем себя не проявляя, и человек долгие годы не подозревает об этом.
Как передается вирусный гепатит С?
Заражение гепатитом С возможно только при прямом контакте с кровью инфицированного человека:
- При трансплантации органов или переливании препаратов крови. В последние годы в развитых странах биологический материал в обязательном порядке тестируется на наличие вируса гепатита С, поэтому этот путь передачи становится менее значимым. Однако не стоит забывать, что ещё некоторое время назад данная процедура не проводилась, да и сейчас в развивающихся странах сохраняется риск заражения при медицинских манипуляциях;
- При использовании одного шприца для внутривенного введения наркотических средств среди наркоманов;
- При выполнении пирсинга, татуировок, маникюра, педикюра инструментами, загрязнёнными инфицированной кровью;
- При проведении гемодиализа;
- В быту при совместном использовании бритв, зубных щёток, маникюрных принадлежностей, на которых может остаться кровь больного человека;
- При незащищённом половом акте с носителем вируса (вероятность передачи составляет около 5%);
- Не редки случаи заражения медицинских работников при проведении медицинских манипуляций, связанных с кровью;
- От инфицированной матери к плоду (заражение происходит менее чем в 5% случаев и, как правило, при прохождении ребёнком родовых путей).
Гепатит С не передаётся при рукопожатии, объятиях, поцелуях, воздушно-капельным путём, при пользовании общим туалетом, предметами обихода, посудой, едой или напитками.
Симптомы вирусного гепатита С
От момента заражения до клинических проявлений заболевания проходит от нескольких недель до полугода или года. Острое начало болезни может сопровождаться утомляемостью, слабостью, суставными болями, пищеварительными расстройствами. Подъём температуры и желтуха малохарактерны.
После острой фазы возможны следующие исходы: выздоровление, переход в вирусоносительство или в хроническую форму заболевания (в 70-80% случаев). При хроническом течении повреждение клеток печени нарастает постепенно, на протяжении нескольких лет, развивается фиброз. Функция печени может сохраняться долго, а появление первых симптомов в виде желтухи, нарастания слабости, увеличения живота, возможны уже при развившемся циррозе печени.
Резкое утяжеление прогноза и течения заболевании происходит при сочетании гепатита С с другими формами вирусного гепатита.
Диагностика гепатита С?
Если на основании симптомов вы заподозрили у себя заболевание или получили положительный анализ на антитела к вирусу гепатита С, как можно скорее обратитесь к своему терапевту. Если при повторных исследованиях диагноз подтвердится, необходимо отказаться от употребления алкоголя и выполнять все предписания врача. Вылечить гепатит самостоятельно с применением методов нетрадиционной медицины невозможно, лечением должен заниматься только опытный врач-гепатолог.
Если вовремя начата комбинированная противовирусная терапия хронического гепатита С, прогноз, как правило, благоприятный.
Профилактика вирусного гепатита С включает:
- отказ от внутривенных наркотиков, ни при каких условиях не допускайте использование чужих игл и шприцев;
- не пользуйтесь любыми иными предметами, где может оказаться чья-то кровь;
- на приёме у стоматолога контролируйте, чтобы применялись одноразовые инструменты, посещайте только проверенные тату-и маникюрные салоны;
- при половых контактах с вирусоносителем или с больным гепатитом С человеком используйте презерватив.
Гепатит С – наиболее тяжелая форма заболевания, поражающего клетки печени и некоторые клетки крови. При длительном течении такая патология может стать причиной цирроза и рака печени. При подозрении на вирус гепатита С пациенту назначают анализ крови. Если диагноз подтверждается, в крови одновременно обнаруживают антитела классов IgG и IgM.
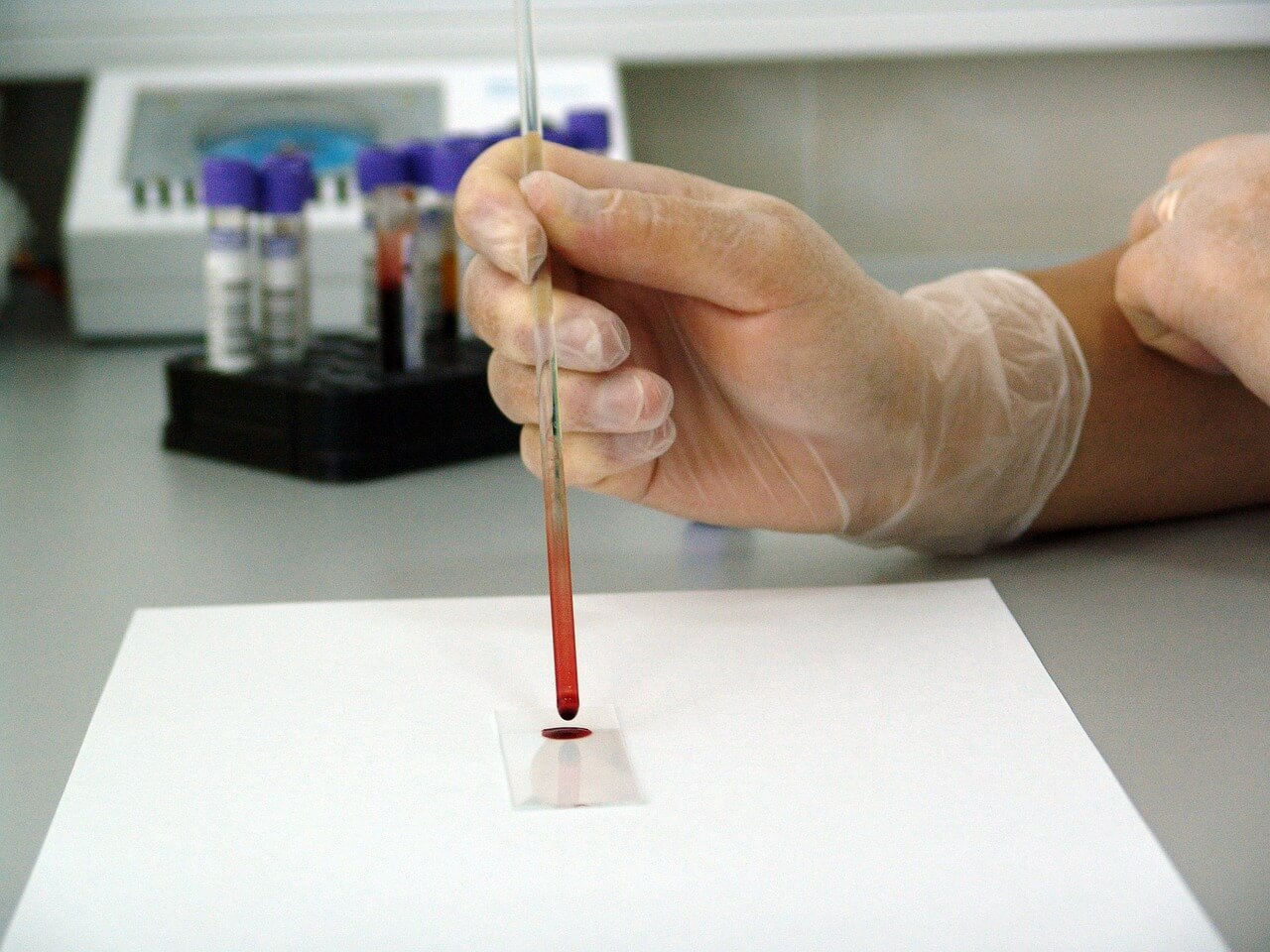
Показания к проведению анализа на HCV
Анализ крови на наличие вируса гепатита С назначают при:
- подготовке пациента к операции;
- подготовке к беременности;
- непосредственно беременности;
- повышении концентрации маркеров повреждения клеток печени (АЛТ и АСТ, билирубин) по результатам биохимического анализа;
- симптомах вирусного гепатита (желтизна кожи и слизистых оболочек, кожный зуд, тошнота и рвота);
- контакте с кровью, которая, возможно, была инфицирована вирусом гепатита С;
- подготовке к донорству или переливанию крови.
Если у пациента был незащищенный половой акт с непроверенным партнером, ему также рекомендуется сдать анализ на выявление гепатита С.
Рекомендации по подготовке к анализу
Пациентам, которым назначен анализ крови на выявление антител к вирусу гепатита С, нужно подготовиться к этой процедуре. Сдавать кровь на исследование нужно натощак, после сна.
Основные правила подготовки:
- прекращение приема пищи за 8–12 часов до забора крови;
- отказ от жареной, острой, жирной пищи и алкоголя за 2 дня до анализа;
- исключение физических нагрузок и эмоциональных потрясений за сутки до забора крови.
Между проведенными диагностическими манипуляциями (рентген, УЗИ, физиотерапия и т.д.) и анализом крови на гепатит С должно пройти не менее недели.
Анализы на гепатит С и их расшифровка
Диагностику вируса гепатита С проводят методом иммуноферментного анализа и ПЦР. Это основные способы выявить заболевание.
Иммуноферментный анализ крови (ИФА) позволяет определить антитела к вирусу герпеса типа С, их комбинации и количество. Такой метод характеризуется высокой специфичностью и скоростью получения результатов. Риск получения ложноположительного результата крайне низкий.
По результатам иммуноферментного анализа выявляют такие антитела:
- Anti HCV IgG. Их выявляют в крови больных, которые заразились не ранее, чем 11–12 недель назад. Такие антитела являются иммуноглобулинами. Они также присутствуют в крови в период выздоровления, после перенесенного острого гепатита С, во время ремиссии при хроническом течении гепатита С.
- Anti HCV IgM. Иммуноглобулины данной группы вырабатываются в период активности вируса: при обострениях хронического гепатита С, при остром течении заболевания. Они появляются в крови через 5–6 недель после заражения.
Положительный тест ИФА указывает не на наличие вируса в организме в данной момент, а на наличие антител к нему. Их присутствие может означать, что организм справился с вирусом самостоятельно.
Еще один метод выявления гепатита С – метод ПЦР (полимеразная цепная реакция). Этот анализ рекомендуют выполнять после выявления антител к вирусу. С его помощью выявляют РНК патогенного микроорганизма в крови человека, а также определяют степень нагрузки и генотип заболевания.
Количественный анализ ПЦР позволяет оценить концентрацию вируса. Он незаменим для разработки схемы лечения гепатита С. В таком случае результаты оформляются в цифровом значении и указывают на то, что концентрация вируса:
- не достигла нижнего порога;
- присутствует в незначительном количестве (это свидетельствует о начале заболевания);
- высокая;
- находится в пределах выше линейной границы.
Кроме качественного и количественного анализа ПЦР, выполняют генотипирование гепатита С. Такая манипуляция позволяет узнать, какой будет реакция вируса на лечение конкретным препаратом и, отталкиваясь от этого, подобрать оптимальную схему лечения.

Дополнительные исследования
Помимо перечисленных методов исследования, для определения гепатита С могут проводить биохимический анализ крови. Это информативный метод диагностики, по результатам выполнения которого можно оценить степень поражения печени, а также определить общее состояние пациента.
Биохимический анализ крови дает представление о таких важных показателях, как:
- Билирубин. В норме количество этого вещества не должно превышать 19,8 мкмоль/л. Если концентрация билирубина повышается, то это свидетельствует о наличии патологий печени. Если у пациента есть гепатит С, протекающий в легкой форме, то показатели билирубина находятся в пределах 30-86 мкмоль/л. При показателях от 87 до 160 мкмоль/л подозревают среднюю степень повреждения печени. О тяжелой форме патологии свидетельствуют показатели в пределах более 160 мкмоль/л.
- Ферменты АЛТ и АСТ. При гепатите типа С уровень этих показателей резко увеличивается. В норме у мужчин АЛТ не превышает 18 Ед/л, у женщин – 15 Ед/л. Что касается показателей АСТ, то у мужчин они не должны превышать 22 Ед/л, у женщин – 17 Ед/л.
- Белок. У пациентов с подозрением на наличие гепатита С концентрация белка часто снижается. Это указывает либо на гепатит, либо на цирроз.
Дополнительно пациенту, которого обследуют на предмет наличия вируса гепатита С, могут назначить процедуру вычисления коэффициента де Ритиса. Его суть заключается в вычислении соотношения показателей АЛТ и АСТ.
Причины получения ошибочных результатов анализов на гепатит С
Существует риск получения ложноположительных результатов анализа на вирус гепатита С. На это влияют такие факторы, как:
- Аутоиммунные заболевания. При таких патологиях иммунная система может определять собственные ткани организма как чужеродные и направлять антитела для их уничтожения. В таких случаях возможен ложноположительный результат анализа на гепатит С.
- Наличие злокачественных новообразований.
- Период беременности. В организме женщины, которая ждет ребенка, происходят изменения и появляются радионуклиды. Это влияет на результаты анализа.
Также есть риск получения ложноотрицательного результата. Он возможен при слишком раннем проведении анализа, если с момента заражения еще не прошло 6 недель и в организме не успели сформироваться антитела.
Мочеполовой шистосомоз - хронически протекающий гельминтоз с преимущественным поражением мочеполовых органов. Клинические проявления определяются циклом развития гельминтов в организме человека, локализацией яиц в тканях и степенью поражения мочеполовых органов.
Что провоцирует / Причины Мочеполового шистосомоза:
Возбудителем мочеполового шистосомоза является Schistosoma haematobium, распространен на обширных территориях Африки и Ближнего Востока. В Египте шистосомами поражено более 50 % населения, в Ираке - 60-80 %. Самец длиной 4-15 мм, шириной 1 мм. Передняя часть тела цилиндрическая. На ней находятся присоски. Кзади от брюшной присоски тело расширяется и на вентральной стороне, благодаря сближению боковых поверхностей, образуется гинекофорный канал. Самка имеет размеры до 20 мм длиной и 0,25 мм шириной. Большая часть ее тела помещается в гинекофорном канале самца.
Яйца овальной формы без крышечки с теминальным шипом на одном из полюсов, размер их 0,12-0,16 х 0,04-0,06 мм; выделяются с мочой. Промежуточными хозяевами являются улитки рода Bulinus.
Паразит внедряется в кожу купающихся или работающих в воде людей. Заражение возможно и при употреблении инфицированной воды.
По кровеносным сосудам и лимфатическим путям Schistosoma haematobium проникает в органы малого таза, где самка откладывает в просвет вен яйца, которые проникают через сосудистую стенку и попадают в подслизистую оболочку мочевого пузыря и половых органов. При сокращениях их мускулатуры яйца пробивают слизистую оболочку мочевого пузыря и других мочеполовых органов, откуда с мочой выводятся наружу. Вероятно, яйца Schistosoma haematobium могут передаваться другому лицу во время половых контактов, особенно у гомосексуалистов.
В районах, эпидемических по шистосомозу, яйца шистосом можно обнаружить в мужских и женских половых органах. Однако роль, которую играют шистосомы в возникновении бесплодия или в самопроизвольном прерывании беременности, пока неизвестны.
У жителей эндемических очагов интенсивность инвазии нарастает на протяжении первых 10-15 лет жизни, увеличивается и распространенность мочеполового шистосомоза в этой возрастной группе. Далее интенсивность инвазии снижается резко, а распространенность заболевания - умеренно.
Патогенез (что происходит?) во время Мочеполового шистосомоза:
Инфицирование людей происходит во время их контакта с зараженной паразитами водой при проникновении личинок паразита, выделяемых пресноводными брюхоногими моллюсками, через кожу.
В основе патогенеза шистосомоза лежат токсико-аллергические реакции, обусловленные секретами желез при внедрении паразитов и продуктами жизнедеятельности и распада гельминтов. В эпидермисе вокруг мест внедрения церкариев развиваются отеки с лизисом клеток эпидермиса. По ходу миграции личинок в коже возникают инфильтраты из лейкоцитов и лимфоцитов.
Яйца паразита проделывают свой цикл развития в организме пресноводных моллюсков до стадии церкариев, которые и внедряются через кожу в организм человека. Церкарии очень быстро созревают и превращаются в шистосомулы, проникающие в периферические вены, где и образуются половозрелые особи. Отсюда оплодотворенные самки направляются к месту излюбленного обитания: вены таза, мезентериальные и геморроидальные вены, а также в стенку толстой кишки. Здесь самки откладывают яйца, что вызывает повреждение ткани. Часть яиц выделяется с мочой и калом во внешнюю среду, являясь источником распространения гельминтоза.
Период заразительности источника. Зараженные люди и животные выделяют яйца шистосомид через 40-60 дней после заражения или через 1-2 нед после появления клинических признаков заболевания и далее до 1-2 лет, хотя известны случаи обитания половозрелых червей в организме человека до 30 лет. В инфицированных моллюсках до выхода в воду церкарии развиваются в течение 4-5 нед.
Естественная восприимчивость людей высокая. Перенесенное заболевание не обеспечивает устойчивость к реинфекции.
Патологическая анатомия. При мочеполовом шистосомозе через 2-3 мес после заражения часто появляются гематурия и боль при мочеиспускании. Эти симптомы могут наблюдаться на протяжении всей жизни взрослых гельминтов.
Сначала вокруг яиц паразита развивается выраженная воспалительная реакция с образованием гранулем, что приводит к механической или функциональной обструкции мочевых путей, гидроуретеру и гидронефрозу, появлению в мочевом пузыре и мочеточниках дефектов наполнения. При цистоскопии можно увидеть рыхлые полиповидные образования, выступающие в просвет пузыря, язвы, точечные кровоизлияния, гранулемы. Эти ранние изменения устранимы с помощью антигельминтных средств. Поскольку яйца гельминта попадают в мочу, их легко обнаружить.
По мере развития болезни воспаление стихает (возможно, из-за ослабления иммунного ответа) и нарастают склеротические изменения (скорее всего, из-за слияния большого количества старых и вновь появляющихся очагов). В дальнейшем поражение представлено в основном шистосомными бугорками - скоплениями погибших и обызвествленных яиц паразита в соединительной ткани. По мере накопления обызвествленных яиц стенки мочевых путей все четче прорисовываются на рентгенограммах.
Гидроуретер и гидронефроз, обусловленные фиброзом, необратимы и не поддаются лечению. Тем не менее почечная недостаточность развивается лишь у небольшой доли больных.
Мочеполовой шистосомоз не осложняется перипортальным фиброзом и гломерулонефритом, однако попадание яиц в легкие способно привести к легочной гипертензии.
Полагают, что мочеполовой шистосомоз способствует развитию плоскоклеточного рака мочевого пузыря, что значительно повышает частоту осложнений и летальность.
Возможно гематогенное распространение процесса: паразиты заносятся в печень, легкие, головной мозг и на месте их внедрения возникают воспалительные инфильтраты, образуется грануляционная ткань (гранулемы), развивается склероз.
Симптомы Мочеполового шистосомоза:
Инкубационный период в среднем длится 10-12 недель (с момента проникновения церкария через кожу до момента отложения яиц шистосомой). Клинические проявления развиваются уже в периоды инкубации, миграции гельминта, кладки яиц, тканевой пролиферации и восстановления. В момент проникновения церкариев через кожу человек ощущает боль как при уколе иглой. В период миграции паразитов развиваются аллергические явления в виде зудящих дерматитов, эозинофильных инфильтратовв легких и уртикарных высыпаний. Появляются и симптомы интоксикации: анорексия, головная боль, боли в конечностях и ночные поты. В крови отмечаются лейкоцитоз и эозинофилия. Иногда увеличиваются в размерах печень и селезенка. Выраженность клинических проявлений зависит от индивидуальной чувствительности больного и массивности инвазирования.
В период кладки яиц шистосомами наблюдаются отчетливые симптомы интоксикации: повышение температуры тела, частые позывы на мочеиспускание. С момента кладки яиц до их появления в моче больных может пройти несколько месяцев. Ранним признаком этого заболевания является появление капельки крови в конце мочеиспускания. В редких случаях кровь обнаруживается во всех порциях мочи.
Период тканевой пролиферации и восстановления начинается с момента фиксации яиц в тканях. В этой стадии болезни появляются шистосомозные бугорки вокруг яиц и возникают микроабсцессы с последующими фиброзными изменениями тех тканей, в которых задерживается яйцо гельминта. Часто присоединяется вторичная инфекция с развитием пиелонефрита. Этот период характеризуется симптомами вялотекущего цистита. Большинство больных указывает на режущую боль в уретре во время или в конце мочеиспускания, появление капель крови, слабость, быструю утомляемость, недомогание, боли внизу живота, чаще в области правого подреберья, головную боль и болезненность в мышцах. Больные заметно худеют. Повышение температуры тела становится стойким со значительными колебаниями. Дизурические расстройства достигают выраженной степени. Развивается кахексия. Больные становятся нетрудоспособными. Заболевание нередко приводит к инвалидности и преждевременной смерти. Чаще всего оно протекает медленно, и больные долго сохраняют работоспособность. При цистоскопии определяются гиперемия слизистой оболочки мочевого пузыря и отек устья мочеточника. В более поздней стадии слизистая оболочка мочевого пузыря бледноватая с наличием на ней шистосомозных бугорков. В этот период болезни у мужчин могут возникнуть эпидидимит, проктит, поражение семенных пузырьков. Иногда развиваются псевдоэлефантиаз половых органов, колиты и гепатиты.
Различают легкую, среднетяжелую, тяжелую и очень тяжелую формы течения болезни.
При легкой форме течения болезни у больных жалоб нет, дизурические расстройства незначительные, работоспособность сохраняется.
При среднетяжелой форме течения дизурические расстройства выражены отчетливо, увеличиваются в размерах печень и селезенка, развивается анемия.
Тяжелая форма характеризуется частыми обострениями хронического цистита, продолжающегося годами. Дизурические расстройства крайне изнурительны. Моча грязно-красного цвета, увеличены в размерах печень и селезенка, анемия прогрессирует. Больные теряют трудоспособность.
Очень тяжелая форма отличается развитием осложнений: цирроз печени, пионефроз, пиелонефрит, кровотечение из расширенных вен пищевода, кахексия, интеркурентные инфекции. Эта форма трудно поддается лечению и часто заканчивается летальным исходом.
Диагностика Мочеполового шистосомоза:
Диагностика мочеполового шистосомоза проводится на основании клинических данных: слабости, недомогания, крапивницы, дизурических расстройств, появления капель крови в конце мочеиспускания.
Яйца шистосом выделяются с мочой наиболее интенсивно около полудня. Однако для их обнаружения обычно исследуется вся суточная порция мочи. Если это невозможно, то сбор мочи производят с 10 до 14 ч. Собранную мочу отстаивают в высоких банках, надосадочную жидкость сливают, а осадок центрифугируют. Микроскопию осадка проводят в слегка затемненном поле зрения, для чего опускают конденсор микроскопа. Ввиду неравномерности выделения яиц делают повторные анализы.
Для выявления личинок кровяной двуустки моча центрифугируется также как и для обнаружения яиц. К осадку добавляется кипяченая нехлорированная вода и проба выдерживается 1 час при температуре 30оС. При этом из яиц вылупляются личинки - мирацидии, движения которых хорошо видны в лупу при проходящем свете.
Иногда прибегают к биопсии кусочка патологически измененной слизистой оболочки мочевого пузыря. Кусочек биопсированной ткани раздавливается в капле глицерина между предметными стеклами и исследуется под микроскопом.
Кроме того, применяются цистоскопия и рентгенография мочеполовых путей. При цистоскопии можно выявить отечность слизистой оболочки мочевого пузыря, геморрагии, смазанность сосудистого рисунка, шистосомозные бугорки (зернистые желтоватые тела размером с булавочную головку). Патогномоничным признаком мочеполового шистомоза является наличие “мушки” - крапинки на слизистой оболочке мочевого пузыря. Это мертвые кальцифицированные яйца шистосом. Убедительным признаком также является наличие стриктуры интрамуральной части мочеточника, звездообразных рубцов и папиллом на слизистой оболочке мочевого пузыря. Яйца шистосом, погибшие в стенке мочевого пузыря, кальцифицируются. Это позволяет рентгенологически видеть контур мочевого пузыря в виде эллипса.
Иммунологическая диагностика сводится к применению внутрикожной аллергической пробы, реакциям связывания комплемента, преципитации и флокуляции.
Лечение Мочеполового шистосомоза:
Всем зараженным мочеполовым шистосомозом показано лечение. Погибшие и обызвествленные яйца паразита часто находят в тканях и моче, их следует отличать от жизнеспособных яиц.
Хотя при мочеполовом шистосомозе используют целый ряд лекарственных средств, препаратом выбора служит празиквантел. Эффективен и метрифонат - безопасный препарат для приема внутрь. Главное его преимущество - низкая стоимость, а основной недостаток состоит в том, что для излечения препарат необходимо принимать три раза с интервалами в 2 нед.
Прогноз при своевременном медикаментозном и оперативном лечении в основном благоприятный.
Профилактика Мочеполового шистосомоза:
Для профилактики мочеполового шистосомоза следует подвергать лечению всех больных гельминтозом, не допуская распространения инфекции.
Особое внимание должно уделяться мероприятиям по выявлению больных шистосомозом среди иностранцев, прибывающих в страну из эндемичных по этой инвазии зон, а также осуществлению профилактических мер среди граждан Украины во время пребывания их в указанных регионах.
Существенная роль в борьбе с шистосомозами принадлежит мероприятиям, направленным на снижение заболеваемости и пресечение передачи инфекции.
К каким докторам следует обращаться если у Вас Мочеполовой шистосомоз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Мочеполового шистосомоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

