Гепатит в и рак в процентах
Обновлено: 19.04.2024
Злокачественные новообразования печени могут быть первичными и вторичными. Вторичные опухоли – это метастазы, которые возникают при распространении злокачественного процесса на IV стадии. Чаще всего в печень метастазирует колоректальный рак. Первичный рак печени развивается непосредственно из ткани органа, и здесь выделяют две разновидности новообразований:
-
. Она происходит непосредственно из печеночных клеток.
- Холангиокарцинома — ее субстратом являются клетки, выстилающие печеночные протоки, выводящие желчь.
По сути, это две совершенно разные опухоли, и объединяет их только то, что они обе изначально локализуются в печени. Далее в этой статье мы будем говорить о гепатоцеллюлярном раке, поскольку это новообразование встречается намного чаще, чем холангиокарцинома.
Симптомы рака печени
Рак печени может долгое время протекать бессимптомно. У многих пациентов его обнаруживают при проведении контрольных обследований или случайно, при обследовании по поводу другой патологии. Описаны случаи, когда у пациента была опухоль размером 15 см, а никаких клинических признаков при этом не было.
Уже на распространенных стадиях присоединяются следующие симптомы:
- Тяжесть и тупая боль в правом боку.
- Нарастающая слабость, быстрая утомляемость.
- Нарушение аппетита, тошнота, рвота.
- Увеличение объема живота из-за скапливающейся в брюшной полости жидкости (асцита).
- Расширение вен в области стенки живота.
- Пожелтение кожи и склер.
- Боль. Боль тем сильнее, чем больше растянута капсула печени. В ряде случаев она может отсутствовать.
Из клинических признаков присутствуют следующие:
- Увеличение размеров печени.
- Увеличение уровня билирубина. Он может быть повышен и на фоне цирроза.
- Увеличение размеров селезенки.
- Лихорадка, устойчивая к действию антибиотиков и противовоспалительной терапии.
- Желудочно-пищеводные кровотечения из варикозно-расширенных вен пищевода.
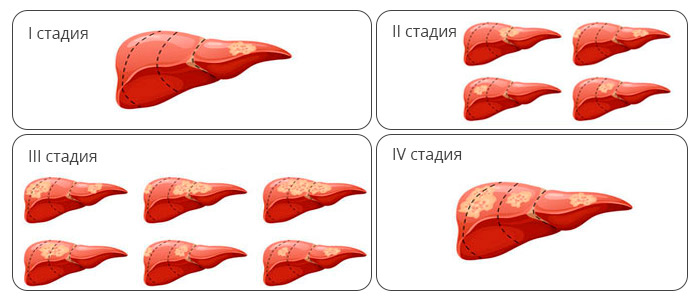
Стадии рака печени
Около 10-15% пациентов имеют признаки паранеопластического синдрома:
- Гипогликемия.
- Кожный зуд без желтухи.
- Остеопороз.
- Нарушение работы щитовидной и паращитовидной желез.
В ряде случаев первичные признаки со стороны печени отсутствуют, а симптомы появляются при развитии отдаленных метастазов, например, в легких, костях или головном мозге.
Диагностика рака печени
В рамках диагностики рака печени проводятся исследования, направленные на обнаружение новообразования, определение стадии распространенности опухолевого процесса, а также оценку функциональных резервов печени.

В рамках обнаружения рака проводят следующие исследования.
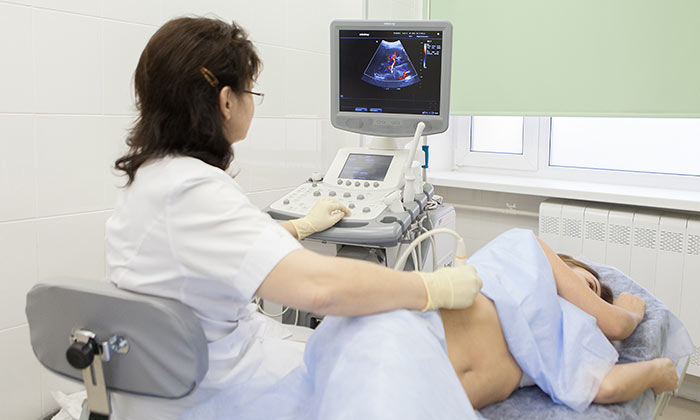
УЗИ печени. Метод прост, безопасен, доступен и обладает достаточной чувствительность и специфичностью. Также УЗИ позволяет определить инвазию рака в прилежащие к печени ткани, вовлеченность в процесс ворот печени, регионарные метастазы и наличие свободной жидкости в брюшной полости. Также аппараты экспертного класса позволяют оценивать степень фиброза печеночной ткани.
МРТ с контрастным усилением преобладает большей чувствительностью и специфичностью, по сравнению с УЗИ и позволяет обнаружить новообразования меньше 1 см на фоне цирроза.
Для верификации диагноза проводится биопсия опухолевого новообразования под контролем УЗИ.
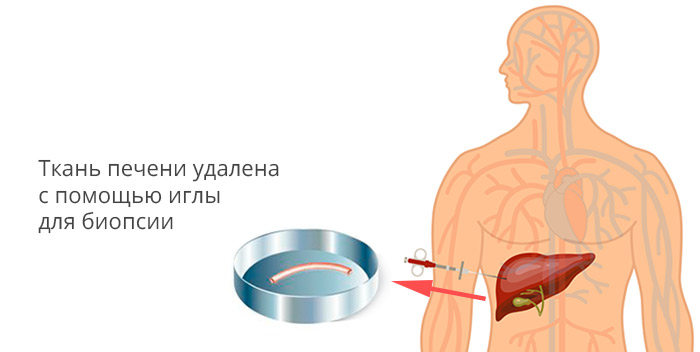
Пункционная биопсия печени
Для поиска метастазов рака печени проводится УЗИ брюшной полости, обзорная рентгенограмма органов грудной клетки или КТ ОГК. Также назначается КТ или МРТ головного мозга и сцинтиграфия костей.
Для определения функционального резерва печени при наличии цирроза проводится ряд тестов, которые учитывают наличие асцита, энцефалопатии, уровень альбумина и билирубина в сыворотке крови, а также МНО и протромбиновый индекс.
Лечение рака печени
При определении тактики лечения рака печени учитываются следующие факторы:
- Распространенность опухолевого процесса
- Функциональные резервы печени.
Возможные варианты лечения следующие:
- Хирургия — удаление пораженной части печени.
- Рентгенэндоваскулярные методы.
- Абляционные методы.
- Лучевая терапия.
- Медикаментозная терапия.
Хирургия
Если опухоль резектабельна, то предпочтение отдается резекции печени. Можно удалить до 75-80% печеночной ткани, и при этом сохранится ее функция, и пациент сможет жить. Но у больных с циррозом ввиду фибротических изменений, возможности хирургического лечения ограничены.
Развитие гепатоцеллюлярной карциномы на фоне цирроза печени
Трансплантация печени показана пациентам с циррозом, у которых соблюдаются следующие условия:
- Имеется одиночная опухоль размером менее 5 см.
- Наличие 2-3 очагов опухоли размером менее 3 см.
- Нет признаков прорастания рака в кровеносные сосуды.
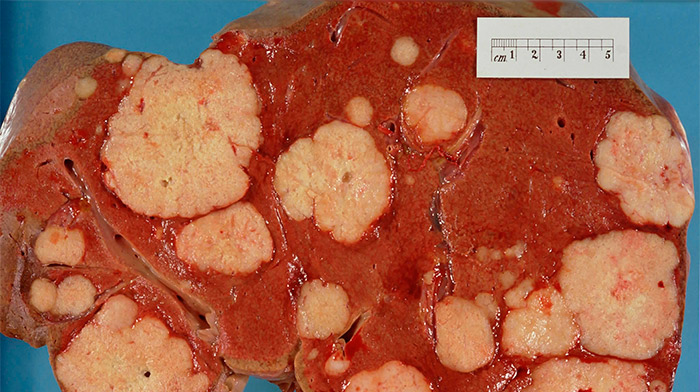
Удаленная печень со множественными злокачественными очагами
Абляция рака печени
В основе абляционных методов лечения лежит повреждение опухоли с помощью физических или химических агентов. Лечение проводится при единичных узлах. Применяются следующие методы:
- Лазер.
- Ультразвук.
- Радиочастотное воздействие.
- Микроволновое воздействие.
- Криоабляция — применение низких температур.
- Фотодинамическое воздействие.
- Введение в опухоль 96% этанола.
На практике чаще всего применяется радиочастотная или микроволновая абляция. Показанием к применению такого метода лечения являются единичные опухолевые узлы размером менее 5 см.

Рентгенэндоваскулярные методы
Применяются в рамках терапии первой линии при распространенной неоперабельной форме рака печени в комбинации с другими противоопухолевыми методами лечения при соблюдении следующих условий:
- Нет признаков прорастания рака в магистральные сосуды печени.
- Нет отдаленных метастазов.
- Нет признаков тромбоза магистральных сосудов печени.
Метод противопоказан в следующих случаях:
- Декомпенсированный цирроз.
- Коагулопатии с кровотечениями.
- Тромбоз или прорастание рака в магистральные сосуды печени.
- Внепеченочные очаги.
- Некупируемый асцит.
Суть лечения заключается во введении в опухоль химиопрепарата. Это возможно благодаря тому, что печень имеет двойное кровоснабжение. В нее входит воротная вена, которая приносит венозную кровь для фильтрации, и печеночная артерия, которая кровоснабжает саму печень и, соответственно, опухоль. Если блокировать артериальный кровоток в опухолевом узле, то это вызовет ее ишемию и, как следствие, уменьшение ее размеров. А если дополнительно в опухоль ввести химио-или радиопрепарат, то получается двойной эффект – от действия химиопрепарата и от ограничения кровотока.
Вначале вводится рентгеноконтрастный препарат, чтобы понять, какие ветви кровоснабжают опухоль. Затем в просвет сосуда доставляется масляный раствор с химиопрепаратом или специальные микросферы, насыщенные лекарственным средством. Таким образом, создается максимально высокая концентрацию препарата в опухоли плюс блокируется его кровоток.
Лучевая терапия рака печени
Лучевая терапия при лечении рака печени носит паллиативный характер и применяется у пациентов, имеющих противопоказания к вышеперечисленным методам лечения. У пациентов с единичными опухолевыми узлами возможно проведение стереотаксического облучения, которое позволяет подвести максимальную лучевую дозу непосредственно к опухолевому очагу, минимально затрагивая окружающие ткани.
Медикаментозная терапия гепатоцеллюлярного рака
Химиотерапия рака печени является малоэффективным методом лечения и помогает только 20% больных. Поэтому сейчас в рамках медикаментозной терапии применяется таргетная- и иммуно терапия, которая достоверно повышает продолжительность жизни таких пациентов. Терапией первой линии является сорафениб, либо комбинация таргетных и иммунопрепаратов: бевацизумаба и атезолизумаба. Также хорошие результаты показывает терапия регорафенибом.
Факторы риска рака печени
Основным фактором риска развития рака печени является цирроз самой разной этиологии. По сути цирроз является исходом хронического заболевания печени, которое в ряде случаев может длиться годами. Основными причинами развития цирроза являются:
- Хронические гепатиты В и С.
- Алкоголизм. При длительном и обильном употреблении алкоголя может развиться острый гепатит с трансформацией в хронический.
- Некоторые паразитарные инвазии.
- Гемохроматоз.
- Аутоиммунные гепатиты.
- Токсическое отравление афлотоксинами или винилхлоридом.
- Инсулинрезистентный сахарный диабет.
Только у 10% пациентов с раком печени опухоль развивается на фоне здоровой печеночной ткани.
Профилактика рака печени
Учитывая то, что рак печени в основном развивается на фоне цирроза, всем таким пациентам показано регулярное обследование. Проводится анализ на определение уровня онкомаркера альфа-фетопротеина и выполнение УЗИ печени.
Пациентам не из группы риска, т. е. у которых нет цирроза и сопутствующих заболеваний, можно предложить следующие мероприятия:
- Вакцинация против гепатита В.
- Регулярное обследование на определение маркеров вирусных гепатитов, и при постановке диагноза проведение своевременной антивирусной терапии.
- Отказ от употребления алкоголя.
- Соблюдение принципов рационального питания.
- Контроль веса и диабета.
- Контроль метаболического синдрома.
Популярные вопросы
Как можно предотвратить рак печени
В первую очередь, необходимо позаботиться о том, чтобы избежать хронических заболеваний печени, которые могут привести к циррозу. Если он уже есть, то необходимо раз в полгода сдавать анализы на альфа-фетопротеин и выполнять УЗИ брюшной полости.
Какие первые симптомы рака печени?
Первые симптомы могут развиться уже на распространенных стадиях, к тому же они могут маскироваться под признаки цирроза. Поэтому для ранней диагностики необходимо инструментальное обследование. Из симптомов чаще присутствует желтуха, нарушение аппетита, боль и тяжесть в правом подреберье.
Влияет ли цирроз на лечение рака печени?
Да, причем цирроз сам по себе может быть проблемой более серьезной, чем рак, поскольку при выраженной печеночной недостаточности происходит нарушение метаболизма различных соединений и синтеза многих белков, что само по себе приводит к развитию тяжелых состояний. Кроме того, цирроз может оказывать влияние на выбор тактики лечения онкологических пациентов.

Цирроз печени – это стадия многих хронических заболеваний печени. Цирроз является следствием длительного повреждения клеток печени, в результате которого происходит замещение живой функционирующей ткани печени фиброзной рубцовой тканью. Нарушение нормального строения печени ведет к снижению способности печени выполнять свои функции и развитию ряда осложнений.
Цирроз циррозу - рознь!
Обычно люди считают, что если поставлен диагноз цирроза печени, то это приговор. Это далеко не всегда так. Существуют различные причины, формы и стадии цирроза печени. И в зависимости, главном образом, от причины болезни прогноз заболевания может быть различным. При некоторых формах цирроза устранение причины болезни приводит не только к прекращению прогрессирования, но и к восстановлению функции печени. Такие пациенты могут прожить долгую полноценную жизнь, даже если заболевание было диагностировано в очень молодом возрасте. Конечно, в тех случаях, когда причину болезни не удается устранить, а диагноз поставлен на самой поздней стадии (врачи называют это декомпенсированным циррозом), прогноз не благоприятен. В таких случаях может потребоваться операция пересадки печени.
Главное – установить и устранить причину цирроза печени!
Установление причины развития болезни является первостепенной задачей врача, так как позволяет в большинстве случаев устранить фактор, вызвавший заболевание, предотвратить прогрессирование цирроза и развитие осложнений. Наиболее частыми причинами цирроза являются алкоголь, вирусы гепатита В и С., а также нарушения обмена с отложением жира в печени . Реже встречаются аутоиммунные (аутоиммунный гепатит) и холестатические заболевания (первичный билиарный холангит, первичный склерозирующий холангит), наследственные заболевания с накоплением в печени меди (болезнь Вильсона-Коновалова) или железа (гемохроматоз), лекарственное поражение печени.
К полностью устранимым причинам поражения печени относится инфекция, вызванная вирусом гепатита С. В настоящее время медицина располагает безопасными и высокоэффективными лекарствами, позволяющими за короткий курс терапии полностью элиминировать вирус гепатита С из организма. Устранение вируса гепатита С даже на стадии цирроза печени приводит к предотвращению прогрессирования заболевания, к улучшению и восстановлению функции печени.
Для цирроза печени в исходе хронического гепатита В также есть эффективное лечение. Эту инфекцию невозможно полностью элиминировать из организма, но существуют лекарственные препараты, которые позволяют стойко подавлять инфекцию, стабилизировать заболевание, предотвращая его прогрессирование и развитие осложнений. В отличие от случаев цирроза печени, вызванного вирусом гепатита С, при наличии вируса гепатита В лечение противовирусным препаратом должно проводиться непрерывно на протяжении всей жизни.
Полное прекращение употребления алкоголя – основное лечение алкогольного цирроза печени, которое приводит к восстановлению печени, предотвращению осложнений. Поэтому прогноз при этом заболевании зависит не только от врача, но и в значительной степени от самого больного.
Есть некоторые формы цирроза печени, при которых успешно применяется лечение, направленное не на причину, а на механизм повреждения. Так, при генетически обусловленных заболеваниях печени мы не можем изменить генетику. Но, например, при болезни Вильсона-Коновалова поражение печени происходит вследствие избыточного накопления в ней меди, и выведение из организма меди специальными лекарственными препаратами приводит к восстановлению печени. Это одно из немногих наследственных заболеваний, имеющих очень успешное лечение. У таких пациентов цирроз печени диагностируется чаще в детском и юношеском возрасте. Без лечения они умирают в молодом возрасте. При условии же постоянной на протяжении жизни терапии препаратами, выводящими из организма медь, они живут полноценной жизнью (учатся, работают, рожают и воспитывают детей). При наследственном гемохроматозе цирроз печени развивается из-за избытка железа, поэтому удаление железа (простыми кровопусканиями) меняет прогноз болезни.
При циррозе печени в исходе аутоиммунного гепатита врачи действуют также на механизм поражения - подавляют патологические иммунные реакции с помощью кортикостероидных гормонов, азатиоприна и др. препаратов. Лечение позволяет остановить или существенно затормозить прогрессирование болезни. При первичном билиарном циррозе также возможно существенно замедлить прогрессирование болезни с помощью препаратов урсодезоксихолиевой кислоты.
У одного и того же пациента может быть две и более причин поражения печени. Например, вирусный гепатит может сочетаться со злоупотреблением алкоголем, обменными нарушениями или др. Очень важно установить и устранить все факторы, повреждающие печень. Это является залогом хорошего прогноза жизни больного.
У цирроза печени есть свои стадии развития
Врач при установлении диагноза цирроза печени, помимо причин повреждения печени, всегда оценивает степень активности болезни и тяжесть повреждения функции печени. В зависимости от тяжести нарушения функции печени выделяют три стадии, или класса цирроза печени:
- класс А - это полностью компенсированный цирроз (фиброз есть, но функции печени не нарушены).
- класс В - имеются начальные умеренные признаки нарушения функции печени (небольшое повышение билирубина, снижению уровня альбумина, небольшое скопление жидкости в животе, поддающееся лечению и др.).
- класс С – тяжелые нарушения (или выраженная декомпенсация) функции печени и наличие осложнений цирроза печени. У таких пациентов, как правило, есть желтуха, отеки, асцит, склонность к кровотечениям, нарушения сознания (печеночная энцефалопатия).
Больные циррозом печени должны проходить регулярное обследование, включающее оценку функции печени и прогноза, для выбора адекватного лечения и профилактики осложнений.
Цирроз опасен своими осложнениями
Опасность для жизни у больных циррозом печени представляют осложнения. К основным осложнениям относят кровотечения, печеночную энцефалопатию и кому, асцит, а так же развитие рака печени.
Кровотечение. Фиброзные рубцы в печени сдавливают внутрипеченочные кровеносные сосуды, что приводит к повышению давления в сосудах, приводящих кровь в печень, и их расширению. Это называется портальная гипертензия. В расширенных портальных сосудах образуются мешотчатые выпячивания - так называемое варикозное расширение вен. Наиболее часто варикозное расширение вен наблюдается в пищеводе, желудке, прямой кишке. Разрывы таких сосудов приводят к тяжелым и опасным для жизни кровотечениям.
Наиболее опасны кровотечения из варикозно расширенных вен пищевода и желудка. Поэтому всем больным с диагнозом цирроз печени показано проведение эзофагогастродуоденоскопии (ЭГДС) не реже одного раза в год для уточнения наличия варикоза вен, оценки риска кровотечения и при необходимости проведения профилактического лигирования этих вен. Это небольшая операция, которая проводится через эндоскоп и заключается в сдавлении варикозных узлов с помощью латексных лигатур. Такая операция проводится экстренно в случаях кровотечения для его остановки, но при наличии риска кровотечения ее лучше проводить профилактически. Кроме того, большое значение имеет соблюдение определенной диеты. Врач может также порекомендовать прием лекарств, снижающих давление в портальных сосудах, а также устраняющих эрозии и язвы слизистой оболочки.
Асцит, отеки. Асцит означает скопление жидкости в брюшной полости. Асцит является следствием портальной гипертензии, а также снижением синтеза альбумина в печени. Одновременно жидкость может скапливаться в грудной клетке (в полости плевры), наблюдаются отеки. Наблюдаются увеличение живота, уменьшение количество мочи, одышка. Асцит может осложняться развитием инфицирования брюшной полости, нарушением работы почек и др. Врач назначает таким больным диету с ограничением соли, мочегонную терапию, в основе которой применение спиронолактона, препараты для профилактики бактериальной инфекции и других осложнений. Пациент должен избегать избыточного назначения мочегонных, массивного выделения мочи (более 2-2,5 литров в сутки), регулярно контролировать выделение жидкости, анализы крови и наблюдаться врачом.
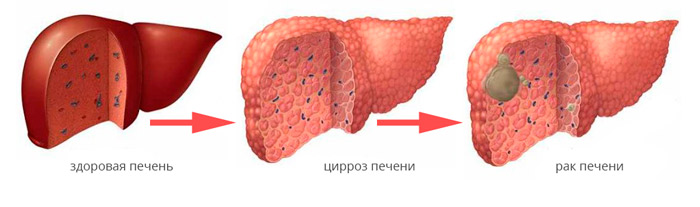
Первичный рак печени - это злокачественная опухоль, которая, в отличие от метастазов в печень рака других локализаций, развивается непосредственно в ткани печени. Цирроз печени является предраковым состоянием. Наибольший риск рака печени у больных вирусным и алкогольным циррозом печени. После устранения причины цирроза печени риск развития рака печени уменьшается в десятки раз, но все-таки он остается.
Так как ранние стадии первичного рака печени имеют успешное лечение, все больные циррозом печени должны регулярно (не реже 1 раза в 6 месяцев) проходить обследование, включающее обязательное ультразвуковое исследование и исследование уровня онкомаркера печени – альфафетопротеина. В некоторых случаях требуются дополнительные исследования ( магнитно-резонансная томография и др.).
Коварство болезней печени
Многие заболевания человека могут протекать незаметно, без ярких проявлений. Но болезни печени отличаются особенно длительным бессимптомным течением, и в этом их коварство. В печени нет нервных окончаний, поэтому даже при наличии цирроза печени, она не болит. Желтуха развивается, как правило, уже на поздних стадиях цирроза. Поэтому болезнь зачастую выявляется при диспансеризации или при случайном обследовании уже на стадии цирроза, а не гепатита.
Необходимо знать, что первые проявления у всех разные, что зависит от причины и стадии заболевания. Часто это только слабость, повышенная утомляемость и дискомфорт в правом подреберье. Первыми проявлениями могут быть увеличение в объеме живота, отеки на ногах, то есть уже осложнения цирроза. Иногда это кожный зуд, кровоточивость из носа и десен, легкое появление синяков на коже, пожелтение склер глаз, боли в суставах, высыпания на коже и др.
Когда нужно обратиться к врачу гепатологу?
Для своевременной диагностики заболевания печени нужно обратиться к специалисту

Гепатит В: носительство или болезнь, приводящая к циррозу и раку ?
Скрытая болезнь
Хроническая инфекция может протекать в виде двух основных форм:
Различить эти две формы на основании самочувствия больного, только клинических признаков болезни (которые, как и при неактивном носительстве, могут полностью отсутствовать у больного хроническим гепатитом В) невозможно.
Что делать, если у Вас выявлен HBsAg ?
К сожалению, гепатологи часто сталкиваются с недооценкой со стороны пациента, а также врачей других специальностей, серьезности выявляемого на протяжении многих лет HBsAg.
Пациент, у которого впервые выявлен HBsAg, обязательно должен пройти обследование, которое позволит поставить правильный диагноз – отграничить неактивное носительство HBsAg от активного хронического гепатита В, требующего лечения.
Для этого врач-гепатолог предложит Вам сделать ряд исследований:
- исследование биохимического анализа крови,
- исследование вирусной нагрузки с помощью количественной ПЦР (полимеразной цепной реакции)
- исследование на наличие другого белка (или антигена) вируса гепатита В, который характеризует высокую заразительность больного, - HBeAg
- исследование на наличие вируса-спутника гепатита В – вируса дельта
- исследование альфафетопротеина (онкомаркера опухоли печени)
- ультразвуковое исследование печени
- фиброэластографию для уточнения стадии фиброза печени
(по показаниям возможны и другие исследования)
Что делать, если диагностировано неактивное носительство HBsAg?
Пациенты, у которых диагностировано неактивное носительство HBsAg, должны регулярно наблюдаться, так как в некоторых случаях, особенно при снижении иммунитета, возможна активизация инфекции и развитие активного гепатита, что может потребовать специального лечения. Поэтому особенно тщательного контроля требует динамика вирусной нагрузки. Ваш врач определит интервалы между контрольными анализами и визитами, а также объем необходимых исследований.
Современное лечение хронического гепатита В способно остановить болезнь !
Если у Вас все-таки, диагностирован хронический гепатит В, необходимо назначение противовирусного лечения, то есть лечения с использованием препаратов, способных блокировать размножение вируса.
Целью современной противовирусной терапии хронического гепатита В является стойкое подавление размножения вируса, достижение ремиссии заболевания, то есть перевод процесса в неактивное состояние. При достижении такого результата предотвращается развитие цирроза печени и его осложнений (таких как асцит, внутренние кровотечения, печеночная недостаточность), а также многократно снижается риск развития рака печени.
Никакой особой диеты при хроническом вирусном гепатите не требуется, однако, Вам следует избегать употребления алкоголя даже в незначительных дозах, так как совместное действие алкоголя и вируса на печень значительно повышает риск развития цирроза и рака печени. Если у Вас избыточный вес, то следует ограничит употребление жиров, калорийной пищи, так как отложение жира в печени ускоряет развитие цирроза. Следует избегать факторов, снижающих иммунитет, в частности инсоляцию, то есть Вам не следует пользоваться солярием и загорать на пляже. Целесообразно отказаться от курения. Вы можете продолжать заниматься физическими упражнениями. Полезны плавание и закаливающие процедуры, поддерживающие состояние Вашего иммунитета.
Вирусный гепатит C — один из главных факторов риска развития первичного рака печени. Известно, что после полного излечения от инфекции с помощью противовирусных препаратов прямого действия (ПППД) риск развития злокачественной опухоли значительно снижается. Однако, этих пациентов нельзя приравнивать к здоровым людям из общей популяции. Результаты недавнего крупного исследования, проведенного в Италии, показали, что в случае отсутствия устойчивого вирусологического ответа (состояния, когда вирусы не обнаруживаются в крови спустя полгода после окончания терапии) риск развития гепатоцеллюлярной карциномы значительно повышен.
В ходе этого исследования ученые проанализировали данные пациентов с циррозом, вызванным вирусным гепатитом С (ВГС), которые проходили лечение в 30 медицинских центрах Италии. У большинства этих больных был достигнут устойчивый вирусологический ответ (УВО). Лишь у небольшой части из них впоследствии развился первичный рак печени.
Однако, у пациентов с отсутствием УВО отмечалась прямо противоположная ситуация. У них риск развития гепатоцеллюлярной карциномы оказался выше в 7 раз.
Доктор медицинских наук Лорета А. Кондили (Loreta A. Kondili), руководившая исследованием, отмечает:
Отсутствие УВО после лечения противовирусными препаратами прямого действия сильно влияет на вероятность развития рака печени. Кроме того, не зависящими от эрадикации вируса факторами риска являются: пожилой возраст, генотип 3 вируса гепатита C, низкий уровень тромбоцитов и альбумина в крови.
Анализ когортного исследования
Итальянские ученые получили свои данные из результатов когортного исследования PITER. Это проспективное многоцентровое наблюдательное исследование, в которое была включена репрезентативная выборка пациентов с ВГС.
Исследователи изучили средне- и долгосрочное влияние терапии ПППД на частоту развития гепатоцеллюлярной карциномы у пациентов с циррозом печени, вызванным ВГС. Из исследования были исключены пациенты, которые ранее перенесли трансплантацию печени, и у которых был ранее диагностирован рак печени.
В конечном счете в исследование было включено 2214 пациента, получавших ПППД. После наблюдения в течение 30 месяцев (медиана) у 149 (6,7%) из них развилась гепатоцеллюлярная карцинома.
У большинства пациентов из этой группы — 2064 (93%) — в ходе противовирусного лечения был достигнут УВО. Из них гепатоцеллюлярная карцинома развилась только у 119 (5,8%). Причем, у 80% из них была диагностирована стадия B или C рака в соответствии с Барселонской классификацией.
Среди 150 пациентов, у которых УВО достичь не удалось, рак печени развился de novo в 30 (20%) случаях. Причем, у них в среднем проходило существенно меньше времени от момента окончания курса ПППД до постановки диагноза гепатоцеллюлярного рака. У них двухлетняя выживаемость без первичного рака печени составила 81%, а у пациентов с УВО — 98%.
Среди пациентов со злокачественными опухолями 26% умерли за время наблюдения, 7,6% перенесли трансплантацию печени. Среди оставшихся в живых 38% к концу наблюдения имели активный гепатоцеллюлярный рак.
Требуется наблюдение в долгосрочной перспективе
Доктор Раймонд Т. Чанг из Массачусетской больницы в США так прокомментировал результаты, полученные итальянскими коллегами:
Полезно рассматривать вирусный гепатит C не только как инфекцию, но и как фактор, приводящий к более серьезным заболеваниям печени. С точки зрения элиминации мы можем полностью освободить от вируса с помощью соответствующего лечения почти 100% пациентов. Это дало нам ложное чувство благополучия. Достаточно провести лечение — и человек здоров. На самом деле это не так.
Если вирус вызвал фиброз или цирроз печени — эти состояния сохраняются после завершения лечения, и они могут способствовать развитию рака. Об этом важно помнить. Такие пациенты должны находиться под наблюдением.
Тем не менее, в последние десятилетия адекватная противовирусная терапия позволила не только улучшить результаты противоракового воздействия, но и в разы уменьшить вероятность развития злокачественного процесса у ответственного пациента.
Когда при ВИЧ появляются злокачественные опухоли
Рак и другие злокачественные опухоли развиваются при переходе ВИЧ-инфекции в позднюю стадию болезни, когда концентрация иммунных клеток устремляется к минимальной, позволяя активно и почти беспрепятственно размножаться разнообразной микрофлоре — от простейший и грибов до бактерий и вирусов.
Всё, что происходило в организме инфицированного пациента ранее, было обычной ВИЧ-инфекцией, появление рака или других опухолей, а также тяжёлых распространённых инфекций — это уже СПИД.
Благодаря лечению период от заражения вирусом иммунодефицита до последней стадии болезни растянулся почти на три десятилетия, тогда как в конце 1980-х годов занимал несколько лет.
Какие раки развиваются при ВИЧ-инфекции
В конце ХХ века выявление определённых, практически не встречающихся при нормальном иммунитете заболеваний и злокачественных процессов, позволяло ставить диагноз ВИЧ/СПИД без сложных лабораторных исследований. Такие процессы обозначили как ассоциированные с вирусом иммунодефицита или, по-современному, СПИД-индикаторные. В этот список наряду с необычными инфекциями включены инвазивный рак шейки матки, саркома Капоши и злокачественные лимфомы, вероятность которых у инфицированного пациента возрастает в сотни раз.
Значительно чаще, но не в сотни раз, при ВИЧ-инфекции вероятно развитие плоскоклеточного рака анального канала и рака вульвы, карциномы лёгкого и злокачественных опухолей яичка, плоскоклеточного рака головы и шеи, меланомы и рака кожи.
Для большинства злокачественных процессов доказана основополагающая патогенетическая роль вирусов, в первую очередь, папилломы человека (ВПЧ) и гепатита В, С и D. Способствует раннему развитию злокачественных новообразований носительство вирусов герпеса, особенно 4 типа — вируса Эпштейна-Барр. Традиционно значимы у ВИЧ-инфицированных факторы риска злокачественного перерождения клеток бронхолегочной системы — курение и наследственная предрасположенность.
Как ВИЧ-инфекция влияет на течение рака
Однозначно — очень неблагоприятно, усугубляя скорость прогрессирования и увеличивая массив опухолевого поражения. И хотя рак у ВИЧ-инфицированного пациента возникает много раньше, чем в общей популяции, практически в молодом возрасте, пациенты не могут похвастать исходным хорошим здоровьем.

Как ВИЧ сказывается на переносимости химиотерапии
В большинстве случаев злокачественный процесс на фоне ВИЧ-инфекции течёт агрессивнее, поэтому на первом этапе требует системного лечения с использованием противоопухолевых препаратов, гарантирующих разнообразный спектр токсических реакций. При этом ни в коем случае нельзя отказываться от специфической противовирусной терапии, также изобилующей неблагоприятными проявлениями.
В итоге переносимость противоракового лечения, проводимого на фоне ВААРТ, ухудшается, а продолжительность жизни пациентов не в пример короче, чем это могло быть в отсутствии ВИЧ. При активной противоопухолевой и противовирусной терапии больше года после выявления опухоли живёт только каждый четвёртый, пятилетку — всего 19%.
Существует ещё одна серьёзная проблема — клинического изучения эффективности противоопухолевой терапии у ВИЧ-инфицированных не проводится из-за малочисленности групп пациентов и, следовательно, сомнительной достоверности результатов. Поэтому очень важно в этот тяжёлый период найти клинику и специалистов одинаково высоко компетентных в вопросах лечения ВИЧ и противораковой химиотерапии.
Как лечат рак у ВИЧ-инфицированных
В большинстве случаев терапия рака не должна отличаться от таковой у пациентов с нормальными показателями иммунитета.
При технической возможности хирургической операции ВИЧ-пациенту от неё нельзя отказываться, поскольку излечение возможно только при удалении всех очагов рака. Если для злокачественной опухоли лимфатической системы признана необходимость высокодозной химиотерапии с трансплантацией стволовых клеток, то и инфицированный вирусом пациент должен получить программное лечение. При раке шейки матки практически невозможно обойтись без лучевой терапии.
ВИЧ-компрометированному пациенту потребуется ВААРТ и гораздо более серьёзное сопроводительное лечение. Чтобы провести химиотерапию без сокращения доз и интервалов необходима индивидуальная программа реабилитационного воздействия. Кроме того, пациент должен получать множество препаратов для лечения грибковых поражений и сдерживания вирусов герпеса, разнообразные антибактериальные средства, каждое из которых имеет собственную токсичность.

Такое комплексное воздействие способна осуществить только команда врачей разных специальностей, блестяще ориентированная как в потребностях онкологического пациента, так и в возможностях организма инфицированного.
Читайте также:

