Гепатит в при метастазах в печень
Обновлено: 18.04.2024
Если опухоль изначально развивается из печеночной ткани, возникает первичный рак печени. Метастатический рак называют вторичным — он всегда происходит из других органов. Большинство злокачественных опухолей печени — вторичный рак.
Мне поставили метастазы в печени с первичным очагом в кишечнике. Очень надеялся, что успеем пролечить кишечник, но не успели — я долго тянул с бумагами в другой клинике. Так вот, когда они обнаружились — у меня, естественно, опустились руки, и я уже мысленно представил себе оставшиеся недели. Благо, в современное обезболивание я верю, а в то, что с поражениями в печени можно выжить — не верилось. Так оно и было бы, если бы я не попал к доктору Пылёву. Он нашёл выход. И это меня спасло.
Не помню точное название операции — оно очень длинное, с какими-то индексами, но, по сути, как Андрей Львович объяснил мне на пальцах — на моё счастье, три очага образовались в одной доле печени. На моё несчастье — в той что больше, а значит, важнее. Просто взять и отрезать её нельзя. Оставшийся кусок не выдержит нагрузки.
Решение состояло из двух операций. Первая — он как-то перенаправил кровоток в печени таким образом, чтобы меньшая часть печени получала больше крови чем та, что больше. За счет этого, малая доля начала расти! И значит, стала принимать на себя всё больше нагрузки. Чуть меньше чем через месяц она уже была такого размера, которого хватает на почти нормальную работу печени как органа.
Второй операцией он удалил заражённую долю. И малая теперь работает в одиночку, но адаптируется к нагрузкам.
Не думал, конечно, что мне в жизни придётся обо всём этом узнать, а тем более испытать на себе. Но, как сказал доктор, ещё недавно такие операции не проводились совсем. Вот уже прошло полгода после первоначального диагноза. Я думаю, их у меня не было бы, если бы не моя удача — попасть к этим докторам.
Хватит ли вообще каких-то слов, чтобы выразить благодарность от меня и детей? Не думаю. Но всё равно, спасибо им.
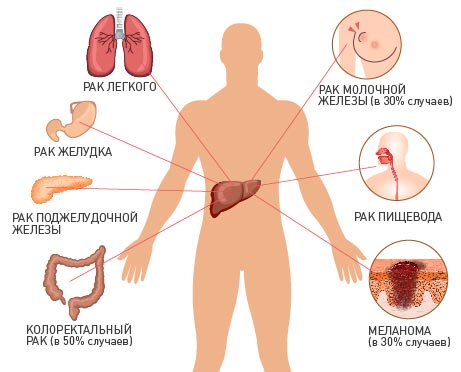
Откуда раковые клетки метастазируют в печень?
Метастатический рак печени часто происходит из легких, желудка, толстой и прямой кишки, молочных желез, пищевода, поджелудочной железы.
При раке легких, желудка и колоректальном раке метастазы в печени обнаруживаются в 50% случаев, при раке груди, меланоме — в 30% случаев.
Редко в печень метастазируют злокачественные опухоли матки и яичников, глотки, полости рта, мочевого пузыря, почек. Метастазы в печени при раке головного мозга практически не встречаются.
Почему многие опухоли метастазируют в печень?
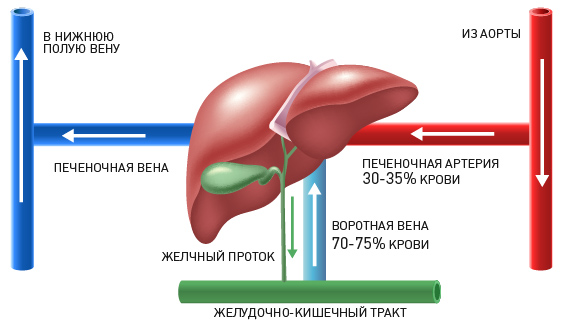
Печень — один из самых больших органов. Она выполняет важные функции: очищает кровь от токсинов, вырабатывает желчь, производит разные белки, ферменты, хранит запасы гликогена, который является источником энергии.
Через печень проходит огромное количество крови — примерно 1,5 литра в минуту. Около 30–35% крови поступает по артериям, остальные 70–75% — по воротной вене от кишечника. Внутри печени находятся особые синусоидные капилляры (синусоиды), в которых кровоток замедляется, артериальная кровь смешивается с венозной, вместе они возвращаются к сердцу по нижней полой вене.
Такая особенная система кровоснабжения печени способствует распространению раковых клеток.
До определенного момента материнская опухоль и иммунитет сдерживают рост метастазов. Мигрировавшие раковые клетки либо неактивны, либо размножаются очень медленно. Затем начинается их бурный рост. Ученым до конца не известно, почему это происходит. По мере того как раковых клеток в метастазе становится больше, они начинают вырабатывать факторы роста, которые стимулируют рост новых сосудов, питающих опухоль.
Как проявляются метастазы рака в печень? При каких симптомах нужно обратиться к врачу?
На ранних стадиях, как и при многих злокачественных опухолях, метастазы рака в печени никак себя не проявляют. Со временем очаги увеличиваются, начинают мешать кровотоку и оттоку желчи. Работа печени нарушается, возникают различные симптомы:
Такие расстройства встречаются не только при раке печени. Конечно, нет поводов для паники, если из этого списка вас беспокоит только слабость, повышенная температура и вздутие живота.
Самые грозные симптомы, которые должны стать поводом для немедленного визита к врачу: упорная рвота: более 1 дня, более 2-х раз в день, рвота с кровью, быстрая необъяснимая потеря веса, стул черного цвета, сильное увеличение живота, желтуха.
Метастазы в любом органе, в том числе в печени, могут стать причиной постоянных мучительных болей.
Как диагностируют метастазы рака в печень?
Обследование может включать разные исследования и анализы:
- УЗИ печени — простой и доступный метод диагностики, его часто используют для скрининга. Но он не всегда помогает найти метастазы и получить о них нужную информацию.
- Методы визуализации: мультиспиральная КТ, МРТ, ПЭТ, ангиография (исследование, во время которого в сосуды вводят контрастное вещество). Помогают не только обнаружить метастазы в печени, но и оценить их размеры, количество, расположение, характер роста, обнаружить нагноение и распад, распространение в соседние ткани и органы.
- Зачастую для того чтобы назначить эффективное лечение, врачу нужно знать, какое строение опухолевая ткань имеет на микроскопическом уровне, насколько сильно раковые клетки отличаются от нормальных. Для этого проводят биопсию: фрагмент опухолевой ткани получают при помощи иглы (тонкоигольная аспирационная биопсия) или специального инструмента — трепана (кор-биопсия, трепанобиопсия). Процедуру проводят под контролем УЗИ.
- Анализы крови, в частности, на уровень печеночных ферментов, помогают понять, насколько сильно нарушена работа печени.
Зачастую во время обследования сначала выявляют метастазы в печени, а затем начинают искать первичную опухоль. Задачу облегчает биопсия: зная, как выглядят под микроскопом раковые клетки, врач может понять, из какого органа они происходят.
Как лечат метастазы в печени?
Тактика лечения будет зависеть от некоторых факторов:
- Количество метастазов: являются ли они одиночными или множественными.
- Тип рака.
- Выраженность нарушений работы печени и других органов.
Основные методы лечения — те же, что и при других онкологических заболеваниях. Одиночные метастазы (или несколько небольших) можно удалить хирургическим путем. Проводят долевую, сегментарную, атипичную резекцию (удаление части органа).
Назначают курсы химиотерапии, лучевой терапии.
Результаты лечения
3C — уменьшение метастазов после радиочастотной аблации (РЧА)
3D — результат терапии через 6 месяцев
Во время процедуры в метастаз вводят специальную иглу-электрод и подают через неё радиоволны, которые уничтожают раковые клетки. В итоге происходит контролируемый асептический некроз опухоли без повреждения окружающих здоровых тканей. Это позволяет значительно повысить выживаемость и снизить риск рецидива.
РЧА уникальна тем, что её можно применять повторно, если в печени выявлены новые метастазы. Методику успешно применяют при первичном раке печени, когда одновременно имеется цирроз и высокий риск печеночной недостаточности.
Также хороший результат был достигнут у пациента с раком толстой кишки и пятью небольшими метастазами в разных долях печени. Мы выполнили резекцию (удалили часть кишки), провели курс химиотерапии и радиочастотную аблацию печени.
Лечение метастазов рака в печень имеет некоторые сложности. Например, метастатический рак часто не реагирует на препараты, которые помогали против первичной опухоли. Приходится подбирать оптимальную терапию, комбинировать разные виды лечения. Плохо реагируют метастазы в печени и на системную химию. Наилучший эффект дает введение препаратов в печеночную артерию.
Химиопрепараты помогают замедлить рост метастазов, уменьшить их количество, продлить жизнь больного и избавить от мучительных симптомов. На ранних стадиях курс химиотерапии снижает риск метастазирования. В случаях, когда это необходимо, наши врачи применяют имплантируемые венозные и артериальные порт-системы, регионарную инфузию химиопрепаратов внутриартериально.
Лучевая терапия при метастазах рака в печень помогает избавиться от боли, но не увеличивает продолжительность жизни.
Эмболизация — перспективный метод лечения метастазов в печени и других злокачественных опухолей, который применяется в отделении интервенционной онкологии и эндоваскулярной хирургии. Суть метода состоит в том, что в сосуд, питающий опухоль, вводят специальный препарат, который нарушает приток крови.
Во время химиоэмболизации достигается двойной эффект. Микросферы перекрывают кровоток, лишая опухоль необходимых веществ, а выделяющийся химиопрепарат атакует опухолевые клетки.
Восстановление печени после удаления метастаза
Если после хирургического лечения по поводу метастазов в печени при 4 стадии рака в органе больше не обнаруживаются раковые клетки, врач порекомендует делать снимки (УЗИ, КТ или МРТ) и сдавать анализы (на уровень альфа-фетопротеина, веществ, которые характеризуют функцию печени) раз в 3–6 месяцев в течение первых двух лет, затем — раз в 6–12 месяцев. Это помогает вовремя обнаружить рецидив или возможные побочные эффекты лечения.
Ускорить восстановление печени и всего организма помогает здоровая диета, физическая активность в соответствии с рекомендациями врача.
Какие могут возникать осложнения? Когда нужны экстренные меры?
Опухоль в печени может сдавить воротную вену, нижнюю полую вену, желчные протоки. В последнем случае нарушается отток желчи. Содержащийся в ней токсичный продукт распада гемоглобина — билирубин — начинает поступать в кровь. Кожа, склеры и слизистые оболочки окрашиваются в желтый цвет — возникает механическая желтуха. Это состояние опасно тем, что билирубин токсичен для головного мозга и других органов, сильное повышение его уровня может привести к гибели. Кроме того, из-за механической желтухи невозможно выполнить операцию и провести курс химиотерапии.
Отток желчи восстанавливают хирургическим путем, под контролем УЗИ (пункционная холангиография) или рентгенотелевидения. Дренирование бывает двух видов:
- Наружное — желчь выводится наружу.
- Наружно-внутреннее: часть желчи выводится наружу, часть — в просвет кишечника.
Каковы прогнозы при метастазах рака в печень?
Если метастазы имеются не только в печени, но и в других частях тела, например, метастазы в печени и костях, прогноз ухудшается. Но и при этом возможно хирургическое лечение.
Если метастазы в печени возникли при опухоли легкого, поджелудочной железы, желудка и др., удаление части печени как самостоятельный метод лечения малоэффективно, но оно может хорошо работать в сочетании с химиотерапией.
Если одновременно имеются метастазы в печени и лимфатических узлах, это существенно ухудшает прогноз. Пятилетняя выживаемость снижается примерно в два раза. Но и в этом случае все еще возможно лечение.
Где лечить метастазы печени в России?
Мы считаем, что помочь можно всегда, и поэтому беремся за лечение пациентов с онкологическими заболеваниями на любой стадии. Наши доктора имеют большой опыт, проводят сложные инвазивные процедуры и хирургические вмешательства, химиотерапию по международным протоколам. Мы знаем, как помочь.
Список литературы:
[1] The prognostic value of tumor cells blood circulation after liver surgery for cancer lesions — Patiutko IuI, Tupitsyn NN, Sagaĭdak IV, Podluzhnyĭ DV, Pylev AL, Zabezhinskiĭ DA. — Khirurgiia (Mosk). 2011;(6): 22–6.
[2] Surgical and combined treatment of multiple and bilobar metastatic affection of the liver. — Patiutko IuI, Sagaĭdak IV, Pylev AL, Podluzhnyĭ DV. — Khirurgiia (Mosk). 2005;(6): 15–9.
[4] Десятилетняя выживаемость больных злокачественными опухолями печени после хирургического лечения — Ю. И. Патютко, А. Л. Пылёв, И. В. Сагайдак, А. Г. Котельников, Д. В. Подлужный, М. Г. Агафонова. — Анналы хирургической гепатологии 2010.
[5] Surgical and combined treatment of patients with metastatic liver and lymph nodes invasion by colorectal cancer — Patiutko IuI, Pylev AL, Sagaĭdak IV, Poliakov AN, Chuchuev ES, Abgarian MG, Shishkina NA. — Khirurgiia (Mosk). 2010;(7): 49–54.

Откуда и почему появляются метастатические опухоли в печени?
Метастатическое поражение печени – это вторичное поражение печени опухолевыми клетками.
Онкологические заболевания печени (рак) могут быть первичными или вторичными. Первичная опухоль возникает спонтанно или на фоне хронических воспалительных заболеваний, цирроза. Вторичная опухоль появляется после попадания раковых клеток из ранее возникшей опухоли в печень.
Частички первичной опухоли отделяются от нее и попадают в артерии или вены. Отсюда с током крови они разносятся по всему организму (гематогенный путь). Клетки, попадая в печень, могут стать источником вторичной опухоли. Здесь злокачественные клетки задерживаются, делятся, количество их увеличивается. Образованный узел начинает снабжаться кровью из появившихся сосудов. Так появляется отдаленный метастаз в печени.
Опухоли головного мозга почти никогда не дают отдаленных очагов в печени. А какие опухоли часто метастазируют в печень?
Наиболее распространенные источники метастазов печени:
- Рак легкого. или кишечника.
- Рак молочной железы. .
- Меланома кожи.
Печень – второй по частоте поражения метастазами орган (после лимфатических узлов).
Метастатические заболевания печени: почему так часто появляются?
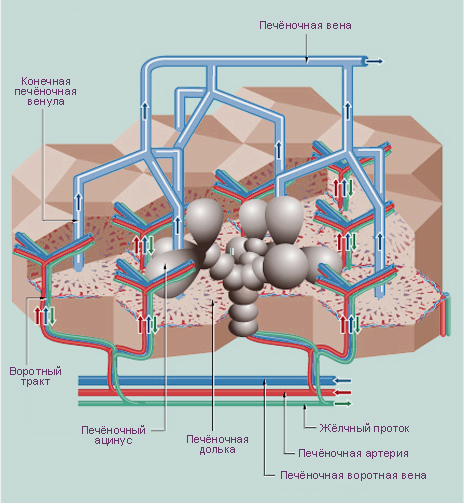
Частое появление онкоклеток в гепатоцитах (клетках печени) обусловлено особенностями кровотока в органе. Печень выполняет множество важнейших функций в организме, вся кровь ежечасно и не один раз проходит через нее. Только за минуту сквозь сосуды печени протекает 1,5 литра крови (около 30% от всего объема крови в организме). Чтобы отфильтровать и очистить кровь ее нужно замедлить и перераспределить по сосудам маленького диаметра (капиллярам). Что и происходит в печеночных дольках. При медленном, многократном протекании в узких сосудах высока вероятность оседания раковых частиц.
Большинство потенциальных метастаз (клеток от опухолевого узла) распознаются иммунной системой организма как чужеродные и уничтожаются. При сбое защитных механизмов они продолжают циркулировать в крови и находят места для дальнейшего расселения. Раковые клетки, являющиеся частичками первичной (основной) опухоли могут остаться в одном из печеночных капилляров и стать основой для развития метастатического ракового узла в печени. Вторичные опухоли здесь встречаются намного чаще, чем первичные раки (соотношение примерно 9/1). Нередки случаи, когда метастаз выявляется случайно при обследовании по поводу других заболеваний. При этом о наличии первичной опухоли пациент не знает.
Как быстро из одной раковой клетки вырастает вторичная опухоль?
Могут пройти считанные недели или десятки месяцев. Механизм взрывного роста метастазов до сих пор не выяснен. Когда количество злокачественных клеток достигает определенного порога, начинают вырабатываться биологические факторы роста опухоли. Закрепившиеся в новом месте опухолевые клетки, как агрессоры-разрушители, стимулируют рост сосудов для собственного питания. Метастаз начинает расти с пугающей прогрессией. Множественные очаги роста метастазов приводят к тотальному поражению печени.
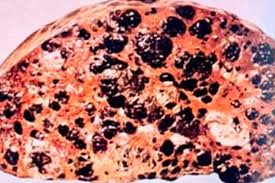
Признаки метастаз в печени
В начальный период роста метастаза, при его небольших размерах, никаких проявления нет. В ткани печени нет болевых рецепторов, поэтому патологические процессы в ней часто проходят незаметно для больного. Заподозрить что-либо становится возможно лишь на поздних этапах, когда происходит значительное увеличение органа в размерах, и тогда барорецепторы в капсуле печени начинают подавать болезненные сигналы. Или происходит закупорка желчных протоков и появляются симптомы желтухи.
С прогрессированием болезни появляются неспецифичные симптомы, постепенно их выраженность нарастает.
На злокачественное поражение органа могут указывать:
- расстройство пищеварения (диспепсия). Возникает вздутие кишечника, метеоризм, тошнота, чередование запоров и диареи, дискомфорт в животе;
- тупая боль в правом боку;
- увеличение печени в размерах;
- чрезмерная слабость, быстрая утомляемость;
- апатия, бессонница;
- снижение аппетита;
- необъяснимое снижение веса.
- увеличение живота в объеме из-за появления жидкости (асцит);
- патологические элементы на коже – сосудистые звездочки, расширенная венозная сеть, пигментные пятна, потемнение кожи (в том числе пигментация ладоней);
- рвота;
- изменение аппетита, отвращение к некоторым продуктам;
- кровотечения из носа, пищевода, кишечника;
- увеличение грудных желез у мужчин.
Если опухолевый узел располагается по пути оттока желчи, то с его ростом начинаются проявления желтухи. Желтеют склеры (иктеричность склер), кожа, слизистая ротоглотки.
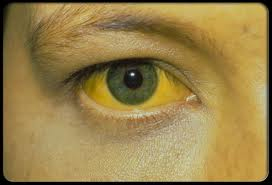
Появление подобных симптомов не обязательно означает рак печени. Перечисленные признаки могут быть и при циррозе, гепатитах, холециститах, панкреатитах, и при многих других болезнях пищеварительного тракта, при приеме некоторых медикаментов, воздействии токсинов. Поэтому важно незамедлительно начать обследование и выяснить причину.
Перечень симптомов при метастазах печени велик и среди них нет ни одного специфичного, который мог бы точно определить диагноз. Поэтому проводится немало дополнительных исследований и анализов.
Обследование при метастазах в печень
Заподозрить и диагностировать вторичную опухоль поможет тщательный осмотр пациента, сбор анамнеза заболевания, характер его жалоб. Проводятся лабораторные и инструментальные исследования:
- анализы – общий анализ крови, развернутый общий, биохимический анализ крови, исследование на наличие антител к вирусным гепатитам, анализ мочи;
- УЗИ печени, поджелудочной железы, желчного пузыря и селезенки, органов малого таза;
- УЗКТ органов брюшной полости на этапе скрининга, и как контрольный метод при биопсии узла;
- рентгенография легких;
- ЭКГ;
- колоноскопия;
- ЭФГДС.
Нередко требуются другие высокотехнологичные исследования. Чаще такая необходимость появляется при затруднении в обнаружении первичной опухоли, распознавании злокачественного процесса.
- КТ или МРТ легких;
- КТ или МРТ брюшной полости, органов малого таза (для лучшего результата применяют гепатотропный контраст). Введение контраста помогает врачам оценить характер кровоснабжения в метастазе (узловом образовании). Есть свои особенности кровотока при гепатоцеллюлярном раке.
- онкомаркеры в крови (СА 19-9; РЭА, АФП);
- ПЭТ/КТ брюшной полости с холином проводится для выявления внепеченочных метастазов;
- лапароскопия;
- эластометрия;
- сканирование костной ткани.
Фото: проведение МРТ исследования
Наиболее информативным методом является проведение биопсии выявленного узла в печени.
Когда необходимо делать биопсию печени при онкологических заболеваниях?
Пункционная биопсия позволяет провести гистологическое исследование клеток из подозрительного участка. Установить вид раковой опухоли, степень ее дифференцировки. Результаты напрямую могут повлиять на объем последующей операции, тактику лечения.
Биопсия во многих случаях является необходимым методом диагностики. Через прокол кожи, мышц, под аппаратным визуальным контролем, получают образец метастатической опухоли. Образец представляет собой столбик ткани, попавший в пункционную иглу диаметром до 6 мм. Биоптат отправляют на исследование в лабораторию.
Эта мини-операция (биопсия) является заключительным (НО НЕ ВСЕГДА ОБЯЗАТЕЛЬНЫМ) этапом в обследовании пациента с подозрением на онкологический процесс в печени.
Каким пациентам при метастазировании злокачественных клеток показана биопсия печени
- если в органе есть узловое образование, а другие методы диагностики не могут подтвердить/опровергнуть онкологический диагноз;
- при узле малых размеров (до 2 см в диаметре), но со специфическим для рака кровотоком в опухоли;
- при крупном образовании (более 2 см) без явных признаков злокачественной васкуляризации (кровоснабжения);
- при противоречиях в ранее проведенных анализах и МРТ (например, у пациента нормальный уровень альфа-фетопротеина (АФП) в крови при наличии опухоли на снимках МРТ с контрастированием);
- при любом новообразовании (опухоли) в печени без сопутствующего цирроза.
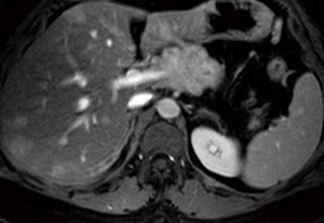
Фото: метастазы в печени при проведении Т2 взвешенной аксиальной МРТ.
Лечение при метастазах в печени
Методы лечения при метастазировании в печени зависят от трех главных факторов:
- Количества узлов в органе.
- Характера первичной опухоли и наличия других отдаленных/регионарных метастазов.
- Общего состояния пациента.
Во всех случаях лечение подбирается в индивидуальном порядке, учитываются десятки факторов и риски.
Хирургическое удаление метастатических поражений проводится путем удаления сегмента или доли печени. Так как печень способна к регенерации, то через некоторое время оставшаяся часть органа восстанавливает свои функциональные единицы и компенсирует отсутствие части гепатоцитов. При соблюдение элементарной диеты и коррекции образа жизни после резекции недостаточности в функции печени не возникнет.
Резекцию как радикальный метод лечения метастазов применяют, если:
- опухоль не прорастает окружающие ткани и кровеносные сосуды;
- нет онкологических процессов в окружающих тканях (лимфатических узлах);
- узлы единичные;
- нет поражения остальной ткани печени (нет цирроза, выраженных диффузных изменений гепатоцитов).
В случаях общего тяжелого состояния больного, при противопоказаниях к обширным вмешательствам хирургов, применяют консервативную терапию (лечение химиопрепаратами, облучение, малоинвазивные хирургические методы).
Новые методы лечения
Радиочастотная аблация
Современная хирургия позволяет применить этот метод и при метастатическом поражении печени. Источник (электрод) высокочастотного излучения через кожу, мышцы подводят к опухолевому узлу. Точность расположения электрода контролируют методом электроанатомического картирования. Излучение воздействует непосредственно на метастаз и разрушает опухолевые клетки. При этом воздействие на окружающие ткани, риск кровотечения минимальные. Процедуру можно проводить и при местном обезболивании.
Химиоэмболизация опухоли
Таргетная терапия биопрепаратами
Специфические, полученные в результате высокотехнологичного синтеза препараты (Сорафениб, в частности) избирательно действуют именно на онкологические клетки. Токсичные для опухолевых клеток вещества накапливаются в них и препятствуют дальнейшему росту раковых очагов. Метод применяют в комплексной терапии, как дополнение к другим методам лечения, при наличии противопоказаний к радикальному лечению.
Паллиативное лечение
Химиотерапия, облучение, таргетная терапия, паллиативные операции по удалению метастазов:
- снижают общее количество опухолевых тканей в организме;
- уменьшается интоксикация;
- уменьшается интенсивность болей;
- улучшаются функции пораженных органов (например, при блокировании опухолью желчных протоков или портальных вен).
Даже при запущенных стадиях рака, при множественных метастазах печени, прогноз может быть значительно оптимистичнее, чем при полном отсутствии лечения. Продолжительность жизни онкобольного без лечения, которую называют онкологи при наличии у него отдаленных метастазов (в том числе в печени), около 18 месяцев.
Адекватно подобранное лечение может значительно увеличить срок жизни пациенту, облегчить его состояние.
В нашей клинике проводится лечение большого спектра онкологических заболеваний. Применяются наиболее современные и эффективные хирургические методы, дополненные фармакотерапией и радиотерапией. Здесь, в клинике, Вы можете пройти полное обследование и получить помощь высочайшего уровня в комфортных условиях.
Профессор Драпкина О.М.: – Мы сейчас, так сказать, переносимся, в проблемы онкологии. И помочь разобраться нам с лекарственными поражениями печени при проведении химиотерапии поможет как раз профессор Ларионова Вера Борисовна.
Профессор Ларионова В.Б.: – Лекарственные повреждения печени – это очень важная проблема развитых стран. Во-первых, высок удельный вес лекарственной гепатотоксичности в структуре острой печёночной недостаточности, здесь привожу данные зарубежных авторов. (Демонстрация слайда). Также серьёзные этические проблемы и финансовые расходы лечения этого осложнения, которые ложатся бременем не только для учреждения, не только в целом для здравоохранения, но и порой для семьи, в которой находится пациент. А так же, малоутешительны результаты до сих пор при развитии фульминантной печёночной недостаточности, обусловленной лекарственной гепатотоксичностью несмотря на то, что сейчас в арсенале врачей находятся и экстракорпоральные методы детоксикации и методы заместительной терапии трансплантации печени, летальность остаётся достаточно высока.
Что же такое - лекарственная гепатотоксичность в онкологии? Я хочу остановиться на этом понятии. Это процессы патологические, которые развиваются в печени при введении лекарственных препаратов, - хочу подчеркнуть, - в терапевтических дозах. Это очень сложная задача для врача потому, что при лечении онкологического пациента… в программы сопроводительной терапии, без которой сейчас невозможно представить себе лечение онкологического пациента, входит масса других лекарственных средств. А также это важный, лимитирующий фактор проведения противоопухолевого лечения.
Очень много лекарственных средств, в частности хим. препаратов, которые обладают генетической гепатотоксичностью. Хочу обратить ваше [внимание], вот здесь представлены препараты, которые часто дают лекарственную гепатотоксичность, но хочу обратить ваше внимание на то, что применение комплекса хим. препаратов усугубляет лекарственную гепатотоксичность. Вот я привела здесь одну из схем, которая достаточно часто используется в онкологии, и лекарственная гепатотоксичность при использовании этой схемы может достигать 80%.
Контроль органной токсичности полихимиотерапии очень важен. Это один из разделов изучения Международной ассоциации сопроводительной терапии рака, которая была организована в 1991-м году и ещё раз подчёркивает важность сопроводительной терапии в привлечении онкологических пациентов.
ВОЗ классифицируют более 20 видов побочных действий противоопухолевой химиотерапии и среди них выделяют и гепатотоксичность. Однако до сих пор остается много неразрешённых проблем. Одна из них – это отсутствие документальной регистрации гепатотоксичности при проведении химиотерапии. Также ведущие, научные общества, которые занимаются изучением лечения онкологических пациентов, здесь я представила, они также не представили практических рекомендаций по лечению гепатотоксичности.
Чем же обусловлена лекарственная гепатотоксичность или гепатотоксичность противоопухолевых препаратов? Во-первых, это неизбирательность действия большинства цитостатиков, что сопровождается разнообразными поражениями печени, и сопровождается функциональными нарушениями различных органов. Естественно, при развитии того или иного осложнения, в частности гепатотоксичности, нарушаются протоколы лечения, то есть мы вынуждены прерывать курсы лечения, вынуждены редуцировать дозы препаратов. Конечно, это сказывается и на успехи самого онкологического заболевания. То есть итог – ухудшение результатов лечения. Таких работ достаточно много.
Другая проблема, которая существует при использовании хим. препаратов у онкологических пациентов. Что мы знаем о механизмах и патогенезе гепатотоксичности при химиотерапии? Механизмы лекарственного поражения печени – гораздо сложнее, чем мы себе это представляем. Вот здесь я представила наиболее важные моменты. Это нарушение метаболических процессов в гепатоцитах, токсическая деструкция субклеточных структур, индукция иммунных реакций, канцерогенез, нарушение кровоснабжения гепатоцитов и обострение ранее имевшегося гепатоцеллюлярного поражения.
В данной табличке представлены группы противоопухолевых препаратов, которые могут вызывать различные виды гепатотоксичности. К ним относятся алкилирующие агенты, и антиметаболиты, и производные нитрозомочевины, и противоопухолевые антибиотики. Так же это винкаалколоиды, производные платины, интерфероны, интерлейкины, гормонотерапия, а так же модные сейчас, современные таргетные препараты. И как вы видите, они в той или иной степени повреждают сам гепатоцит – основную клетку печёночную паренхимы.
И чтобы также не быть голословным, я здесь представила работу, достаточно новую, не одну, в которой очень чётко представлено, что при использовании хим. препаратов неоднократно усугубляется лекарственная токсичность, что сопровождается также вероятностью более частого летального исхода при развитии стеатогепатита.
Однако патогенез гепатотоксичности в онкологии при химиотерапии до сих пор остаётся неизвестным. Обсуждается очень много теорий в литературе, наиболее обсуждаемые вот эти теории. Это действия провоспалительных цитокинов самой опухоли, а также истощение системы детоксикации, системы глутатиона печени, взрыв оксидантного стресса и накопление активных кислородных метаболитов.
Следующая проблема. Как же диагностировать и оценить гепатотоксичность? Отсутствуют специфические биомаркеры для постановки диагноза лекарственного поражения печения при химиотерапии. Чувствительность традиционных функциональных проб очень низка. Они информативны лишь в диагностике имеющейся патологии, но малополезны в оценке метаболического и экскреторного потенциала печени, и врачу приходится порой очень задумываться, когда он встречается с лекарственным поражением печени. В чём же причина? Как поступить в данной ситуации? В клинике мы для оценки гепатотоксичности используем классификацию, которая предложена национальным институтом рака, в которой выделены 4 степени поражения печени в зависимости от изменений тех или иных биохимических показателей, как представлено в это табличке. Я не буду её комментировать, потому что при желании вы найдёте её в специальной литературе, она достаточно широко обсуждается.
В клинике, всё-таки, в первичной диагностике лекарственных поражений печени мы чаще всего используем вот эти критерии диагностики, которые были представлены ещё в 90-х годах Советом международных медицинских научных организаций, до сих пор не претерпели каких-либо изменений. И особенность этих критериев заключается в том, что здесь нам не нужно никакого специального инструментального исследования, и учитываются лишь абсолютные значения активности ферментов. Хочу только подчеркнуть их относительные величины к высшей границе нормы. В зависимости от этого выделяют гепатоцеллюлярные поражения, холестатические поражения и смешанный тип поражения.
Мониторинг АЛТ, как метод диагностики в онкологии при лекарственной гепатотоксичности, всё-таки имеет право на существование. Здесь я представила достаточно новую работу, где показано, что чувствительность, специфичность и диагностическая точность достаточно высоки. Но этот метод имеет и свои ограничения, потому что мы знаем, что повышение трансаминаз больше 3 норм отмечается у 1% пациентов при использовании плацебо. Мониторинг АЛТ не позволяет нам идентифицировать идиосинкразические реакции, которые наиболее часто мы отмечаем при использовании хим. препаратов. И режим мониторинга АЛТ часто нарушается в реальной клинической практике.
Почему мы говорим об S-адеметионине или о гептрале? Это физиологический метаболит, дефицит которого наблюдается при всех патологиях печени, в том числе при гепатотоксичности. Он выполняет важную роль в метаболических процессах, реакциях трансметилировании, транссульфировании, аминопропилировании. Назначая гептрал, врач всегда предполагает его детоксикационный эффект, антиоксидантный, антидепрессивный, нейропротективный, регенерирующий, холеретический и холекинетический эффекты.
Каковы же преимущества гептрала перед другими препаратами целенаправленного действия на печёночную клетку? Это достаточная абсорбция, естественный метаболизм при патологии печени – наличие эффекта первого прохождения через печень и отсутствие токсичности. Немножечко поясню. Очень часто, открывая инструкцию, пациент видит, что при пероральном приёме лишь 5% обладает биодоступностью. Да, действительно, вы должны объяснить пациенту 5%, потому что 95% этого препарата непосредственно включается в метаболизм в печени. Выраженная способность предупреждать или нейтрализовать образование высокоактивных повреждающих соединений, снижать воспаление, подавлять формирование соединительной ткани, стимулировать процессы регенерации – это реакция аминопропилирования. И наличие двух форм применения, что тоже очень важно, особенно в онкологии для достижения быстрого эффекта, потому что у онколога порой не бывает времени для того, чтобы не продолжить химиотерапию этой серьёзной болезни.
Как же применять гептрал у онкологических пациентов при проведении химиотерапии? Это парентеральное введение, пероральный приём, ступенчатая терапия, и комбинация внутривенного и перорального способов применения для того, чтобы ускорить эффект действия данного препарата. И гептрал в программах сопроводительной терапии в онкологии при лекарственных поражениях печени обладает лечебным и профилактическим эффектом, повышая эффективность химиотерапии, а так же антидепрессивный эффект и лечение разных форм печёночной энцефалопатии. Улучшение субъективного состояния и изменения качества жизни пациентов, потому что это очень важно, немножко позже я скажу об этом.
Каковы же проблемы ещё, которые встают при развитии гепатотоксичности при химиотерапии? Профилактика или лечение – какой же подход выбрать, какой оптимален? И вот я хочу представить наш опыт в практику врача-онколога. Во-первых, при развитии гепатотоксичности нам приходится снижать дозы цитостатиков при критерии, которые представлены ВОЗ. Но не всегда в практике мы придерживаемся этого, особенно если брать больных гематологического профиля в онкогематологии, когда есть первичное поражение печени, когда мы можем подарить шанс на излечение нашему пациенту.
Рациональный подход к предупреждению гепатотоксичности лекарственных средств при невозможности их отмены – предшествующее или одновременное назначение препарата гептрал. Предшествующее или одновременное назначение гептрала у многих пациентов позволяет проводить полноценные протоколы химиотерапии, не изменяя их режимов, не изменяя их доз. И вот здесь показана в этой работе, достаточно недавно эта работа опубликована, показана эффективность профилактического использования адеметионина на больных онкологического профиля. Здесь больные, которые имеют раковую опухоль толстой кишки, использовалась FolFox-терапия, которая включала фторурацил, оксаплатин, лейковарин и элоксатин. И показано, что у пациентов, которые принимали адеметионин в дозе 800 миллиграмм, профилактически у них ни одноного пациента не было отмены терапии, и лишь у 11% пациентов был отсрочен курс, если сравнивать с группой, у которой адеметионин не использовался в качестве профилактики. И снижение доз также было значительно меньше у пациентов, которые получали адеметионин.
Говоря о гепатотоксичности, я не могу остановиться и не сказать о печёночной энцефалопатии. Мы знаем, что печень – это центральный орган образования и обезвреживания аммиака, и развитие печёночной энцефалопатии – это комплекс потенциально обратимых нервно-психических нарушений, которые возникают в результате печёночной недостаточности и портосистемного шунтирования крови. То есть мы знаем, что наши многие пациенты получают амбулаторную химиотерапию, и при развитии печёночной комы, печёночной энцефалопатии, мы обязаны этих пациентов госпитализировать в стационар, потому что это возможно излечить и дать шанс больному продолжить полноценную жизнь. Говоря о печёночной энцефалопатии, хочу особое внимание обратить на минимальную печёночную энцефалопатию, которая регистрируется у 85% пациентов. Как я уже говорила, что наши пациенты многие получают амбулаторную химиотерапию, и это развитие минимальной печёночной энцефалопатии, которая требует специальных тестов диагностики, которые не всегда используются в клинике, она может быть стадией – предвестником развития клинически выраженной печёночной энцефалопатии. И психические нарушения, которые возникают у пациентов, мы очень часто говорим, пациент, который получает химиотерапию, у него меняется характер, он становится скверным. Это может оказывать отрицательное влияние на качество жизни пациентов.
Терапия минимальной печёночной энцефалопатии остаётся предметом дискуссий. Здесь я привожу схему, которую мы используем при лечении наших пациентов. И при хронической печёночной энцефалопатии в период ремиссии, также необходимо принимать курсовые дозы, которые режимы, и длительность приёма определяется врачом, который с данным пациентом работает.
И необходимо, хочу призвать всех врачей, разрабатывать стандарты сопроводительной терапии и создавать междисциплинарные протоколы профилактики гепатотоксичности при химиотерапии в Российской Федерации, потому что их нет, а тема очень актуальна. Это приведёт к повышению эффективности лечения онкологических пациентов.
Благодарю за внимание!
Профессор Драпкина О.М.: – Спасибо большое, Вера Борисовна! У нас ещё 7 минут, и вам пришли вопросы. Можно ли назначать химиотерапию пациентам с высоким уровнем трансаминаз на фоне вирусного гепатита?
Профессор Ларионова В.Б.: – Вопрос сложный. Я думаю, что вы не будете на фоне высоких трансаминаз назначать. Во-первых, причина повышения трансаминаз. Обусловлена она самим вирусным гепатитом или она обусловлена всё-таки воздействием хим. препаратов? Это очень важно, потому что порой я сама занимаюсь химиотерапией гемобластозов, и порой мы пациенту проводим сначала противовирусную терапию, проводим применение гепатопротекторов, а потом назначаем уже химиотерапию, потому что риск огромный потерять пациента на фоне лечения. У нас есть такие пациенты, достаточно много, особенно в гематологии.
Профессор Драпкина О.М.: – Вопрос по поводу гептрала: во время или после химиотерапии?
Профессор Ларионова В.Б.: – Это вопрос дискутабельный. Я уже сказала, у нас есть свой опыт уже ведения этих больных. Если больной относится к группе риска, мы этим пациентам даём на фоне химиотерапии гептрал – обязательно. У нас это уже отработано.
Профессор Драпкина О.М.: – Есть ли противопоказания у пациентов с онкологическими заболеваниями в применении гептрала?
Профессор Ларионова В.Б.: – Нет.
Профессор Драпкина О.М.: – Нет. И последний вопрос: какая группа препаратов для химиотерапии требует наиболее пристального мониторинга поражения печени?
Профессор Ларионова В.Б.: – Я вот показала те препараты, которые уже генетически имеют токсичность. К ним относятся метотрексат, циклофосфан, препараты платины, а также полихимиотерапия. И вот мы уже наблюдали таргетные препараты, в частности препарат велкейд, когда мы у пациентов из группы риска, пациент, который был курильщиком, который принимал алкоголь, у него трансаминазы зашкаливали уже после первого курса велкейда. Мы ему провели лечение гептралом, но это заняло, больной с миеломной болезнью, достаточно длительно, где-то около трёх недель, но в последующем, мы немного редуцировали дозы велкейда, изменили режим, но продолжили на фоне гептрала и сейчас он проводит трансплантацию с успехом этот пациент.
Профессор Драпкина О.М.: – Спасибо большое, Вера Борисовна! Спасибо!
Вирусный гепатит C — один из главных факторов риска развития первичного рака печени. Известно, что после полного излечения от инфекции с помощью противовирусных препаратов прямого действия (ПППД) риск развития злокачественной опухоли значительно снижается. Однако, этих пациентов нельзя приравнивать к здоровым людям из общей популяции. Результаты недавнего крупного исследования, проведенного в Италии, показали, что в случае отсутствия устойчивого вирусологического ответа (состояния, когда вирусы не обнаруживаются в крови спустя полгода после окончания терапии) риск развития гепатоцеллюлярной карциномы значительно повышен.
В ходе этого исследования ученые проанализировали данные пациентов с циррозом, вызванным вирусным гепатитом С (ВГС), которые проходили лечение в 30 медицинских центрах Италии. У большинства этих больных был достигнут устойчивый вирусологический ответ (УВО). Лишь у небольшой части из них впоследствии развился первичный рак печени.
Однако, у пациентов с отсутствием УВО отмечалась прямо противоположная ситуация. У них риск развития гепатоцеллюлярной карциномы оказался выше в 7 раз.
Доктор медицинских наук Лорета А. Кондили (Loreta A. Kondili), руководившая исследованием, отмечает:
Отсутствие УВО после лечения противовирусными препаратами прямого действия сильно влияет на вероятность развития рака печени. Кроме того, не зависящими от эрадикации вируса факторами риска являются: пожилой возраст, генотип 3 вируса гепатита C, низкий уровень тромбоцитов и альбумина в крови.
Анализ когортного исследования
Итальянские ученые получили свои данные из результатов когортного исследования PITER. Это проспективное многоцентровое наблюдательное исследование, в которое была включена репрезентативная выборка пациентов с ВГС.
Исследователи изучили средне- и долгосрочное влияние терапии ПППД на частоту развития гепатоцеллюлярной карциномы у пациентов с циррозом печени, вызванным ВГС. Из исследования были исключены пациенты, которые ранее перенесли трансплантацию печени, и у которых был ранее диагностирован рак печени.
В конечном счете в исследование было включено 2214 пациента, получавших ПППД. После наблюдения в течение 30 месяцев (медиана) у 149 (6,7%) из них развилась гепатоцеллюлярная карцинома.
У большинства пациентов из этой группы — 2064 (93%) — в ходе противовирусного лечения был достигнут УВО. Из них гепатоцеллюлярная карцинома развилась только у 119 (5,8%). Причем, у 80% из них была диагностирована стадия B или C рака в соответствии с Барселонской классификацией.
Среди 150 пациентов, у которых УВО достичь не удалось, рак печени развился de novo в 30 (20%) случаях. Причем, у них в среднем проходило существенно меньше времени от момента окончания курса ПППД до постановки диагноза гепатоцеллюлярного рака. У них двухлетняя выживаемость без первичного рака печени составила 81%, а у пациентов с УВО — 98%.
Среди пациентов со злокачественными опухолями 26% умерли за время наблюдения, 7,6% перенесли трансплантацию печени. Среди оставшихся в живых 38% к концу наблюдения имели активный гепатоцеллюлярный рак.
Требуется наблюдение в долгосрочной перспективе
Доктор Раймонд Т. Чанг из Массачусетской больницы в США так прокомментировал результаты, полученные итальянскими коллегами:
Полезно рассматривать вирусный гепатит C не только как инфекцию, но и как фактор, приводящий к более серьезным заболеваниям печени. С точки зрения элиминации мы можем полностью освободить от вируса с помощью соответствующего лечения почти 100% пациентов. Это дало нам ложное чувство благополучия. Достаточно провести лечение — и человек здоров. На самом деле это не так.
Если вирус вызвал фиброз или цирроз печени — эти состояния сохраняются после завершения лечения, и они могут способствовать развитию рака. Об этом важно помнить. Такие пациенты должны находиться под наблюдением.
Причина заблуждения химиотерапевтов была порождена ограниченностью диагностических возможностей. В то время для адекватной диагностики было недостаточно УЗИ и биохимического анализа крови, а МРТ и КТ были недоступны.

Лекарственный гепатит
Сегодня основные диагностические критерии поражения печени цитостатиками в результате химиотерапии также опираются на биохимический анализ крови, но высокочувствительные тесты позволяют исключить вирусные гепатиты, лучевая визуализация – КТ и МРТ выявляют мельчайшие метастазы в печени, специфические маркёры диагностируют аутоиммунные гепатиты, установлены морфологические критерии алкогольных поражений печени. А когда исключено всё, на повестке дня остаётся токсический лекарственный гепатит, развивающийся при применении стандартных доз химиопрепаратов.
Факторами риска лекарственного гепатита является непосредственно токсический потенциал цитостатика, а порой и генетические особенности пациента, не позволяющие адекватного разложения и выведения метаболитов. Влияет пол и возраст, жизненный анамнез, нездоровое питание и злоупотребление алкоголем. Влияют лекарства, принимаемые не по поводу рака, а в связи с другим хроническим заболеванием, и их количество. Влияют сопутствующие болезни и локализация опухолевого процесса.
Комплекс факторов в различных сочетаниях не даёт возможности печени выстоять под натиском химиотерапии, и она снижает или утрачивает свои функциональные возможности.
Поражение печени после химиотерапии
При тяжёлом поражении печени проведение химиотерапии невозможно, но при лёгкой и средней степени возможно лечение со снижением дозы химиопрепаратов. Только польза от такой сокращенной химиотерапии тоже может стать редуцированной. Что же делать? Разумеется, поражение печени лекарством легче предотвратить, чем лечить, но и лечить тоже можно и нужно. Ещё недавно химиотерапевты скептично относились к возможности развития лекарственного гепатита ещё и потому, что не было эффективных препаратов для лечения и профилактики. Сегодня для этих целей применяется абсолютно физиологичный метаболит, дефицитный при любой печёночной патологии.
Есть ещё один неприятный момент: поражение печени в результате химиотерапии приводит к развитию печёночной энцефалопатии, проявляющейся постхимиотерапевтической астенией и депрессией. Лёгкая энцефалопатия отмечается, как минимум, у трети всех прошедших химиотерапию, но поскольку пациенты практически не попадают к невропатологу, у них это состояние не диагностируется.
Насколько опасна депрессия, рассказывать не нужно. Лечение энцефалопатии проходит по пятиступенчатой методике, включающей не только устранение провоцирующего фактора и усугубляющих его моментов, но санацию кишечника от содержащих азот субстанций. Назначаются специальный диетический режим и препараты, помогающие связывать токсические продукты и выводить их.
Читайте также:

