Герпес на губах при переохлаждении
Обновлено: 24.04.2024
Кого из нас не мучила простуда на губах, появляющаяся одновременно с зимними холодами? Но не все знают, что причиной этой неприятной болячки является вирус герпеса. Что же это за зверь, и как с ним бороться? Об этом и поговорим.
Первое, что стоит уяснить: в мире насчитывается более 80 видов вируса герпеса. В числе носителей 90% населения планеты. Проявляется герпес чаще всего зимой, когда иммунитет ослаблен, и вирус выходит на поверхность.
Отличить герпес от дерматита, экземы или фурункулёза можно по небольшим светлым пузырькам на покрасневшей зудящей коже. Появиться герпес может не только над верхней губой, но и на любом другом участке тела. Или на слизистой оболочке, например, во рту.
Стопроцентно эффективного лекарства против герпеса не существует. Но это не так страшно, как можно подумать. Несмотря на то, что вирус нельзя вылечить, его можно держать под надёжным контролем иммунитета. Для этого надо всего лишь не мешать нормальной работе иммунной системы.
Наибольшую бдительность стоит проявить в межсезонье. Климатические колебания ослабляют иммунитет и дают зелёный свет вирусу. Туда же идут сильные стрессы, переживания, изменения в гормональном фоне и конечно же вредные привычки.
Долгое время считалось, что лечить герпес не имеет смысла, поскольку вылечить его всё равно не получится, а проявляется он редко. Тем более, что хитрый вирус имеет обыкновение приспосабливаться к противовирусным препаратам и перестаёт реагировать на внешние воздействия.
И тем не менее современная фармакология разработала ряд препаратов, которые наряду с легендарным ацикловиром способны надёжно успокоить инфекцию. Чтобы подобрать наиболее эффективный для вас препарат, обратитесь к врачу. Специальные спреи и мази для наружного применения избавят вас от неприятных симптомов герпеса.
Если герпес мучает вас слишком часто, возможно стоит пройти курс иммуностимуляции. Принимайте укрепляющие защиту организма отвары лимонника, эхинацеи, мяты, ромашки. Очень важно соблюдать здоровый образ жизни.
Хороший сон, правильное питание, отказ от вредных привычек, спокойствие и отсутствие стрессов – не только позволят вам надолго забыть про герпес, но и в целом сделают вашу жизнь более приятной.
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Содержание статьи:

Что такое воспаление лимфоузлов?
Воспаление лимфоузлов (лимфаденит) – их специфическое или неспецифическое воспалительное поражение. Развивается при попадании в лимфатическую систему различных микроорганизмов (бактерии, грибы, вирусы) или их токсинов.
В большинстве случаев воспаление лимфатических узлов не является самостоятельным заболеванием, а возникает при патологических процессах в различных органах и системах организма. Чаще всего сопровождает инфекционные болезни. Однако длительно текущее воспаление лимфоузлов, неправильное лечение или его отсутствие могут привести к переходу лимфаденита в самостоятельную патологию и развитию серьезных осложнений.
Классификация лимфоузлов
Лимфоузлы, наряду с лимфатическими капиллярами, сосудами, стволами, протоками и некоторыми органами (селезенка, тимус, костный мозг, миндалины) – часть лимфатической системы организма.
Функции лимфатической системы:
- транспортная (дренажная) – возвращение продуктов обмена из тканей в венозное русло, выведение экссудата и гноя из раневых очагов;
- кроветворная (лимфоцитопоэз) – образование, созревание и дифференцировка лимфоцитов;
- барьерная – обезвреживание и выведение попадающих в организм бактерий, вирусов, других чужеродных агентов.
В организме имеются следующие группы лимфатических узлов:
- лимфоузлы головы и шеи:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- подмышечные;
- локтевые;
- надключичные;
- подключичные;
- предпозвоночные;
- межреберные;
- окологрудинные;
- верхние диафрагмальные;
- поясничные
- брыжеечные;
- подвздошные;
- подколенные;
- паховые.
Причины патологии
Воспаление лимфатических узлов бывает неспецифическим и специфическим Источник:
Структура шейного лимфаденита у детей. Егорова А.А., Хаертынова А.Х. FORCIPE, 2019. с. 83-84 .Неспецифический лимфаденит вызывается чаще всего гноеродными бактериями (стафилококки, стрептококки), продуктами их жизнедеятельности и распада тканей. Неспецифическое воспаление лимфоузлов часто сопутствует следующим патологиям:
- ограниченные и разлитые гнойные процессы (абсцесс, карбункул, флегмона);
- тромбофлебит, трофические язвы;
- остеомиелит;
- кариес;
- заболевания лор-органов (отит, стоматит, ангина);
- кожные болезни (пиодермия, инфицированные экземы);
- детские инфекции (скарлатина, паротит).
Причина специфического лимфаденита – возбудители, вызывающие определенные инфекции. Этот вид воспаления сопровождает такие болезни, как:
- туберкулез;
- сифилис;
- гонорея;
- чума;
- ВИЧ (СПИД);
- туляремия.
Лимфаденопатия – увеличение лимфатических узлов, не всегда сопровождающееся воспалением, может возникать при злокачественных новообразованиях, аллергических реакциях, аутоиммунных патологиях. Увеличение, а иногда и воспаление, лимфоузлов иногда наблюдается как у мужчин, так и у женщин, занятых тяжелым физическим трудом, тренирующихся с высокими нагрузками, так как лимфатические узлы вынуждены пропускать через себя большое количество лимфы, оттекающей от тканей и мышц при интенсивной работе и ускоренном метаболизме Источник:
Лимфаденопатия при инфекционных заболеваниях. Ющук Н.Д., Кареткина Г.Н. Детские инфекции, 2003. с. 61-65 .Симптомы лимфаденита
Симптоматика зависит от того, в какой форме – острой или хронической – протекает воспаление лимфоузлов, а также от того, вызвано оно неспецифическими или специфическими бактериями.
Острая форма
Острая форма лимфаденита подразделяется на три фазы: катаральную, гиперпластическую (серозную) и гнойную.
Общие симптомы острого процесса:
- увеличение и болезненность одного или нескольких лимфоузлов;
- высокая температура тела;
- слабость, головная боль;
- потеря аппетита.
Для катаральной фазы воспаления характерны незначительное увеличение пораженного лимфоузла, изменение его плотности, невыраженная болезненность, отсутствие общих симптомов.
В серозную фазу воспаление распространяется на окружающие ткани, усиливается болезненность, появляется гиперемия кожи в области поражения, нарастает общая симптоматика. Возможно вовлечение в процесс близлежащих сосудов – лимфангит.
Гнойная фаза характеризуется нарастанием интенсивности местных явлений – гиперемии, отека кожи над лимфатическим узлом, его контуры становятся неоднородными. Усиливается общая интоксикация. По мере нагноения лимфоузла и его гнойного расплавления на коже в области инфильтрата становится заметна флюктуация – чувство волнообразных колебаний при прощупывании.
Хроническая форма
Хроническое неспецифическое воспаление лимфоузлов протекает без остро выраженных проявлений. Лимфоузлы при этом состоянии увеличены, малоболезненные, плотные, не спаяны с окружающими тканями. Часто вследствие хронического течения болезни лимфоидная ткань разрастается либо замещается соединительной, происходит сморщивание лимфоузлов, которые перестают выполнять свои функции. Возможно появление очагов распада и некроза узла, развитие осложнений, связанных с расстройством лимфотока.
Особенности течения специфических процессов
Гонорейный лимфаденит протекает с увеличением и резкой болезненностью паховых лимфоузлов.
Для воспаления лимфоузлов при туберкулезе характерны лихорадка, симптомы интоксикации, периаденит (вовлечение в процесс прилежащей к узлу ткани), нередко – некротические изменения узлов.
Сифилитический лимфаденит отличается отсутствием нагноения. Воспаление одностороннее, при пальпации обнаруживается цепочка лимфоузлов, которые увеличены умеренно, не спаяны между собой и с кожей.
Диагностика
При появлении признаков воспаления лимфатических узлов следует обращаться к терапевту или педиатру, либо к хирургу. При наличии сопутствующих заболеваний привлекаются другие специалисты – инфекционист, дерматовенеролог, онколог.
Диагностика неспецифического лимфаденита обычно не представляет трудностей. Диагноз ставится на основании:
- жалоб пациента – боль, общие симптомы;
- анамнеза – время начала заболевания, интенсивность развития, наличие сопутствующих патологий;
- общего осмотра – размер и консистенция лимфоузла, его подвижность, отек и гиперемия окружающих тканей.
Для подтверждения воспаления лимфоузлов врач может назначить общий анализ крови, мочи, биохимический анализ крови.
При подозрении на специфический лимфаденит проводятся мероприятия для выявления первичного очага – анализ крови на сифилис, ВИЧ, проба Манту или диаскин-тест, посев крови на стерильность для выявления возбудителя.
В качестве дополнительных обследований назначаются:
- рентгенография грудной клетки;
- ультразвуковая доплерография лимфатических сосудов;
- рентгенография лимфатических сосудов с контрастом;
- компьютерная или магнитно-резонансная томография пораженных лимфоузлов;
- лимфосцинтиграфия.
При хроническом воспалении лимфатических узлов рекомендуется проведение пункционной биопсии узла или его иссечение с последующим гистологическим анализом.
Дифференциальная диагностика лимфаденита проводится с кистозными образованиями, заболеваниями слюнных желез, гидраденитом, последствиями перенесенных миозитов, добавочной долькой молочной железы, поражениями узлов при злокачественных новообразованиях Источник:
Алгоритм диагностики и лечения больных паратонзиллярным абсцессом и шейным лимфаденитом. Фернандо Д.Р., Назарочкин Ю.В., Проскурин А.И., Гринберг Б.А. Российская оториноларингология, 2011. с. 165-169 .Лечение воспаления лимфоузлов
При имеющемся первичном очаге инфекции требуется его устранение. Одновременно с этим назначаются:
- антибактериальная терапия – антибиотики широкого спектра действия либо, при выявленном возбудителе, направленного действия;
- противовирусные средства – при вирусной этиологии заболевания;
- противовоспалительные препараты – для снятия боли, снижения температуры, улучшения общего состояния;
- антигистаминные средства – для уменьшения проницаемости капилляров, снижения отечности;
- дезинтоксикационная терапия – энтеральным (обильное питье) или парентеральным (внутривенное капельное введение) путем, для выведения из организма продуктов распада бактерий, токсинов.
Помимо медикаментозных методов для лечения лимфаденита применяется физиотерапия: УВЧ, ультрафиолетовое облучение, магнитотерапия, электрофорез, лазерное воздействие.
Пациенту с воспалением лимфатических узлов рекомендуется полноценное питание со сбалансированным содержанием белков, жиров и углеводов, обильным питьем. Необходимо потреблять достаточное количество витаминов, микроэлементов.
При неэффективности консервативной терапии, гнойном лимфадените, аденофлегмоне показано хирургическое лечение. Под местной или общей анестезией удаляется содержимое и ткани пораженного узла. Операционный материал отправляется на гистологическое исследование. В рану вставляется дренаж для оттока содержимого. Через несколько дней дренаж удаляется, края раны сшиваются.
Осложнения заболевания
Переход острого процесса в хроническую форму – нередкое осложнение воспаления лимфоузлов. Состояние долгое время не дает никаких симптомов, но при переохлаждении, ослаблении организма лимфоузел может воспалиться с развитием нагноения.
При длительно текущем остром лимфадените, обострении хронического процесса без должного лечения существует риск развития аденофлегмоны – разлитого гнойного воспаления жировой клетчатки вокруг пораженного лимфоузла. Аденофлегмона характеризуется тяжелым общим состоянием пациента, лихорадкой, интоксикацией, выраженной болью и отеком, плотным воспалительным инфильтратом в зоне воспаленного лимфатического узла. Состояние требует неотложной помощи.
Реже развиваются такие осложнения как абсцесс – нагноение пораженного лимфоузла с образованием четких границ, или флегмона – гнойное поражение, не имеющее четкого отграничения от окружающих тканей.
При тяжелом течении воспаления, ослабленном организме пациента, наличии сопутствующих заболеваний, отсутствии адекватной терапии существует опасность возникновения сепсиса. При нем возбудитель лимфаденита попадает в кровь, вызывает поражение любых органов, в тяжелых случаях – полиорганную недостаточность и летальный исход.
Застой лимфы при воспалении лимфатических узлов может спровоцировать развитие тромбофлебита, отеки, слоновость.
Профилактика лимфаденита
Поскольку заболевание часто вызывается неспецифическими возбудителями, то и специфической профилактики не существует. Важно придерживаться здорового образа жизни, отказаться от вредных привычек. Большое значение в поддержании иммунитета имеют сбалансированный рацион с достаточным потреблением белковой пищи, полиненасыщенных жиров, овощей, фруктов, полноценный сон, умеренная физическая активность.
Людям с хроническими заболеваниями необходимо периодически посещать врача и следить за состоянием здоровья. Всем без исключения рекомендуется раз в полгода проходить профилактический осмотр у стоматолога, так как именно заболевания зубов, десен, ротовой полости являются частой причиной лимфаденита.
При появлении первых признаков заболевания нельзя ждать, когда воспаление лимфоузлов пройдет самостоятельно. Следует как можно быстрее обратиться к врачу, чтобы не допустить развития осложнений и перехода болезни в хроническую форму.
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Содержание статьи:
![widgetkit image]()
Что такое вирус герпеса?
Герпетическая инфекция – это целая группа заболеваний, провоцируемых вирусами из группы герпесных. Наиболее распространен лабиальный и генитальный герпес у женщин и мужчин, но помимо них инфекции у человека провоцирует еще 6 типов вируса. Они могут вызывать локальные или системные проявления заболеваний, имеют тенденцию пожизненно сохраняться в организме и обостряться на фоне резкого подавления активности иммунной системы.
Классификация герпеса
Всего для человека выделено восемь видов герпеса, имеющих свое название. Это:
По механизму заражения вирусами этой группы можно выделить две больших группы инфекций:
- врожденная (вирус проникает в организм плода внутриутробно, нередко провоцируя серьезные дефекты развития и врожденные пороки);
- приобретенная (заболевание возникает после рождения, как в детском, так и во взрослом возрасте). После проникновения вируса в организм возникает клиника первичного инфицирования с достаточно яркими общими проявлениями. На фоне снижения иммунной защиты возможны вторичные инфекции – так называемые рецидивы. Они могут проявляться местными и общими симптомами Источник:
Вирусы семейства герпеса и иммунитет. Харламова Ф.С., Егорова Н.Ю., Гусева Л.Н., Гусева Н.А., Новосад Е.В., Чернова Е.В., Учайкин В.Ф. Детские инфекции, 2006. с. 3-10 .
Если вести речь о заражении ВПГ 1-2 типа, в зависимости от преимущественного поражения органов и тканей можно выделить несколько клинических форм инфекции. Это:
- поражение слизистых ротовой полости (гингивиты, стоматиты, фарингиты, тонзиллиты);
- герпетическая инфекция глаз (кератит, неврит зрительного нерва, иридоциклит, конъюнктивит);
- кожные высыпания (сыпь на крыльях носа, красной кайме губ, коже лица, тела);
- поражения гениталий (высыпания на пенисе или яичках, промежности у мужчин, на стенках влагалища, коже вульвы, в области цервикального канала у женщин);
- герпетическое поражение нервной системы (невриты, энцефалиты, менингиты, радикулиты);
- поражение внутренних органов;
- генерализованные формы инфекции с гепатитами, пневмониями и развитием сепсиса.
Возможно и атипичное течение инфекции, как с относительно легкими, едва заметными симптомами на коже и слизистых, так и с тяжелыми проявлениями – геморрагическими, язвенными, некротическими высыпаниями.
Течение инфекции может быть легким, с преобладанием местной симптоматики, средней тяжести с проявлениями местного и общего характера и тяжелым, в том числе с развитием опасных осложнений.
Причины возникновения
Основная причина заболевания – заражение одним из перечисленных выше типов вируса. Однако, клинические признаки герпеса проявляются не у всех людей, инфицированных вирусами. Во многом это зависит от иммунологической реактивности и воздействия провоцирующих факторов. К ним можно отнести следующие влияния:
- частое и длительное переутомление организма;
- системное переохлаждение или перегревание, избыток УФ-облучения;
- физические и психоэмоциональные стрессы;
- бессонницу, проблемы сна;
- резкое изменение климата, региона проживания, часового пояса;
- простудные заболевания, снижение иммунной защиты.
Тяжесть проявлений и форма болезни зависят от возраста, общего состояния организма, сопутствующих факторов.
Как передается герпес
- Простой герпес 1-го типа передается со слюной (при поцелуях, кашле, чихании, пользовании общей посудой). Механизм передачи – аэрозольный (с частичками слизи и слюны из носоглотки), контактно-бытовой (с поверхности кожи, предметов).
- Второй тип герпеса передается при интимной близости, контактно-бытовым путем, при беременности и во время родов.
Симптомы
Период инкубации от момента проникновения вируса в организм до первых проявлений может длиться от 2 до 14 суток. Нередко точно установить время заражения сложно, поскольку инфекция проявляется не всегда.
Если поражается кожа, появляются мелкие высыпания на крыльях носа, красной кайме губ или вокруг рта, в области ягодиц, на туловище, в промежности. Сыпь имеет вид мелких пузырьков, которые сгруппированы в бляшку, основание которой отечное и красное. Пузырьки быстро вскрываются, образуя медово-желтые корочки, которые затем отпадают без рубцов. Иногда образуются достаточно большие сливные пузыри, содержимое которых может гноиться, образуются мокнутия, возможно присоединение вторичной микробной инфекции. Пузырьки могут давать жжение, зуд, болезненность, общее состояние страдает незначительно, иногда реагируют регионарные лимфоузлы. Высыпания проходят на протяжении недели. На фоне иммунодефицитов герпес может быть распространенным, страдают органы и нервная система, возможна интоксикация, лихорадка.
При рецидивировании герпеса на коже в местах высыпаний первоначально появляется зуд и пощипывание, дискомфорт в области появления пузырьков.
При генитальной форме герпеса на коже и слизистых оболочках половых органов появляются сгруппированные пузырьки, которые болезненны, имеют красное основание, сильно зудят. На высыпания реагируют паховые лимфоузлы. частота обострений зависит от общего состояния организма Источник:
Некоторые сведения о морфологии герпес-вирусов и их свойствах. Луценко М.Т., Гориков И.Н. Бюллетень физиологии и патологии дыхания №38, 2010. с. 74-77 .При поражении глаз возникает кератит или конъюнктивит с сильным жжением, болезненность, снижением зрения на одном глазу.
У пациентов с кожными патологиями возможна герпетиформная экзема. Она сопровождается интоксикацией, высокой температурой, появлением по телу пузырьковых высыпаний, которые могут сливаться между собой, внутри они заполнены геморрагическим содержимым. Затем пузырьки образуют корку, высок риск вторичной инфекции.
Диагностика ВПГ и других форм инфекции
Предварительный диагноз можно установить на основании типичных проявлений инфекции, но подтвердить наличие вируса может ряд анализов на герпес. К лабораторным методам выявления герпетической инфекции можно отнести:
- общеклинический анализ крови: оценивается размер эритроцитов, уровень лейкоцитов (типична лейкопения), на фоне вторичной инфекции возможно повышение лейкоцитов (нейтрофильный лейкоцитоз), СОЭ ускорена или в норме.
- исследование мочи – изменения возможны при поражении почек или мочевых путей, при иных локализациях анализ будет в пределах нормы;
- биохимию крови не имеет существенных отклонений, при тяжелых формах возможно повышение ферментов АлАТ и АсАТ;
- ИФА-исследование крови – определяют повышение титра антител класса IgG, что указывает на заражение вирусом. При свежем заражении также появляются антитела класса IgM;
- проведение ПЦР для выявления в крови, содержимом пузырьков или других биологических жидкостях ДНК самого вируса.
Схема лечения герпеса
При выявлении легких симптомов ВПГ лечение можно проводить дома, при генерализованных формах необходима госпитализация. Для лечения обострений существует две схемы лечения.
- При первой, которая применяется по требованию, различные средства лечения герпеса применяются при первых же проявлениях, еще до появления пузырьковых высыпаний. Рекомендовано принять ударные дозы препаратов от герпеса в таблетках на протяжении суток. Это позволяет предотвратить рецидив без появления типичных кожных высыпаний Источник:
Подходы к иммунотерапии рецидивирующего простого герпеса. Шульженко А.Е., Зуйкова И.Н. Наука о жизни и здоровье, 2014. с. 130-131 . - Вторая схема – это длительный курс противорецидивного лечения, если герпес обостряется раз в 1-2 месяца или чаще. Показаны пероральные лекарства от герпеса для ежедневного приема длительностью до года. На протяжении этого периода восстанавливается иммунная функция, которая ответственна за подавление инфекции.
- Применение местных средств – крем, мазь от герпеса на область высыпаний, обладает очень ограниченным действием.
- Этиотропную терапию дополняют препаратами для стимуляции иммунной системы и витаминными препаратами.
Для предотвращения частых рецидивов необходима прививка от герпеса. Она вводится вне периода обострения по схеме и защищает от тяжелых и осложненных форм Источник:
Современные перспективы лечения генитального герпеса. Хрянин А.А., Решетников О.В. Медицинский совет, 2019. с. 80-84 .Профилактика
Особое значение в профилактике обострений отводится ведению здорового образа жизни. Необходимо рациональное, здоровое питание, умеренная физическая активность, лечение всех инфекций, сопутствующих патологий, устранение стрессов, переохлаждений.
При появлении высыпаний никаких особых мероприятий не проводится, важно обеспечить пациенту отдельную посуду и предметы гигиены, не допускать тесных контактов и поцелуев до полного выздоровления. При ВПГ 2-го типа важно использование презервативов.
Снизить риск обострений может прием препаратов от герпеса или вакцинация Источник:
Перспективы вакцинопрофилактики простого герпеса. Исаков В.А., Исаков Д.В. Вестник гематологии №3, 2020. с. 4-10 .С неприятными проявлениями герпеса знакомы очень многие. Это неудивительно, ведь по данным ВОЗ более 78% населения планеты инфицированы самыми распространенными типами вируса: 67% заражены вирусом простого герпеса 1 типа, и еще 11% – вирусом простого герпеса 2 типа.
Что же такое герпес, из-за чего он бывает, чем опасен, и как его нужно лечить? Имея знания о болезни, можно минимизировать риск ее обострения, а главное – избежать осложнений.
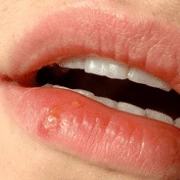
![Герпес на губах]()
Герпес на губах
Герпес – это вирус
Источник заболевания – так называемые герпесвирусы. Это ДНК-содержащие микроорганизмы, являющиеся возбудителями разного рода инфекций.
Первичное попадание вируса в организм обычно происходит через слизистые оболочки (хотя не исключается попадание и через поврежденную кожу). Преодолев тканевые барьеры, вредоносные микроорганизмы попадают в кровь и лимфу и разносятся по всему организму. Они способны проникать в клетки внутренних органов и нервных окончаний. Особенность и опасность герпеса в том, что он генетически внедряется в ядро нервных клеток, после чего остается в организме навсегда.
Многие люди даже не догадываются, что являются носителями вируса, поскольку патология в большинстве случаев протекает бессимптомно, ничем себя не проявляя (это называется латентным состоянием).
![Герпес]()
Симптомы герпеса разных типов
Существует несколько типов вируса герпеса – они отличаются по своим проявлениям. Чаще всего в медицинской практике встречаются такие диагнозы, как ВПГ-1 и ВПГ-2 – это сокращенное название вирусов простого герпеса 1 и 2 типов.
Внешне заболевание проявляется в виде высыпаний. Они представляют собой один или целое скопления пузырьков с жидким содержимым. На вопрос, может ли быть температура при герпесе, ответ положительный: многие больные жалуются на повышение температуры, головные боли и общую слабость.
В среде медиков есть и другое название патологии: увидев в своей медкарте такой диагноз, как оральный или лабиальный герпес, знайте, что речь идет о вирусе простого герпеса первого типа.
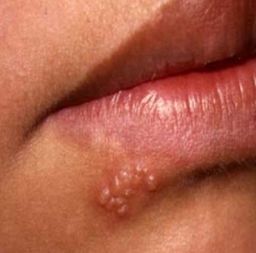
![Герпес на губах обычно сильно чешется]()
Герпес на губе обычно сильно чешется
Второй тип простого герпеса сопровождается развитием генитальных (половых) инфекций. Заболевание в большинстве случаев протекает бессимптомно или, как и при лабиальном герпесе, сопровождается появлением пузырьков (язвочек), но только в области наружных половых органов. Другие признаки ВПГ-2 – температура, ломота в теле, усталость, увеличение лимфатических узлов на гениталиях. Чаще всего болезнь передается половым путем, но инфицирование может произойти и от человека с лабиальным герпесом.
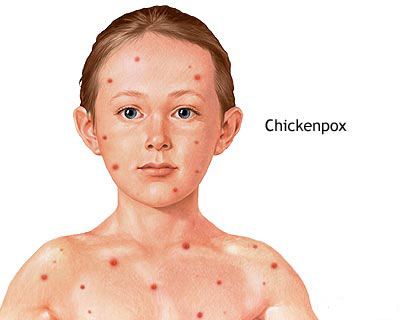
Вирус 3 типа, он же вирус герпеса Зостер, – виновник ветряной оспы. Чтобы заразиться, достаточно вступить в разговор с больным человеком (передача происходит воздушно-капельным путем). Переболев ветрянкой, человек на всю жизнь остается носителем этого вируса. В случае рецидива возникает риск развития опоясывающего лишая.
Для данного заболевания характерно появление по всему телу зудящих высыпаний, а также повышенная температура.
![Ветреная оспа]()
Герпес 4 типа вызывает такое серьезное инфекционное заболевание, как мононуклеоз. Эта болезнь сопровождается увеличением лимфатических узлов и повышенной температурой, больной жалуется на боль в горле и общую слабость. Поражаются также печень и селезенка.
Герпес 5 типа провоцирует развитие цитомегаловируса. Заболевание проявляется по-разному, в зависимости от того, какой орган поражен. Насморк, нарушения в работе желудочно-кишечного тракта, воспалительные заболевания половых органов – все это может быть признаком патологии.
Помимо вышеописанных, различают также герпес 6, 7 и 8 типов. Сейчас ученые занимаются изучением этих вирусов.
Герпес – из-за чего он появляется?Риск подхватить инфекцию возникает с самого раннего возраста, ведь вокруг маленького ребенка находится огромное количество взрослых, большая часть которых являются носителями герпеса. Заражение может произойти и в утробе инфицированной матери.
Итак, от чего может возникнуть герпес на губах? Дети (и взрослые) часто заражаются при поцелуях, а также вследствие использования одной посуды. Если рядом находится человек с герпесом, который кашляет или чихает, высок риск инфицирования воздушно-капельным путем. Кроме того, вирус передается половым путем (в первую очередь это касается ВПГ-2). В группу риска также входят люди, которым переливают кровь.
- заболевания – эндокринные, вирусные и бактериальные;
- переохлаждение;
- стрессы;
- истощение организма;
- переутомление;
- травмы;
- нарушения обмена веществ.
У женщин еще одним провоцирующим фактором является менструация.
Есть ли профилактика от герпеса?
Чтобы противостоять вирусу, нужен крепкий иммунитет. Поэтому тем, кто страдает от частой простуды на губах, нужно уделить внимание своей иммунной системе. Позаботьтесь о здоровом, сбалансированном питании, не забывайте о спортивных занятиях, соблюдайте нормальный график дня (в первую очередь обеспечьте себе полноценный сон) и постарайтесь избавиться от вредных привычек (курение и т.п.).
Важно соблюдать элементарные правила гигиены, включая регулярное мытье рук. Рекомендуется использовать индивидуальные средства гигиены. В период инфекционных эпидемий по возможности желательно избегать пребывания в людных местах.
Для снижения риска генитального герпеса следует пользоваться презервативами.
Как узнать о наличии вируса?
Уже при первичном осмотре пациента врач может определить наличие герпеса (зачастую за врачебной помощью обращаются люди, у которых есть визуальные проявления болезни). Но для того, чтобы подтвердить диагноз и определить степень развития инфекции, назначаются лабораторные исследования.
Анализы важны в момент планирования беременности, поскольку вирус опасен для плода. Обязательными являются анализы и для пациентов, готовящихся к трансплантации.
![Диагностика герпеса]()
Как развивается простой герпес?
- Все начинается с зуда и/или пощипывания в том месте, где развивается герпес – как мы уже выяснили, чаще всего это область носогубного треугольника. Кожа краснеет и начинает чесаться.
- Далее начинается стадия воспаления. На пораженном участке появляется отечность и возникает маленький болезненный прыщик – волдырь, содержащий прозрачную жидкость. Со временем эта жидкость мутнеет. Маленький прыщик (прыщики) постепенно увеличивается в размерах.
- Через 3–5 дней после начала болезни волдыри лопаются. Из них течет жидкость, в которой находится несчетное количество вирусных частиц. В этот период контакты с больным человеком нужно прекратить, поскольку весьма велик риск заражения. На месте высыпаний образуются язвы с гнойной коркой (струпы). При повреждении струпа открывается кровотечение.
Естественный вопрос каждого пациента, за сколько дней проходит герпес? Обычно на это уходит около 10 дней. Если на протяжении этого времени симптомы не исчезли, нужно показаться врачу, поскольку герпес может сигнализировать о наличии других заболеваний.
![Мазь от герпеса]()
Возможные осложнения
Вирус не ограничивается поверхностными тканями – он легко проникает и во внутренние. Главные мишени герпеса – слизистые оболочки, кожный покров, глаза (конъюнктивиты также могут быть следствием герпеса), а также центральная нервная система и мозг. Пострадать от вируса могут лимфатические узлы и внутренние органы. По вине болезнетворного микроорганизма может нарушиться работа печени, легких, кишечника и почек.
Следствием герпеса могут быть стоматиты, бесплодие, выкидыш, врожденные уродства у детей, энцефалит, воспаления в суставах, простатит, доброкачественные и злокачественные опухоли. Ученые, опираясь на исследования, связывают с герпесом развитие рассеянного склероза и болезни Альцгеймера.
Помощь какого врача может понадобиться при герпесе?
Как лечить герпес?
Полностью уничтожить вирус, проникший в организм, невозможно. Но подавить его деятельность настолько, чтобы он не беспокоил, вполне реально. В современной медицине для этого используют комплексный подход. Лучший результат дает комбинированная терапия, которая подразумевает применение противовирусных препаратов (они выпускаются в виде лекарств для внутреннего приема и в виде наружных средств), а также средств, укрепляющих иммунитет. В некоторых случаях дополнительно пациенту назначают местные анальгетики и физиотерапевтические процедуры.
Многие интересуются, можно ли герпес прижигать спиртом? Увы, такой метод не действует на вирус, а только повреждает слизистые оболочки, поэтому лучше использовать специальные мази.
Какие обычно назначают средства от герпеса на губах? В таблице приведен список наиболее распространенных лекарственных препаратов при терапии вируса.
Название, лекарственная форма
Выпускается в виде таблеток, крема, глазных мазей, инъекционных растворов.
Недорогой противовирусный препарат, останавливающий размножение вируса. Адресуется взрослым и детям старше 3 лет. Не рекомендуется принимать при беременности.
![Ацикловир 10 г]()
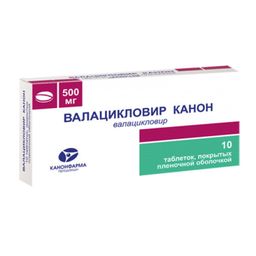
Выпускается в виде таблеток 500 мг.
Один из лучших препаратов от герпеса. От Ацикловира отличается способом доставки действующего компонента. Подавляет активность вируса и уменьшает симптомы. При приеме препарата уменьшается риск заражения при контактах с другими людьми.
![Валацикловир Канон]()
Фамцикловир (он же Famvir)
Выпускается в виде таблеток 125, 250 и 500 мг.
Так же, как Ацикловир и Валтрекс, блокирует размножение вируса. Помогает при терапии простого вируса и вируса, вызывающего ветряную оспу. Фамцикловир эффективен против вирусов, устойчивых к Ацикловиру.
![Фамцикловир]()
Выпускается в виде раствора для внутривенных инъекций, а также в форме геля и суппозиториев (свечей).
Противовирусный, противовоспалительный и иммуномодулирующий препарат растительного происхождения. Повышает устойчивость организма к инфекциям, оказывает жаропонижающее действие.
Докозанол (он же Эразабан)
Выпускается в виде крема для наружного применения.
Оказывает противовирусное действие. Предназначен для применения у взрослых и детей от 12 лет. Беременным назначают с осторожностью.
Выпускается в виде капель.
Противовирусное средство системного назначения. Предназначается для лечения простого герпеса у детей и взрослых. Используется в педиатрической практике (в том числе у детей до 1 года).
Выпускается в виде сиропа.
Эффективен при лечении простого герпеса, а также при терапии и профилактике гриппа. Используется в педиатрической практике (в том числе у детей до 1 года).
Представленный перечень препаратов далеко не полный – врач в зависимости от особенностей конкретного пациента может порекомендовать и другие средства. Например, в некоторых случаях не обойтись без антибиотиков (если есть риск заражения другими инфекциями).
Источники
- Потопальский, А.И. Герпес: патогенез и лабораторная диагностика / А.И. Потопальский. - Киев: Наукова думка, 1992. -198 с;
- 10. Сухих, Г.Т. Иммунитет и генитальный герпес / Г.Т. Сухих. - М.: Изд-во НГМА, 1997. - 163 с;
- 11. Хахалин, Л.Н. Герпесвирусные заболевания человека / Л.Н. Хахалин, Е.В. Соловьева // Клиническая фармакология и терапия. - 1998. - № 7. - С. 10-15.
Герпес и лечение
По данным Всемирной организации здравоохранения вирус простого герпеса занимает второе место после вируса гриппа как причина смерти от инфекционных заболеваний. О том, почему вирус активируется, рассказывает врач-инфекционист Елена Качанко.
![]()
У некоторых обострения герпеса проходят чуть ли не ежемесячно, у других, наоборот, проявлений нет. Люди часто объясняют себе это тем, что ослаблен иммунитет.
— Это не совсем верное мнение. Американцы провели исследование и установили, что прямой закономерности между обострением герпеса и ослабленным иммунитетом нет. Ведь он может подводить человека тогда, когда в организме уже есть инфекция. Как правило, это вирус иммунодефицита человека (ВИЧ).
Вот почему если у молодых людей рецидивирующий вирус герпеса появляется более 6-10 раз в год, в первую очередь необходимо сдать кровь на ВИЧ-инфекцию.
Если все в норме, значит, проблема на уровне генетики. Плюс, как правило, накладываются факторы извне. К ним относятся: перегревание или переохлаждение, стресс, длительный прием препаратов (например, антибиотиков или гормонов), острые заболевания, физические травмы, операции.
— Даже некоторые косметологические процедуры могут способствовать рецидиву вируса простого герпеса (глубокая чистка лица или мезотерапия). Поэтому тем, у кого вирус герпеса живет в организме, до похода в косметический кабинет желательно принимать препараты против герпеса.
Что касается генетики, то если у родителей (или у одного из них) вирус герпеса есть, то у ребенка он также может быть. Передача происходит контактно-бытовым путем, а потому следует быть особенно осторожным дома. Кроме того, необходимо объяснить ребенку, как можно заразиться герпесом в детском саду или школе.
— Вакцины против вируса герпеса 1, 2 типа и всех остальных вирусов нет. В мире есть вакцина только против ветряной оспы и опоясывающего лишая (показана людям после 50 лет).
Врач считает, что простой вирус герпеса необходимо лечить таблетками в том случае, если он мешает жить. В других случаях достаточно мази с ацикловиром местно.
— Если человек знает, что инфекция иногда рецидивирует, достаточно носить с собой тюбик с мазью и при первых симптомах смазывать пораженный участок (желательно каждые 3-4 часа).
Особенно это актуально для тех, кто любит выезжать на горнолыжные курорты или на море. Смена климата — стресс для организма. Вот почему не помешает брать с собой мазь с ацикловиром.
Читайте также: