Гипертрофический рубец после удаления папилломы
Обновлено: 18.04.2024
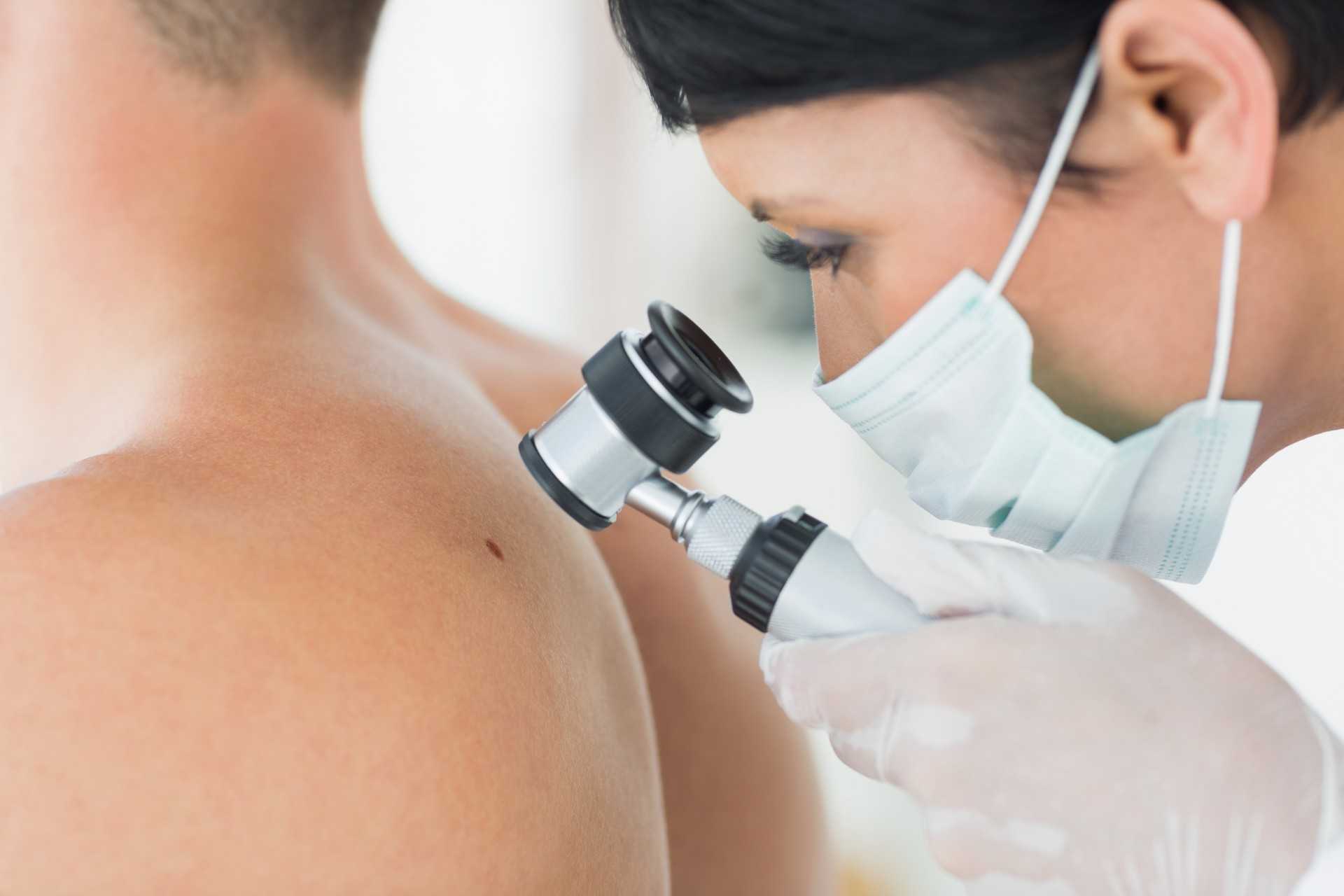
Избавиться от надоевшей родинки нетрудно: в любом салоне красоты или в кабинете хирурга операцию проведут без проблем. Но что делать потом?
Вместо нее остается открытая ранка, которую дезинфицируют и впоследствии следят за ее гигиеной до полного заживления. А это непросто!
Если попадает инфекция — то осложнений не избежать и останется заметный рубец.
Формирование шрама
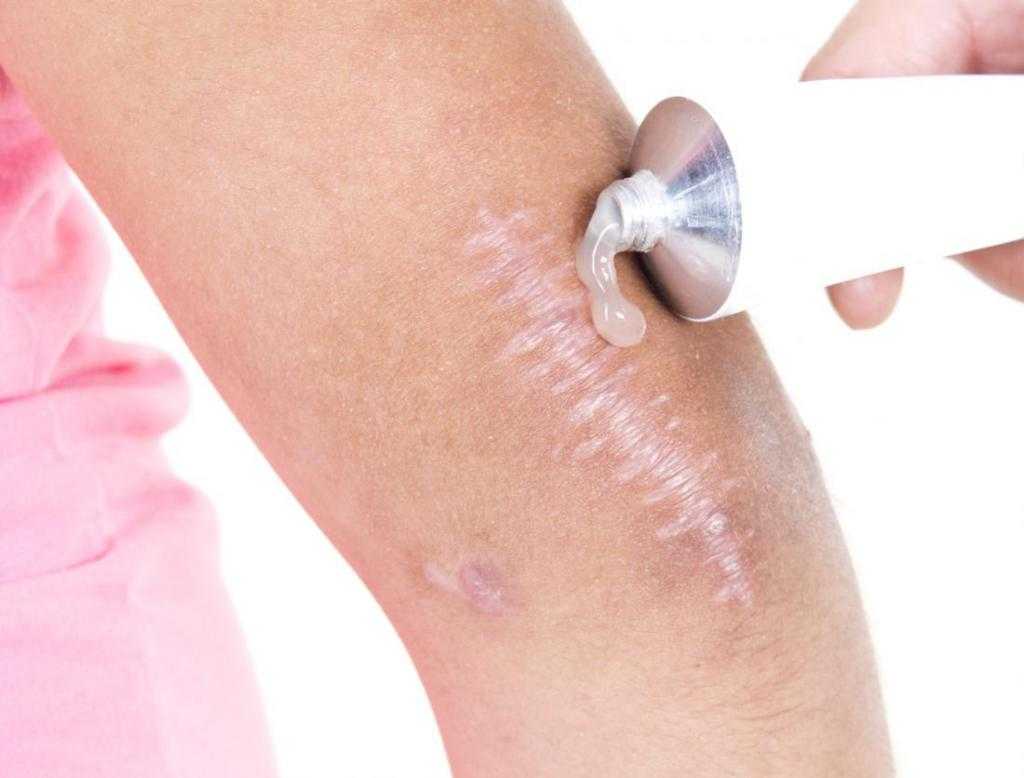
Рана после родинки затягивается корочкой. Как бы она ни чесалась, ее ни в коем случае нельзя удалять самостоятельно — под ногтями находится множество бактерий, да и условия процедуры могут быть нестерильными. Когда рана полностью заживет, корочка отвалится естественным путем. Процесс заживления раны играет важнейшую роль в формировании рубца.
На месте раны нарастает соединительная ткань, которая может краснеть, если родинка находилась над кровеносными сосудами. Иногда в ней больше волокон коллагена, чем требуется для здорового эпидермиса — шрам приобретает келоидный или гипертрофический вид, а это серьезное осложнение, которое требует вмешательства. В редких случаях склонность к образованию избыточного патологического коллагена — индивидуальная особенность организма, чаще всего это последствие нарушения рекомендаций врача:
- не трогать прооперированное место, несколько раз в сутки менять повязки и промывать место мыльным раствором, дезинфицируя хлоргексидином;
- наносить гель/крем/мазь, которую прописал врач, на чистую сухую кожу в области повреждения;
- выпивать не менее 1 л воды в день, употреблять витамины;
- избегать яркого солнца — ультрафиолет повреждает незащищенный эпидермис и может спровоцировать бурный рост рубцовой ткани. Необходимо обязательно пользоваться солнцезащитными кремами (spf 30);
- использовать смягчающую и дезинфицирующую мазь от шрамов после удаления родинки.
Возникновение рубца и его активный рост могут провоцировать:
- травма от неудобной одежды, чесания и др.;
- резкий гормональный скачок — влияет на обменные процессы, из-за чего соединительная ткань растет неправильно;
- генетическая особенность.
Также заметный след после удаления родинки может остаться вследствие чрезмерной сухости кожи или ошибки неопытного хирурга. Молодая здоровая кожа чаще всего заживает полностью, не оставляя рубцов.
Но как определить, что рана до конца не зажила и процесс формирования грубого рубца запущен? Это можно сделать по следующим признакам:
- Красное пятно после операции — норма, но если оно начинает беспокоить и появляется боль, то это свидетельствует о том, что начался воспалительный процесс.
- Прооперированное место отекает, боль носит пульсирующий характер — необходимо срочно показаться врачу.
- Зуд и неприятные ощущения в области раны говорят об инфицировании.
Вовремя приняв меры, осложнение можно быстро остановить. Когда шрам окончательно сформируется, избавиться от него будет сложнее, но тоже реально.
Профилактика возникновения рубца

Предусмотреть проблему всегда проще, чем исправлять последствия. Чтобы снизить вероятность осложнений, перед операцией рекомендуется пройти 2-х недельный курс витаминов А, В, С и Е, включить в рацион продукты с содержанием железа, магния, селена, цинка и калия.
Виды шрамов
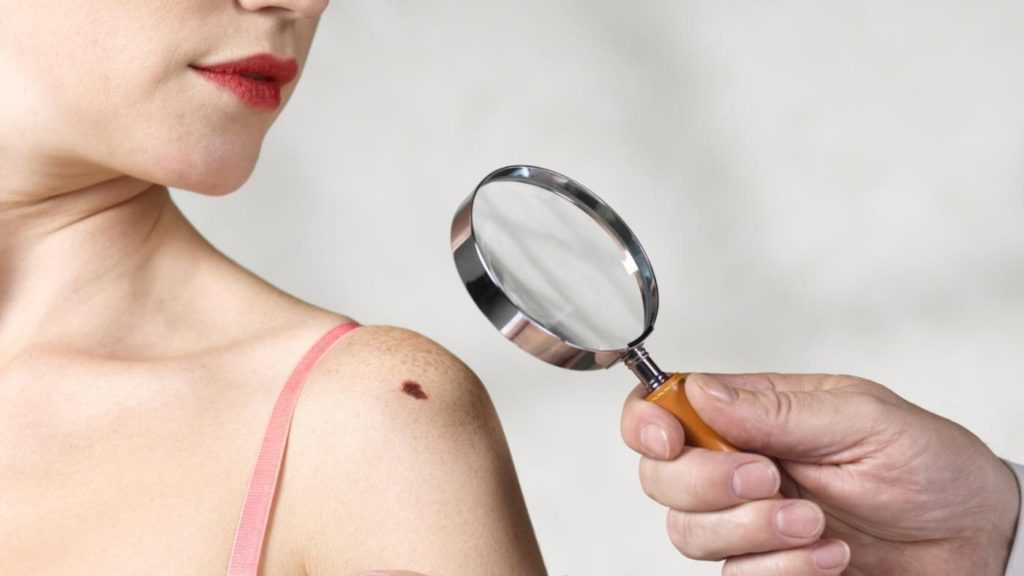
Чтобы понять, как убрать шрам после удаления родинки, надо определить, с каким именно осложнением столкнулся человек. От правильного диагноза зависит способ лечения:
- Атрофический рубец (в народе “оспина”) выглядит как ямка, находится ниже уровня эпидермиса и чаще возникает на дряблой возрастной коже.
- Гипертрофический рубец, наоборот, выглядит выпуклым, возвышается над кожей, но не разрастается за пределы изначальной раны.
- Нормотрофический. Не портит внешний вид, так как он плоский и телесного цвета.
- Келоидный шрам. Самый беспокойный из всех — находится над уровнем кожи, может расти на протяжении нескольких лет, существенно превышая размеры изначальной раны. Зудит, болит, имеет бордовый или синюшный цвет.
Поскольку последний из списка вид рубца доставляет больше всех неудобств, расскажем о нем поподробнее.
Этапы формирования келоидного рубца
Несмотря на развитие медицины, причины появления келоидного шрама до сих пор неизвестны. Предположительно это могут быть:
- ослабленный иммунитет;
- повреждение эпидермиса на глубинных слоях;
- аллергия;
- сахарный диабет;
- дисбаланс гормонов в организме;
- наследственность;
- беременность;
- генетические особенности (чаще келоидам подвержены азиаты и темнокожие люди).
Если у близких родственников есть келоидные рубцы, большая вероятность, что они возникнут и у вас даже без видимой травмы кожи или из-за крошечного пореза.
Келоид формируется через год после удаления родинки в виде разросшейся ткани на месте шрама. Появляется краснота, кожа выглядит воспаленной и размер рубца вскоре заметно увеличивается.
На ощупь келоид может быть гладким или бугристым, возвышается над остальной кожей примерно на 8–10 мм. Рост его продолжается от 2 до 5 лет, за этот период келоид грубеет, появляются стяжки и провоцируется повторное повреждение. Даже после иссечения такого рубца при помощи операции, рецидива не избежать.
После указанного срока след не меняется многие годы.
Как избавиться от шрама?
Способы убрать шрам после удаления родинки зависят от степени сложности задачи:
- в самом начале формирования рубца достаточно аппликаций смягчающей мазью с антибактериальным эффектом;
- при первых симптомах появления келоида помогают силиконовые пластины и гели, оказывающие давление на рубец, тем самым препятствуя его росту;
- косметические процедуры, например, пилинги с кислотами. Они эффективны на первых этапах формирования рубца, когда он находится в активной фазе роста. А вот лазерную шлифовку рекомендовано проводить уже после окончательного формирования шрама. Излишнее травмирование рубца может только провоцировать его рост и нужно быть особенно аккуратным в выборе процедуры;
- при серьезной проблеме — иссечение шрама операционным путем и профилактика дальнейшего нарастания избыточного коллагена;
- при большой площади рубца назначают физиотерапию: например, электрофорез с косметическими или лекарственными средствами, а также ультразвук или микротоковую терапию;
- инъекции кортикостероидами (гормонами) в рубец, но не чаще, чем 1 раз в месяц.
Помните, что у большинства из перечисленных процедур имеются противопоказания. Перед тем, как принять решение о том или ином методе коррекции шрама, проконсультируйтесь со своим врачом!
Иссечение рубца — сложная и рискованная процедура, если ее провести неправильно, рецидив гарантирован. Поэтому эксперты рекомендуют проводить операцию у квалифицированного опытного хирурга в больнице или клинике.
Метод тугого бинтования — бандажей (компрессионного белья) — также не всегда приносит результат, а инъекции дополнительно травмируют иглой рубец, что может вызвать рецидив, и препараты для уколов стоят недешево.
Аппликации мазями и физиотерапия наиболее доступны и безопасны для пациента: их проводят либо в поликлинике по месту жительства, либо с помощью специальных аппаратов.
Практикующий дерматолог Светлана Викторовна Огородникова рекомендует в качестве мази от рубцов после удаления родинки гель Ферменкол.

После удаления родинок, ожогов и других травмирующих действий на кожу остаются некрасивые рубцы. Они разные по форме, внешнему виду и причинам появления, но сегодня мы поговорим о самом неприятном из них — о келоидном рубце.
Что такое келоидный рубец и как он выглядит
Келоидный рубец представляет собой разрастание соединительной ткани на травмированном месте кожи. Это грубый рельефный шрам красного цвета, который со временем увеличивается, зудит, чешется и значительно превышает размеры первоначальной раны.
Чаще всего келоидные рубцы образуются в зоне декольте, на спине, шее, лице и на мочках ушей.
Причины появления келоидных рубцов
Есть люди, генетически предрасположенные к рубцам: это связано с повышенным синтезом коллагена при травмировании кожи. В месте заживления раны коллагеновых волокон образуется слишком много, поэтому быстро растет выпуклый рубец. Замечено, что темнокожие люди и люди с азиатской внешностью чаще других имеют склонность к образованию келоидных рубцов.
Некоторые специалисты считают, что кожа, склонная к келоидным рубцам, чаще встречается у людей, имеющих определенные пищевые привычки. Потребление мяса большими порциями и протеина (спортивное питание) способствует активной выработке коллагена.
Чтобы уберечь себя от образования келоидного рубца, важно знать несколько важных правил.
Рассмотрим факторы, которые влияют на заживление раны, а значит, и на формирование шрама. Они бывают локальные и общие.
- Кровоснабжение. Чем лучше кровь поступает к поврежденным тканям, тем быстрее идет процесс заживления.
- Направление раны. Если разрез располагается параллельно частым движениям конечностей (например, рана на лодыжке неизбежно задевается при ходьбе), то риск образования келоида увеличивается.
- Попадание грязи или инфекции.
- Гематома.
- Количество и качество хирургической нити, с помощью которой накладывались швы.
- Возраст. В детстве и юности организм вырабатывает достаточно коллагена и эластина, чтобы раны затягивались быстро и практически без следов. В зрелые годы необходимые вещества вырабатываются с нарушениями в сторону дефицита либо переизбытка, последнее фактически означает склонность к образованию рубцов.
- Иммунитет. При травме иммунная система уничтожает инородные микроорганизмы. Слабая защита способствует инфицированию поврежденного участка.
- Истощение и дефицит витаминов приводят к нарушению обменных процессов и затрудняют нормальное заживление ран, так как организму требуются источники энергии и материал для формирования новых тканей. Кожа, склонная к образованию рубцов, как правило, заметно истощена либо отличается повышенной жирностью и угревыми высыпаниями.
- Ряд заболеваний, например, сахарный диабет и почечная недостаточность. При них нарушается углеводный обмен в тканях, снижается иммунитет, и вследствие этого появляется предрасположенность к келоидным рубцам.
- Онкологические заболевания, гормональные нарушения и необходимость проведения химиотерапии или лучевой терапии.
Виды келоидных рубцов
Келоиды — самые трудные в лечении шрамы. Они отличаются патологически высокой выработкой коллагена и способностью разрастаться со временем, поражая здоровые участки кожи.
Выделяют несколько типов келоидов:
- Истинные (спонтанные). Видимых причин для их возникновения, как правило, нет. Специалисты считают, что склонность к рубцам возникает из-за микротравм. Чаще всего истинные келоиды наблюдаются на лице и груди. Шрамы имеют причудливую форму с ветвящимися отростками, отходящими от основного шрама.
- Ложные (рубцовые). Ложный келоид образуется после операций, порезов, ожогов, фурункулеза и акне. Линейный, может появиться на любом участке тела. Такой рубец может образоваться после выдавливания воспалительного элемента (прыщика) и даже от небольшой царапины.
- Келоидные акне. Обычно встречаются у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются на затылке.
Также по времени и развитию рубцы классифицируются на активные (растущие) и неактивные.
Активный келоид увеличивается и вызывает зуд, боль, онемение, гиперемию.
Неактивный не беспокоит и находится в стабильном состоянии.
Келоиды классифицируют и по возрасту. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы образовались более 5 лет назад, их окраска приближается к цвету кожи, а поверхность неровная.

Профилактика келоидных рубцов
Предсказать поведение рубца после травмы невозможно, но можно сократить риски появления келоидных рубцов. В этом помогут силиконовые гели и пластыри, за счет давления на поврежденную область они препятствуют росту рубцовой ткани. Данный метод эффективен только в начале формирования рубца (первые полгода). Силиконовые средства улучшают гидратацию в рубцово-измененной коже и создают кислородное голодание, благодаря которому сосуды в рубце уменьшаются.
Начинать профилактику образования рубца рекомендуется через 3 — 4 недели, когда от ранки полностью отойдут корочки. Заживающее место надо держать в чистоте, мыть с мылом и ни в коем случае не снимать ороговевший слой с ранки — так вы занесете инфекцию, а это верный путь к образованию келоидного рубца!
Возможные методы лечения келоидных рубцов
Несмотря на обилие советов в интернете, народными средствами не избавиться от келоидных рубцов, они могут применяться лишь в комплексе с медикаментами, физиотерапией или косметологией.

Самые популярные способы избавления от келоидных рубцов — это медикаментозное лечение, то есть использование гелей, мазей, кремов и инъекций в сочетании с физиотерапией, например, с ультрафонофорезом или электрофорезом и введение под кожу гормонов-кортикостероидов. Также эффективна мезотерапия — инъекции в ткань рубца витаминных комплексов и лечебных веществ, рассасывающих избыточный коллаген и избыточную гиалуроновую кислоту.
Если консервативные методы не дают ожидаемого результата, то прибегают к хирургии.
Медикаментозное лечение

Аптечные и косметические средства бывают разных направлений:
- содержат интерферон;
- кортикостероиды;
- ферменты или ферментосодержащие препараты.
Содержащие интерферон средства затормаживают выработку коллагена. Иными словами, рубец перестает расти в размерах, однако, он остается на той стадии, до которой дорос сейчас. К подобному способу лечения келоидного рубца прибегают после хирургического вмешательства в виде инъекций альфа- и бета-интерферона.
Уколы делают через сантиметр по всей длине рубца, продолжительность курса длится 4 месяца.
Кортикостероиды могут вводиться как сами по себе, так и комплексно с другими веществами и какой-либо терапией. Их вводят не в сам келоидный рубец, а ближайшее место рядом с ним. Это оберегает от дальнейшего уплотнения шрама, и, несмотря на курс лечения – 5 недель, у 20–30% пациентов наблюдаются рецидивы.
В качестве профилактики повторного образования рубца терапию дополняют лазерным или хирургическим удалением шрама. Данные методы являются очень болезненными и не исключают рецидив (повторное образование рубца). Лазерная шлифовка требует длительного периода восстановления.
Ферментосодержащие препараты расщепляют избыточный коллаген и избыточную гиалуроновую кислоту – основные составляющие рубцовой ткани. За счет этого восстанавливается рельеф и цвет кожи. Рубец становится эластичным, предотвращается его активный рост.
Прессотерапия

Способ, скорее близкий к профилактике, чем к лечению, но некоторые специалисты отмечают положительный эффект.
На проблемное место накладывают различные силиконовые повязки, бинты и пластины. Считается, что постоянно сдавливаемый рубец уменьшается в размерах. К средствам прессотерапии причисляют:
- хлопчатобумажное белье и специальные бандажи (рекомендовано носить полгода, делаются по индивидуальным меркам);
- силиконовые и гелевые давящие пластины;
- жидкости на основе геля — коллодий с полисиликоном или силиконом.
Все это можно найти в любом ортопедическом салоне или аптеке, но данный способ сам по себе не сможет полностью убрать келоидный рубец. Метод прессотерапии эффективен только в комплексном терапии в сочетании с другими способами коррекции рубца.
Микротоковая физиотерапия
Во время процедуры на организм ведется воздействие слабым током, из-за чего стимулируются обменные процессы в тканях эпидермиса, келоид уменьшается в размере и разглаживается.
Этапы проведения терапии:
- обработка шрама антисептиком;
- нанесение препарата, разрушающего рубец;
- подключение прибора, воздействие на рубец током;
- удаление оставшегося лекарства салфеткой.
Процедура не сложная по исполнению, однако, к ней есть противопоказания:
- обостренные вирусные заболевания;
- плохая свертываемость крови;
- патологии с сердцем;
- обострение хронических заболеваний;
- неврологические отклонения от нормы.
Эта процедура считается малоэффективной, по сравнению с другими видами физиотерапии. К тому же она стоит недешево.
Лучевое воздействие
Подразумевает регулируемое рентгеновское излучение, разрушающее фибробласты внутри рубцовых тканей. Интенсивность лучей назначается исходя из серьезности проблемы: ведь 90% от всего потока поглотит эпидермис, и только 10% достигнут глубинных слоев кожи.
Однако терапия проводится лишь в комплексе с другим лечением, иначе риск рецидива повышается на 50%.
Противопоказания к применению:
- шрамы на лице, шее и груди;
- онкология;
- заболевания почек;
- нарушенное кровообращение.
Обычная доза облучения 15–20 Гр. Процедуру повторяют раз в 2 месяца, но не более 6 раз.
Однако лучевое воздействие считается одним из самых эффективных методов в борьбе с рубцами, независимо от причины их появления.
Удаление келоида лазером

Бывает нескольких видов лизерной шлифовки: аргоновая, углеродная и дермабразия. Цель процедуры состоит в выпаривании жидкости из соединительных тканей шрама, из-за чего он высыхает и уменьшается в размере. Мертвые клетки убирают хирургическим путем, а сама лазерная процедура проводится под местной анестезией.
Достоинства лазерного удаления:
- во время первого сеанса исчезает до 70% шрама, что говорит о быстром видимом результате;
- длительность терапии от 20 минут до полутора часов, в зависимости от сложности проблемы.
Процедура достаточно болезненная и требует длительного периода реабилитации.
Чтобы избежать рецидива, врачи советуют сочетать лазер с другими видами лечения келоидных рубцов: применение противорубцовых гелей станет отличным помощником на пути к здоровой коже.
Криометодика
Влияние на келоид жидким азотом. Он выжигает клетки рубцовой ткани, на месте которых образуется здоровая кожа. Время соприкасания рубца с азотом 10–30 секунд, при передозировке возможна пигментация, также велик риск заработать атрофический рубец. Нужно быть крайне осторожным с данным методом коррекции!
Видимый эффект достигается за 1–3 сеанса, но для лучшего результата криотерапию совмещают с гормональными уколами с глюкокортикостероидами.
Однако при больших шрамах прижигание азотом лучше совместить с хирургией. Главным недостатком метода является болезненность.
Косметология

Сделать рубец менее заметным помогут косметические процедуры. Полностью избавиться от рубца с их помощью не получится, но в сочетанной терапии эти методы очень даже эффективны:
- дермабразия;
- пилинг;
- мезотерапия.
Пилинг. С помощью пилингов можно отшлифовать рубец, выровнять рельеф кожи и устранить пигментацию. В результате кожа становится более гладкой, а рубец более эластичным.
Глубокая дермабразия — отшелушивание рогового слоя эпидермиса. Процедура чувствительная, предполагает использование аппаратной техники. Как глубоко и долго проводить сеанс, решает косметолог.
Мезотерапия — инъекции гепарина, иммуномодулятора или витаминного комплекса в проблемный участок. Оказывает противовоспалительный и смягчающий эффект.
При небольшом шраме рекомендована дермабразия или мезотерапия, а большие и застарелые келоиды удаляются в комплексе с медикаментозной терапией.
Хирургия
Назначается в крайнем случае когда другие терапии недостаточно эффективны. Иссечение келоида проводят через пару лет после его образования и в несколько этапов:
- небольшой надрез скальпелем на шраме под местным наркозом;
- края рубца сшиваются косметическими стежками для лучшего срастания надреза;
- после рассасывания швов — гормональные инъекции и ферментативная терапия.
После операции показана профилактика против рецидива, ведь свежий рубец лучше поддается коррекции. Во время реабилитационного периода часто прописывают лучевую терапию, инъекции с иммуномодуляторами и гормонами, а также наружные средства в виде гелей и мазей.
Лечение с Ферменколом

Вся продукция линейки Ферменкол содержит комплекс из 9 ферментов коллагеназы — вещества, расщепляющего избыточный коллаген и избыточную гиалуроновую кислоту до простейших элементов.
Ферменкол используют в виде аппликаций (просто мазать), а также в сочетании с физиотерапией. Так, гель Ферменкол подходит для процедур фонофореза, а Ферменкол в виде раствора — для электрофореза.
Чем быстрее вы начнете лечение келоидного рубца, тем проще и дешевле от него будет избавиться! Не упускайте возможность вернуть красивую кожу, как можно скорее.
Получить бесплатную консультацию по своей проблеме можно, задав вопрос специалисту. Вам ответят в ближайшие два дня и подскажут оптимальный метод коррекции келоидного рубца.
Помните! Молодые рубцы быстрее и проще поддаются коррекции, чем застарелые. Не упускайте время, начните заботиться о себе уже сегодня!
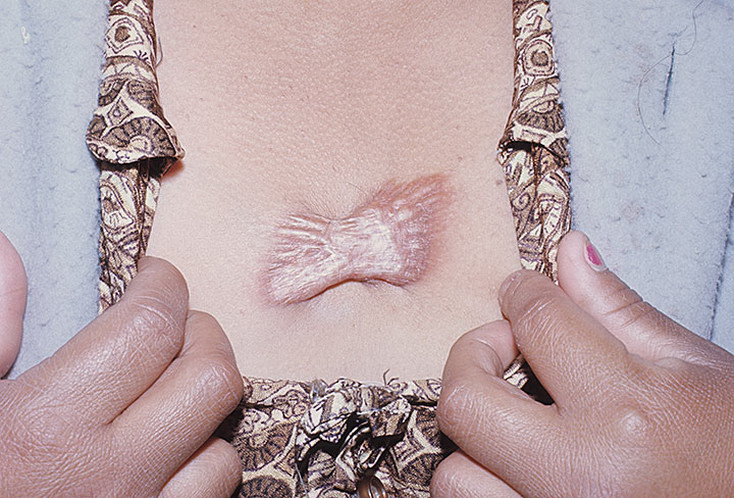
Представлен клинический случай формирования гипертрофического рубца после хирургического удаления папилломатозного невуса на коже спины. Через 3 нед после операции на осмотре отмечено начало формирования гипертрофического рубца и принято решение о профилактическом курсе IPL-терапии. Пациенту был назначен курс из 3 процедур с интервалом 3 нед. После курса IPL-терапии получен стойкий удовлетворительный косметический результат. Мы считаем обязательным назначать повторный осмотр пациентам, которым было произведено хирургическое удаление глубоких доброкачественных образований кожи, через 3 нед от момента операции. Именно в этот период возможна минимизация косметического дефекта с помощью IPL-терапии.
Ключевые слова: папилломатозный невус, доброкачественное образование кожи, гипертрофический рубец, IPL-терапия
Рубец — это физиологический ответ на повреждение кожного покрова и слизистых оболочек [1]. В настоящее время единой классификации рубцов не существует. Разные авторы классифицируют рубцы по давности существования, конфигурации, локализации, отношению к подлежащим тканям, размерам [1, 2]. Принято разделять рубцы на нормотрофические, атрофические, гипертрофические и келоидные [1]. Официальные данные по заболеваемости и лице, открытых участках тела, половых органах рубцы могут оказывать негативное влияние на психику пациента, снижать самооценку и вызывать чувство психосоциальной изоляции [2].
Дерматологи работают с пациентами, которым бывает необходимо удалить различные доброкачественные образования кожи, залегающие глубже базальной мембраны, что неизбежно приводит к формированию рубцовой ткани. Как правило, это небольшие гипертрофические рубцы (до 1—2 см), которые тем не менее вызывают у пациентов сильный дискомфорт [2]. Важно учитывать все факторы, влияющие на формирование рубца: локализацию в определенных анатомических областях, наследственную предрасположенность, IV—VI фототип кожи. При правильном понимании процесса заживления раны возможно профилактически влиять на формирование рубцовой ткани и снижать риск образования гипертрофических рубцов. Заживление раны с формированием рубца включает в себя 3 фазы: воспаления, пролиферации и ремоделирования.
Фаза воспаления. Длительность фазы составляет 48—72 ч от момента повреждения. При травме в поврежденной ткани образуется фибриновый сгусток, который обеспечивает гемостаз и индуцирует сложный воспалительный ответ [2, 3]. Тучные клетки, расположенные в большом количестве по краям сосудов, и активированные тромбоциты выделяют химические медиаторы, которые способствуют вазодилатации и повышению проницаемости сосудов. Это увеличивает местный кровоток и облегчает миграцию клеток воспаления [3]. Нейтро- филы являются первыми клетками, мигрирующими в матрицу фибринового сгустка. Они фагоцитируют клеточные частицы, бактерии и инородные вещества, а также выделяют ряд факторов (интерлейкин-1, интерлейкин-6, фактор некроза опухолей а), способствующих развитию воспалительной реакции [4]. Число нейтрофилов возрастает в течение 24—48 ч, после чего их количество снижается и доминирующими клетками в ране способствуют взаимодействия между белками-интегринами на поверхности клеток и такими компонентами внеклеточного матрикса, как фибрин, витронектин, фибронектин и гиалуроновая кислота [3]. При нормальном заживлении ран происходит апоптоз фибробластов, после того как они сформируют внеклеточный матрикс [6].
Важным процессом в синтезе грануляционной ткани является ангиогенез. Начиная со 2-го дня после травмы эндотелиальные клетки в местных неповрежденных капиллярах временно разрушают их базальную мембрану, мигрируют в рану и образуют новые капилляры [7]. Матричные металлопротеиназы играют решающую роль в ангиогенезе, четко становятся моноциты. Моноциты притягиваются к ране фрагментами белка внеклеточного матрикса, трансформирующим фактором роста в, моноцитарным хемоаттрактантным белком-1 и превращаются в макрофаги [4]. Макрофаги осуществляют дальнейший фагоцитоз мертвых клеток и способствуют образованию грануляционной ткани [4]. В фазе воспаления также участвуют Т-лимфоциты, фиброциты и эозинофилы. Воспалительная фаза заживления ран служит главным образом для подготовки раневой среды к восстановлению. Примерно через 72 ч после травмы воспалительная фаза переходит в пролиферативную [4].
Фаза пролиферации.Длительность фазы составляет от 72 ч до 6 нед. Примерно через 3 сут после травмы раневой дефект начинает заполняться грануляционной тканью [5]. В пролиферативной фазе фибробласты являются основным клеточным агентом. Их функция заключается в образовании коллагена для обеспечения структурной целостности новой ткани и рубца. Фибробласты перемещаются вдоль волокон соединительной ткани в ране, чему способствуют взаимодействия между белками-интегринами на поверхности клеток и такими компонентами внеклеточного матрикса, как фибрин, витронектин, фибронектин и гиалуроновая кислота [3]. При нормальном заживлении ран происходит апоптоз фибробластов, после того как они сформируют внеклеточный матрикс [6].
Важным процессом в синтезе грануляционной ткани является ангиогенез. Начиная со 2-го дня после травмы эндотелиальные клетки в местных неповрежденных капиллярах временно разрушают их базальную мембрану, мигрируют в рану и образуют новые капилляры [7]. Матричные металлопротеиназы играют решающую роль в ангиогенезе, четко направляя миграцию эндотелиальных клеток через внеклеточный матрикс. Фибриллы белка внеклеточного матрикса образуют каркас, на который перемещаются мигрирующие эндотелиальные клетки [6]. Концентрация кровеносных сосудов в грануляционной ткани может быть в 3 раза выше, чем в нормальной ткани, этим объясняется интенсивный красный цвет рубца. Позднее многие капилляры редуцируются через апоптоз эндотелиальных клеток [8].
Процесс эпителизации раны начинается через несколько часов после травмы и продолжается в воспалительную и пролиферативную фазы. Через 2—3 нед после травмы дефект замещается грануляционной тканью и покрывается новыми эпителиальными клетками. Раневая ткань состоит из относительно бесклеточной массы дезорганизованного коллагена и других белков внеклеточного матрикса, которые не содержат таких дермальных придатков, как волосяные фолликулы или потовые железы, и покрыта эпителием. Происходит апоптоз фибробластов, макрофагов и эндотелиальных клеток, которые вошли в раневое пространство [5]. На этом этапе начинается фаза ремоделирования.
Фаза ремоделирования.Длительность фазы составляет от 6 нед до 1 года и более от момента повреждения. В фазу ремоделирования коллаген III типа и протеогликаны замещаются коллагеном I типа, ориентация коллагеновых фибрилл становится более организованной [9]. Со временем перегруппировка волокон коллагена приводит к уплощению и размягчению рубца, гиперемия снижается за счет регресса большинства из первоначально сформированных капилляров [6].
Патологическое изменение метаболизма внеклеточного матрикса во вновь синтезированной соединительной ткани может приводить к образованию гипертрофических рубцов [1]. Основную роль в нарушении метаболизма внеклеточного матрикса играют гиперпродукция и повышенная экспрессия фибробластами коллагена I и III типов, а также избыточная неоваскуляризация [1]. Для профилактики формирования гипертрофических рубцов можно воздействовать на заживление раны в фазы пролиферации и ремоделирования. Рубец считается зрелым через 1 год от момента повреждения, и для его коррекции используются различные деструктивные методики.
Существует множество подходов к лечению гипертрофических рубцов: внутри - очаговое введение глюкокортикостероидов, криохирургия, шлифовка СО2-лазером, воздействие пульсирующим лазером на красителях, хирургическое иссечение, лучевое воздействие [1]. Лазерные технологии применяют в разные фазы формирования рубца [10]. Хороший клинический результат получен при работе PDL-лазером (PDL — pulsed dye laser — пульсирующий лазер на красителе) с длиной волны 585 нм [11]. Он действует за счет восстановления экспрессии трансформирующего фактора роста beta, термолиза мелких сосудов и перегруппировки коллагеновых волокон [11].Эффективность такого лазера доказана при лечении гипертрофических рубцов в фазу пролиферации [12]. IPL-терапия (IPL — intensive pulsed light — интенсивный пульсирующий свет) с длиной волны 560 нм также может использоваться в фазы пролиферации и ремоделирования, так как вызывает термолиз патологически измененных сосудов [13]. Фракционные лазеры 1,064 нм Nd:YAG и 1,550 нм Er:YAG продемонстрировали высокую эффективность в улучшении внешнего вида зрелых гипертрофических рубцов [15].
Представляем клиническое наблюдение лечения интенсивным световым излучением пациента с гипертрофическим рубцом после удаления доброкачественного образования кожи.
Клиническое наблюдение
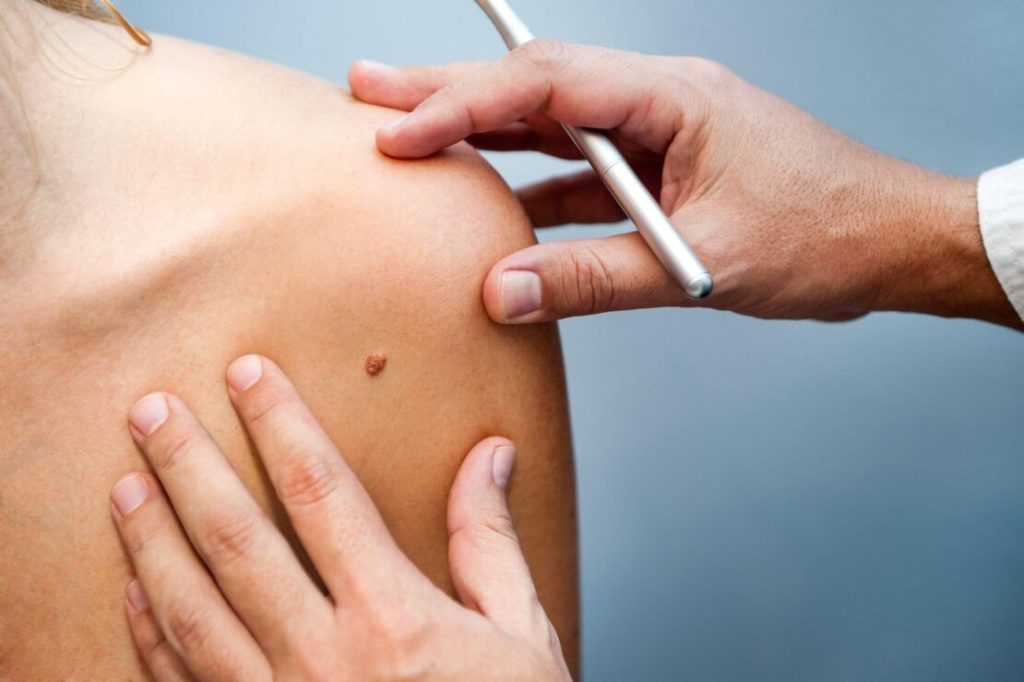
Пациент Н.20 лет, обратился в клинику “Реднор” к дерматологу с жалобами на образование, расположенное на коже поясницы, периодически травмируемое при ношении тесной одежды или ремня. Образование появилось в детском возрасте и постепенно увеличивалось в размерах в последние 5 лет (рис. 1). Пациент настаивал на удалении образования. В возрасте 5 лет обращался к дерматологу с целью удаления папилломатозного невуса на коже груди. Через 1 год после иссечения хирургом по месту жительства у пациента сформировался грубый гипертрофический рубец на месте удаленного невуса.
При осмотре кожные покровы туловища, верхних и нижних конечностей нормальной окраски, свободны от высыпаний;II фототип кожи по Фитцпатрику. На коже в области поясницы округлый узел размером 0,9 х 0,9 см, выступающий над уровнем кожи на 0,6 см, темно-коричневого цвета. Поверхность образования шероховатая, с папилломатозными выростами и вкраплениями темно-коричневого цвета. При пальпации образование мягкое, безболезненное. Дерматоскопия: равномерная пигментная сетка, равномерные гранулы, роговые пробки, милиумподобные кисты. Клинический диагноз: D22.5 меланоформный невус туловища, папилломатозный невус.

Образование может быть малым или большим. В последнем случае оно способно сдавливать кровеносные сосуды и затруднять дыхание, если находится в районе дыхательных путей.
В зависимости от величины нароста, его удаляют разными способами:
- лазером;
- жидким азотом (криодеструкция);
- током (электрическая коагуляция);
- путем хирургического иссечения;
- радиоволнами.
Однако вне зависимости от выбранного метода удаления папилломы, после ее удаления остается шрам. Появление шрама на месте травматизации кожи – естественный и неизбежный процесс, но в некоторых случаях при несоблюдении рекомендаций врача и отсутствии должного ухода за раной, могут возникнуть осложнения в виде патологического рубца. Патологические рубцы требуют обязательной коррекции!
Порой шрам после папилломы выглядит намного хуже самого нароста. Как же с ним бороться?
Формирование шрама: виды и последствия
Прежде чем подобрать способ лечения шрама, необходимо определить его вид. Так, рубцы бывают:
- нормотрофическими;
- гипертрофическими;
- атрофическими;
- и келоидными.
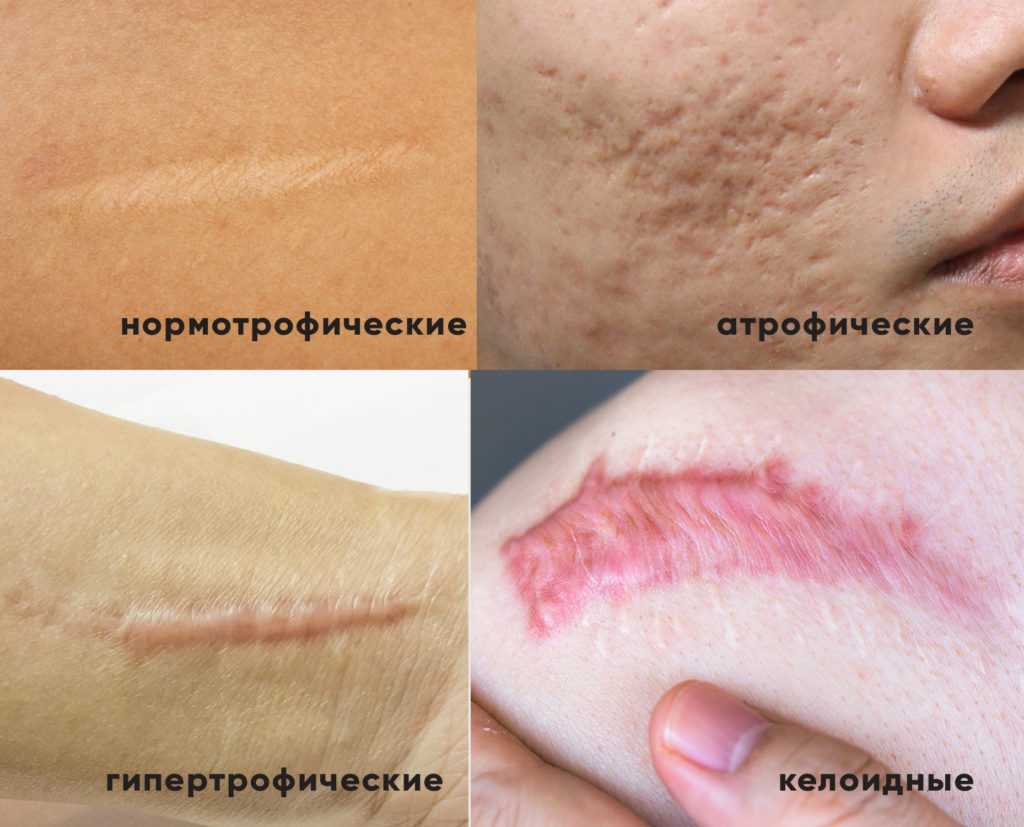
Нормотрофические самые безобидные из всех — это почти незаметные шрамы, со временем они исчезают сами. Их появление свидетельствует о правильном заживлении раны без осложнений после удаления папилломы.
Атрофические рубцы в народе зовутся оспинами или рытвинами и представляют собой углубления в коже. В поврежденной ткани наблюдается недостаток коллагена, из-за чего и появляется нежелательный рельеф. С ними можно бороться специализированной косметикой, физиотерапией или с помощью косметологии. Постакне и растяжки – яркие представители атрофических рубцов.
Гипертрофические и келоидные – особенно неприятные рубцы. Они возвышаются над уровнем кожи, имеют ярко-красный цвет, выглядят неэстетично и часто сопряжены с чувством дискомфорта их обладателей.
Келоид значительно превышает первоначальную площадь травмы (в данном случае размер папилломы) и со временем способен разрастаться, увеличиваясь в размерах. Он выпуклый, возвышается над общим рельефом кожи за счет патологического коллагена и избыточной гиалуроновой кислоты. Имеет окрас от красного до синюшного оттенка из-за давления на кровеносные сосуды. При активном росте шрама человек испытывает зуд, чувство онемения, боль. Воспаленное место может иметь более высокую температуру, чем все тело.
Гипертрофический рубец внешне похож на келоидный, однако он менее агрессивный, поскольку не разрастается за пределы раны. Более того, спустя время, такой рубец способен частично деградировать и самопроизвольно уменьшаться. Появляется спустя несколько недель после операции, созревает 16–18 месяцев.
В зависимости от вида и возраста шрама доктор может назначить курс физиотерапии, аппликации косметическими и аптечными средствами или хирургическое иссечение. Последний метод используется крайне редко в очень тяжелых случаях: как правило, если рубец келоидный и располагается в области сустава и мешает нормальному функционированию конечности.
Профилактика появления шрама после папилломы

Чтобы заживление раны прошло без осложнений, необходимо соблюдать следующие рекомендации:
- Незажившую рану сразу после операции нельзя мочить водой и заклеивать пластырем — открытый воздух способствует скорому заживлению.
- Слишком обильное использование марганцовки и других антисептиков может вызвать некроз ткани. Однако рану необходимо дезинфицировать во избежание попадания инфекции. Лучше всего обрабатывать не чаще 3-х раз в день.
- Ни в коем случае не пытаться содрать струп — под грубой корочкой формируется здоровая ткань. Если ее повредить, возможно попадание инфекции и формирование атрофического, гипертрофического или келоидного рубца.
- Для обработки в труднодоступных местах лучше попросить помощи, чтобы продезинфицировать рану качественно.
- Пока не затянется ранка, отказаться от занятий спортом (чтобы не вызвать повышенного потоотделения), бассейна, сауны и солнца (ультрафиолет провоцирует рост рубцовой ткани в самом начале ее формирования).
- Если папиллома была на половых органах, необходимо пройти обследование у гинеколога или уролога, ведь инфекция могла распространиться на внутренние органы.
- При появлении уплотнений, выпуклостей и прочего следует сразу обратиться к врачу.
Во время реабилитационного периода также необходимо использовать прописанные врачом мази и крема для быстрого заживления и профилактики рубцов.
Что нельзя делать после удаления папилломы

Чтобы избежать появления шрама после удаления папилломы, необходимо на время отказаться от походов в сауну, бассейн и солярий: воздействие ультрафиолета, грубое трение мочалкой и потоотделение могут навредить процессу заживления раны.
Если струп отделился, нельзя его искусственно отрывать, лучше аккуратно срезать отошедшую часть и обработать дезинфицирующим средством.
Нельзя заниматься самолечением — если обнаружили внутри раны какие-либо новообразования, необходимо срочно обратиться к врачу.
Как избавиться от рубца
Если инфекция все же попала в рану после удаления папилломы и образовался шрам, не стоит откладывать лечение. Избавиться от свежих рубцов всегда легче, чем от застарелых. В зависимости от вида шрама его размера и локализации, врач может назначит физиотерапию или косметологию. Если шрам молодой и аккуратный, с ним легко справятся противорубцовые гели.
Косметология

В кабинете косметолога можно удалить шрам несколькими способами:
- криодеструкция;
- лазерная шлифовка;
- микродермабразия;
- химические пилинги;
- мезотерапия;
- комплексные методы, сочетающие несколько типов удаления.
Для зрелого гипертрофического и келоидного шрама подходят методы шлифовки лазером, микродермабразия, физиотерапия (электрофорез/фонофорез) с противорубцовыми средствами, а также хирургическое иссечение.
Для атрофических, молодых гипертрофических и не развившихся келоидных рубцов назначают криодеструкцию, химические пилинги в сочетании с дополнительными методиками — озонотерапией, гормонотерапией, инъекционными биополимерами, мезотерапией и физиотерапией. Также эффективен аппликационный метод коррекции рубцов со специальными косметическими и лечебными средствами.
Нормотрофические рубцы исчезают сами и не требуют какого-либо вмешательства.
Физиотерапия

В отличие от косметологических процедур, физиотерапию можно проводить дома, достаточно просто приобрести портативный аппарат. Чаще всего против шрамов, в частности, и от папиллом, назначают курс электро- или фонофореза в сочетании с противорубцовым гелем или раствором.
Под воздействием физических факторов частицы косметического средства переносятся в более глубокие слои эпидермиса, чем это было бы возможно с помощью простой аппликации. Они накапливаются в организме в виде лекарственного депо и начинают действовать постепенно, благодаря чему эффект от физиопроцедур сохраняется дольше по сравнению с косметологическими процедурами (до 36 часов). А из-за более бережного воздействия и работы лекарственных средств изнутри кожа не требует реабилитационного периода (в косметологии неизбежно травмируется верхний роговой слой эпидермиса).
Электрофорез предполагает воздействие на организм постоянным электрическим током. К аппарату подключаются разнозаряженные электроды, концы которых вставляются в прокладку, смоченную лекарственным раствором. Она устанавливается на поврежденный участок кожи, после чего пускается слабый заряд тока.
Во время процедуры пациент испытывает приятное покалывание. Курс электрофореза назначают при реабилитации после простудных заболеваний, травм, ушибов, в качестве косметического средства против морщин и для гладкого рельефа кожи при шрамах.
Фонофорез воздействует при помощи ультразвука. На шрам наносится гель толстым слоем. Головка излучателя плотно прижимается к коже, на которую уже нанесено противорубцовое средство, и по мере его пересыхания во время процедуры регулярно добавляется. Для эффективной процедуры фонофореза необходимо следить за тем, чтобы между кожей и излучателем не было препятствий в виде воздуха.
Этот способ используют также против угревой сыпи, мимических морщин, лечения суставов и устранения всех видов рубцов.
Аппликации с гелем Ферменкол

Косметологическое средство против рубцов, такое, как гель Ферменкол, назначают отдельным курсом или в сочетании с физиотерапией.
Основа средств Ферменкол — мощный комплекс из 9 ферментов коллагеназы, который разрушает основные компоненты рубцовой ткани и возвращает коже здоровый вид.
Эффект от применения средств Ферменкол:
- выравниваются рельеф и цвет кожи;
- исчезает зуд и неприятные ощущения;
- повышается эластичность рубца;
- приостанавливается активный рост рубца;
- предотвращается образование грубого рубца.
Фермент коллагеназы в составе средства разрушает деформированные волокна коллагена (основная составляющая рубцовой ткани), тем самым восстанавливая здоровый каркас кожи.
Приобрести гель Ферменкол можно в аптеках вашего города или на официальном сайте.
Чем скорее вы начнете борьбу со шрамами после папиллом, тем быстрее вернете красоту вашей кожи. Не откладывайте здоровье на потом, позвольте себе быть красивой уже сегодня!
Центры косметологии "Реднор" работают на российском рынке с 1994 года, за это время наработан колоссальный опыт, оказана помощь десяткам тысяч пациентов. Наши врачи, одни из самых опытных. Доверяя нам, вы выбираете качество и безопасность.
В центрах косметологии "Реднор" вы можете воспользоваться услугами:
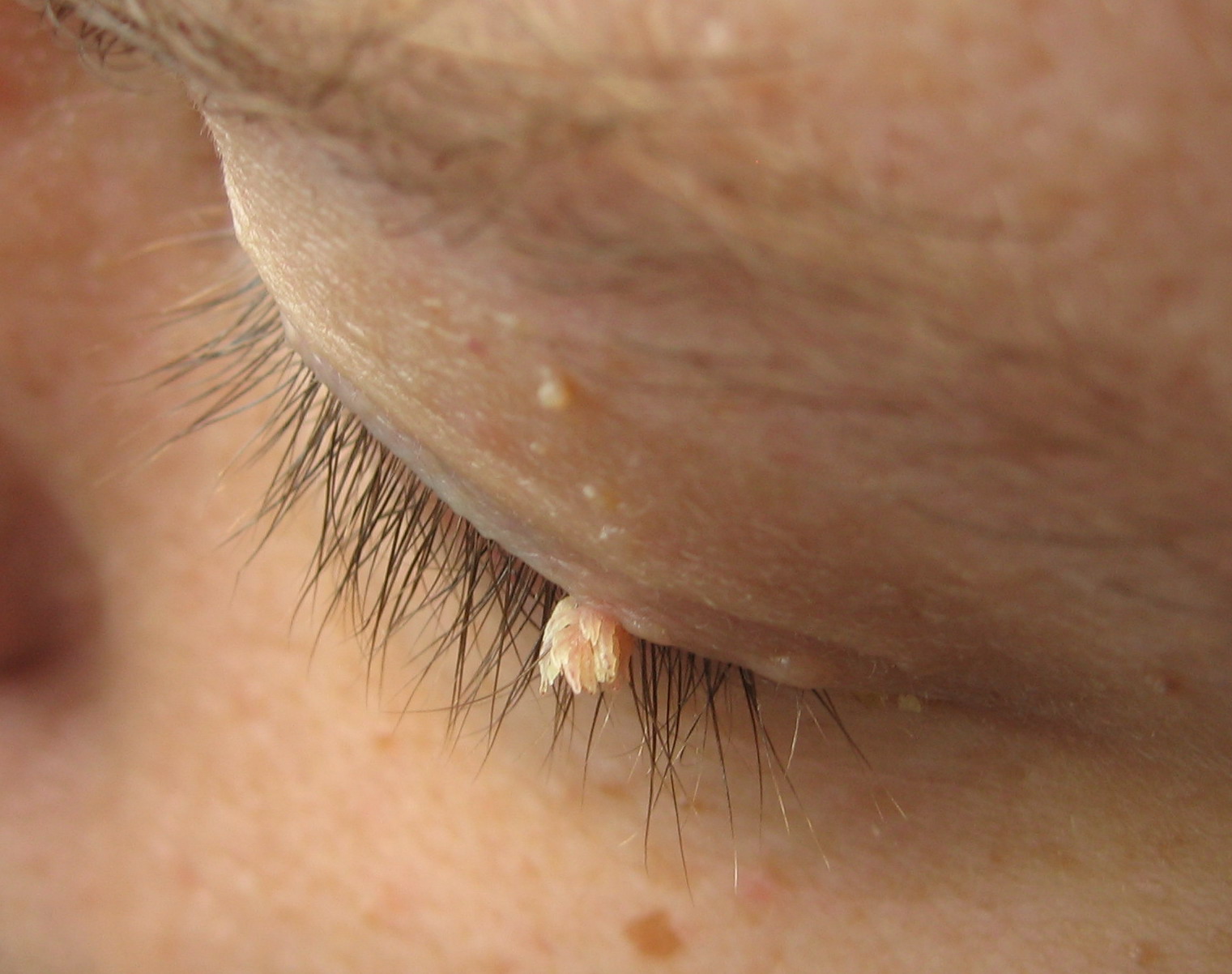
Папиллома — это доброкачественное новообразование, выраженное в виде небольших кожных наростов на коже. Эти наросты могут иметь широкое или тонкое основание (на ножке).
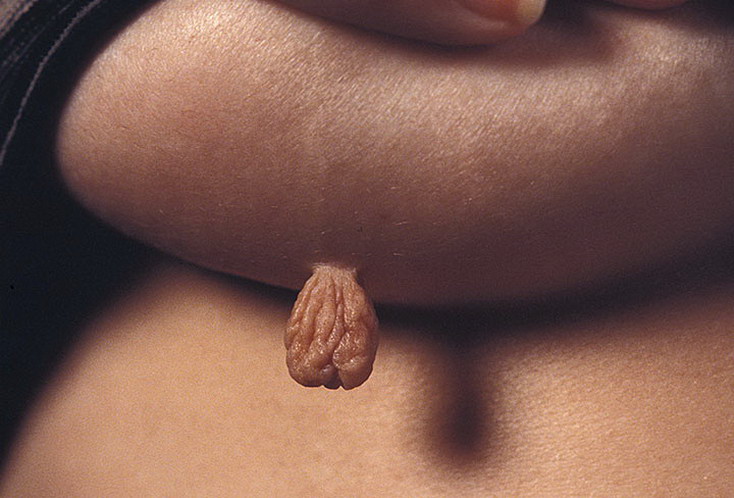
Эти наросты могут быть единичными, а могут покрывать поверхность кожи довольно плотно.
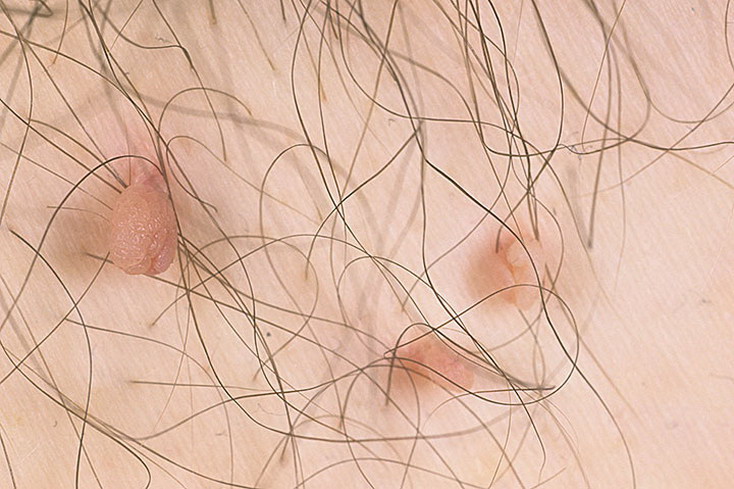
Локализуются папилломы на любых участках кожи и слизистых оболочках. Чаще всего, папиллломы располагаются на лице, но они могут появиться и на любом другом участке кожи, но самое излюбленное место расположения папиллом - это слизистая и половые органы (в ряде случаев папилломы могут появиться внутри мочевого пузыря).
Как выглядит папиллома?
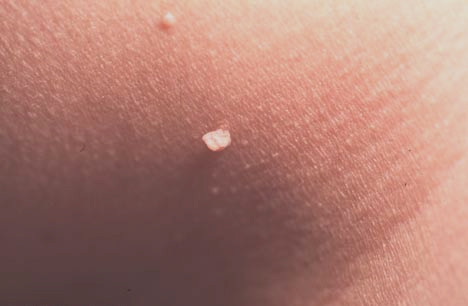
Мы не рекомендуем ставить диагноз самостоятельно, но для понимания как выглядят папилломы мы демонстрируем фото папиллом. Если то что вы видите на фото, похоже на то что вы наблюдаете на себе - срочно обратитесь к врачу. Чуть ниже мы расскажем о видах папиллом и их опасности для человеческого организма и способах их лечения.
Причины появления папиллом
1. Появление папиллом на теле человека вызвано заражением папилломавирусом человека. Считается, что большая часть людей уже заражена этим вирусом, но он никак себя не проявляет. При ослаблении иммунитета папилломавирус активизируется и появляются внешние проявления, в виде "наростов", которые могут вызывать дискомфорт, как эстетический, так и бытовой (они могут натирать).
2. Контактно бытовой способ. Через небольшие порезы и попадание вируса в кровь. Заражение возможно и через посещение любых общественных мест, для заражения достаточно обыкновенного прикосновения к зараженной поверхности. Для уменьшения риска заражения папилловирусом бытовым путем рекомендуется тщательно соблюдать правила личной гигиены и следить чтобы ссадины и царапины были обработаны и по возможности закрыты.
3. Как мы уже говорили, большинство людей уже имеют вирус, но который не проявляется никак. Заражение могло пройти от матери к ребенку во время вынашивания и во время рождения.
4. Самозаражение (например через бритье)
5. Передача вируса половым путем. Беспорядочная половая жизнь, а так же незащищенный секс является причиной заражения папилловирусом человека.
Не смотря на то, считается что вирус присутствует в каждом 8 из 10 человек, нельзя игнорировать его наличие и возможность инфицирования, даже если вирус себя никак не проявляет. Следует помнить - что чаще всего вирус папилломы человека поражает людей с ослабленной иммунной системой. Это значит, что если вы следите за своим здоровьем и укрепляете иммунитет, то даже при наличии вируса он никак себя не проявит.
Как избавиться от папиллом?
Мы довольно часто слышим вопросы на тему "как лечить папилломы" или "как удалить папилломы" и в этой статье мы расскажем обо всех методах лечения папиллом.
Как мы уже говорили выше, следует со всей внимательностью отнестись к папилломе, если таковая присутствует. Обязательно посетите врача и пусть он поставит точный диагноз. Обычно достаточно осмотра образования для того чтобы поставить диагноз. В некоторых случаях проводится специальная диагностика позволяющая выявить наличие онкологических маркеров.
На сегодняшний день единственным эффективным способом лечения вируса папилломы человека является кардинальное удаление новообразований. Вариантов удаления папиллом несколько:
1. Хирургическое удаление папилломы
(или иссечение новообразования вместе с близлежащими здоровыми тканями)
Использование хирургического способа удаления папилломы применяется только при наличии признаков злокачественного изменения новообразования. Процедура довольно проста. Как правило, после проведения процедуры удаления папилломы хирургическим путем, никаких осложнений не наблюдается, но при этом, сама процедура довольно болезненная и после нее остаются рубцы.
2. Криодеструкция папиллом
(удаление папилломы жидким азотом)
Это достаточно эффективный метод лечения, при котором папиллому обрабатывают жидким азотом. За счет использования низких температур разрушаются ткани папилломы. Из недостатков метода можно выделить возможность повреждения здоровых тканей (за счет сложности контролирования глубины воздействия), а так же, довольно большой реабилитационный период, после проведения процедуры. В некоторых случаях - необходимо проведения нескольких процедур, для полного удаления папилломы.
3. Удаление папиллом радиоволнами
Чаще всего такого рода лечение вируса папилломы человека используется при удалении новообразований небольших размеров. Папилломы удаляются высокочастотными волнами, которые воздействуют на пораженные участки.
Основным недостатком удаления папиллом радиоволновым методом заключаются в невозможности использовать его при для больших по размеру папиллом и довольно высокой стоимости процедуры.
4. Электрокоагуляция. Удаление папилломы током
При использовании данного метода удаления папилломы она удаляется локальным высокотемпературным воздействием тока высокой частоты. Метод довольно болезненный, и зачастую при его использовании не проводится гистологическое исследование папилломы.
К недостаткам данного метода относится возможность повреждения здоровых тканей во время проведения операции.
5. Лазерное удаление папиллом
Это наиболее эффективный и самый оптимальный способ удаления папиллом или любых иных новообразований. При проведении процедуры лазерный луч не только физически устраняет папилломы, не повреждая близлежащие здоровые ткани, но и оказывает токсическое действие на вирус папилломы человека (ВПЧ)
Способ удаления папиллом лазером отлично подходит для того, чтобы удалять их с области лица, шеи, на теле. Данный метод не имеет ограничений Лазер проникает на нужную глубину не образуя ни шрамов ни ожогов или каких либо иных рубцов и осложнений. Процедура удаления папиллом лазером безболезненна.
Ни в коем случае не следует заниматься самолечением и тем более не проводить самостоятельное удаление папиллом. Так как это не решит существующую проблему, а только усугубит ее, мало того, при самостоятельном удалении папиллом есть риск занесения инфекции.
Когда папилломы нужно удалять?
Само по себе наличие папиллом не угрожает здоровью. В большей части случаев - папилломы доставляют больше эстетический дискомфорт.
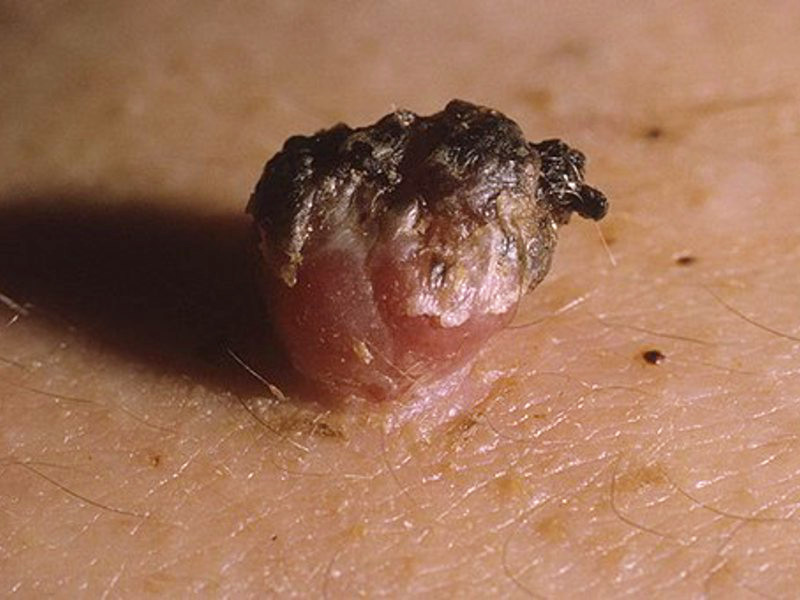
В редких случаях папилломы перерождаются в злокачественные образования, и именно поэтому специалисты рекомендуют проводить удаление папиллом сразу.
Удалять папилломы следует обязательно, если:
1. Папиллома находится в неудобном месте и постоянно трется об одежду. Постоянный физический контакт папилломы и одежды может спровоцировать перерождение папилломы в злокачественную опухоль.
2. Папиллома причиняет боль при нажатии или любом ином физическом воздействии.
3. Если папилломы находятся на открытых участках кожи (например, на лице)
4. По рекомендации врача
Что происходит после лазерного удаления папиллом и других новообразований?
Первые две — четыре недели в области обработки лазером будет наблюдаться покраснение кожи, которое пройдет со временем. На этот период времени рекомендуется отказаться от принятия солнечных ванн, посещения бассейнов и бань, а также внимательно следить что бы ранки не имели физического воздействия (например, после душа не растирать ранки полотенцем а высушивать феном).
Лечение пациента заключается в строгом выполнении всех рекомендаций врача и может включать медикаментозную противовирусную терапию.
Где можно удалить папилломы?
Если вас беспокоят папилломы и вы хотите их удалить, то это сделать можно в любом из наших центров косметологии. Мы удаляем папилломы у мужчин и женщин с любой части тела.
Предлагаем выбрать любой удобный для вас центр, наши центры находятся недалеко от метро.
Центры косметологии "Реднор" - это опытные врачи и десятки тысяч довольных пациентов с 1994 года. За эти годы мы постоянно мы наработали колоссальный опыт и постоянно повышаем свои навыки и предлагаем пациентам только самые эффективные решения в области косметологии.
Пройти консультацию врача и удалить папиллому можно предварительно записавшись на прием по единому телефону
пн-пт: 9:00-20:00, сб: 9:00-18:00
Первичная консультация врача косметолога в центрах косметологии "РЕДНОР" по вопросу удаления папиллом при проведении процедуры в день консультации - БЕСПЛАТНА*.
Читайте также:

