Горло болит с одной стороны вирус
Обновлено: 25.04.2024
Боль в горле является постоянным признаком ОРВИ, самого распространенного заболевания. При этом свои ощущения пациенты описывают как першение, царапание, распространенные по всей поверхности горла. В то же время имеют место патологические состояния, когда очень болит горло только с одной стороны, или болевой синдром отмечается сверху или снизу.
Содержание статьи

Такое разнообразие проявлений обусловлено анатомическими особенностями данного органа. Горло человека состоит из гортани и глотки, в состав которой входят лимфоидные образования, миндалины, играющие важную роль в обеспечении иммунитета. Совокупность всех миндалин образует лимфоидное кольцо.
Наибольшее значение имеют небные миндалины, парные органы, расположенные в тонзиллярных нишах. При вовлечении в патологический процесс одной из миндалин, или преимущественного поражения их с определенной стороны и развивается односторонняя клиническая картина.
Тонзиллит
Самым типичным заболеванием, при котором болит горло с одной стороны, является острый тонзиллит. Типичным является заболевать после переохлаждения. Причиной данного состояния являются вирусы, бактерии, грибы и другие возбудители. Чаще всего именно воздействие вирусов приводит к появлению боли в горле. Однако противовирусное лечение в настоящее время до конца не разработано, отсутствуют достоверно эффективные лекарственные средства данной направленности действия.
В то же время, в качестве причины развития острого тонзиллита наибольшую опасность вызывают именно бактерии. Обусловлено это возможными тяжелыми осложнениями бактериального тонзиллита, переходом заболевания в хроническую форму. При этом клиническая картина, характер боли в горле, вызванные различными патогенными микроорганизмами, могут быть весьма схожи. Наиболее часто пациенты жалуются, что болит горло с левой стороны или правой. Боль усиливается при глотании, может отдавать в ухо на соответствующей стороне.
В данном случае определить природу патогенного агента очень важно, поскольку при бактериальном тонзиллите необходимо использовать антибиотики.
Особенно актуальным является проведение антибиотикотерапии при стрептококковом возбудителе заболевания. Именно гемолитический стрептококк при несвоевременном и некорректном лечении ангины является причиной развития ревматизма, гломерулонефрита.
Один из факторов бактериального поражения миндалин - увеличение и боль при пальпации региональных лимфатических узлов. При этом наиболее болезненными оказываются лимфатические узлы именно на стороне поражения. В то же время, с противоположной стороны они могут быть даже не увеличены.
Для острого тонзиллита, вызванного вирусами, типично наличие таких дополнительных признаков:
- острое начало заболевания, когда резко заболело горло, появилось недомогание;
- наличие клинических признаков, таких как ломота в мышцах и суставах, насморк, сухой кашель.
Важную роль в диагностике боли в горле играет фарингоскопия, позволяющая обнаружить воспалительные изменения миндалин. Отмечается их увеличение, преимущественно справа или слева, яркая гиперемия. Развитие лакунарной или фолликулярной ангины характеризуется наличием гнойного экссудата, заполняющего лакуны миндалин или фолликулы. Начинает болеть горло при таком развитии ситуации постепенно. Симптоматика нарастает в течение нескольких часов. Верхний уровень температуры может достигать 40 градусов, при этом характерен озноб.
Глоточный абсцесс
Сколько дней будет держаться температура, и сохраняться другие сопутствующие признаки, зависит от своевременности начала лечения, а также формы ангины.
Правильно подобранные антибиотики способны улучшить состояние пациента уже на второй день.
При этом не допускается прекращать антибиотикотерапию преждевременно. В случае несвоевременного назначения антибиотиков или у пациентов с ослабленным иммунитетом может развиться гнойное осложнение ангины, абсцесс миндалины или боковой глоточный абсцесс.

Глоточный абсцесс может явиться также следствием поражения 7 и 8 зуба, остеомиелита нижней челюсти, гнойного воспаления сосцевидного отростка или слюнной железы. Ведущий симптом данного заболевания – боль в горле с одной стороны.
При этом присутствуют выраженные явления интоксикации. Состояние пациента резко нарушено, температурные показатели могут достигать 40 градусов.
Объективный осмотр позволяет обнаружить пастозность снаружи от угла нижней челюсти, резко болезненную при ощупывании.
Фарингоскопическая картина характеризуется выпячиванием небной миндалины и мягкого неба на пораженной стороне. Пациенты подлежат срочной госпитализации и лечению в условиях хирургического отделения. Если оперативный доступ к окологлоточному абсцессу затруднен, проводят его наружное раскрытие.
Фарингит и ларингит
С выраженным болевым синдромом протекают фарингит и ларингит. При этом задняя стенка горла может преимущественно поражаться с какой-то одной стороны. Это приводит к тому, что преимущественно отмечается боль в горле с правой стороны или левой.
Горло болит не только при острых процессах. Заболевания с хроническим течением в период обострения также сопровождаются развитием данного симптома. Факторами, провоцирующими обострение хронического фарингита, ларингита, тонзиллита являются
- неблагоприятная экологическая обстановка;
- курение;
- снижение иммунитета, обусловленное сопутствующими тяжелыми заболеваниями.
У таких пациентов может побаливать горло и в период ремиссии. При этом в зависимости от того, какой из отделов полости зева поражен, болит левая сторона горла или правая. У пациентов может отмечаться длительный субфебрилитет. При поражении миндалин и развитии хронического тонзиллита – периодически появляться гнойные налеты.
Иррадиация боли

Боли в горле не всегда обусловлены процессами, локализованными непосредственно в полости зева. Причиной, когда болит горло слева или справа, могут быть
- заболевания зубов;
- острый лимфаденит;
- отит среднего уха;
- острый тиреоидит.
Болевой синдром, обусловленный кариесом, зависит от характера пищи, усугубляется при употреблении холодных напитков. Отмечается усиление неприятных ощущений при постукивании по пораженному зубу.
Воспаление десны и слизистой полости рта могут характеризоваться односторонним поражением и болевым синдромом только с одной стороны.
Для отита среднего уха также типичен процесс, когда поражается только одна сторона. При этом боль отдает в шею, горло, челюсть. В зависимости от характера поражения, она может быть тупой, ноющей или стреляющей.
Признаком, которым можно подтвердить именно патологию уха, является усиление болезненности при надавливании на козелок.
Отит может являться самостоятельным заболеванием или, чаще - осложнением ОРВИ. Определить, болит только ухо, или в процесс вовлечены другие ЛОР-органы, можно, проведя инструментальные исследования. О воспалительном процессе в горле свидетельствует гиперемированная, отечная слизистая, обнаруженная при фарингоскопии. Проведенная отоскопия подтвердит наличие воспалительного процесса в ухе.
Воспалительные процессы в щитовидной железе сопровождаются болью внизу горла. При этом начальным симптомом являются жалобы на затруднение глотания, ощущение комка. При пальпации шеи эндокринолог обнаруживает увеличенное и несколько болезненное образование плотноватой консистенции. Кожные покровы не изменены.
При развитии гнойного воспаления симптоматика нарастает. Увеличивается болезненность, нарастает температура. Кожные покровы становятся ярко-розовыми, горячими на ощупь. Отмечается резкая болезненность при пальпации данного опухолевидного образования, оно становится мягким.

Острый лимфаденит может характеризовать собой воспалительный процесс, или являться самостоятельным заболеванием. Если узлы располагаются сбоку от нижней челюсти, то пациенты могут обращаться с жалобами: у меня болит горло. О самостоятельном процессе, ограниченном лимфатическими узлами, может идти речь, только исключив заболевания полости рта и патологию ЛОР-органов.
Опасным является покраснение кожи над лимфатическими узлами, местное повышение температуры. Такое развитие ситуации нуждается в наблюдении со стороны хирурга. Если проводимая антибактериальная терапия не приводит к результату, назначают оперативное лечение.
Онкопатология
Увеличенные лимфатические узлы могут быть признаком онкологических заболеваний. Для уточнения диагноза и исключения такой серьезной патологии необходимо сдать общий анализ крови. Повышенная СОЭ, лейкоцитоз, лейкопения, признаки анемии, сохраняющиеся после регресса клинических симптомов, свидетельствуют о необходимости более пристального исследования лимфатических узлов смежными специалистами.
Опухолевые процессы в организме могут быть локализованы в различных органах и тканях. Пораженной может оказаться любая часть горла, глотка или гортань. В зависимости от локализации, основным симптомом будет чувство инородного тела, болевые ощущения в горле, дискомфорт при глотании, постоянный кашель. Пациенты отмечают, что начало болеть горло постепенно. Сначала появилось чувство комка при глотании, периодически стали отмечаться болевые ощущения. Со временем они стали постоянными, не связанными со временем суток или приемом пищи.
Катаральные явления данный симптом обычно не сопровождают. Очаг поражения может находиться в горле слева или справа, в разных отделах глотки и гортани, в нижней части, верхней, или по бокам глоточного кольца. В зависимости от этого, хроническая боль в горле может сопровождаться сухим кашлем, гнусавостью голоса или его осиплостью. Несколько позже могут появиться такие дополнительные симптомы, как недомогание, потливость, длительный субфебрилитет, отсутствие аппетита. Кроме фарингоскопии уточнению диагноза способствует проведение диагностической биопсии.
Аллергия

Периодически болит горло при воздействии аллергенов. Ухудшение состояния обусловлено взаимодействием организма с опасными для него веществами. У некоторых пациентов основным симптомом является заложенность носа и ринит. У других – диспепсические расстройства и высыпания на коже.
Значительная часть пациентов отмечает першение в горле, затруднение дыхания, появление кашля с трудно отделимой мокротой. После исключения аллергена, применения антигистаминных средств, отмечается уменьшение боли в горле в течение короткого периода времени.
Чаще всего односторонняя боль в горле является признаком ОРВИ, которые широко распространены и встречаются несколько раз в году. Учитывая эпидемиологическую обстановку, уточнение диагноза трудности не предоставляет. В то же время, данный симптом может являться и признаком тяжелой патологии, требующей принятия срочных мер. Для того чтобы лечение было своевременным и эффективным, необходимо получить консультацию отоларинголога, провести фарингоскопию, в случае необходимости, - дополнительные обследования.
Боль в горле – один из наиболее распространенных симптомов различных заболеваний ЛОР органов. Наиболее частой причиной является воспалительный процесс в носоглотке, вызываемый различными патогенными микроорганизмами: микробами, вирусами, а также аллергенами и другими раздражающими веществами. Режущая боль в горле, даже если она локализована с одной стороны, может причинять существенный дискомфорт больному и стать причиной опасных осложнений, поэтому следует незамедлительно начать правильное лечение.
Содержание статьи
Причины боли

Для того чтобы выяснить причину, которая спровоцировала заболевание, а, следовательно, назначить правильное лечение, нужно внимательно проанализировать характер боли и симптомы, которые сопровождают резь в горле. Также для постановки диагноза следует обратиться к специалисту для обследования ротовой полости, миндалин, глотки.
Болевые ощущения в горле делят на два основных вида – острые и тупые. Острая боль всегда появляется неожиданно, плохо переносится, носит локальный характер, практически не контролируется. Характер острой боли бывает режущим, колющим или царапающим.
Для того чтобы правильно определить причины болезненных ощущений, необходимо разделить их в зависимости от интенсивности синдрома, которая может изменяться в зависимости от времени суток и окружающих факторов. Выделяют боль постоянную и волнообразную.
Боль в горле различается не только по остроте, интенсивности, но и по области расположения. Случается так, что болит не все горло, а болезненные ощущения локализуются только с одной стороны – справа, слева, сверху - поражая определенный участок.
Даже если боль локализуется только с одной стороны горла, это может быть признаком серьезного заболевания, требующего незамедлительного лечения.
Чтобы определить причину, вызвавшую боль, необходимо оценить наличие и характер сопутствующих симптомов, таких как:
- повышение температуры;
- першение, жжение в носоглотке;
- ощущение инородного объекта;
- насморк, кашель, хрипота;
- увеличение лимфоузлов.
Если при глотании боль в горле не усиливается, то, скорее всего, причиной заболевания является воспалительный процесс, локализованный в другом месте. В таком случае после консультации с отоларингологом, который, вероятно, исключит болезни горла, необходима помощь других специалистов.

Врачу будет намного проще поставить правильный диагноз, сузив круг возможных причин, если очаг воспаления находится в конкретной области глотки, например, справа или только на задней стенке.
Так, односторонняя локализация боли в горле чаще всего возникает при:
- болезнях горла, например, фарингите;
- заболеваниях, локализованных на миндалинах, например, ангинах;
- других воспалительных процессах, причиной которых становятся, например, болезни зубов и ротовой полости.
Боль задней стенки горла
Несмотря на все разнообразие причин возникновения односторонней боли в глотке, чаще всего такой симптом вызывается фарингитом. Резкие болевые ощущения могут внезапно возникать при обычных респираторных заболеваниях. Слизистая горла воспаляется при поражении организма вирусами или бактериями, усиливая болезненные ощущения в тех областях, где происходит дополнительное раздражение слизью, постоянно стекающей по стенкам глотки. Поэтому, если боль вызвана фарингитом, то именно задняя стенка носоглотки будет поражена в большей степени.
Воспалительный процесс, вызывающий боль задней поверхности глотки, часто возникает и при заглоточном абсцессе. Такое заболевание является причиной осложнений после неправильного лечения болезней носоглотки, таких как скарлатина, грипп, корь, и характеризуется возникновением и развитием гнойных процессов в лимфоузлах. Однако данный диагноз ставится редко. Чаще всего заболевание поражает детский организм и людей с ослабленным иммунитетом.
Основные симптомы заглоточного абсцесса:
- болезненные ощущения в задней части глотки;
- затрудненное глотание;
- при проглатывании часто еда попадает в носовые проходы;
- заложенность носа;
- резкое повышение температуры;
- неприродное положение головы (наклон вверх или набок).
Причиной гнойного абсцесса являются бактерии, поэтому лечение боли в горле в этом случае должно основываться на применении антибиотиков.
Боль боковой стенки горла
Часто у пациентов с удаленными гландами происходит воспаление скоплений лимфоидной ткани, расположенной в боковых частях глотки. Причем такой воспалительный процесс поражает фолликулы и, так называемые, валики, только с одной стороны, вызывая боль справа или слева. Такое заболевание получило название гипертрофического бокового фарингита. В лечении данного заболевания необходимо применение антибиотикотерапии, также эффективными будут полоскания антисептическими растворами и соблюдение постельного режима.
Патогенные микроорганизмы не всегда становятся причиной односторонней локализации боли в горле. Боль, которая, кажется, режет горло, может возникнуть и в результате попадания в глотку постороннего предмета. Например, причиной становится случайно проглоченная косточка. В таком случае пострадавшего должны немедленного госпитализировать для оказания экстренной квалифицированной помощи.
Ангина также может быть причиной того, что воспалительный процесс в горле будет располагаться только справа или слева.
Ведь воспаление миндалин, вызванное бактериальной инфекцией, чаще всего поражает только одну сторону. Двустороннее воспаление встречается намного реже.
Еще одной причиной возникновения боли в горле только с одной из сторон может быть паратонзиллит – воспалительный процесс, возникающий в результате осложнений тонзиллита. Заболевание локализуется в той части гортани, где располагался очаг первоначальной инфекции. Лечение предполагает применение антибиотиков совместно с дезинтоксикационными, противоаллергическими и жаропонижающими препаратами.
Другие патологии

Среди большого количества различных причин и патологий, вызывающих точно локализованную боль в горле, можно выделить:
- прорезывание третьих моляров;
- невралгию;
- отоларингологические синдромы;
- одинофагию.
Невралгические заболевания возникают по причине воспаления языкоглоточного нерва. Невралгия проявляется как самостоятельная патология или как осложнение после ангины или гриппа. В результате возрастает чувствительность миндалин, глотки и мягкого неба, что становится причиной односторонней боли в горле. Возникнуть приступ может после еды, в результате зевания, кашля или длительного разговора. При этом болевые ощущения исчезают также неожиданно, как и появиться.
Также выделяют несколько отоларингологических синдромов, в результате которых возникает боль, которая может резать в горле только с одной стороны. Так синдром Хильгера является следствием нарушений в сонной артерии, вызывая резкую головную боль, болезненность в глотке и шее.
Болезненность в горле также может возникать и при проявлении симптомов одинофагии – проблем с прохождением пищи. Патология является причиной нарушения работы мускулатуры, покрывающей стенки пищевода. Вследствие развития синдрома возникает резкая боль при глотании, которая поражает только одну из сторон глотки. Обострения возникают часто, особенно при проглатывании больших кусков еды или употреблении твердой пищи. Отличительная особенность одинофагии в том, что боль не проходит быстро, а сохраняется на длительное время, при этом возникая практически при каждом приеме пищи.
Лечение и профилактика

Чаще всего болевые ощущения в горле связаны с ангиной, острыми респираторными инфекциями, гриппом и пр. Причиной может быть вирус или бактерия. Бактериальные инфекции в обязательном порядке подлежат лечению антибиотиками, тогда как вирусные поддаются лечению противовирусными препаратами. Также используют лекарства для симптоматического лечения: анальгетики, жаропонижающие и прочее.
Для того чтобы выбрать правильное лечение, необходимо выяснить природу заболевания, то есть определить тип микроорганизма, вызвавшего болезнь.
Одновременно с применением лекарственных препаратов необходимо соблюдать некоторые несложные правила.
- Необходимо употреблять достаточное количество жидкости во избежание обезвоживания, особенно при условии повышенной температуры. Также полезным будет теплое питье, например, отвар ромашки или календулы, который поможет уменьшить болевые ощущения и очистить поверхность глотки, не зависимо от того, с какой стороны локализована боль.
- Уменьшить болезненные ощущения и вылечить горло помогут отвары лекарственных трав, используемые для полоскания. При проведении процедуры следует постараться акцентировать внимание на ту сторону горла, где боль выражена сильнее.
- Полоскание раствором фурацилина или йодно-солевой смесью также способно облегчить боль и ускорить выздоровление.
- Необходимо соблюдать достаточный уровень влажности в помещении, где находится больной. Влажность воздуха порядка 50% не позволит слизистой пересыхать, что снизит болевые ощущения.
Для того чтобы не заболеть, необходимо избегать переохлаждения, правильно питаться и соблюдать оптимальный режим работы и отдыха.
Если односторонняя боль в горле вызвана причинами, не связанными с острыми вирусными или бактериальными инфекциями, то в такой ситуации необходима особая терапия, которую назначит специалист.
Этиология болезней, сопровождающихся дискомфортом в горле, связана с развитием бактериальных, вирусных и грибковых микроорганизмов. Что нужно делать, если болит горло и больно глотать? Прежде чем принимать медикаменты, необходимо точно установить причину воспаления слизистых оболочек ЛОР-органов.
Содержание статьи

Несвоевременное лечение инфекционных заболеваний часто становится причиной серьезных осложнений.
Определить тип возбудителя инфекции и вид патологии может только специалист после сдачи пациентом лабораторных анализов.
В большинстве случаев для ликвидации неприятных симптомов прибегают к медикаментозному и физиотерапевтическому лечению.
Этиологические факторы
Сильная боль в горле при глотании обусловлена возникновением катаральных процессов в мерцательном эпителии и лимфоидных тканях глотки. Проникая вглубь тканей, болезнетворные агенты начинают активно размножаться. Их метаболиты разрушают здоровые клетки, что приводит к образованию очагов воспаления. Интенсивные патологические процессы в ЛОР-органах провоцируют раздражение болевых рецепторов, вследствие чего возникает дискомфорт и першение в горле.
Односторонние боли в глотке указывают на место локализации патогенной флоры. Если у пациента при глотании болит горло, это может свидетельствовать о развитии следующих заболеваний:
- фарингит;
- ларингит;
- паратонзиллярный абсцесс;
- ларинготрахеит;
- эпиглоттит;
- дифтерия;
- стрептококковая инфекция;
- лимфаденит;
- скарлатина;
- инфекционный мононуклеоз.
Природа возбудителей инфекции может быть разной, поэтому принципы лечения каждого из вышеперечисленных заболеваний будут сильно отличаться. Для уничтожения бактерий применяют антимикробные, вирусов – противовирусные, грибков – антимикотические препараты.
Принципы фармакотерапии
Какими средствами можно ликвидировать боль в гортани при глотании?
Несмотря на существующие различия этиологических факторов, сопровождающих дискомфортные ощущения в ЛОР-органах, их объединяет общий патогенез - развитие воспалительных процессов.
Современный подход к лечению инфекционных заболеваний подразумевает проведение только комплексной терапии: паллиативной, этиотропной, патогенетической. При отсутствии тяжелых осложнений ликвидировать воспаление можно местными противовоспалительными, антимикробными и анальгезирующими средствами. Для этого пациентам рекомендуют использовать препараты антисептического действия, которые быстро уничтожают патогенную флору и тем самым купируют боли при глотании.
Использование лекарств этиопатогенетической терапии способствует устранению дискомфортных ощущений в глотке, что позволяет отказаться от применения лекарств паллиативной терапии, направленной на купирование болей. Таким образом удается облегчить течение ЛОР-патологии и предупредить развитие серьезных осложнений.
Схема комплексного лечения инфекционных заболеваний должна составляться только специалистом.

Нерациональное применение антибиотиков способствует развитию дисбактериоза, что негативно сказывается на резистентности организма.
К числу часто встречающихся нежелательных побочных реакций от самостоятельного приема медикаментов можно отнести:
- гастропатию;
- синдром Рея;
- нефропатию;
- печеночную недостаточность;
- гепатотоксический синдром.
Фенольные антисептики и препараты, содержащие декаметоксин, провоцируют заболевание почек и гиперсаливацию.
Противовирусные средства
Режущая боль в горле при глотании в большинстве случаев возникает в результате поражения слизистых оболочек воздухоносных путей вирусами. Устранить болезнетворную флору, вызывающую патологические изменения в тканях, можно посредством антивирусных средств. Некоторые из них предназначены для уничтожения патогенов, другие – препятствуют их размножению, а третьи – стимулируют выработку в организме интерферона, участвующего в процессе уничтожения вирионов.
Ликвидировать боль при глотании можно посредством приема следующих противовирусных средств:
Если у ребенка в возрасте до 7 лет очень сильно болит горло, для лечения ЛОР-заболевания целесообразнее использовать медикаменты в виде ректальных суппозиториев. Это позволяет предотвратить появление метеоризмов и болей в животе.
Антибиотики
Чем может быть вызвана острая боль в горле при глотании? Дискомфортные ощущения, возникающие в горле во время разговора и глотания слюны, могут сигнализировать о развитии ангины. Острое воспаление слизистых оболочек провоцируется преимущественно бактериями, поэтому для лечения болезни необходимо принимать лекарства противомикробного действия.
Если своевременно не начать лечение, у пациента может нарушиться глотательный рефлекс. Сильный отек тканей приводит к сужению просвета воздухоносных путей, вследствие чего затрудняется дыхание и возникает гипоксия. Предупредить осложнения и устранить патологические процессы в глотке можно с помощью таких антибиотиков:

В тех случаях, когда болит горло и больно глотать, нельзя обходиться приемом только системных антибиотиков. Чтобы ускорить рассасывание инфильтратов в слизистых оболочках, необходимо прибегать к санирующим процедурам. Для проведения физиотерапевтического лечения могут применяться местные антисептики и препараты, обладающие противомикробной активностью.
Аэрозоли для горла
Чем лечить больное горло, если трудно глотать? Болезненное глотание свидетельствует об увеличении отечности мерцательного эпителия. Быстро устранить катаральное воспаление и местные проявления болезни можно с помощью аэрозолей и спреев для орошения ротоглотки. Для лечения простудных заболеваний необходимо использовать препараты, обладающие антисептическим, противоотечным и болеутоляющим действием.
Если у пациента очень болит горло, ему могут быть назначены следующие аэрозоли:
Важно! Нельзя использовать аэрозоли более 5 раз в сутки, поскольку это может привести к раздражению слизистой оболочки желудка.
Что делать, если невозможно глотать из-за сильной боли в глотке? Усиливающиеся боли свидетельствуют о прогрессировании инфекции. При возникновении тревожного симптома необходимо обратиться за помощью к специалисту. Запоздалое лечение воспаления может привести к развитию паратонзиллярного абсцесса.
Обезболивающие средства
Следует понимать, что анальгезирующие препараты устраняют только симптомы заболевания, но не способствуют выздоровлению. В тех случаях, когда у пациента болит горло при глотании, целесообразнее принимать лекарства комбинированного действия. Они не только купируют боль, но и препятствуют распространению воспалительных процессов.
В схему лечения тонзиллитов, фарингитов и других ЛОР-заболеваний включают нестероидные противовоспалительные средства. Большинство из них обладают анальгезирующим, антифлогистическим и антипиретическим действием. Когда тяжело глотать из-за сильного отека горла, можно использовать такие виды медикаментов:
Важно! Злоупотребление лекарствами противовоспалительного действия может привести к развитию лейкопении и агранулоцитоза.
Резкий подъем температуры до фебрильных отметок зачастую сигнализирует об обострении воспалительных процессов. Если пациент чувствует, что у него сильно болит горло и больно глотать, обходиться приемом препаратов симптоматического действия нельзя. Отказ от патогенетической и этиотропной терапии способствует генерализации патологических процессов и развитию тяжелых системных осложнений.
Пастилки и леденцы
Что делать, если очень сильно болит гортань? Чтобы ускорить регресс катаральных процессов в глотке, необходимо добиться максимальной концентрации противомикробных или антивирусных веществ в пораженных тканях. Для этих целей можно использовать пастилки и леденцы для рассасывания. Активные компоненты медикаментов быстро проникают в мерцательный эпителий, что ускоряет процесс уничтожения патогенов.
Действительно облегчить симптомы ЛОР-заболевания можно с помощью следующих противопростудных препаратов:
В периоды, когда очень больно глотать, леденцы и пастилки нужно принимать не менее 5 раз в сутки. Поддерживание высокой концентрации активных компонентов медпрепаратов в очагах воспаления ускорит регенерацию тканей и, соответственно, исчезновение неприятных симптомов.
Полоскание горла
Санирующие процедуры способствуют вымыванию большинства патогенов из очагов воспаления, что стимулирует повышение местного иммунитета. Если пациенту больно глотать слюну из-за гнойного воспаления небных миндалин, ежедневное очищение лимфоидных тканей от гноя только ускорит процесс выздоровления. В качестве растворов для полоскания целесообразно использовать препараты, обладающие противомикробной, болеутоляющей и противовоспалительной активностью.
Какие растворы использовать для полоскания ротоглотки, если больно глотать слюну?
Важно! Нельзя использовать йодосодержащие растворы больным, страдающим гипертиреозом и дисфункцией щитовидной железы.
Санирующие процедуры совершают не только для лечения, но и профилактики ЛОР-заболеваний.
Компрессы на горло
Можно ли использовать компрессы, когда горло болит? Наличие дискомфортных ощущений свидетельствует об остром течении патологии. Использование согревающих компрессов может поспособствовать распространению инфекции. Чтобы облегчить симптомы ЛОР-заболевания, рекомендуется использовать лечебные повязки с препаратами антибактериального и болеутоляющего действия.
Если пациенту больно глотать, можно воспользоваться следующим рецептом приготовления лечебного компресса:
Этот компресс позволяет облегчить симптомы простудного заболевания и ускорить процесс выздоровления. Чтобы достичь необходимых терапевтических результатов, процедуру нужно совершать хотя бы 3 раза в сутки в период обострения инфекции.
Ингаляции

Что делать, если горло не болит, но при глотании чувствуется дискомфорт? Болезненное глотание – явный признак воспаления слизистых оболочек глотки. Ускорить регенерацию тканей и облегчить симптомы заболевания можно с помощью ингаляций небулайзером. Вдыхание аэрозоля лекарственных препаратов способствует скорейшему проникновению активных компонентов средств в очаги воспаления.
Ингаляции небулайзером рекомендуется использовать в терапии фарингита, ларингита, ангины, синусита, гриппа, ОРВИ, кори и т.д.
Для купирования болей и устранения воспаления в органах дыхания могут назначаться следующие виды лекарственных растворов:
Препараты оказывают местное действие, что препятствует появлению побочных реакций. Для ускорения процесса выздоровления ингаляции нужно совершать 3-4 раза в день по 5-7 минут
Что такое острый ларингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 16 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острый ларингит — острое воспалительное заболевание слизистой оболочки гортани длительностью до трёх недель. Проявляется болями в горле при глотании и попытке говорить, изменением голоса (осиплостью, хрипотой), лающим кашлем, затруднённым дыханием (стридором), а также возможным повышением температуры тела и ухудшением самочувствия [1] .
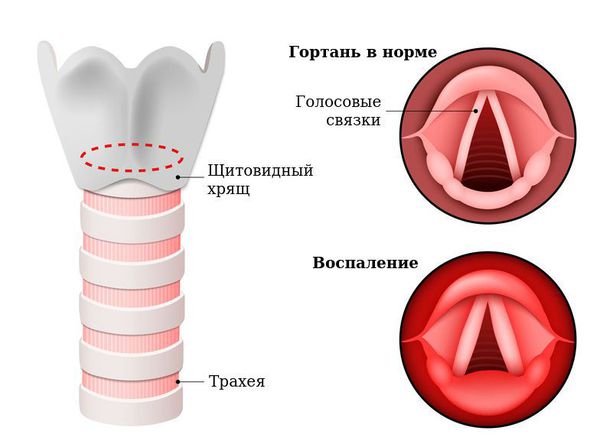
Причины острого ларингита могут быть инфекционными (связанными с патогенными микроорганизмами) и неинфекционными (асептическими).
Инфекционные причины:
- Вирусы (70 % случаев ларингита) — чаще всего риновирусы, респираторно-синцитиальный вирус (RSV), аденовирус, грипп A или B, вирус парагриппа типа 1 и 2. Гораздо реже ларингит вызывают вирусы герпеса, Эпштейна — Барр, Коксаки, ВИЧ — эти возбудители, как правило, поражают людей с ослабленным иммунитетом [8] .
- Бактерии — чаще всего гемофильная палочка типа В (22-35 %). Этот же возбудитель вызывает опасное для жизни заболевание — эпиглоттит ( воспаление области надгортанника и окружающей его клетчатки) . Также причиной ларингита могут быть бета-гемолитический стрептококк, мораксела катаралис (2-10 %) и золотистый стафилококк (MRSA) — до 33 %. Другие бактериальные инфекции гораздо реже вызывают острый ларингит: респираторные хламидии и микоплазмы, коклюш, сифилис, туберкулёз, дифтерия[10] .
Неинфекционные причины:
- Травма (физическая или фонотравма). Фонотравма может быть вызвана криком или пением, а также интубацией трахеи. К физической относится тупая или проникающая травма гортани и аспирация (вдыхание) инородного тела. Очень важно исключать аспирацию инородного тела, особенно у детей. Инородные предметы часто не замечают, пропускают и ошибочно диагностируют рецидивирующий хронический ларингит [9] .
- Аллергия. Острый аллергический ларингит (в виде анафилаксии и ангионевротического отёка) возникает после повторного воздействия причинно-значимого аллергена и может быстро стать опасным для жизни. Чаще всего причинами аллергического отёка гортани являются:
- пища (молоко, орехи, морепродукты, рыба, соя, пшеница);
- пыльца различных растений;
- лекарства;
- косметика, парфюмерия, бытовая химия;
- укусы насекомых;
- животные.
Если острый ларингит вызван вирусной инфекцией, то больной заразен для окружающих примерно 3-7 дней.
Факторы риска острого ларингита:
В Великобритании частота встречаемости острого ларингита в 2011 году составляла 5,9 случаев на 100 тыс. человек в неделю, независимо от возраста [30] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого ларингита
- дисфония — хрипота, осиплость, которая может иметь форму напряжённого либо слабого голоса или афонию (полное отсутствие голоса);
- сухой лающий кашель (американцы говорят "как у тюленя");
- одышка из-за нарушения проходимости дыхательных путей (встречается в тяжёлых случаях заболевания);
- дисфагия (нарушение глотания);
- одинофагия (ощущение боли во время прохождения пищи по пищеводу);
- сухость, боль и ощущение комка в горле;
- зуд горла.
При инфекционном процессе возможно сочетание с лихорадкой, насморком и нарушением общего самочувствия [3] .
Патогенез острого ларингита
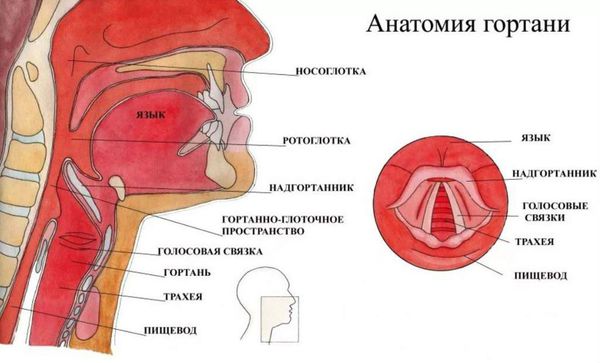
Гортань (Larynx) — это условная граница, разделяющая верхние и нижние дыхательные пути. Это своеобразный музыкальный инструмент в человеческом организме, дарующий голос. Он построен по принципу аппарата движения — в нём есть скелет (хрящи гортани) и его соединения (связки и суставы). На этом каркасе есть две полосы мышц (голосовые связки), которые тянутся вдоль верхней части дыхательной трубки (трахеи). Движения и вибрации этих мышц позволяют говорить, петь и шептать.
Кроме голосообразующей функции гортань выполняет ещё и защитную функцию. Когда мы глотаем, гортань закрывает свой вход, чтобы пища и жидкости попадали в пищевод, а не в дыхательные пути [4] .
Вне зависимости от причины, воспаление вызывает отёк голосовых связок и сужение просвета между ними. Возникает распад белков, что приводит к повышению осмотического и онкотического давления в повреждённых тканях. Из-за разницы в давлении в область повреждения устремляется жидкость, что приводит к появлению отёков. В слизистой оболочке гортани появляются изменения:
- Катаральные (связанные с воспалением слизистых оболочек): гиперсекреция слизистых желёз, отёк, покраснение. Наблюдаются п ри вирусных инфекциях.
- Выраженные отёчные — при аллергии.
- Инфильтративные (скопление в тканях организма клеток с примесью крови и лимфы) — характерны для новообразований и химических поражений (при воздействии кислот, щёлочей и других едких жидкостей);
- Гнойные — при бактериальных инфекциях [5] .
В ответ на раздражители слизистая оболочка гортани начинает продуцировать слизь, которая также может закупоривать дыхательный просвет, как пробка. Слизь образуется специальными клетками, которые называются бокаловидными. Они располагаются в слизистой оболочке и подслизистых железах. Слизь служит для защиты эпителиальных клеток от инфекционных агентов, аллергенов и раздражающих веществ. Именно поэтому курильщики страдают постоянным кашлем с отхождением мокроты. Увеличение секреции слизи в дыхательных путях — это маркер многих распространённых заболеваний, таких как ОРВИ или аллергия.
Голосовые связки из-за отёка слизистой утолщаются и не могут колебаться, голос меняется, становится осипшим или вовсе исчезает. В тяжёлых случаях связки могут практически смыкаться, вызывая одышку, шумное сиплое дыхание из-за невозможности сделать вдох. Такое состояние называется стенозом гортани, другое название — ложный круп (от шотландского "croup" — каркать). Это жизнеугрожающее состояние, которое характеризуется лающим кашлем, часто сопровождается инспираторной одышкой (затруднённым вдохом) и охриплостью голоса. Обычно наблюдается у детей в возрасте 6-36 месяцев, чаще всего на фоне переносимой вирусной инфекции: парагриппа — 50 %, гриппа — 23 %, аденовирусной инфекции — 21 %, риновирусной инфекции — 5 % [6] .
Классификация и стадии развития острого ларингита
По характеру возбудителя:
- бактериальный;
- вирусный;
- грибковый;
- специфический.
Виды острого ларингита:
- Флегмонозный ларингит — острый ларингит с образованием абсцесса (скоплением гноя) . Проявляется резкими болями при глотании и попытке говорить, лихорадкой, а также образованием инфильтрата в тканях гортани.
- Острый хондроперихондрит гортани — острое воспаление хрящей гортани.
Формы острого ларингита:
- Катаральный. Проявляется дисфонией, охриплостью голоса, першением, саднением и сухостью в горле при нормальной или субфебрильной температуре (37,1-38,0 °C). Иногда больные жалуются на сухой кашель, который в дальнейшем сопровождается отхаркиванием мокроты.
- Отёчный. Процесс не ограничивается слизистой оболочкой, а распространяется на глубжележащие ткани (мышечный аппарат, связки, надхрящницу). Пациенты жалуются на боль, усиливающуюся при глотании, выраженную хрипоту и осиплость голоса, высокую температуру, плохое самочувствие. Характерно появление кашля с отхаркиванием густой слизисто-гнойной мокроты. Возможно нарушение дыхания. Регионарные лимфатические узлы уплотнены, болезненны при пальпации (прощупывании).
- Флегмонозный. Боль становится сильнее, нарастает температура, ухудшается общее состояние, затрудняется дыхание, вплоть до асфиксии.
- Инфильтративный. Определяют значительную инфильтрацию, покраснение, увеличение в объёме и нарушение подвижности поражённого отдела гортани. Часто обнаруживается фибринозный налёт.
- Абсцедирующий — острый ларингит с образованием абсцесса. Проявляется резкими болями при глотании и фонации, которые распространяются на ухо. Также характерно повышение температуры тела и наличие плотного инфильтрата в тканях гортани [7] .
Осложнения острого ларингита
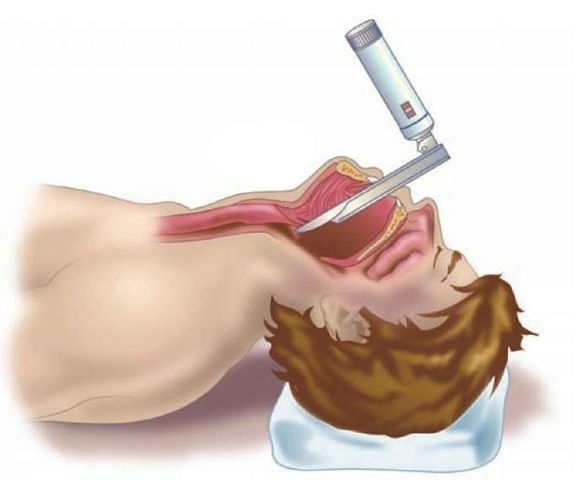
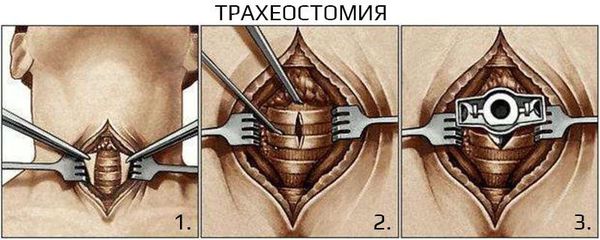
- Жизнеугрожающая обструкция верхних дыхательных путей, требующая неотложного врачебного вмешательства в дыхательные пути, такого как трахеотомия или интубация.
- Распространение воспалительных изменений на здоровые дыхательные пути — трахею, бронхи и лёгкие.
- Хронический ларингит. Развивается из-за повторяющегося острого ларингита или длительных воспалительных процессов в носу, его придаточных пазухах или глотке. Хронический ларингит может негативно повлиять на физическое здоровье, качество жизни, психологическое благополучие и профессиональную деятельность, если не будет должным образом лечиться. Такие пациенты обязательно должны наблюдаться у отоларинголога и фониатра, т. к. практически все хронические ларингиты являются предраковыми состояниями [22][30] .
- Стойкое нарушение голоса, особенно при хроническом ларингите.
- Гнойные осложнения в виде флегмоны шеи и абсцессов [21] .
Диагностика острого ларингита
Диагностика основывается на жалобах пациента на осиплость голоса, лающий кашель и хрипоту. Врач обязательно должен подробно опросить больного и выяснить, есть ли у него одышка, была ли травма незадолго до обращения и др.
Далее следует провести физикальный осмотр и определить, нет ли воспаления соседних участков — миндалин, глотки или носа. Воспаление часто говорит о наличии инфекционного заболевания.
Возможно проведение вокальной оценки с использованием специальных шкал, например шкалы GRBAS:
- Grade — общая тяжесть имеющихся нарушений.
- Roughness — грубость/изломанность голоса.
- Вreathiness — одышка.
- Asthenia — астеничность, слабость голоса.
- Strain — напряжение.
Каждый симптом оценивается отдельно:
- 0 класс — нормально;
- 1 класс — лёгкая степень;
- 2 класс — средняя степень;
- 3 класс — высокая степень.
Есть более простая шкала:
- 1 класс — субъективно нормальный голос;
- 2 класс — лёгкая дисфония;
- 3 класс — умеренная дисфония;
- 4 класс — тяжёлая дисфония;
- 5 класс – афония (полное отсутствие голоса).
Проведение ларингоскопии — внешнего осмотра гортани и дыхательных путей зеркалом.
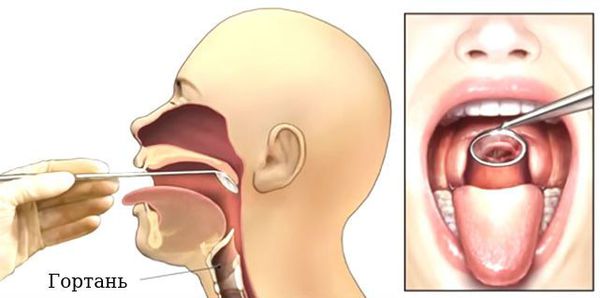
При необходимости используется ларингоскоп — эндоскопический прибор, позволяющий оценить отёк голосовых связок, скопление слизи, покраснение слизистой оболочки гортани и различные образования [17] [18] .
Ларингоскопия обязательна к выполнению, если:
- симптомы сохраняются более трёх недель;
- есть настораживающие признаки, такие как стридор (свистящее, шумное дыхание), курение, потеря веса, нарушение акта глотания [19] ;
- недавняя операция на шее, эндотрахеальная интубация, проведение лучевой терапии.
Жёсткая ларингоскопия (под общим наркозом) проводится в случае подозрения на атипичное поражение (узелки, полипы, предраковые или злокачественные новообразования), а также когда необходима биопсия.
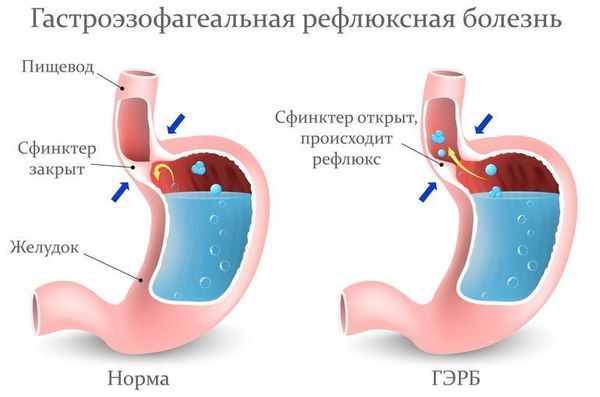
Возможно обнаружение при биопсии гортани эозинофилов (клеток, часто участвующих в реализации аллергического воспаления). В этом случае необходимо проведение комплексного обследования — эндоскопии дыхательных путей в сочетании с аллергологическими тестами и обследованием желудочно-кишечного тракта [20] . У 33 % больных с выявленными эозинофилами в гортани обнаруживали эозинофильный эзофагит — воспаление пищевода с преобладанием эозинофилов.
Пациентам с подозрением на ГЭР (гастроэзофагиальный рефлюкс) и ГЭРБ (гастроэзофагеальную рефлюксную болезнь) необходимо проконсультироваться у гастроэнтеролога и провести дообследование (ФГДС и пр.).
Лабораторное обследование назначается по показаниям, чаще всего это клинический анализ крови и анализ на С-реактивный белок для уточнения причины заболевания, возможно проведение аллерготестирования. КТ и МРТ являются вспомогательными методами, используются в случае неясного диагноза.
Лечение острого ларингита
Лечение зависит от причины, выявленной в ходе сбора анамнеза, а также от результата ларингоскопии. Как будет проходить лечение, амбулаторно или стационарно, в каждом случае решается индивидуально. Это напрямую зависит от степени тяжести, длительности заболевания и выраженности дыхательной недостаточности.
Лечение любого ларингита обычно включает в себя гигиену голоса:
- Голосовой отдых (молчание от нескольких часов до нескольких дней, исключая шепот).
- Системное увлажнение — использование в помещениях увлажнителей воздуха. Локальное увлажнение слизистых оболочек — проведение ингаляций физиологическим 0,9 % раствором через небулайзер [24] .

Вирусный ларингит обычно не требует специфического лечения, так как часто проходит самостоятельно через несколько дней. Рутинное назначение антибиотиков для лечения ларингита не рекомендуется [25] .
При появлении острого стенозирующего ларинготрахеита на фоне ОРВИ показано проведение ингаляций суспензией будесонида из расчёта 0,5-2 мг через компрессорный небулайзер [28] .
Чтобы предотвратить пересушивание гортани, рекомендовано обильное питьё, жевательная резинка без сахара. Парацетамол или ибупрофен помогут облегчить боль и сбить высокую температуру. Полоскания горла, таблетки и спреи для местного применения не облегчают болезненность в гортани и будут полезны лишь при сопутствующем фаринготонзиллите. Необходимо избегать всего, что раздражает гортань: сигаретного дыма, кофеина, алкоголя, сухого жаркого воздуха и др.
Лечение бактериального ларингита требует назначения антибиотикотерапии (как местной — ингаляционной, так и системной). Желательно подбирать лекарства после уточнения возбудителя и определения его чувствительности к препаратам.
Лечение грибкового ларингита. Выбор лекарственного средства зависит от возбудителя и его чувствительности, возможно использование нистатина, кетоконазола, флуконазола, итраконазола, амфотерицина B.
Лечение острого аллергического ларингита с анафилаксией должно оказываться немедленно. Доврачебная помощь больному:
- Необходимо убрать причину (аллерген).
- Уложить больного на спину, приподняв ноги, беременных женщин стоит укладывать на левый бок.
- Вызвать неотложную скорую помощь.
- Оценить функцию дыхательных путей, кровообращения и уровень сознания.
- Ввести адреналин внутримышечно, если это необходимо для контроля симптомов и стабилизации артериального давления.
- По возможности наладить венозный доступ и начать инфузионную терапию с помощью физиологического раствора.
- Антигистаминные препараты являются дополнительной терапией.
Лечение рефлюкс-ларингита включает комплекс мероприятий:
- изменение в питании (исключение кислых и других раздражающих продуктов) и образе жизни (отказ от курения и употребления алкоголя);
- налаживание режима дня и отдыха;
- применение антацидных препаратов (снижают кислотность в верхних отделах пищеварительного тракта);
- применение ИПП (ингибитора протонной помпы) один или два раза в день [26] .
Хирургическое лечение не рекомендовано при неосложнённом течении ларингита. Проведение экстренных хирургических вмешательств необходимо при осложнённых формах и жизнеугрожающих состояниях, например при крайне выраженном стенозе гортани, эпиглоттите и абцессе. Проводят трахеостомию или инструментальную коникотомию [27] .
Прогноз. Профилактика
Острый ларингит без осложнений имеет благоприятный прогноз и проходит в течение 1-2 недель. При осложнённых формах (стенозах, гнойных процессах) необходимо оказание экстренной помощи и проведение хирургического лечения для спасения жизни. В некоторых случаях острый ларингит может перейти в хронический из-за индивидуальных особенностей патофизиологии пациента, сопутствующих заболеваний (например, сахарного диабета) или не проведённого своевременно лечения.
Что такое ангина? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Этиология (причина ангины)
Впервые стрептококк был обнаружен т. Бильротом в 1874 году.
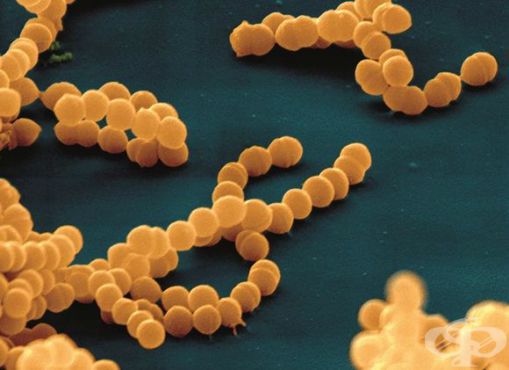
Стрептококки являются неподвижными грамположительными бактериями. Они располагаются парами, цепочками. Их таксономическое деление основано на различиях строения А-липополисахарида (обеспечивает сродство к соединительной ткани).
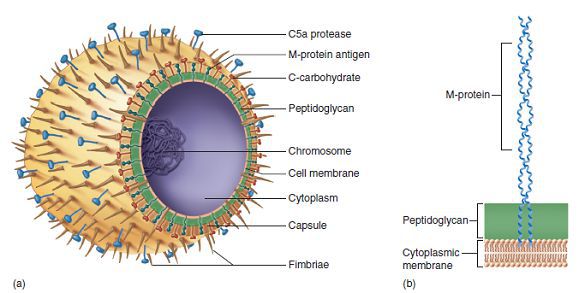
Строение стрептококка:
- Протеины клеточной стенки:
- М — подавляет фагоцитоз, имеет сродство к соединительной ткани сердца;
- Т — фактор типоспецифичности;
- R — нуклеопротеид;
- Протеиназа — вызывает набухание соединительной ткани сердца;
- Стрептокиназа — участвует в переводе плазмина в плазминоген, т. е. вызывает фибринолиз
- Липотейхоевая кислота — обладает сродством к эпителию лимфоидного аппарата глотки, обеспечивает фиксацию стрептококка, т. е. является рецептором;
- Гиалуроновая кислота — входит в состав капсулы, препятствует фагоцитозу возбудителя и расщепляет гликозаминогликаны;
- Стрептолизины:
- S (гемолиз эритроцитов, иммуносупрессия);
- О (кардиотоксичен — воздействует на митохондрии, блокирует тканевое дыхание в сердечной мышце и нарушает проведение сердечных импульсов);
- Эритрогенный экзотоксин — т. н. токсин Дика, вызывающий типичные проявления скарлатины, а в совокупности с другими факторами патогенности поражает капилляры, вызывая точечную сыпь. Первичная инфекция, как правило, протекает по типу скарлатины, а все повторные заражения — по типу ангины, так как к токсину Дика вырабатывается иммунитет. Однако следует помнить, что проявления жизни на Земле весьма обширны и многообразны, и не всегда подчиняются правилам — иногда скарлатина не проявляется, например, при субклинической форме, когда первичное заболевание протекает скрыто, а иммунитет к токсину формируется, или конкретный штамм стрептококка является нетоксигенным, т. е. не вырабатывает токсин, и первая встреча с возбудителем будет типичной ангиной. Также возможна повторная скарлатина, вызванная различными антигенными вариантами стрептококка).
При реакции организма на разные типы стрептококков выделяют однородный иммунитет (стойкий полииммунитет), который защищает от заражения, а также моноиммунитет (обусловленный бактериальными типоспецифичными М-антигенами), который не предохраняет от заболевания другими типами.
Возбудитель чувствителен к высыханию, погибает при нагревании до 60°C за 30 минут, высокочувствителен к антибиотикам пенициллинового и цефалоспоринового рядов. Стрептококки размножаются на кровяном агаре (вызывают гемолиз эритроцитов), могут расти в молочных продуктах, мясном фарше и салатах. [2] [3] [4]
Эпидемиология
Антропоноз. Источник инфекции — больные ангиной, скарлатиной и другими формами стрептококковой инфекции (бета-гемолитический стрептококк группы А) и носители стрептококка.
Механизм передачи: аэрозольный (путь передачи воздушно-капельный), возможен алиментарный (связанный с неполноценным питанием) и контактный пути передачи, особенно у детей раннего возраста.
Восприимчивость к инфекции высокая, сезонность осенне-зимняя. Значительную роль в распространении заболевания имеет повышенная скученность населения. [1] [3] [5]
Факторы риска
Чаще всего ангиной заболевают:
- дети от 5 до 15 лет;
- родители ребёнка школьного возраста;
- взрослые, часто контактирующие с детьми.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ангины
Инкубационный период — до 2-х суток. Начало острое.
- общей инфекционной интоксикации;
- тонзиллита (острый, гнойный);
- углочелюстного лимфаденита.
Повышение температуры, озноб и общая утомляемость
Головные боли и ломота в мышцах
При ангине появляется головная боль (тупая, без чёткой локализации) и выраженная ломота в мышцах и суставах.
Боли в горле
В первые сутки заболевания боли в горле проявляются при глотании, затем переходят в постоянное проявление и могут отдавать в ухо.
Увеличение и болезненность лимфатических узлов
Увеличиваются углочелюстные лимфоузлы, становятся очень болезненными, плотноэластической консистенции, не спаяны между собой и окружающими тканями.
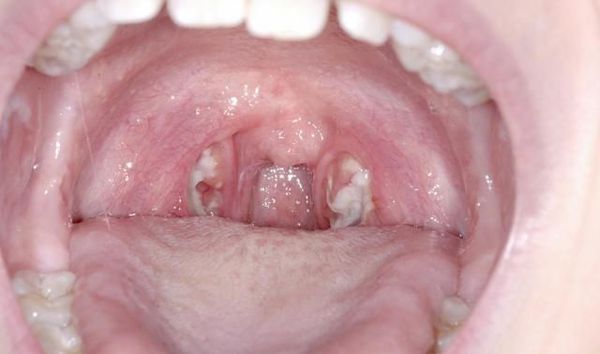
Очень характерными являются данные, получаемые при фарингоскопии:
- открывание рта свободное;
- нёбные дужки, язычок, миндалины и мягкое нёбо в первые дни ярко гиперемированы.
Основные проявления тонзиллитов
С третьего дня в лакунах появляется отделяемое жёлто-белого цвета (гной) — фолликулярно-лакунарный тонзиллит.
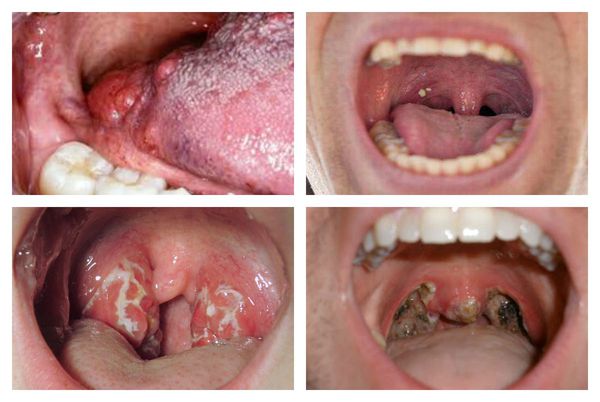
Как выглядит горло при ангине:
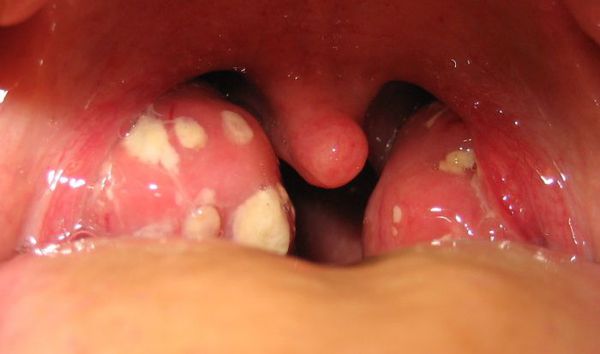
Далее при тяжёлых формах возникает некротический тонзиллит: тёмно-серый цвет миндалин, после отторжения гнойно-некротических масс остаются дефекты ткани.
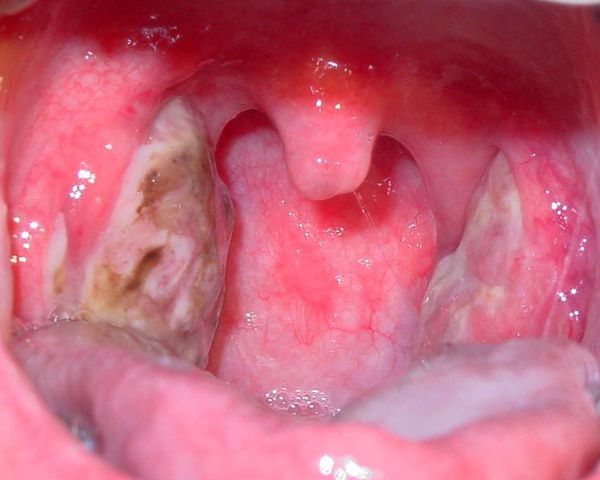
Необходимо помнить, что гнойный налёт при ангине не распространяется за пределы миндалин, легко снимается, не тонет в воде — появление каких-либо других вариантов течения является поводом для сомнения в диагнозе. [2] [3] [5] [6]
Флегмонозный тонзиллит
Флегмонозный тонзиллит — наиболее тяжёлая форма ангины. Характеризуется развитием в ткани миндалин чаще одностороннего гнойного очага без чётких границ. Резко усиливается интоксикация, возникает выраженная болезненность на стороне поражения и отёк, становится сложно открыть рот. Заболевание требует срочного хирургического лечения.
Язвенно-плёнчатая форма тонзиллита
При язвенно-плёнчатой форме ангины возникают изъязвления на поверхности ткани миндалин, сильная болезненность и налёт, который легко снимается шпателем.
Как протекает вирусная и герпесная ангина
"Вирусные ангины" не имеют ничего общего с классической стрептококковой ангиной. Они являются лишь отдельными синдромами при вирусных заболеваниях: аденовирусной, цитомегаловирусной и энтеровирусной (герпангина) инфекции и множестве других. Термин "ангина" применим только к заболеваниям, вызванным бета-гемолитическим стрептококком группы А. Все остальные воспаления ткани миндалины следует называть острым или хроническим тонзиллитом.
По этой причине выделять герпетическую ангину, ангину при дифтерии, гриппе, скарлатине и инфекционном мононуклеозе некорректно.
Как протекает ангина у детей
У детей симптомы ангины более выражены, чем у взрослых. Сильнее интоксикация, ребёнок вялый, отказывается от еды, возможны боли в животе, сильные головные боли, тошнота и рвота.
При каких симптомах ангины стоит бить тревогу
Когда обратиться к врачу:
- при подъёме температуры свыше 37,5 °C;
- сильной и мучительной боли в горле;
- выраженной интоксикации;
- болезненности углочелюстных лимфатических узлов.
Патогенез ангины
Ворота инфекции — лимфоидные образования кольца Пирогова — Лангханса. Происходит проникновение в них стрептококков, воспалительная реакция и дальнейшее распространение возбудителя, его токсинов и продуктов распада бактерий и клеток организма по лимфатическим путям в углочелюстные лимфоузлы (углочелюстной лимфаденит).
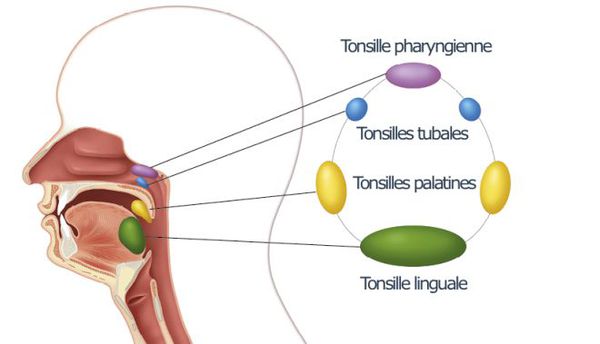
При благоприятном течении этим процесс ограничивается. При барьерной недостаточности стрептококки проникают в околоминдаликовую клетчатку (паратонзиллит, паратонзиллярный абсцесс), вызывают токсическое поражение всего организма. При проходе через слуховую трубу в среднее ухо возбудитель способен вызвать развитие отита и синусита. Достаточно редко при выраженном иммунодефиците развивается сепсис.
В ответ на проникновение бактериальных антигенов в организме больного образуются антитела, которые при взаимодействии с антигенами образуют циркулирующие иммунные комплексы антиген-антитело (АГ-АТ). В норме они разрушаются путём фагоцитоза, комплементом и не вызывают иммунопатологических реакций. Однако бывают ситуации, когда механизмы элиминации не срабатывают.
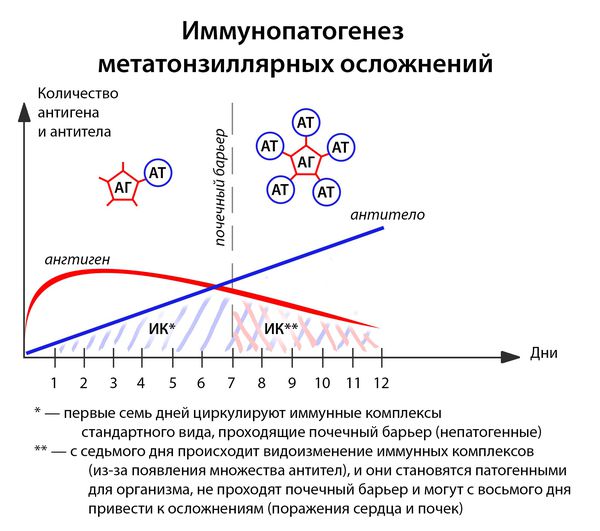
Иммунные комплексы оседают на базальной мембране сосудов (почек) и разрушают её. Далее происходит разрушение подлежащей соединительной ткани. Условиями для этого являются:
- большое количество образующихся иммунных комплексов (при сильном иммунитете, например, у подростков до 17 лет);
- массивная антигенемия (при несвоевременном лечении, высокой вирулентности возбудителя);
- частые повторные заболевания (2 года после перенесенной ангины — это период повышенного риска).
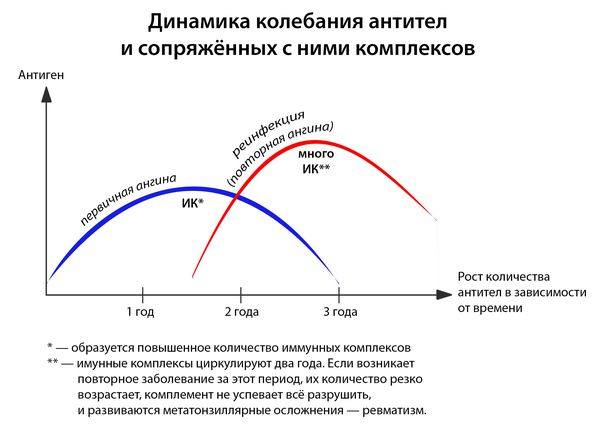
Иммунитет развивается с третьего дня: макрофаги подготавливают антигены, образуется суперантиген, и лишь затем передают его Т- и В-лимфоцитам, вырабатывающим специфические антитела. [1] [3] [4]
Классификация и стадии развития ангины
По степени тяжести ангина бывает:
- лёгкой;
- среднетяжёлой;
- тяжёлой.
По клинической форме:
- первичная — возникшая впервые или не раньше двух лет после ангины, перенесённой ранее);
- повторная — результат реинфицирования людей с повышенной восприимчивостью в течении двух лет от первичной ангины.
По характеру воспаления миндалин:
- катаральная ангина — покраснение и отёк миндалин;
- фолликулярная ангина — фолликулы белого цвета в ткани миндалин;
- лакунарная ангина — гнойное отделяемое из лакун миндалин;
- некротическая ангина — некроз ткани миндалин;
- гнойно-некротическая ангина — некроз и гнойное расплавление ткани миндалин.
- ангина язычной миндалины;
- ангина гортанных валиков;
- ангина нёбных миндалин;
- комбинированная ангина. [3][4]
Осложнения ангины
Осложнения ангины включают пара и метатонзиллярные процессы.
В острый период могут возникнуть:
- паратонзиллит, паратонзиллярный абсцесс (усиление лихорадки, односторонний характер болей, гиперсаливация, болезненность при открывании рта, асимметрия язычка, односторонний отёк, выраженная гиперемия мягкого нёба);
- инфекционно-токсический миокардит (боли в сердце, перебои в его работе, изменение размеров сердца, появление шумов, одышка, повышение ЛДГ на 1-2 нормы); (воспаление придаточных пазух носа);
- медиастенит (воспаление органов средостения — появление боли за грудиной, одышка);
- заглоточный абсцесс (нагноение лимфатических узлов и клетчатки заглоточного пространства — затруднение глотания, одышка, усиление инотоксикации);
- сепсис (полиорганное заражение, циркуляция возбудителя в крови).
В период выздоровления:
Диагностика ангины
Подготовка к посещению врача
При повышении температуры свыше 37,5 °С, сильной и мучительной боли в горле, болезненности углочелюстных лимфатических узлов и выраженной интоксикации нужно как можно скорее посетить терапевта. Специальная подготовка для этого не требуется.
Лабораторная диагностика
К методам лабораторной диагностики относятся:
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ);
- общий анализ мочи (мочевой синдром при осложнениях);
- ЭКГ (выполняется в день поступления и при выписке, могут быть признаки гипоксии, нарушения проводимости);
- бактериальный посев с миндалин (мазок) на бета-гемолитический стрептококк (и дифтерию);
- биохимия крови (АСЛО, РФ, СРБ). [3][4]
Дифференциальная диагностика
Боли в горле и повышение температуры тела являются достаточно частыми симптомами множества заболеваний, поэтому вопросы отличия ангины от других патологий являются основополагающими в практике любого врача:
Как отличить ангину от ОРЗ или фарингита
При остром респираторном заболевании поражается не паренхима миндалин, а в основном слизистая оболочка ротоглотки и других отделов респираторного тракта, отсутствует углочелюстной лимфаденит. При фарингите затрагиваются поверхностные слои гортани (слизистая оболочка).
Лечение ангины
Как долго лечится ангина
Режим и диета. Рекомендации и противопоказания для заболевших
Лечение осуществляется в домашних условиях, тяжёлые и осложнённые формы ангины лечатся в стационаре.
Режим палатный, диета — общий стол, при выраженном болевом синдроме показана механически и химически щадящая пища, обильное питьё.
Народные методы терапии. Лечение ангины народными способами и средствами недоказательной медицины недопустимо — это опасно для жизни и здоровья.
Антибиотики — лекарства для лечения ангины
Несмотря на длительное и широкое применение антибактериальных препаратов первого поколения бета-гемолитический стрептококк остаётся высокочувствителен к пенициллиновой и аминопенициллиновой группе антибиотиков, которые и являются препаратами первого выбора терапии — к концу вторых суток применения антибиотиков возбудитель уже погибает. При невозможности использования препаратов данных групп возможна замена на цефалоспориновый или макролидный ряд антибиотиков.
Уход на дому
При лечении ангины на дому первые три дня показано активное ежедневное наблюдение врача в целях своевременного выявления развития осложнений и исключения дифтерии зева.
В качестве патогенетической и симптоматической терапии широко используется:
- антисептические растворы — орошение ротоглотки и миндалин;
- полоскания горла;
- антигистаминные препараты;
- общеукрепляющие средства для повышения иммунитета;
- дезинтоксикационная парентеральная инфузионная терапия — при выраженном синдроме общей инфекционной интоксикации.
Основа лечения ангины — это высокоэффективная антибактериальная терапия. Поэтому применение трав, снимающих боль в горле, и ингаляций при болезни являются лишь вспомогательными. Противогрибковые препараты и компрессы при патологии не используются.
Выписка больных
Выписка пациентов осуществляется не ранее семи дней нормализации температуры тела при условии нормальных анализов крови, мочи и ЭКГ. [2] [3] [6]
Лечение гнойной ангины
В большинстве случаев ангина — это гнойно-воспалительное заболевание, которое требует скорейшего применения антибиотиков и при необходимости нестероидных противовоспалительных и противоаллергических средств.
Лечение простой и хронической ангины
Ангина — это острое заболевание без хронических форм. Однако есть термин "стрептококковое носительство" — отсутствие болезни как таковой, чаще на фоне хронической ЛОР-патологии. В этом случае проводят санирование очага, применяют антибиотики с учётом чувствительности к ним и аппаратно промывают миндалины.
Стоит ли удалять гланды
При ангине не удаляют миндалины. Хирургическое лечение возможно лишь при флегмонозной форме ангины и при редких случаях тяжёлого течения заболевания. При развитии осложнений, например, паратонзиллярного абсцесса производится вскрытие гнойника под местной анестезией и его санация.
Прогноз. Профилактика
Прогноз обычно благоприятный. У людей с тяжёлым иммунодефицитом повышенный риск развития осложнений в острый период болезни.
Поможет ли профилактика
Методы профилактики ангины не разработаны. Основное значение при возникновении очага заболевания имеют:
- изоляция больного и его лечение;
- обследование и санация контактных лиц (бактерионосителей);
- при частых повторных заболеваниях — бициллинопрофилактика, по показаниям — удаление миндалин (решение принимает ЛОР-врач);
- здоровый образ жизни, закаливание, приём витаминов.[reference:] [4]
Кормление грудью при болезни
Грудное вскармливание при ангине можно продолжить. Однако необходимо соблюдать меры профилактики заражения ребёнка:
- не дышать и не кашлять на него;
- чаще мыть руки;
- пользоваться защитной маской, не забывать постоянно менять её;
- регулярно проветривать помещение.
Также следует принимать индивидуально подобранный антибиотик, разрешённый при грудном вскармливании.
Читайте также:

