Грипп при сахарном диабете что делать
Обновлено: 18.04.2024
Для цитирования: Тарасова А.А., Лукушкина Е.Ф. Вакцинация против гриппа пациентов с сахарным диабетом 1-го типа. РМЖ. 2014;21:1544.
После пандемии гриппа перед здравоохранением всех стран стоит задача более быстрого реагирования на распространение инфекции и проведение ее профилактики путем массовой вакцинации населения [1, 2]. Мировой опыт доказывает, что подавляющее большинство людей восприимчивы к эпидемическим вирусам гриппа и что наиболее эффективным и безопасным способом предотвращения заболевания гриппом и уменьшения его тяжести является вакцинопрофилактика. Вопросам вакцинопрофилактики гриппа у детей придается особое значение, принимая во внимание медицинское, экономическое и социальное значение этой инфекции [3–6].
Уникальная эпидситуация определила необходимость применения как 3-валентных вакцин против гриппа, так и моновалентной вакцины против гриппа А/Калифорния/07/2009 (H1N1) за короткий период времени. Большое значение имело создание в обществе правильного представления о тяжести гриппозной инфекции, вызванной новым вирусом, о необходимости вакцинопрофилактики пациентов с хроническими заболеваниями.
Хорошо известно, что особую опасность грипп представляет для детей с хроническими заболеваниями, в частности с сахарным диабетом (СД) 1-го и 2-го типов. Это связано с ростом заболеваемости этой патологией, тяжестью ее течения и инвалидизирующими последствиями. Исследования последних лет подтверждают повышенную заболеваемость инфекциями верхних дыхательных путей у детей с СД 1-го типа [15]. Присоединение любых острых инфекций утяжеляет течение данного заболевания и способствует раннему развитию осложнений.
В период пандемии пациенты с СД 1-го типа в 3 раза чаще госпитализировались по поводу гриппа в сравнении с пациентами без этого заболевания; в 4 раза чаще требовалось проведение реанимационных мероприятий и в 4 раза чаще отмечались летальные исходы от гриппа [16]. Общее число консультаций детей с СД 1-го типа и число госпитализаций возросло на 13 и 56% соответственно в сравнении с сезоном 2004–2005 гг. Из числа госпитализированных детей с СД 1-го типа в сезон 2009–2010 гг. вирус гриппа был идентифицирован у 21% детей. Проведение интенсивной терапии требовалось у 13% детей с СД 1-го типа. Число новых случаев диабета у детей было в 2 раза больше, чем в предыдущие сезоны [17].
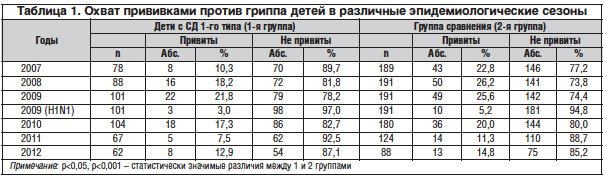
Экономическая эффективность вакцинопрофилактики гриппа во всех группах населения неоспорима [3]. Но наиболее выгодной считается массовая вакцинация против гриппа детей и подростков [3]. Большим достижением Национального календаря прививок России является введение вакцинации против гриппа детей всех возрастов с 6-месячного возраста. Тем не менее пациенты с хроническими заболеваниями, особенно с аутоиммунными, как правило, не прививаются против гриппа. Охват прививками против гриппа у детей с СД 1-го типа в России неизвестен.
Целью исследования: изучение охвата прививками против гриппа у детей с СД 1-го типа школьного возраста в различные эпидсезоны.
Результаты и их обсуждение
Несмотря на то, что вакцинация против гриппа в качестве обязательной вошла в Национальный календарь прививок с 2006 г. для учащихся с 1 по 4 класс, а с 2007 г. – с 1 по 9 класс, дети школьного возраста и раньше традиционно прививались в рамках календаря по эпидпоказаниям. Однако в 2007 г., который ознаменовал начало предпандемического периода, охват противогриппозными прививками детей с СД 1-го типа составил всего 10,3% и был значимо ниже показателей группы сравнения (22,8%; р=0,028) (табл. 1). Возраст вакцинированных варьировал от 7 до 11 лет.
С 2008 г. в соответствии с Национальным календарем прививками против гриппа должны были быть охвачены все дети школьного возраста с 1 по 11 класс. Но в 2008 г. процент привитых детей с СД 1-го типа и в группе сравнения повысился незначительно: соответственно 18,2 и 26,2% (р=0,19).
В пандемический сезон доля привитых школьников с СД 1-го типа против сезонного гриппа достигла 21,8%, что в 2,7 раза превышало показатели 2007 г. (р=0,06) и практически не отличалось от группы сравнения (25,6%). В обеих группах процент вакцинированных против высокопатогенного гриппа по данным прививочной документации был крайне низким и составил у детей с СД 1-го типа всего 3% и 5,2% у детей группы сравнения. Из 3 детей с СД, привитых моновалентной вакциной, 2 были привиты в этом сезоне дважды, а 1 ребенок получил прививку только против гриппа H1N1. Из группы детей сравнения 7 человек были привиты и 3-валентной, и моновалентной вакцинами, 3 детей – только против гриппа H1N1.
В первый сезон постпандемического периода (2010 г.) дети с СД 1-го типа продолжали прививаться на уровне 2008 г. – в 17,3% случаев. В 2011 г. охват противогриппозными вакцинами снизился до 7,5%, что было значительно меньше, чем в пандемический год (р=0,024). А в 2012 г. привитость против гриппа детей с СД 1-го типа составила 12,9%, что было на уровне показателей 2007 г.
Была сделана попытка выяснения факторов, которые могли бы повлиять на охват прививками в пандемическом 2009 г. Оказалось, что гендерные различия не оказывали влияния на решение вопроса о прививках в обеих изучаемых группах. Как пациенты с диабетом, так и дети в группе сравнения, проживающие в сельской местности, значимо чаще получили прививки против гриппа, чем проживающие в городах области и областном центре. Так, сельские дети с СД 1-го типа вакцинированы в 36,1% случаев, городские – в 10,3% (р=0,035), жители областного центра – в 16,7% (p <0,05). В группе сравнения различия были еще более выраженными: сельские дети прививались в 35,5%, городские – в 11,5% (р=0,003), жители областного центра – в 23,5% (p<0,05). В другие эпидемические сезоны у детей с диабетом таких различий не было выявлено.
Как ни парадоксально, но наличие осложнений СД 1–го типа, по-видимому, явилось ведущим фактором мотивации, значительно повышающим охват прививками против гриппа. Так, в 2009 г. среди 60 пациентов, имевших от 1 до 4 различных осложнений диабета, 19 (31,7%) были привиты против гриппа, в то время как в группе детей, у которых не было выявлено осложнений диабета (41 человек), привились только 3 ребенка (7,3%; р=0,008). Оказалось, что уже в 2008 г. наметилась такая тенденция: 14 детей из 54 с осложнениями СД 1–го типа были привиты против гриппа (25,9%), в то время как только 2 из 34 пациентов без осложнений диабета получили прививки (5,9%; р=0,002). В 2007 г. статистически значимых различий выявить не удалось (р=0,1). В 2010 г. в числе привитых превалировали пациенты с СД 1-го типа, имеющие осложнения диабета (88,9%), тогда как среди непривитых – 53,5% (р=0,012). В 2011 и в 2012 гг. сохранялась та же тенденция (р=0,06 и р=0,054).
С 2009 г. СД манифестировал у 31 (24,8%) ребенка, средний возраст пациентов составил 12,9±0,5 года. По данным прививочной документации хотя бы однократно прививки против гриппа получили всего 7 (22,6%) детей с СД, 6 (85,7%) человек из которых имели осложнения диабета, в то время как в группе непривитых только у 6 пациентов были диагностированы осложнения СД 1-го типа (р=0,007).
Изучение прививочного анамнеза у 28 пациентов с СД 1-го типа, заболевших до 2007 г. и имевших прививочные карты до 2013 г., показало, что 20 (71,4%) человек ни разу не были привиты против гриппа. Количество осложнений СД у них не превышало 2-х (полинейропатия в сочетании с нефропатией или стеатогепатозом). В то же время в числе 8 детей, привитых в течение изучаемых 6 лет от 1 до 5 раз против гриппа, все имели по 2 диабетических осложнения в тех же сочетаниях (р=0,029).
Заключение
Таким образом, дети с СД 1-го типа имеют низкий охват прививками против гриппа в различные эпидемиологические сезоны, несмотря на внесенные изменения в Национальный календарь прививок. Целью всех программ иммунизации, осуществляемых в последние десятилетия под эгидой ВОЗ, является в первую очередь вакцинация пациентов с хроническими заболеваниями. Требуется усиление контроля над вакцинированием против гриппа детей с СД 1-го типа, которые в силу низкого охвата прививками остаются группой высокого риска по заболеваемости гриппом. Для этого следует координировать усилия как школьных врачей, так и участковых педиатров для улучшения защиты против гриппа этой наиболее уязвимой группы больных. Особое внимание следует уделить, на наш взгляд, усилению роли врача-эндокринолога в проведении вакцинации против гриппа пациентов с СД 1-го типа.
Наибольшую угрозу с наибольшим количеством осложнений, вплоть до возникновения критических дисфункций и летального исхода, ОРВИ и грипп представляют для пациентов с диабетом и сердечно-сосудистой патологией.
Простудным заболеваниям, самой распространенной группе инфекционных патологий, подвержены люди любых возрастов и социальных групп. Наибольшую угрозу, однако, ОРВИ и грипп представляют для пациентов с нарушениями функционирования сердечно-сосудистой и эндокринной систем. Именно у них, согласно медицинской статистике, наблюдается наибольшее количество осложнений, вплоть до возникновения критических дисфункций и летального исхода.
Сахарный диабет и сердечно-сосудистая недостаточность являются заболеваниями системными, они негативно влияют на состояние всех органов, в значительной мере снижают сопротивляемость организма к любой инфекции. Из-за слабой реактивности иммунной системы респираторная инфекция часто протекает длительно, возникают осложнения: синуситы, бронхиты, пневмония. Высокая активность инфекционного процесса в свою очередь приводит к еще большей декомпенсации основного заболевания, замыкая порочный круг.
Сахарный диабет нередко наблюдается совместно с гипертонической болезнью и атеросклерозом в составе метаболического синдрома. Такие пациенты при простуде требуют особенно внимательного наблюдения, как со стороны терапевта, так и со стороны кардиолога и эндокринолога.
ОРВИ при сахарном диабете
При инфекционном процессе запускается каскад биохимических реакций, способствующих, в том числе, активному синтезу кортикостероидов, обладающих контринсулярным действием: гормон блокирует работу инсулина на клеточном уровне и тормозит его образование в поджелудочной железе. Суммарное действие кортикостероидов и других биологически активных веществ существенно превосходит эффект инсулина в привычной пациенту дозировке.
При отсутствии должного контроля уровня гликемии, который при ОРВИ желательно проводить каждые 2-3 часа, значительно повышается риск кетоацидоза или гиперосмолярной комы. Нередки случаи, когда ухудшение состояния пациента принимается за явления вирусной интоксикации и непосредственная угроза для жизни диагностируется поздно.
ОРВИ при ИБС
Западные публикации свидетельствуют, что РНК вирусов гриппа обнаруживаются в атеросклеротических бляшках 2 . Таким образом вирусный агент, вероятно, сохраняется в организме, вызывая персистирующую инфекцию и, одновременно, прогрессивный рост бляшки за счет активации аутоиммунных механизмов 3 4 .
Во время простуды в крови существенно повышается концентрация С-реактивного белка, общего холестерина, триглицеридов, молекул адгезии к эндотелию. Моноциты, инфицированные вирусом гриппа, обладают прокоагулянтными свойствами, а некоторые цитокины (интерлейкины 6, 8) могут инициировать за счет локального воспаления разрыв атеросклеротической бляшки 5 .Таким образом, при ОРВИ имеется большой риск нестабильности бляшки, ее роста и/или отрыва с окклюзией коронарной артерии.
Проблема терапии ОРВИ и гриппа у коморбидных больных
ОРВИ и грипп осложняют течение сердечно-сосудистой патологии и сахарного диабета и резко повышают вероятность декомпенсации заболевания. Именно поэтому поиск препаратов для защиты таких пациентов, максимально быстрого и безопасного лечения ОРВИ, является очень насущным вопросом.
Большинство существующих противовирусных препаратов работает только против вируса гриппа, что затрудняет их назначение. Сами препараты довольно агрессивные, имеют длинный список противопоказаний и побочных эффектов. Так, их назначения следует избегать при нарушениях со стороны почек и печени, которые нередко сопровождают ИБС и диабет.
Необходимо также учитывать проблему лекарственного взаимодействия: противовирусные и симптоматические препараты нередко плохо сочетаются со средствами постоянной терапии основных заболеваний.
Противовирусное действие интерферона и препараты его эндогенного синтеза
В последнее время средствами выбора при коморбидной патологии все чаще называют препараты интерферона и стимуляторы его эндогенного синтеза. Противовирусная активность интерферона всесторонне изучена и доказана. Она базируется на препятствовании проникновению вирусного агента в клетку, активации синтеза специфических веществ, нарушающих вирусную репликацию и на ускоренном лизисе инфицированных клеток 6 .
Релиз-активные препараты Эргоферон и Анаферон способствуют повышению продукции эндогенных интерферонов при контакте организма с вирусной инфекцией, а также улучшают связывание молекулы интерферона со своим рецептором, обеспечивая нормальное протекание противовирусного иммунного ответа. Данные препараты обладают рядом преимуществ:
• Они почти не имеют противопоказаний.
• Имеют благоприятный профиль безопасности, а риск атопических реакций гораздо ниже, чем при приеме натурального интерферона
• Их можно легко принимать с препаратами других фармакологических групп
• Благодаря сочетанию нескольких механизмов действия, назначение Эргоферона или Анаферона позволит максимально снизить дозу симптоматических средств и, соответственно, нагрузку на печень.
• Эндогенный синтез интерферона коррелирует с содержанием в организме вируса, благодаря чему отсутствует риск гиперстимуляции системы интерферона.
Как работают релиз-активные препараты
Эффективность Анаферона и Эргоферона обусловлена содержанием аффинно очищенных антител в релиз-активной форме. Недавние исследования убедительно показали, что антитела в релиз-активной форме (РА АТ) к ИФН-у модифицируют пространственную структуру ИФН, вызывая конформационные изменения именно в тех участках молекулы, которые ответственны за связывание интерферона-y с его рецептором. Данные препараты реализуют свои терапевтические эффекты за счет влияния на молекулы регуляторы и медиаторы, участвующие в формировании противовирусного иммунного ответа и развитии инфекционного воспаления.
По мере элиминации вирусных частиц, синтез эндогенного интерферона постепенно снижается до нормальных значений, а в случае обострения – снова активизируется. Такая гибкость действия препаратов на основе РА АТ помогает избежать гиперстимуляции и гипореактивности системы интерферона.
Наряду с противовирусным, иммуномодулирующим и противовоспалительным действием, Эргоферон также оказывает антигистаминный эффект за счет содержания РА АТ к CD-4 и гистамину 7 .
Клинические доказательства эффективности Эргоферона
Доказательная база представлена рандомизированными клиническими исследованиями, в том числе с участием пациентов с нарушениями работы эндокринной и сердечно-сосудистой систем.
В 2016 году Яковлевой Е. Е. была проведена работа по изучению применения Эргоферона при ОРВИ у пациентов с внелегочной патологией. Пациенты из группы, принимавшей Эргоферон, продемонстрировали высокие темпы выздоровления и положительную динамику в оценке показателей физиологической адаптации по опроснику Л. Х. Гаркави 8 .
В исследовании Шаповаловой Ю. С. Эргоферон назначался при простуде пациентам кардиологического профиля, госпитализированным по поводу нестабильной стенокардии, острого инфаркта миокарда, хронической сердечной недостаточности. В 60% случаев Эргоферон назначался в виде монотерапии, в 40% - с другими противовирусными препаратами. Симптомы ОРВИ полностью купировались на 5-10 день приема препарата. У пациентов не отмечалось нежелательных реакций или ухудшения показателей по основному заболеванию 9 .
Препараты на основе антител к ИФН-у в релиз-активной форме соответствуют всем критериям безопасности при назначении пациентам с сердечно-сосудистой патологией и сахарным диабетом. Клинические исследования показывают отличную переносимость препаратов, их высокую противовирусную активность. Восстановление нормального иммунного ответа организма при ОРВИ позволит свести к минимуму риск опасных осложнений хронических заболеваний.
1) Жукова Ю.В, Масычева В.И, Никитин Ю. П. Влияние острых респираторных вирусных инфекций на течение ишемической болезни сердца. Сибирскийнаучныймедицинскийжурнал. 2008.
3) Плесков В.М., Банников А.И., Гуревич В.С., ПлесковаЮ.В. Вирусыгриппаиатеpосклеpоз: pольатеpосклеpотическихбляшеквподдеpжаниипеpсистентнойфоpмыгpиппознойинфекции // Вестн. РАМН. 2003(4) 4. 10-13 c.
4) Gurevich V.S., Pleskov V.M., Levaya M.V. Autoimmune nature of influenza atherogenicity // Ann. NY Acad. Sci. 2005. 1050(2): 410-416 p.
5) Bouwman J.J., Visseren F.L., Bosch M.C. et al. Procoagulant and inflammatory response of virus-infected monocytes//Eur. J. Clin. Invest. 2002. 32(10):759-766p.
8) Яковлева Е.В. Эргоферон: возможность оптимального комплексного подхода в лечении ОРВИ у взрослых. Рецепт. 2016;2:196-206.

Сахарный диабет - проблема мирового масштаба, важность которой с каждым годом приобретает все более угрожающие размеры, несмотря на то, что этому вопросу уделяется все более пристальное внимание.
Число заболевших стремительно увеличивается. Так, с 1980 года общее число больных сахарным диабетом в мире увеличилось в 5 раз, по данным от 2018 года этим заболеванием страдает 422 миллиона человек, что составляет почти 10 процентов от всех жителей Земли.
Сегодня у каждого из нас есть родственник, или знакомый, страдающий сахарным диабетом.
Основная причина роста числа заболевших – изменение образа жизни населения (гиподинамия, нерациональное питание, курение и злоупотребление алкоголем), начавшееся с середины прошлого века, и продолжающееся по сей день. При сохранении текущего положения дел предполагается, что к 2030 году число заболевших удвоится и составит уже 20 % от всего населения земли.
Сахарный диабет- заболевание коварное, инвалидизирующее, опасное своими осложнениями, которые, возникая при отсутствии своевременной диагностики, должного лечения и изменений в образе жизни, вносят значительный вклад в статистику смертности населения. Осложнения сахарного диабета седьмая по распространенности причина смертности.
Важно, что сахарный диабет, прежде всего II типа, возможно предотвратить и практически исключить развитие осложнений при полном понимании причин формирования этого заболевания, и, вытекающих из них мер профилактики.
Что такое сахарный диабет?
Сахарный диабет - это хроническое эндокринное заболевание, сопровождающееся повышенным уровнем глюкозы в крови вследствие абсолютного или относительного дефицита гормона поджелудочной железы инсулина, и/или вследствие уменьшения чувствительности к нему клеток - мишеней организма.
Глюкоза- основной источник энергии в организме человека. Мы получаем глюкозу, употребляя пищу, содержащую углеводы, или из собственной печени, где глюкоза запасается в виде гликогена. Чтобы реализовать свою энергетическую функцию, глюкоза должна поступить из кровеносного русла в клетки мышечной, жировой, печёночной тканей.

При сахарном диабете инсулин или отсутствует (диабет I типа, или инсулинозависимый диабет), или инсулин есть, но его меньше, чем необходимо, и клетки организма недостаточно чувствительны к нему (диабет II типа, или инсулиннезависимый диабет).
85-90% больных диабетом страдают сахарным диабетом II типа, Сахарный диабет I типа встречается значительно реже.
СД I типа чаще дебютирует в детстве или юности, реже- развивается в зрелом возрасте, как исход CД II типа. Бета-клетки поджелудочной железы теряют способность вырабатывать инсулин. В отсутствии инсулина клетки организма теряют способность усваивать глюкозу, развивается энергетическое голодание. Клетки поджелудочной железы атакует иммунная система (аутоиммунная агрессия), в результате чего происходит их гибель. Процесс этот протекает длительно и часто бессимптомно.
Массовая гибель эндокринных клеток поджелудочной железы может быть вызвана также вирусными инфекциями или онкологическими процессами, панкреатитом, токсическими поражениями и стрессовыми состояниями. Если погибает 80-95% бета-клеток, возникает абсолютный дефицит инсулина, развиваются тяжёлые метаболические нарушения, в данной ситуации становится жизненно необходимо получать инсулин извне (в виде инъекционных препаратов).
Факторы риска развития сахарного диабета
Возраст старше 45 лет
Ожирение (при наличии ожирения I степени риск развития сахарного диабета увеличивается в 2 раза, при II степени – в 5 раз, при III степени – более чем в 10 раз)
Высокий уровень холестерина
Наследственная предрасположенность (при наличии сахарного диабета у родителей или ближайших родственников риск развития заболевания возрастает в 2-6 раз).
Симптомы сахарного диабета:

Полиурия (выделение более 2 литров мочи в сутки)
Полидипсия (чувство жажды, употребление более 3 литров воды в сутки)
Полифагия (повышенный аппетит)
Зуд кожи и слизистых оболочек
Сонливость, быстрая утомляемость
Долгое заживление ран
Рецидивирующие грибковые заболевания кожи
Быстрое снижение массы тела на фоне привычного питания (СД I типа)
Моча приобретает слабый запах ацетона (СД I типа)
Ожирение (СД II типа)
В чём опасность высокого уровня глюкозы крови? Дело в том, что глюкоза, не поступив в клетки мышечной, жировой и печёночной ткани, продолжая циркулировать в кровеносном русле проникает в избытке в органы и ткани, доступ в которые возможен без участия инсулина, а это сосуды глаз и почек, нервная ткань, стенки крупных сосудов, и, реализует здесь своё повреждающее действие.
В результате развиваются осложнения сахарного диабета: ретинопатии (поражения сетчатки глаза при нарушенной микроциркуляции), ведущие к снижению зрения и слепоте (при повреждении сосудов глаз), нефропатии (при повреждении почек), нейропатии (при повреждении нервной ткани), атеросклероз (при повреждении внутренней оболочки кровеносных сосудов).
Именно осложнения диабета ведут к инвалидизации, снижению качества и продолжительности жизни.
Осложнения сахарного диабета
Осложнения развиваются постепенно, очень часто - незаметно для больного, на протяжении 10-20 лет, при сохранении высокого уровня глюкозы в крови. В итоге развиваются следующие заболевания:
Сердечно-сосудистые заболевания (атеросклероз сосудов, ишемическая болезнь сердца, инфаркт миокарда)
Атеросклероз периферических артерий, в том числе артерий нижних конечностей
Микроангиопатия (поражение мельчайших сосудов)
Диабетическая ретинопатия (снижение зрения в результате поражения сетчатки глаза в виде микро аневризм, точечных и пятнистых кровоизлияний, отёков, образования новых сосудов)
Диабетическая нейропатия (нарушение нервной проводимости, ведущее к снижению чувствительности, сухость и шелушение кожных покровов, боли и судороги в конечностях)
Диабетическая нефропатия (выделение с мочой белка, нарушение функций почек)
Инфекционные осложнения (частые гнойничковые поражения кожи, грибки ногтей)
Комы (диабетическая, гиперосмолярная, гипогликемическая)
Диабетический кетоацидоз (тяжёлое состояние, приводящее к потере сознания и нарушению жизненно-важных функций организма, развивающееся вследствие накопления в крови продуктов промежуточного метаболизма жиров)
Сахарный диабет – не болезнь, а образ жизни.
На сегодняшний день вылечить сахарный диабет, устранив причину развития заболевания, практически невозможно. Но у нас есть все возможности для полноценного контроля над ним. Научиться контролировать свой диабет, держать уровень глюкозы крови на оптимальных значениях и есть основная цель лечения.
Конечно, это требует от человека с диабетом высокой осознанности и мотивации. Свою болезнь надо хорошо знать и чётко понимать необходимость изменения образа жизни для снижения рисков развития осложнений. Поддержание нормального уровня глюкозы в крови, т.е. такого, с каким живут люди без сахарного диабета, снижает риск развития и прогрессирования осложнений.
Профилактика развития сахарного диабета.
СД I типа на современном этапе развития медицины предотвратить невозможно.
Однако предотвратить развитие СД II типа реально. Причина диабета II типа — не генетика, а вредные привычки, ведущие к развитию инсулинорезистентности. Переход на здоровый образ жизни даёт 100% защиту от этого заболевания.
Методы профилактики
Здоровое питание (низкоуглеводная диета)
Ежемесячный контроль уровня глюкозы крови (более 6,1 ммоль/л натощак- повод обратиться к врачу)
Отказ от курения
Изменение образа жизни, формирование привычки к здоровому образу жизни- гарантированно предотвращает развитие сахарного диабета II типа.
Еще задолго до эпидемии нового вируса эндокринологи рассказывали (по крайней мере, должны были рассказывать) людям с диабетом о мерах профилактики сезонных инфекций, а также о правилах поведения в том случае, если предотвратить заражение не удалось. Одно из занятий в школе для пациентов с диабетом посвящено именно этому вопросу. А рекомендуемые уже десятилетиями меры профилактики теперь актуальны для всех.
Понятно, в связи с чем мне захотелось поднять эту тему. Новый вирус, против которого у нас пока нет ни иммунитета, ни вакцины, ни эффективного лечения, особенно опасен для групп риска. Люди пожилого возраста, пациенты с диабетом, сердечно-сосудистыми заболеваниями, хроническими заболеваниями легких, пациенты с иммунодефицитом, в т.ч. принимающие иммуносупрессоры и глюкокортикоиды, имеют больше шансов попасть в больницу с тяжелыми осложнениями любой вирусной инфекции, и особенно COVID19.
Почему люди с диабетом в группе риска?
Есть две причины:
- Часто мойте руки, особенно перед едой, после посещения туалета, во время и после посещения мест массового скопления людей (аэропорты, вокзалы, торговые центры, магазины, театры, концерты, любые массовые гуляния и мероприятия, занятия в учебных заведениях, посещение лечебных учреждений). Носите с собой антисептики для рук (нужны спиртосодержащие), или хотя бы влажные салфетки на тот случай, если вам негде вымыть руки.
- Мойте руки тщательно. Недостаточно просто сполоснуть их под струей воды. Споласкиваете, закрываете кран. Намыливаете руки (со всех сторон и между пальцами) в течение 20 секунд. Затем смываете под струей теплой воды и закрываете кран (лучше локтем или салфеткой). Длинные ногти и кольца мешают поддерживать чистоту рук.
- В опасные времена (сезонные инфекции зима-ранняя весна, опасная ситуация по какой-то конкретной инфекции – вот как сейчас) старайтесь вообще не ходить в места массового скопления людей, особенно в закрытые помещения. А уж если пришлось, то следите за своими руками (они не должны касаться лица). После посещения таких мест хорошо бы помыть не только руки, но и лицо.
- Протирайте раствором антисептиков те предметы и поверхности, за которые вы беретесь грязными руками. Дверные ручки, мобильные телефоны, пульты управления, ключи… Проветривайте помещение, в котором вы находитесь, и не забывайте про влажную уборку.
- Старайтесь держаться на расстоянии пары метров от человека с признакими ОРЗ. Во время сезонных инфекций или эпидемий избегайте рукопожатий, объятий и поцелуев при встрече.
- Поговорите со своим врачом о плане профилактических прививок и соблюдайте его. Для пациентов с диабетом особенно важны вакцинация против сезонного гриппа и пневмококковой инфекции.
- Старайтесь придерживаться здорового питания (есть больше овощей, фруктов, цельнозерновых и бобовых продуктов, орехов , рыбы, пить достаточное количество жидкости) и не забывать про физические нагрузки. Конечно же, вы должны знать, как с помощью еды и физических нагрузок безопасно поддерживать целевые уровни глюкозы в крови, а не просто есть много фруктов и бегать трусцой.
- Обсудите со своим врачом действия в случае слишком низкого или слишком высокого уровня сахара, а также в случае развития какой-то болезни и/или невозможности питаться как обычно.
Про общие правила действия в случае острого заболевания – в следующем посте.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Диабет и грипп - как себя правильно вести? Если у вас диабет, очень важно избегать заражения гриппом. Грипп - это вирусная инфекция верхних дыхательных путей, которая добирается до мышечных тканей и всех органов, отравляя их вредными токсинами. Хотя у каждого есть шанс заболеть гриппом, людям с диабетом труднее бороться с вирусами, которые вызывают его. Грипп и другие вирусные инфекции добавляют стресса организму, потому что могут увеличить уровень сахара в крови и вероятность серьезных осложнений.

[1], [2], [3], [4], [5], [6]
Что нужно знать о симптомах гриппа?
Симптомы гриппа после инкубационного периода продолжительностью в 2-7 суток обычно проявляются внезапно. Они могут включать следующее:
- Высокая температура
- Тяжелые боли в суставах, мышцах и вокруг глаз
- Общая слабость и красные, слезящиеся глаза
- Головная боль и водянистые выделения из носа
Как часто нужно проверять уровень сахара в крови, если у человека грипп?
По данным Американской диабетической ассоциации, если вы заболели гриппом, важно проверять и перепроверять уровень сахара в крови. Если человек болен и чувствует себя ужасно, он может быть не в курсе уровня сахара в крови – он может быть слишком высоким или слишком низким.
ВОЗ рекомендует проверять уровень сахара в крови, по крайней мере, каждые три-четыре часа и немедленно сообщить врачу о каких-либо изменениях. При гриппе вам может понадобиться больше инсулина, если уровень сахара в крови слишком высок.
Кроме того, проверьте свой уровень кетоновых тел, если больны гриппом. Если уровень кетонов становится слишком высоким, человек может впасть в кому. При высоком уровне кетоновых тел человеку нужна немедленная медицинская помощь. Врач сможет объяснить, что нужно сделать, чтобы предотвратить серьезные осложнения при гриппе.
Какие препараты можно принимать от гриппа, если у человека диабет?
Люди с диабетом должны обязательно обратиться к врачу для назначения лекарства, чтобы облегчить симптомы гриппа. Но перед этим убедитесь, что вы внимательно прочитали этикетку препарата. Кроме того, избегайте продуктов с ингредиентами, которые содержат большое количество сахаров. Жидкие сиропы, например, часто содержат сахар.
Вам следует держаться подальше от традиционных лекарств от кашля. Препараты, которые используются для лечения симптомов гриппа, как правило, производятся с высоким содержанием сахара. Обратите внимание на надпись "без сахара" при покупке лекарств от гриппа.
Что можно есть при диабете и гриппе?
При гриппе вы можете чувствовать себя действительно плохо, к тому же, очень часто при гриппе бывает обезвоживание. Нужно пить побольше жидкости, но обязательно следить за уровнем сахара в ней. С помощью еды вы сможете регулярно самостоятельно управлять уровнем сахара в крови.
В идеале, при гриппе нужно выбрать оптимальные продукты из своего регулярного рациона. Употребляйте около 15 граммов углеводов каждый час, когда вы заболели. Можно также есть тосты, 3/4 стакана замороженного йогурта или 1 чашку супа.
Что делать, если у больного диабетом грипп?
Если у вас есть гриппоподобные симптомы, немедленно обратитесь к врачу. При гриппе врач может назначить противовирусные препараты, которые могут сделать симптомы гриппа менее тяжелыми и дать возможность чувствовать себя лучше.
В дополнение к рекомендациям по лечению гриппа, человеку, больному диабетом, необходимо:
- Продолжать принимать таблетки от диабета или инсулин
- Пить много жидкости, чтобы избежать обезвоживания
- Стараться есть как обычно
- Взвешиваться каждый день. Потеря веса – признак пониженного уровня глюкозы в крови
Диабет и грипп – очень неприятное соседство, поэтому старайтесь избегать хотя бы второго. А если не получается, сразу же обратитесь к лечащему врачу.
Как избежать обезвоживания при гриппе и диабете?
Некоторые люди, которые больны диабетом, страдают также от тошноты, рвоты и диареи из-за гриппа. Вот почему так важно выпивать достаточно жидкости, чтобы избежать обезвоживания из-за гриппа.
При гриппе и сахарном диабете желательно выпивать одну чашку жидкости каждый час. Желательно пить ее без сахара, из напитков рекомендуются чай, вода, настои и отвары с имбирем, если ваш уровень сахара в крови очень высок.
Если уровень сахара в крови слишком низкий, вы можете выпить жидкость с 15 граммами углеводов, например, 1/4 стакана виноградного сока или 1 стакан яблочного сока.
Как предотвратить заболевание гриппом при сахарном диабете?
Если у вас диабет, вы подвержены повышенному риску осложнений после гриппа. Это жизненно важно - получить прививку от гриппа или носовую вакцину раз в год. Правда, вакцина против гриппа не обеспечивает 100% защиту от гриппа, зато защищает от его осложнений и делает заболевание более легким и менее длительным. Вакцины против гриппа лучше получать в сентябре – до начала сезона гриппа, который начнется примерно в декабре-январе.
Попросите членов семьи, коллег и близких друзей, чтобы они тоже привились против гриппа. Исследования показывают, что у человека, больного диабетом, меньше шансов заразиться гриппом, если окружающие не заражены его вирусом.
В дополнение вакцинации против гриппа всегда держите руки чистыми. Частое и тщательное мытье рук необходимо, чтобы ликвидировать патогенные (болезнетворные) микробы с рук, чтобы они не попали в организм через рот, нос или глаза.
Читайте также:

