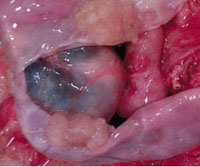
Грубососочковая серозная папиллома яичника
Обновлено: 17.04.2024
Опухоли яичников - причины появления, особенности
Несмотря на то что до установления точного диагноза каждое новообразование яичников следует рассматривать как потенциально малигнизированное, среди всех опухолей этой локализации только 20 % злокачественные. Данные анамнеза и физикального исследования редко позволяют различить доброкачественные и злокачественные опухоли.
В большинстве случаев диагноз устанавливают после макро- и микроскопического исследования удаленного новообразования. Ткань яичника происходит из нескольких источников: целомического эпителия, половых клеток и мезенхимы. По внешнему виду опухоли яичников делят на солидные и кистозные.
Самые распространенные доброкачественные кистозные опухоли — серозные и муцинозные цистаденомы, а также кистозные тератомы (дермоидные кисты). Доброкачественные цистаденомы — овоидные однокамерные тонкостенные образования диаметром 5—20 см, заполненные желтоватым жидким или вязким содержимым. Размер доброкачественных кистозных тератом обычно не более 10 см, после разреза внутри обнаруживают жировую ткань, зубы или волосы.
К злокачественным кистозным опухолям относят серозную и муцинозную цистаденокарциному. На томограмме от доброкачественных опухолей их отличает только наличие четких солидных участков. Наружные и внутренние сосочковые разрастания и участки некроза — признаки злокачественности. При отсутствии явных опухолевых имплантатов в пределах брюшной полости точный диагноз помогает установить гистологическое исследование операционного материала.
Источником доброкачественных солидных опухолей яичников (фибромы, текомы или опухоли Бреннера), как правило, служит соединительная ткань. Их размер может быть разным — от маленьких узелков на поверхности яичника до крупных образований массой несколько килограммов. При физикальном исследовании они определяются как плотные, слегка неровные и подвижные образования. Эти опухоли часто возникают в постменопаузе.

Синдром Мейгса — сочетание доброкачественной фибромы яичника с асцитом и гидротораксом — встречается редко.
Злокачественные солидные опухоли яичников чаще всего представлены первичными и метастатическими аденокарциномами. Плотные опухолевидные образования, выявляемые при гинекологическом исследовании, часто оказываются недифференцированными аденокарциномами. Прогноз для жизни плохой. Необходимо помнить, что воспалительные инфильтраты (при хронических воспалительных заболеваниях органов таза) могут быть весьма плотными. Некоторые солидные опухоли яичников, секретирующие эстрогены и андрогены (андробластома, гинандробластома и опухоль из гилусных клеток), доброкачественные или низкой степени злокачественности.
При отсутствии разрыва или перекрута большинство опухолей яичников протекает бессимптомно. Обширная диссеминация рака яичников (РЯ) по брюшине часто никак не проявляется вплоть до увеличения живота вследствие асцита. С другой стороны, любое увеличение придатков матки может вызвать нарушение менструального цикла и чувство давления в тазу из-за деформации мочевого пузыря и прямой кишки.
Истинные доброкачественные опухоли яичников, например серозные и муцинозные цистаденомы и доброкачественные кистозные тератомы, не исчезают спонтанно. Вопрос о том, могут ли доброкачественные опухоли быть предшественниками злокачественных, пока остается без ответа. Получены данные о возникновении интраэпителиальной неоплазии в доброкачественных серозных цистаденомах.
Кроме того, некоторые авторы описали переходные изменения нормального эпителия в интраэпителиальную неоплазию на начальных этапах инвазивного рака яичников (РЯ), а затем — в инвазивный рак. Из этого следует, что если инвазивный рак возникает из доброкачественных эпителиальных аденом, то хирургическое удаление этих образований должно привести к снижению заболеваемости РЯ. Однако, по данным последних 20 лет, этого не произошло.
Эндометриоз — заболевание, при котором железы и стромальные элементы, присущие нормальному эндометрию, обнаруживают за пределами их нормальной локализации. Самые распространенные места очагов эндометриоза — яичники, поддерживающие связки матки, брюшина прямокишечно-маточного углубления и мочевой пузырь.
Боль в области таза — самый распространенный симптом. Физическая активность и половой акт обычно усиливают дискомфорт, но корреляция между распространенностью эндометриоза и клинической симптоматикой отсутствует. В некоторых случаях небольшие очаги на брюшине бывают причиной боли, вызывающей потерю трудоспособности.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Серозная цистаденома яичника — истинная доброкачественная опухоль, происходящая из эпителиальной ткани органа. При небольших размерах (до 3 см) заболевание протекает бессимптомно. По мере роста новообразования у пациентки возникают тупые, ноющие или схваткообразные боли в нижней части живота и пояснице, а также признаки сдавливания соседних органов (учащённое мочеиспускание, запор, отёки ног и др.). Для диагностики используют бимануальное обследование, УЗИ, КТ и МРТ тазовых органов, анализ крови на онкомаркеры. Единственным эффективным методом лечения серозной цистаденомы является операция по удалению новообразования, яичника, придатков или матки с придатками.
Общие сведения
Серозная цистаденома (серозная кистома, простая, цилиоэпителиальная или гладкостенная цистаденома) — тугоэластичное доброкачественное новообразование яичника, расположенное сбоку или кзади от матки. Обычно опухоль развивается в возрасте 30—50 лет. Более чем у 80% пациенток диаметр опухоли составляет от 5 до 16 см, но в некоторых поздно диагностированных случаях её размеры достигали 30—32 см. Частота простой цистаденомы составляет 11% от всех новообразований яичников и 45% — от серозных (цилиоэпителиальных) опухолей. Как правило, новообразование возникает с одной стороны. В 72% случаев оно является однокамерным, у 10% пациенток — двухкамерным и у 18% — многокамерным.

Причины серозной цистаденомы
На сегодняшний день научно подтверждённой теории возникновения простой кистомы не существует. По мнению некоторых гинекологов, такое новообразование формируется из функциональных кист яичника — фолликулярной и жёлтого тела, которые не до конца рассосались и начали наполняться серозным содержимым. Предрасполагающими факторами к развитию простой цистаденомы яичника служат:
- Гормональные нарушения, препятствующие нормальному созреванию яйцеклетки. Дисбаланс в женской гормональной сфере может наблюдаться при угасании репродуктивной функции, сопутствующих соматических и эндокринных заболеваниях, стрессе, значительных физических и эмоциональных перегрузках, экстремальных диетах, длительном сексуальном воздержании.
- Раннее половое созревание с появлением первых менструаций в возрасте 10—12 лет.
- Воспалительные женские болезни (эндометрит, аднексит и др.). Особенно опасны заболевания, вызванные возбудителями ИППП при неупорядоченной половой жизни без барьерной контрацепции.
- Операции на органах малого таза. Простые серозные цистаденомы несколько чаще наблюдаются у пациенток, перенесших внематочную беременность, аборты, оперативное лечение гинекологических заболеваний.
- Отягощённая наследственность. По некоторым наблюдениям, у женщин, матери которых страдали серозными новообразованиями яичников, цистаденома выявляется чаще.
Патогенез
Серозная кистома, как правило, формируется в одном из яичников. Сначала она представляет собой небольшое гладкостенное однокамерное (реже — многокамерное) новообразование. Его плотные соединительнотканные стенки выстланы изнутри однослойным кубическим или цилиндрическим реснитчатым эпителием, обладающим секреторной активностью. По мере роста внутри цистаденомы накапливается серозное содержимое — водянистая прозрачная жидкость светло-жёлтого цвета. В результате растущее опухолевидное образование сдавливает окружающие органы и нервные волокна, что приводит к возникновению болевого синдрома. При присоединении воспалительного процесса гладкая блестящая поверхность кистомы становится матовой и покрывается спайками.
Симптомы серозной цистаденомы
Клинической симптоматики при небольших (до 3 см) гладкостенных кистомах обычно не наблюдается, они становятся случайной находкой во время гинекологического обследования или УЗИ органов малого таза. По мере увеличения новообразования у пациентки возникают симптомы, связанные с давлением кистомы на соседние органы. Наиболее типичен болевой синдром. Обычно он носит характер тупых, ноющих, реже схваткообразных болей, возникающих в паховой области, за лобком или в пояснице. Кроме того, женщина может испытывать давление на мочевой пузырь, прямую кишку, ощущать наличие инородного тела.
При кистомах больших размеров возможно нарушение функций смежных органов из-за их сдавливания, что проявляется учащённым мочеиспусканием, дискомфортом в кишечнике, запорами, тошнотой, отёками нижних конечностей. В тех случаях, когда опухоль достигает в размерах 6—10 и более см, она может привести к увеличению живота или его видимой асимметрии. Менструальный цикл при серозных цистаденомах обычно не нарушен. Однако если новообразование является достаточно крупным и оказывает давление на яичник и/или матку, характер месячных изменяется — они становятся более обильными или слишком скудными и сопровождаются болезненными ощущениями. Крайне редко при неосложнённых простых кистомах наблюдается общая реакция организма в виде усталости, слабости, вялости, сниженной работоспособности, раздражительности.
Осложнения
Основная опасность несвоевременного выявления и неадекватного лечения серозной цистаденомы яичника — сдавливание соседних органов с нарушением их функций и возникновение острых состояний. Наиболее серьёзными осложнениями кистомы, требующими неотложного оперативного лечения, являются перекрут ножки (при её наличии) с некрозом новообразования и разрыв капсулы (апоплексия яичника) с попаданием его содержимого в брюшную полость и возникновением кровотечения. Об осложнённом течении заболевания могут свидетельствовать повышение температуры, резкое усиление боли, возникновение сильной тошноты или рвоты, выраженного недомогания с головными болями, головокружением и потерей сознания, резкая бледность, кровянистые выделения из влагалища. Иногда наблюдается рецидив заболевания после органосохраняющего оперативного вмешательства и злокачественное перерождение опухоли.
Диагностика
Для подтверждения или уточнения диагноза заболевания, проведения дифференциальной диагностики и выбора оптимального метода лечения пациенткам с подозрением на серозную цистаденому назначают комплексное гинекологическое обследование. В него входят:
- Осмотр акушера-гинеколога. При бимануальном исследовании в области придатков матки обычно выявляется тугоэластичное подвижное безболезненное образование с гладкой поверхностью, не связанное с соседними органами.
- УЗИ малого таза. Позволяет выявить однородную гипоэхогенную опухоль с плотной гладкой капсулой размером от 3-х см. При небольших цистаденомах используют трансвагинальный доступ, при крупных — трансабдоминальный.
- Компьютерная или магнитно-резонансная томография. В ходе томографического обследования создаётся трёхмерная модель цистаденомы и прилежащих органов для проведения более тщательной дифференциальной диагностики и исключения прорастания опухоли.
- Анализ крови на онкомаркеры. Исследование опухолевых антигенов (СА-125, СА 19-9, СА 72-4) позволяет исключить развитие онкологического процесса или гнойного абсцесса в яичнике и других тазовых органах.
- Цветовая допплерография. Метод диагностики является дополнительным и в сомнительных случаях позволяет дифференцировать доброкачественную опухоль яичника от злокачественной на основании интенсивности кровотока.
Простую серозную цистаденому необходимо отличать от других доброкачественных новообразований яичников, в первую очередь, функциональных кист, папиллярной и псевдомуцинозной кистомы. Для исключения метастазирования в яичник одной из форм рака желудка пациенткам в обязательном порядке назначают фиброгастродуоденоскопию. Проведение фиброколоноскопии позволяет оценить степень вовлечения в процесс сигмовидной и прямой кишки. Альтернативным решением при невозможности проведения эндоскопического обследования желудка, прямой и сигмовидной кишки является рентгенография органов ЖКТ.
Также в ходе дифференциальной диагностики исключают злокачественное поражение яичников, тубовариальный абсцесс, внематочную беременность, патологию расположенных рядом органов — острый аппендицит, дистопию почек и другие пороки развития мочевыводящей системы, дивертикулёз сигмовидной кишки, костные и внеорганные опухоли малого таза. В таких случаях, кроме лабораторного и инструментального обследования, назначают консультации смежных специалистов — хирурга, онкогинеколога, гастроэнтеролога, онколога, уролога.
Лечение серозной цистаденомы
Основной метод лечения простой серозной кистомы — хирургическое удаление опухоли. Достоверных данных об эффективности медикаментозных и немедикаментозных способов терапии этого заболевания в гинекологии не существует. При выборе конкретного вида оперативного вмешательства учитывают возраст пациентки, наличие или планирование беременности, размеры опухоли. Основные цели лечения пациенток репродуктивного возраста — максимальное сохранение здоровой ткани яичника и профилактика трубно-перитонеального бесплодия (ТПБ). Женщинам в период перименопаузы рекомендованы радикальные операции, направленные на предотвращение рецидива цистаденомы и сохранение качества жизни.
Показанием к плановому проведению операции является наличие опухолевидного образования диаметром от 6 см, которое сохраняется на протяжении 4—6 месяцев. Решение о сроках удаления новообразования меньших размеров гинеколог принимает индивидуально с учётом результатов динамического наблюдения. В экстренном порядке хирургическое вмешательство проводится при подозрении на перекрут ножки или разрыв капсулы кистомы. Обычно плановая операция выполняется лапароскопически. Основными видами оперативных вмешательств при гладкостенной серозной цистаденоме являются:
- Цистэктомия(удаление кисты) иликлиновидная резекция(иссечение повреждённой ткани в виде клина) с сохранением яичника, ревизией контрлатерального яичника и экстренной гистологической диагностикой. Органосохраняющие операции рекомендованы молодым женщинам, планирующим беременность, с цистаденомой не более 3 см в диаметре.
- Односторонняя овариоэктомия или аднексэктомия. Вмешательство предполагает удаление на стороне поражения всего яичника или яичника с маточной трубой и считается оптимальным решением для женщин репродуктивного возраста с новообразованием размерами более 3 см.
- Двусторонняя аднексэктомия или гистерэктомия с придатками. Рекомендованный способ хирургического лечения у женщин в период перименопаузы и у пациенток с двухсторонним поражением яичников. Его преимуществом является существенное снижение риска развития онкологических заболеваний.
Прогноз и профилактика
При своевременном обнаружении и хирургическом лечении прогноз заболевания является благоприятным: серозная цистаденома крайне редко рецидивирует и озлокачествляется. Женщинам репродуктивного возраста, перенесшим органосохраняющие вмешательства, одностороннюю овариоэктомию или аднексэктомию, рекомендуется планировать беременность не ранее чем через 2 месяца после операции. Полное восстановление после лапароскопического консервативного удаления серозной гладкостенной цистаденомы яичника наступает через 10—14 дней, после радикальных операций восстановительный период длится до 6—8 недель. Пациенткам показано диспансерное наблюдение у врача-гинеколога. По наблюдениям американских специалистов, профилактический эффект в отношении развития доброкачественных цистаденом яичника оказывает приём комбинированных оральных контрацептивов монофазного действия.
Папиллярная кистома яичника – разновидность серозной опухоли овариальной ткани, имеющая выраженную капсулу, внутреннюю выстилку, образованную сосочковыми разрастаниями эпителия, и жидкое содержимое. Папиллярная кистома яичника проявляется чувством тяжести и болезненности внизу живота, дизурическими явлениями, менструальными расстройствами, бесплодием, асцитом. Некоторые виды опухолей данного типа могут перерождаться в аденокарциному. Папиллярная кистома яичника диагностируется с помощью влагалищного исследования, УЗИ, МРТ, определения маркера СА-125, лапароскопии. Из соображений онконастороженности наличие папиллярной кистомы яичника требует удаления пораженного яичника или матки с придатками.
Общие сведения
Папиллярная кистома яичника чаще развивается в репродуктивном возрасте, несколько реже – во время климакса и практически не встречается до пубертата. Частота папиллярных кистом в гинекологии составляет порядка 7% от всех опухолей яичников и почти 34% от опухолей эпителиального типа. Папиллярные кистомы яичника склонны к бластоматозному перерождению в 50-70% случаев, поэтому рассматриваются как предраковое заболевание. Наличие папиллярной кистомы яичника у 40% пациенток сочетается с другими опухолевыми процессами репродуктивных органов – кистой яичника, миомой матки, эндометриозом, раком матки.
Причины
Предполагается, что кистомы яичника могут развиваться из покровного эпителия, из окружающих яичник рудиментных элементов или участков смещенного маточного или трубного эпителия. Развитие папиллярной кистомы яичника может быть ассоциировано с носительством ВПЧ или герпеса II типа, частыми воспалениями (эндометритом, оофоритом, аднекситом), нарушенным менструальным циклом, многократным прерыванием беременности.
Классификация папиллярных кистом яичников
Морфологически папиллярная кистома яичника характеризуется сосочковыми разрастаниями эпителия на ее внутренней, а иногда и наружной поверхности. По локализации сосочковидных разрастаний папиллярная кистома яичника может быть инвертирующей (30%), эвертирующей (10%) и смешанной (60%). Инвертирующая кистома характеризуется отдельными сосочками или массивными папиллярными разрастаниями, выстилающими только внутреннюю поверхность стенки опухоли. У эвертирующей кистомы сосочковые разрастания покрывают лишь наружную поверхность стенки. При папиллярной кистоме яичника смешанного типа сосочки располагаются и снаружи, и внутри капсулы.
В плане онконастороженности чрезвычайно важна гистологическая форма папиллярной кистомы яичника. Различают папиллярные кистомы яичника без признаков озлакочествления, пролиферирующие (предрак) и злокачественные (малигнизированные). Папиллярная кистома яичника чаще имеет многокамерную структуру, неправильно округлую форму, выпуклые стенки, короткую ножку. Внутри камер кистомы содержится жидкая среда желтовато-коричневого цвета.
Стенки камер содержат неравномерно располагающиеся сосочковидные разрастания, количество которых может изменяться, а форма напоминать по виду кораллы или цветную капусту. Мелкие и множественные папиллы придают стенке кистомы бархатистый вид. При прорастании эпителиальных сосочков через стенку кистомы происходит обсеменение париетальной брюшины таза, второго яичника, диафрагмы и соседних органов. Поэтому эвертирующие и смешанные папиллярные кистомы рассматриваются как потенциально злокачественные и более склонные к переходу в рак яичника.
Для папиллярных кистом яичников характерна двусторонняя локализация с разновременным развитием опухолей и интралигаментарный рост. Папиллярные кистомы яичников больших размеров развиваются крайне редко.
Симптомы папиллярной кистомы яичника
На ранней стадии заболевания симптомы не выражены. Клиника папиллярной кистомы яичника манифестирует с появления ощущений тяжести, болезненности внизу живота; боли нередко иррадиируют в нижние конечности и поясницу. Рано отмечается развитие дизурических явлений, нарушения дефекации, общей слабости. У некоторых женщин может наблюдаться нарушение менструального цикла по типу аменореи или меноррагии.
При эвертирующей и смешанной формах кистом развивается асцит серозного характера; геморрагический характер асцитической жидкости указывает на наличие злокачественной кистомы. Асцит сопровождается увеличением размеров живота. Спаечный процесс в малом тазу нередко приводит к бесплодию.
При перекруте ножки папиллярной кистомы яичника, образованной растянутыми связками, яичниковой артерией, лимфатическими сосудами, нервами, маточной трубой, возникает некроз опухоли, что клинически сопровождается признаками острого живота. Разрыв капсулы кистомы сопровождается развитием внутрибрюшного кровотечения, перитонита.
Диагностика папиллярной кистомы яичника
Папиллярная кистома яичника распознается с помощью проведения влагалищного исследования, УЗИ, диагностической лапароскопии, гистологического анализа. При бимануальном гинекологическом исследовании пальпируется одно- или двустороннее безболезненное овоидное образование, оттесняющее матку к лонному сочленению. Консистенция кистомы тугоэластическая, иногда неравномерная. Эвертирующие и смешанные кистомы, покрытые сосочковыми выростами, имеют мелкобугристостую поверхность. Межсвязочное расположение обусловливает ограниченную подвижность папиллярных кистом яичника.
В процессе гинекологического УЗИ точно устанавливаются размеры кистомы, толщина капсулы, уточняется наличие камер и сосочковидных разрастаний. При пальпации живота, а также с помощью УЗИ брюшной полости может выявляться асцит. Обнаружение опухоли яичника требует исследования онкомаркера СА-125. В ряде случаев для уточнения диагноза целесообразно проведение КТ или МРТ малого таза. Окончательное подтверждение диагноза и выяснение морфологической формы папиллярной кистомы яичника производится в процессе диагностической лапароскопии, интраоперационного гистологического исследования.
Лечение папиллярной кистомы яичника
В отношении папиллярной кистомы яичника показана только хирургическая тактика. При условии отсутствия признаков малигнизации кистомы у пациенток репродуктивного возраста ограничиваются оофорэктомией – удалением яичника на стороне поражения. При двусторонних кистомах, независимо от возраста, производится тотальная оофорэктомия.
В пременопаузу и менопаузу, а также при пограничных или злокачественных кистомах выполняется надвлагалищная ампутация матки с придатками или пангистерэктомия. Для уточнения морфологической формы кистомы и определения объема вмешательства во время операции опухолевая ткань подвергается срочному гистологическому исследованию.
Интраоперационное обнаружение асцита, диссеминации папилл по поверхности опухоли и брюшине напрямую не указывает на злокачественность кистомы и не может служить поводом для отказа от операции. После удаления папиллярной кистомы яичника очаги диссеминации регрессируют, а асцит не возобновляется.
Прогноз при папиллярной кистоме яичника
Своевременность диагностики и удаления папиллярной кистомы яичника практически исключает возможность их рецидива в виде рака яичников. Тем не менее, для исключения онкологических рисков после операции пациентки подлежат наблюдению гинеколога. При отказе от лечения папиллярная кистома яичника может принимать неблагоприятное течение с развитием асцита, осложнений (перекрута ножки, разрыва капсулы), малигнизацией.
Доброкачественные эпителиальные опухоли яичников. Цистаденома яичников.
Среди доброкачественных эпителиальных опухолей серозные и муцинозные опухоли являются наиболее частыми. Они составляют более половины всех доброкачественных новообразований яичников, встречаются в любом возрасте. Серозные опухоли наблюдают чаще муцинозных и обнаруживают преимущественно в возрасте 30—55 лет, а муцинозные—в 40—60 лет.
Среди серозных опухолей наиболее часто встречают цистаденому (цилиоэпителиальная кистома) и папиллярную цистаденому (папиллярная кистома).
Серозная цистаденома чаще бывает односторонняя, однокамерная и, как правило, гладкостенная. Величина ее 3—30 см. Содержимое—прозрачная серозная жидкость соломенного цвета. Выстилающий стенку эпителий однорядный кубический или уплощенный, реже цилиндрический. Мерцательный эпителий наблюдают лишь местами. Капсула опухоли в основном плотноволокнистая.
Грубососочковая цистаденома (кистома). На ее внутренней поверхности обнаруживают плотные сосочковые образования и бляшки, массивная плотная соединительнотканная основа которых нередко находится в состоянии отека или гиалиноза. Эпителий, покрывающий эти сосочки и бляшки, тот же, что и выстилающий эпителий цилиоэпителиальной кистомы.
Папиллярная цистаденома (кистома) чаще бывает многокамерная. Характерно наличие мягких сосочковых разрастаний, которые, заполняя одну или многие камеры опухоли, напоминают по виду цветную капусту. В других наблюдениях они представлены небольшим количеством бородавчатых разрастаний. При наличии известковых отложений папиллярные образования отличаются значительной плотностью. Величина папиллярных кистом сравнительно небольшая. Они чаще, чем цилиоэпителиальные кистомы, бывают двусторонними. Их жидкое содержимое то желтоватого, то коричневатого цвета. Очень часто папиллярные разрастания обнаруживают не только на внутренней, но и на наружной поверхности кистозной опухоли. Многочисленные сосочки в папиллярных кистомах имеют то сравнительно тонкую, насыщенную клетками и кровеносными сосудами, то большей толщины соединительнотканную основу. Эпителиальный покров сосочков однорядный, отличается особенно большим сходством с трубным эпителием. В строме сосочков, реже в стенке кистомы обнаруживают псаммомные тельца.
Поверхностная папиллома встречается редко. Микроскопически она представляет собой опухоль папиллярного строения, чаще двустороннюю, обычно большого размера, расположенную на поверхности яичника и иногда полностью окутывающую его. Типичная поверхностная папиллома характеризуется теми же особенностями строения, что и папиллярная кистома.
В дифференциально-диагностическом отношении необходимо учитывать микропапиллоз (микропапилломатоз, бородавчатый яичник), который встречается чаще у пожилых женщин. При микропапиллозе сосочки обычно очень мелкие, не ветвящиеся, располагаются на поверхности яичника в виде небольших очаговых скоплений, покрытых сочным мезотелием.
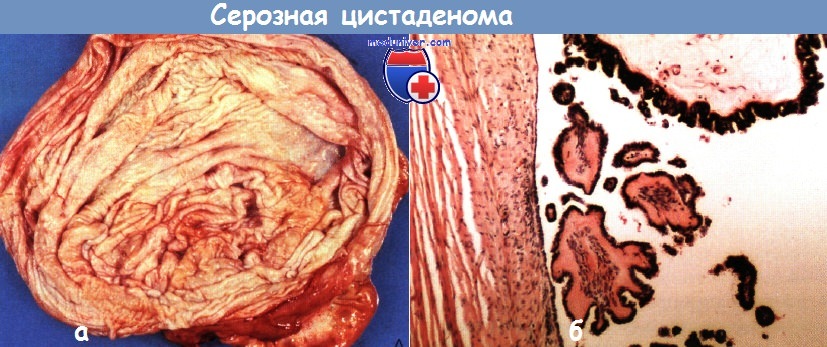
а - большая серозная цистаденома (на разрезе), содержащая 500 мл соломенно-желтой жидкости.
На внутренней поверхности, особенно справа, видны сосочковые разрастания.
б - микроскопическая картина серозной цистаденомы с несколькими папиллярными разрастаниями на поверхности
Серозная аденофиброма, как цистаденофиброма, относится к числу сравнительно редких опухолей. Иногда она представляет собой фиброзно-измененный яичник, иногда мелкая аденофиброма (0,1-0.3 см) располагается в корковом слое. В отдельных наблюдениях небольшие опухоли имеют толстую ножку, которая соединяет их с поверхностью яичника. Однако чаще аденофиброма сочетается с кистозными образованиями (серозная цистаденофиброма). Такие опухоли бывают небольшой величины, реже достигают 20 см. Плотная часть опухоли построена по типу фибромы, в которой наблюдают железистые включения, местами резко расширенные и выстланные кубическим зиителием: выстилающий эпителий кистозных образований бывает цилиндрическим, нередко реснитчатым. В некоюрых цистаденофибромах обнаруживают плотные сосочковые образования и бляшки, микроскопически имеющие сходство с таковыми в грубососочковой кистоме. но с включением в соединительнотканной основе их железистых структур.
Среди муцинозных опухолей можно выделить 3 основные группы. К 1-й из них относятся муцинозные опухоли, большинство которых возникает из мюллерова они гелия. Ко 2-й группе относятся те муцинозные кистомы, которые сочетаются с опухолями Бреннера. Источником происхождения 3-й группы муцинозных опухолей (примерно 5-6% всех муцинозных опухолей) является энтодермальный эпителий кишечного типа. О тератоидном генезе их свидетельствует наличие в них бокаловидных и энтерохромаффинных клеток.
Муцинозная цистаденома является наиболее простой формой муцинозных опухолей [отсюда и название простая (сецернирующая) муцинозная кистома]. Она встречается наиболее часто, преимущественно односторонняя; двустороннее поражение наблюдают примерно в 10% случаев. Имеет величину 15-30 см, изредка 50 см. Опухоль округлая или овоидная, в большинстве случаев многокамерная. Содержимое различной величины камер обычно желеобразное. Внутренняя поверхность их гладкая, выстлана однорядным высоким цилиндрическим эпителием, сходным с эпителием слизистой оболочки цервикального канала. Митозы не обнаруживаются. Для эпителия муцинозных цистаденом характерна способность к образованию слизи (муцина). Муцин располагается в клетках в виде мелких капелек и выявляется при окраске муцикармином, альциановым синим и IIIИК-методом. Наряду с указанным эпителием иногда обнаруживают кубический, местами уплощенный, а в отдельных наблюдениях и цилиндрический эпителий типа трубного диморфная муцинозно-серозная цистаденома).
Папиллярную муцинозную цистаденому наблюдают реже псевдопапиллярной муцинозной, более чем в половине случаев она бывает двусгоронняя. На внутренней поверхности камер кистомы обнаруживают сосочковые разрастания, иногда напоминающие но виду цветную капусту. Сосочки имеют соединительнотканную основу. Эпителиальный покров сосочков при доброкачественном варианте муцинозных кистом однорядный. Высота и форма клеток может варьировать: наряду с высоким цилиндрическим эпителием наблюдают кубические и бокаловидные клетки; можно встретить высокие узкие клетки с вытянутыми ядрами и небольшим количеством цитоплазмы в виде ободка. Иногда отмечают нарушения в процессе слизеобразования: некоторые клетки теряют способность продуцировать слизь, цитоплазма других клеток переполнена капельками муцина.
Муцинозная аденофиброма встречается редко, состоит из двух компонентов: ткани типа фибромы и железистых включений или мелких кист, выстланных высоким цилиндрическим эпителием. Из мелких кист могут развиваться крупные полостные образования, выстланные тем же эпителием, муцинозная цистаденофиброма.
Серьезным, хотя и редким, осложнением муцинозных опухолей яичников является псевдомиксома брюшины. Одним из механизмов развития ее является пропитывание слизью стенки муцинозной цистаденомы с последующим некрозом и разрывом. Излитие желеобразного содержимого в брюшную полость вместе с опухолевыми фрагментахми и ведет к имплантации последних на брюшине. При наличии у одной и той же больной муцинозной опухоли яичника и мукоцеле червеобразного отростка трудно определить, является ли опухоль или мукоцеле, или и то и другое, первичной локализацией поражения. В подобных случаях, руководствуясь практическими целями, опухоль яичника рекомендуют рассматривать как первичную, отмечая поражение аппендикса как дополнительное.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Пограничные эпителиальные опухоли яичников - диагностика, лечение
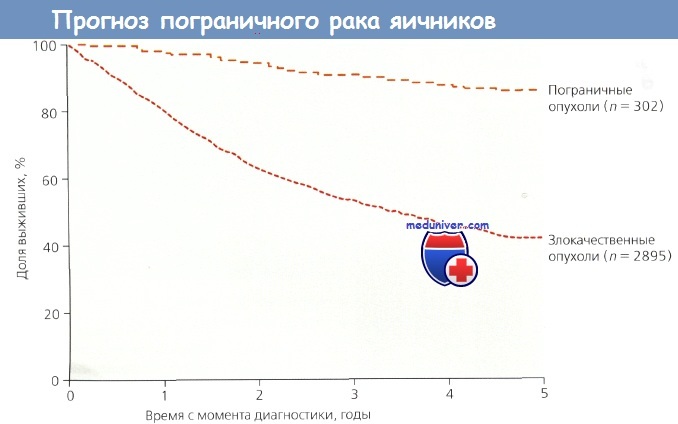
За последние 40 лет появились убедительные доказательства существования эпителиальных опухолей яичников с гистологическими и биологическими характеристиками, промежуточными между явно доброкачественными и явно злокачественными. Эти пограничные опухоли составляют приблизительно 15 % всех злокачественных эпителиальных новообразований яичников; их часто называют пролиферирующими цистаденомами. Они чаще возникают в молодом возрасте, а РЯ — в пожилом. При I стадии пограничных опухолей 10-летняя выживаемость составляет примерно 95 %. Однако у некоторых пациенток рецидив и летальный исход могут наступить через 20 лет после лечения, поэтому эти опухоли правильнее называть раком низкой степени злокачественности.
Пограничные серозные эпителиальные опухоли по гистологическому строению и прогнозу для жизни действительно занимают промежуточное положение между доброкачественными серозными цистаденомами и цистаденокарциномами. Внешний вид их напоминает серозные цистаденомы с папиллярными разрастаниями. Однако по сравнению с доброкачественными аналогами пограничные серозные опухоли чаще двусторонние и имеют большее количество сосочковых разрастаний. Выживаемость при злокачественных и пограничных серозных эпителиальных опухолях значительно различается.
Гистологические критерии пограничных опухолей:
• Стратификация эпителия папиллярных разрастаний.
• Образование микроскопических сосочковых выростов или ворсин из эпителия папиллярных разрастаний.
• Полиморфизм эпителия.
• Атипия.
• Митотическая активность.
• Отсутствие инвазии стромы.
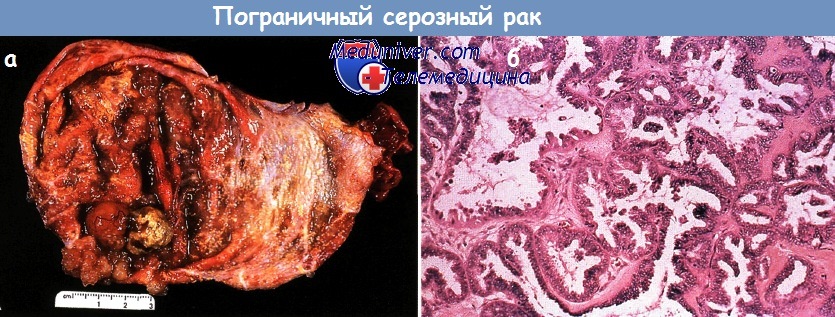
Пограничный серозный рак:
а - внешний вид;
б — гистологическое строение: стратификация эпителия папиллярных разрастаний
В 1973 г. Hart и Norris сообщили о больных с пограничными муцинозными опухолями одного или обоих яичников с корректированным показателем 10-летней выживаемости 96 %. Несмотря на то что происхождение серозных опухолей из зародышевого эпителия ни у кого не вызывает сомнений, гистогенез муцинозных опухолей до конца не выяснен. Внешний вид пограничных муцинозных опухолей практически не отличается от их доброкачественных прототипов: они многокамерные, кистозные, часто большие по объему, с гладкой наружной поверхностью. То же относится и к внутренней оболочке: она гладкая, как и удоброкачественных муцинозных цистаденом, хотя в 25—50 % случаев описаны папиллярные структуры и солидное утолщение капсулы.
При микроскопическом исследовании в пограничной опухоли в отличие от доброкачественной имеется 2 или 3 слоя эпителия. В доброкачественных поражениях нет полиморфизма и атипии клеток, а в эпителии пограничных образований обнаруживают неровные гиперхромные ядра, увеличенные ядрышки и фигуры митоза.
Пограничные опухоли подлежат полному удалению. При одностороннем поражении после тщательного обследования другого яичника (биопсия при необходимости) выполняют аднексэктомию или цистэктомию с цитологическим исследованием смывов из брюшной полости и резекцией сальника. Julian и Woodruff представили результаты лечения 65 пациенток с папиллярным серозным РЯ низкой степени злокачественности. 5-летняя выживаемость 50 пациенток после односторонней аднексэктомии составила 100 %, а в группе из 10 пациенток после радикальной операции (абдоминальная гистерэктомия с двусторонней аднексэктомией) — 90 %. Lim-Tan и соавт. наблюдали 35 пациенток с пограничными серозными опухолями яичников после одно- или двусторонней цистэктомии.
Рак яичников: лечение пациенток (n = 3197); выживаемость в зависимости от вида опухолей
Персистенция или рецидив опухоли после цистэктомии отмечены у 2 (6 %) из 33 пациенток: в обоих яичниках у 1 (3 %) пациентки с I стадией заболевания и в противоположном яичнике также у 1 (3 %) пациентки. После операции все больные жили без признаков заболевания 3—18 лет, средний период наблюдения составил 7,5 года. Согласно результатам отдельных небольших исследований, у пациенток, планирующих иметь детей, приемлемый объем операции — цистэктомия, при условии небольшого риска.
При двустороннем поражении яичников, особенно с папиллярными разрастаниями на наружной поверхности опухоли или вовлечением в процесс брюшины, показано радикальное хирургическое лечение — абдоминальная гистерэктомия с двусторонней аднексэктомией и полным удалением пораженной брюшины таза. У пациенток с распространенными стадиями заболевания дополнительно выполняют цитологическое исследование, частичную оментэктомию и селективную тазовую и парааортальную лимфаденэктомию. Хотя для этой стадии заболевания (III) характерны метастазы в лимфоузлах, выживаемость довольно велика. Другие виды лечения I стадии пограничных опухолей яичников, за исключением хирургического, пока еще не разработаны.
Kolstad и соавт. разделили пациенток с I стадией пограничных опухолей на две группы: одним проводили адъювантную ЛТ на область таза, а у других комбинировали ее с и/п введением коллоидного радиоактивного золота. Показатели выживаемости составили 92 и 87,2 % соответственно; несколько пациенток умерли от осложнений, связанных с лечением золотом. По сравнению с тремя другими наблюдениями такая терапия, очевидно, привела к значительному снижению выживаемости.
Интраперитонеальное введение радиоактивного фосфора ( 32 Р) без ЛТ сопровождается меньшим числом осложнений и поэтому лучше подходит для лечения данной патологии.
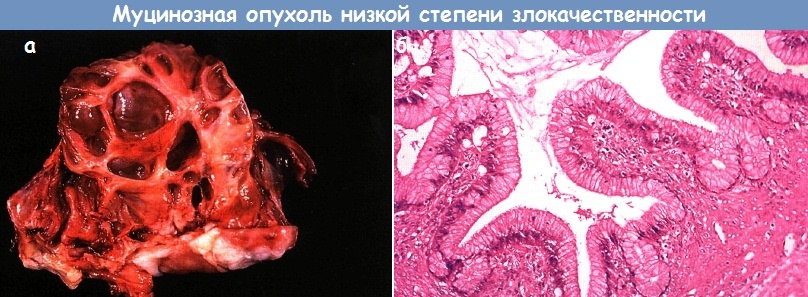
Муцинозная опухоль низкой степени злокачественности:
а — внешний вид;
б — микрофотография той же опухоли
Creasman наблюдал 55 пациенток с I стадией пограничных опухолей яичников или раком низкой степени злокачественности. Он сделал вывод об одинаковой эффективности послеоперационного тазового облучения и адъювантной XT после хирургического лечения. Gershenson и соавт., Bell и соавт. сообщили о результатах лечения больных с перитонеальными имплантатами, возникшими из пограничных серозных опухолей яичника. По данным Gershenson, 5-летняя безрецидивная выживаемость составила 95 %, а 10-летняя — 91 %. Согласно Bell, эти опухоли были непосредственной причиной смерти 13 % пациенток; 1 больная продолжала жить, несмотря на распространенное прогрессирующее заболевание.
Через 5 лет от основной болезни умерло 4 % женщин, через 10 лет — 23 %. Drescher и соавт. определяли содержание ДНК и изучали морфологию ядер в этих опухолях. По их мнению, оценка плоидности ДНК методом проточной цитометрии и анализ морфологии ядер у пациенток с пограничными опухолями может дать важную прогностическую информацию. Работы, подобные этой, крайне важны, т. к. при прогрессировании пограничных опухолей яичников онкогинекологи часто поднимают вопрос о назначении XT. Было бы хорошо идентифицировать признаки, позволяющие отличать злокачественные опухоли низкой степени злокачественности по биологическому поведению — агрессивные от находящихся в состоянии покоя, которые не представляют угрозу для здоровья и благополучия пациенток.
Некоторые экстраовариальные имплантаты состоят из неправильной формы железистых структур, погруженных в незрелую десмопластическую или воспаленную строму, что создает трудности в диагностике. Во многих случаях присутствуют инвазия подлежащих структур и клеточные признаки злокачественности. В отличие от поражений яичников они способны к инвазии и могут иметь независимое или аутохтонное происхождение. Другие умеренные скопления клеток в десмопластической грануляционной ткани без инвазии подлежащих структур названы неинвазивными имплантатами. Russell и Merkur сообщили о худшем прогнозе при инвазивных имплантатах по сравнению с неинвазивными.
Kurman выявил агрессивную подгруппу пролиферативных серозных поражений, которые назвал микропапиллярным серозным раком яичников (РЯ). Seidman и Kurman наблюдали 11 пациенток с микропапиллярными разрастаниями, причем, согласно их классификации, эти опухоли можно было отнести как к раку, так и к серозным пограничным опухолям с инвазивными имплантатами. Плохой прогноз при этих новообразованиях заставляет некоторых врачей назначать XT в дополнение к хирургическому лечению.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

