Хламидии уреаплазма микоплазма гарднерелла трихомонада герпес цмв
Обновлено: 18.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Частое мочеиспускание: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Нормальная частота мочеиспусканий у взрослого человека индивидуальна и зависит от многих факторов, включая привычный питьевой режим, количество потребляемой соли, выпитого кофе и т.д. – одни продукты обладают мочегонным эффектом, другие способны задерживать жидкость. Но в среднем она составляет от 6 до 10 раз в сутки.
Если человек чувствует, что частота мочеиспусканий увеличилась, опорожнение мочевого пузыря стало доставлять дискомфорт, то следует обратиться к врачу, чтобы определить причину такого состояния.
Разновидности частого мочеиспускания
Учащенное мочеиспускание может быть физиологическим и патологическим. Физиологическое состояние проходит самостоятельно, а патологическое требует выяснения причин возникновения и терапии.
Если учащенное мочеиспускание наблюдается главным образом в дневное время, то речь идет о поллакиурии, ночные позывы к опорожнению мочевого пузыря называют никтурией.
Возможные причины частого мочеиспускания
Физиологические состояния, при которых частое мочеиспускание считается нормой:
-
Мочекаменная болезнь – состояние, при котором в мочевой системе организма образуются конкременты (камни), имеющие различную локализацию: в почках (в чашечно-лоханочной системе) такие камни обычно дают небольшое количество симптомов, но способны вызвать необратимые изменения в структуре почек и нарушить их функцию; в мочеточниках камни вызывают выраженный болевой синдром, частое мочеиспускание, возможно появление патологических примесей в моче (крови, гноя), иногда – отсутствие мочи (при непроходимости мочеточника); камни в мочевом пузыре до определенной поры могут присутствовать асимптоматично, но являться источником хронического воспаления и инфекции.
Воспалительные заболевания почек (пиелонефрит) характеризуются тянущими болями в пояснице, повышением температуры, резями при мочеиспускании, частыми позывами, помутнением мочи.
Для сахарного диабета характерно преобладающее выделение мочи ночью, из-за чего возникает необходимость неоднократно просыпаться и посещать туалет.
Все случаи острой задержки мочи, независимо от того, сопровождаются они болевым синдромом или нет, требуют безотлагательного обращения за медицинской помощью.
Патологические причины учащенного мочеиспускания у женщин:
- Миома матки. Вследствие анатомического взаиморасположения матки и мочевого пузыря увеличение ее размеров приводит к учащенному мочеиспусканию.
- Эндометриоз – заболевание, при котором слизистая оболочка матки начинает разрастаться во всех направлениях, в том числе и в сторону мочевого пузыря.
- Слабость мышц тазового дна из-за гормональных изменений в менопаузе и постменопаузальном.
- Воспалительные и опухолевые процессы во внутренних половых органах.
Диагностика и обследования при частом мочеиспускании
Диагностика при частом мочеиспускании начинается с тщательного сбора анамнеза. Обычно врач задает пациенту следующие вопросы:
- Как часто вы ходите в туалет, чтобы помочиться?
- Какое количество мочи выделяется за один раз? За сутки?
- Сколько раз за ночь вы встаете в туалет?
- Наблюдается ли самопроизвольное подтекание мочи (недержание мочи)?
- Какие лекарства вы принимаете?
- Испытываете ли во время мочеиспускания боль, резь, жжение?
- Чувствуете ли дискомфорт внизу живота между мочеиспусканиями?
- Как выглядит моча: прозрачность, цвет, присутствует ли кровь, гной, хлопья, слизь?
- Какие есть хронические заболевания?
Если у врача возникают подозрения на заболевания почек (пиелонефрит, гломерулонефрит), мочеточников или мочевого пузыря (цистит), проводится ультразвуковое исследование, компьютерная или магнитно-резонансная томография.
Комплексное ультразвуковое сканирование органов мочевыделительной системы, позволяющее обнаружить патологию на ранних стадиях развития.
Выявление ДНК вируса простого герпеса 1, 2-го типов в урогенитальном соскобе используется для подтверждения инфицированности и оценки активности инфекционного процесса, в том числе при планировании беременности, у беременных, для обследования лиц с иммунодефицитными состояниями.
Выявление ДНК цитомегаловируса в урогенитальном соскобе используется для подтверждения инфицированности и в комплексном прегравидарном обследовании партнеров.
Выявление ДНК Mycoplasma genitalium в урогенитальном соскобе используется для подтверждения инфицированности при наличии стертой картины воспаления, при прегравидарном обследовании, при беременности, при бесплодии, для дифференциальной диагностики урогенитальных инфекций.
Выявление ДНК Ureaplasma parvum в урогенитальном соскобе используется для подтверждения инфицированности при наличии характерных проявлений, при стертой картине воспаления, при планировании беременности, бесплодии. Может выявляться у клинически здоровых лиц.
Выявление ДНК Ureaplasma urealyticum в урогенитальном соскобе используется для подтверждения инфицированности при отсутствии других патогенных возбудителей, при стертой картине воспаления, при осложненном течении беременности. Может выявляться у клинически здоровых лиц.
Выявление ДНК хламидий в урогенитальном соскобе используется для подтверждения инфицированности при наличии клинических проявлений воспаления урогенитального тракта, при планировании беременности, при бесплодии, для контроля эффективности антибактериальной терапии.
Выявление ДНК Trichomonas vaginalis в урогенитальном соскобе используется для подтверждения инфицированности при наличии клинических проявлений трихомониаза, при прегравидарном обследовании, для дифференциальной диагностики урогенитальных инфекций.
Исследование урогенитального тракта методом ПЦР относится к прямым методам лабораторного исследования, то есть образец биоматериала анализируется на наличие ДНК патогенной микрофлоры. Тест предназначен для исследования состояния урогенитального тракта, как у мужчин, так и у женщин.
Обследование женщин целесообразно проводить в период овуляции (при наличии выраженных симптомов воспаления - в день обращения). Накануне и в день обследования пациентке не рекомендуется выполнять спринцевание влагалища. Не рекомендуется взятие биоматериала на фоне проведения антибактериальной терапии или применения пробиотиков и эубиотиков. Если для исследования берут соскоб из уретры, сбор материала проводят до или не ранее 2 - 3 часов после мочеиспускания.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Частое мочеиспускание: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Нормальная частота мочеиспусканий у взрослого человека индивидуальна и зависит от многих факторов, включая привычный питьевой режим, количество потребляемой соли, выпитого кофе и т.д. – одни продукты обладают мочегонным эффектом, другие способны задерживать жидкость. Но в среднем она составляет от 6 до 10 раз в сутки.
Если человек чувствует, что частота мочеиспусканий увеличилась, опорожнение мочевого пузыря стало доставлять дискомфорт, то следует обратиться к врачу, чтобы определить причину такого состояния.
Разновидности частого мочеиспускания
Учащенное мочеиспускание может быть физиологическим и патологическим. Физиологическое состояние проходит самостоятельно, а патологическое требует выяснения причин возникновения и терапии.
Если учащенное мочеиспускание наблюдается главным образом в дневное время, то речь идет о поллакиурии, ночные позывы к опорожнению мочевого пузыря называют никтурией.
Возможные причины частого мочеиспускания
Физиологические состояния, при которых частое мочеиспускание считается нормой:
-
Мочекаменная болезнь – состояние, при котором в мочевой системе организма образуются конкременты (камни), имеющие различную локализацию: в почках (в чашечно-лоханочной системе) такие камни обычно дают небольшое количество симптомов, но способны вызвать необратимые изменения в структуре почек и нарушить их функцию; в мочеточниках камни вызывают выраженный болевой синдром, частое мочеиспускание, возможно появление патологических примесей в моче (крови, гноя), иногда – отсутствие мочи (при непроходимости мочеточника); камни в мочевом пузыре до определенной поры могут присутствовать асимптоматично, но являться источником хронического воспаления и инфекции.
Воспалительные заболевания почек (пиелонефрит) характеризуются тянущими болями в пояснице, повышением температуры, резями при мочеиспускании, частыми позывами, помутнением мочи.
Для сахарного диабета характерно преобладающее выделение мочи ночью, из-за чего возникает необходимость неоднократно просыпаться и посещать туалет.
Все случаи острой задержки мочи, независимо от того, сопровождаются они болевым синдромом или нет, требуют безотлагательного обращения за медицинской помощью.
Патологические причины учащенного мочеиспускания у женщин:
- Миома матки. Вследствие анатомического взаиморасположения матки и мочевого пузыря увеличение ее размеров приводит к учащенному мочеиспусканию.
- Эндометриоз – заболевание, при котором слизистая оболочка матки начинает разрастаться во всех направлениях, в том числе и в сторону мочевого пузыря.
- Слабость мышц тазового дна из-за гормональных изменений в менопаузе и постменопаузальном.
- Воспалительные и опухолевые процессы во внутренних половых органах.
Диагностика и обследования при частом мочеиспускании
Диагностика при частом мочеиспускании начинается с тщательного сбора анамнеза. Обычно врач задает пациенту следующие вопросы:
- Как часто вы ходите в туалет, чтобы помочиться?
- Какое количество мочи выделяется за один раз? За сутки?
- Сколько раз за ночь вы встаете в туалет?
- Наблюдается ли самопроизвольное подтекание мочи (недержание мочи)?
- Какие лекарства вы принимаете?
- Испытываете ли во время мочеиспускания боль, резь, жжение?
- Чувствуете ли дискомфорт внизу живота между мочеиспусканиями?
- Как выглядит моча: прозрачность, цвет, присутствует ли кровь, гной, хлопья, слизь?
- Какие есть хронические заболевания?
Если у врача возникают подозрения на заболевания почек (пиелонефрит, гломерулонефрит), мочеточников или мочевого пузыря (цистит), проводится ультразвуковое исследование, компьютерная или магнитно-резонансная томография.
Комплексное ультразвуковое сканирование органов мочевыделительной системы, позволяющее обнаружить патологию на ранних стадиях развития.
ПЦР-анализ на сегодняшний день является одним из высокотехнологичных, доступных и эффективных методов молекулярной диагностики, применяемый в разных областях медицины. Чаще всего он используется для лабораторной диагностики инфекционных заболеваний человека, в том числе инфекций, передаваемых половым путём (ИППП), и выявления возбудителей урогенитальных инфекций, которые могут вызывать различные воспалительные заболевания органов мочеполовой системы у мужчин и женщин.
В этой статье речь пойдет о методе ПЦР для диагностики инфекций, передаваемых половым путем, при анализе спермы (эякулята). Какие инфекции можно определить в сперме, а какие нельзя? Какие еще материалы можно использовать для диагностики инфекций половой системы?
Среди преимуществ ПЦР как метода в сравнении с другими, традиционно используемыми для диагностики инфекционных заболеваний человека (иммуноферментный анализ, бактериологический посев, микроскопия), стоит отметить непосредственное обнаружение инфекционного агента в результате выявления специфического фрагмента ДНК или РНК возбудителя в исследуемом образце, а потому - возможность напрямую идентифицировать возбудителя инфекции, осуществлять раннюю диагностику, например, в инкубационном периоде, диагностировать заболевание не только в острой и хронической формах, но и выявлять скрытые (латентные) формы инфекций, протекающие без выраженных симптомов или бессимптомно, а также проводить скрининговые исследования, направленные как на определение уже имеющейся инфекционной патологии, так и выявление возможного носительства инфекций для оценки принадлежности пациента к группе риска.
Спектр возбудителей, выявляемых методом ПЦР, чрезвычайно широк, в связи с чем наибольшее распространение ПЦР-диагностика получила в гинекологической и урологической практике, в дерматовенерологии. Для диагностики большинства бактериальных и вирусных инфекций, выявления возбудителей ИППП, вызывающих заболевания, передаваемые половым путём (ЗППП), материалом для исследования служит, в основном, соскобное отделяемое слизистых оболочек мочеполовых органов: соскоб эпителиальных клеток из цервикального канала и поверхности шейки матки у женщин, соскоб из уретры (мочеиспускательного канала), выделения из половых органов - у мужчин и женщин. При обследовании на некоторые виды инфекций (ВИЧ, гепатиты В и С, вирус Эпштейна-Барр и др.) для анализа берут кровь. Для выявления цитомегаловирусной и герпетической инфекций можно исследовать мочу. Клиническим материалом для ПЦР-диагностики ИППП у мужчин может служить секрет предстательной железы и эякулят (сперма). В каждом конкретном случае выбор исследуемого биоматериала определяется диагностической задачей исследования.
В данной статье мы подробнее остановимся на диагностике ИППП у мужчин и возможности выявления возбудителей ЗППП и урогенитальных инфекций в эякуляте.
Инфекционно-воспалительные заболевания органов мужской репродуктивной системы могут явиться одной из возможных причин снижения мужской фертильности (способности к воспроизведению потомства), а урогенитальные инфекции их вызывающие - быть ассоциированы с мужским бесплодием.
К органам мужской репродуктивной системы относятся наружные и внутренние половые органы. К числу наружных относят половой член и мошонку. Внутренние половые органы представлены яичками с их оболочками и придатками, расположенными в мошонке, семявыносящими протоками и добавочными половыми железами, в числе которых предстательная железа (простата) - железисто-мышечный орган, охватывающий мочеиспускательный канал ниже мочевого пузыря, семенные пузырьки - парный железистый орган, расположенный над предстательной железой, и бульбоуретральные (Куперовы) железы - парные округлые железы небольшой величины, расположенные между пучками мышц мочеполовой диафрагмы. В яичках, являющихся парной половой железой, происходит образование мужских половых клеток - сперматозоидов и выработка мужских половых гормонов. Продукты секреции добавочных половых желез образуют семенную жидкость (семенную плазму, или спермоплазму), которая при смешении со сперматозоидами образует сперму. Придаток яичка (эпидидимис) тесно связан с яичком и служит резервуаром накопления спермы и созревания сперматозоидов, являясь частью семявыводящих путей. Семявыносящий проток представляет собой парный трубчатый орган, служащий для транспортировки сперматозоидов из эпидидимиса в семявыбрасывающий проток. При эякуляции (семяизвержении) происходит сокращение продольных мышечных волокон семявыносящего протока, сперматозоиды поступают в семявыносящий проток и смываются содержимым семенных пузырьков в уретру. Вклад секрета семенных пузырьков и предстательной железы в общий объём семенной жидкости составляет около 95% (примерно 35% приходится на секрет предстательной железы, 60% - на секрет семенных пузырьков), поэтому колебания объёма эякулята, в первую очередь, зависят от секрета добавочных половых желез. Тесная функциональная взаимосвязь всех органов мужской половой системы позволяет оценивать её состояние путём исследования эякулята. Среди лабораторных методов исследования анализ эякулята является важнейшим и, зачастую, - достаточным не только для оценки мужской фертильности, например, при анализе спермограммы, но и диагностики наиболее распространённых, репродуктивно значимых урогенитальных инфекций.
Наиболее частыми возбудителями инфекций мужского урогенитального тракта являются бактерии: гонококк (Neisseria gonorrhoea) - возбудитель гонореи, хламидии (Chlamydia trachomatis) - возбудитель урогенитального хламидиоза, трахомы и венерической лимфогранулемы, бледная трепонема (Treponema pallidum) - возбудитель сифилиса, микоплазмы (Mycoplasma genitalium и Mycoplasma hominis) и уреаплазмы (Ureaplasma urealyticum, Ureaplasma parvum), являющиеся инфекционными агентами воспалительных процессов в мочеполовых органах, а также простейшие, например, трихомонада (Trichomonas vaginalis) - возбудитель урогенитального трихомониаза, грибы, например, рода Candida, вызывающие урогенитальный кандидоз, и различные вирусы, среди которых вирусы простого герпеса 1 и 2 типов (ВПГ, Herpes simplex virus, HSV1 и HSV2) - возбудители генитального герпеса, цитомегаловирус (CMV), вирус папилломы человека (ВПЧ, HPV, Human papillomavirus), вирусы гепатита В (HBV), гепатита С (HCV), ВИЧ (HIV) и другие. Некоторые из перечисленных бактериальных возбудителей (гонококк, хламидии, бледная трепонема, генитальная микоплазма) являются патогенами, другие (уреаплазмы, энтерококки, стафилококки и ряд других) - принадлежат к группе условно-патогенных микроорганизмов, способных вызывать воспаление в половых органах при снижении иммунной защиты.
Вирусы и бактерии могут напрямую поражать сперматозоиды, приводя к изменению их подвижности. Так, например, известно, что Mycoplasma genitalium и Ureaplasma urealyticum, прикрепившиеся к головке и средней части сперматозоидов, негативно влияют не только на их подвижность, но и способность к оплодотворению яйцеклетки, проводимому в экспериментальных (in vitro) условиях. Повреждающее действие могут оказывать и продуцируемые микроорганизмами токсины. В ответ на инфекционный процесс развивается вторичное воспалительное повреждение, сопровождаемое образованием свободных радикалов и цитокинов, способных оказывать цитотоксическое воздействие на половые клетки. Кроме того, инфекции являются одним из факторов риска образования антиспермальных антител (АСАТ), направленных против различных частей сперматозоидов. Механизмом образования АСАТ на фоне воспалительного процесса является всё та же способность бактерий, вирусов и грибов прикрепляться к мембране сперматозоидов, вследствие чего происходит запуск аутоиммунных реакций. Присутствие АСАТ в эякуляте приводит к снижению его качественных и количественных характеристик: уменьшению концентрации и подвижности сперматозоидов, изменению морфологии половых клеток, их агглютинации, к изменению значений pH и вязкости семенной плазмы. Тем самым инфекции мочеполовых органов могут снижать репродуктивную функцию у мужчин.
Большинство возбудителей ИППП попадают в организм преимущественно половым путём. Наиболее часто инфекции выявляются у лиц молодого возраста, особенно тех, кто имеет большое число половых партнёров. При незащищенном половом акте высок риск заражения хламидиозом, гонореей, сифилисом, трихомониазом, гепатитами В и С, ВИЧ, герпесом, ВПЧ. Всего в настоящее время насчитывается более двадцати инфекций, которые передаются половым путём. Многие из них характеризуются высокой контагиозностью, а потому - быстрым распространением среди населения. К примеру, ежегодно в мире регистрируется около 90 миллионов новых случаев хламидийной инфекции, а восприимчивость к урогенитальному хламидиозу приближается к 100%. Следует помнить, что заражение ИППП может происходить при любом виде сексуальных контактов: анальном и оральном сексе, генитальном контакте без проникновения. Коварство этих инфекций заключается и в их возможности протекать без клинически выраженных симптомов. Согласно данным Всемирной организации здравоохранения (ВОЗ), 50 - 80% населения инфицировано вирусом папилломы человека, но лишь 1 - 2% лиц имеют клинические проявления этой инфекции. Бессимптомное вирусоносительство играет ключевую роль в распространении генитального герпеса: до 70% случаев передачи этого вируса и заражения им здоровых лиц происходит при бессимптомном характере болезни и наличии вируса герпеса у больного. Скрытый характер течения инфекции затрудняет возможность её выявления. Отсутствие со стороны мужчины должного внимания на появление у себя некоторых из признаков или симптомов начинающегося заболевания, несвоевременное обращение к врачу или неадекватное лечение, например, в случае предпринимаемого самолечения, могут способствовать переходу инфекции в хроническу форму и развитию хронического заболевания. Хроническую инфекцию труднее диагностировать, тяжелее лечить, к тому же последствия хронического инфекционно-воспалительного процесса в мочеполовых органах оказываются более тяжкими для мужского здоровья.
В зависимости от локализации инфекционного процесса чаще всего у мужчин развиваются уретрит (воспаление мочеиспускательного канала), цистит (воспаление мочевого пузыря), простатит (воспаление предстательной железы), эпидидимит (воспаление придатка яичка) и орхит (воспаление яичка). Острый эпидидимит может распространиться и на яички (эпидидимоорхит). Симптомы или признаки заболевания напрямую зависят от того, какой именно возбудитель инфекции попал в мужской организм и каково состояние иммунитета в целом. Наиболее частыми возбудителями инфекций, вызывающих уретрит, являются Chlamydia trachomatis, Neisseria gonorrhoea, Mycoplasma genitalium и Ureaplasma urealyticum. Среди сексуально активных молодых мужчин эпидидимит чаще вызывается Chlamydia trachomatis, Neisseria gonorrhoea и Trichomonas vaginalis. У мужчин старшего возраста и пожилых чаще обнаруживают условно-патогенную микрофлору (Mycoplasma hominis, Ureaplasma parvum и др.).
Симптомы урогенитальных заболеваний, вызываемых различными возбудителями ИППП, чаще всего не являются специфичными. При остром характере инфекционного-воспалительного процесса клиническая картина ИППП у мужчин может выражаться такими симптомами, как дискомфорт, зуд и жжение в области уретры, боль в промежности, нижней части живота и в области мошонки, болезненность при мочеиспускании (дизурия) и половых контактах (диспареуния), гиперемия и отёчность кожных покровов в области поражения, слизистые или гнойные выделения из уретры. В случае скрытой формы инфекции признаками заражения могут являться редкие, незначительные выделения из уретры. Сходство клинических проявлений многих урогенитальных инфекций вовсе не означает, что существует их одинаковое лечение, каждая инфекция требует индивидуальной медикаментозной терапии. Это диктует необходимость проведения лабораторного исследования, направленного на выявление и идентификацию возбудителей ИППП.
Одним из таких видов исследования, предлагаемых в нашей клинике для мужчин, является анализ эякулята с помощью молекулярно-биологического метода ПЦР. Исследование является скрининговым и представляет собой блок анализов ПЦР на инфекции в сперме. Предназначен для обнаружения в биоматериале специфических фрагментов ДНК основных возбудителей ИППП и урогенитальных инфекций мочеполового тракта у мужчин: Neisseria gonorrhoeae, Clamydia trachomatis, Trichomonas vaginalis, Mycoplasma genitalium, Mycoplasma hominis и Ureaplasma spp. Обследование не требует применения каких-либо инвазивных процедур, а потому может быть выполнено в кратчайшие сроки. Использование для этих целей современного высокочувствительного и высокоточного диагностического метода, каким является ПЦР-анализ, представляется в настоящее время неотъемлемой частью комплексного подхода в лабораторной оценке мужского репродуктивного здоровья.
Микоплазмы являются самыми мелкими известными бактериями. Их жизнь зависит от клеток организма, в котором они обитают. Для диагностики микоплазменной инфекции могут быть использованы определенные методы.
Методы диагностики инфекций
Для диагностики инфекций существуют прямые и непрямые методы. Прямые методы позволяют выявить инфекционный агент в материале. К ним относится ПЦР, бактериологическое исследование, микроскопия и другие. К непрямым относится определение антител в крови (то есть определение не самого инфекционного агента, а иммунного ответа на него), выявление биохимических маркеров и т.д.. Для каждой инфекции существует свой стандарт диагностики.
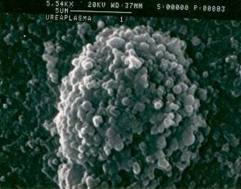
Уреаплазмы
Уреаплазмы (Ureaplasma) – представители класса Mollicutes, семейства Mycoplasmataceae. Семейство включает в себя несколько родов, в том числе, род Ureaplasma и род Mycoplasma. Таким образом, можно выделить несколько видов генитальных микоплазм: U. Urealyticum (биовар 2, включает в себя несколько серотипов – 2, 4, 5, 7, 8, 9, 10, 11, 12, 13), U. Parvum (биовар 1, включает в себя несколько серотипов – 1, 3, 6, 14), M. hominis и M. Genitalium. Подробнее: Taxonomy Browser
Ни одна группа прокариот не была вовлечена в такое количество споров и дискуссий, как эта. Даже несмотря на растущие объемы данных об их инфекционном и патогенетическом потенциале, микоплазмы все еще вызывают впечатление группы таинственных микроорганизмов. Однако они являются эволюционно продвинутыми прокариотами и их элитный статус бактериальных патогенов "следующего поколения" требует новых парадигм для полного понимания их патогенного потенциала.
Микоплазмы являются самыми мелкими известными бактериями. Микоплазмы – потомки грам-положительных бактерий, в процессе эволюции сократившие свой геном и лишившиеся клеточной стенки. Отсутствие ригидной клеточной стенки позволяет им проходить через мельчайшие отверстия, быть устойчивыми к антибиотикам, действующим на клеточную стенку. Геном микоплазм – пример крайней биологической экономичности. Отсутствие многих важных генов ведет к тому, что микоплазмы ведут паразитический образ жизни, они зависимы от поставок таких веществ как аминокислоты, нуклеотиды, жирные кислоты и так далее. Их жизнь зависит от клеток организма, в котором они обитают.
Уреаплазма передается преимущественно половым путем. Инфицированность женщин, живущих половой жизнью, достигает 60-80. Уреаплазма часто не вызывает заболеваний, но ее наличие имеет значение для беременных женщин и женщин, планирующих беременность, для новорожденных, а также при наличии клинической картины заболевания.
Основные методы выявления уреаплазм – прямые. Определение антител к уреаплазмам практически не используется.
ПЦР: быстрый метод с высокой чувствительностью и 100% специфичностью*, возможность определения вида уреаплазмы. Типирование уреаплазмы является важным, так как каждый из видов имеет свою клиническую значимость. Кроме того, при ПЦР-диагностике, в отличие от посева, определяются не только живые, но и мертвые микроорганизмы. * 100 % специфичность означает, что если результат положительный, то уреаплазма присутствует в пробе. Высокая чувствительность означает, что при минимальном количестве уреаплазм в пробе они могут быть определены данным методом.
Бактериологическое исследование (культуральный метод, выделение культуры уреаплазм) является менее чувствительным методом, не позволяет определить вид уреаплазмы, кроме того, тест проводится дольше ПЦР. Особенности строения и физиологии уреаплазм, о которых написано выше, делают анализ довольно сложным: микоплазмы очень капризны, они трудно культивируются, для них требуется специальные среды, они плохо переносят транспортировку. Даже в идеальных условиях научной лаборатории чувствительность не достигает высоких цифр (до 50%), специфичность могла бы достигать 100%, если бы не присутствовал фактор субъективности в оценке микробиологических препаратов. M.genitalium культивируется сложнее других микоплазм, очень медленно растет на питательных средах, поэтому посевы не применяются в клинической практике.
Сравнение чувствительности:
Кратко
Полная статья
Посевы с определением чувствительности (резистограммой) используются только в научных целях для выработки оптимальных принципов лечения микробных ассоциаций. Это связано с тем, что микоплазмы относятся к трудным для культивирования микроорганизмам, плохо переносящих транспортировку и требующих особых условий для культивирования. Еще одной проблемой является очень медленное размножение некоторых микоплазм в культуре (например, M. genitalium). Определение чувствительности к антибиотикам in vitro не отражает реальной ситуации чувствительности или устойчивости всей микробной ассоциации к антибиотикам in vivo, поэтому не может являться методом исследования, на основании которого будет назначаться лечение.
Когда проводить обследование?

Ureaplasma sows dissent between physician brothers
Уреаплазма вызвала раскол между братьями врачами
Показания к обследованию на микоплазмы (уреаплазмы):
- Подготовка к беременности
- Беременность
- Наличие симптомов воспалительных заболеваний органов малого таза (уретрит, кольпит и др.)
- Наличие симптомов бактериального вагиноза
- Изменения в результатах дополнительных методов обследования (см.ниже)
- Бесплодие, невынашивание беременности, осложнения беременности
- Выявление у партнера инфекционного агента
Учитывая значимость микоплазм в развитии воспалительных процессов мочеполовых органов у мужчин и женщин, риски связанные с ролью кольпита и баквагиноза в развитии преждевременного излития вод и некоторых других осложнений беременности, предпочтительным методом обследования является ПЦР.
В западных рекомендациях при наличии признаков воспалительных заболеваний органов малого таза или бактериального вагиноза рекомендуется проведение следующих анализов: микроскопия отделяемого (гинекологический мазок у женщин или мазок из уретры у мужчин), мазки для выявления гонококков, трихомонад, хламидий. Мы рекомендуем проводить более чувствительную ПЦР-диагностику этих инфекций. При явной клинической симптоматике воспалительного заболевания в отсутствии гонококков, трихомонад и хламидий говорят о так называемых нехламидийных негонококковых уретритах и других воспалительных процессах.
Выделение нехламидийных негонококковых воспалителных процессов является очень важным в клиническом отношении, поскольку подчеркивает значение микробных ассоциаций в развитии воспаления. Очень трудно бывает выделить отдельно роль каждого микроорганизма в развитии воспалительного процесса. Общее лечение бактериального вагиноза приводит к значительному уменьшению популяций потенциально патогенных микробов. Поэтому при микробных ассоциациях с участием микоплазм значительное улучшение часто наступает при применении препаратов метронидазола или клиндамицина, напрямую не действующих на микоплазмы, но устраняющих условия для благоприятного выживания микоплазм в организме.
Лечение при положительном результате ПЦР (уреаплазмопозитивности) или бактериологического исследования (посева) нужно не всегда. На первом месте должна быть степень клинических проявлений воспалительного процесса и клинический контекст (например, беременность, наличие активности воспалительного процесса органов малого таза, выделений, симптомов уретрита и т. д.).
- Инфекция, вызванная уреаплазмами (признаки урогенитальной инфекции без выявления других агентов, которые могли бы вызвать заболевание).
- Беременность
- Планирование операций на органах мочеполовой системы
Для каждого случая необходимость лечения должна оцениваться лечащим врачом. Решение о лечении принимается на основе оценки клинической картины и комплекса данных обследования.
Лечение назначается не на основании резистограммы, а на основании рекомендаций лечения негонококковых нехламидийных воспалительных процессов, вызванных микробными ассоциациями с участием микоплазм. Центр иммунологии и репродукции регулярно отслеживает публикации, посвященные изучению чувствительности таких микробных ассоциаций к антибактериальным препаратам, и использует эти данные в своей практике. В связи с устойчивостью микроорганизмов к антибиотикам и сильной зависимостью от общего состояния микрофлоры не всегда удается добиться эрадикации микроорганизмов даже при назначении современных схем лечения. Слишком настойчивое лечение микоплазм может привести к осложнениям лечения.
Читайте также:

