Холестатическое течение гепатита а
Обновлено: 23.04.2024
Гепатит А — инфекционное заболевание с фекально-оральным механизмом передачи, клинически и морфологически характеризующееся поражением печени с развитием симптомокомплекса острого гепатита. Гепатит А вызывает одноцепочечный РНК-содержащий вирус рода Неpatovirus семейства Рicornaviridae.
Период протекания
Минимальный инкубационный период (дней): 7
Максимальный инкубационный период (дней): 50
Инкубационный период продолжается от 7 до 50 дней, в среднем — от 2 до 6 нед.
Классификация
- Гепатит А без желтухи характеризуется лихорадкой, миалгией, анорексией, тошнотой и другими жалобами, но без желтухи, с выявлением анти-НАV IgM и повышением активности трансаминаз в крови.
- Субклинический гепатит А - НАV-инфекция без симптоматики, но с положительными анти-НАV IgM в сыворотке крови и с повышенной активностью трансаминаз в крови.
- Инаппарантный — НАV-инфекция без симптоматики, но с положительным анти-НАV IgM в сыворотке крови, тогда как активность трансаминаз остаётся в нормальных пределах.
Эпидемиология
Гепатит А распространён повсеместно, однако большую заболеваемость наблюдают в развивающихся странах, а также в странах, эндемичных по гепатиту А (страны Средиземноморья, особенно Греция, Канарские острова, Турция). Гепатит А чаще возникает у людей с более низким социально-экономическим статусом. Основной механизм передачи гепатита А фекально-оральный, реализующийся водным, пищевым и контактно-бытовым путями.
В 50% случаев больные гепатитом А не могут указать источник заражения. У детей младше 6 лет в 70% случаев течение НАV-инфекции не сопровождается какой-либо симптоматикой. Дети с бессимптомным течением гепатита А выступают основными переносчиками инфекции в популяции, особенно в детских учреждениях.
Клиническая картина
Клинические критерии диагностики
внезапная слабость, боль в животе, боль в области правого подреберья, тошнота, рвота, анорексия, диарея, лихорадка, потеря массы тела, недомогание, кожный зуд, желтуха, темная моча, светлый кал.
Cимптомы, течение
Пациента при заражении вирусом гепатита А могут беспокоить внезапная слабость, боль в животе, преимущественно в области правого подреберья, тошнота,
рвота, анорексия, диарея, лихорадка, потеря массы тела, недомогание, кожный зуд. Синдром желтухи характеризуется изменением цвета кожи и склер, окраски мочи и стула, а также (при развитии холестаза) кожным зудом.
При обследовании пациента необходимо обратить особое внимание на болезненность живота при пальпации, гепатомегалию, желтушность кожи и склер.
Возрастные особенности. Для детей 2-5 лет более характерно бессимптомное течение гепатита А. У взрослых клинические проявления гепатита А существенно варьируют от гриппоподобного синдрома до фульминантного гепатита. Более тяжёлое течение гепатита А наблюдают у лиц старше 50 лет.
Диагностика
Гепатиты А следует предполагать при наличии характерной клинической симптоматики, а также при наличии в анамнезе контакта с заболевшим инфекционным гепатитом. Для установления диагноза гепатита А необходимо выявление в крови анти-НАV IgM.
Формы.
- Холестатический гепатит (7% случаев): снижение активности аминотрансфераз, нормализация протромбинового времени, концентрация билирубина превышает 340 мкмоль/л. В этом случае следует рассмотреть целесообразность назначения глюкокортикоидов или урсодеоксихолевой кислоты.
- Рецидивирующий гепатит А (3-20% случаев): продолжающееся повышение активности трансаминаз, возможно, связанное с рецидивированием гепатита А либо сопутствующими заболеваниями печени. Случаи рецидивирования гепатита обычно имеют нетяжёлое течение.
- Фульминантный гепатит (0,1% случаев при гепатите А): прогрессирующее увеличение протромбинового времени либо изменение психического статуса (развитие печёночной энцефалопатии) предполагает прогрессирующее поражение печени. Фульминантный гепатит чаще возникает у пациентов с сопутствующей патологией печени, особенно при хронических гепатитах В и С.
Лабораторная диагностика
Для установления диагноза гепатита А необходимо определение в крови вирусных маркёров. Это позволяет не только подтвердить диагноз активного гепатита, но и оценить наличие сформировавшегося иммунитета вследствие ранее перенесённой инфекции.
- Анти-НАV IgM - показатель активной инфекции. У большинства пациентов эти АТ выявляют к началу развёрнутой стадии заболевания, у меньшинства (3%) - через 1-2 нед от начала заболевания. Указанные АТ обнаруживают в крови ещё в течение 3-6 мес от начала заболевания, а у 25% больных - до 12 мес.
- Выявление в крови анти-НАV IgG указывает на перенесённую инфекцию, после которой формируется длительный иммунитет. Эти АТ начинают определяться в крови через 3 нед после появления анти-НАV IgM. Максимальные значения анти-НАV IgG наблюдают на 4-6-й неделе после появления симптомов заболевания и сохраняются на повышенном уровне в течение всей жизни (с постепенным снижением титра).
При серологическом исследовании крови следует иметь в виду возможность ложноположительных и ложноотрицательных результатов.
Лечение
Необходима адекватная регидратация (увеличение количества принимаемой жидкости до 1,5-2 л в сутки). Для профилактики передачи инфекции нужно строго соблюдать правила личной гигиены (мытьё рук после каждого посещения туалета). Приём ЛС нежелателен; при необходимости их назначения (например, при сопутствующих заболеваниях) следует соблюдать осторожность и тщательно наблюдать за состоянием больного и вероятными побочными эффектами.
При остром гепатите лекарственная терапия обычно не показана. Исключение составляют случаи с нарастающей отрицательной динамикой состояния больного.
Холестирамин может быть эффективным в качестве симптоматического средства для лечения выраженного кожного зуда (обусловленного холестазом) при вирусном гепатите А. Взрослым колестирамин назначают по 4 г внутрь 2 раза в день (можно до 6 раз в день, но не более 32 г/сут), детям — в дозе 240 мг/кг внутрь, разделив дозу на 3 приёма. Максимальный эффект развивается в течение 2-недельного срока лечения. Препарат следует применять с осторожностью у детей, а также при запоре. Другие ЛС принимают за 1 ч до или через 4 ч после приёма колестирамина.
Преднизолон может уменьшить длительность затянувшегося холестаза при гепатите А. Препарат назначают в дозе 30 мг/сут с постепенным уменьшением дозы и отменой препарата в течение 1-2 нед. Эффективность при гепатите А точно не определена. Риск лечения преднизолоном заключается в развитии септицемии при наличии у больного инфекции, неконтролируемого повышения концентрации глюкозы плазмы крови у больных сахарным диабетом. Пациенту следует разъяснить важность постепенного снижения дозы преднизолона. Препарат принимают однократно утром. Возможны диспепсические расстройства.
Прогноз
Гепатит А не переходит в хроническую стадию, заболевание заканчивается полным выздоровлением, летальный исход наблюдают крайне редко. Рецидив гепатита А возникает у 3-20% больных. В 0,1% случаев инфекция вирусом гепатита А приводит к острой печёночной недостаточности (фульминантная форма). У больных с хроническим гепатитом В и/или С, а также при других хронических заболеваниях печени отмечают более высокие показатели заболеваемости гепатитом А и ассоциированной с ним смертности.
Госпитализация
В России госпитализации подлежит каждый пациент с желтухой (что не всегда оправданно). Отдельно следует выделить особые показания к госпитализации.
- Больные со средней степенью тяжести или тяжёлым состоянием: с выраженной дегидратацией, признаками печёночной энцефалопатии, при нарастающей лихорадке, при удлинении протромбинового времени, гепаторенальном синдроме, при необъяснимых кровоподтёках и кровотечениях (в том числе желудочно-кишечных) и для оценки необходимости трансплантации печени (при фульминантном гепатите).
Профилактика
- Соблюдение правил личной гигиены (особенно внимательное при зарубежных поездках в развивающиеся страны): тщательное мытьё рук после туалета пользование только чистой посудой (при невозможности следует пользоваться одноразовой посудой). Особую опасность в эпидемиологическом отношении представляют работники сферы питания.
Санитарно-эпидемиологическая служба должна отслеживать тщательность проведения мероприятий по изоляции экскрементов для исключения контаминации источников водоснабжения.
Иммунизация. Гепатит А - наиболее частая инфекция у путешественников, которую можно успешно предотвратить своевременной вакцинацией.
Первичная иммунизация должна быть завершена за 2 нед до возможного контакта. Своевременная вакцинация детей против гепатита А позволяет уменьшать заболеваемость и предотвращать вспышки заболевания.
Иммунопрофилактика гепатита А включает введение вакцины или иммуноглобулина (возможно одновременное назначение иммуноглобулина и вакцины). Взрослым и детям старше 2 лет вводят вакцину, младше 2 лет — иммуноглобулин. Если до отъезда в эндемичную зону осталось менее 2 нед, взрослым и детям старше 2 лет также вводят иммуноглобулин. При краткосрочных поездках в эндемичные по гепатиту А районы также может быть введён иммуноглобулин (эффективная защита от гепатита А на срок от 2 до 6 мес).
Иммунизация показана лицам, выезжающим в эндемичные по гепатиту А районы - развивающиеся страны, страны Средиземноморья, особенно Грецию, Турцию. Кроме того, введение вакцины против гепатита А настоятельно рекомендовано следующим категориям:
- больным с хроническими заболеваниями печени, в том числе хроническим вирусным гепатитом В и/или С (вакцинопрофилактика безопасна и эффективна);
Иммуноглобулин против гепатита А необходимо назначить на 2 нед всем лицам, бывшим или находящимся в контакте с больными гепатитом А, а именно:
- лицам, собирающимся в поездку в районы повышенного риска, если до отъезда осталось менее 2 нед и до этого вакцинация не проводилась.
Эффективность иммунопрофилактики иммуноглобулином составляет 75-85%, она подавляет репликацию вируса гепатита А и делает течение заболевания более стёртым; также уменьшается выделение вируса с фекалиями.
Вирусный гепатит A (болезнь Боткина) – острое инфекционное поражение печени, характеризующееся доброкачественным течением, сопровождающееся некрозом гепатоцитов. Вирусный гепатит A входит в группу кишечных инфекций, поскольку имеет фекально-оральный механизм инфицирования. В клиническом течении вирусного гепатита А выделяют дожелтушный и желтушный периоды, а также реконвалесценцию. Диагностика осуществляется по данным биохимического анализа крови, результатам РИА и ИФА. Госпитализация пациентов с вирусным гепатитом А необходима лишь в тяжелых случаях. Амбулаторное лечение включает диету и симптоматическую терапию.
Общие сведения
Вирусный гепатит A (болезнь Боткина) – острое инфекционное поражение печени, характеризующееся доброкачественным течением, сопровождающееся некрозом гепатоцитов. Болезнь Боткина относится к вирусным гепатитам, передающимся по фекально-оральному механизму, и является одной из самых распространенных кишечных инфекций.
Характеристика возбудителя
Вирус гепатита А относится к роду Hepatovirus, его геном представлен РНК. Вирус довольно устойчив в окружающей среде, сохраняется на протяжении нескольких месяцев при 4 °С и годами - при -20 °С. В комнатной температуре сохраняет жизнеспособность несколько недель, погибает при кипячении спустя 5 минут. Ультрафиолетовые лучи инактивируют вирус черед одну минуту. Возбудитель может некоторое время сохранять жизнеспособность в хлорированной воде из водопровода.
Гепатит A передается с помощью фекально-орального механизма преимущественно водным и алиментарным путем. В некоторых случаях возможно заражение контактно-бытовым путем при пользовании предметами обихода, посудой. Вспышки вирусного гепатита А при реализации водного пути заражения обычно возникают при попадании вируса в резервуары воды общественного пользования, пищевой путь заражения возможен как при употреблении в пищу загрязненных овощей и фруктов, так и сырых моллюсков, обитающих в инфицированных водоемах. Реализация контактно-бытового пути характерно для детских коллективов, где недостаточно внимания уделяется санитарно-гигиеническому режиму.
Естественная восприимчивость к вирусу гепатита А у людей высокая, наибольшая – у детей допубертатного возраста, постинфекционный иммунитет напряженный (несколько меньшая напряженность характерна после субклинически протекающей инфекции) и длительный. Заражение вирусным гепатитом А чаще всего происходит в детских коллективах. Среди взрослых в группу риска входят сотрудники пищеблоков дошкольных и школьных детских, а также лечебно-профилактических и санаторно-курортных учреждений, комбинатов питания. В настоящее время все чаще отмечаются коллективные вспышки инфекции среди наркоманов и гомосексуалистов.
Симптомы вирусного гепатита A
Инкубационный период вирусного гепатита А составляет 3-4 недели, начало заболевания обычно острое, течение характеризуется последовательной сменой периодов: дожелтушного, желтушного и реконвалесценции. Дожелтушный (продромальный) период протекает в различных клинических вариантах: лихорадочном, диспепсическом, астеновегетативном.
Лихорадочный (гриппоподобный) вариант течения характеризуется резко развившейся лихорадкой и интоксикационной симптоматикой (степень выраженности общеинтоксикационного синдрома зависит от тяжести течения). Больные жалуются на общую слабость, миалгии, головную боль, сухое покашливание, першение в горле, ринит. Катаральные признаки выражены умерено, покраснения зева обычно не отмечается, возможно их сочетание с диспепсией (тошнота, ухудшение аппетита, отрыжка).
Диспепсический вариант течения не сопровождается катаральной симптоматикой, интоксикация выражена мало. Больные жалуются преимущественно на расстройства пищеварения, тошноту, рвоту, горечь во рту, отрыжку. Нередко отмечается тупая умеренная боль в правом подреберье, эпигастрии. Возможно расстройство дефекации (диареи, запоры, их чередование).
Дожелтушный период, протекающий по астеновегетативному варианту мало специфичен. Больные вялы, апатичны, жалуются на общую слабость, страдают расстройствами сна. В некоторых случаях продромальные признаки не отмечаются (латентный вариант дожелтушного периода), заболевание начинается сразу с желтухи. В случае, если присутствуют признаки нескольких клинических синдромов, говорят о смешанном варианте течения дожелтушного периода. Продолжительность этой фазы инфекции может составлять от двух до десяти дней, в среднем обычно продромальный период занимает неделю, постепенно переходя в следующую фазу – желтуху.
В желтушном периоде вирусного гепатита А характерно исчезновение признаков интоксикации, спадение лихорадки, улучшение общего состояния больных. Однако диспепсическая симптоматика, как правило, сохраняется и усугубляется. Желтуха развивается постепенно. Сначала отмечают потемнение мочи, желтоватый оттенок приобретают склеры, слизистые оболочки уздечки языка и мягкого нёба. В дальнейшем желтеет кожа, приобретая интенсивный шафранный оттенок (печеночная желтуха). Тяжесть заболевания может коррелировать с интенсивностью окрашивания кожи, но предпочтительнее ориентироваться на диспепсическую и интоксикационную симптоматику.
При тяжелом течении гепатита могут отмечаться признаки геморрагического синдрома (петехии, кровоизлияния на слизистых оболочках и коже, носовые кровотечения). При физикальном обследовании отмечают желтоватый налет на языке, зубах. Печень увеличена, при пальпации умеренно болезненная, в трети случаев отмечается увеличение селезенки. Пульс нескольку урежен (брадикардия), артериальное давление понижено. Кал светлеет вплоть до полного обесцвечивания в разгар болезни. Помимо диспепсических расстройств, больные могут жаловаться на астеновегетативную симптоматику.
Длительность желтушного периода обычно не превышает месяца, в среднем составляет 2 недели., после чего начинается период реконвалесценции: происходит постепенный регресс клинических и лабораторный признаков желтухи, интоксикации, нормализуется размер печени. Эта фаза может быть довольно длительной, продолжительность периода реконвалесценции обычно достигает 3-6 месяцев. Течение вирусного гепатита А преимущественно легкое или среднетяжелое, но в редких случаях отмечаются тяжело протекающие формы заболевания. Хронизация процесса и вирусоносительство для этой инфекции не характерны.
Осложнения вирусного гепатита A
Вирусный гепатит A обычно не склонен к обострениям. В редких случаях инфекция может провоцировать воспалительные процессы в билиарной системе (холангиты, холецистит, дискинезии желчевыводящих путей и желчного пузыря). Иногда гепатит A осложняется присоединением вторичной инфекции. Тяжелые осложнения со стороны печени (острая печеночная энцефалопатия) крайне редки.
Диагностика вирусного гепатита A
В общем анализе крови отмечается пониженная концентрация лейкоцитов, лимфоцитоз, СОЭ повышена. Биохимический анализ показывает резкое повышение активности аминотрансфераз, билирубинемию (преимущественно за счет связанного билирубина), пониженное содержание альбумина, низкий протромбиновый индекс, повышение сулемовой и понижение тимоловой проб.
Специфическая диагностика осуществляется на основании серологических методов (антитела выявляются с помощью ИФА и РИА). В желтушном периоде отмечается нарастание Ig М, а в реконвалесцентном – IgG. Наиболее точная и специфичная диагностика – выявление РНК вируса в крови с помощью ПЦР. Выделение возбудителя и вирусологическое исследование возможно, но ввиду трудоемкости к общей клинической практике нецелесообразно.
Лечение вирусного гепатита A
Болезнь Боткина можно лечить амбулаторно, госпитализация производится при тяжелых формах, а также - по эпидемиологическим показаниям. В период выраженной интоксикации больным прописан постельный режим, диета №5 (в варианте для острого течения гепатита), витаминотерапия. Питание дробное, исключена жирная пища, продукты, стимулирующие производство желчи, поощряются молочные и растительные составляющие рациона.
Необходимо полное исключение алкоголя. Этиотропная терапия для данного заболевания не разработана, комплекс лечебных мер направлен на облегчение симптоматики и патогенетическую коррекцию. С целью дезинтоксикации назначается обильное питье, при необходимости инфузия кристаллоидных растворов. С целью нормализации пищеварения и поддержания нормобиоценоза кишечника назначают препараты лактулозы. Спазмолитики применяют для профилактики холестаза. При необходимости назначают препараты УДКХ (урсодезоксихолиевой кислоты). После клинического выздоровления больные находятся на диспансерном наблюдении у гастроэнтеролога еще 3-6 месяцев.
В подавляющем большинстве случаев прогноз благоприятный. При осложнениях со стороны желчевыводящих путей излечение затягивается, но при ложной терапии прогноз не усугубляется.
Профилактика вирусного гепатита A
Общие профилактические мероприятия направлены на обеспечение качественного очищения источников питьевой воды, контроль над сбросом сточных вод, санитарно-гигиенические требования к режиму на предприятиях общественного питания, в пищеблоках детских и лечебных учреждений. Осуществляется эпидемиологический контроль за производством, хранением, транспортировкой пищевых продуктов, при вспышках вирусного гепатита А в организованных коллективах (как детских, так и взрослых) осуществляют соответствующие карантинные мероприятия. Больные изолируются на 2 недели, заразность их после первой недели желтушного периода сходит на нет. Допуск к учебе и работе осуществляют по наступлению клинического выздоровления. За контактными лицами осуществляют наблюдение на протяжении 35 дней с момента контакта. В детских коллективах на это время назначается карантин. В очаге инфекции производятся необходимые дезинфекционные мероприятия.
Вакцинация против гепатита А рекомендована детям с возраста 1 год и взрослым, отъезжающим в зоны, опасные по вирусному гепатиту А.
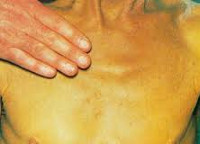
Холестатический гепатит – это заболевание, в развитии которого ключевое значение имеет затруднение тока желчи, а также накопление составляющих ее компонентов в печени. Клинически болезнь проявляется зудом, дискомфортом в зоне правого подреберья, интенсивной желтухой, диспепсией, увеличением печени и появлением ксантелазм на коже. В диагностике основное значение имеют общеклиническое и биохимическое исследования крови с определением печеночных проб, УЗИ печени и желчного пузыря, сонография поджелудочной железы, МРТ органов брюшной полости. Терапия направлена на улучшение оттока желчи и нормализацию функции органа.
МКБ-10
Общие сведения
Холестатический гепатит представляет собой достаточно редкую патологию, в основе патогенеза которой лежит внутрипеченочный холестаз с ухудшением экскреторной функции клеток и повреждением протоков. Частота выявления заболевания не превышает 10% среди всех гепатитов с хроническим течением. Холестатический гепатит преимущественно встречается у людей пожилого возраста.
Несмотря на свою относительно низкую распространенность, заболевание плохо поддается лечению в связи с тем, что не всегда возможно четко установить его причину. Изучением этиологии и патогенеза, а также разработкой новых методов терапии холестатического гепатита занимается клиническая гастроэнтерология.

Причины
Данная патология может быть обусловлена внутрипеченочным или внепеченочным застоем желчи. В первом случае нарушение оттока желчи возможно как на уровне клеток печени, так и на уровне внутрипеченочных протоков. Причинами внутрипеченочного холестаза с последующим развитием гепатита может выступать:
- переход острого вирусного гепатита В, С или других типов в хроническую форму;
- поражение печени вирусами Эбштейна-Барра, герпеса, цитомегаловирусом, микоплазменная инфекция;
- прием различных препаратов, таких как аминазин, некоторые диуретики, антибиотики, анаболические стероиды, контрацептивы;
- воздействие токсинов, алкоголя, ядов;
- эндокринные заболевания.
Внепеченочный холестаз является следствием обструкции крупных протоков. В этом случае его возможными причинами служат:
- закупорка камнем общего желчного протока;
- хронический калькулезный холецистит;
- хронический панкреатит;
- рак головки поджелудочной железы и опухоли других органов гепатобилиарной системы.
На фоне холестаза в печени происходит деструкция гепатоцитов с последующим нарушением функции органа. В некоторых случаях установить причину развития заболевания не удается, что трактуется как идиопатический холестатический гепатит.
Симптомы холестатического гепатита
Симптоматика холестатического гепатита похожа на проявления других хронических заболеваний печени. Отличительными особенностями являются более выраженная желтуха и кожный зуд, который часто выступает первым проявлением болезни. Зуд в данном случае обусловлен попаданием в кровь желчных кислот вследствие застоя желчи в печени. Также у больных холестатической формой гепатита часто возникают ксантомы, которые имеют вид желтых пятен.
Цвет кала, как правило, становится более светлым, а моча темнеет. Пальпаторно определяется увеличение размеров и повышение плотности печени без спленомегалии. В период обострения возможно повышение температуры и неяркие симптомы интоксикации. Тяжесть клинической картины зависит от выраженности холестаза.
Диагностика
В диагностике заболевания важную роль играют лабораторные и инструментальные методы исследования. Из лабораторных методик основным для постановки диагноза холестаза считают биохимический анализ крови.
- Печеночные пробы. При биохимическом исследовании отмечается увеличение уровня билирубина за счет прямой фракции, повышение уровня трансаминаз, щелочной фосфатазы (более чем в 5 раз), гамма-глутаминтрансферазы и холестерина. Также можно определить повышенное количество в крови фосфолипидов, В-липопротеидов и желчных кислот.
- Серологическая и ПЦР-диагностика. Для подтверждения вирусной этиологии заболевания проводится исследование специфических маркеров методами ИФА и ПЦР. Характерным серологическим маркером внутрипеченочного холестаза является определение антимитохондриальных антител.
Из инструментальных методов используется эхографическая, рентгеновская, магнитно-резонансная, инвазивная диагностика:
- УЗИ печени и желчного пузыря. При ультразвуковом исследовании выявляются признаки хронического гепатита. УЗИ желчных путей, желчного пузыря и поджелудочной железы позволяет подтвердить или исключить внепеченочный холестаз.
- Рентгенография. При наличии сложностей в диагностике холестаза проводится ретроградная холангиопанкреатография, чрескожная чреспеченочная холангиография или холецистография, которые позволяют обнаружить камни в желчных путях в тех случаях, когда они не видны на УЗИ.
- МРТ. Современными неинвазивными методами выявления причин холестатического гепатита являются МР-панкреатохолангиография и МРТ гепатобилиарной зоны.
- Биопсия с гистологией. Для изучения морфологических изменений может проводиться пункционная биопсия печени, хотя она и не играет решающей роли в диагностике холестаза.
Лечение холестатического гепатита
Лечение хронического гепатита с холестатическим синдромом должно быть основано на устранении причины, которая привела к холестазу. Если причиной заболевания является воздействие токсических факторов или медикаментозных препаратов, то необходимо прекратить их поступление в организм. Всем больным рекомендуется придерживаться диеты №5, которая предусматривает исключение острой, жирной и жареной пищи. Обязательно минимизировать употребление алкоголя, который негативно влияет на клетки печени. Также рекомендовано полноценное питание с достаточным содержанием белка.
Медикаментозная терапия
На любой стадии заболевания желателен прием жирорастворимых витаминов А, Е, а также В12. Для улучшения функции гепатоцитов могут назначаться гепатопротекторы, эссенциальные фосфолипиды и липоевая кислота. При наличии внутрипеченочного холестаза с высокой активностью воспалительного процесса показано назначение небольших доз преднизолона для уменьшения выраженности патологических изменений.
Если больного беспокоит сильный зуд, необходимо применение препаратов для нейтрализации желчных кислот, таких как холестирамин или лигнин. Самым эффективным средством для лечения внутрипеченочного холестаза считается урсодезоксихолевая кислота, которая улучшает отток желчи. Препарат рекомендован всем больным с холестатическим гепатитом.
Хирургическое лечение
Если гепатит вызван внепеченочным холестазом, необходимо устранить его причину. Для этого используются различные оперативные методы:
- лапароскопическая или открытая холецистэктомия;
- резекция головки поджелудочной железы;
- экстракция конкрементов желчных протоков при РПХГ;
- эндоскопическая баллонная дилатация сфинктера Одди и др.
Прогноз и профилактика
При правильном лечении и устранении причины холестаза прогноз при холестатическом гепатите в целом благоприятный. Профилактика заболевания сводится к прекращению поступления в организм алкоголя и других гепатотоксических веществ, а также своевременному лечению патологии печени.
Холестаз – это клинико-лабораторный синдром, характеризующийся повышением в крови содержания экскретируемых с желчью веществ вследствие нарушения выработки желчи либо ее оттока. Симптомы включают кожный зуд, желтушность, запоры, привкус горечи во рту, болезненность в правом подреберье, темный цвет мочи и обесцвечивание кала. Диагностика холестаза заключается в определении уровня билирубина, ЩФ, холестерина, желчных кислот. Из инструментальных методов используют УЗИ, рентгенографию, гастроскопию, дуоденоскопию, холеграфию, КТ и другие. Лечение комплексное, назначаются гепатопротекторы, антибактериальные лекарственные средства, цитостатики и препараты урсодезоксихолевой кислоты.
МКБ-10
Общие сведения
Актуальность проблемы обусловлена сложностями диагностики данного патологического синдрома, выявления первичного звена патогенеза и подбора дальнейшей рациональной схемы терапии. Консервативным лечением синдрома холестаза занимаются гастроэнтерологи, а при необходимости проведения оперативного вмешательства - хирурги.

Причины холестаза
Этиология и патогенез холестаза определяются множеством факторов. По данным современной гастроэнтерологии, в возникновении холестаза ведущее значение имеет повреждение печени вирусного, токсического, алкогольного и лекарственного характера. Также в формировании патологических изменений существенная роль отводится:
- наследственности (болезнь Байлера);
- сердечной недостаточности;
- нарушениям метаболизма (холестаз беременных, муковисцидоз и другие);
- повреждению междольковых внутрипеченочных желчных протоков (первичный билиарный цирроз печени и первичный склерозирующий холангит).
Патогенез
В основе проявлений синдрома холестаза лежит один или несколько механизмов: поступление составляющих желчи в кровеносное русло в избыточном объеме, уменьшение или отсутствие ее в кишечнике, действие элементов желчи на канальцы и клетки печени. В результате желчь проникает в кровь, обусловливая возникновение симптомов и поражение других органов и систем.
Классификация
В зависимости от причин выделяют две основные формы: внепеченочный и внутрипеченочный холестаз.
- Внепеченочный холестаз формируется при механической обструкции протоков, наиболее распространенным этиологическим фактором выступают камни желчевыводящих путей.
- Внутрипеченочный холестаз развивается при заболеваниях гепатоцеллюлярной системы, в результате повреждения внутрипеченочных протоков или сочетает оба звена. При данной форме отсутствуют обструкция и механические повреждения билиарного тракта. Вследствие этого внутрипеченочную форму дополнительно подразделяют на следующие подвиды:
- гепатоцеллюлярный холестаз, при котором возникает поражение гепатоцитов;
- каналикулярный, протекающий с поражением транспортных систем мембран;
- экстралобулярный, связанный с нарушением структуры эпителия протоков;
- смешанный холестаз.
В зависимости от характера течения холестаз делят на острый и хронический. Также данный синдром может протекать в безжелтушной и желтушной форме. Дополнительно выделяют несколько типов: парциальный холестаз – сопровождается снижением секреции желчи, диссоцианный холестаз – характеризуется задержкой отдельных компонентов желчи, тотальный холестаз – протекает с нарушением поступления желчи в двенадцатиперстную кишку.
Симптомы холестаза
При данном патологическом синдроме проявления и патологические изменения обусловлены избыточным количеством желчи в гепатоцитах и канальцах. Степень выраженности симптомов зависит от причины, которая вызвала холестаз, тяжести токсического поражения клеток печени и канальцев, обусловленного нарушением транспорта желчи.
Для любой формы холестаза характерен ряд общих симптомов: увеличение размеров печени, боли и ощущение дискомфорта в зоне правого подреберья, кожный зуд, ахоличный (обесцвеченный) кал, темный цвет мочи, нарушения процессов пищеварения. Характерной чертой зуда является его усиление в вечернее время и после контакта с теплой водой. Данный симптом влияет на психологический комфорт пациентов, вызывая раздражительность и бессонницу. При усилении выраженности патологического процесса и уровня обструкции кал теряет окраску до полного обесцвечивания. Стул при этом учащается, становясь жидким и зловонным.
Вследствие дефицита в кишечнике желчных кислот, которые используются для всасывания жирорастворимых витаминов (А, Е, К, D), в кале повышается уровень жирных кислот и нейтрального жира. За счет нарушения всасывания витамина К при затяжном течении заболевания у пациентов увеличивается время свертывания крови, что проявляется повышенной кровоточивостью. Недостаток витамина D провоцирует снижение плотности костной ткани, в результате чего больных беспокоят боли в конечностях, позвоночнике, спонтанные переломы. При длительном недостаточном всасывании витамина А снижается острота зрения и возникает гемералопия, проявляющаяся ухудшением адаптации глаз в темноте.
При хроническом течении процесса происходит нарушение обмена меди, которая накапливается в желчи. Это может провоцировать образование фиброзной ткани в органах, в том числе в печени. За счет увеличения уровня липидов начинается формирование ксантом и ксантелазм, вызванное отложением холестерина под кожей. Ксантомы имеют характерное расположение на коже век, под молочными железами, в области шеи и спины, на ладонной поверхности кистей. Эти образования возникают при стойком повышении уровня холестерина в течение трех и более месяцев, при нормализации его уровня возможно их самостоятельное исчезновение.
В некоторых случаях симптомы выражены незначительно, что затрудняет диагностику синдрома холестаза и способствует длительному течению патологического состояния – от нескольких месяцев до нескольких лет. Определенная часть пациентов обращается за лечением кожного зуда к дерматологу, игнорируя остальные симптомы.
Осложнения
Холестаз способен вызывать серьезные осложнения. При продолжительности желтухи более трех лет в подавляющем большинстве случаев формируется печеночная недостаточность. При длительном и некомпенсированном течении возникает печеночная энцефалопатия. У небольшого количества пациентов при отсутствии своевременной рациональной терапии возможно развитие сепсиса.
Диагностика
Консультация гастроэнтеролога позволяет выявить характерные признаки холестаза. При сборе анамнеза важно определение давности возникновения симптомов, а также степени их выраженности и связи с другими факторами. При осмотре пациента определяется наличие желтушности кожи, слизистых и склер различной степени выраженности. Также проводится оценка состояния кожи – наличие расчесов, ксантом и ксантелазм. Посредством пальпации и перкуссии специалист часто обнаруживает увеличение печени в размерах, ее болезненность.
- Лабораторные анализы. В результатах общего анализа крови могут отмечаться анемия, лейкоцитоз, повышенная скорость оседания эритроцитов. В биохимическом анализе крови выявляется гипербилирубинемия, гиперлипидемия, превышение уровня активности ферментов (АлАТ, АсАТ и щелочной фосфатазы). Анализ мочи позволяет оценить наличие в ней желчных пигментов. Важным моментом является определение аутоиммунного характера заболевания путем обнаружения маркеров аутоиммунных поражений печени: антимитохондриальных, антинуклеарных антител и антител к гладкомышечным клеткам.
- Сонография. Инструментальные методы направлены на уточнение состояния и размеров печени, желчного пузыря, визуализацию протоков и определение их размеров, выявление обтурации или сужения. Ультразвуковое исследование печени позволяет подтвердить увеличение ее размеров, изменение структуры желчного пузыря и поражение протоков.
- Рентгеновская диагностика. Эндоскопическая ретроградная холангиопанкреатография эффективна для обнаружения камней и первичного склерозирующего холангита. Чрескожную чреспеченочную холангиографию используют при невозможности заполнения желчных путей контрастом ретроградно; эти методы дополнительно позволяют провести дренирование протоков при закупорке.
- Томографические методы. Высокой чувствительностью (96%) и специфичностью (94%) обладает магнитно-резонансная холангиопанкреатография (МРПХГ); она является современной неинвазивной заменой ЭРХПГ. В сложных для диагностики ситуациях применяется позитронно-эмиссионная томография.
- Инвазивная диагностика. При неоднозначности результатов возможно проведение биопсии печени, но и гистологический метод не всегда дает возможность дифференцировать вне- и внутрипеченочный холестаз.
Дифференциальная диагностика
При дифференциальной диагностике следует помнить, что синдром холестаза может встречаться при любых патологических изменениях печени. К таким процессам относятся вирусный и лекарственный гепатиты, холедохолитиаз, холангит и перихолангит. Отдельно стоит выделить холангиокарциному и опухоли поджелудочной железы, внутрипеченочные опухоли и их метастазы. Реже возникает необходимость дифференциальной диагностики с паразитарными заболеваниями, атрезией желчных протоков, первичным склерозирующим холангитом.
Лечение холестаза
Консервативное лечение
Консервативная терапия начинается с диеты с ограничением нейтральных жиров и добавлением в рацион жиров растительного происхождения. Это объясняется тем, что всасывание таких жиров происходит без использования желчных кислот. Лекарственная терапия включает назначение препаратов урсодезоксихолевой кислоты, гепатопротекторов (адеметионина), цитостатиков (метотрексата). Дополнительно применяется симптоматическая терапия: антигистаминные препараты, витаминотерапия, антиоксиданты.
Хирургическое лечение
В качестве этиотропного лечения в большинстве случаев используются хирургические методы. К ним относятся операции:
- наложение холецистодигестивных и холедоходигестивных анастомозов;
- наружное дренирование желчных протоков;
- вскрытие желчного пузыря;
- холецистэктомия.
Отдельной категорией являются оперативные вмешательства при сужениях и камнях желчных протоков, направленные на удаление конкрементов. В реабилитационном периоде применяются физиотерапия и лечебная физкультура, массаж и другие методы стимуляции естественных защитных механизмов организма.
Прогноз и профилактика
Своевременная диагностика, адекватные лечебные мероприятия и поддерживающая терапия позволяют добиться у большей части пациентов выздоровления или стойкой ремиссии. При соблюдении профилактических мероприятий прогноз благоприятный. Профилактика заключается в соблюдении диеты, исключающей употребление острой, жареной пищи, животных жиров, алкоголя, а также в своевременном лечении патологии, вызывающей застой желчи и повреждение печени.
За последние годы отмечен рост заболеваемости острым вирусным гепатитом А (ГА). Показано, что практически у всех детей с острым ГА при ультразвуковом исследовании выявляется отек стенки желчного пузыря (ЖП). У ряда больных ГА протекает с холестазом. К клиническим признакам относятся иктеричность и зуд кожи, боли в животе, значительная гепатомегалия. В сыворотке крови повышается уровень билирубина за счет конъюгированной фракции, щелочной фосфатазы, γ-глутамилтранспептидазы. Применение препарата урсодезоксихолевой кислоты Урсосана при остром ГА, протекающем с холестазом, в дозе 10–15 мг/кг
внутрь после еды в 1–2 приема приводит к быстрому клиническому и биохимическому выздоровлению, а также оказывает благоприятное действие на состояние ткани печени и ЖП, купирует отек стенки ЖП.
За последние годы в связи с проведением массовой вакцинопрофилактики в рамках Национального календаря в Российской Федерации значительно снизилась заболеваемость вирусными гепатитами в целом – в основном за счет гепатита В. В то же время в 2014 г. отмечен рост заболеваемости вирусным гепатитом А (ГА) на 25,9% по сравнению с 2013 г. Так, в 2014 г. заболеваемость острым ГА составила 7,27 на 100 тыс. населения против 5,78 в 2013 г. [1].
По данным гепатитного отделения ДГКБ № 9 Москвы, среди госпитализированных больных в этиологической структуре вирусных гепатитов также доминирует ГА [2].
ГА протекает с большим диапазоном клинических проявлений: от субклинических (инаппарантных) форм без каких-либо симптомов до среднетяжелых и тяжелых с выраженными симптомами интоксикации и метаболическими нарушениями. Клинические проявления ГА хорошо изучены. Выздоровление при ГА у детей неизбежно, но происходит многоступенчато и может иметь несколько вариантов. Течение ГА по продолжительности бывает острым (до 3 месяцев) и затяжным (до 5–6 месяцев), а по характеру – гладким без обострений, с обострениями, с осложнениями со стороны желчных путей и с наслоением интеркуррентных заболеваний. Может быть и холестатический вариант течения, когда наблюдается значительное повышение уровня билирубина (до 300 мкмоль/л и более), которое сопровождается лихорадкой, зудом кожи и сохраняется до 2–5 месяцев. По данным нашей кафедры инфекционных болезней у детей РНИМУ им. Н.И. Пирогова, острое течение наблюдается у 96% детей с ГА. При этом может быть быстрое (в течение 3 недель) исчезновение клинических симптомов, а может быть и замедленный темп восстановления функции печени до 2–3 месяцев.
У таких детей длительное время сохраняются слабость, нарушение аппетита, неприятные ощущения в области печени, нередко наблюдается увеличение размеров печени и неполная нормализация функциональных проб (аланинаминотрансферазы – АЛТ и аспартатаминотрансферазы – АСТ). Так, через 6 месяцев от начала заболевания в 11,6% случаев выявлено увеличение и уплотнение печени у детей при полном восстановлении функции (4,4%), боли в животе за счет дискинезии желчных путей (3%), холецистита (1,5%), гастродуоденита (2,5%), панкреатопатии (0,2%) [3].
По данным гепатологического отделения ДГКБ № 9, такие сопутствующие заболевания, как дискинезия желчевыводящих путей и деформация желчного пузыря (ЖП), имеют место у каждого третьего ребенка с вирусным гепатитом и почти у каждого при ГА диагностируется вирусный холецистит, которые обусловливают течение вирусного гепатита с холестазом или с холестатическим компонентом [2].
Холестаз – это нарушение образования или тока желчи на любом участке желчевыводящих путей: от синусоидальной мембраны гепатоцитов, которые секретируют в желчные канальцы соли желчных кислот (ЖК), холестерин, конъюгированный билирубин, фосфолипиды, белки, электролиты и воду, до впадения общего желчного протока в двенадцатиперстную кишку. Возможны внутрипеченочные (клеточные) механизмы развития холестаза – это поражение цитоскелета и мембраны гепатоцита вследствие действия инфекционного агента, токсических лекарств и др. Морфологически при холестазе происходит накопление желчи в гепатоцитах и желчных путях [4]. При внепеченочном холестазе присутствует механическая обструкция желчных протоков вне печени (камень, стриктура протоков и т.д.).
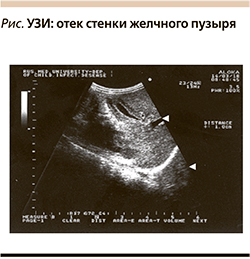
Исследования, проведенные на кафедре инфекционных болезней у детей РНИМУ им. Н.И. Пирогова на базе гепатитного отделения ДГКБ № 9, показали, что при ультразвуковом исследовании (УЗИ) почти у всех детей (96%) с острым ГА в начале периода разгара заболевания при максимальной виремии отмечается значительный отек стенки ЖП (от 7 до 15 мм), при этом полость пузыря визуализируется в виде узкой щели, а в 16% случаев она отсутствует, что, конечно, препятствует нормальному оттоку желчи [5]. В 5% случаев, а именно у детей с острым ГА с холестазом, сроки нормализации размеров стенок ЖП затягивались, что требовало расширения базисной терапии ГА.
При остром вирусном гепатите с холестазом в кровь попадают и задерживаются компоненты, в норме экскретируемые в желчь. В сыворотке крови значительно возрастает концентрация ЖК, билирубина за счет конъюгированной фракции, повышается уровень щелочной фосфатазы (ЩФ) – билиарного изофермента, γ-глутамилтранспептидазы (ГГТП). Клиническими признаками служат выраженная застойная иктеричность кожи, склер и зуд.
Таким образом, актуален и вопрос выбора эффективной терапии холестаза. Патогенетически оправданным средством лечения холестаза считается урсодезоксихолевая кислота (УДХГ). Во множестве отечественных и зарубежных исследований показаны различные результаты действия УДХК, основным из которых является ее антихолестатическое действие [6–8]. В гепатоците синтезируются первичные ЖК – хенодезоксихолевая и холевая, которые накапливаются в ЖП и после его сокращения поступают в двенадцатиперстную кишку. Из них под воздействием анаэробных бактерий в толстой кишке образуются вторичные ЖК – дезоксихолевая и литохолевая. Кроме того, образуется и УДХК – третичная, которая составляет до 5% от всех ЖК. Она более полярна и гидрофильна, чем другие ЖК, и конкурентно заменяет эндогенные гидрофобные ЖК. Это проявляется положительным холеретическим влиянием, которое вследствие увеличения пассажа желчи способствует повышенному выведению токсических веществ из печени. УДХК оказывает также следующие эффекты: литолитический; гипохолестериновый; гепатопротективный (встраивается в мембрану гепатоцита, восстанавливает структуру и защищает от повреждений); антиоксидантный; антифибротический; иммуномодулирующий [4, 6–8]. В работах отечественных исследователей был продемонстрирован и антиапоптотический эффект действия УДХК, что особенно важно при лечении вирусных гепатитов, т.к. по данным исследований, при острых и хронических вирусных гепатитах выявлено усиление апоптоза гепатоцитов от 12 до 65% [9], а также и лейкоцитов крови: при хронических гепатитах В и С – в 15–18, а при острых гепатитах – более чем в 30 раз [10]. Антиапоптотический эффект применения препарата УДХК Урсосана (Pro.Med.CS Praha a. s., Чехия) был показан при вирусных гепатитах у детей [10].
Синдром холестаза встречается как при острых, так и при хронических вирусных гепатитах различной этиологии. Мы наблюдали 21 ребенка с острым вирусным ГА, который протекал с холестазом. Этиологический диагноз проведен на основании выявления анти-HAV (Hepatitis A virus)-IgM в отсутствие других специфических маркеров вирусов гепатита в сыворотке крови методом иммуноферментного анализа (HBsAg, анти-HCV).
Эти больные помимо базисной терапии получали УДХК в виде препарата Урсосан. Группу контроля составили 17 больных острым вирусным ГА, подобранных по случайному признаку.
К наиболее характерным клиническим симптомам холестаза относились интоксикация, кожный зуд, желтуха застойного характера, боли в животе, значительная гепатомегалия; край печени пальпировался на 2–3 см и больше ниже реберной дуги, был болезненным. В отличие от вирусного гепатита без синдрома холестаза большинство этих симптомов выявлено как в преджелтушном, так и в желтушном периодах, а также длительно сохранялись. В разгар желтушного периода в биохимическом анализе крови отмечено значительное повышение уровня общего билирубина выше 150 мкмоль/л за счет конъюгированной фракции, уровня ЩФ и ГГТП, холестерина на фоне высокой активности АЛТ и АСТ.
Важным критерием диагностики синдрома холестаза оказалось УЗИ печени и желчевыводящих путей, с помощью которого были выявлены расширенные желчные протоки в паренхиме печени, отек стенки ЖП, признаки гипомоторной дискинезии. Причем значительное увеличение размеров стенки ЖП (более 7 мм) выявлялось у всех больных (см. рисунок).
Урсосан при остром ГА назначали в суточной дозе 10–15 мг/кг (2 капсулы) 1 раз на ночь в течение 21–35 дней.
В основной группе больных, получавших помимо базисной терапии Урсосан, клиническое улучшение отмечено уже на 10,1±0,9 дня от начала лечения, которое проявлялось исчезновением симптомов интоксикации, улучшением аппетита, уменьшением желтухи и кожного зуда, исчезновением болей в животе. У 15 из 21 больного исчезла болезненность в точке проекции ЖП. У больных контрольной группы, получавших только базисную терапию, улучшение наступало позже – в среднем на 14,2±1,1 дня (р<0,001). Кожный зуд, отмеченный до начала лечения УДХК в 76% случаев (у 16 из 21), исчезал к 12,5±1,3 дня, а в группе контроля – к 15,2±0,3 дня (р<0,001). В основной группе нормализация размеров печени у больных, леченных Урсосаном, происходила к 19,2±0,9 дня лечения, а в контрольной группе позже – к 23,5±0,9 дня (р<0,001).
Нормализация показателей пигментного обмена (билирубина общего и конъюгированного), уменьшение активности ферментов холестаза (ЩФ, ГГТП) достоверно быстрее по сравнению с контрольной группой происходили у больных, леченных Урсосаном.
У больных, получавших Урсосан, отек стенки ЖП, по данным УЗИ, исчезал на 18,7±1,5 дня, и у всех при выписке наблюдалось исчезновение осадка в полости ЖП, в то время как у больных группы контроля осадок сохранялся и при выписке из стационара.
Побочных эффектов при применении Урсосана в указанных дозах выявлено не было. В единичных случаях наблюдалось размягчение стула, которое быстро купировалось снижением дозы.
Заключение
Таким образом, в настоящее время отмечена тенденция к росту заболеваемости острым вирусным ГА. У части детей ГА протекает на фоне дискинезии желчевыводящих путей, деформации ЖП, может иметь затяжное течение. Показано, что практически у всех детей с острым ГА при УЗИ выявляется отек стенки ЖП, а у ряда пациентов с холестазом клинико-лабораторное выздоровление наступает в более поздние сроки.
Применение препарата УДХК Урсосана при остром ГА, протекающем с холестазом, в дозе 10–15 мг/кг внутрь после еды в 1–2 приема приводит к быстрому клиническому и биохимическому выздоровлению, а также оказывает благоприятное действие на состояние ткани печени и ЖП, купирует отек стенки ЖП. УДХК должна считаться препаратом выбора в терапии синдрома холестаза при вирусных гепатитах.
Кроме того, УДХК показана при затяжном течении острых вирусных гепатитов, при острых гепатитах, возникших на фоне предшествующей патологии гепатобилиарного тракта, при необходимости применения гепатотоксичных препаратов (например, при лечении туберкулеза), при хронических вирусных гепатитах с маркерами репликации – совместно с противовирусной терапией.
Литература
- Инфекционная заболеваемость в РФ за январь–декабрь 2014 г. Детские инфекции. 2015;14(1):5–6.
- Ковалев О.Б., Чередниченко Т.В., Коновалова Л.И., Чаплыгина Г.В. Эпидемиологические и этиологические особенности вирусных гепатитов по данным специализированного отделения ДГКБ № 9 им. Г.Н. Сперанского. Актуальные вопросы инфекционной патологии и вакцинопрофилактики. Материалы XII Конгресса детских инфекционистов России. Детские инфекции. Прил. 2013;33–4.
- Учайкин В.Ф., Ковалев О.Б., Молочкова О.В., Чередниченко Т.В. Отдаленные последствия гепатита А у детей. Детские инфекции. 2014;13(3):54–61.
- Шерлок Ш. Дули. Заболевания печени и желчных путей. М., 1999. 415 с.
- Писарев А.Г. Острый отек желчного пузыря – ультразвуковой маркер острого типичного гепатита А у детей. Актуальные вопросы инфекционной патологии и вакцинопрофилактики. Материалы X Конгресса детских инфекционистов России. Детские инфекции. Прил. 2011;90.
- Выставкина Г.В., Писарев А.Г., Учайкин В.Ф., Чаплыгина Г.В. Лечение Урсосаном холестаза при острых и хронических вирусных гепатитах у детей. Детские инфекции. 2002;1:40–3.
- Учайкин В.Ф., Молочкова О.В., Писарев А.Г. и др. Холестаз при острых и хронических вирусных гепатитах. Детские инфекции. 2014;13(3):51–3.
- Singh J., Arora A., Garg P.K. Antitubercu-losis treatment-induced hepatotoxicity: role of predictive factors. Postgrad. Med. J. 1995;71(836):359–62.
- Дмитриева Е.В. Роль апоптоза в патогенезе заболеваний печени различной этиологии. Дисс. докт. мед. наук. М., 2003.
- Рейзис А.Р., Матанина Н.В., Шмаров Д.А. Апоптоз и антиапоптотическая терапия при хронических гепатитах В и С. Детские инфекции. 2006;5(4):11–4.
Об авторах / Для корреспонденции
Читайте также:

