Ифа герпес и краснуха
Обновлено: 18.04.2024
Определение в крови уровня антител класса IgM и IgG к токсоплазме, вирусу простого герпеса, краснухи, цитомегаловирусу, которое позволяет выявить факт инфицирования, оценить динамику воспалительного процесса и давность заболевания.
Синонимы русские
Иммуноглобулины класса М и G к токсоплазме, вирусу простого герпеса, краснухи, цитомегаловирусу, ТОРЧ-инфекции.
Синонимы английские
TORCH (Toxoplasma, Rubella, Cytomegalovirus, Herpes Simplex) Panel, Antibodies, IgM and IgG.
Метод исследования
Твердофазный хемилюминесцентный иммуноферментный анализ ("сэндвич"-метод).
Единицы измерения
МЕ/мл (международная единица на миллилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
TORCH-инфекции относятся к внутриутробным инфекциям, которыми плод может заразиться во время беременности или при прохождении родовых путей. Они относительно безопасны для взрослых и даже для детей, но представляют угрозу для плода в организме беременной. Они обозначаются как аббревиатура из первых букв латинских названий инфекций: Toxoplasma (токсоплазменная инфекция), other infections (другие инфекции: сифилис, гепатит В, варицелла-зостер-вирус и другие влияющие на плод инфекции), Rubella (краснуха), Cytomegalovirus (цитомегаловирус), Herpes (герпес).
Токсоплазмоз – паразитарная инфекция, возбудителем которой является токсоплазма (Toxoplasma gondii). Микроорганизм может попасть в организм человека с водой и едой, зараженной паразитами, особенно при употреблении в пищу сырого или недостаточно термически обработанного мяса, а также при очистке кошачьего туалета инфицированного животного и несоблюдении личной гигиены (мытья рук). Возможна также трансплацентарная передача (от матери к ребенку) и при переливании крови и пересадке донорских органов. При инфицировании во время беременности риск трансплацентарной передачи инфекции плоду составляет 30-40 %. Заражение в ранние сроки приводит к выкидышу, мертворождению или серьезным неврологическим нарушениям у новорождённого. У большинства детей, инфицированных в поздние сроки беременности, симптомы токсоплазмоза проявляются только через несколько лет: потеря слуха, серьезная инфекция глаз и неврологический дефицит. У человека с ослабленной иммунной системой токсоплазмы могут вызывать повреждение глаз и центральной нервной системы.
Цитомегаловирус является представителем семейства герпес-вирусов. От матери к ребенку он передается при беременности, во время родов или через молоко при кормлении. Если женщина была инфицирована до беременности, то для плода риск развития инфекции и осложнений минимален. Если же у матери защитные антитела класса IgG отсутствуют и она заражается во время беременности впервые, то вероятность патологии у ребенка возрастает. Врождённая цитомегаловирусная инфекция возникает на первом году жизни только у 10 % новорождённых и проявляется увеличением печени и селезенки, микроцефалией, церебральной кальцификацией, отдаленными симптомами могут быть глухота и задержка умственного развития ребенка. В редких случаях тяжелая цитомегаловирусная инфекция оканчивается летальным исходом.
Вирус простого герпеса очень распространен в популяции. Инфицирование новорождённых происходит чаще при прохождении родового пути женщины с активной генитальной герпетической инфекцией. Наиболее опасным для плода считается первичное инфицирование матери во время беременности, что может привести к выкидышу, низкой массе ребенка при рождении, преждевременным родам, врождённой инфекции и порокам развития (микроцефалии, задержке умственного развития, микрофтальмии, хориоретиниту, менингиту, энцефалиту, гипертонусу).
Прогноз течения беременности и вероятность возникновения выкидыша, патологии плода зависит от сроков инфицирования. Острая инфекция у беременной на ранних сроках чаще приводит к спонтанному аборту, заражение в первые месяцы – к истинным и множественным порокам развития, а в поздние сроки и во время родов – к пневмонии, гепатиту, задержке роста и развития. Ранняя диагностика активной TORCH-инфекции позволяет своевременно начать лечение и определить тактику ведения беременности.
Антитела класса IgM начинают вырабатываться в острый период инфекции, достигают максимального уровня через несколько недель после инфицирования, а затем их содержание в крови постепенно уменьшается. Появление иммуноглобулинов класса М свидетельствует о первичном инфицировании или обострении хронической инфекции и высоком риске заражения плода. Иммуноглобулины класса G начинают вырабатываться через несколько дней после начала инфекционного заболевания, их концентрация возрастает в первые недели после инфицирования и сохраняется на высоком уровне в крови в течение нескольких лет. Благодаря достаточному уровню антител данного класса в крови обеспечивается защита повторного заражения. Наличие специфических иммуноглобулинов класса IgG чаще указывает на контакт с возбудителем инфекции в прошлом. Одновременное определение обоих классов антител позволяет дифференцировать острую, хроническую или ранее перенесенную инфекцию.
Материал составлен на основе фундаментальных трудов западных ученых.
Токсоплазма, краснуха, цитомегаловирус и беременность
При беременности назначают анализы на антитела к инфекциям - токсоплазме, цитомегаловирусу и краснухе. Определяется два вида антител – IgG и IgM, по которым судят о встрече с инфекционным агентом, а также о времени этой встречи. Самое страшное – заражение во время беременности (краснуха, токсоплазма, ЦМВ) или активация инфекции (ЦМВ).
Специфические антитела класса IgM, в частности, антитела к краснухе, относятся к факторам, циркулирующим в крови экстремально низких концентрациях. Поэтому анализы не в цифрах (количественно), а в виде положительности (=реактивности) или отрицательности (=отсутствии реактивности). Отрицательный и положительный результаты отделяет друг от друга так называемый порог отсечки (cutoff). Цифры показателя выше данного порога считаются положительными, а ниже порога — отрицательными. Зона значений порог ± 10%) является „зоной неопределенности”.
Быстрые уточняющие методы диагностики
Используются два способа: подтверждающие анализы методом иммуноблот и анализ на авидность антител IgG.
Если Вы сдаете эти анализы, исчезает необходимость ЖДАТЬ 2 недели плюс дни готовности анализа. Вы получаете сведения о своем состоянии ВОВРЕМЯ.
Подтверждающие анализы на токсоплазму, краснуху, ЦМВ методом иммуноблот:
- Высокочувствительный и специфичный тест!
- Чувствительность 97 %
- Специфичность 99 %
Используется для подтверждения результатов скрининговых исследований, таких как ИФА (ELISA) или иммунофлуоресцентный анализ (IFA).
Будьте уверены в анализе!
Зачем это нужно:
- точное и своевременное выявление позволит правильно определить тактику ведения беременности
- нет необходимости терять время на ожидание следующего анализа
Тактика врача определяется в каждом конкретном случае по-разному (подготовка к беременности, начало беременности, период новорожденности и т.д.)
Авидность антител IgG
Определить время, когда произошло инфицирование можно и по авидности антител IgG. Этот анализ менее точен по срокам, чем подтверждающий анализ методом иммуноблот.
Низкоавидные антитела встречаются при острой, недавно развившейся инфекции
Высокоавидные антитела – если встреча с инфекцией состоялась давно.
Определение авидности антител помогает врачу оценить ситуацию по инфекции и решить вопрос о дальнейших действиях.
Кому нужно полное обследование на инфекции?
- женщинам во время подготовки к беременности
- беременным
- новорожденным для диагностики врожденного инфицирования
Дополнительная справка: если анализы сданы во время беременности
- IgM методом иммуноблот
- IgM методом иммуноблот
Основные сведения о цитомегаловирусе (ЦМВ)
ЦМВ человека относится к вирусам, вызывающим схожие заболевания у различных животных. Все эти заболевания связаны с появлением характерных увеличенных клеток - отсюда и название цитомегаловирус (цито - клетка, мегало - большая). Вирус может размножаться в различных клетках организма человека, но предпочтительно этими клетками являются фибробласты (клетки соединительной ткани).
В добавок к тому, что ЦМВ вызывает тяжелые врожденные дефекты, он может привести к целому ряду заболеваний у детей и взрослых.
Существует три основных клинических вида цитомегаловируса:
- Генитальная ЦМВ инфекция может привести к гепатоспленомегалии (увеличению печени и селезенки), ретиниту (воспаление сетчатки), появлению сыпи и поражению центральной нервной системы.
- У около 10 процентов детей и взрослых первичная цитомегаловирусная инфекция вызывает мононуклеозный синдром с лихорадкой, общим недомоганием, атипичным лимфоцитозом и фарингитом.
- Пациенты с трансплантантатами и ВИЧ-инфицированные люди могут заболеть угрожающим жизни заболеванием, которое охватывает легкие, желудочно-кишечный тракт, сетчатку, печень и центральную нервную систему.
Существует предположение, что вирус обладает онкогенным эффектом и в редких случаях может трансформировать фибробласты.
Подробнее о цитомегаловирусе (ЦМВ)
Эпидемиология цитомегаловирусной инфекции (ЦМВ)
Цитомегаловирус распространен по всему миру, но проживание в плохих социальных условиях и не соблюдение правил личной гигиены сильно способствует передаче микроба. Часто встречаются инфекции у новорожденных и маленьких детей. Вирус можно обнаружить в молоке, слюне, фекалиях и моче. Была прослежена передача вируса от маленького ребенка к его беременной матери, и затем к развивающемуся плоду. К счастью, вирус плохо передается при случайных контактах, так как для его передачи необходимо время. ЦМВ часто передается половым путем, его выделяют из семени или цервикальной слизи. Однажды заразившись, человек, возможно, будет носителем данного вируса в течение всей жизни.
Заболевания, вызываемые ЦМВ, и их клинические проявления
Генитальная цитомегаловирусная инфекция (ЦМВ)
Инфекции у плода варьируются от легких форм до тяжелых и диссеминированных. Петехии (точечные кровоизлияния), гепатоспленомегалия и желтуха - наиболее часто встречаемые проявления. Микроцефалия с (или без) церебральной кальцификации, внутриматочная задержка роста и преждевременное развитие встречаются (что это такое. ) в 30-50 процентах случаев. Лабораторные аномалии включают повышение уровня аланинаминотрансферазы, тромбоцитопению (уменьшенное число тромбоцитов), гипербилирубинемию (повышение уровня билирубина в крови), гемолиз (разрушение клеток крови) и увеличение уровня белка спинномозговой жидкости. Прогнозы для новорожденных с тяжелыми формами заболевания весьма печальны: процент смертности очень велик, а те, кому удается преодолеть болезнь, в будущем встречаются с трудностями в интеллектуальном развитии и развитии слуха.
Зачастую генитальный цитомегаловирус никак не проявляется у новорожденных, а потому не лечится своевременно, что приводит к отклонениям у таких детей в различных системах, которые проявляются в течение первых лет их жизни.
Перинатальная ЦМВ инфекция
Новорожденные могут заразиться ЦМВ при прохождении родового канала или при последующем контакте с материнским молоком или другими выделениями. Огромное количество случаев инфицирования новорожденных протекает асимптоматически. Однако длительная интерстициальная пневмония связана с цитомегаловирусом. Иногда она сопровождается присоединением других инфекций, таких как Chlamidia trachomatis или Ureaplasma urealyticum. Медленное набирание веса, аденопатия, сыпь, гепатит, анемия и атипичный лимфоцитоз также могут сопутствовать заболеванию.
Мононуклеозный синдром
Этот синдром возникает у 10 процентов первично зараженных людей, у оставшихся первичная инфекция протекает бессимптомно. Для пациентов с этим синдромом характерно наличие лихорадки, общего недомогания, атипичного лимфоцитоза и, в редких случаях, цервикальной аденопатии или гепатита.
Большинство пациентов выздоравливают без последствий, хотя послевирусная астения может продолжаться в течение нескольких месяцев.
ЦМВ и трансплантация органов
Считается, что ЦМВ является одним из основных патогенов, осложняющих трансплантацию органов. У пациентов, которым пересаживают почку, сердце, легкие и трансплантаты печени, ЦМВ вызывает множество синдромов, включающих лихорадку и лейкопению, гепатит, пневмонит, эзофагит, гастрит, колит и ретинит. Период максимального риска находится между первым и четвертым месяцами после трансплантации.
ЦМВ у людей с поражениями иммунной системы.
Цитомегаловирус признан важным паразитом у ВИЧ-инфицированных людей, у которых он вызывает ретинит или диссиминированные (охватывающие весь организм) заболевания. Хотя случаи серьезных ЦМВ заболеваний снизились, установление высокоактивного режима приема антиретровирусных препаратов иногда вызывает острые вспышки ЦМВ-ого ретинита в течение первых нескольких недель терапии.
Диагностика цитомегаловируса
Диагностику ЦМВ инфекции невозможно убедительно провести только по клиническим проявлениям. Необходимо выделение вируса или определение цитомегаловирусных антигенов или ДНК из клинических образцов. Кроме того, важно проследить рост уровня антител в крови. Вирус легко определяется в культуре фибробластов. Если содержание вируса велико, что зачастую имеет место при генитальной ЦМВ инфекции, характерные изменения в клетках будут видны в течение нескольких дней. Но если содержание вируса мало, как при цитомегаловирусном мононуклеозе, такая диагностика может занять несколько недель. Многие лаборатории применяют метод, включающий в себя центрифугирование и определение антител к раннему ЦМВ- антигену. Такое исследование может дать результат раньше, чем метод культур.
Наличие интересующей услуги в конкретном офисе уточняйте по телефону горячей линии.
- Популярные услуги
- АЛЛЕРГОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ
- ImmunoCAP ПИЩЕВЫЕ АЛЛЕРГЕНЫ. Ягоды (IgE)
- DR.FOOKE ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Анальгетики и нестероидные противовоспалительные препараты (IgG)
- DR.FOOKE ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Анальгетики и нестероидные противовоспалительные препараты (IgG4 специфические)
- DR.FOOKE ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Антибактериальные препараты (антибиотики) (IgG)
- DR.FOOKE ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Антибактериальные препараты (антибиотики) (IgG4 специфические)
- DR.FOOKE ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Бытовые аллергены (IgE специфические)
- DR.FOOKE ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Гормональные препараты (IgG)
- DR.FOOKE ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Другие противомикробные и противопротозойные препараты (IgG)
- DR.FOOKE ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Местные анестетики (IgG)
- DR.FOOKE ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Местные анестетики (IgG4 специфические)
- DR.FOOKE ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Пищевые аллергены (IgE специфические)
- DR.FOOKE ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Смеси (IgE специфические)
- DR.FOOKE СПЕЦИФИЧЕСКИЕ IgG4. Бытовые аллергены (IgG4 специфические)
- DR.FOOKE СПЕЦИФИЧЕСКИЕ IgG4. Пищевые аллергены (IgG4 специфические)
- DR.FOOKE СПЕЦИФИЧЕСКИЕ IgG4. Смеси (IgG4 специфические)
- ImmunoCAP АЛЛЕРГОКОМПОНЕНТЫ
- ImmunoCAP ДИАГНОСТИЧЕСКИЕ ПАНЕЛИ АЛЛЕРГЕНОВ (IgE специфические)
- ImmunoCAP ИНГАЛЯЦИОННЫЕ АЛЛЕРГЕНЫ. Аллергены животных и птиц (IgE)
- ImmunoCAP ИНГАЛЯЦИОННЫЕ АЛЛЕРГЕНЫ. Аллергены насекомых (IgE)
- ImmunoCAP ИНГАЛЯЦИОННЫЕ АЛЛЕРГЕНЫ. Бытовые аллергены (домашняя пыль, IgЕ)
- ImmunoCAP ИНГАЛЯЦИОННЫЕ АЛЛЕРГЕНЫ. Грибковые и бактериальные аллергены (IgE)
- ImmunoCAP ИНГАЛЯЦИОННЫЕ АЛЛЕРГЕНЫ. Паразитарные аллергены (IgE)
- ImmunoCAP ИНГАЛЯЦИОННЫЕ АЛЛЕРГЕНЫ. Пыльца деревьев (IgE)
- ImmunoCAP ИНГАЛЯЦИОННЫЕ АЛЛЕРГЕНЫ. Пыльца сорной травы (IgE)
- ImmunoCAP ИНГАЛЯЦИОННЫЕ АЛЛЕРГЕНЫ. Пыльца трав и злаковых (IgE)
- ImmunoCAP ПИЩЕВЫЕ АЛЛЕРГЕНЫ. Фрукты и сладкие бахчевые (IgE)
- ImmunoCAP ПИЩЕВЫЕ АЛЛЕРГЕНЫ. Цитрусовые (IgE)
- ImmunoCAP ПИЩЕВЫЕ АЛЛЕРГЕНЫ. Бобовые и масляничные (IgE)
- ImmunoCAP ПИЩЕВЫЕ АЛЛЕРГЕНЫ. Другие продукты и пищевые добавки (IgE)
- ImmunoCAP ПИЩЕВЫЕ АЛЛЕРГЕНЫ. Зелень, приправы и пряности (IgE)
- ImmunoCAP ПИЩЕВЫЕ АЛЛЕРГЕНЫ. Какао, кофе, чай (IgE)
- ImmunoCAP ПИЩЕВЫЕ АЛЛЕРГЕНЫ. Молоко и молочные продукты (IgE)
- ImmunoCAP ПИЩЕВЫЕ АЛЛЕРГЕНЫ. Мука и крупы (IgE)
- ImmunoCAP ПИЩЕВЫЕ АЛЛЕРГЕНЫ. Мясо и птица (IgE )
- ImmunoCAP ПИЩЕВЫЕ АЛЛЕРГЕНЫ. Орехи (IgE)
- ImmunoCAP ПИЩЕВЫЕ АЛЛЕРГЕНЫ. Рыба и морепродукты (IgE)
- ImmunoCAP ПИЩЕВЫЕ АЛЛЕРГЕНЫ. Яичные продукты (IgE)
- ImmunoCAP ПИЩЕВЫЕ АЛЛЕРГЕНЫ.Овощи, бахчевые культуры, грибы и масляничные (IgE)
- RIDA ПАНЕЛИ АЛЛЕРГЕНОВ (IgE специфические)
- АЛЛЕРГОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ
- Аллергочип ALEX2 (Allergy EXplorer)
- ИНГАЛЯЦИОННЫЕ АЛЛЕРГЕНЫ. Грибковые и бактериальные аллергены (IgG)
- ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Анальгетики и нестероидные противовоспалительные препараты (IgE)
- ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Антибактериальные препараты (антибиотики) (IgE)
- ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Витамины (IgE)
- ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Гормональные препараты (IgE)
- ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Другие противомикробные и противопротозойные препараты (IgE)
- ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Местные анестетики (IgE)
- ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ. Профессиональные аллергены
- Миксты ингаляционных аллергенов (определение специфических IgE к смеси аллергенов, общий результат)
- Миксты пищевых аллергенов (определение специфических IgE к смеси аллергенов, общий результат)
- ПАНЕЛИ НА ПИЩЕВУЮ НЕПЕРЕНОСИМОСТЬ (IgG4)
- СКРИНИНГОВЫЕ ПАНЕЛИ АЛЛЕРГЕНОВ (IgE специфические)
- АНАЛИЗЫ МОЧИ
- Белки в моче
- Биохимические исследования мочи
- Гормоны и метаболиты в моче
- Профосмотр
- СКРИН-исследования
- Аутоиммунные маркеры поджелудочной железы
- Дополнительные аутоиммунные исследования
- Маркеры Антифосфолипидного синдрома
- Маркеры аутоиммунных заболеваний в репродуктологии
- Маркеры аутоиммунных заболеваний ЖКТ
- Маркеры аутоиммунных заболеваний кожи
- Маркеры аутоиммунных поражений нервной ткани и скелетных мышц
- Маркеры ревматоидного артрита
- Ранняя комплексная аутоиммунная диагностика патологических изменений в различных органах и системах
- Системные аутоиммунные заболевания (системная красная волчанка, аутоиммунные васкулиты, аутоиммунные поражения почек и др.)
- БАКТЕРИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ДРУГИХ БИОЛОГИЧЕСКИХ ЖИДКОСТЕЙ (грудного молока)
- Бактериологические исследования материала из мочеполовых органов (влагалище, цервикальный канал, полость матки, уретра, сперма, секрет простаты и др)
- Бактериологические исследования мочи (средняя порция, моча из катетера и другое)
- Бактериологическое исследование биологических жидкостей (кроме флакона) (ликвор, синовиальная жидкость, содержимое плевральной, брюшной, перикардиальной полости, другие выпотные и пункционные жидкости и аспираты)
- БАКТЕРИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ДРУГИХ БИОЛОГИЧЕСКИХ ЖИДКОСТЕЙ (желчи)
- Бактериологическое исследование кала
- Бактериологическое исследование крови (флакон, катетер) и стерильных биологических жидкостей (ликвор и др. - флакон)
- Бактериологическое исследование материала верхних дыхательных путей (отделяемое из носа, пазух, носоглотки, ротоглотки, мазок с миндалин, десневой карман и др.)
- Бактериологическое исследование материала с кожи, мягких тканей
- Бактериологическое исследование отделяемого из глаза
- Бактериологическое исследование отделяемого из уха
- Бактериологическое исследование отделяемого нижних дыхательных путей (мокрота, бронхоальвеолярный лаваж и др.)
- Бактериологическое исследование отделяемого ран, инфильтратов, абсцессов (ткани - операционный материал, отделяемое ран, гной, другое)
- Дополнительные бактериологические исследования
- Профосмотр
- СКРИН-исследования
- Ликвор (спинномозговая жидкость)
- Экссудаты/транссудаты/пунктаты
- Витамины
- Обмен белков
- Обмен железа
- Обмен липидов
- Обмен углеводов
- Профосмотр
- СКРИН-исследования
- Специфические белки
- Субстраты
- Ферменты
- Электролиты и микроэлементы
- ВНУТРЕННИЕ ТЕСТЫ ДЛЯ ПРОФИЛЕЙ
- ГЕМАТОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ
- Профосмотр
- СКРИН-исследования
- HLA-типирование
- Генетический риск нарушения репродуктивной функции
- ДНК анализ неаутосомных маркеров
- Другие генетические исследования
- Другие комплексные генетические исследования
- Заключение по генетическим исследованиям
- Наследственные заболевания
- Неинвазивная пренатальная диагностика
- Онкологический риск
- Определение родства
- Отставание развития у детей и эпилепсии детского возраста
- Системные генетические риски
- Спортивная генетика
- Фармакогенетика
- Цитогенетика
- ГИСТОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ
- Иммуногистохимия (ИГХ)
- Биогенные амины
- Гормоны в слюне
- Гормоны жировой ткани
- Гормоны и маркёры желудка
- Гормоны и маркёры костного метаболизма (остеопороз)
- Гормоны и маркёры поджелудочной железы
- Гормоны надпочечниковой системы
- Гормоны роста
- Гормоны эритропоэза и маркёры анемии
- Половые гормоны и белки
- Пренатальная биохимическая диагностика
- Профосмотр
- СКРИН-исследования
- Щитовидная железа
- Диабет
- Диагностика анемии
- Женское здоровье
- Комплексные анализы для детей
- Костный метаболизм
- Мужское здоровье
- Обследование для госпитализации
- Обследование печени
- Обследование почек
- Обследование системы пищеварения
- Обследование щитовидной железы
- Общее состояние организма
- Опухолевые заболевания
- Раннее выявление и профилактика развития осложнений инфекций
- Ревматологическое обследование
- Сексуальное здоровье
- Сердечно-сосудистая система
- СКРИН-исследования
- Спорт
- ИММУНОГЕМАТОЛОГИЯ
- Профосмотр
- СКРИН-исследования
- Гуморальный иммунитет
- Диагностика первичных иммунодефицитов
- Иммунный статус
- Интерфероновый статус
- Клеточный иммунитет
- СКРИН-исследования
- Чувствительность к иммуномодуляторам (дополнительно к исследованию 51-13-300)
- Чувствительность к индукторам эндогенного интерферона (дополнительно к исследованию 51-13-300)
- Чувствительность к препаратам интерферона (дополнительно к исследованию 51-13-300)
- ИНФЕКЦИИ БАКТЕРИАЛЬНЫЕ (Системные инфекции)
- ИНФЕКЦИИ БАКТЕРИАЛЬНЫЕ (половых органов)
- ИНФЕКЦИИ БАКТЕРИАЛЬНЫЕ (верхних дыхательных путей)
- ИНФЕКЦИИ БАКТЕРИАЛЬНЫЕ (желудочно-кишечного тракта)
- ИНФЕКЦИИ БАКТЕРИАЛЬНЫЕ. Сифилис (Treponema pallidum (трепонема паллидум))
- ИНФЕКЦИИ ВИРУСНЫЕ. Вирус Варицелла-Зостер (Varicella-zoster virus (VZV), HHV-3, ветряная оспа, опоясывающий лишай)
- ИНФЕКЦИИ ВИРУСНЫЕ. Вирус гепатита D (дельта, HDV)
- ИНФЕКЦИИ ВИРУСНЫЕ. Вирус гепатита Е (HEV)
- ИНФЕКЦИИ ВИРУСНЫЕ. Вирус кори (Measles virus)
- ИНФЕКЦИИ ВИРУСНЫЕ. Вирус эпидемического паротита (Mumps virus, свинка)
- ИНФЕКЦИИ ВИРУСНЫЕ. Вирус Эпштейн-Барр (Epstein-Barr virus (EBV), HHV-4, ВЭБ, инфекционный мононуклеоз)
- ИНФЕКЦИИ ВИРУСНЫЕ. ВИЧ-инфекция (HIV)
- ИНФЕКЦИИ ВИРУСНЫЕ. Парвовирус B19 (Parvovirus B19, вирус инфекционной эритемы)
- ИНФЕКЦИИ ВИРУСНЫЕ. Вирус гепатита А (HAV)
- ИНФЕКЦИИ ВИРУСНЫЕ. Вирус гепатита В (HBV)
- ИНФЕКЦИИ ВИРУСНЫЕ. Вирус гепатита С (HCV)
- ИНФЕКЦИИ ВИРУСНЫЕ. Вирус клещевого энцефалита
- ИНФЕКЦИИ ВИРУСНЫЕ. Вирус краснухи (Rubella; Rubivirus)
- ИНФЕКЦИИ ВИРУСНЫЕ. Вирус простого герпеса (Herpes simplex virus (HSV))
- ИНФЕКЦИИ ВИРУСНЫЕ. Коронавирус COVID-19 (SARS-CoV-2)
- ИНФЕКЦИИ ВИРУСНЫЕ. Цитомегаловирус (CMV, HHV-5, ЦМВ, инфекционный мононуклеоз)
- ИНФЕКЦИИ ГРИБКОВЫЕ
- ПАРАЗИТЫ, ГЕЛЬМИНТЫ, ПРОСТЕЙШИЕ
- Профосмотр
- ПРОЧИЕ ИНФЕКЦИИ
- СКРИН-исследования
- ИССЛЕДОВАНИЕ КАЛА
- Профосмотр
- СКРИН-исследования
- Исследование эякулята
- КОАГУЛОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ
- Профосмотр
- СКРИН-исследования
- Антиаритмические средства
- Антибиотики
- Антидепрессанты
- Антиконвульсанты, противоэпилептические препараты
- Глюкокортикоиды
- Другие лекарственные препараты
- Иммуносупрессоры
- Местные анестетики
- Метаболическое средство (другое)
- Наркотические и психоактивные вещества в моче
- Нейролептики (антипсихотические препараты)
- Нестероидные противовоспалительные препараты
- Противогрибковые препараты
- Противомикробные (противопротозойные) препараты
- Противоопухолевые препараты
- Сердечные гликозиды
- МАРКЕРЫ ОПУХОЛЕВОГО РОСТА
- Профосмотр
- СКРИН-исследования
- Микроскопическое исследование на микозы и демодекс
- Общеклинические (микроскопические) исследования мокроты, биологических жидкостей (ликвора и др.), мазков со слизистых и др.
- Профосмотр
- СКРИН-исследования
- Бактериальные инфекции респираторного тракта
- Биоценоз мочеполового тракта
- Вирусные инфекции респираторного тракта
- Грибковые инфекции респираторного тракта
- Диагностика сифилиса
- Диагностика туберкулеза
- Инфекции передающиеся половым путем
- Инфекции респираторного тракта (профиль)
- Количественная диагностика
- Комплексные исследования возбудителей ИППП
- Папилломавирусная инфекция
- Профосмотр
- Прочие инфекции
- Системные вирусные инфекции
- СКРИН-исследования
- Аминокислоты и другие метаболиты
- Анализ микробных маркеров по Осипову
- Анализ содержания отдельных элементов
- Антиоксидантный статус
- Витамины
- Диагностика алкоголизма
- Допинг-вещества в моче
- Метаболизм жирных и органических кислот
- Оксидативный статус
- Профосмотр
- ТЯЖЕЛЫЕ МЕТАЛЛЫ, МИКРОЭЛЕМЕНТЫ (масс-спектрометрия с индуктивно-связанной плазмой (ИСП-МС), атомно-абсорбционная спектрометрия (ААС))
- Профосмотр
- СКРИН-исследования
- ЦИТОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ
Срок исполнения:
На сайте указан максимально возможный срок выполнения исследования. Он отражает время выполнения исследования в лаборатории и не включает время на доставку биоматериала до лаборатории.
Номенклатура МЗРФ (Приказ №804н): A26.06.046.002 Определение авидности антител класса G к вирусу простого герпеса 1 и 2 типов (Herpes simplex virus types 1, 2)
Подготовка к исследованию
Специальной подготовки к исследованию не требуется.Взятие крови проводится натощак или не ранее, чем через 4 часа после необильного приема пищи. Допустимо питьчистую не минеральную и не газированнуюводу. Чай, кофе, сок запрещаются.
Описание
Выявление в крови высокоавидных IgG антител позволяет исключить недавнее первичное инфицирование вирусом простого герпеса I и II типов. Использование авидности IgG антител как индикатора срока первичного инфицирования в настоящее время введено в практику серологических исследований на TORCH-инфекции.
Вирус простого герпеса (ВПГ) входит в группу репродуктивно значимых инфекций наряду с краснухой, цитомегаловирусом и токсоплазмой. Первичное инфицирование ВПГ во время беременности потенциально опасно для плода. Поэтому подтверждение или исключение инфицирования особенно важно при обследовании беременных.
Выявление в сыворотке одновременно антител IgG и IgM может свидетельствовать о недавнем первичном инфицировании, поскольку срок исчезновения IgM антител обычно составляет около 3-х месяцев от момента заражения. Период циркуляции IgM антител в крови может варьироваться в зависимости от индивидуальных особенностей иммунного ответа. Антитела IgM могут появляться и при реактивации хронической герпесвирусной инфекции. Таким образом, их присутствие в крови беременной не всегда является подтверждением первичного инфицирования.
Исследование авидности IgG позволяет отличить первичную инфекцию от реактивации хронической. При реактивации хронической инфекции специфические IgG обладают высокой авидностью. Низкоавидные IgG антитела при герпесвирусной инфекции, в среднем, выявляются до 3-4 мес. от начала инфекции, но иногда вырабатываются и в течение более длительного срока.
Выявление низкоавидных IgG антител не является безусловным подтверждением факта первичного инфицирования, но служит дополнительным весомым доказательством этому.
У новорожденных и грудных детей в период до полугода и более в крови присутствуют пассивно приобретенные от матери антитела IgG, поэтому интерпретация результатов исследования IgG и их авидности в этом возрасте затруднительна.
У пациентов с иммунной недостаточностью уровень антител часто низок, иногда неопределим. В этих случаях целесообразно применять ПЦР-тесты.Показания к назначению
1. исключение недавнего первичного инфицирования вирусом простого герпеса I и II типа;
2. уточнение сроков инфицирования вирусом простого герпеса I и II типа;
3. дифференциальная диагностика первичной герпесвирусной инфекции от обострения хронической или скрыто протекающей инфекции.Интерферирующие факторы
Причины отклонения показателей от нормы (повышенные значения)
Причины отклонения показателей от нормы (сниженные значения)
Метод:
Анализатор:
Иммуноферментный анализатор HumaReader HS для лабораторной диагностики in vitro, HUMAN Gesellschaft für Biochemica und Diagnostica mbH, Германия ;
Синонимы: Анализ крови на антитела к герпесу 1, 2; IgM антитела к вирусу простого герпеса первого и второго типа; Антитела класса M к ВПГ-1, ВПГ-2.
Нerpes simplex virus type 1 (HSV-1), Нerpes simplex virus type 2 (HSV-2), IgM; Anti-HSV-1, 2 IgM antibodies; IgM to HSV-1 and HSV-24 HSV-1, 2-specific IgM.
Инфекция, вызванная вирусом простого герпеса, входит в группу репродуктивно значимых инфекций, обозначаемых как TORCH-комплекс. Первичная герпетическая инфекция и реактивация инфекции (в гораздо меньшей степени) в период беременности могут вызывать патологию беременности, внутриутробное инфицирование плода или инфицирование ребенка во время родов. Генитальный герпес – наиболее распространенное эрозивно-язвенное заболевание гениталий. Генитальный герпес вызывается как ВПГ-2, так и ВПГ-1, но частота выявления ВПГ 2-го типа при этой патологии существенно выше. Несмотря на то, что оба типа ВПГ могут вызывать аналогичные клинические проявления, в ряде клинических ситуаций большое значение имеет их дифференциальная диагностика.
Вирус простого герпеса 2-го типа, по-видимому, связан увеличением риска развития рака шейки матки и влагалища и повышает восприимчивость к ВИЧ-инфекции.
Антитела класса IgM к вирусу герпеса – преимущественно маркер первичной инфекции. Однако они также могут быть обнаружены у 10-30% людей при реактивации инфекции. В крови их можно определить на 4-6-й день после инфицирования. Максимальные значения достигаются на 15-20 сутки, сохраняются в организме человека недолго (1-2 месяца). Диагностическое значение при первичном инфицировании вирусом простого герпеса имеет выявление IgM и/или четырехкратное увеличение уровня специфических IgG в парных сыворотках крови, полученных от пациента с интервалом в две недели. Рецидивирующий герпес обычно протекает на фоне высоких показателей IgG, свидетельствующих о постоянной антигенной стимуляции организма. Появление IgM у таких пациентов является признаком обострения болезни.
С какой целью определяют Антитела класса IgM к вирусу простого герпеса 1 и 2 типов
Обнаружение антител класса M к вирусу простого герпеса 1-го и 2-го типов в крови позволяет судить о текущем инфицировании. Исследование помогает уточнить особенности патогенеза заболевания, разработать методы профилактики, программы терапии.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Краснуха: причины появления, симптомы, диагностика и способы лечения.
Определение
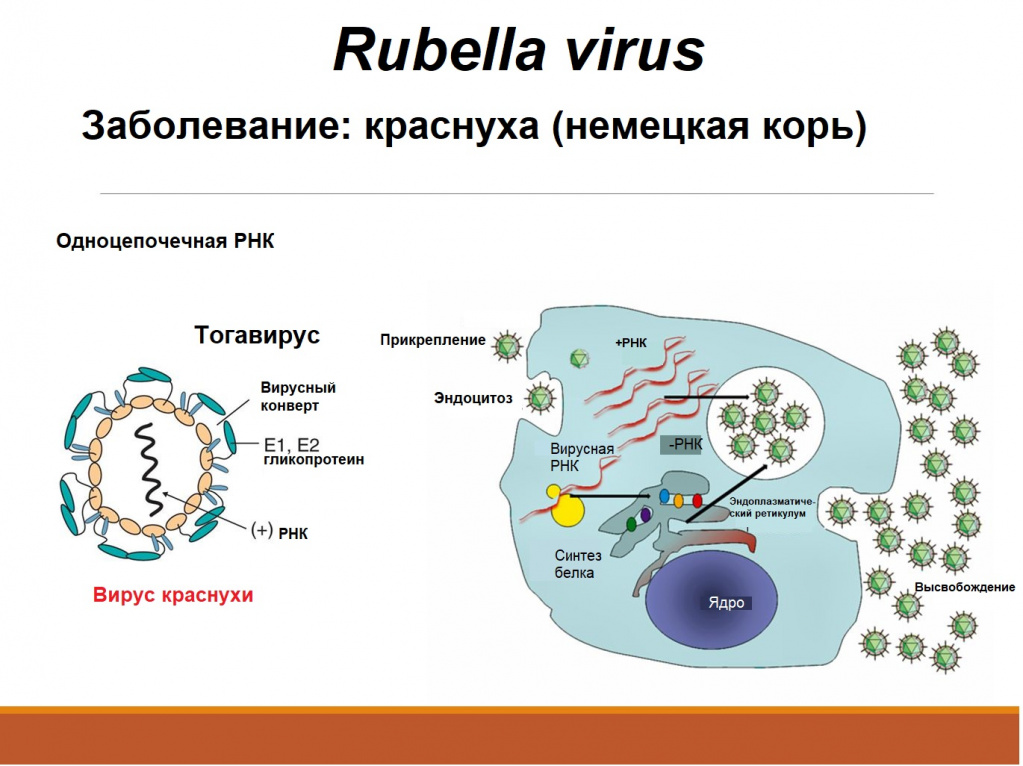
Краснуха – острое инфекционное заболевание, передающееся воздушно-капельным путем. Местом внедрения (входными воротами) вируса краснухи (Rubella virus) является слизистая оболочка верхних дыхательных путей. Человек - единственный известный носитель этого вируса.![Вирус краснухи.jpg]()
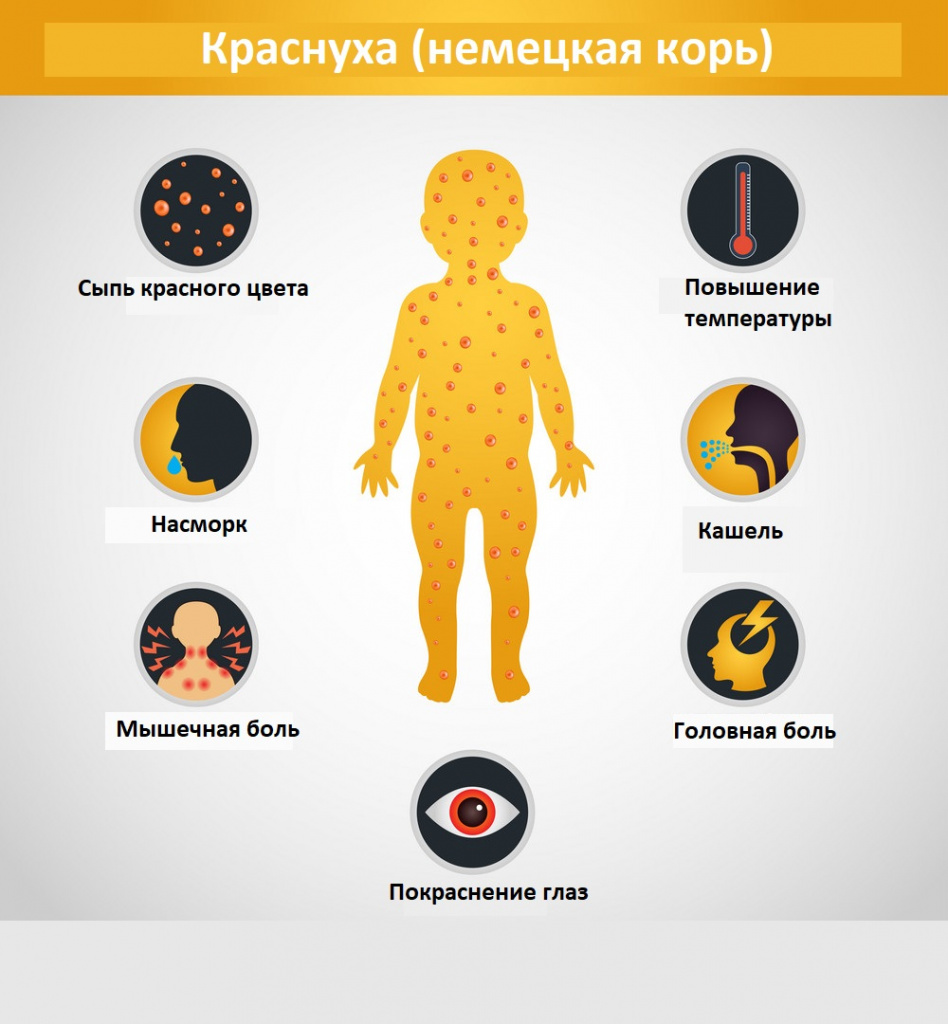
У детей болезнь протекает, как правило, легко, с симптомами, включающими сыпь, повышенную температуру (<39°C), рвоту и легкий конъюнктивит. Сыпь, которая появляется в 50-80% случаев, обычно сначала выступает на лице и шее, затем опускается ниже по телу и длится 1-3 дня. Опухшие лимфатические узлы за ушами и на шее являются наиболее характерным клиническим признаком. У инфицированных взрослых людей, чаще у женщин, может развиться артрит с болями в суставах, который длится обычно 3-10 дней.
Причины появления краснухи
Источником инфекции могут быть больные, у которых краснуха протекает в острой форме, а также те, у кого заболевание проходит в стертой и атипичной форме. У 30-50% инфицированных детей краснуха протекает бессимптомно. Восприимчивость к краснухе всеобщая, но считается наиболее высокой у детей в возрасте от 3 до 4 лет. Для возникновения заболевания однократного контакта с больным недостаточно - к заражению приводит длительный и тесный контакт. Инфекция не передается через предметы и третьих лиц вследствие малой устойчивости вируса во внешней среде.
Классификация заболевания
Кодирование по МКБ-10
В 06. Краснуха (немецкая корь).В 06.0. Краснуха с неврологическими осложнениями:
- энцефалит (G05.1),
- менингит (G02.0),
- менингоэнцефалит (G05.1).
Клиническая классификация краснухи:
- типичная;
- атипичная:
- с изолированным синдромом экзантемы,
- с изолированным синдромом лимфоаденопатии,
- стертая,
- бессимптомная.
- легкой степени тяжести,
- средней степени тяжести,
- тяжелая.
- гладкое;
- негладкое:
- с осложнениями,
- с наслоением вторичной инфекции,
- с обострением хронических заболеваний.
Синдром поражения респираторного тракта (катаральный синдром) выражен слабо. Отмечается незначительная гиперемия зева, конъюнктивит, сыпь в виде мелких бледно-розовых пятнышек на мягком небе (пятна Форхгеймера). Иногда отмечается гиперемия, зернистость слизистой ротовой полости, точечные кровоизлияния на язычке и мягком небе. Ринит, сухой кашель обычно наблюдаются у детей старшего возраста.
![Симптомы краснухи.jpg]()
Синдром лимфоаденопатии развивается за 1-3 дня до появления сыпи и катаральных симптомов и исчезает через несколько дней после угасания сыпи. Характеризуется увеличением и болезненностью затылочных и заднешейных лимфатических узлов, возможна генерализованная лимфоаденопатия.
Синдром экзантемы относится к числу постоянных признаков краснухи. Сыпь сначала появляется на лице, за ушами, на волосистой поверхности головы, в течение суток распространяется с лица на туловище и на конечности. Ввиду быстрого распространения экзантемы создается впечатление одномоментности высыпания. Сыпь более выражена на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах. У 75% больных сыпь мелкопятнистая (диаметром 5-7 мм), в отдельных случаях (у 5% пациентов) она может быть крупнопятнистой (диаметром 10 мм и более), реже – пятнистопапулезной. На ладонях и подошвах экзантема отсутствует.
Диагностика краснухи
Диагностика краснухи производится путем сбора анамнеза, клинического осмотра, лабораторных и специальных методов обследования и направлена на определение нозологии и клинической формы, тяжести состояния, выявление осложнений и показаний к лечению.
Клинический анализ крови в остром периоде болезни необходимо проводить всем пациентам для определения уровня лейкоцитов, числа плазматических клеток, тромбоцитов, СОЭ.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Серологический метод (ИФА) назначают пациентам с клиническими симптомами краснухи для подтверждения диагноза. Исследование крови проводят с целью выявления специфических антител, относящихся к иммуноглобулинам класса M (IgM) и класса G (IgG). Исследование группы репродуктивно значимых инфекций проводят беременным женщинам для выявления предрасположенности к заболеванию, при этом положительная реакция возможна только в случае ранее перенесенного заболевания.
Синонимы: Анализ крови на антитела к краснухе; IgM антитела к вирусу краснухи. Rubella antibodies IgM; German measles specific IgM; Antirubella-IgM. Краткое описание исследования Anti-Rubella-IgM Определение IgM антител к вирусу краснухи используют в целях диагностики пер.
Синонимы: Анализ крови на антитела к краснухе; IgG антитела к вирусу краснухи. Rubella antibodies IgG; German measles specific IgG; Antirubella-IgG. Краткое описание исследования Anti-Rubella-IgG Антитела класса IgG к вирусу краснухи начинают вырабатываться через 3-4 неде.
Тест используется для уточнения стадии инфекции вирусом краснухи. Исследование направлено на выявление и идентификацию IgG антител против различных структурных белков вируса краснухи. Это даёт дополнительную информацию о стадии инфекции, поскольку кинетика иммунного ответа на основные антигены .
Краснуха (Rubella) входит в группу репродуктивно значимых инфекций, обозначаемых как TORCH-комплекс (название образовано начальными буквами в латинских наименованиях - Toxoplasma, Rubella, Cytomegalovirus, Herpes); первичное инфицирование данными возбудителями, либо обострение уже имеющей.
Вирусологическое исследование направлено на раннее выявление вируса краснухи в организме человека (первые 72 часа после появления сыпи). Исследование проводится из любых смывов – крови, слюны, мочи и др. Применяется в отдельных случаях как специальное исследование.
Молекулярно-биологический метод - полимеразная цепная реакция (ПЦР) применяется в целях определения генотипа возбудителя краснухи, мониторинга персистенции вируса у детей с синдромом врожденной краснухи, в качестве дополнительного метода исследования у беременных женщин.
Синонимы: Анализ крови на краснуху; Определение РНК вируса краснухи. Rubella virus, RNA, PCR; Rubella RNA; Rubella virus RNA by Real-Time PCR. Краткое описание исследования Вирус краснухи, определение РНК в сыворотке крови Краснуха - широко распространенное острое инфекционное .
Окончательный диагноз выставляется с учетом всех проведенных исследований и указанием следующих данных:
- эпидемиологических (контакт с больным краснухой в пределах инкубационного периода, наличие вакцинации),
- клинических (увеличение периферических лимфатических узлов, наличие сыпи, ее характер и локализация, выраженность интоксикации и лихорадки, синдром поражения респираторного тракта),
- лабораторных (лейкопения, тромбоцитопения, СОЭ; выявление антител к вирусу краснухи классов IgM, IgG или низкоавидных IgG, выделение вируса в различных биологических жидкостях).
Лечение краснухи
Принципы лечения больных краснухой предусматривают решение следующих задач:
- предупреждение развития осложнений со стороны органов и систем;
- предупреждение формирования остаточных явлений.
Выбор методов лечения краснухи зависит от клинической картины, симптомов, и может включать назначение лекарственных препаратов и немедикаментозных методов терапии. При неосложненном течении заболевания применяется симптоматическая терапия.
Методы медикаментозного лечения:
- средства этиотропной терапии (препараты рекомбинантного интерферона);
- патогенетическая терапия;
- средства симптоматической терапии, в том числе, антибиотики;
- средства иммунотерапии и иммунокоррекции.
- физические методы снижения температуры (обтирание, прикладывание льда, прохладная клизма, обильное питье, жаропонижающие средства;
- витаминные комплексы;
- санация ротоглотки;
- проветривание помещения;
- гигиенические мероприятия.
Осложнения после краснухе возникают редко. К ним относят артриты, которые чаще развиваются у взрослых (30% - у мужчин, 5-6% - у женщин). Припухлость и болезненность суставов появляются через 1-2 дня после угасания сыпи и исчезают в течение 1-2 недель без остаточных явлений. Обычно поражаются мелкие суставы кистей рук, реже – коленные и локтевые.
Краснушный энцефалит характеризуется выраженной неврологической симптоматикой. Больные отмечают усиление головной боли, ухудшение общего самочувствия, в дальнейшем могут возникать судороги, коматозное состояние. Возможно развитие менингоэнцефалита, энцефаломиелита. Крайне редко отмечается развитие невритов, полиневритов, пневмоний, синуситов, отитов, нефритов, тромбоцитопенической пурпуры, поражения поджелудочной железы с развитием сахарного диабета 1-го типа.
Изредка краснуха осложняется геморрагическим синдромом – кровоизлияниями в кожу и слизистые оболочки, гематурией, носовыми, кишечными кровотечениями.
Инфицирование женщины в период беременности, особенно в первом триместре, может привести к выкидышу, гибели плода, мертворождению или врожденным порокам развития у младенца, известным как синдром врожденной краснухи (СВК).
Профилактика краснухи
Неблагоприятные реакции на вакцинацию обычно бывают легкими и включают боль и покраснение в месте инъекции, незначительное повышение температуры, сыпь и мышечные боли.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также: