Инфицированная потертость правой стопы
Обновлено: 18.04.2024
Абсцесс - ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге.
Фурункул - острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань.
Карбункул - острое гнойно-некротическое воспаление нескольких волосяных мешочков и сальных желез с образованием обширного некроза кожи и подкожной клетчатки.
Флегмона - это разлитое воспаление дермы и подлежащих тканей, обусловленное наличием бактериальной инфекции. Кроме местных признаков воспаления (повышение температуры кожи, покраснение, болезненность, наличие лимфангита) часто наблюдаются и системные клинические проявления (лихорадка, лейкоцитоз).
Инфекционный фолликулит - инфекция верхней части волосяного фолликула, характеризующаяся папулой, пустулой, эрозией, или корочкой на волосяном стержне. М ожет распространяться в глубину на всю длину фолликула.
Пиодермия гангренозная - быстро распространяющееся, идиопатическое, хроническое и тяжелое изнурительное кожное заболевание. Возникает, как правило, в ассоциации с системным заболеванием, особенно хроническим язвенным колитом и характеризуется наличием непостоянных, рыхлых синюшно-красных язв с нечеткими границами, которые окружают гнойное некротическое основание.
Код протокола: P-S-007 "Воспалительные и травматические заболевания кожи и подкожной клетчатки"
Профиль: хирургический
Классификация
4. Гнилостный:
- по течению: острый, хронический;
- по этиологическому фактору: постинъекционный, посттравматический и т.п.
Факторы и группы риска
Диагностика
Жалобы и анамнез: ограниченная припухлость, симптом флуктуации, гиперемия кожи, болезненность, повышение температуры тела, тошнота и рвота, потеря аппетита, сильная головная боль, бессонница, изредка бред и бессознательное состояние – при тяжелом течении заболевания.
При фурункуле – болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с черной точкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
При карбункуле - вначале появляется небольшой воспалительный инфильтрат с поверхностной пустулой, который быстро увеличивается в размере. Напряжение тканей приводит к возникновению резких болей при пальпации, а также распирающей, рвущей, самостоятельной боли. Кожа в области инфильтрата приобретает базовый оттенок, напряжена, отечна. Эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий ("сито"), из которых выделяется густой зеленовато-серый гной. В отверстиях видны некротизированные ткани. Отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгаются некротические ткани. Температура повышается до 40 о С, отмечается значительная интоксикация (тошнота и рвота, потеря аппетита, сильная головная боль, бессонница, изредка бред и бессознательное состояние).
Показания для консультации специалистов: консультация эндокринолога – для исключения сахарного диабета.
Лечение
Иссечение пораженных тканей. Регресс основных клинических критериев, заживление операционной раны, устранение патологии, восстановление трудоспособности.
При фурункуле операция выполняется редко. Однако при плохом отторжении гнойно- некротического стержня кожа рассекается острым скальпелем. Рассекать фурункул нельзя, так как гнойная инфекция может распространиться на окружающие ткани. Категорически запрещается выдавливать содержимое фурункула и делать массаж в области очага воспаления.
Если консервативное лечение при карбункуле не эффективно, показанием для операции является нарастание интоксикации. Операция проводится под наркозом и заключается в крестообразном рассечении карбункула через всю толщу некроза до жизнеспособных тканей с иссечением некротических тканей и вскрытием затеков.
Для вскрытия абсцесса выбирают самый короткий путь с учетом анатомических образований. Можно вначале пунктировать абсцесс, а затем по игле рассечь ткани. Удалив гной, разрез расширяют и иссекают некротические ткани. Полость обрабатывают растворами антисептиков и дренируют марлевыми тампонами с антисептиками, протеолитическими ферментами, антибиотиками, а также резиновыми дренажами. При плохом дренировании из основного разреза делают контрапертуру. Первые 2-3 дня рану перевязывают ежедневно и, когда она очистится от гноя и некротических тканей, переходят на редкие мазевые повязки. В некоторых случаях можно иссечь абсцесс в пределах здоровых тканей и наложить первичные швы с активной аспирацией из раны, что ускоряет ее заживление и позволяет добиться хорошего косметического эффекта.
Эффективность не установлена: прием антибиотиков по сравнению с их в/в введением, применение разных схем монотерапии антибиотиками, короткий курс терапии антибиотиками по сравнению с более длительным, профилактика рецидивов путем устранения факторов риска.
Эффективность не установлена при введении столбнячного анатоксина после укусов млекопитающих, наложении швов на кожные раны, сравнении эффективности различных антибиотиков при лечении инфекционных осложнений после укусов млекопитающих.
5. Иссечение вовлеченных в гнойный процесс тканей, если они содержат множественные микроабсцессы, гнойные затеки или очаги некроза.
Профилактические мероприятия: при укусах млекопитающих эффективность предполагается при профилактическом применении антибиотиков после укусов млекопитающих, первичной хирургической обработке раны, антибиотикотерапии при развитии инфекционных осложнений после укусов млекопитающих.
3. *Амоксициллин + клавулановая кислота, таблетки, покрытые оболочкой 500 мг/125 мг, 875 мг/125 мг, порошок для приготовления раствора для внутривенного введения во флаконах 500 мг/100 мг, 1000 мг/200 мг
5. *Цефуроксим 250 мг, 500 мг табл.; порошок для приготовления инъекционного раствора во флаконе 750 мг
Индикаторы эффективности лечения: заживление операционной раны.
Потница — это раздражение кожи, которое возникает из-за того, что у человека сильно выделяется пот и при этом он медленно испаряется. В результате потовые железы закупориваются — и начинается раздражение. Чаще всего такое заболевание встречается у детей, но и у взрослых оно тоже иногда наблюдается — поэтому о нем нужно знать.
Симптомы
Говоря о симптомах потницы, необходимо сразу затронуть такой момент, как виды раздражения, потому что у каждого типа свои проявления.
Наиболее простой и безопасной формой является кристаллическая потница. Она проявляется небольшими (до миллиметра) безболезненными высыпаниями — это мелкие пузырьки, которые расположены рядом друг с другом и могут сливаться. Локализуются такие высыпания на шее, лице, лбу, туловище, а также в местах сгиба ног, рук. Часто эта потница возникает ненадолго и быстро исчезает при соблюдении привычной гигиены.
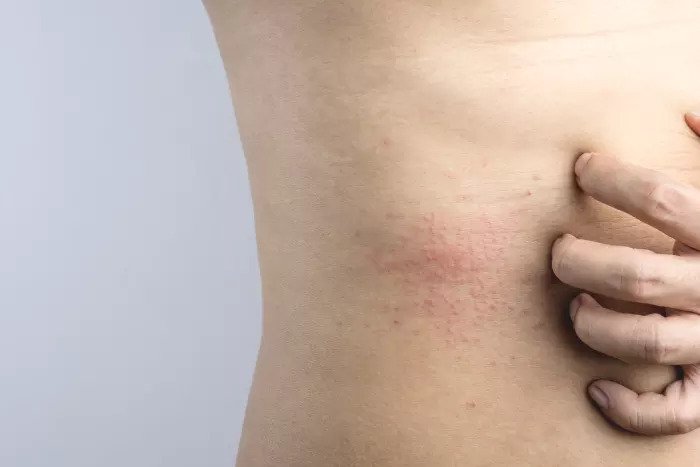
Более опасен такой вид потницы, как красная (воспалительная). Ее признаки, следующие:
- Высыпания в виде более крупных пузырьков (до двух миллиметров) с красными воспаленными венчиками. В этих пузырьках наблюдается содержимое мутного вида.
- Зуд, который может быть довольно сильным и беспокоить пациента неприятными ощущениями.
- Мокрые корочки. Если они появились, это означает, что к обычной болезни у взрослого присоединилась бактериальная инфекция — то есть возникло осложнение.
Обычно красная разновидность недуга локализуется подмышками, на животе и коже между ягодицами, а также на сгибах локтя, предплечьях. У людей, страдающих ожирением, она часто появляется в паху. В отличие от предыдущего варианта, этот не проходит самостоятельно и всегда требует целенаправленного лечения.

Если течение красной потницы осложняется, может развиться так называемая папулезная форма с острым воспалением. Тут уже появляются не только зуд, но и симптомы интоксикации. Кожа болезненная, состояние больного сложное. Вылечить такое заболевание можно только специально подобранными медикаментами — в ряде случаев для этого требуется не один месяц.
Еще один вариант потницы у взрослых — апокринная. Она связана с работой специальных желез, которые находятся на ареоле соска, в области анального отверстия, подмышками, а также у женщин в области больших половых губ. В этих местах появляется мелкая сыпь, а также специфические скопления в области желез. Эти образования часто лопаются прямо внутри кожи и к ним присоединяется инфекционный процесс. В данном случае также требуется помощь специалистов.
Причины
Причины потницы у взрослых людей выглядят так:
- Гипергидроз. У людей с повышенной потливостью болезнь может приобретать хронический характер.
- Серьезные нарушения обмена веществ. Поскольку пот — это часть обменных реакций, некоторые заболевания могут повлиять на его выделение и испарение.
- Отдельные эндокринные патологии — например, сахарный диабет, гипертиреоз, гипотиреоз.
- Некоторые болезни нервной системы.
- Лихорадка, повышенная температура в течение длительного времени. В таком состоянии пот всегда активно выделяется, поэтому на коже может возникнуть сыпь.
- Ожирение или просто избыточный вес. При лишних килограммах люди, как правило, потеют гораздо сильнее, что тоже может привести к раздражению кожных покровов.
- Малоподвижность, постоянный контакт кожи с кроватью. Такая потница у взрослых встречается у лежачих больных или у людей, которые в силу определенных болезней мало ходят, но много лежат или сидят.
Все это причины, которые можно отнести к патологическим — то есть они уже сами по себе связаны с каким-то негативным состоянием организма или заболеванием. Но есть еще и так называемые провоцирующие факторы — их можно назвать внешними причинами. Сюда отнесем:
- Жаркий, сухой климат, способствующий сильному потоотделению, а также повышенная влажность с высокой температурой.
- Активные и постоянные занятия спортом, при которых человек много потеет и сам пот постоянно находится на коже.
- Работа, связанная с интенсивной физической нагрузкой или с нахождением в жарких помещениях. Например, люди сильно потеют, если работают на заводах возле раскаленных печей.
- Плохо подобранная обувь. Если она сильно пережимает стопу и не обеспечивает достаточное количество воздуха, может развиться потница на коже ног.
- Применение неправильной косметики: сильно плотных и питательных кремов, когда коже жарко. Например, сыпь на лице может появиться из-за того, что в летнюю жару женщина наносит очень плотный тональный крем.
- Несоблюдение всех правил гигиены, когда пот, смешанный с пылью и загрязнениями, подолгу остается на коже.
- Слишком частый и длительный загар, который может повредить кожные покровы и сделать их более восприимчивыми к любым негативным факторам.
Вызвать проблему может как одна причина, так и совокупность нескольких — все зависит от конкретного организма.
Диагностика
Как правило, диагностика потницы не требует сложных манипуляций — врач-дерматолог или терапевт может определить заболевание чисто визуально, по его внешним признакам. Но в ряде случаев нужно обследовать клетки пораженных участков, а также сдать общие анализы. Особенно это актуально при сложных случаях, когда вместе с первичной проблемой необходимо выявить вторичную инфекцию.
Лечение
Если речь о простой форме, лечение потницы будет заключаться в том, чтобы устранить негативный фактор (например, перегревание), соблюдать гигиену и обрабатывать пострадавшие участки кожи антисептическими средствами.
В сложных случаях пациентам выписывают антигистаминные препараты, антибиотики (не всегда), антибактериальные, противовоспалительные и подсушивающие средства.

Также в план лечения могут включаться:
- Разные методики лечения гипергидроза. Например, это лазерное лечение, инъекции ботулотоксина, операция на нервных волокнах, удаление потовых желез. Чем серьезнее операция, тем реже она применяется, поскольку важно, чтобы ее риски перекрывались полученным эффектом.
- Физиотерапия. Пациентам могут назначать рефлексо- и иглорефлексотерапию.
- Фитотерапия. В ряде ситуаций врач может предложить использовать отвары на основе разных полезных трав. Но это далеко не всегда обязательно, так как есть много уже готовых средств с более выраженным и быстрым эффектом.
Профилактика
Чтобы понять, какая профилактика нужна в данном случае, нужно обратиться к причинам потницы и исключить все негативные факторы. Важно поддерживать тело в оптимальной температуре, носить хорошую дышащую одежду, постоянно следить за здоровьем организма, поддерживать оптимальный вес. Обязательным условием является правильное и регулярное соблюдение личной гигиены.
Вопросы-ответы
Чешется ли потница?
В том случае, если к ней присоединяется дополнительная инфекция и речь идет уже об осложненном состоянии, могут наблюдаться зуд и неприятные ощущения.
Можно ли заразиться потницей?
Нет. Это заболевание не передается бытовым или другим путем.
Как избавиться от потницы?
Простая форма может пройти сама, а в остальных случаях требуется помощь специалистов, которые подберут специальные таблетки, мази и процедуры, необходимые конкретному пациенту.
Гнойное поражение мягких тканей стопы, которое носит разлитой характер, т. е. не имеет четко обозначенных границ, и может с течением времени распространяться на костную ткань или сухожилия, называют флегмоной стопы. Это достаточно распространенный гнойный процесс, к тому же, часто протекающий с различными осложнениями. Заболевание поражает людей в любом возрасте, однако наиболее частые случаи приходятся на наиболее активную возрастную группу 35-45 лет. Мужчины травмируются чаще, чем женщины. Это объясняется характером повреждений, приводящих к инфицированию, которые в большинстве случаев пациенты получают в ходе трудовой деятельности.
Общие сведения
Код флегмоны стопы по МКБ-10 - L03.0, а ее непосредственной причиной является инфицирование тканей стопы бактериями, вызывающими гнойное воспаление. Они проникают в ткани:
- при повреждении кожного покрова в виде ссадины, царапины, трещины, прокола или пореза кожи, потертости, образуемой неудобной обувью;
- при повреждении ногтевой пластины во время выполнения педикюра без соблюдения надлежащих требований асептики;
- при попадании в мягкие ткани инородного тела;
- из прорвавшегося гнойника, расположенного в другом месте на стопе или ноге;
- из подмозольного гнойника, образовавшегося из-за появления мозоли на коже;
- через кровь либо лимфу из очага хронической инфекции в организме, в качестве которого может выступать кариозный зуб, фурункул, воспаление миндалин и т. д.
Кроме того, воспалительный процесс может быть спровоцирован попаданием определенных химических веществ в мягкие ткани, однако такие случаи происходят крайне редко.
В качестве возбудителя воспаления выступает ряд патогенных бактерий – стафилококки, стрептококки, кишечная палочка, синегнойная палочка, протей и др. При инфицировании анаэробной бактерией развивается наиболее тяжелая гангренозная форма патологии. Среди микроорганизмов, которые могут вызвать воспаление, наиболее часто встречаются пептококки и клостридии.
Все перечисленные микроорганизмы вызывают гнойное воспаление в острой форме. Существует и хроническая флегмона стопы, которая развивается из-за инфицирования мягких тканей пневмококками, дифтерийной либо паратифозной палочкой.
Характерной особенностью развития гнойного процесса является его распространение: при поражении подошвенной части воспаление часто переходит на фаланги пальцев ноги или на голень. Достаточно часто процесс осложняется остеомиелитом. Инфекция распространяется по кровеносным и лимфатическим путям, мышцам, сухожилиям. Все это делает флегмону стопы патологией, создающей непосредственную опасность для жизни больного.
Факторы, провоцирующие развитие воспаления
Травмы кожи стоп встречаются достаточно часто, однако они далеко не всегда приводят к развитию гнойного воспаления. Как правило, флегмона голеностопного сустава или стопы наиболее часто развивается на фоне ослабления иммунитета, вызванного:
- сахарным диабетом или другим эндокринным заболеванием, приводящим к развитию диабетической ангиопатии – ухудшению кровообращения в стопе;
- сосудистой патологией, которая приводит к нарушению микроциркуляции крови и тем самым ухудшают питание тканей;
- истощением организма из-за длительных нарушений питания, предшествующего тяжелого заболевания, восстановления после травмы, перенесенной операции, лучевой или химической терапии.
Клинические проявления гнойного воспаления
Комплекс местных симптомов флегмоны левой или правой стопы развивается в течение нескольких суток с момента инфицирования.
- На тыльной части стопы в течение двух-трех дней появляется опухоль в виде плотного инфильтрата, формируется отек тканей, появляются боли распирающего характера.
- С течением времени инфильтрат размягчается в направлении от центра к периферии.
- Кожа в пораженном месте приобретает свекольно-красный цвет с локальным повышением температуры тканей.
- Пальпация во время осмотра причиняет боль, пациенту сложно локализовать очаг воспаления.
- Попытки движения ногой, а тем более ходьбы отзываются приступами острой боли.
- Двигательная функция стопы ограничивается.
- Увеличиваются подколенные лимфатические узлы.
Кроме того, достаточно быстро развиваются клинические проявления, характерные для большинства воспалительных процессов, – повышение температуры тела до 39-40°С, снижение работоспособности, слабость, головные боли. Если процесс быстро распространяется в глубину, состояние пациента ухудшается: появляются одышка и сердцебиение, развивается интоксикационный синдром, нарушается мочеиспускательная функция. Больной нуждается в немедленной госпитализации.
Диагностика
Визуальный осмотр поврежденной конечности обычно выявляет признаки воспаления: опухание и отечность тканей, сглаженность подошвенного свода, покраснение, гипертермию и т. д. Большинство этих признаков характерны для разных видов течения воспалительного процесса, поэтому необходима инструментальная диагностика флегмоны стопы, которая включает исследования:

-
;
- пунктата содержимого воспалительного очага с бактериоскопическим изучением и идентификацией возбудителя;
- бактериологический посев пунктата на лабораторные среды для выявления инфекционного агента и определение резистентности к антибиотикам.
Кроме того, может понадобиться рентгенография стопы для определения глубины поражения тканей, а также дифференциальная диагностика для уточнения характера гнойного процесса.
Лечебные методы
Из-за особенностей анатомического строения стопы гнойно-воспалительный процесс быстро распространяется по нижней конечности и прогрессирует. Поэтому немедленная госпитализация пациента необходима при любой форме патологии. Амбулаторное лечение флегмоны стопы исключено, так как пациент должен находиться под постоянным наблюдением медиков. В медицинском учреждении проводятся хирургическое вмешательство и последующая консервативная терапия.
Хирургическая операция заключается во вскрытии очага воспаления, удаления гноя и некротизированных тканей, промывания и дренирования образовавшихся полостей. По окончании процедуры на рану накладывают асептическую повязку. Дальнейшее лечение заключается в применении антибактериальных и противовоспалительных препаратов, обезболивающих и общеукрепляющих средств. При флегмоне анаэробного генеза пациенту вводят противогангренозные сыворотки. В случае сильной интоксикации показана инфузионная терапия.
Поскольку гнойное воспаление тканей является тяжелой патологией, чрезвычайно важны меры по профилактике флегмоны стопы, которые заключаются в:
- предупреждении травм стопы, даже незначительных;
- использовании крепкой обуви с прочной подошвой в травмоопасных ситуациях;
- своевременной антисептической обработке травмированных участков;
- быстром выявлении воспалительного процесса и обращении в медицинское учреждение;
- своевременном лечении любых воспалительных очагов в организме, в том числе кариозных зубов, хронического тонзиллита и др.;
- укреплении иммунитета, лечении иммунодефицитных состояний.
Часто возникающие вопросы
Чем опасна флегмона стопы?
Степень опасности зависит от характера воспалительного процесса. Если это поверхностное воспаление тканей, то его легко выявить и ликвидировать. Глубокие воспаления часто выявляют с задержкой, из-за чего процесс успевает развиться и перейти на другие ткани, а также спровоцировать развитие тяжелых осложнений – воспаление сосудов, лимфоузлов, кожных покровов, тромбофлебит, сепсис и т. д. Интоксикационный шок и сепсис могут вызвать сердечно-сосудистую недостаточность, которая при отсутствии адекватной медицинской помощи чревата летальным исходом.
Как выглядит флегмона стопы?
Гнойное воспаление приводит к покраснению кожи, сильному опуханию и отеку конечности. Оно сопровождается острой болью, точно локализовать которую не всегда удается. При появлении признаков воспаления следует немедленно обратиться к врачу, так как своевременное начало лечения позволяет избежать перехода нагноения на костную ткань и сухожилия.
К какому врачу нужно обратиться?
Как правило, при воспалительных процессах стопы пациент нуждается в консультации хирурга. Лечение флегмоны стопы происходит в стационарном отделении гнойной хирургии.
Гиперкератоз – общее название для группы патологий, основным признаком которых служит неумеренное ороговение кожи. Клетки внешнего, рогового слоя под действием определенного фактора активизируют процесс деления, при этом слущивание отмерших клеток замедляется. В результате кожа покрывается роговым слоем, толщина которого варьирует от долей миллиметра до нескольких сантиметров. Ороговению могут подвергаться любые участки тела, в зависимости от причин патологии.
Разновидности процесса ороговения
Различают наследственный и приобретенный гиперкератоз кожи. В зависимости от клинических проявлений, патология может принимать различные формы:
- фолликулярную – чешуйки отслаивающейся кожи закупоривают протоки фолликулов, из-за чего на коже появляются многочисленные мелкие бугорки, похожие на прыщики;
- лентикулярную – на волосяных фолликулах нижних конечностей появляются роговые папулы, при их удалении на коже остаются небольшие углубления;
- диссеминированную – на коже появляются образования, напоминающие короткие и утолщенные волоски;
- себорейную – на волосистой части головы, иногда на коже лица образуются участки шелушения в виде жирной, легко удаляемой корки, под которой обнаруживаются красноватые пятна кожи;
- диффузную – поражаются большие участки кожи на любых частях тела, иногда даже вся кожа полностью, сальные железы перестают работать, кожа иссушается и шелушится;
- бородавчатую – на коже появляются образования, напоминающие бородавки, но без участия папилломавируса, причем иногда они перерождаются в опухоли;
- старческую – на коже пожилых людей появляются темные ороговевшие пятна.
Диссеминированная и лентикулярная формы, как правило, развиваются у пожилых мужчин. Женщин и молодежь они поражают крайне редко.
Симптоматика

Основным симптомом гиперкератоза служит появление на каких-либо участках тела утолщений кожного покрова с пониженной чувствительностью, нередко с измененным цветом, отличающимся от основного оттенка. В начальной стадии кожа производит впечатление огрубевшей, затем толщина ороговевшего слоя увеличивается, иногда до такой степени, что начинает доставлять дискомфорт. В частности, запущенный гиперкератоз стоп может привести к изменению походки. Ороговевшая кожа шелушится или частично отслаивается, на наиболее утолщенных и сухих участках могут появляться болезненные трещины, которые долго заживают и становятся местами проникновения инфекции. Часто патология сопровождается сухостью кожи, снижением функции сальных желез.
Причины развития патологии
Все вызывающие развитие кератоза причины можно разделить на две группы. В первую входят внешние воздействия – тесная обувь или натирающая определенные участки кожи одежда, интенсивный физический труд, постоянный контакт с химическими реагентами или другими веществами, негативно воздействующими на кожу, несоблюдение правил гигиены и т. д.
Вторая группа включает заболевания и патологические состояния, которые приводят к чрезмерному образованию рогового слоя:
- системные нарушения, врожденные либо приобретенные – ихтиоз, сахарный диабет, псориаз, кератодермия и др.;
- нарушения кровообращения, наиболее часто возникающие в нижних конечностях, – варикозная болезнь, облитерирующий атеросклероз;
- недостаток витаминов;
- грибковые заболевания кожи (лишай) и стоп;
- желудочно-кишечные заболевания;
- стрессы;
- лишний вес, патологии стопы, хромота.
Под влиянием тех или иных факторов в верхнем слое кожи нарушается капиллярное кровоснабжение, ухудшается иннервация. Из-за этого активизируется процесс деления клеток рогового слоя с одновременным замедлением их слущивания и образованием утолщенных ороговевших участков.
Диагностические методы
Как правило, при гиперкератозе диагностика заключается в выявлении заболевания, которое привело к образованию ороговевших участков. Дерматолог проводит наружный осмотр и опрос пациента, проверяет, нет ли признаков кожных заболеваний. Как правило, квалифицированный специалист может распознать заболевание по внешним признакам. Для уточнения может понадобиться дифференциальная диагностика, которая необходима при сходстве проявлений патологии с другими кожными заболеваниями, для которых тоже характерны шелушение и сухость кожи. При затруднениях с определением диагноза проводят биопсию пораженного участка кожи с гистологическим исследованием ткани.
Лечение
Метод лечения гиперкератоза зависит от формы заболевания и от причины, которая его вызвала. Как правило, в периоды обострения показано местное применение кортикостероидных мазей, которые снимают воспаление и отшелушивают ороговевшую кожу. Мягкий кислотный пилинг при помощи специальных кремов помогает освободиться от затвердевших слоев кожи. Механическое удаление огрубевших участков не рекомендуется, так как из-за него образование рогового слоя может усилиться. Хороший эффект дают теплые ванны с добавлением соли, пищевой соды либо крахмала, после которых на кожу наносят увлажняющий крем.
Гиперкератоз кожи головы лечат при помощи смягчающих компрессов, для которых используют касторовое масло, вазелин или глицерин, рыбий жир и т. д. При необходимости могут быть назначены мази с содержанием гормонов. При фолликулярной форме заболевания наружное лечение пне приносит большой пользы, поэтому терапия направлена на устранение нарушений в работе организма.
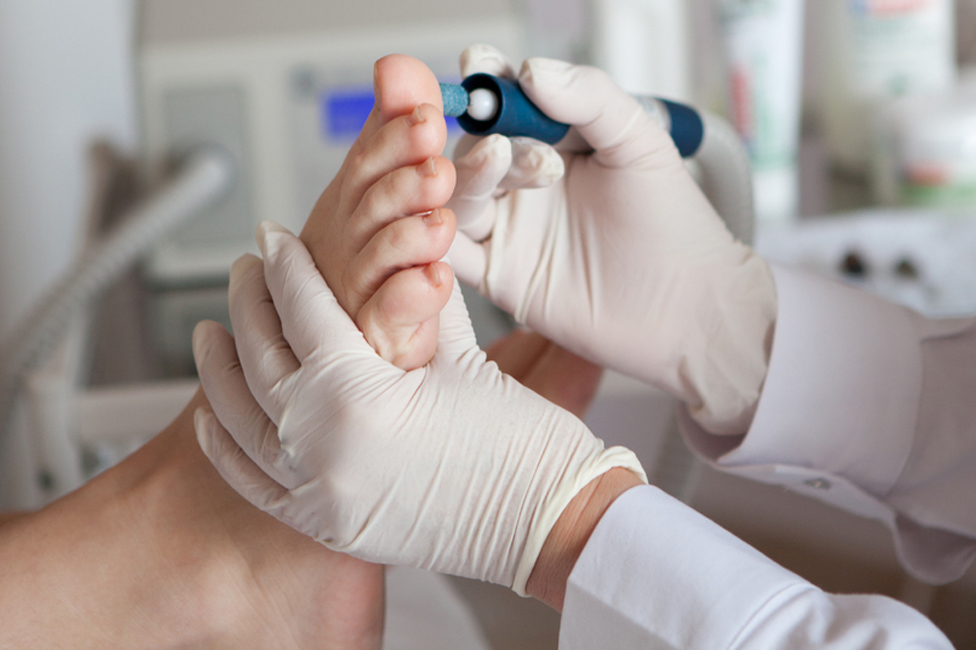
При гиперкератозе кожи стоп необходимо вначале устранить фактор, вызывающий патологию. Часто в роли патологического фактора выступает грибок кожи, от которого избавляются при помощи специальных противогрибковых мазей. Хороший эффект дают ножные теплые ванночки с поваренной солью, после которых распаренный ороговевший слой снимают при помощи пемзы, а кожу смазывают смягчающим кремом. Необходимо выбрать удобную обувь, которая не сдавливает и не натирает стопу. Если пациент страдает косолапостью или плоскостопием, следует позаботиться о выборе специальной обуви.
Профилактика
Чтобы не допустить повторного развития гиперкератоза, необходимо ухаживать за кожей, обеспечивать ее питание и гигиену. Предупредить рецидивы заболевания помогут:
- нормализация питания, обеспечение разнообразного сбалансированного рациона;
- отказ от длительного пребывания на солнце или переохлаждения кожи;
- соблюдение гигиены, уход за кожей;
- использование защитных средств при работе с химическими реагентами.
Некоторые формы заболевания крайне тяжело поддаются лечению и остаются с человеком в течение всей жизни. В этом случае особенно важно уделять внимание профилактическим мерам, которые снижают риск рецидивов.
Вопросы и ответы
Какой врач лечит гиперкератоз?
По поводу диагностики и лечения гиперкератоза следует обратиться к дерматологу. Если речь идет о заболевании стоп, то желательно проконсультироваться у подолога. В ходе лечения, возможно, придется обратиться к флебологу, эндокринологу или другим специалистам, в зависимости от выявленных заболеваний.
Как лечить гиперкератоз народными методами?
Домашние рецепты народной медицины при гиперкератозе помогают только на начальных стадиях и при легкой форме заболевания. Неплохой эффект дают смягчающие кожу аппликации с листьями алоэ, компрессы с прополисом или с отваром луковой шелухи. Можно использовать березовый деготь – действенное противовоспалительное средство, а также барсучий жир для смягчения потрескавшейся кожи.
Чем опасен гиперкератоз?
При отсутствии лечения могут развиться осложнения. Так, при ороговении кожи стоп у пациента нередко появляются трещины и натоптыши, а также высок риск заражения грибком. Бородавчатая форма патологии может оказаться предраковым состоянием кожи. Фолликулярная форма часто сопровождается пиодермией.
Патогенез (что происходит?) во время Открытого повреждения стопы:
В структуре открытых повреждений стопы в основном преобладают переломы костей переднего отдела (79%). Травмы других отделов встречаются значительно реже: повреждения среднего отдела стопы составляют 1,1%, заднего 14,4%, нескольких отделов 5,5%. Такая структура открытых повреждений стопы объясняется двумя обстоятельствами: вопервых, передний отдел стопы наиболее подвержен травмам; вовторых, переломы костей этого отдела могут возникать практически при любом механизме травмы.
Несмотря на очевидные морфологические, клинические и прогностические различия, все эти травмы практически диагностируются как открытые переломы костей стопы. Для оценки тяжести повреждений костей и мягких тканей разработана классификация открытых переломов костей стопы.
Тяжесть повреждения костей стопы определяют по локализации и виду перелома, числу сломанных костей, протяженности повреждений (в пределах одного или нескольких отделов).
По характеру повреждения кожи и подлежащих мягких тканей открытые переломы костей стопы делят на 3 группы А, Б, В соответственно тяжести повреждения мягких тканей и виду раны. Раны с дефектами кожи в классификации отнесены к тяжелым повреждениям мягких тканей, так как в этих случаях риск возникновения инфекционных осложнений в мягких тканях вследствие анатомофункциональных особенностей стопы очень велик.
Лечение Открытого повреждения стопы:
У больных I группы лечебная тактика сводится к лечению ран и иммобилизации стопы гипсовой повязкой. Исходы травм стопы зависят исключительно от тяжести повреждений мягких тканей. У больных II и III групп одного заживления ран недостаточно для обеспечения благоприятных исходов лечения, поскольку переломы сопровождаются значительным смещением костей. Поэтому, лечебная тактика при таких повреждениях предусматривает наряду с лечением ран репозицию отломков и восстановление правильных анатомических взаимоотношений в стопе. Выполнить эту задачу труднее всего у больных III группы, у которых повреждения стопы по протяженности, характеру переломов и виду ран являются более тяжелыми, чем в I и II группах. У больных IV группы лечебная тактика направлена на создание условий, способствующих заживлению раны ампутационной культи. Первичная хирургическая обработка раны ввиду тяжелого повреждения мягких тканей заканчивается либо формированием ампутационных культей, если в результате травмы произошел отрыв части стопы, либо ампутацией отдела стопы, подвергшегося разрушению.
После первичной хирургической обработки пальцев стопы гнойные осложнения наблюдаются у 38,4% больных, в том числе у 6,2% остеомиелит. Повидимому, значительный процент инфекционных осложнений после первичной хирургической обработки ран при открытых переломах костей стопы объясняется недостаточным качеством санации раны во время операции, а также неоправданно частым применением первичного шва без учета тяжести повреждения мягких тканей. Первичный шов при открытых переломах можно накладывать лишь при наличии определенных условий, после радикальной хирургической обработки, выполненной в ранние сроки; при высоком качестве санации раны, достигнутом применением во время операции современных методов физической антисептики; при отсутствии признаков возможного инфицирования раны, натяжения кожи после наложения швов и в случае профилактического применения антибиотиков. После наложения первичного шва необходим ежедневный контроль за состоянием раны. Его осуществляет врач, производивший хирургическую обработку.
Практическую помощь в определении тактики ведения ран после их первичной хирургической обработки у больных с открытыми переломами костей стопы может оказать приведенная ранее классификация. При решении вопроса о закрытии раны после хирургической обработки выделяют повреждения, характеризующиеся обычными сроками заживления ран, и повреждения с повышенной опасностью развития раневой инфекции.
В клиничекой практике при лечении открытых переломов костей широкое распространение получил первичный и отсроченный остеосинтез, с помощью которого достигается покой в зоне перелома, необходимый как для заживления ран мягких тканей, так и для срастания переломов.
В профилактике раневой инфекции и ишемических осложнений при открытых переломах и переломовывихах костей стопы с большим смещением отломков важна роль репозиции и стабилизации отломков, а также вправления вывихов. Устранение вывихов, сопоставление отломков и восстановление правильных анатомических взаимоотношений костей между собой, осуществляемые одновременно с хирургической обработкой, улучшают трофику тканей, расположенных дистальнее линии переломов, уменьшают ишемию кожи, вызванную ее натяжением вывихнутыми костями, нормализуют кровообращение в стопе. Однако не во всех случаях удается совместить первичную хирургическую обработку ран с лечением переломов и переломовывихов костей стопы. При множественных повреждениях стопы, при которых локализация переломов не совпадает с расположением ран, целесообразно воздержаться от открытой репозиции отломков во время хирургической обработки ран и произвести ее закрытым путем после хирургической обработки. Репозицию отломков и вправление вывихов следует осуществлять наиболее щадящими методами, которые не ведут к дополнительной травматизации окружающих тканей и не требуют дополнительной обработки костных отломков. Несоблюдение этих требований может усугубить нарушение кровообращения в поврежденных тканях стопы, что в свою очередь ухудшает заживление ран и увеличивает риск развития инфекционных осложнений. Для иммобилизации стопы при открытых переломах костей чаще всего используют гипсовую повязку и реже другие методы.
Скелетное вытяжение с целью репозиции и фиксации костных отломков используют преимущественно при открытых переломах костей переднего отдела стопы и реже при переломах пяточной и таранной костей. При открытых переломах костей переднего отдела стопы чаще всего применяют раздвижную шину ЧеркесЗаде. Эта шина обеспечивает наибольший лечебный эффект при локализации переломов в области фаланг пальцев и головок плюсневых костей. Шина существенно облегчает лечение открытых переломов костей переднего отдела стопы, поскольку после ее наложения имеется свободный доступ к ране при перевязках.
Наименее травматичным и более перспективным методом обездвиживания костных отломков у больных с открытыми повреждениями стопы является трансартикулярная фиксация костей металлическими спицами, которые вводят в стороне от раны через неповрежденную кожу. Стопу фиксируют 34 спицами Киршнера; их проводят в разных направлениях таким образом, чтобы предотвратить вторичное смещение костных отломков и рецидив вывиха. Такая фиксация обеспечивает хорошую стабильность без дополнительной внешней фиксации на срок, необходимый для полного заживления раны.
Метод внеочагового остеосинтеза, получивший широкое распространение при открытых переломах длинных трубчатых костей, при открытых повреждениях стопы применяется сравнительно редко, так как серийно выпускаемые аппараты наружной фиксации не вполне пригодны для данного сегмента нижней конечности. Лечение проводят с помощью модифицированных аппаратов Илизарова, а также с помощью разработанного в ЦИТО устройства, предназначенного для лечения разнообразных повреждений переднего и среднего отделов стопы.
Внеочаговый остеосинтез аппаратами наружной фиксации в подобных случаях является единственным методом, обеспечивающим удовлетворительную репозицию отломков и вправление вывихов костей.
Показания к применению устройства, специально разработанного для лечения открытых переломов и переломовывихов костей стопы:
- множественные переломы плюсневых костей со значительным смещением отломков, которые не поддаются репозиции с помощью скелетного вытяжения на шине Черкес-Заде;
- сложные вывихи и переломовывихи в суставах Лисфранка и Шопара, не поддающиеся вправлению ручным способом и требующие существенного расширения раны во время ее хирургической обработки для подхода к области повреждения с целью открытой репозиции;
- переломовывихи в ладьевидноклиновидном и пяточнокубовидном суставах, не поддающиеся ручной репозиции.
Для активизации больных с открытыми переломами пяточной кости и перевода их на самообслуживание производят монтаж аппарата Илизарова по модифицированной схеме, обеспечивающий восстановление пяточнотаранного угла и длительное удержание отломков в правильном положении при сохранении движений в голеностопном суставе.
Таким образом, при правильном лечении пострадавших с повреждениями костей стопы больные не теряют профессиональную трудоспособность и травма не оказывает скольконибудь заметного влияния на состояние сводов стопы.
Одновременные переломы переднего, среднего и заднего отделов стопы, в том числе в суставах Лисфранка и Шопара, относятся к тяжелым повреждениям. Неадекватный метод лечения при таких повреждениях часто приводит к деформации стопы и травматическому плоскостопию, а иногда и к инвалидности. Основной метод лечения повреждений костей стопы консервативный. Причинами неудачи такого лечения являются попытки репозиции или вправления переломовывиха в поздние сроки после травмы, интерпозиция мягких тканей, множественные переломы плюсневых костей и фаланг пальцев стопы, вторичное смещение в гипсовой повязке.
Оперативное лечение показано больным с неудавшимся закрытым вправлением вывиха, с расходящимися переломовывихами в суставах Лисфранка и Шопара, а также с множественными переломами ладьевидной, клиновидных, кубовидной, плюсневых костей и фаланг пальцев стопы.
При длительных болях в области перелома назначают ортопедические вкладки, лечебную физкультуру, массаж, плавание в бассейне или ванночки.
К каким докторам следует обращаться если у Вас Открытые повреждения стопы:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Открытого повреждения стопы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

