Инфицированная резаная рана стопы история болезни
Обновлено: 19.04.2024
22. 10. 2015 г. (7-е сутки после операции)

Общее состояние: средней тяжести. Гликемия в начале лечения 13,8 ммоль/л. ИМТ 30,6 кг/м 2 . HbA1c – 9,5 ‰.
Подвижность: отсутствует опора на правую стопу. Передвигается на коляске.
Описание раны: Правая стопа умеренно отечна, 2 и 3 пальцы отсутствуют. В проекции основания отсутствующих пальцев имеется послеоперационная рана размером 10,0 х 3,0 см. и глубиной до 2,0 см. Дно раны покрыто грануляционной тканью, покрытой плотным слоем фибрина. Гнойных затеков и флюктуации нет. Отмечается умеренно выраженное воспаление в области раны. Отделяемое фибринозно-сукровичное в умеренном количестве. Пульсация артериальных сосудов в области правой стопы значительно снижена.

23.11.15 г. (начало использования ГидроТерапии)
Результаты бактериологического исследования отделяемого раны: Corynebacerium striatum 10 7 KOE/мл, Acinetobacter baumanii 10 7 KOE/мл, Staphylococcus aureus обнаружен 10 7 КОЕ/мл, Enterococcus faecalis обнаружен 10 4 КОЕ/мл.
Лекарственная терапия: Инсулинотерапия. Гипотензивная, мочегонная, антиагрегантная терапия (Лориста 50 мг х 2 раза в день, Метопролол 12,5 мг х 2р/д, Индапамид 2,5 мг утром, Лазикс 40,0 в/в струйно, Тромбо Асс 100мг вечером), гастропротективная терапия (Омез 20 мг вечером).
Системная антибактериальная терапия: Цефтриаксон 2,0 в/в, Метрагил 100,0 в/в капельно №5. Далее Сульмовер 3 гр. х 2р/д + Ванкомицин 1 гр. х 2 р/д - в/в.
Антибактериальная терапия с учетом чувствительности выделенной микрофлоры к антибиотикам.
Противовоспалительная терапия (нестероидные противовоспалительные препараты), вазопротекторы.
15.10.2015 г. в экстренном порядке выполнено вскрытие флегмоны и некрэктомия с экзартикуляцией 2 и 3-го пальцев правой стопы;
Разгрузка правой стопы – передвижение на коляске;
Несмотря на вышеуказанную терапию и наблюдение у профильного специалиста раневой процесс принял затяжной характер;
Пациент не всегда выполнял врачебные назначения;
Пациент не имел возможности регулярно приходить на прием. Перевязывался супругой в домашних условиях.
Препараты, применявшиеся в исследовании:
Основные повязки: HydroClean plus и HydroTac
Вспомогательные повязки: Sterilux, Zetuvit E

Дата начала лечения:

Дата окончания лечения:

Состояние раны пациента в ходе лечения: 02.12.2015 г. (10-й день лечения)
После перевязок на дому с HydroClean Plus

Состояние раны: При удалении повязки HydroClean отмечена слабая положительная динамика заживления, сохраняется воспалительный процесс и отек кожных покровов вокруг раны, площадь раневой поверхности незначительно сократилась в размерах 9,5 х 2,8 см, сохраняются грануляции, покрытые плотным слоем фибрина. В ране скопления экссудата нет. Экссудация выражена умеренно. Глубина раны сократилась до 2,5 см. Кожа стопы сухая. Края раны ровные с признаками умеренной мацерации. Повязка пропитана фибринозно-сукровичным экссудатом.
Рана без признаков прогрессирования инфекции, болевой синдром практически отсутствует. Рекомендовано продолжить лечение повязкой HydroClean plus. Дополнительно использована повязка Zetuvit E для удержания раневого экссудата. Инсулинотерапия. Вазоактивная терапия.
Состояние раны пациента в ходе лечения: 21.12.2015 г. (29-й день лечения)
После перевязок на дому с HydroClean Plus

Состояние раны: Отмечается явная положительная динамика заживления, воспалительный процесс и отек кожных покровов вокруг раны уменьшился, площадь раневой поверхности сократилась в размерах 6,5 х 2,0 см, дно раны представлено грануляционной тканью. Фрагментарные наложения фибрина. Экссудация не выражена. Глубина раны сократилась до 1,5 см. Кожа стопы сухая. Края раны ровные без признаков мацерации. Повязка пропитана сукровичным экссудатом.
Рана без признаков инфекции, болевой синдром отсутствует. Рекомендовано продолжить местное лечение повязкой HydroClean plus со сменой один раз в 3 дня. Дополнительно рекомендована повязка Zetuvit E для удержания раневого экссудата. Разгрузка стопы. Инсулинотерапия. Вазоактивная терапия.
Отмечается картина активной раневой контракции и выраженной положительной динамики использования HydroClean Plus в виде значительного сокращения площади раны, уменьшения количества фибрина, увеличения количества грануляционной ткани.
Состояние раны пациента в ходе лечения:
25.12.2015 г. (33-й день лечения)
Перевязка с использованием HydroClean Plus

Состояние раны: Отмечена дальнейшая положительная динамика заживления, воспалительный процесс и отек кожных покровов вокруг раны минимальны, площадь раневой поверхности сократилась в размерах до 5,0 х 2,0 см. Дно раны представлено грануляционной тканью с островками фибрина. Отмечается краевая эпителизация. Экссудация незначительна. Глубина раны сократилась до 1,0 см. Края раны ровные без признаков мацерации. Повязка пропитана сукровичным экссудатом.
Рекомендовано продолжить местное лечение повязкой HydroClean plus со сменой один раз в 3 дня. Дополнительно рекомендована повязка Sterilux. Разгрузка стопы. Инсулинотерапия. Вазоактивная терапия.
Отмечается дальнейшая положительная динамика использования HydroClean Plus в виде сокращения площади раны, увеличения количества грануляционной ткани и появления краевой эпителизации.
Состояние раны пациента в ходе лечения:
07.01.2016 г. (46-й день лечения)
После перевязок на дому с HydroClean Plus

Состояние раны: Достигнуто сокращение площади раны в размерах до 3,0 х 1,5 см. Дно раны представлено активной грануляционной тканью. Отмечается выраженная краевая эпителизация. Экссудация скудная. Глубина раны сократилась до 0,5 см. Мацерации кожи не выявлено. Повязка пропитана сукровичным экссудатом.
С учетом активной динамики заживления и очищения раны, появления активной краевой эпителизации решено изменить схему местной терапии и продолжить лечение повязкой HydroTac со сменой один раз в 5-7 дней. Разгрузка стопы. Инсулинотерапия. Вазоактивная терапия.
Достигнутые изменения при использовании HydroClean plus
При использовании HydroClean Plus отмечено значительное сокращение площади раны и дальнейшая активизация репаративных процессов в ране.
Состояние раны пациента в ходе лечения:
13.01.2016 г. (52-й день лечения)
Перевязка с HydroTac

Состояние раны: Достигнуто сокращение площади раны в размерах до 2,5 х 1,5 см. за счет выраженной краевой эпителизации. Экссудация скудная. Глубина раны менее 0,5 см. Воспаление и отек в области раны отсутствуют. Повязка HydroTac пропитана сукровичным экссудатом.
С учетом активной динамики заживления и эпителизации решено проводить дальнейшее местное лечение повязкой HydroTac со сменой один раз в 5-7 дней. Разгрузка стопы. Инсулинотерапия. Вазоактивная терапия.
При дальнейшем использовании HydroTac отмечена дальнейшая краевая эпителизация и сокращение размеров раневого дефекта.
Состояние раны пациента в ходе лечения:
18.01.2016 г. (57-й день лечения)
Перевязка с HydroTac

Состояние раны: Рана уменьшилась в размерах до 2,0 х 1,0 см. Краевая эпителизация активная. Экссудация сукровичная, скудная. Глубина раны не более 0,3 см. Повязка HydroTac незначительно пропиталась сукровичным экссудатом.
С учетом активной динамики заживления и эпителизации решено проводить дальнейшее местное лечение повязкой HydroTac со сменой один раз в 5-7 дней. Разгрузка стопы. Инсулинотерапия. Вазоактивная терапия.
При использовании HydroTac поддерживается дальнейшая активная эпителизация при удовлетворительном состоянии кожи вокруг раны.
Состояние раны пациента в ходе лечения:
21.01.2016 г. (60-й день лечения)
Перевязка с HydroTac (выполнена раньше срока, на 4-е сутки по просьбе пациента)

Состояние раны: Рана уменьшилась в размерах до 1,5 х 1,0 см. Грануляции на уровне кожи. Сохраняется активная краевая эпителизация. Экссудация скудная. Повязка HydroTac незначительно пропиталась сукровичным экссудатом.
С учетом состояния раны и активной эпителизации решено закончить местное лечение повязкой HydroTac со сменой один раз в 5-7 дней. Более активного увлажнения раны с помощью повязки HydroTac transparent не требуется. Разгрузка стопы. Инсулинотерапия. Вазоактивная терапия.
При использовании HydroTac поддерживается дальнейшая активная эпителизация при удовлетворительном состоянии кожи вокруг раны.

Смена повязок в ходе лечения: HydroClean plus - один раз в 3 дня, HydroTac – один раз в 5 – 7 дней.
Заключительная оценка состояния раны на 60-й день:
Отмечается значительная активизация репаративных и регенераторных процессов, ускорение раневого процесса в хронической ране от полного очищения раны до активной грануляции и эпителизации раневого дефекта;
Признаки раневой инфекции и острого воспаления вокруг раны полностью отсутствуют;
Площадь раневой поверхности в процессе лечения уменьшилась в 20 раз, с 30,0 см 2 до 1,5 см 2 ;
Использование ГидроТерапии позволило предотвратить у пациента инфекционные гнойные осложнения, избежать повторной хирургической обработки и кожной пластики, сохранить опорную функцию стопы.
· Сахарный диабет типа 2, тяжёлое течение, декомпенсация.
· Диабетическая полинейропатия. Диабетическая нефропатия в стадии протеинурии. Синдром диабетической стопы, нейро-ишемическая форма. Инфицированные послеоперационные раны (язвы) правой стопы. Wagner 3.
· Ишемическая болезнь сердца. Атеросклеротический кардиосклероз. Недостаточность кровообращения 2 А стадии. Гипертоническая болезнь II стадии. Железодефицитная анемия, легкой степени. Ожирение I стадии.
17. 11. 2015 г. (14-е сутки после операции)

Общее состояние: средней тяжести. Гликемия в начале лечения 16,61 ммоль/л. ИМТ 32,8 кг/м 2 . HbA1c – 12,3 ‰.
Подвижность: отсутствует опора на правую стопу. Передвигается на коляске.
Описание ран: Правая стопа умеренно отечна. На подошвенной поверхности правой стопы в проекции ее свода имеется послеоперационная рана размерами до 8,0 х 3,0 х 1,0 см. В проекции I-ого плюснефалангового сустава имеется вторая послеоперационная рана размерами 5,0 х 2,0 х 0,5 см. Дно ран содержит очаги влажного некроза, единичные грануляции, покрытые плотным слоем фибрина. Отделяемое фибринозно-гнойного характера в умеренном количестве. Флюктуации и гнойных затеков не выявлено. Пульсация артериальных сосудов в области правой стопы значительно снижена. Движения в правом голеностопном суставе ограничены из-за отека. Правая стопа не опороспособна, требует полной разгрузки.

20.11.15 г. (начало лечения, повязки HydroClean)
Ультразвуковое сканирование артерий правой нижней конечности: неокклюзирующий атеросклероз артерий нижних конечностей со стенозированием: общей и поверхностной бедренной артерии на 20%, подколенной артерии на 30%, стеноз задней большеберцовой артерии.
Результаты бактериологического исследования отделяемого раны: Corynebacterium striatum 10 7 KOE/мл, Acinetobacter baumannii/calcoaceticus complex 10 8 KOE/мл, чувствительный к колистину, имипенему, Streptococcus agalactiae 10 7 KOE/мл, чувствительный к гентомицину, Kleb. pneumonia ss pneumonia 10 8 KOE/мл, чувствительный к цефепиму, колистину, имипенему, меропенему.
Лекарственная терапия: Инсулинотерапия с контролем гликемии в режиме реального времени. Гипотензивная терапия. Нейропротекторная терапия препаратами альфа-липоевой кислоты (октолипен 600мг внутривенно капельно 1 раз в день). Препараты железа. Антикоагулянтная и вазотропная терапия.
Системная антибактериальная терапия: метрогил 500 мг – 100 мл внутривенно капельно 1 раз в день, далее сульмовер 3.0 внутривенно капельно 2 раза в день, амикацин 1,0 внутривенно струйно 1раз в день - в течение 5дней).
Антибактериальная терапия с учетом чувствительности выделенной микрофлоры к антибиотикам.
Противовоспалительная терапия (нестероидные противовоспалительные препараты), вазопротекторы.
03.11.2015 г. в экстренном порядке выполнено вскрытие подошвенной субфасциальной флегмоны правой стопы двумя линейными разрезами. Полная разгрузка правой стопы – передвижение на коляске;
Несмотря на вышеуказанную терапию и наблюдение у профильного специалиста отмечено образование двух стагнирующих ран правой стопы;
Пациент не всегда точно выполнял врачебные рекомендации;
Пациент не имел возможности регулярно приходить на амбулаторный прием. Периодически перевязывался самостоятельно в домашних условиях.
Препараты, применявшиеся в исследовании:
Основные повязки: HydroClean, HydroClean plus и HydroTac
Вспомогательные повязки: Sterilux ES
Инфицированные послеоперационные стагнирующие раны правой стопы
Дата начала лечения:

Дата окончания лечения:

Состояние ран пациента в ходе лечения: 23.11.2015 г. (4-й день лечения)
После первой перевязки с повязками HydroClean

Состояние ран: Повязка HydroClean при удалении пропитана фибринозно-гнойным экссудатом. Сохраняется отек стопы и признаки воспаления в области ран. Размеры ран прежние, 8,0 х 3,0 х 1,0 см. и 5,0 х 2,0 х 0,5 см. соответственно. Отмечено частичное отторжение влажных некрозов в обеих ранах с некоторым увеличением количества грануляционной ткани. Экссудация выражена умеренно. Края ран ровные с признаками умеренной мацерации.
Раны без признаков прогрессирования инфекции, болевой синдром практически отсутствует. Рекомендовано продолжить лечение повязкой HydroClean. Дополнительно использована повязка Sterilux ES для удержания раневого экссудата. Инсулинотерапия. Вазоактивная терапия.
Состояние ран пациента в ходе лечения: 26.11.2015 г. (7-ой день лечения)
После перевязки с повязками HydroClean

Состояние ран: Сохраняется отек стопы и умеренные признаки воспаления в области ран. Размеры ран с тенденцией к уменьшению, 8,0 х 2,5 х 0,8 см. и 5,0 х 2,0 х 0,5 см. соответственно. Отмечено дальнейшее отторжение влажных некрозов в обеих ранах без увеличения количества грануляционной ткани. Экссудация выражена умеренно. Края ран неровные с признаками умеренной мацерации.
Сопутствующая информация: Раны без признаков прогрессирования инфекции. Болевой синдром практически отсутствует. Рекомендовано продолжить лечение повязкой HydroClean. Дополнительно использована повязка Sterilux ES для удержания раневого экссудата. Инсулинотерапия. Вазоактивная терапия.
При ежедневном использовании повязки HydroClean отмечается тенденция ран к очищению без прогрессирования признаков раневой инфекции. Мацерация кожи сохраняется вследствие высокого уровня необходимой влажности, обеспечиваемой повязкой HydroClean.
Состояние ран пациента в ходе лечения:
30.11.2015 г. (11-й день лечения)
После перевязки с повязками HydroClean

Состояние ран: Отек стопы незначителен. Размеры ран 7,0 х 2,0 х 0,8 см. и 4,5 х 1,8 х 0,8 см. соответственно. Отмечено дальнейшее очищение ран от некротических тканей с увеличением количества активных грануляций, покрытых фибрином. Начальные признаки раневой контракции. Уровень экссудации с тенденцией к уменьшению. Отмечается уменьшение количества фибринозно-сукровичного экссудата. Мацерация краев раны сохраняется.
Рекомендовано продолжить лечение повязками HydroClean plus с их последующей заменой каждые 48 часов. Дополнительно использована повязка Sterilux ES для удержания раневого экссудата. Инсулинотерапия. Вазоактивная терапия.
Отмечается картина активной раневой контракции и отчетливой положительной динамики использования HydroClean в виде регресса отека и воспаления, сокращения площади раны, уменьшения количества фибрина, увеличения количества грануляционной ткани.
Состояние ран пациента в ходе лечения:
04.12.2015 г. (15-й день лечения)
После перевязки с повязками HydroClean Plus

Состояние ран: Отек стопы и признаки воспаления в области раны регрессировали. Раны уменьшились в размерах до 5,0 х 2,0 х 0,4 см. и 3,5 х 1,5 х 0,5 см. соответственно. Отмечено полное отторжение влажных некрозов в обеих ранах при увеличении количества грануляционной ткани. Экссудация сукровичного характера в незначительном количестве. Края ран без признаков мацерации.
Раны без признаков упорной раневой инфекции. Болевой синдром при перевязке практически отсутствует. Рекомендовано продолжить лечение повязкой HydroClean plus. Дополнительно использована сорбционная марлевая повязка Sterilux ES для удержания раневого экссудата. Инсулинотерапия. Вазоактивная терапия.
Не смотря на гранулирование раны, отмечается тенденция к задержке заживления со стагнацией раневого процесса в обеих ранах. В связи с этим решено продолжить перевязки с повязкой HydroClean Plus со сменой каждые 48 часов.
Состояние ран пациента в ходе лечения:
08.12.2015 г. (19-й день лечения)
После перевязки с повязками HydroClean Plus

Состояние ран: Рана без существенной динамики. Отека стопы нет. Размеры ран практически без изменений. Первая рана очистилась, размерами до 5,0 х 1,5 х 0,3 см., с признаками краевой эпителизации. Вторая рана размерами до 3,5 х 1,5 х 0,5 см. – дно ее представлено грануляциями, покрытыми фибрином, вокруг отмечается умеренная мацерация.
Отмечается неравномерное заживление ран. Малая рана сохраняет признаки раневой стагнации и требует дальнейшего очищения. В связи с этим решено продолжить лечение ран повязками HydroClean plus со сменой каждые 72 часа. Дополнительно использована повязка Sterilux ES для удержания раневого экссудата. Инсулинотерапия. Вазоактивная терапия.
Существенных изменений со стороны большой раны не выявлено. Имеется стагнация заживления малой раны. Признаки острого воспаления мягких тканей правой стопы полностью купированы. Необходимость полной разгрузки стопы сохраняется.
Состояние ран пациента в ходе лечения:
14.12.2015 г. (25-й день лечения)
Перевязка с HydroClean Plus

Состояние ран: Сохраняются явления раневой стагнации в обеих ранах при незначительном уменьшении их размеров. Размеры ран до 5,0 х 1,5 х 0,1 см. и 3,5 х 2,0 х 0,5 см. – дно ее представлено грануляциями, покрытыми фибрином, вокруг отмечается незначительная мацерация. Отделяемое фибринозно-сукровичное в незначительном количестве.
Раны без признаков инфекции, болевого синдрома нет. Решено продолжить лечение повязкой HydroClean plus для стимуляции заживления стагнирующих ран. Дополнительно использована повязка Sterilux для удержания раневого экссудата. Инсулинотерапия. Вазоактивная терапия.
Не смотря на уменьшение ран в размерах, отмечается картина раневой стагнации обеих ран. Продолжено лечение ран повязками HydroClean Plus.
Состояние ран пациента в ходе лечения:
18.12.2015 г. (29-й день лечения)
После перевязки с повязками HydroСlean plus

Состояние ран: Отека стопы нет. Отмечается дальнейшая активная эпителизация и уплощение ран с уменьшением их размеров 5,0 х 1,0 см. и 3,0 х 1,5 см. соответственно. Экссудация сукровичная, скудная. Края ран без признаков мацерации. Движения в голеностопном суставе сохранены.
Раны без признаков инфекции, болевой синдром практически отсутствует. В связи с полным очищением и нормальным гранулированием обеих ран и признаках активной краевой эпителизации решено продолжить лечение с повязками HydroTac со сменой каждые 3-5 дней. Разгрузка стопы обеспечивается с помощью коляски. Инсулинотерапия. Вазоактивная терапия.
Явления раневой стагнации обеих ран удалось преодолеть с помощью HydroClean Plus. Отмечается картина эпителизации обеих ран. Эпителизация замедлена и требует постоянного поддержания оптимальных условий – влажной раневой среды с помощью интерактивной повязки HydroTac.
Состояние ран пациента в ходе лечения:
22.12.2015 г. (33-й день лечения)
После перевязки с повязками HydroTac

Состояние ран: Отека стопы нет. Отмечается дальнейшая активная эпителизация и уплощение ран с уменьшением их размеров до 5,0 х 0,1 см. и 2,5 х 1,0 см. соответственно. Экссудация сукровичная, скудная. Края ран без признаков мацерации. Движения в голеностопном суставе сохранены. Необходима дальнейшая полная разгрузка стопы.
Раны без признаков инфицирования, болевого синдрома нет. Лечение продолжено в амбулаторном режиме с помощью повязки HydroTac со сменой ее каждые 3-5 дней. Оптимальная разгрузка стопы была обеспечена с помощью коляски. Инсулинотерапия. Вазоактивная терапия поддерживающими дозами вазоактивных препаратов.
Повязка HydroTac позволила создать необходимые условия для дальнейшей активной эпителизации ран правой стопы.
Состояние ран пациента в ходе лечения:
30.12.2015 г. (41-й день лечения)
После перевязки с повязками HydroTac

Состояние ран: Отека стопы нет. Отмечается дальнейшая активная эпителизация обеих ран под сухим эпителиальным струпом с уменьшением их размеров до минимума 3,0 х 0,1 см. и 2,5 х 0,3 см. соответственно. Экссудация отсутствует. Края ран без признаков мацерации. Движения в голеностопном суставе сохранеы. Необходима дальнейшая полная разгрузка стопы.
Раны активно эпителизируются. Размеры остаточных раневых дефектов минимальны. Лечение продолжено в амбулаторном режиме с помощью повязки HydroTac со сменой каждые 3-5 дней. Оптимальная разгрузка стопы с помощью коляски. Инсулинотерапия. Вазоактивная терапия поддерживающими дозами вазоактивных препаратов.
Эпителизация раны проходит без осложнений под повязками HydroTac. Такой подход потенциально позволяет добиться полного заживления ран.
Состояние ран пациента в ходе лечения:
13.01.2016 г. (55-й день лечения)

Состояние ран: Отека стопы нет. Отмечается полная эпителизация обеих ран под сухим эпителиальным струпом. Экссудация отсутствует. Края ран без признаков мацерации. Движения в голеностопном суставе сохранены. Необходимость дальнейшей полной разгрузки стопы сохраняется.
Процесс эпителизации ран полностью завершен. Показаний к дальнейшему лечению с помощью повязки HydroTac нет. Рекомендована оптимальная разгрузка стопы с помощью коляски или с помощью иммобилизирующей повязки Total Contact Cast. Показана инсулинотерапия и ангиотропная терапия поддерживающими дозами вазоактивных таблетированных препаратов. Амбулаторный контроль состояния раны каждые 2 недели.
Эпителизация обеих ран завершена без осложнений под повязками HydroTac. Использование Гидротерапии позволило добиться полного заживления ран стопы у пациента с тяжелым течением сахарного диабета.
Дата начала лечения:

Смена повязок в ходе лечения: HydroClean – ежедневно, HydroClean plus - один раз в 3 дня, HydroTac – один раз в 3 – 5 дней.
Заключительная оценка состояния раны на 55-й день:

Признаки раневой инфекции и острого воспаления вокруг ран стопы полностью отсутствуют;
Отмечается значительная активизация репаративно-регенераторных процессов и ускорение раневого процесса в стагнирующих ранах стопы на всех стадиях заживления;
Использование ГидроТерапии позволило предотвратить инфекционные гнойные раневые осложнения, избежать повторной хирургической обработки и кожной пластики, сохранить анатомическую целостность и опорную функцию стопы.
МКБ-10
Общие сведения
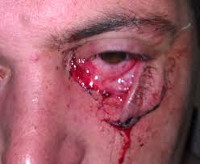
Рваная рана – нарушение целостности кожи, слизистых оболочек и мягких тканей, возникшее в результате разрыва под действием твердого предмета. В большинстве случаев располагается в пределах кожи и подкожной клетчатки. Иногда наблюдается повреждение мышц, сосудов и нервов. Нарушение целостности внутренних органов встречается чрезвычайно редко. Рваная рана может быть изолированной травмой или сочетаться с другими повреждениями: переломами костей конечностей, переломом позвоночника, повреждением грудной клетки, ЧМТ, переломом таза, повреждением почки, разрывом мочевого пузыря и тупой травмой живота. Лечение свежих рваных ран осуществляют травматологи, инфицированных – хирурги.

Причины
Рваная рана может образовываться при несчастных случаях в быту, автодорожных происшествиях, криминальных инцидентах, падениях с высоты и промышленных катастрофах. У дачников, как правило, возникает при неосторожной работе с садовыми инструментами. Часто страдают велосипедисты, мотоциклисты, охотники, рыбаки и работники тяжелого физического труда. Нередко наблюдается у детей, особенно – в летнее время.
Патогенез
Отличительными особенностями рваных ран являются лоскутные края неправильной формы, значительное повреждение тканей в стенках раневого канала, отслоения тканей, участки скальпирования кожи. Возможно образование дефекта тканей вследствие их полного отрыва. Глубина раневого канала, как правило, незначительная, при этом область поражения может достигать больших размеров в длину и ширину. Кровотечение меньше, чем при резаных ранах. Ткани нередко обильно загрязнены, чему способствует механизм травмы: повреждение грязным садовым инструментом, падение с велосипеда или мотоцикла на асфальт или гравий, падение на куски угля при работе в шахте и т. д.
Разновидностями рваных ран являются размозженные, ушибленные и скальпированные повреждения. При размозженных и ушибленных ранах наблюдается обширное разрушение и некроз тканей. Для скальпированных ран характерен частичный или полный отрыв кожи от подлежащих тканей без ее существенного разрушения. Скальпированные повреждения волосистой части головы могут возникать при попадании волос в движущиеся механизмы, скальпированные раны нижних и верхних конечностей – при попадании под колеса автомобильного транспорта или во вращающиеся механизмы. При травмах, обусловленных контактом с движущимися механизмами, также могут возникать открытые переломы и травматические ампутации.
Из-за большой зоны повреждения и некроза тканей рваные раны хуже заживают и чаще нагнаиваются в сравнении с резаными. Характерно заживление вторичным натяжением или под струпом. Заживление первичным натяжением возможно в благоприятных обстоятельствах: при небольшом объеме повреждения, относительно малой площади некроза, отсутствии грубых дефектов кожи и мягких тканей, незначительной микробной загрязненности и хорошем состоянии иммунной системы.
Инфекция в рваных ранах развивается быстрее, чем в колотых или резаных. Первые признаки инфицирования (отек, гиперемия краев, сукровичное или слизистое отделяемое) могут выявляться уже через несколько часов после травмы, тогда как в резаных ранах инфекция обычно развивается примерно через сутки с момента повреждения. Это обуславливает необходимость раннего обращения за медицинской помощью и еще больше ухудшает прогноз.
После полного очищения начинается фаза регенерации (восстановления), в ходе которой на стенках канала образуется грануляционная ткань. Грануляции постепенно заполняют весь дефект и становятся более плотными. Затем наступает фаза эпителизации, завершающаяся формированием рубца. При обширных дефектах мягких тканей самостоятельное заживление становится невозможным, приходится закрывать грануляции при помощи кожной пластики. Продолжительность каждой фазы заживления зависит от размера повреждения, степени бактериального загрязнения, количества некротизированных тканей, наличия других травматических повреждений и соматических заболеваний и т. д.
Симптомы рваной раны
При повреждении возникает боль. Степень нарушения функции зависит от размера, локализации и особенностей раны. При внешнем осмотре обнаруживается дефект неправильной формы с неровными, часто раздавленными краями. На дне дефекта видна жировая клетчатка, реже – мышцы и обрывки сухожилий. Возможно обильное загрязнение землей, гравием, углем и другими компонентами, контактировавшими с тканями в момент травмы. Иногда в ране видны кусочки одежды, металла, дерева и т. д.
В некоторых случаях образуются большие скальпированные кожные лоскуты (кожа свисает с края раны), наблюдается отслойка, полное раздавливание или отрыв отдельных участков. Вокруг рваной раны часто образуются кровоизлияния и гематомы. Кровотечение, как правило, капиллярное или смешанное, незначительное из-за раздавливания тканей. При повреждении крупных сосудов кровотечение обильное, кровь может изливаться не только наружу, но и в область отслойки.
При повреждении сухожилий выявляется выпадение функции соответствующих пальцев. При сдавлении или (реже) нарушении целостности нервов отмечаются расстройства чувствительности и движений. При открытых переломах обнаруживается деформация и патологическая подвижность, в ране иногда видны костные отломки. Особенно тяжелая картина наблюдается при травматических ампутациях: дистальная часть оторванного сегмента имеет неровные края со свисающими кусками кожи, торчащими фрагментами костей, мышц и сухожилий.
Общее состояние пациента зависит от характера рваной раны. При небольших травмах состояние остается удовлетворительным, при обширных повреждениях возможно развитие травматического шока, обусловленного как кровопотерей, так и связанным с травмой нервно-психическим стрессом, а также сильной болью, возникшей при повреждении значительных участков кожи. Характерно возбуждение, сменяющееся вялостью и апатией. Вначале больной тревожен, испуган, иногда агрессивен, плачет, кричит, жалуется на боль. Зрачки расширены, наблюдается тахикардия, учащенное дыхание, липкий пот, тремор и подергивания мышц. Затем пациент становится заторможенным, сонливым, безразличным. Кожа бледная, губы с синюшным оттенком, при сохранении тахикардии отмечается падение АД. В тяжелых случаях возможна потеря сознания.
Диагностика
Диагноз устанавливается в ходе консультации травматолога при обращении в травмпункт или приемный покой стационара. При определении вида травмы учитывается анамнез и внешний вид раны. При подозрении на повреждение сосуда требуется осмотр сосудистого хирурга, при признаках выпадения функции нерва - консультация нейрохирурга.
Лечение рваной раны
Пациентов с обширными свежими рваными ранами госпитализируют в отделение травматологии и ортопедии. При травматическом шоке проводят противошоковые мероприятия. Тактику лечения выбирают с учетом особенностей повреждения. Если это возможно, проводят ПХО под местной анестезией или общим наркозом, если невозможно – промывают и накладывают повязки с фурацилином. Скальпированные участки кожи сшивают, предварительно нанеся перфорационные отверстия для лучшего оттока жидкости. При значительном натяжении краев по бокам выполняют послабляющие разрезы. Рану дренируют. В послеоперационном периоде назначают антибиотики и анальгетики.
При обширном нагноении показана госпитализация в хирургический стационар. Рану обрабатывают, при необходимости вскрывают гнойные затеки, иссекают некротические ткани, промывают и дренируют. Проводят антибактериальную терапию с учетом чувствительности возбудителя. Для стимуляции некролиза применяют протеолитические ферменты, которые также обладают противоотечным и противовоспалительным действием. Для ускорения очищения раны используют вакуумирование, обработку лазером и ультразвуком, криогенное воздействие и другие методы.
В фазе заживления назначают общеукрепляющее лечение, осуществляют бережные перевязки с применением антибактериальных и индифферентных мазей, улучшающих трофику тканей. При наличии большого дефекта после очищения раны и появления грануляций накладывают вторичные швы и осуществляют свободную кожную пластику или пластику перемещенным лоскутом.

Заживлением ран называют процесс восстановления целостности кожи или иной ткани после повреждения. Кожа образует защитный барьер, который защищает организм от воздействия окружающей среды. При разрушении этого барьера в организме запускаются механизмы, направленные на его скорейшее восстановление.
Механизм заживления ран один и тот же, будь это незначительный порез, ссадина, или операционная рана.
Рубцевание
Заживление гранулирующей раны происходит посредством рубцевания и эпителизации. На заключительном этапе заживления среди клеток гранулирующей ткани появляются коллагеновые волокна, количество гранулятов уменьшается, а волокон увеличивается. В конечном итоге волокнистая субстанция переходит в соединительную ткань и образует рубец.
При заживлении ран первичным натяжением образуется нежная рубцовая ткань, которая имеет тенденцию к рассасыванию.
В случае заживления вторичным натяжением образуется грубый рубец, избавиться от которого будет непросто.
Виды заживления ран
Согласно классификации И. В. Давыдковского, различают следующие виды заживления ран:
закрытие дефекта эпителиального покрова, которое происходит при повреждении верхнего эпителиального слоя;
заживление под струпом, или заживление без рубца. Наблюдается на слизистых оболочках в случае незначительных дефектов.
заживление первичным натяжением, или заживление без нагноения. Характерно для ран с повреждениями кожи и ткани под ними.
заживление вторичным натяжением, или заживление через нагноение и гранулирование. Происходит при обширных ранениях, сопровождающихся попаданием в рану посторонних предметов, омертвением тканей, микробов и инфекций.
Стадии заживления
Процесс заживления ран проходит три основные стадии: воспаление, регенерация, восстановление эпителия.
Фаза воспаления начинается сразу после ранения и в неосложненном состоянии продолжается в течение 4–5 суток. На стадии гемостаза тромбоциты прикрепляются в местах повреждения и вызывают химическую реакцию, приводящую к активизации фибрина, который образует сетку матрикса и связывает тромбоциты друг с другом. Так образуются тромбы, закупоривающие поврежденные кровеносные сосуды и останавливающие кровотечение.
На этапе пролиферации и регенерации происходит процесс ангиогенеза, осаждение коллагена, формирование грануляционной ткани (молодой соединительной ткани, образующейся в местах дефектов). Этап регенерации может продолжаться 2–4 недели в зависимости от размеров дефекта.
Заключительный этап --- образование эпителия. В зависимости от серьезности ранения процесс может продолжаться от нескольких недель до года и более.
Лечение ран
Выбор метода лечения ран во многом зависит от их типа (инфицированные или некротические, влажные экссудирующие или фиброзные гранулирующие, трофические язвы или пролежни). Оптимальное решение для лечения ран каждого типа может подобрать только врач.
Кроме того, на каждой стадии заживления раны необходимо применять свое средство: способствующее отводу экссудата, образованию грануляционной ткани, ускорению эпителизации и т. д.
При лечении ран нужно помнить, что рана затягивается не сама по себе, а благодаря ресурсам организма, направленным на ее заживление. В этом процессе участвуют иммунная, эндокринная, кровеносная системы. Квалифицированный врач вместе с лечением непосредственно раны обязательно назначит витаминный комплекс для поддержания организма.
Как ускорить заживление
Скорость заживления ран неодинакова. Она зависит от характера ранения и индивидуальных особенностей пациента, такие как возраст, питание, принимаемые лекарства.
Для ускорения заживления необходимо на каждом этапе обеспечить оптимальные условия для регенерации тканей. С этой ролью справляются лечебные повязки, предназначенные для каждого этапа заживления.
Положительное действие дает метод гидротерапии. Суть его состоит в последовательном применении двух повязок HydroClean и HydroTac. С помощью первой рану очищают, а затем накладывают вторую, создающую оптимальные условия для грануляции и эпителизации.
Чем мазать
Сразу оговоримся, что, если рана глубокая, кровотечение не останавливается, началось воспаление, повреждение нанесено ржавым предметом или возникло из-за укуса животного, а особенно если ранен маленький ребенок, заниматься самолечением нельзя, а следует как можно быстрее обратиться за квалифицированной медицинской помощью.
Если речь идет об обычной ссадине или небольшом порезе, можно применить современные средства, например мазевые повязки.
Что делать, если рана не заживает
Незаживающими или хроническими называют раны, которые не дают адекватного отклика на терапию, несмотря на продолжительное лечение. Такие раны обычно вызваны не внешними факторами, а причинами, скрывающимися внутри организма, приводящими к нарушению обменных процессов и, как следствие, к нарушению процесса заживления ран. К этой категории относятся трофические язвы, пролежни, диабетические язвы стопы. Перед применением каких-либо повязок обратитесь к врачу: терапию и лечение ран вам может назначить только врач!
Для лечения хронических ран компания HARTMANN разработала систему из двух повязок — HydroClean Plus и HydroTac.
Очищающая повязка HydroClean Plus может использоваться на всех этапах заживления раны, эффективно удаляя с раневой поверхности некротизированные ткани и болезнетворных бактерий. Они попадаются в абсорбирующий слой и погибают под действием антисептика. Повязка HydroTac обладает впитывающим и увлажняющим свойствами, а также защищает рану от вторичного заражения.
С помощью системы гидротерапии многим пациентам удалось существенно облегчить страдания и повысить качество своей жизни.
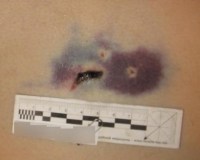
Колото-резаная рана – это открытое повреждение тканей с небольшим входным отверстием и достаточно большой глубиной раневого канала. Может быть нанесена ножом, кинжалом, осколком стекла. Чаще всего имеет щелевидную или веретенообразную форму, ровные края. Сопровождается незначительным или умеренным кровотечением, при этом часть крови может изливаться не наружу, а оставаться в полости раны. Рассматривается как потенциально тяжелое повреждение из-за неизвестной глубины раневого канала, возможности травмы внутренних органов. Диагностируется на основании анамнеза и результатов осмотра. Лечение хирургическое – ПХО, перевязки.
МКБ-10
Общие сведения
Колото-резаная рана – достаточно распространенная разновидность ран, которая занимает промежуточное положение между колотыми и резаными ранениями, но обладает своими уникальными характеристиками. Диагностируется преимущественно у лиц с асоциальным поведением и жертв преступлений. Среди пострадавших преобладают мужчины молодого и среднего возраста. Наибольшей опасностью таких ран является возможное проникновение в естественные полости тела с развитием внутреннего кровотечения.

Причины
Статистически значимой причиной возникновения колото-резаных ран считаются криминальные действия: конфликты между собутыльниками, уличные драки с применением холодного оружия, вооруженные нападения. Поражение также может быть возникать вследствие бытовой травмы. Наиболее распространенным вариантом бытового повреждения является рана в результате соскальзывания ножа во время разделки замороженного мяса. Иногда такие поражения развиваются при ранении осколками стекла, детских шалостях с опасными предметами из-за недосмотра родителей.
Патогенез
Колото-резаные раны имеют небольшое входное отверстие. Глубина раневого канала существенно различается, зависит от длины орудия и силы удара. Края раны ровные, при погружении орудия до клинка по ее краю образуются осаднения. Определение глубины раны затруднительно за исключением случаев поверхностных повреждений, поскольку гладкие стенки и щелевидная форма раневого канала способствуют слипанию тканей.
Из-за значительной длины орудия колото-резаные раны часто сопровождаются повреждением глубоко расположенных структур. При травмах конечностей повреждаются мышцы, реже сосуды и нервы. При ранениях груди и живота существует высокая вероятность проникновения в грудную или брюшную полость с нарушением целостности плевры, легкого, оболочек сердца, печени, селезенки или кишечника. При ранах в поясничной области часто страдают почки.
Классификация
С учетом определенных характеристик в травматологии различают следующие виды колото-резаных ран:
- по глубине проникновения: слепые и сквозные;
- по особенностям травмы: с повреждением и без повреждения мышц, сосудов, нервов, сухожилий, внутренних органов;
- по наличию местных осложнений: с обильным кровотечением, выпадением внутренних органов.
Симптомы
В отдельных случаях в ране просматриваются поврежденные мышцы, видны или выпячиваются внутренние органы. Кровотечение незначительное, реже умеренное, может не соответствовать реальной тяжести кровопотери, поскольку верхняя часть стенок раневого канала слипается, и кровь скапливается в глубине. При поражении крупных сосудов объем тканей в зоне поражения быстро увеличивается. Кожа пациента бледная, больной жалуется на слабость и головокружение, возможна потеря сознания.
Другие симптомы определяются характером повреждений. При нарушении целостности нерва отмечается отсутствие чувствительности и движений в иннервируемой зоне. При повреждении органов грудной клетки наблюдается нарастающая одышка. Притупление перкуторного звука в нижних отделах ОГК свидетельствует о развитии гемоторакса. Отсутствие дыхательных шумов в верхних отделах говорит о возникновении пневмоторакса. При ранении паренхиматозных органов брюшной полости выявляется шок, тупой звук при перкуссии в отлогих отделах живота.
Осложнения
Все колото-резаные раны, в том числе – вовремя обработанные могут осложняться развитием инфекции. В тяжелых случаях наблюдаются септические осложнения, представляющие опасность для жизни больного. Другие негативные последствия зависят от особенностей повреждения. Наибольшую опасность представляют поражения внутренних органов, которые могут закончиться летальным исходом. В отдаленном периоде возможно грубое рубцевание, ограничение функций, развитие спаечной болезни.
Диагностика
Диагностика осуществляется травматологом-ортопедом. При подозрении на повреждение внутренних органов, сосудов и нервов ведением больного занимаются хирурги соответствующего профиля. Пациентам могут быть назначены следующие диагностические процедуры:
- Общий анализ крови. Необходим для определения тяжести кровопотери. При интерпретации результатов исследования специалисты учитывают, что лабораторные данные несколько отстают от реальных показателей.
- Общий анализ мочи. Рекомендован при травмах поясничной области. Позволяет подтвердить нарушение целостности почки.
- Рентгенография ОГК. Показана при ранениях области грудной клетки. Подтверждает наличие пневмо- и гемоторакса.
- Лапароскопия. Проводится при ранах живота. Дает возможность выявить кровь в брюшной полости, иногда удается обнаружить источник кровотечения.
Лечение колото-резаных ран
Лечение, в основном, оперативное. При наличии поверхностных ранений с неглубоким раневым каналом и повреждением только жировой клетчатки наблюдение после проведения хирургических мероприятий может осуществляться амбулаторно. В остальных случаях даже при отсутствии опасных для жизни повреждений показана госпитализация.
Помощь на догоспитальном этапе
Если в ране осталось орудие поражения или посторонний предмет, их не удаляют, поскольку это может привести к обильному кровотечению и развитию шокового состояния. Кожу вокруг раны промывают, обрабатывают антисептиком, зону повреждения закрывают стерильной повязкой. При обильном кровотечении накладывают жгут. При признаках шока осуществляют противошоковые мероприятия. Пострадавшего немедленно доставляют в травмпункт или приемный покой специализированного стационара.
Лечение в стационаре
С учетом особенностей колото-резаной раны могут быть проведены следующие операции и открытые манипуляции:
Пациентам, находящимся в шоковом состоянии, инфузионную терапию и другие мероприятия проводят с момента поступления и продолжают в ходе вмешательства. В послеоперационном периоде всем больным назначают антибиотикотерапию. При сильных болях вводят обезболивающее средство. Осуществляют перевязки. Перечень реабилитационных мероприятий составляют с учетом характера и последствий ранения.
Прогноз
Исход определяется локализацией и тяжестью повреждений, временем обращения за медицинской помощью. При неосложненных ранениях без поражения важных анатомических структур, внутренних органов отмечается полное выздоровление. Прогноз при внутреннем кровотечении, травмах сосудов зависит от состояния больного на момент поступления, возраста, наличия сопутствующих заболеваний и других факторов.
Профилактика
Профилактика предполагает проведение мероприятий, направленных на минимизацию криминальной активности и обеспечение безопасности граждан. Снизить количество бытовых травм можно, соблюдая технику безопасности при работе с ножом, установке и мытье стекол. Предотвращение детского травматизма предусматривает контроль родителей, недопущение контакта детей с предметами, которые могут представлять опасно сть для их жизни и здоровья.
Читайте также:

