Инфицированный тотальный панкреонекроз что это такое
Обновлено: 17.04.2024
Панкреонекроз – деструктивное заболевание поджелудочной железы, являющееся осложнением острого панкреатита и приводящее к развитию полиорганной недостаточности. К проявлениям панкреонекроза относят острую опоясывающую боль в животе, упорную рвоту, тахикардию и энцефалопатию. Лабораторная диагностика предполагает определение уровня альфа-амилазы; инструментальная – проведение обзорной рентгенографии брюшной полости, УЗИ, КТ и МРТ поджелудочной железы, РХПГ, диагностической лапароскопии. Лечение включает в себя консервативные мероприятия (угнетение протеолитических ферментов, восстановление оттока соков поджелудочной железы, дезинтоксикацию и обезболивание) и оперативное вмешательство.
МКБ-10

Общие сведения
Панкреонекроз является наиболее тяжелым осложнением панкреатита, поражает в основном молодых трудоспособных людей, составляет 1% всех случаев острого живота. В основе патогенеза панкреонекроза лежит сбой механизмов внутренней защиты поджелудочной железы от разрушающего действия панкреатических ферментов.
В последнее время в России увеличивается количество острых панкреатитов – данная патология выходит на второе место после острого аппендицита в хирургических стационарах. Также растет и число деструктивных форм панкреатита, в частности панкреонекроза - до 20-25%. В разных клиниках летальность при деструкции поджелудочной железы достигает 30-80%. Ведущий способ снижения летальности при некрозе поджелудочной железы – своевременная диагностика, госпитализация и раннее начало патогенетического лечения.
Причины панкреонекроза
Причинами развития, как панкреатита, так и панкреонекроза, обычно являются нарушения диеты и эпизодический прием алкоголя. Исследования в области гастроэнтерологии показали, что панкреонекрозами обычно страдают люди, не склонные к постоянному употреблению алкоголя. Тем не менее, в подавляющем большинстве случаев началу панкреонекроза предшествует эпизод употребления спиртного в больших количествах. У пациентов, страдающих хроническим алкоголизмом, практически всегда развивается хронический панкреатит, редко осложняющийся панкреонекрозом. Первые признаки заболевания могут появиться спустя часы или сутки после действия провоцирующих факторов.
Патогенез
В основе патогенеза панкреонекроза лежит нарушение местных защитных механизмов поджелудочной железы. Обильный прием пищи и алкоголя приводит к значительному усилению внешней секреции, перерастяжению протоков поджелудочной железы, нарушению оттока панкреатических соков. Повышение внутрипротокового давления провоцирует отек паренхимы, разрушение ацинусов поджелудочной железы, преждевременную активацию протеолитических ферментов, которые и приводят к массивному некрозу ткани железы (самоперевариванию).
Активация липазы вызывает некроз жировых клеток, эластазы – разрушение сосудистой стенки. Активированные ферменты и продукты распада тканей, благодаря воздействию эластазы, попадают в кровоток, оказывая токсическое действие на все органы и ткани. В первую очередь страдают печень, почки, сердце, головной мозг.
Классификация
В зависимости от того, какие повреждающие механизмы лидируют в патогенезе, выделяют жировую, геморрагическую и смешанную формы панкреонекроза.
- Жировая форма. Если преобладает повышение активности липазы, происходит разрушение жировой ткани поджелудочной железы. Липаза попадает за пределы панкреатической капсулы, вызывая появление очагов некроза в большом и малом сальнике, листках брюшины, брыжейке, внутренних органах. Жировая форма панкреонекроза обычно оканчивается развитием тяжелейшего химического асептического перитонита, полиорганной недостаточности.
- Геморрагическая форма. В случае же преобладания микроциркуляторных нарушений развивается спазм сосудов поджелудочной железы, приводящий к быстрому нарастанию отека паренхимы. В течение нескольких часов или дней токсемия постепенно приводит к парезу сосудистой стенки, расширению сосудов и замедлению кровотока в тканях железы. Все это способствует повышенному тромбообразованию, а в дальнейшем – развитию ишемического некроза. Активация эластазы вызывает разрушение сосудистой стенки сначала в толще поджелудочной железы, затем и в других органах. В конечном итоге это ведет к геморрагическому пропитыванию панкреас, кровоизлияниям во внутренние органы и забрюшинную клетчатку. Признаком геморрагического панкреонекроза является выпот в брюшную полость с примесью крови.
- Смешанная форма. Если активность эластазы и липазы находятся примерно на одном уровне, развивается смешанная форма панкреонекроза. В этом случае явления жирового некроза и геморрагической имбибиции выражены одинаковы. При панкреонекрозе также значительно повышается уровень альфа-амилазы, однако в патогенезе этот факт не играет никакой роли. Измерение уровня амилазы имеет только клиническое значение.
Симптомы панкреонекроза
Развитие клиники панкреонекроза происходит в три этапа. Этому состоянию может предшествовать гнойный панкреатит, острый алкогольный панкреатит, билиарный панкреатит, геморрагический панкреатит. На первом этапе активное размножение бактерий в поджелудочной железе вызывает выраженную токсинемию и усиление панкреатической ферментативной активности. Пациента беспокоят лихорадка, рвота, неустойчивость стула. На втором этапе заболевания происходит гнойное и ферментативное расплавление тканей железы с формированием одной или нескольких каверн. На последней стадии воспалительный процесс распространяется на окружающие ткани, приводя к полиорганной недостаточности и смерти больного.
Заболевание имеет острое начало, обычно пациенты четко связывают появление первых симптомов с погрешностями в диете и приемом алкоголя. Около 70% больных поступают в стационар в состоянии сильного алкогольного опьянения, что говорит об очень быстром развитии патологических изменений в поджелудочной железе.
Первым симптомом обычно выступает острая опоясывающая боль, иррадиирующая в левую половину живота и поясницы, левое плечо. Безболевых форм панкреонекроза не бывает. Между выраженностью болевого синдрома и тяжестью некроза поджелудочной железы существует прямая зависимость. Распространение деструктивных изменений на нервные окончания приводит к постепенному уменьшению болевого синдрома, в сочетании с сохраняющейся интоксикацией это является плохим прогностическим признаком.
Через некоторое время после появления боли развивается неукротимая рвота, не связанная с приемом пищи и не приносящая облегчения. В рвотных массах содержится желчь, сгустки крови. Из-за рвоты развивается дегидратация, проявляющаяся сухостью кожи и слизистых, язык обложен, постепенно снижается темп диуреза. Развивается метеоризм кишечника, перистальтика ослаблена, отмечается задержка газов и стула. Интоксикация и дегидратация сопровождаются лихорадкой.
Токсемия, колебания уровня глюкозы в крови, гиперферментемия приводят к поражению головного мозга и развитию энцефалопатии, которая выражается спутанностью сознания, возбуждением, дезориентацией, вплоть до развития комы (примерно у трети пациентов).
Прогрессирование воспалительного процесса приводит к значительному увеличению поджелудочной железы в размерах, формированию инфильтрата в брюшной полости. Уже к пятым суткам от начала заболевания инфильтрат можно не только пропальпировать, но и увидеть невооруженным глазом. В проекции поджелудочной железы появляется гиперестезия кожи.
Осложнения
Указанные патологические сдвиги в организме приводят к формированию полиорганной недостаточности на фоне тяжелого токсического гепатита, нефрита, кардита, дыхательных нарушений. Панкреонекроз может осложняться шоком, перитонитом, абсцессом брюшной полости, желудочно-кишечными кровотечениями.
Из местных осложнений часто встречаются абсцесс, киста или ложная киста поджелудочной железы, ферментная недостаточность, фиброз поджелудочной железы, флегмона забрюшинной клетчатки, язвы ЖКТ, тромбоз воротной и мезентериальных вен.
Диагностика
Осмотр пациента должен осуществляться совместно гастроэнтерологом, хирургом, реаниматологом. Наличие панкреонекроза предполагает крайнюю тяжесть состояния пациента, поэтому во всех случаях рекомендуется госпитализация в отделение интенсивной терапии. В отделении производится постоянное определение ферментов поджелудочной железы в крови и моче. Плохим прогностическим признаком является прогрессирующий рост уровня амилазы либо резкий скачок данного показателя.
При физикальном осмотре отмечается вздутие живота, на боковых поверхностях передней брюшной стенки и пояснице появляются синюшные пятна (проявление внутренних гематом, кровоизлияний в мягкие ткани). Кожные покровы землисто-бледные или желтушные, мраморные, холодные. Тахикардия, артериальная гипотония, учащенное поверхностное дыхание являются признаком тяжелой интоксикации. Диагноз подтверждается с помощью:
- Рентгенодиагностики. Обзорная рентгенография органов брюшной полости позволяет выявить косвенные признаки воспалительного процесса. Введение контрастного вещества может дать возможность визуализировать фистулы поджелудочной железы. Исследовать состояние выводящих протоков поджелудочной железы, выявить причину застоя панкреатического сока позволяет ретроградная холангиопанкреатография.
- УЗИ-диагностики.Ультрасонография поджелудочной железы и желчных путей указывает на наличие камней в желчевыводящих протоках, увеличение и изменение структуры железы, анэхогенные очаги некроза в полости живота.
- Томографической диагностики. Более детально визуализировать патологические изменения можно с помощью МРТ поджелудочной железы, МРПХГ, компьютерной томографии.
- Диагностической операции. В сложных случаях проводится диагностическая лапароскопия – наиболее точный способ визуализации и постановки диагноза, оценки состояния поджелудочной железы и окружающих тканей и органов.
Дифференциальный диагноз проводят с кишечной непроходимостью, острыми воспалительными заболеваниями аппендикса, желчного пузыря, желчной коликой, перфорацией полого органа, тромбозом мезентериальных сосудов, инфарктом миокарда, разрывом аневризмы брюшной аорты.

КТ ОБП. Панкреонекроз. Диффузный отек и нарушение структуры поджелудочной железы, отсутствие накопления контраста в ее паренхиме.
Лечение панкреонекроза
Консервативная терапия
Лечение панкреонекроза начинают с обеспечения полного покоя воспаленной поджелудочной железе. Исключаются физические нагрузки, энтеральное питание, может назначаться промывание желудка прохладными растворами. Основными направлениями лечения являются обезболивание, обезвреживание протеолитических ферментов, дезинтоксикационная терапия.
- Аналгезия. Адекватное обезболивание включает в себя введение анальгетиков (при необходимости - наркотических), спазмолитиков, рассечение капсулы поджелудочной железы, новокаиновые блокады. Уменьшение отека железы под влиянием диуретиков приводит к угасанию болевого синдрома (так как ведет к ослаблению натяжения панкреатической капсулы).
- Инфузионная терапия. Дезинтоксикация проводится большим количеством инфузионных растворов под контролем диуреза. В инфузионный раствор добавляют апротинин. Обязательно назначаются антигистаминные препараты.
- Антибиотикотерапия. С целью профилактики гнойных осложнений проводится антибактериальная терапия антибиотиками широкого спектра действия. Симптоматическое лечение включает в себя противошоковые мероприятия, восстановление функции других органов и систем.
Хирургическое лечение
Практически во всех случаях развития панкреонекроза требуется проведение хирургического лечения для восстановления оттока панкреатических соков, удаления некротических масс (некрэктомия поджелудочной железы). В первые пять суток от начала патологического процесса проводить оперативное вмешательство не рекомендуется, так как в эти сроки еще невозможно оценить уровень некроза, зато повышается риск вторичного инфицирования и послеоперационных осложнений.
На этапе гнойного воспаления в брюшной полости могут использоваться разнообразные методики (пункционные, лапароскопические, лапаротомные) восстановления оттока из протоков поджелудочной железы; устранения некротических масс, воспалительного и геморрагического экссудата; остановки внутрибрюшного кровотечения. Для улучшения состояния внутренних органов может потребоваться дренирование брюшной полости.
Прогноз и профилактика
Составление прогноза для пациентов с панкреонекрозом является очень сложной задачей, так как зависит от многих обстоятельств. Значительно ухудшается прогноз при наличии одного или нескольких из следующих факторов: возраст более пятидесяти пяти лет, лейкоцитоз более 16х10 9 /л, гипергликемия, гипокальциемия, метаболический ацидоз, артериальная гипотензия, повышение уровня мочевины, ЛДГ и АСТ, значительные потери жидкости из кровеносного русла в ткани. Наличие семи из указанных критериев обеспечивает 100% летальность пациента. Профилактика панкреонекроза заключается в своевременном обращении за медицинской помощью, раннем начале лечения, в том числе и хирургического.
Геморрагический панкреатит – это крайне тяжелая форма повреждения поджелудочной железы, характеризующаяся стремительным разрушением паренхимы органа и кровеносных сосудов собственными ферментами, в результате чего возникает некроз, кровоизлияния и перитонит. Основными признаками заболевания являются интенсивный болевой синдром и токсемия; состояние пациентов критическое. Диагностика основана на определении значительного повышения активности ферментов, ультразвуковых признаков повреждения панкреас и данных диагностической лапароскопии или лапаротомии. Проводится антиферментная, дезинтоксикационная терапия, обезболивание, при неэффективности – хирургическое лечение.

Общие сведения
Геморрагический панкреатит – одна из наиболее тяжелых форм повреждения поджелудочной железы, сопровождающаяся бурной активацией протеолитических ферментов, развитием некроза органа, пропитыванием паренхимы кровью и кровотечением. При этом в процесс вовлекаются другие органы, образуется геморрагический перитонеальный выпот, развивается ферментативный асептический перитонит. Независимо от причины, поражение всегда затрагивает ацинусы (секреторные участки поджелудочной железы, которые продуцируют ферменты) и кровеносные сосуды.
Заболевание характеризуется сильнейшим болевым синдромом и интоксикацией, расстройствами гемодинамики, возможен полный распад поджелудочной железы и летальный исход в течение первых суток. По статистике, у 60% пациентов с геморрагическим панкреатитом развиваются расстройства психики, у трети больных возникает делирий и кома. Особенностью данной формы панкреатита является критически высокое повышение уровня панкреатических ферментов – в 7-9 раз, наличие очагов кровоизлияний в брюшине, связочном аппарате. Это одна из самых тяжелых патологий в современной гастроэнтерологии с крайне высокой летальностью.

Причины
Геморрагический панкреатит развивается при воздействии факторов, вызывающих бурную активизацию ферментных систем железы. К основным причинам врачи-гастроэнтерологи относят воспалительные процессы, сопровождающиеся нарушением оттока панкреатического сока, интоксикацию этанолом и другими веществами, рефлюкс секретируемого сока в протоки железы при желчнокаменной болезни, ДВС-синдроме, действие высоких доз ионизирующего облучения, травматическое повреждение органа и аутоиммунные нарушения.
Патогенез
Частичное или полное повреждение органа развивается при достижении критической концентрации панкреатических ферментов – происходит самопереваривание паренхимы железы трипсином и химотрипсином (аутоагрессия), фермент эластаза разрушает стенки кровеносных сосудов. Ткань органа пропитывается кровью, агрессивные вещества попадают непосредственно в брюшную полость, вызывая перитонит. Важная роль принадлежит нарушению гуморальных факторов регуляции выработки пищеварительных ферментов. Тормозящее действие на их секрецию оказывают соматостатин, глюкагон, кальцитонин и протеины-антитрипсины, стимулирующее – секретин, панкреозимин, гастрин, инсулин и серотонин.
Симптомы геморрагического панкреатита
Патология является тяжелой формой острого панкреатита, при которой бурная симптоматика развивается в течение нескольких часов. Основной признак - выраженный болевой синдром. Боль может носить опоясывающий характер, иррадиировать в поясничную область или распространяться по всему животу; она выражена постоянно, несколько уменьшается в положении с приведенными к животу ногами. В начале заболевания отмечается несоответствие между субъективными болевыми ощущениями и относительно малой болезненностью при пальпации. Интенсивность ощущений соответствует степени повреждения поджелудочной железы. В некоторых случаях развивается коллапс.
Вследствие повышения концентрации в крови вазоактивных веществ возникает гиперемия кожных покровов. Возможно развитие желудочно-кишечного кровотечения, появление экссудативного плеврита - выпота в плевральной полости, который может иметь геморрагический характер. Также характерна сухость языка, нарушение функции почек, тахикардия и снижение артериального давления. При нарастании токсемии значительно увеличивается ЧСС (до 160-180 в минуту) на фоне нормальной или незначительно повышенной температуры тела, снижается диурез вплоть до анурии. Данные признаки являются прогностически неблагоприятными.
В течении геморрагического панкреатита выделяют три периода, которые стремительно сменяют друг друга. Первый период характеризуется выраженными гемодинамическими нарушениями и панкреатогенным шоком. В течение нескольких часов формируется выраженная токсемия с генерализованным нарушением микроциркуляции и центральной гемодинамики. Быстро развивается типичный болевой синдром, в 20% случаев - панкреатогенный шок с крайне тяжелым общим состоянием пациента.
Второй период сопровождается присоединением симптомов функциональной несостоятельности жизненно важных органов: нарастает дыхательная недостаточность, явления токсического повреждения печени, почек (с нарастанием азотемии и уровня креатинина). Расстройства психики характеризуются возбуждением, беспокойством, неадекватным поведением; возможно развития делирия и комы. Третий период наступает через несколько дней, определяется постнекротическими дистрофическими и гнойными осложнениями: формируется апостематозный панкреатит, возможны флегмона забрюшинной клетчатки и гнойный перитонит.
Диагностика
В диагностике геморрагического панкреатита важную роль играют лабораторные методы. Поскольку ацинарная часть железы крайне быстро разрушается, концентрация панкреатических ферментов нарастает стремительно. Уже в первые часы активность альфа-амилазы в два раза превышает норму, через пять часов – увеличивается в 5-9 раз. Также характерно повышение уровня эластазы. При проведении экстренного УЗИ органов брюшной полости определяется увеличение размеров поджелудочной железы, неоднородность структуры за счет очагов кровоизлияний и некротических изменений.
Высокой информативностью обладает диагностическая лапароскопия, позволяющая выявить геморрагический выпот в брюшной полости, признаки ферментативного асептического перитонита, а также специфические очаги кровоизлияний в большом сальнике и желудочно-ободочной связке. При критическом состоянии пациента проводится лапаротомия, в ходе которой осуществляется ревизия брюшной полости, оценка состояния поджелудочной железы и лечебные манипуляции. Патологию дифференцируют с другими острыми заболеваниями органов брюшной полости (перфорацией язвы желудка, инфарктом кишечника, острой кишечной непроходимостью).
Лечение геморрагического панкреатита
Подозрение на наличие заболевания является показанием к экстренной госпитализации пациента в отделение хирургии или реанимации с проведением интенсивной терапии. Лечение направлено на купирование болевого синдрома, токсемии, остановку дальнейшего повреждения железы, профилактику гнойных осложнений. Парентерально вводятся спазмолитики (папаверин, дротаверин), анальгетики, глюкозо-новокаиновая смесь, антигистаминные средства. Проводится регионарная новокаиновая блокада, капельное введение солевого раствора с ингибиторами протеаз (апротинин, контрикал).
С целью прекращения выработки ферментов при геморрагическом панкреатите обязательно назначается полный голод, помимо ингибиторов протеаз используются цитостатики и рибонуклеаза. Для купирования боли водится промедол с атропином. Патология обычно сопровождается инфекционными осложнениями, поэтому с первых суток проводится антибактериальная терапия. Коррекция панкреатогенной токсемии достигается назначением антиферментной терапии, регуляции водно-электролитного баланса, гиповолемии. Высокой эффективностью обладает экстракорпоральная гемокоррекция (плазмаферез).
В случае неэффективности консервативной терапии проводится хирургическое лечение геморрагического панкреатита, которое заключается во вскрытии капсулы железы, ее дренировании, удалении некротизированных участков, новокаиновой блокаде вокруг органа. При обширном повреждении панкреаса (субтотальном или полном некрозе) необходимо радикальное хирургическое вмешательство – резекция части железы или панкреатэктомия (полное удаление).
Прогноз и профилактика
Геморрагический панкреатит является наиболее неблагоприятной в прогностическом плане формой заболевания – летальный исход наступает в 50% случаев даже при своевременном оказании помощи. Основная причина смерти - панкреатогенная токсемия. Профилактика состоит в исключении употребления алкогольных напитков, правильном питании, своевременном выявлении и лечении болезней внутренних органов (в частности, холецистита, желчнокаменной болезни и язвенной болезни желудка).

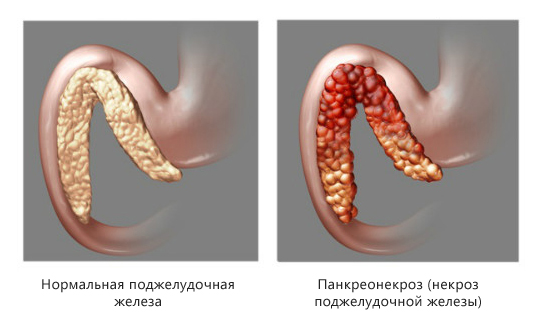
Панкреонекроз (некроз поджелудочной железы) – это деструктивное заболевание поджелудочной железы, которое является серьезным осложнением острого или хронического панкреатита. Код панкреонекроза по МКБ-10 — K86.8.1. Характерная особенность этого грозного недуга – постепенное омертвление тканей поджелудочной железы. Это очень опасный диагноз, представляющий угрозу для жизни человека.
Отмирание этого органа происходит ввиду того, что ткани поджелудочной растворятся ферментами, которые она сама и вырабатывает. Как правило, этот процесс сочетается и с другими патологическими явлениями – воспалительными процессами, инфекцией и др.
Этот недуг является самым тяжелым осложнением панкреатита. Как правило, он поражает молодых людей в трудоспособном возрасте. Согласно медицинской статистике, эта болезнь составляет около 1% от всех фиксированных случаев острого живота. Однако количество случаев этой болезни в последнее время увеличивается. Настораживает и высокий уровень смертности при некрозе поджелудочной железы – он составляет 30-80%. Поэтому крайне важно своевременно диагностировать недуг и начать адекватное лечение незамедлительно.
Патогенез
Основой патогенеза панкреонекроза является сбой в механизме внутренней защиты поджелудочной от влияния панкреатических ферментов, которые ее разрушают. Если человек обильно употребляет спиртное и постоянно переедает, внешняя секреция существенно усиливается, протоки железы растягиваются, и отток панкреатических соков нарушается.
Некроз поджелудочной развивается на фоне панкреатита – воспалительного процесса поджелудочной железы, при котором часто происходит отмирание части или всего органа.
Поджелудочная железа — это важный для нормального функционирования организма орган. Его основные функции – продукция основных ферментов, участвующих в пищеварении, а также регулирование содержания сахара в крови ввиду выработки гормонов инсулина и глюкагона. Соответственно, дисфункция этого органа приводит к серьезным нарушениям общего состояния организма.
Когда человек чувствует голод, соки и ферменты транспортируются через соединительный проток в тонкую кишку, благодаря чему и обеспечивается ферментативная обработка пищи. Панкреатическая жидкость воздействует на кислую среду желудочного сока, нейтрализуя ее. В кишечнике пищеварительные ферменты расщепляют и перерабатывают вещества.
Поджелудочная вырабатывает основные пищеварительные ферменты:
При панкреонекрозе определяется три стадии отмирания тканей:
- Токсемическая– в крови появляются токсины, имеющие бактериальное происхождение, железа активно вырабатывает ферменты.
- Развитие абсцесса – развивается гнойный воспалительный процесс тканей и органов, которые окружают поджелудочную.
- Гнойные изменения в тканях– если развивается гнойный сепсис, требуется немедленное оперативное вмешательство, так как это состояние угрожает жизни.
Классификация
В зависимости от преобладания повреждающих механизмов определяются три формы болезни:
В зависимости от распространенности патологических проявлений определяют две формы:
- локальный(поражена одна область);
- диффузный(поражены две или больше областей).
В зависимости от темпов прогрессирования:
В зависимости от глубины поражения:
В зависимости от протекания болезни:
В зависимости от выраженности проявлений болезни определяют несколько ее степеней:
- Легкая степень – как правило, это отечный или диффузный некроз с необширными очагами.
- Средняя степень— диффузный или локальный с более выраженными очагами.
- Тяжелая степень — диффузный или тотальный с крупными очагами.
- Крайне тяжелая стадия – панкреонекроз сопровождается осложнениями, ведущими к необратимым последствиям и летальному исходу.
Причины
Определяют ряд факторов, провоцирующих некротические процессы в тканях поджелудочной:
- регулярное чрезмерное потребление спиртного;
- постоянное переедание, злоупотребление копченой, жареной и жирной пищей; ;
- камни в желчном пузыре;
- наличие травм брюшной полости и перенесенные хирургические вмешательства в этой области;
- тяжелые инфекционные заболевания.
Под воздействием этих факторов может развиваться дисфункция поджелудочной железы, что приводит к панкреатиту и панкреонекрозу. Но, как правило, панкреонекроз проявляется на фоне эпизодических приемов алкоголя. Исследования подтвердили, что в большинстве случаев панкреонекроз развивался после эпизода потребления спиртного в очень больших количествах.
Симптомы некроза поджелудочной железы
Признаки этого заболевания могут проявиться спустя несколько часов иди дней после того, как отмечалось влияние факторов, провоцирующих болезнь.

Основной признак – боли, проявляющиеся в левом подреберье. Также болевые ощущения могут отдавать в бока, спину, ощущаться под ложечкой. Боль является постоянной, достаточно интенсивной или умеренной. Она может быть опоясывающей, отдавать в плечо, лопатку, поэтому у человека может создаться впечатление, что развивается сердечный приступ. Боль становится сильнее после того, как больной поест. При этом может проявиться тошнота и многоразовая рвота. Панкреонекроз без боли невозможен.
Также вероятны следующие симптом панкреонекроза:
- покраснение кожи, так как из-за повреждения поджелудочной железы в кровь попадают вещества расширяющие сосуды; – следствие гниения и брожения в кишечнике;
- синюшные или багровые пятна на животе, ягодицах боках – так называемый симптом Грея-Тернера;
- кровотечения желудочно-кишечные – следствие разрушающего влияния ферментов на стенки сосудов;
- повышение температуры;
- напряженность передней брюшной стенки, болезненность при ее пальпации;
- сухость слизистых, кожи, жажда – следствие обезвоживания;
- понижение кровяного давления;
- спутанность сознания, бред.
Болезнь, как правило, начинается остро, и чаще всего первые ее признаки больные связывают с чрезмерным приемом алкоголя и существенным нарушением диеты. Медики свидетельствуют, что большая часть таких пациентов поступают в больницы еще в состоянии опьянения, что подтверждает стремительное развитие патологических изменений в железе. Существует прямая зависимость между выраженностью боли и степенью тяжести некроза. Если деструктивные изменения распространяются на нервные окончания, это ведет к постепенному снижению выраженности боли. Но этот признак в сочетании с интоксикацией является достаточно тревожным в плане прогноза.
После того, как появляется боль, спустя некоторое время больного начинает беспокоить рвота. Ее сложно укротить, и она не приносит облегчения. В рвотных массах присутствуют сгустки крови, желчь. Из-за постоянной рвоты развивается обезвоживание, что ведет к сухости кожи, обложенности языка. Постепенно замедляется диурез. Отмечается метеоризм, задержка стула и газов. Эти симптомы сопровождает лихорадка.
Вследствие колебания показателей глюкозы, токсемии и гиперферментемии поражается головной мозг и развивается энцефалопатия. Если воспалительный процесс прогрессирует, поджелудочная существенно увеличивается в размерах. В брюшной полости формируется инфильтрат. Такое состояние является опасным для жизни пациента.
Анализы и диагностика
При появлении подозрения на развитие некроза необходимо сразу же обратиться к врачу-терапевту. Специалист проводит осмотр, выясняет обстоятельства развития болезни. Он обязательно проводит пальпацию и определяет наличие, характер и место проявления боли. При подозрении на патологию железы больного осматривает эндокринолог. Если на железе обнаруживают опухоли, к процессу лечения подключается и специалист-онколог.
Чтобы установить диагноз, назначают инструментальное и лабораторное обследование.
Лабораторные исследования предусматривают расширенный анализ крови, так как при некрозе отмечаются следующие патологические изменения:
- Повышенный уровень сахара, повышенная зернистость лейкоцитов, нейтрофилов.
- Повышенный показатель СОЭ.
- Повышенный уровень эластаза, трипсина, гематокрита как следствие обезвоженности.
- Увеличение печеночных ферментов вследствие воспалительного процесса.
- На развитие некроза также указывает увеличенный уровень амилазы в моче.
- В процессе лабораторных исследований определяют состояние гормонов, пищеварительных ферментов.
Также в процессе диагностики могут назначать такие исследования:
- Ультразвуковое исследование – с целью определения неравномерности структуры тканей железы, выявления кист, абсцессов, жидкости в брюшной полости, камней в желчевыводящих путях. Также УЗИ дает возможность проанализировать, в каком состоянии протоки.
- Магниторезонансная томография, компьютерная томография – позволяют определить очаги развития болезни, размеры органа, а также узнать, развивается ли воспаление, есть ли отеки, абсцессы, новообразования, деформации.
- Ангиорграфия сосудов железы.
- Диагностическая лапароскопия.
- Пункция.
Окончательный диагноз специалист сможет поставить, только получив данные всех назначенных исследований.
Лечение
Если есть подозрение на развитие некроза, пациента необходимо сразу же госпитализировать. Ведь от своевременности лечения напрямую зависит благоприятность прогноза. Лечение проводят только в стационаре. Его схема зависит от того, насколько орган поражен. Если речь идет о ранней стадии, то хирургической операции часто удается избежать. Ведь такое вмешательство достаточно небезопасно, так как выяснить, какой именно орган пострадал, сложно.
В первые дни лечения практикуется лечебное голодание, далее – строгое соблюдение диеты.

Панкреонекроз – это грозное осложнение острого панкреатита суть которого заключается в омертвлении ткани поджелудочной железы. В зависимости от размеров погибшего участка различают: очаговый панкреонекроз (большая часть железы сохраняет жизнеспособность), субтотальный панкреонекроз (поражено 60-70% ткани железы), тотальный панкреонекроз (поражены все 100% железистой ткани).
Причины и механизмы развития панкреонекроза
Чаще всего панкреонекроз развивается вследствие злоупотребления алкоголем, после переедания, при обратном забросе активированных ферментов железы в панкреатические протоки, что возможно при желчнокаменной болезни. Но установить точную причину панкреонекроза получается не всегда, и в одном из десяти случаев она остается не выясненной.
При остром панкреатите создаются условия, когда повышенная функция поджелудочной железы сочетается с затруднением оттока ее секрета. В результате ферменты (трипсина, химотрипсина, фосфолипазы, эластазы) активируются непосредственно протоках железы и развивается ферментативное поражение железистой ткани. Ферменты разрушают стенки сосудов и проникают в кровеносное русло.
В начальной фазе патологического процесса отмечается спазм сосудов поджелудочной железы, который через некоторое время сменяется из расширением. В итоге скорость кровотока замедляется, увеличивается проницаемость сосудистой стенки, что приводит к проникновению жидкости и некоторых форменных элементов крови в окружающую железистую ткань. Пропитывание тканей жидкостью вызывает отек поджелудочной железы, а микроразрывы сосудистых стенок становятся причиной кровоизлияний в ее ткани и окружающую жировую клетчатку.
В условиях нарушенной микроциркуляции усиливается тромбообразование. Тромбы перекрывают просвет питающих сосудов и ткани железы начинают погибать. Стенки погибших клеток разрушаются и освобождают внутриклеточные ферменты липазы, которые разрушают ткани жировой клетчатки формируя очаги жирового некроза.
Симптомы панкреонекроза
- Сильная боль с локализацией в левом подреберье. Боль может иррадиировать (отдавать) в левое плечо, спину, бок или в область сердца. В последнем случае начало панкреонекроза можно перепутать с инфарктом миокарда. Как правило боль постоянная и несколько облегчается если колени прижаты к животу.
- Рвота – второе важное проявление панкреонекроза. Рвота не приносит облегчения. При повреждении кровеносных сосудов в рвотных массах появляется кровь.
- Токсическое поражение печени проявляется гепатитом, который при неблагоприятном течении может закончиться дистрофией печени и печеночной недостаточностью.
- При выраженной интоксикации возможно развитие дыхательной недостаточности.
- В большинстве случаев наблюдаются поражение мочевыводящей системы с функциональной почечной недостаточностью.
- У более чем половины пациентов фиксируются психические расстройства (беспокойство, неадекватное поведение, возбуждение или состояние заторможенности), а в трети случаев развиваются тяжелые функциональные нарушения со стороны центральной нервной системы, вплоть до комы.
Диагностика панкреонекроза
- Определение в крови и моче активности фермента альфа-амилазы, которая увеличивается с первых часов заболевания.
- С помощью УЗИ можно обнаружить отек поджелудочной железы, а также участки некроза и скопления гноя.
- Компьютерная томография покажет усиление и неоднородность тени железы.
- Диагностическая лапароскопия, позволяет обнаружить признаки отека, воспаление брюшины и серозный выпот, признаки жирового, геморрагического или гнойного некроза.
Лечение панкреонекроза
Основной целью комплексной терапии панкреонекроза является остановка активного патологического процесса, протекающего в клетках и тканях поджелудочной железы и профилактика осложнений гнойно-септического характера.
Наряду с консервативной медикаментозной, инфузионно-трансфузионной терапией, нередко требуется оперативное лечение – удаление некротизированных (погибших) тканей поджелудочной железы.
Абсолютными показаниями к немедленному проведению хирургического вмешательства являются следующие ситуации: тотальный или субтотальный инфицированный панкреонекроз; абсцесс в поджелудочной железе; инфицированная ложная киста (полость в поджелудочной железе); перитонит (воспаление брюшины); наличие гнойного содержимого в забрюшинном пространстве. Если инфекции нет, операции стараются избежать. И во всех случаях панкреонекроза врачи стараются обойтись малоинвазивными хирургическими вмешательствами, не вскрывая брюшную полость. Открытые операции существенно повышают риск летального исхода. Вскрытие брюшной полости – это повышенная вероятность кровотечения, инфицирования (при стерильном панкреонекрозе), повреждения органов желудочно-кишечного тракта.
Диета
Диета при панкреонекрозе очень строгая. Больному не разрешается ничего есть и пить в течение нескольких дней до и после хирургического вмешательства. Это необходимо для того, что поджелудочная железа перестала вырабатывать ферменты, которые разрушающе действуют на ткани, сосуды и нервные окончания органа. Это не означает полный голод. Пациенты с панкреатитом и панкреонекрозом в отделении реанимации получаютспециальное клиническое питание – внутривенное или зондовое, созданное специально для пациентов в критических состояниях с учетом их состояния. После наблюдения лечащим врачом за характером течения заболевания пациенту также может быть назначено специальное клиническое питание через рот маленькими глотками или через трубочку.
Основа современного клинического питания при деструктивном панкреатите – высокобелковое питание обогащенное витаминами, микроэлементами и антиоксидантами, а также при наличии показаний – пищевыми волокнами. С учетом возможной инсулинорезистентности или развития сахарного диабета могут быть рекомендованы специализированные смести с низким гликемическим индексом.
Читайте также:

