Институт вирус папилломы человека
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер
Определение ДНК вируса папилломы человека: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показание к назначению исследования
Вирусы папилломы человека (ВПЧ) - это группа генетически разнообразных ДНК-содержащих вирусов, относящихся к семейству Papillomaviridae и поражающих эпителий кожных покровов и слизистых оболочек ротовой полости и аногенитальной зоны.
Инфицирование вирусом папилломы человека клинически может проявляться остроконечными кондиломами, папилломами или злокачественной трансформацией клеток. По данным, которые приводит Всемирная организация здравоохранения, 50-80% населения инфицировано ВПЧ, а 5-10% из них имеют клинические проявления заболевания.
Наследственный материал (геном) вируса папилломы человека заключен в белковую оболочку, состоящую из больших (L1) и малых (L2) структурных белков. В зависимости от строения генома L1 были выявлены и описаны различные типы вируса папилломы человека. К настоящему времени выявлено и описано более 200 генотипов вируса папилломы человека, около 45 из них могут инфицировать эпителиальный слой урогенитального тракта.
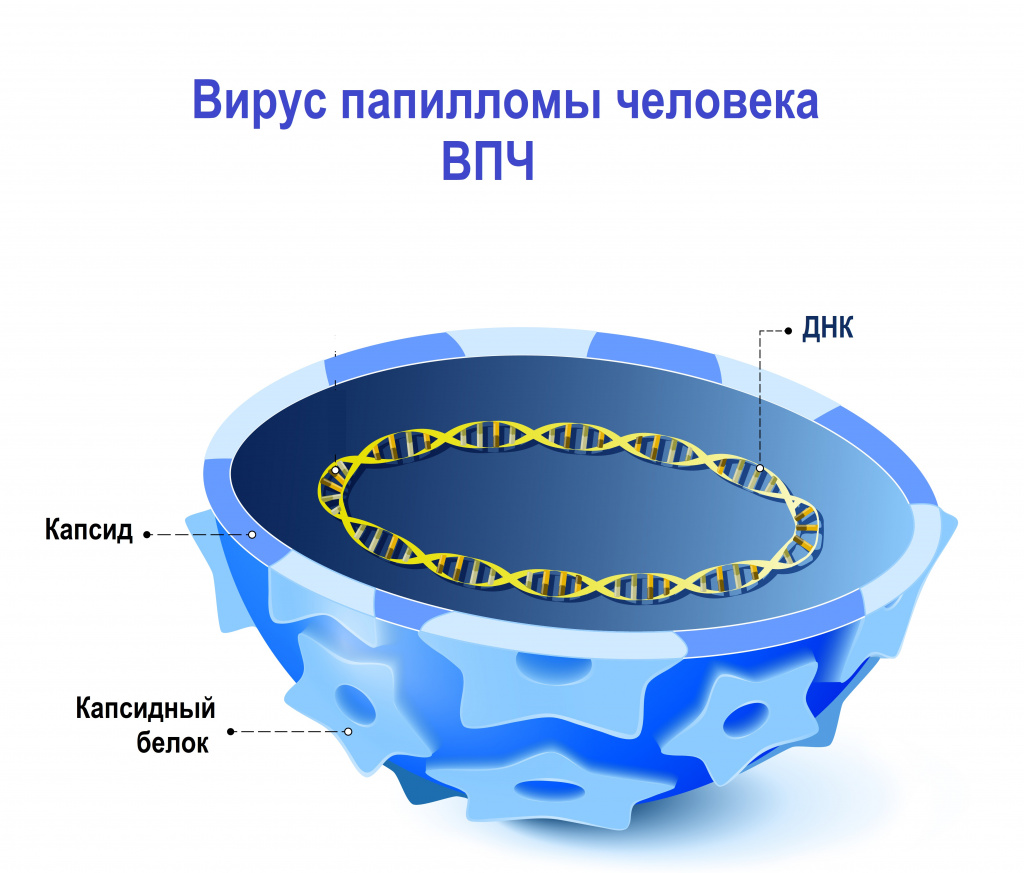
ВПЧ обладает тропностью (свойством поражать определенные органы и/или ткани) к коже и слизистым оболочкам. Источником возбудителя инфекции является больной человек или вирусоноситель.
Основной путь передачи возбудителя - половой (генитально-генитальный, мануально-генитальный, орально-генитальный), однако возможна передача и при соприкосновении (при кожном контакте). Кроме того, ВПЧ может передаваться от матери плоду во время родов.
Риск передачи при однократном половом контакте равен 80% - особенно у девушек, не достигших половой зрелости, из-за особенностей строения эпителия шейки матки в юном возрасте.
Факторы, способствующие инфицированию вирусом папилломы человека и развитию заболевания:
- раннее начало половой жизни;
- частая смена половых партнеров;
- сопутствующая урогенитальная инфекция и нарушение биоценоза влагалища;
- частые роды и аборты;
- иммунодефицитные состояния;
- генетическая предрасположенность и гормональные факторы.
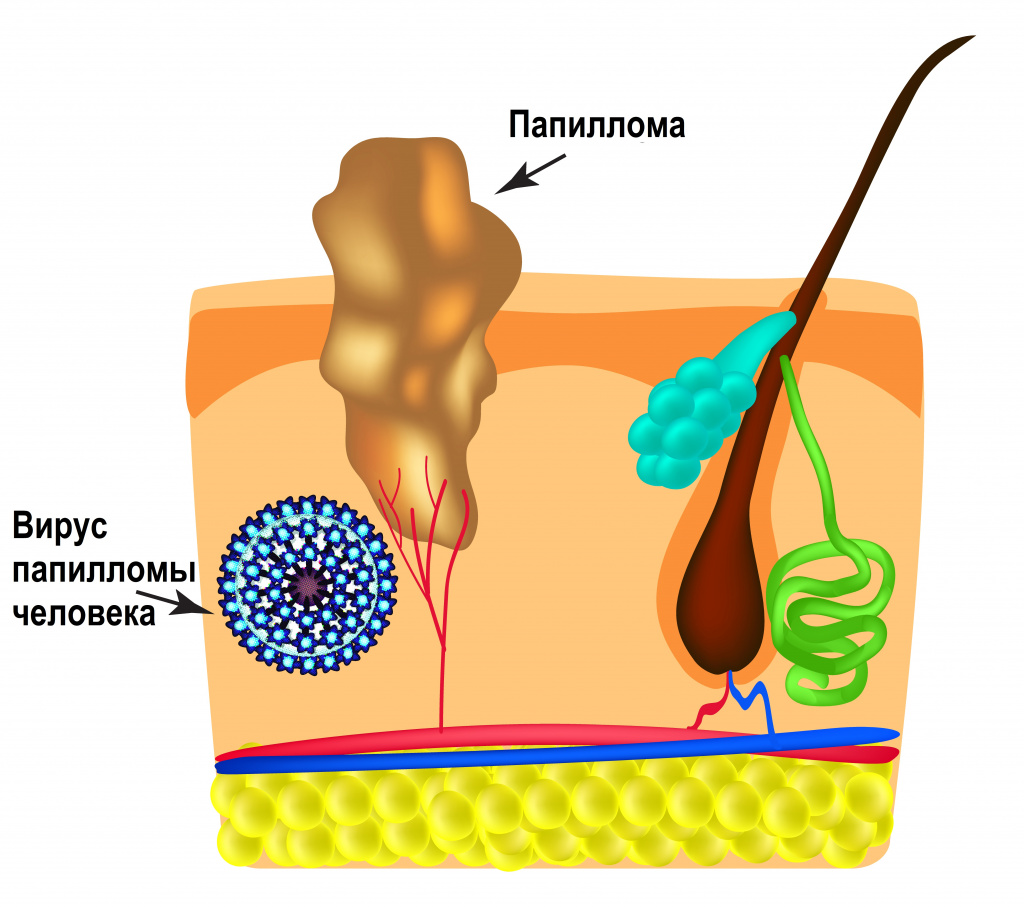
Интервал между инфицированием ВПЧ и инвазивным (проникающим) раком составляет около 10 лет или более.
Инвазивному раку предшествуют предраковые поражения шейки матки, вульвы, влагалища, анального канала, полового члена различной степени тяжести.
Вирус папилломы человека не проникает в кровь, поэтому инфекционный процесс протекает без развития воспалительной реакции.
Выделяют вирусы высокого онкогенного (или канцерогенного) риска (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого онкогенного риска (типы 6, 11, 42, 43, 44).
Типы ВПЧ низкого канцерогенного риска связаны с развитием остроконечных кондилом, папиллом и дисплазиями легкой степени. Типы ВПЧ высокого канцерогенного риска, наряду с остроконечными кондиломами и дисплазиями, также могут вызывать злокачественную трансформацию эпителия, приводя к развитию рака.
Например, высокоонкогенные типы ВПЧ 16 и 18 вызывают в 70% случаев рак шейки матки, в 80% рак вульвы и влагалища, в 92% анальный рак, в 95% рак ротовой полости, в 89% рак ротоглотки, в 63% рак полового члена. Генотипы ВПЧ 6 и 11 обуславливают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза.
Таким образом, дифференцированное определение ДНК вируса папилломы человека назначают в следующих случаях:
- для подтверждения ВПЧ при наличии папилломатозных разрастаний и изменений на слизистых оболочках половых органов;
- для скрининга (обследования лиц, не считающих себя больными) с целью выявления скрыто протекающего заболевания;
- для контроля эффективности проводимой терапии.
- с 21 года до 29 лет - не реже 1 раза в 3 года;
- с 30 до 69 лет - не реже 1 раза в 5 лет.
Высокая сексуальная активность предполагает проведение скрининга с18 лет.
Подготовка к процедуре
Обследование женщин целесообразно проводить в первую половину менструального цикла, но не ранее 5-го дня. Допустимо обследование во второй половине цикла, но не позднее, чем за 5 дней до предполагаемого начала менструации.
Накануне и в день обследования пациентке не рекомендуется спринцевать влагалище. Забор биоматериала не следует осуществлять ранее 24-48 часов после полового контакта, интравагинального УЗИ и кольпоскопии.
Соскоб из уретры проводят до или через 2-3 часа после мочеиспускания.
Мужчинам необходимо исключить половые контакты за 1–2 суток до взятия мазка (соскоба). Нельзя мочиться в течение 1,5-2 часов до процедуры.
Срок исполнения
До 2 рабочих дней, указанный срок не включает день взятия биоматериала.
Что может повлиять на результат
В случае несоблюдения правил подготовки полученный результат может быть некорректным.
Дифференцированное определение ДНК ВПЧ (вируса папилломы человека, Humanpapillomavirus, HPV) 21 типа (6, 11, 16, 18, 26, 31, 33, 35, 39, 44, 45, 51, 52, 53, 56, 58, 59, 66, 68, 73, 82) + КВМ
Синонимы: Анализ урогенитального соскоба на ВПЧ. HPV DNA, 21 Types, Scrape of Urogenital Epithelial Cells. Краткое описание исследования «Дифференцированное определение ДНК ВПЧ (Вирус папилломы человека, Human papillomavirus, HPV) 21 типа (6, 11, 16, 18, 26, 31, 33, 35, 39.
Исследуемый материал: соскоб эпителиальных клеток урогенитального тракта.
Форма представления результатов: количественный результат по каждому выявляемому показателю.
Единицы измерения: логарифм копий ДНК ВПЧ на 105 эпителиальных клеток (lg копий ДНК/105 эпит. клеток).
До проведения тестов по выявлению ДНК ВПЧ выполняется контроль взятия материала (КВМ). Если в пробе значение КВМ неудовлетворительное (менее 4 lg (10000) копий ДНК человека в пробе), исследование ДНК ВПЧ не проводится и рекомендуется повторное взятие биологического материала.
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Расшифровка показателей
Количественный формат теста позволяет выявить вирус, оценить степень риска и возможное наличие предраковых изменений при высокой вирусной нагрузке.
Интерпретация положительного результата
В анализируемом образце биологического материала обнаруженная ДНК, специфичная для вируса папилломы человека исследуемых типов в выявленной концентрации, свидетельствует о наличии возбудителя.
Если абсолютное содержание ВПЧ превышает клинически значимое, напротив обнаруженного штамма вируса указывается его концентрация. Чем выше значение, тем выше риск развития болезней, вызываемых вирусом папилломы человека.
Рост вирусной нагрузки через 3, 6 и 9 мес. после проведенного лечения свидетельствует о возможности рецидива.
- генотипы низкого онкогенного риска: 6, 11, 44;
- генотипы высокого онкогенного риска: 16, 18, 26, 31, 33, 35, 39, 45, 51, 52, 53, 56, 58, 59, 66, 68, 73, 82.
Выявление нескольких генотипов вируса предполагает менее благоприятный прогноз течения заболевания и более высокий риск персистенции.
При обнаружении 16 и 18 генотипов рекомендуется проводить кольпоскопическое обследование, не откладывая.
При выявлении других типов высокого риска назначают цитологическое обследование, а при его положительном результате - кольпоскопию.
Дополнительное обследование при отклонении от нормы
Врач интерпретирует результат анализа с учетом данных о пациенте и болезни, заключений осмотра, цитологического и гистологического исследований.
Гинеколог, уролог или проктолог может назначить дополнительные исследования:
-
цитологическое исследование биоматериала соскобов вульвы и влагалища, кроме шейки матки (окрашивание по Папаниколау, Рар-тест);
В цитологическом методе диагностики для окрашивания биологического материала используют несколько способов окраски. Применение определённого метода окрашивания позволяет решить специфические задачи. Каждый метод окрашивания имеет свои особенности, специфику, например, характер окрашивания ядра, ц.

Такие новообразования на коже, как бородавки и папилломы представляют собой проявления вирусной инфекции кожных покровов (папилломовируса человека). Такая инфекция сегодня довольно распространена. По данным ученых, вплоть до 90% людей, сами того не подозревая, являются носителями спящего вируса, который может обостриться при неблагоприятных обстоятельствах.
Бородавки — доброкачественные образования на коже, которые спровоцированы вирусом папилломы. На ощупь это достаточно плотные папулы, размер которых составляет от 2 до 10 мм в диаметре. Поверхность их неровная, но границы четко очерченные. Цветовая палитра разнообразна — могут быть светло-серые, желтые, бурые и почти черные. Образуются, как правило, на коленях, локтях, пальцах, волосистой части головы, однако могут возникать и в других местах. Заражение происходит контактно-бытовым путем.
- простые — плотные образования с четкими границами округлой или неправильной формы, цвет — от светлого до темного (самый распространенный вид, встречается чаще всего у молодых людей и детей школьного возраста). — формируются на подошвах ног, окружены ороговевшим эпителием, болезненны, могут кровоточить (примерно 30% от общего количества; также поражают кожные покровы у молодых людей).
- плоские представляют собой гладкие узелки желтоватого оттенка, чаще всего образуются на лице (редкие бородавки, возникающие у людей любого возраста).
- мозаичные — множественное скопление подошвенных бородавок в виде бляшек.
Папилломы представляют собой округлые доброкачественные образования, довольно мягкие на ощупь, на ножке или более широком основании. Цвет колеблется от телесного до коричневого. Размер может варьироваться от 0,2 до 10 мм. С течением времени их количество может возрастать. Наиболее частыми местами локализации являются лицо, шея, подмышки, паховая область.
Возникают в разном возрасте у людей с пониженным иммунитетом, а также в результате длительной лекарственной терапии, после перенесенного гриппа, стрессов. Заразиться папилломовирусной инфекцией вполне возможно на пляже, в бассейне, в открытых водоемах, то есть там, где повышена влажность.
Существует несколько эффективных методов диагностировать эти новообразования: цитологический метод, гистологическое исследование, различные молекулярно-генетические способы, позволяющие опознать паппиломовирус человека). Одним из наиболее актуальных методов диагностики новообразований на сегодняшний день является Сиаскопия (SEA scope). Его суть сводится к взаимодействию светового излучения с меланином, в результате которого можно детально исследовать отдельные участки кожных пигментных образований.
Удаление бородавок и удаление папиллом с помощью лазера. Могут применяться различные типы лазеров, наибольшее распространение получили углекислые, как наименее травматичные. Возможно формирование рубцов после удаления больших бородавок, после удаления папиллом следов, как правило, не остается. Криотерапия также с успехом используется для лечения бородавок у детей. Применяется жидкий азот или диоксид углерода. Суть заключается в замораживании внутриклеточной жидкости. Спустя 3 дня на обработанном участке возникает покраснение и формируется пузырь. После его вскрытия ранка полностью заживает через две недели.

Цинк оказывает серьезное влияние на иммунную систему, его дефицит приводит к снижению нормального функционирования различных звеньев иммунитета. Основываясь на этом, было проведено клиническое исследование эффективности приема таблетированного сульфата цинка в дозе 10 мг/кг, ежедневно. О полном исчезновении бородавок сообщили в 87 % случаев, в группе плацебо улучшений не отмечалось.
Механизм действия локальной иммунотерапии с помощью контактного сенсибилизатора основан на реакции гиперчувствительности замедленного типа. Иммунный ответ в данном случае направлен против комплекса сенсибилизатора, который выступает в роли гаптена и вирусных белков, что приводит к быстрому регрессу бородавок. Данный препарат должен отвечать следующим требованиям: к нему должно быть чувствительно, по крайней мере, 95% людей, он должен быть химически стабилен, экономически целесообразен и свободен от побочных эффектов. В 1973 году Льюис впервые сообщил о локальной иммунотерапии при лечении бородавок с помощью Динитрохлорбензола (DNCB). Препарат продемонстрировл 80% эффективность, по сравнению с плацебо – 38%. Данный препарат обладает мутагенными свойствами, вследствие чего не может применяться длительно. Поэтому в качестве контактного сеснсибилизатора в настоящее время применяются два препарата дифинилциклопрофенон (DCP) и дибутиловый эфир сквариковой кислоты (SADBE). Данные препараты имеют длительный срок годности (3–6 месяцев при комнатной температуре).
Бакли и др. провел исследование эффективности DCP у пациентов с бородавками на руках и подошвенными бородавками, сохраняющимися более 8 лет. Пациентов сенсибилизировали трехкратным нанесением 2%-ого раствора DCP в области средней трети плеча, каждые 10 - 14 дней, до возникновения эритемы. После удаления гиперкератоза на бородавки наносился раствор DCP с постепенным повышением концентрации: 0.01 %, 0.05 %, 0.1 %, 0.25 %, 0.5 %, 1.0 %, 1.5 %, 2.0 %, 3.0 %, 4.0 % и 6.0 %. Подошвенные бородавки начинали обрабатывать 2.0 % раствором, бородавки на руках 0.1 %. Обработка проводилась от 1 до 4 раз в месяц, в зависимости от ответа. При каждом посещении, после опроса об отрицательных воздействиях и степени улучшения, концентрация DCP увеличивалась на один шаг, если на предыдущую обработку не было никакого ответа, либо сохранялась предыдущая концентрация, если отмечалась нормальная реакция в виде эритемы, либо концентрация понижалась, если происходило образование пузырей. Сорок два человека из 48 прошли полный курс, эффективность составила 88%. Отрицательные воздействия отмечались у 56 % этих пациентов (болезненное образование вздутий около бородавки, везикулярные высыпания в других областях, гриппоподобные симптомы, паховая лимфаденопатия). Таким образом пациенты с упорным течением данного заболевания, прежде всего с подошвенными и ладонными бородавками могут рассматриваться, как кандидаты для лечения DCP. По сравнению с другими подобными препаратами DCP является менее разрушительным, менее дорогостоящим и может использоваться для параллельного лечения множественных бородавок.
Введение интерферона в область поражения.
При остроконечных кондиломах, устойчивых к другим видам терапии, проводилось местное введение интерферона-альфа. Рандомизированное, двойное слепое, плацебоконтролируемое исследование продемонстрировало полное разрешение у 62 % пациентов по сравнению с 21 % в контрольной группе плацебо.
5-Фторурацил использовался локально в качестве антипролиферативного препарата при лечении бородавок. В одном проспективном, плацебоконтролируемом, слепом, рандомизированном исследовании получена 70 % эффективность. 5-фторурацил вводился вместе с лидокаином, чтобы уменьшить боль и адреналином, чтобы вызвать сужение сосудов, и таким образом длительно сохранить высокую местную концентрацию препарата.
Цемитидин действует как иммуномодулятор в больших дозах, угнетая функцию T-супрессоров, приводит к увеличению пролиферации лимфоцитов, таким образом увеличивает клеточно-опосредованный иммунный ответ. В трех различных исследованиях по эффективности цимитидина не выявлено разницы между группами пациентов получавших препарат и группами плацебо.
Крем с 5 % содержанием имиквимода представляет из себя иммуномодулятор, который может стимулировать синтез цитокинов, включая интерферон-альфа, интерлeйкин 1, интерлeйкин 6, ФНО и др. Поглощение имиквимода черех неповрежденную кожу невилико. Использованиен имиквимода при лечении аногенитальных кондилом было одобрено FDA Соединенных Штатов в 1997, позднее препарат был разрешен для лечения негипертрофического актинического кератоза и базалиомы.
Использование имиквимода для лечения неостроконечных бородавок не было формально оценено рандомизированным, контролируемым исследованием. Однако, в одном открытом, неконтролируемом исследовании, пациенты применяли 5% крем 1раз в день в течение 5 дней подряд, лечение продолжалось до 16 недель или до полного разрешения бородавок. Полное выздоровление произошло у 30 % пациентов; у 26 % пациентов было 50%-ое сокращение размера бородавок. При дальнейшем наблюдении за 32 недели рецидивов не наблюдалось. У 31% отмечалась небольшая местная воспалительная реакция. Недостатком данного препарата является его высокая стоимость и большая длительность курса лечения. Отмечается высокая эффективность использования имиквимода после лазерного удаления бородавок в период непосредственно после заживления раны, что приводило к значительному снижению числа рецидивов.
Проводилась исследование эффективности аутовакцины, полученной из бородавок пациента, вакцина вводилась подкожно раз в неделю, в течение 6 недель. У 84 % пациентов были получены отличные результаты - полная ремиссия наблюдалась в течение 46 месяцев.
Сегодня, развитие новых вакцин для лечения остроконечных кондилом прогрессирует с большой скоростью. Клинические испытания данных вакцин, способных предотвратить развитие вирус-индуцированных опухолей, показали их высокую эффективность и безопасность. С помощью методов генной инженерии, главный белок капсулы вируса папилломы человека - белок L1, экспрессирован на поверхности другого организма – на клетках дрожжей, таким образом клетки дрожжей воспринимаются организмом как вирусы папилломы и вызывают иммунный ответ. Квадривалентная вакцина (6, 11, 16 и 18 типы вирусов) показала в 90% уменьшение возникновения у женщин персистирующей ВПЧ-инфекции в течение 36 месяцев, по сравнению с группой плацебо. В настоящее время эти вакцины выполняют только профилактическую роль, при уже имеющейся ВПЧ-инфекции они не имеют терапевтической ценности. К сожалению отсутствуют вакцины созданные для предотвращения развития вульгарных бородавок.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус папилломы человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Вирусы папилломы человека (ВПЧ) — это группа чрезвычайно распространенных и генетически разнородных ДНК-содержащих вирусов, поражающих эпителий кожных покровов и слизистых оболочек. Вирус папилломы человека относится к семейству папилломавирусов. Было выявлено и описано более 190 типов ВПЧ. Каждый тип отличается более чем на 10% от ближайшего родственного штамма. Из их числа более 30 типов ВПЧ могут инфицировать эпителиальный слой урогенитального тракта. В зависимости от онкогенного потенциала выделяют вирусы высокого (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого (типы 6, 11, 42, 43, 44) онкогенного риска.
На долю двух высокоонкогенных типов ВПЧ (16 и 18) приходится до 70% случаев рака шейки матки, 80% рака вульвы и влагалища, 92% анального рака, 95% рака ротовой полости, 89% рака ротоглотки, 63% рака полового члена.
При этом 16-й тип имеет самый высокий канцерогенный потенциал. Генотипы ВПЧ 6 и 11 вызывают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза, который наблюдается в основном у детей младше 5 лет или у лиц 20-30 лет.
Причины появления ВПЧ
Заболевания, вызванные вирусом папилломы человека (ВПЧ), относятся к болезням с латентным началом, хроническим персистирующим течением и проявляются доброкачественными и злокачественными новообразованиями в зоне входных ворот инфекции.
Источником возбудителя инфекции является больной человек или носитель. ВПЧ передается от человека к человеку при оральном, генитальном и анальном половых контактах, а также контактно-бытовым и вертикальным (от матери к ребенку) путями.
Вирус папилломы человека — единственный вирус, который не проникает в кровь, вследствие чего инфекционный процесс протекает без развития воспалительной реакции. В процессе инфицирования вирус папилломы человека поражает незрелые клетки, чаще базального слоя, которые затем становятся постоянным источником инфицирования эпителиальных клеток. Инфицированию способствует наличие микротравм и воспалительных процессов кожи и слизистых оболочек, приводящих к снижению местного иммунитета.
Вирус способен персистировать (хронически присутствовать) в месте проникновения как угодно долго. Инкубационный период заболевания может длиться от нескольких месяцев до нескольких лет. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет от 3 месяцев у женщин и до 11 месяцев у мужчин. Инфицирование человека может происходить как одним, так и несколькими типами ВПЧ.
Интервал между инфицированием ВПЧ и прогрессированием до инвазивного рака составляет, как правило, 10 лет или более.
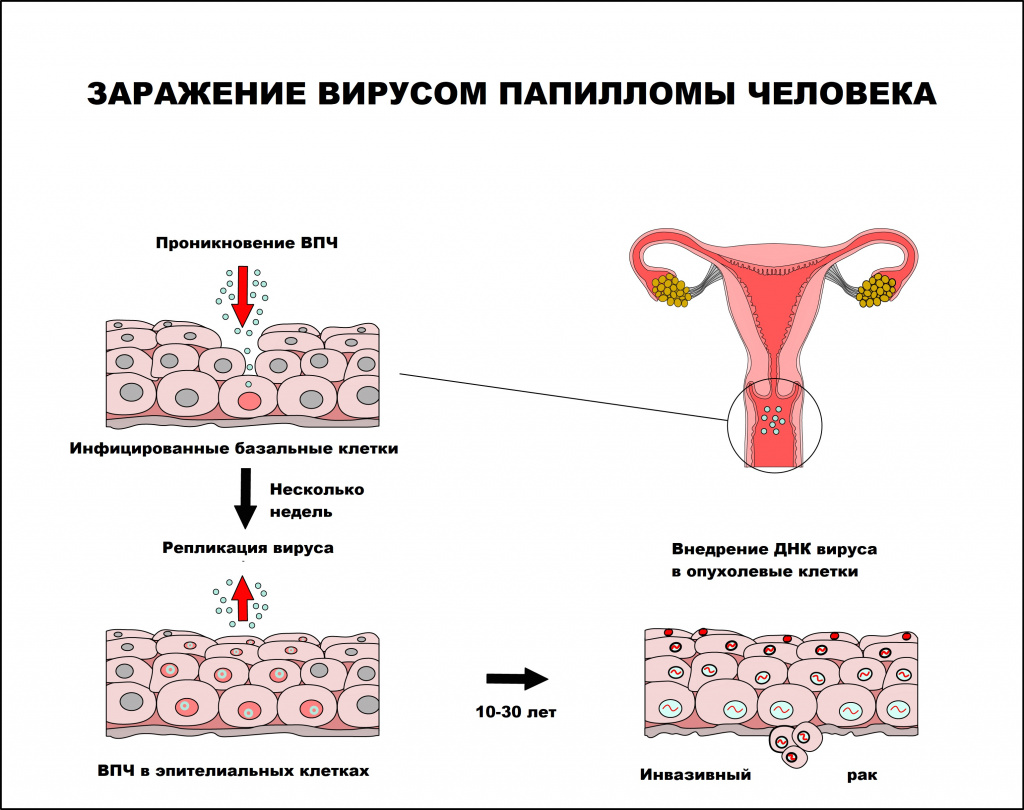
Папилломавирусная инфекция чаще регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50-80% населения инфицировано ВПЧ, но лишь 5-10% инфицированных лиц имеют клинические проявления заболевания.
Классификация заболевания
Общепринятой классификации аногенитальных (венерических) бородавок не существует. Однако выделяют несколько их клинических разновидностей:
- остроконечные кондиломы;
- бородавки в виде папул;
- поражения в виде пятен;
- внутриэпителиальная неоплазия;
- бовеноидный папулез и болезнь Боуэна;
- гигантская кондилома Бушке-Левенштайна (карциномоподобная остроконечная кондилома).
Симптомы ВПЧ
- наличие одиночных или множественных образований в виде папул, папиллом, пятен на кожных покровах и слизистых оболочках половых органов;
- зуд и парестезии (расстройство чувствительности) в области поражения; болезненность во время половых контактов (диспареуния);
- при локализации высыпаний в области уретры наблюдается зуд, жжение, болезненность при мочеиспускании (дизурия); при обширных поражениях в области уретры – затрудненное мочеиспускание;
- болезненные трещины и кровоточивость кожных покровов и слизистых оболочек в местах поражения.
Бородавки в виде папул – папулезные высыпания без пальцеобразных выпячиваний, локализующиеся на кератинизированном эпителии половых органов.
Поражения в виде пятен – серовато-белые, розовато-красные или красновато-коричневые пятна на коже и/или слизистой оболочке половых органов;
Бовеноидный папулез и болезнь Боуэна – папулы и пятна с гладкой или бархатистой поверхностью; цвет элементов в местах поражения слизистой оболочки – бурый или оранжево-красный, а поражений на коже – пепельно-серый или коричневато-черный.
Гигантская кондилома Бушке-Левенштайна – мелкие бородавчатоподобные папилломы, сливающиеся между собой и образующие очаг поражения с широким основанием.
Респираторный папилломатоз – заболевание, при котором папилломы формируются в дыхательных путях, ведущих от носа и полости рта в легкие.
Диагностика ВПЧ
Латентно протекающая инфекция диагностируется только с помощью молекулярно-биологических методов исследования. Субклиническая инфекция диагностируется при молекулярно-биологическом, кольпоскопическом, цитологическом и морфологическом исследовании.
Для улучшения визуализации аногенитальных бородавок может быть проведена проба с 3-5% раствором уксусной кислоты. Тест считается отрицательным, если после обработки уксусной кислотой на поверхности шейки матки нет белых участков. И положительным при выявлении на шейке матки участков белого цвета (ацетобелых участков), отличных от остальной поверхности шейки матки.
Изменения эпителия шейки матки, вызванные ВПЧ, могут быть выявлены цитологическим методом микроскопии слущенных клеток с окраской по Папаниколау (Пап-тест).
Метод окрашивания по Папаниколау - специально разработанный метод, позволяющий с наибольшей степенью достоверности выявить ранние предраковые заболевания шейки матки. Рак шейки матки в структуре злокачественных новообразований репродуктивной системы занимает третье место. До 1992 г. заб.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус папилломы человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Вирусы папилломы человека (ВПЧ) — это группа чрезвычайно распространенных и генетически разнородных ДНК-содержащих вирусов, поражающих эпителий кожных покровов и слизистых оболочек. Вирус папилломы человека относится к семейству папилломавирусов. Было выявлено и описано более 190 типов ВПЧ. Каждый тип отличается более чем на 10% от ближайшего родственного штамма. Из их числа более 30 типов ВПЧ могут инфицировать эпителиальный слой урогенитального тракта. В зависимости от онкогенного потенциала выделяют вирусы высокого (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого (типы 6, 11, 42, 43, 44) онкогенного риска.
На долю двух высокоонкогенных типов ВПЧ (16 и 18) приходится до 70% случаев рака шейки матки, 80% рака вульвы и влагалища, 92% анального рака, 95% рака ротовой полости, 89% рака ротоглотки, 63% рака полового члена.
При этом 16-й тип имеет самый высокий канцерогенный потенциал. Генотипы ВПЧ 6 и 11 вызывают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза, который наблюдается в основном у детей младше 5 лет или у лиц 20-30 лет.
Причины появления ВПЧ
Заболевания, вызванные вирусом папилломы человека (ВПЧ), относятся к болезням с латентным началом, хроническим персистирующим течением и проявляются доброкачественными и злокачественными новообразованиями в зоне входных ворот инфекции.
Источником возбудителя инфекции является больной человек или носитель. ВПЧ передается от человека к человеку при оральном, генитальном и анальном половых контактах, а также контактно-бытовым и вертикальным (от матери к ребенку) путями.
Вирус папилломы человека — единственный вирус, который не проникает в кровь, вследствие чего инфекционный процесс протекает без развития воспалительной реакции. В процессе инфицирования вирус папилломы человека поражает незрелые клетки, чаще базального слоя, которые затем становятся постоянным источником инфицирования эпителиальных клеток. Инфицированию способствует наличие микротравм и воспалительных процессов кожи и слизистых оболочек, приводящих к снижению местного иммунитета.
Вирус способен персистировать (хронически присутствовать) в месте проникновения как угодно долго. Инкубационный период заболевания может длиться от нескольких месяцев до нескольких лет. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет от 3 месяцев у женщин и до 11 месяцев у мужчин. Инфицирование человека может происходить как одним, так и несколькими типами ВПЧ.
Интервал между инфицированием ВПЧ и прогрессированием до инвазивного рака составляет, как правило, 10 лет или более.

Папилломавирусная инфекция чаще регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50-80% населения инфицировано ВПЧ, но лишь 5-10% инфицированных лиц имеют клинические проявления заболевания.
Классификация заболевания
Общепринятой классификации аногенитальных (венерических) бородавок не существует. Однако выделяют несколько их клинических разновидностей:
- остроконечные кондиломы;
- бородавки в виде папул;
- поражения в виде пятен;
- внутриэпителиальная неоплазия;
- бовеноидный папулез и болезнь Боуэна;
- гигантская кондилома Бушке-Левенштайна (карциномоподобная остроконечная кондилома).
Симптомы ВПЧ
- наличие одиночных или множественных образований в виде папул, папиллом, пятен на кожных покровах и слизистых оболочках половых органов;
- зуд и парестезии (расстройство чувствительности) в области поражения; болезненность во время половых контактов (диспареуния);
- при локализации высыпаний в области уретры наблюдается зуд, жжение, болезненность при мочеиспускании (дизурия); при обширных поражениях в области уретры – затрудненное мочеиспускание;
- болезненные трещины и кровоточивость кожных покровов и слизистых оболочек в местах поражения.
Бородавки в виде папул – папулезные высыпания без пальцеобразных выпячиваний, локализующиеся на кератинизированном эпителии половых органов.
Поражения в виде пятен – серовато-белые, розовато-красные или красновато-коричневые пятна на коже и/или слизистой оболочке половых органов;
Бовеноидный папулез и болезнь Боуэна – папулы и пятна с гладкой или бархатистой поверхностью; цвет элементов в местах поражения слизистой оболочки – бурый или оранжево-красный, а поражений на коже – пепельно-серый или коричневато-черный.
Гигантская кондилома Бушке-Левенштайна – мелкие бородавчатоподобные папилломы, сливающиеся между собой и образующие очаг поражения с широким основанием.
Респираторный папилломатоз – заболевание, при котором папилломы формируются в дыхательных путях, ведущих от носа и полости рта в легкие.
Диагностика ВПЧ
Латентно протекающая инфекция диагностируется только с помощью молекулярно-биологических методов исследования. Субклиническая инфекция диагностируется при молекулярно-биологическом, кольпоскопическом, цитологическом и морфологическом исследовании.
Для улучшения визуализации аногенитальных бородавок может быть проведена проба с 3-5% раствором уксусной кислоты. Тест считается отрицательным, если после обработки уксусной кислотой на поверхности шейки матки нет белых участков. И положительным при выявлении на шейке матки участков белого цвета (ацетобелых участков), отличных от остальной поверхности шейки матки.
Изменения эпителия шейки матки, вызванные ВПЧ, могут быть выявлены цитологическим методом микроскопии слущенных клеток с окраской по Папаниколау (Пап-тест).
Метод окрашивания по Папаниколау - специально разработанный метод, позволяющий с наибольшей степенью достоверности выявить ранние предраковые заболевания шейки матки. Рак шейки матки в структуре злокачественных новообразований репродуктивной системы занимает третье место. До 1992 г. заб.
Читайте также:

